Простуда и грипп при беременности: как различить?
Симптомы ОРВИ и гриппа очень схожи между собой: те же кашель, чихание, заложенность носа, озноб, повышение температуры и головная боль. Но есть и некоторые специфические симптомы при вирусе гриппа:
начало заболевания обычно острое: температура тела повышается резко и высоко — до 39-40 градусов;
озноб, боль в суставах;бледность кожных покровов, иногда — посинение носогубного треугольника и яркий румянец на щеках;
светобоязнь и непереносимость громких звуков;слабость, чувство разбитости, головокружение;
кашель и насморк появляются не сразу, а только на второй-третий день заболевания;
иногда — боли в животе, рвота, понос, особенно если это кишечный грипп при беременности;
острое состояние длится около 7 дней — дольше, чем обычная ОРВИ.
Но не стоит слишком увлекаться и искать признаки гриппа при беременности на форуме или опрашивать болеющих знакомых, ведь самым надежным методом диагностики является не оценка внешних симптомов, а лабораторные исследования:
мазки со слизистых оболочек горла и носа;
анализ крови на антигриппозные антитела.
Особенно важно настоять на проведении анализов, если в регионе официально не объявлена эпидемия гриппа и врач ограничивается визуальным осмотром беременной и постановкой диагноза ОРВИ. От того, насколько быстро и правильно будет диагностировано заболевание беременной, зависит тактика лечения и здоровье будущего малыша

Препараты для промывания носа беременным
Для процедуры промывания носа используют различные препараты: физраствор, соляная смесь, сделанная самостоятельно, и готовые растворы на основе морской воды, приобретённые в аптеке. Рассмотрим подробнее каждый вариант и оценим их недостатки и преимущества.
- Физраствор состоит из дистиллированной воды и хлорида натрия (соли). В этой смеси нет полезных минеральных веществ – только соль и вода. Поэтому у физраствора менее выраженное лечебное действие на слизистую оболочку носа, чем у раствора на основе морской соли.
- Соляной раствор для промывания носа беременным некоторые делают в домашних условиях, смешав поваренную соль и воду. Такие смеси могут как не принести желаемого результата, так и ухудшить ситуацию при неверно подобранных соотношениях. В домашних условиях выверять точную пропорцию затруднительно, также сложно обеспечить стерильность самостоятельно приготовленной смеси.
- Раствор на основе морской воды, например, безопасный и проверенный препарат Сиалор Аква. Это средство представляет собой стерильный изотонический раствор морской воды в форме выпуска буфус с функцией закрывания. Буфус – герметичный полимерный контейнер, наполненный лекарственным средством. Капли Сиалор Аква безопасны, поэтому их можно применять не только взрослым, но и детям с рождения.
Промывание носа во время беременности представляет собой закапывание в носовую полость 2–3 капель средства Сиалор Аква не более 6 раз в день. Микроэлементы морской воды обладают противовоспалительным и восстанавливающим действиями, усиливают сопротивляемость слизистой оболочки перед аллергенами, бактериями и вирусами, способствуют очищению носовой полости.
Симптомы гайморита при беременности
Заболевание на ранней стадии можно ошибочно принять за простуду: насморк, заложенность носа, ухудшение общего состояния. Но есть специфические для гайморита признаки, которые должны вас насторожить и стать поводом для обращения к оториноларингологу.
Поражение гайморовых пазух всегда сопровождается болью в переносице и под глазами в области щёк. Пациентка испытывает неприятное давление в зоне пазух: это гной скопился внутри, и ему там уже не хватает места. Болевые ощущения становятся интенсивнее, если повернуть голову или наклонить её вниз. К вечеру симптоматика усиливается.

Также у беременной наблюдаются:
- повышение температуры тела до 38°С;
- головные боли;
- гнойные выделения из носовой полости;
- потеря обоняния или его ухудшение;
- припухлость века со стороны поражённой пазухи;
- потеря аппетита;
- быстрая утомляемость.
Все эти симптомы сильно выбивают из колеи любого человека, не говоря уже про беременную женщину. Гайморит во время беременности переносится гораздо тяжелее.
Чем опасно воспаление гайморовой пазухи при беременности?
У любой беременной женщины возникает логичный вопрос, относится ли недуг к категории опасных при беременности? Напрямую на плод воспаление гайморовых пазух не влияет, но оно может запустить цепочку процессов в организме, которые могут вызвать серьёзные последствия.
Первая опасность связана с постоянной заложенностью носа будущей мамы. Когда заложен нос, нормальное носовое дыхание становится невозможным. Головной мозг и другие органы недополучают кислорода. Это может сказаться, к примеру, на правильной работе сердечно-сосудистой системы будущей мамы. Дефицит кислорода пагубно влияет и на состояние плода. Он может привести к гипоксии и патологиям его развития. Поэтому наиболее опасен гайморит при беременности в 1 триместре, когда у плода только формируются зачатки будущих органов и систем, и заболевание может нарушить этот процесс.
Другая опасность связана с близким расположением пазух с жизненно важными органами (глазами, головным мозгом) и вероятностью попадания гноя в полость черепа. Когда гнойные массы в пазухе не могут выйти в полость носа из-за отёкших соустий, они находят другой выход – могут подняться выше к глазнице, к головному мозгу или попасть в кровь. В этих случаях высока вероятность потери зрения, развития менингита, абсцесса мозга и сепсиса. Эти состояния угрожают жизни и здоровью будущей мамы, и могут закончиться летальным исходом.
Чтобы не навредить ребёнку и будущей маме, лечение гайморита при беременности должно быть своевременным и проводиться только под контролем оториноларинголога.
Насморк при беременности: 2-й триместр
Во 2-м триместре у женщины может развиться «насморк беременных», связанный с гормональными изменениями, вызывающими отек слизистой носа. Это состояние может продлиться до родов.
Во втором триместре организм женщины продолжает находиться под управлением прогестерона, снижающего иммунитет. Если этот период пришелся на осенне-зимние месяцы, когда уровень заболеваемости повышен, то вероятность испытать симптомы острого инфекционного ринита очень высока. На втором триместре ребенок еще более надежно защищен от воздействия вирусов, поскольку к 15-ой неделе полностью формируется плацента, которая не пропускает возбудителей болезни в кровь ребенка.
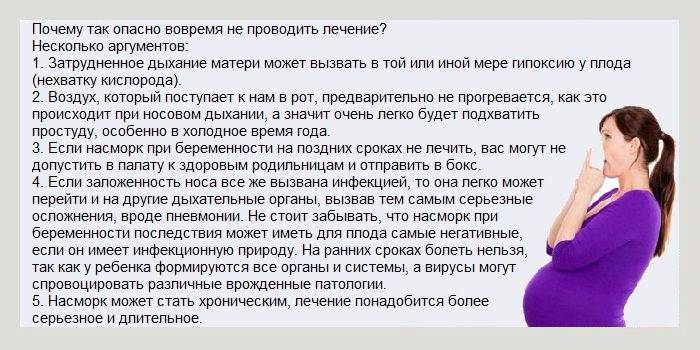
Независимо от причины появления насморка, женщина испытывает сильный дискомфорт из-за нарушения носового дыхания. Волнения и нехватка кислорода вредны для женщины и ребенка, поэтому с этим состоянием необходимо бороться, применяя разрешенные беременным средства.
Как лечить простуду и кашель при беременности
Затрудненное носовое дыхание, боли в горле и кашель при беременности не только создают определенный дискомфорт будущей матери, но и могут неблагоприятно отразиться на здоровье малыша.
Поэтому беременной женщине стоит придерживаться примерно следующего плана действий.
- Обращение к врачу, тщательное обследование, сдача необходимых анализов.
- Четкое следование рекомендациям врача — постельный режим, витаминизированное питание, теплое питье, соблюдение дозировок и сроков применения назначенных врачом лекарств и других лечебных мероприятий — ингаляций, полосканий и т.д.
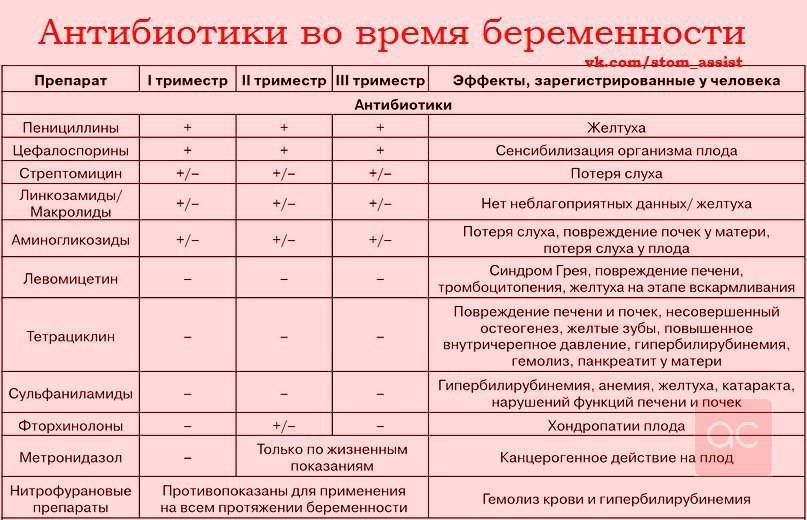
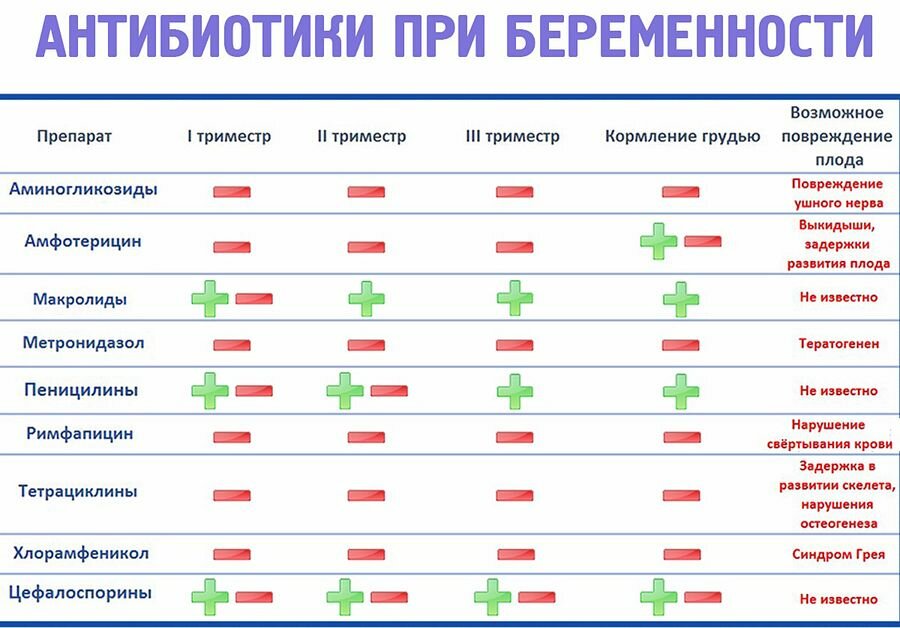
- Полный отказ от самолечения, даже если раньше Стрептомицин или Тетрациклин были излюбленными помощниками при простуде, принимать их в положении нельзя.
- Исключение любых процедур, связанных с перегревом (банки, горчичники, горячие ванночки для ног, «накутаться и пропотеть»).
- Обеспечение полноценного рациона питания с преобладанием витаминосодержащих продуктов.
- Соблюдение температурного режима в помещении, где находится простуженная пациентка — частое проветривание, недопущение пересушивания и перегрева воздуха в комнате (+25 градусов — это уже много!).
- Полноценный сон.
Соблюдение режима питания и отдыха, прием назначенных врачом лекарственных препаратов, дополнительные меры противодействия простуде, разрешенные врачом, достаточно быстро приведут к облегчению состояния и полному излечению.
Когда необходимо обратиться за медицинской помощью
- Температура выше 38,5 и не сбивается препаратами парацетамола;
- Выделения из половых путей – кровянистые выделения могут говорить о развитии проблем с плацентой (фетоплацентарной недостаточности);
- Изменение активности плода – отсутствие шевелений плода больше 6-8 часов после 20-й недели или необычная активность;
- Повышение тонуса матки, боль в животе и пояснице;
- Появление отеков, повышение давления – признаки гестоза (позднего токсикоза беременных);
- Отмечается ухудшение состояния – появилась боль в ухе, пазухах возле носа, налет или гнойные пробки в горле, сильный кашель;
- Слабость, одышка, ускоренное сердцебиение, предобморочное состояние;
- Учащенное болезненное мочеиспускание – может указывать, что инфекция вызвала цистит (воспаление мочевого пузыря).
Классификация и стадии развития розового лишая
Для розового лишая используют клиническую классификацию, которая учитывает характер течения болезни:
- Наличие материнской бляшки: она может появляться первой или отсутствовать, сыпь может состоять из одной или нескольких таких бляшек, они могут иметь атипичное расположение.
- Локализация вторичных высыпаний: только на туловище, только на конечностях или в складках кожи, в подмышечных и паховых областях, на волосистой части головы, только с одной стороны и др.
- По типу высыпаний: папулы, геморрагические пятна, крапивница, схожие с многоформной эритемой и др.
- Течение: персистентный (продолжительный) или рецидивный (с повторяющимися обострениями). Обе формы редкие.
Выделяют три стадии развития болезни (рис. 1):
- Продромальная. На коже пока нет высыпаний, но самочувствие может ухудшаться, появляются признаки легкого недомогания.
- Первичное высыпание. В 80% случаев появляется одна материнская бляшка — округлое пятно на коже диаметром до 5 см. Цвет бляшки — розовый или коричневатый, она приподнята над уровнем кожи, может быть шелушащейся. Материнская бляшка чаще появляется на туловище. Иногда их может быть несколько. Стадия длится до 2 недель.
- Вторичные высыпания. На коже появляются мелкие пятна или неровности, шишки. Сыпь может выглядеть как крапивница. Она распространяется по коже в течение некоторого времени, сохраняется на несколько недель, после чего проходит.
У разных людей розовый лишай может протекать по-разному. Например, симптомы недомогания до появления сыпи есть не всегда. Обычно они появляются за 1-2 дня до образования высыпаний, но в некоторых случаях розовый лишай появляется после более долгой простуды или гриппа.
В начале болезни обычно появляется одна материнская бляшка, которая постепенно увеличивается, но таких пятен может быть два или несколько. Они не обязательно расположены на туловище: пятно может образоваться где угодно.
То, как выглядит сыпь при розовом лишае, зависит от оттенка кожи. Если он светлый, материнская бляшка будет овальной, а ее цвет розовым. У людей со смуглой кожей цвет сыпи может быть темно-коричневым или темно-фиолетовым.
Вторичные высыпания чаще появляются на спине, груди или животе, но они могут распространяться на любые участки кожи. Сыпь распространяется в течение двух недель и сохраняется на некоторое время. Обычно она проходит через 6-8 недель, но иногда сохраняется на пять месяцев и даже дольше.
Риски для ребенка
Заболевание представляет угрозу не только для женщины, но и для ребёнка
Поэтому важно вовремя блокировать симптомы, и начать лечение
В первом триместре у плода формируются внутренние органы, системы жизнеобеспечения, головной мозг. А плацента еще только начинает функционировать, поэтому вредные вещества, токсины могут проникнуть и спровоцировать различные осложнения.
В середине беременности ребенок уже имеет сформированные системы, органы и плацента активно выполняет защитную функцию. Но и в это время ОРВИ может вызвать неприятные последствия. На фоне респираторной инфекцией может развиться фетоплацентарная недостаточность, гипоксия или же другие патологии, в зависимости от общего состояния здоровья женщины и течения беременности.
Нервная система ребенка еще формируется и при поражении вирусами может пострадать головной мозг.
Регулярно необходимо следить за температурой тела, потому что при значении выше 38 градусов в течение пары суток у ребёнка могут возникнуть проблемы с обменом веществ, в некоторых случаях развиться другие патологии.
Высокая угроза развития отклонений у плода возникает, если женщина одновременно имеет другие заболевания, например, бронхит, тонзиллит, поздний токсикоз.
В третем триместре респираторная болезнь может спровоцировать многоводие, а это опасно для ребенка и роженицы. Могут произойти преждевременные роды, возникнуть осложнения. Перенесенная болезнь прямо перед родами может негативно отразиться на ребенке: он появится вялый, с недостаточной массой тела, бледный вследствие гипоксии.
Как нельзя лечить насморк при беременности?
Беременным женщинам противопоказаны некоторые средства от насморка, которыми они пользовались ранее. Хотя на первый взгляд они кажутся безобидными, однако могут вызвать повышение тонуса матки, аллергию или даже пороки развития плода. Среди запрещенных при беременности:
- Сосудосуживающие препараты в виде капель и спреев при беременности применять не рекомендуется. Особенно врачи не советуют использовать эти средства в первом триместре, когда происходит формирование основных систем плода, в связи с возможным развитием пороков.
- Комбинированные препараты для лечения ОРВИ – ТераФлю, Колдрекс, Фервекс. Многокомпонентность этих препаратов не позволяет спрогнозировать их влияние на плод.
- Ножные ванны. В Японии горячие ножные ванны традиционно применялись для ускорения родов, поскольку существует рефлекторная связь между рецепторами, находящимися на ногах, и сокращением матки. В связи с этим такой метод не может быть рекомендован беременным женщинам.
В каких случаях промывание носа помогает беременным
Затруднённое дыхание во время беременности может являться следствием разных причин: изменения гормонального фона, аллергической реакции организма, заражения вирусной или бактериальной инфекцией. Более подробная информация представлена в таблице.
| Вид насморка | Причины | Симптомы | Лечение |
| Вазомоторный ринит или «ринит беременных» | Изменение иммунитета и гормонального фона сказывается на проницаемости сосудов, провоцирует отёк слизистой | Внезапно появившаяся заложенность носа, жидкие прозрачные выделения, чихание, зуд в носовой полости | Опасности не представляет, но плохо поддаётся лечению, можно лишь снять симптомы, например с помощью промывания носа морской водой |
| Аллергический ринит | Повышенная чувствительность организма к определённым веществам (аллергенам): пыли, пыльце цветущих растений, сигаретному дыму, продуктам питания, шерсти животных и прочих | Затруднённое носовое дыхание, жидкие выделения, чихание, зуд или жжение в полости носа, покраснение и резь в глазах, высыпания на лице, теле | Обнаружение и устранение аллергена, приём противоаллергических препаратов (назначает квалифицированный специалист), проветривание и увлажнение воздуха в помещении. Солевой раствор для промывания носа устраняет заложенность и очищает носовую полость от аллергенов |
| Бактериальный или вирусный ринит | Бактериальная или вирусная инфекция | Заложенность носа, кашель, чихание, першение и боль в горле, повышение температуры тела, насморк | Промывание носа беременным в домашних условиях облегчит состояние и устранит некоторые симптомы. Для назначения схемы лечения необходимо обратиться к терапевту |
В целях профилактики рекомендовано промывание носа. Проведение этой процедуры обеспечивает уменьшение отёка слизистой оболочки, повышение тонуса капилляров, усиление защитных свойств слизистой.
Промывание носа беременным при насморке и заложенности носа – это лишь часть терапии, направленная на устранение симптомов. Для полноценного лечения необходимо определить факторы, спровоцировавшие недомогание. Даже если вы сами установили причину насморка и заложенности носа, не советуем заниматься самолечением – во время беременности многие препараты запрещены, так как могут нанести вред здоровью и развитию ребёнка.
Разные виды ринита лечатся по-разному. Поэтому обязательно обратитесь за помощью к квалифицированному специалисту, который уточнит диагноз и назначит правильное безопасное лечение.
Есть ли лекарства от болей головы у беременной женщины

Очень важно разобраться, что выпить при головной боли при беременности без негативных последствия для плода. В большинстве случаев препараты, которые предназначены для обезболивания, имеют в собственном составе ибупрофен или аспирин
Беременным женщинам важно избегать данных лекарственных средств, так как они способны спровоцировать преждевременное изменение кровообращения плода. Особенно опасны данные медикаменты в третьем триместре беременности.
Кроме того, канадские исследователи доказали, что прием лекарственных препаратов на основании ибупрофена существенно повышает риск выкидыша. Применение таких обезболивающих на сроке после тридцатой недели способно оказывать опасный тератогенный эффект на нерожденного ребенка – поражение легких, сердца малыша.
Важно обратить внимание, что аспирин достаточно сильно разжижает кровь женщины, поэтому прием такого лекарственного препарата может спровоцировать кровотечение. Также данное средство может оказывать тератогенные эффекты, то есть приводить к появлению врожденных аномалий у ребенка. Это значит, что будущим мамам в первом триместре беременности запрещено принимать аспирин
Это значит, что будущим мамам в первом триместре беременности запрещено принимать аспирин.
Категорически запрещено принимать такие лекарства, как депакот, мотрин, эрготамин, триптан. Данные препараты известны в гинекологии, так как могут спровоцировать выкидыш или оказывать тератогенное действие на нерожденного малыша.
Назначать препарат, подбирать правильную и безопасную дозировку может исключительно специалист. В наше время существует не очень много лекарств, которые разрешены для приема именно в гестационный период. Остановимся немного подробнее на самых безопасных для беременных женщин лекарственных препаратах, которые могут назначаться гинекологами для купирования головной боли.
Парацетамол

Когда-то очень давно данное средство подвергалось большой критике по причине того, что оно увеличивало риск аномалий развития яичек у эмбриона мужского пола, а также возникновения астмы. Было проведено большое количество исследований, результаты которых не подтвердили на 100% данный факт.
Сегодня парацетамол является ключевым лекарственным препаратом, который используется в гестационный период для эффективного купирования болевого синдрома
Важно понимать, что тестирования и исследования на беременных женщинах, нерожденных детях не проводятся массированно, поэтому 100% гарантию безопасности дать никто не может. Это значит, что в медицине разрешено периодически использовать таблетки парацетамола для борьбы с головной болью у беременной женщины
Но-шпа (дротаверин)

В наше время лекарственный препарат дротаверин или но-шпа хорошо известен практически каждому человеку, который сталкивался в своей жизни с разными болями. Данное средство считается одним из самых эффективных спазмолитиков, которое разрешено использовать для купирования болевого синдрома на любом сроке гестации.
Использование дротаверина или но-шпы позволяет снять разные виды боли, например:
- пульсирующую;
- внизу живота;
- давящую;
- спастического характера.
На сегодняшний день было проведено множество исследований, которые не смогли выявить опасных действий дротаверина на организм плода и будущей мамы. В обязательном порядке препарат проверялся на эмбриотоксическое и тератогенное действие, которые являются самыми опасными в гестационный период. Кроме того, но-шпа не оказывает неблагоприятное воздействие непосредственно на течение женской беременности.
Важно помнить, что оба лекарственных препарата (но-шпа, парацетамол) имеют ряд противопоказаний к использованию. Кроме того, запрещено назначать и определять дозировку приема таблеток самостоятельно
Только специалист в индивидуальном порядке определяет, какой препарат принимать можно женщине с учетом характера головной боли, особенностей течения беременности и других важных факторов.
Как лечить ОРВИ?
Лечение ОРВИ у взрослых со стандартным течением заболевания обычно проводится в домашних условиях.
Задачи лечения:
- облегчение симптомов;
- предотвращение осложнений;
- сокращение сроков болезни до минимума;
- предотвращение рецидива и остаточных явлений.
Обязательные меры:
- постельный режим;
- обильное питье;
- прием препаратов для борьбы с симптомами заболевания;
- легкая, но полезная и богатая питательными веществами пища;
- согревающие процедуры и ингаляции;
- прием витаминов.
Температуру можно понижать только если она поднялась выше 38 градусов. Очень высокая температура угрожает мозгу и сердцу.
Антибиотики при ОРВИ не используются, так как они показаны при острых респираторных инфекциях бактериального происхождения, например, при ангине, а ОРВИ вызывается вирусами. Вирусы подавляются антивирусными средствами. Антибиотики применяют только в случае бактериальных осложнений. Бесконтрольное применение антибиотиков опасно для здоровья и приводит к появлению устойчивых к ним форм бактерий.
Опасность насморка и длительной заложенности носа для здоровья беременной
В медицине насморк называется ринитом — это воспаление слизистой оболочки носа с выделением слизи из носовых ходов. Чаще всего причиной насморка является попадание в организм вирусов, бактерий или аллергенов. Однако порой мы не обращаем внимания на выделения из носа, следуя народной поговорке: «Если насморк лечить – он пройдёт за семь дней, а если не лечить, то за неделю». Но такой принцип действия, а точнее – бездействия, может привести к возникновению осложнений.

При рините заложен нос, который выполняет функцию фильтра. Благодаря ресничкам, находящимся в носовой полости, в лёгкие поступает очищенный воздух. Кроме того, кислород, проходя сквозь носовые пазухи, становится тёплым и влажным, что облегчает процесс газообмена. Когда нос заложен, человек дышит ртом, который не обеспечивает терморегуляционную, увлажняющую, очищающую функции. В организм поступает сухой прохладный воздух, содержащий раздражающие частицы. Таким образом, насморк может повлечь за собой заболевания, например синусит и отит, которые требуют комплексного и более сложного лечения.
У беременных затяжной насморк может привести к кислородному голоданию плода – гипоксии, что негативно сказывается на его здоровье и развитии. Последствия гипоксии могут быть как незначительными, так и очень серьёзными. Если кислородное голодание появляется на ранних сроках, есть большая вероятность развития аномалий. На поздних – отставание размеров плода от норм, характерных для определённого срока беременности, а также поражение центральной нервной системы.
Важно не затягивать с лечением простудных заболеваний, особенно в период ожидания ребёнка. Почаще используйте морскую воду для промывания носа при беременности.
Другие статьи по теме:
- Головная боль при беременности
- Головная боль и тошнота
- Головная боль в затылке
- Головная боль у женщин
- Головная боль при гипертонической болезни
- Головная боль напряжения (ГБН)
- Головная боль как симптом атеросклероза
- Головная боль как симптом менингита
- Стреляющая боль в голове с правой стороны
- Головная боль за ушами
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Патогенез розового лишая
Как мы уже говорили ранее, механизм образования сыпи на коже неизвестен. Считается, что заболевание вызывает вирусная инфекция (герпесвирус или неизвестный возбудитель). Вирус герпеса седьмого типа считается наиболее вероятным возбудителем розового лишая. Это подтверждают результаты исследований с использованием ПЦР-диагностики, однако у части носителей этого вируса дерматоз не появляется.
Появление сыпи связывают со снижением иммунитета после простуды, гриппа и других сезонных заболеваний. У болезни есть предвестники, симптомы, которые появляются на продромальной стадии, до высыпаний на коже. Это боль в горле, увеличение лимфатических узлов, недомогание.
Как лечиться от ОРВИ в период беременности
Сложность лечения для женщины, находящейся в ожидании ребёнка, в том что, большинство известных и эффективных медикаментов находятся под запретом. Особенно в первом триместре, в это время запрещено практически все, даже большая часть травяных настоев и отваров.
Антибиотики – это вещества, которые подавляют рост болезнетворных бактерий и инфекций. Бывают природного происхождения и полусинтетический. Средство сильное и действует незамедлительно. Но беременным такую терапию назначают в исключительных случаях, когда необходимо срочная помощь.
Допустимые антибиотики:
- Амоксициллин;
- Ампициллин;Флемоксин и некоторые другие.
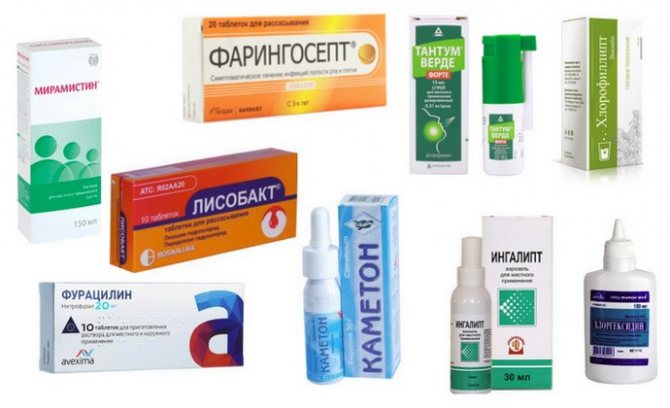
Для лечения горла разрешены препараты для полоскания и орошения:
- Хлоргексидин;
- Мирамистин;
- Гексорал;
- Ротокан;
- Аквирин.
Несмотря на то, что перечисленные лекарства допустимы для приема беременной женщины, назначать их должен только врач, который точно укажет необходимую дозировку и правила использования.
Советы от экспертов

Подбирая лекарство от гриппа и простуды, остерегайтесь подделок. Отличить фальсификат от оригинального препарата можно по бледному цвету упаковки, опечатках в названии, отсутствию защитной голограммы и шрифта Брайля. Если вы заметили хотя бы один из указанных признаков, с большей долей вероятности перед вами некачественная «пустышка».
Во избежание подобных неприятностей, следует покупать лекарственные препараты только в сети официальных аптек, которые гарантированно имеют лицензии на все препараты и строго соблюдают условия их хранения. Подозрительно низкая стоимость препарата – веский повод задуматься о его качестве. Лучше выбирать средство в среднем ценовом сегменте среди аналогов.
ОРВИ и простуда в гестационный период: причины
Главный фактор, провоцирующий развитие болезни в период вынашивания ребенка – это резкое снижение иммунитета. Организм работает за двоих, поэтому становится крайне уязвим для вирусов и инфекций.
Врачи настоятельно советуют принимать на протяжение всего срока беременности поливитамины, фитосборы и питаться продуктами с большим содержанием полезных веществ.
Существует более 300 известных возбудителей респираторно вирусной инфекции. Подхватить болезнь легко, она передаётся воздушно-капельными путём.
Важным момент — профилактика простудных заболеваний:
- в период эпидемии исключить посещение мест массового скопления людей или же свести к минимуму;
- смазывать слизистые противовирусными средствами (Оксолин, Виферон, некоторые эфиры);
- тепло одеваться, обувь должна быть непромокаемой;
- соблюдать правила личной гигиены, особенно после общественных мест (мыть руки и полоскать горло);
- принимать разрешённые витаминные комплексы;
- добавить в рацион продукты насыщенные микроэлементами, клетчаткой;
- стараться не контактировать с зараженными членами семьи или же использовать специальную повязку;
- придерживается здорового образа жизни;
- употреблять имбирный чай, достаточно одной чашки с утра;
- в разумных пределах разрешён приём лука и чеснока, они являются природными антибиотиками.
Первые признаки ОРВИ при беременности

Первые признаки ОРВИ зависят от особенностей вируса, вызвавшего болезнь. Вирусы обладают способностью поражать слизистую оболочку на отдельных участках. Одни вирусы «любят» селиться в носоглотке, вызывая насморк и першение в горле. Другие могут распространяться на конъюнктиву глаз и слизистую внутреннего уха, при этом возникает зуд в глазах и слезотечение, чешутся уши. Третьи вирусы поражают клетки слизистой трахеи и бронхов, тогда первым признаком болезни становится кашель. В целом, проявления простудных инфекций остаются такие же, как и до беременности:
- насморк – заложенность носа более выражена, чем до беременности;
- боль в горле;
- повышение температуры;
- кашель;
- покраснение глаз, сопровождается зудом и слезотечением.
В зависимости от особенностей вируса и состояния иммунитета беременной болезнь может развиваться, распространяясь на другие отделы дыхательной системы. Например, к насморку присоединяется боль в горле, затем кашель. В некоторых случаях развитие вируса останавливается на одном участке, тогда болезнь протекает легче и выздоровление наступает быстрее.
Статистика по ОРВИ
Симптомы респираторной инфекции — одна из наиболее распространенных причин посещения терапевтов. По статистике, взрослый человек имеет в среднем 4 эпизода ОРЗ в год, и до 8 у детей. Также стоит подчеркнуть сезонность этих заболеваний, с пиком в период с осени до весны (в месяцах ноябрь – апрель). При этом можно последовательно переболеть разными вирусными инфекциями или одновременно несколькими, включая сочетание вирусной и бактериальной.
Респираторные инфекции — основная причина невыхода в детсад, школу и на работу. Это связано со значительными экономическими потерями, к которым следует добавить значительные затраты на медицинские услуги.
По данным ВОЗ, респираторные вирусы — причина подавляющего большинства случаев острого воспаления верхних дыхательных путей (60-90% случаев в разных регионах), независимо от возраста пациента. Их высокая заразность обусловлена непосредственно легкостью передачи, особенно в учебных заведениях, автотранспорте, медицинских учреждениях, торговых центрах.
Профилактика ОРВИ при беременности
1. Ограничение контактов. Если есть возможность, беременной следует избегать мест массового скопления людей и общения с заболевшими.
2. Промывание носа. По возвращении домой необходимо промывать нос солевым раствором. Это помогает смыть вирусы и бактерии до того, как они проникли в слизистую и начали размножаться.
3. Полоскание горла. В конце дня можно прополоскать горло слабым солевым раствором, чтобы очистить его от слизи и микроорганизмов.
4. Мытье рук с мылом. Частое мытье рук позволяет избежать занесения на слизистые вирусов и бактерий.
5. Изолирование больного. Если кто-то из членов семьи заболел, то его желательно поместить в отдельную комнату. Выходя из нее, больной должен надевать маску.
Когда необходимо обратиться за медицинской помощью
- Температура выше 38,5 и не сбивается препаратами парацетамола;
- Выделения из половых путей – кровянистые выделения могут говорить о развитии проблем с плацентой (фетоплацентарной недостаточности);
- Изменение активности плода – отсутствие шевелений плода больше 6-8 часов после 20-й недели или необычная активность;
- Повышение тонуса матки, боль в животе и пояснице;
- Появление отеков, повышение давления – признаки гестоза (позднего токсикоза беременных);
- Отмечается ухудшение состояния – появилась боль в ухе, пазухах возле носа, налет или гнойные пробки в горле, сильный кашель;
- Слабость, одышка, ускоренное сердцебиение, предобморочное состояние;
- Учащенное болезненное мочеиспускание – может указывать, что инфекция вызвала цистит (воспаление мочевого пузыря).