От каких болезней делают прививку АКДС?

Для начала необходимо разобраться, против чего защищает прививка АКДС. Аббревиатура расшифровывается или переводится как адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Она была изобретена в качестве защиты против трех смертельно опасных бактериальных болезней, в свое время унесших много детских жизней:
- Коклюш – бактериальная инфекция, подвержены которой преимущественно дети. Недуг характеризует сложнейшее поражение органов дыхания. Его проявления: воспаление легких, захлебывающийся кашель, судороги. В начале прошлого века смертность среди малышей от коклюша составляла значительную часть от общего числа умерших.
- Дифтерия — тяжелейшее инфекционное заболевание. В результате воспаления трахея и гортань постепенно забиваются дифтерийными пленками, и ребенок медленно задыхается, что при неоказании помощи может привести к удушью.
- Столбняк вызывают бактерии, живущие в почве. Тяжелейшее заболевание сопровождается мышечными судорогами и еще несколько десятилетий назад неизменно заканчивалось летальным исходом.
Видео о прививке АКДС
В фильме цикла «Школа доктора Комаровского» приводится медицинское мнение об этой вакцине. Доктор отвечает на самые распространенные вопросы родителей, объясняет происхождение мифов и страхов и их обоснованность.
Среди противников вакцинации существует мнение, что самый лучший иммунитет вырабатывается, когда человек сам переболел каким-то заболеванием. Таким мнением можно оправдать нежелание делать прививку от ветрянки или другой менее опасной болезни. Но столбняк, как и коклюш с дифтерией, нередко заканчиваются смертельным исходом. Взвесить все доводы и выбрать наилучший вариант для ребенка – дело каждого родителя.
Напишите, какие реакции на прививку были у вашего ребенка, и будете ли вы дальше проводить плановую вакцинацию
Каково вообще ваше отношение к этой сложной, но в то же время важной прививке?
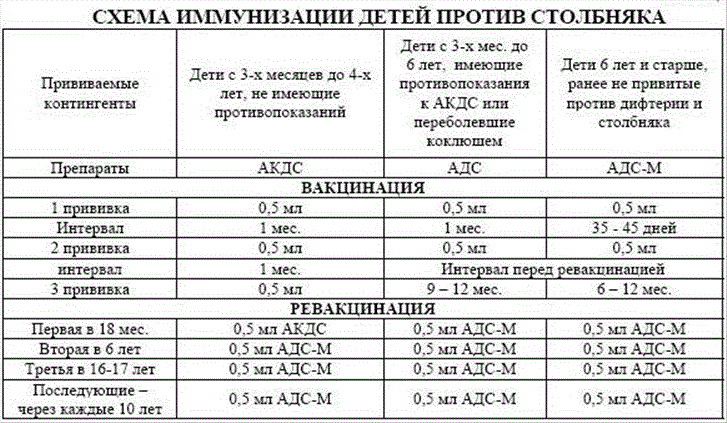
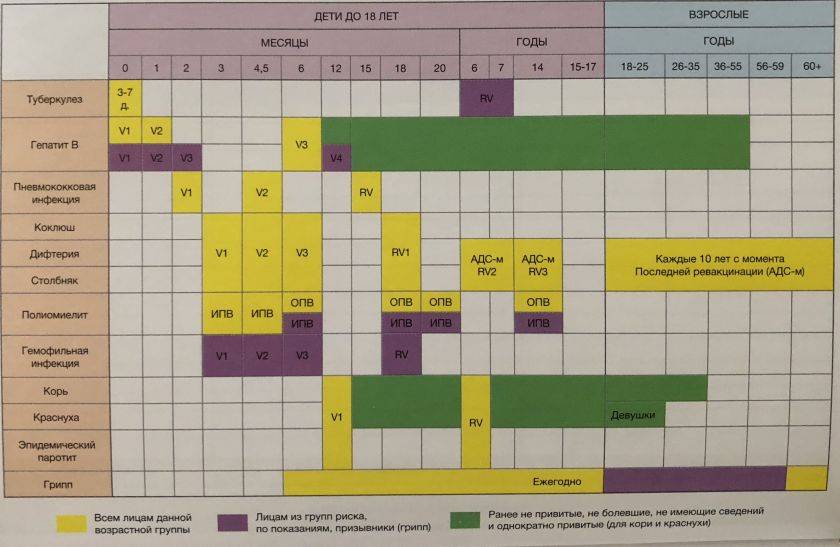
Сколько раз делают прививку ребенку?
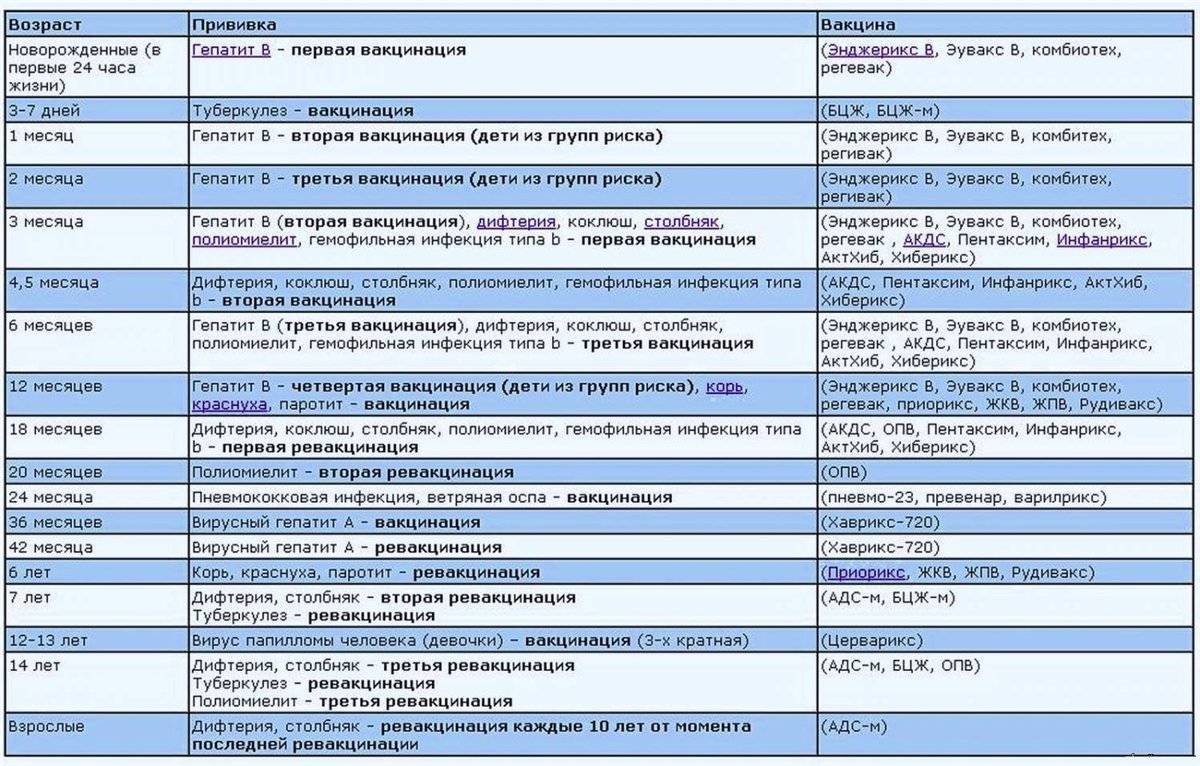
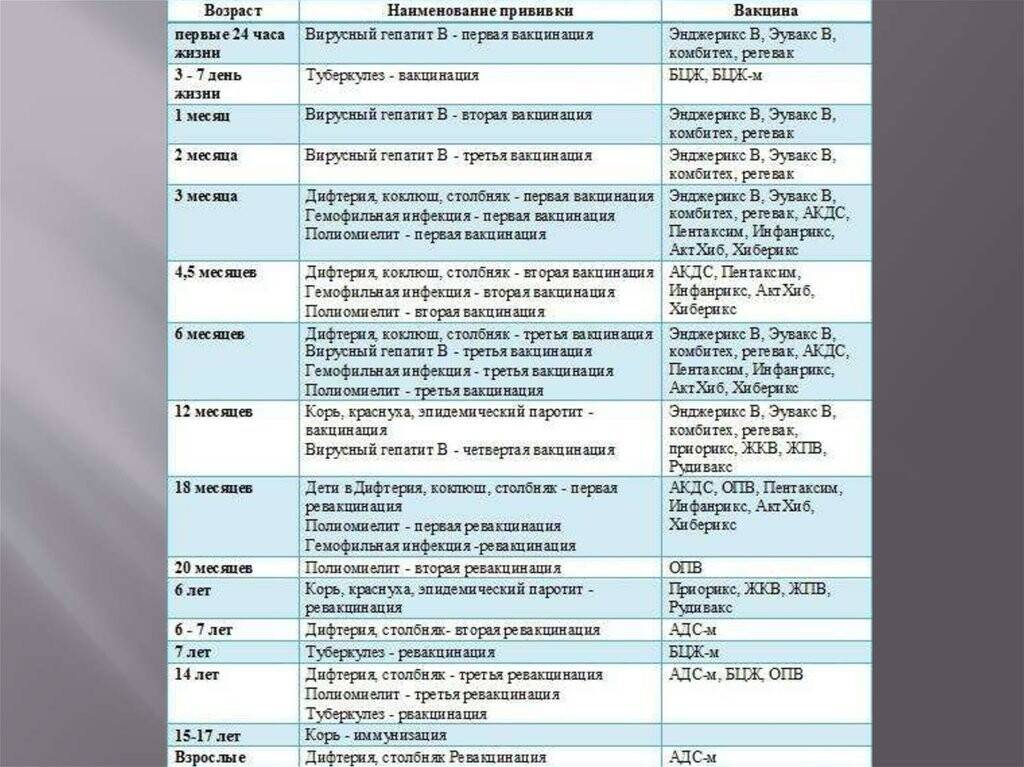
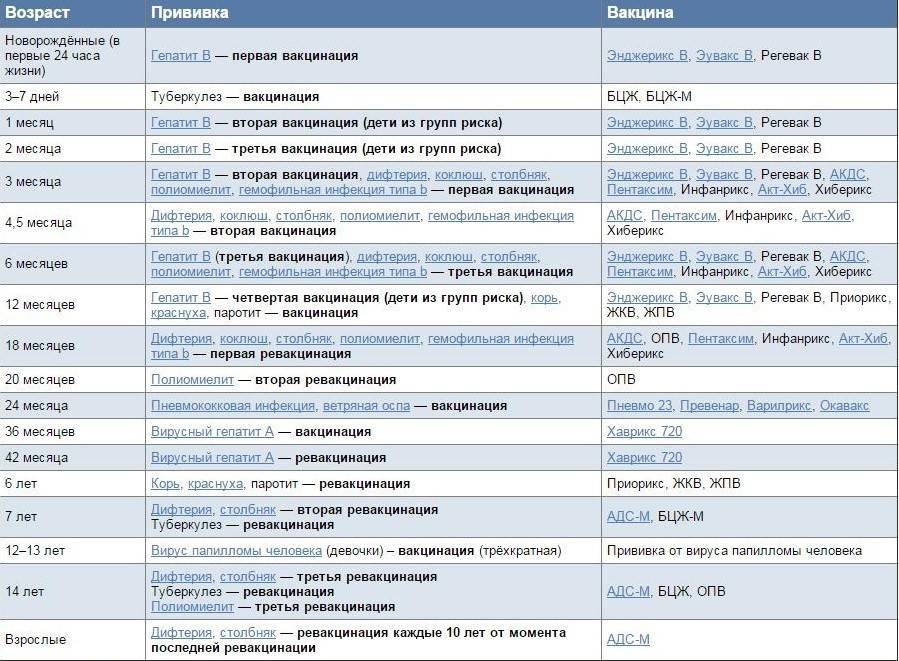
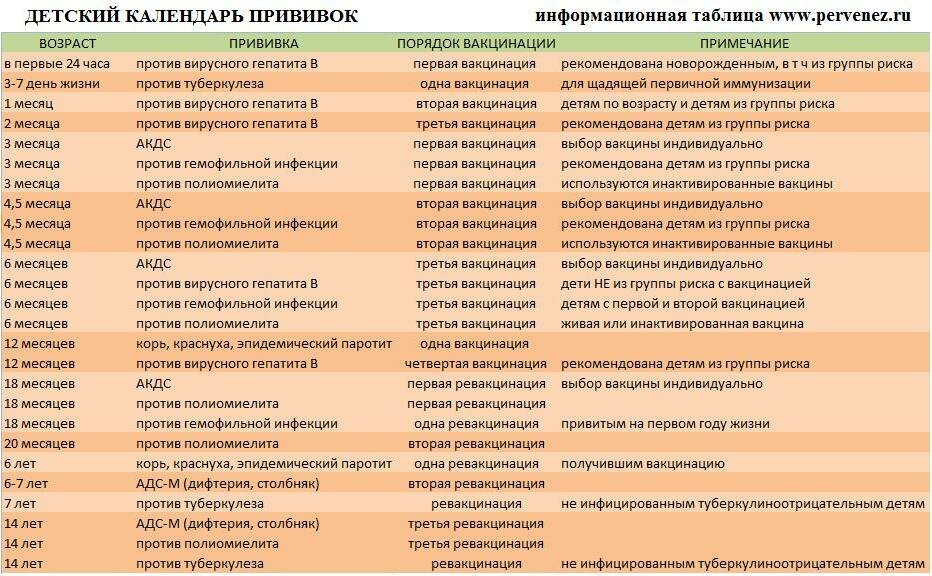
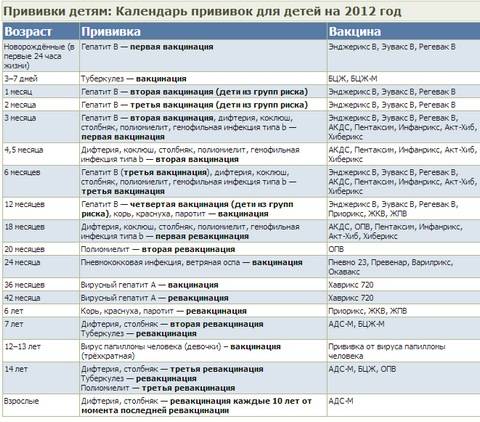
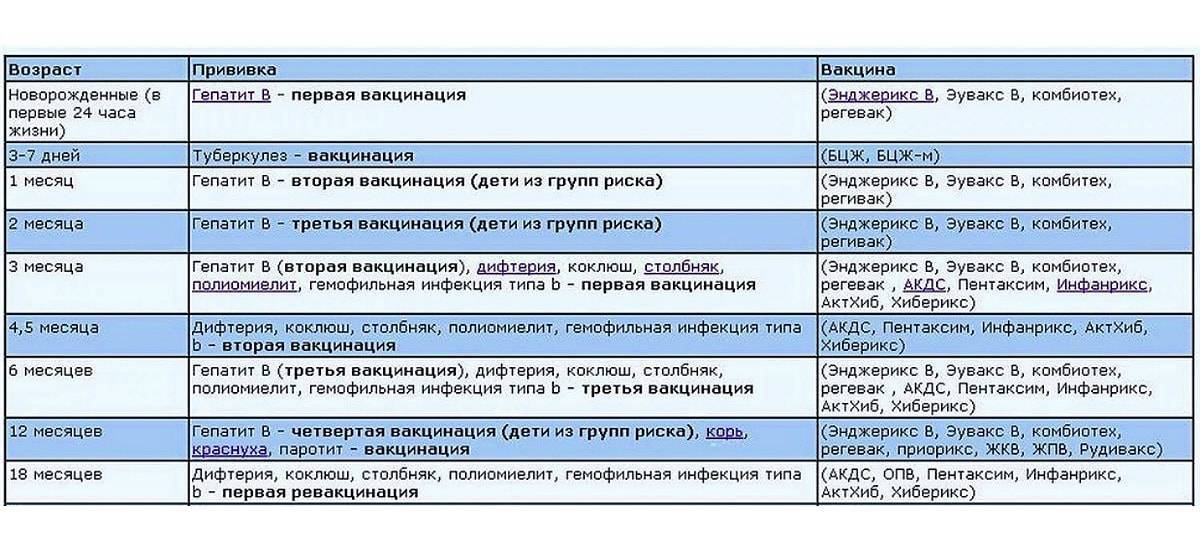
Чтобы вакцина проявила себя на все 100%, прививка АКДС должна быть поставлена 4 раза. Только в этом случае организм сможет выработать к 3-м инфекциям иммунитет достаточной силы.Согласно календарю прививок, препарат ставится в следующей последовательности:
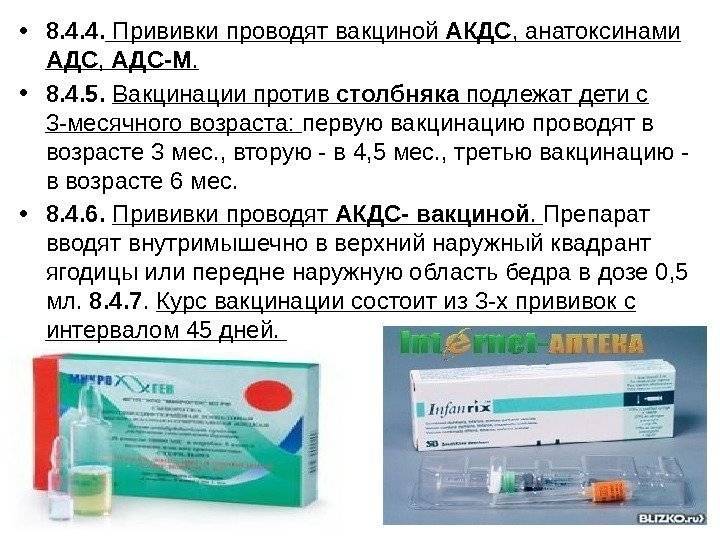
- 1-я инъекция – в 3-4 месяца от рождения. Почему в это время? Дело в том, что в организме грудничка полученные от матери защитные антитела сохраняют свою активность только 2 месяца. Затем требуется «помощь» вакцины. Прививаться можно и отечественными и импортными препаратами. Часто выбирают Инфанрикс. Он переносится малышами легко. Следует знать, что АКДС и Тетракок в трети случаев дают постпрививочные реакции (не осложнения!), которых бояться не стоит;
- 2-й укол – через 30-45 дней. Лучше вакцинироваться тем же препаратом, что и в первый раз. Но если такая возможность отсутствует – не страшно. Вакцинацию можно провести аналогичным средством, все типы АКДС взаимозаменяемы. Обычно реакция малыша на второе прививание более бурная. Но это нормально. Если ребёнок плохо отреагировал на 1-ю прививку АКДС, то 2-ю следует заменить более щадящим аналогом, например АДСМ или Инфанриксом;
- 3-я вакцинация – в 6 месяцев. Также возможна сильная реакция на укол. Но это не патология, бояться нечего;
- 4-я инъекция – в 1,5 года.
Такой курс считается необходимым для выработки нужного количества защитных антител в организме ребёнка.
Вакцина АКДС
Последующие прививания проводятся с целью закрепления полученного результата:
- 5-я инъекция – 6-7лет.
- 6-я вакцинация – 14 лет.
Зачастую сроки прививочного графика смещаются из-за болезни малыша. Расстраиваться не стоит – вакцинация не прерывается и не начинается сначала. Она продолжается с того места, где случился «сбой», только последующую прививку следует сделать побыстрее, чтобы график пришёл в норму.
Реакция на вакцину, побочные эффекты
Почти у половины привитых детей первые сутки проявляется какая-либо реакция на вакцину. Признаки, появившиеся позже третьего дня, никак не относятся к прививке:
- В зоне укола может появиться покраснение, небольшое уплотнение. Могут появляться болевые ощущения, из-за которых иногда ребенку больно вставать на ножку и он хромает.
- Поднимается температура тела. Если при простуде она помогает справляться с микробами, то после вакцины пользы от нее никакой. Поэтому рекомендовано давать ребенку жаропонижающее.
- Может наблюдаться расстройство стула.
- На противококлюшный компонент организм может среагировать появлением кашля, который не требует лечения.
- Ребенок становится капризным, сонливым, снижается аппетит и ухудшается сон.

Побочные реакции сильнее выражены после введения второй прививки, иммунитет уже знаком с чужеродными телами и еще больше хочет защитить организм от них. При сильной аллергической реакции или иных острых проявлениях из вакцины может быть удален коклюшный компонент. Именно он провоцирует острую реакцию со стороны иммунитета.
Следует срочно обратиться к специалисту в случае развития следующих побочных эффектов у детей:
- пронзительный плач, который не прекращается в течение длительного времени;
- отек и покраснение превышают 9 см;
- температура тела выше 39 градусов, которая не снижается препаратами.
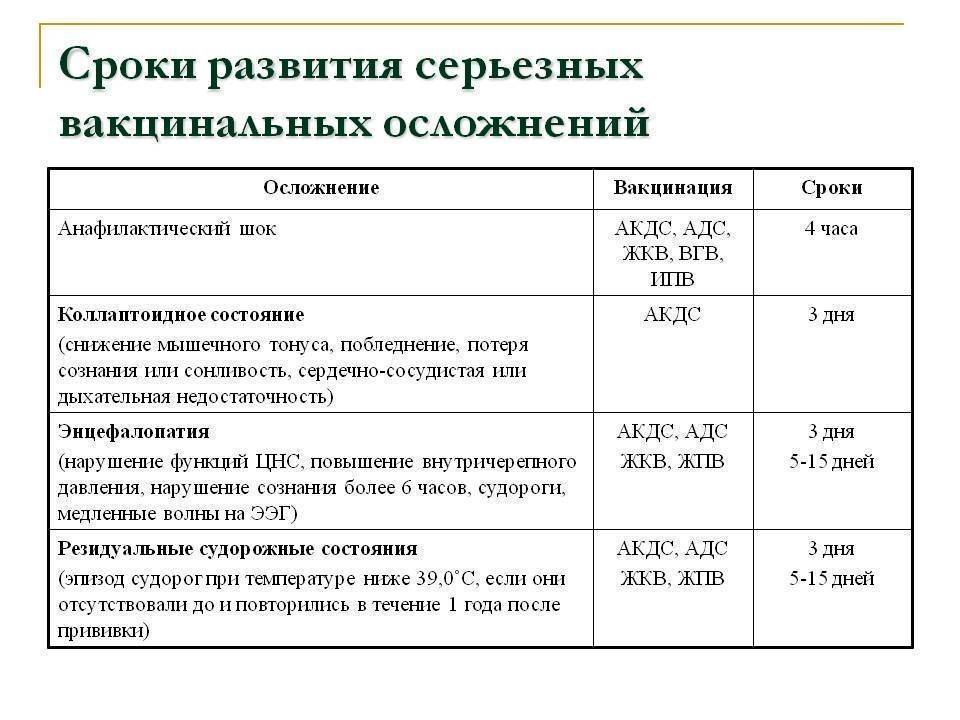
Прививка от коклюша чаще, чем другие действующие вещества АКДС, приводит к осложнениям. Опасной считается реакция со стороны нервной системы, которая становится причиной нарушения работы мозга. Повышается температура тела, наблюдаются судороги, нарушается сознание.
График вакцинации
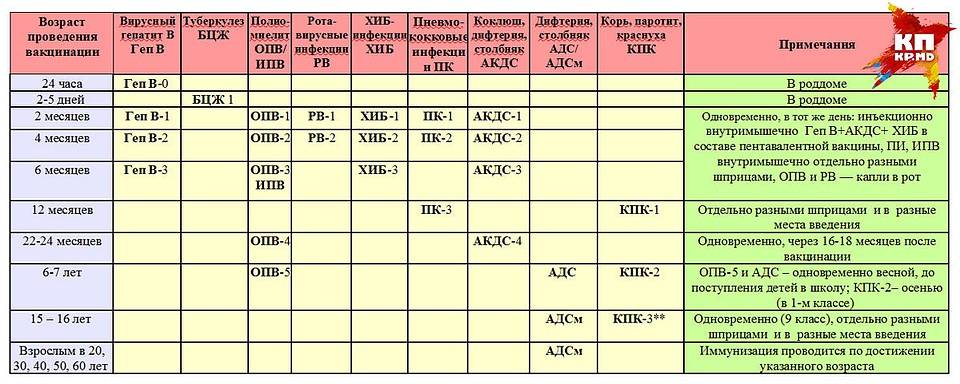
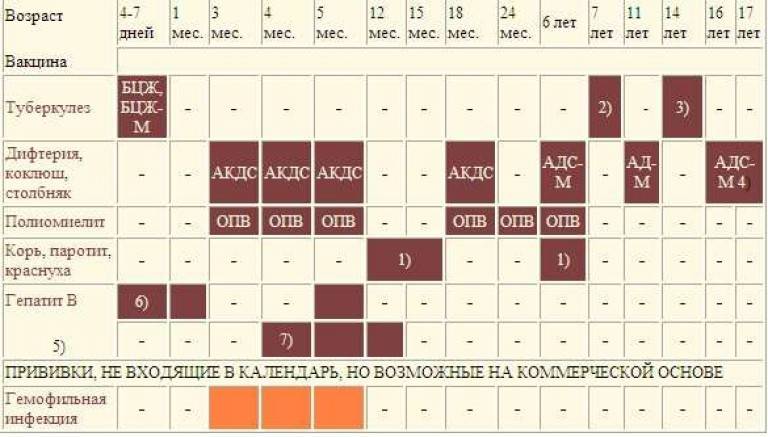
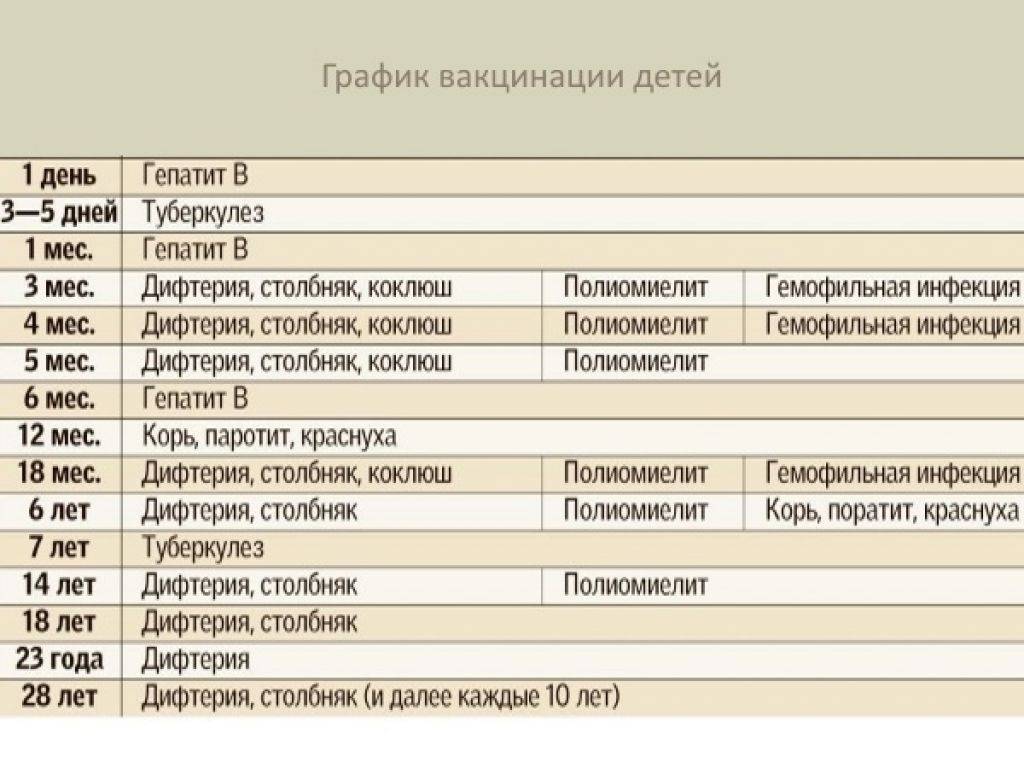
Прививку АКДС вводят по схеме. Первую вакцинацию АКДС необходимо сделать в 3 месяца. Введение профилактических прививок рекомендуется проводить по графику. Если у малыша имеются противопоказания, то врач может отложить иммунизацию на две недели и более.
Рекомендуемые сроки:
- В 3 месяца.
- В 4-5 месяцев, то есть ровно через 30-45 дней в зависимости от общего состояния и последствий первой прививки.
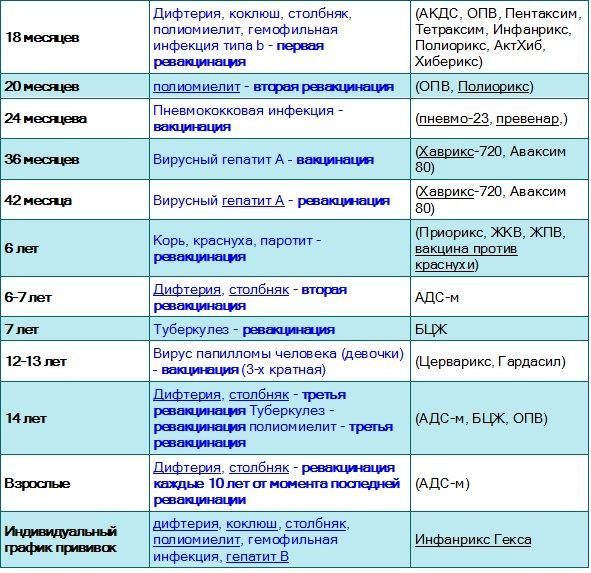
- В полгода.
- В 1,5 года.
- В 6 или 7 лет.
- В 14 лет.
Прививка в возрасте 6 и 14 лет проводится для того, чтобы поддержать иммунитет ребенка. В дальнейшем АКДС ставится взрослому человеку каждые 10 лет.

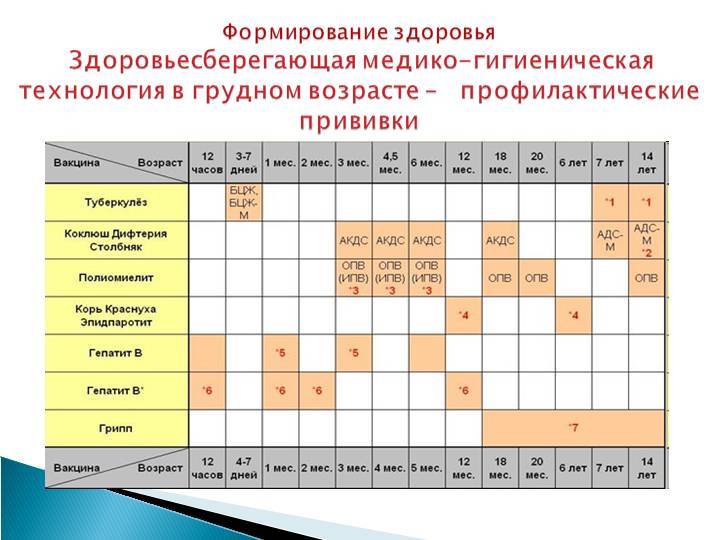
График прививок
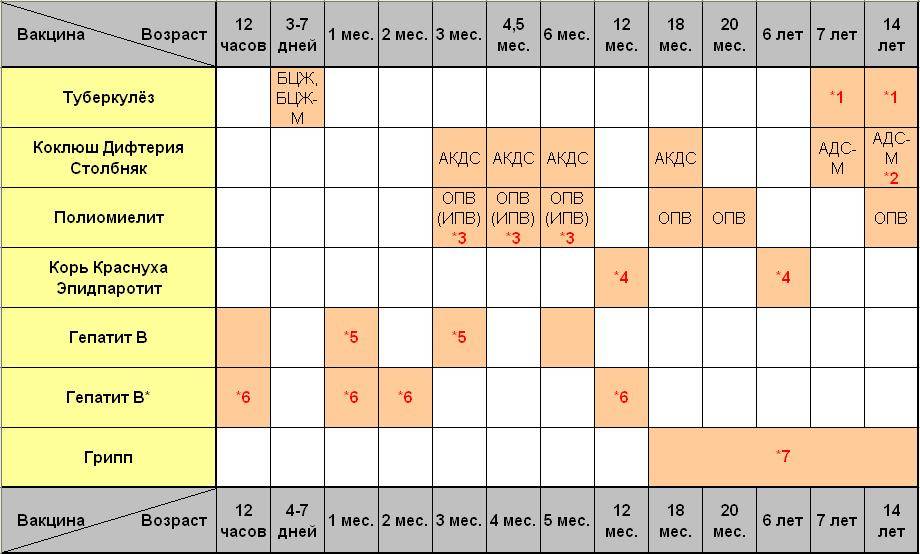
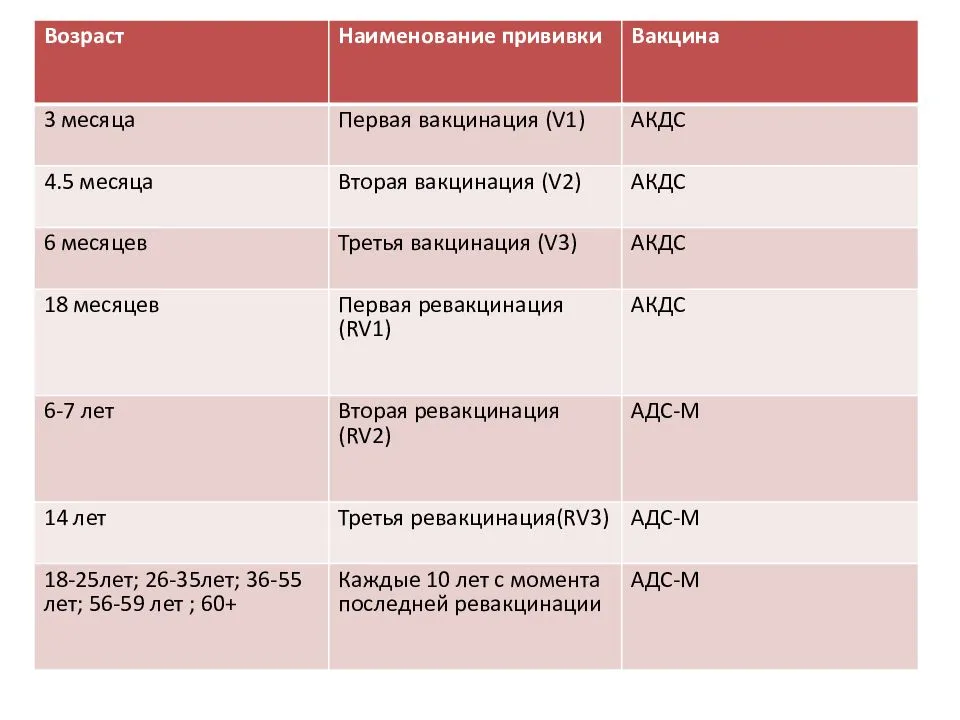
Для того чтобы у ребенка сформировался устойчивый иммунитет к коклюшу, дифтерии и столбняку, необходимо до полутора лет поставить четыре дозы вакцины.
Первую прививку ставят в 3 месяца, максимум через сорок пять дней вводится вторая доза, в 6 месяцев – третья. И последняя – четвертая – в полтора года. Все последующие ревакцинации против дифтерии, коклюша и столбняка ставятся для поддержания концентрации антител в организме.
Ревакцинации проводят в 7 лет и в 14. Во взрослом возрасте ревакцинация также необходима каждые десять лет – 24, 34 и далее.
Ревакцинация взрослого человека отличается от детской. Так как коклюш не представляет для взрослого никакой угрозы, то и прививку делают только от столбняка и дифтерии.
Если человек во взрослом состоянии не пройдет очередную ревакцинацию, то уровень антител в организме упадет, и восприимчивость к инфекциям увеличится. Взрослый заболеет, но перенесет заболевание легче по сравнению с теми, кто вообще не прививался.
Как ухаживать за местом введения укола?
Родителей не должны пугать многокомпонентные вакцины. Это раньше считали, что сначала нужно сделать один укол монопрепаратом, а спустя некоторое время – другой. Полагали, что организму так «проще» справиться с инфекцией. Но сейчас установлено, что иммунитету «безразлично», сколько различных вирусных компонентов вводится одновременно: один или шесть.
Реакция будет одинаковой. Так зачем колоть малыша 6 раз, когда можно всего один. Следует различать и понятия осложнения и реакции на прививание.
У каждого 10-го малыша диагностируется реакция на укол. Это нормальный иммунный отклик организма на «враждебные» антигены, внешне проявляемый как температура или покраснение места прокола. Следует понимать, что эти симптомы не опасны и самостоятельно пройдут спустя некоторое время.
Есть и другой важный момент. Когда вводится вакцина с «убитыми » микроорганизмами (к ним относится и АКДС), общая реакция проявится сразу же в первые сутки. А к 3-му дню малыш должен чувствовать себя нормально.
В этом отличие инактивированных вакцин от живых, где реакция наступает лишь на 5 сутки. А постпрививочные осложнения – это серьёзно. Пример тому – сильные аллергии типа анафилактического шока. Но, к счастью, они случают очень редко (раз на миллион).
У части вакцинантов в первые день-два могут наблюдаться следующие реакции:
- общие: вялость, повышение температуры;
- местные (в зоне укола): покраснение, небольшая припухлость (не отёк!) и возможная болезненность. Это и пугает мам больше всего. А зря. Так происходит рассасывание вакцины. Шишка (2-4 см в диаметре) – нормальная реакция, самостоятельно проходящая через неделю-другую.
Итак, укол сделан. Первое к чему нужно быть готовым – повышение температуры. Это случается с большинством пациентов, поэтому заранее следует запастись готовыми порошками: Гастролит или Регидрон.
Из жаропонижающих средств подойдут:
- Нурофен и Ибуфен (сироп);
- Парацетамол, Эффералган (свечи);
- Нимесил, Найз (раствор или сироп).
Когда температура повышается (любая, сверх 37,4 °С), ждать не стоит – давайте жаропонижающее. Перед сном – Парацетамол в свечах. Когда температура стала выше 38 °С, лучше принять жидкие препараты (Ибупрофен). На 3-ий день температура должна нормализоваться.
Парацетамол в свечах
Кроме лекарств необходимо:
- поддерживать в комнате ребёнка температуру 18-20 градусов при влажности 60%;
- меньше есть и очень много пить;
- гулять – обязательно, но только если малыш не температурит;
- минимизировать контакты в первые 3 дня;
- в день вакцинации не купаться. Затем можно. Главное – не тереть место прокола мочалкой.
Очень важно – на момент прививания малыш должен быть здоров! Если болезнь «просмотрели», АКДС может вызвать её обострение.
Подготовка ребенка к прививке
Прививка относится к числу тех, которые наиболее часто вызывают аллергические реакции, поэтому вакцинация требует тщательной предварительной подготовки. Здесь есть несколько общих правил, за выполнением которых родители должны тщательно проследить:
- к прививке допускаются только абсолютно здоровые пациенты;
- укол делается натощак, поэтому нельзя кормить ребенка и даже давать ему пить перед процедурой;
- малыш должен опорожнить мочевой пузырь и кишечник;
- одеть кроху нужно так, чтобы не допустить переохлаждения и перегревания тела.
Родителям следует заранее запастись жаропонижающими средствами, чтобы они были под рукой в случае, если у ребенка внезапно поднимется температура. Помимо них, нужно провести медикаментозную подготовку ребенка по следующей схеме (после предварительной консультации у педиатра):
- за несколько дней давать ребенку антигистаминные средства по схеме, указанной в инструкции – Фенистил, Зиртек;
- перед процедурой в день АКДС поставить ребенку жаропонижающую свечку, этого не нужно делать, если ранее малыш перенес вакцинацию без повышения температуры;
- после укола при наблюдении побочных реакций продолжать давать антигистаминные и жаропонижающие;
- на третий день, как правило, необходимость приема лекарств отпадает сама собой, а симптомы пропадают.
ЧИТАЕМ ТАКЖЕ: насколько опасна шишка на ноге у ребенка после АКДС?
Лучше всего заранее обсудить с педиатром методику подготовки к АКДС и соблюдать все предписания (подробнее в статье: как именно нужно подготовиться к прививке АКДС?). При ревакцинации следует опираться на предыдущий опыт и то, как малыш перенес предыдущие уколы.
Ответы детского врача на частые вопросы
Можно ли выходить на прогулки после прививки АКДС и полиомиелита?
Спешить не стоит. После прихода домой следует повторно измерить температуру, осмотреть ребенка на наличие сипы на теле. Если все в норме, ребенок подвижен и хорошо себя чувствует, то выходить на свежий воздух разрешается. Единственное условие – не рекомендуется гулять в компании малышей, лучше отправляться в парк. Чем больше контактов с посторонними людьми – тем выше риски заболевания ОРЗ. Ослабленный организм не стоит перенагружать.
После прививки не стоит спешить вести ребенка на улицу
Когда разрешается купаться?
Некоторые родители боятся мочить место инъекции, и это правильно. Мочить место укола разрешается только после того, как исчезнет покраснение, ранка затянется, малыш прекратил ее расчесывать.
Прививка делается только в ногу?
Да, существует рекомендация ВООЗ о прививке в бедро. Это связано с особенностями развития малыша. В ягодицах есть нервные окончания, много кровеносных сосудов и подкожных тканей. Введение вакцины в эти участки резко повышают вероятность появления негативных реакций организма. Кроме того, длительные наблюдения за вакцинированными детьми показало, что иммунитет намного лучше, когда инъекция делалась в бедро. Если прививку делать в ягодицу, то это нарушение действующих правил. Уколы в плечо можно делать после полутора лет. Если после инъекции появились болезненные ощущения в ноге, то ее не нужно прогревать или массажировать. Все последствия пройдут самостоятельно, припухлость полностью исчезнет не позже, чем через две недели.
Прививку делают только в бедро
Что делать, если нарушен календарь прививок от АКДС и полиомиелита?
Современные рекомендации исключают повторную вакцинацию сначала, нужно как можно быстрее продолжить цикл. Раньше вакцинацию продолжали уже без вакцины от коклюша. Объяснялось это двумя причинами.
- Хуже всего детьми переносится вакцина от коклюша, вводить ее повторно в организм ребенка не рекомендовалось.
- После четырехлетнего возраста дети не так тяжело болеют на коклюш, иммунитет вырабатывается природным путем после перенесенного заболевания.
Не стоит нарушать календарь прививок
В настоящее время разработана очень безопасная вакцина и медицинская наука рекомендует выполнять полный график вакцинации. Считается, что это потенциально нанесет меньший вред.
Что такое ревакцинация?
Многие родители не понимают не только термина, но и зачем она нужна. Первые три укола делаются для вакцинации, после них в крови появляются антитела от болезни. Но только после четвертого укола (ревакцинации) количество антител становится достаточным для полной защиты от болезни.
Какие выбрать вакцины?
В настоящее время предлагается огромный выбор вакцин от различных производителей. Согласно новому календарю, классические прививки АКДС будут запрещены из-за несоответствия качества современным требованиям. Покупать следует вакцины европейских компаний, они жестко контролируют свою продукцию и во время изготовления используют самые современные достижения медицинской технологии. Наименований много, перечислять их нет смысла. Каждая вакцина имеет незначительные отличия, но по эффективности все они отвечают строгим требованиям европейских стандартов.
Инфанрикс Гекса
Сколько времени действует иммунитет?
Очень важный вопрос. Взрослые должны помнить, что от этих болезней нет пожизненной защиты, через десять лет она уменьшается настолько, что риски заболевания возрастают в геометрической прогрессии. Это значит, что повторную вакцинацию должны делать все без исключения каждые десять лет.
Длительность иммунитета — около 10 лет
Можно ли во время прививок менять производителя вакцины?
Родителей пугает такая ситуация, они не приветствуют изменения вакцины. Следует знать, что все лицензионные и допущенные к использованию вакцины взаимозаменяемы и никакой заметной разницы в эффективности нет. Если по каким-либо причинам нет одной, то не нужно терять время на ее поиски, можно покупать и использовать другую, но обязательно сертифицированную.
Заботьтесь о здоровье своего ребенка
Стоит ли делать эту прививку?
Сегодня АКДС ставят детям во всем мире. Вакцина помогла спасти десятки тысяч жизней. Расшифровка АКДС (от чего прививка, что входит в состав, какие могут быть побочные эффекты) ужасает многих родителей и они добровольно отказываются от вакцинации. Большинство ссылаются на болезненность и временные осложнения, которые несет в себе АКДС. Эта вакцина переносится тяжелее из всех тех, что входят в национальный прививочный календарь.
Но, как показывает практика, это не самое верное решение. Так, например, за последние несколько лет страны, которые исключили прививание коклюшного компонента, столкнулись с резким скачком заболеваемости коклюшем и числом смертельных случаев от этого недуга.
Все чаще можно услышать мнение о том, что в прививках нет необходимости, а некоторые и вовсе полагают, что сам по себе вакцинальный препарат несет опасность. Действительно, случаи осложнений и тяжелых последствий после прививки АКДС имели место. Но угроза таится не в самом составе лекарства, а в вакцинации, выполненной в неподходящий момент. Перед прививкой нужно пройти тщательно обследовать ребенка и получить допуск к введению лекарства – в этом случае риск осложнений практически нулевой. Ведь не случайно в ежегодных отчетах Всемирной организации здравоохранения отмечается, что среди причин патологической реакции организма на вакцину на первом месте из года в год находится пункт «пренебрежение медицинскими противопоказаниями».
Если вы отказываетесь от вакцины, будучи уверенным в том, что она вредна и включает массу вредных веществ, то это не совсем так. В этом убеждает и известный детский педиатр Комаровский. В расшифровке прививки АКДС (от чего помогает эта вакцина можно убедиться, прочитав аннотацию к препарату) указаны все компоненты, которые спокойно переносятся человеком и формируют в его организме крепкий иммунитет к ряду болезней. При этом большее значение здесь имеет не многокомпонентность средства, а совместимость всех его элементов.
Чтобы понять, насколько важно сделать ребенку все необходимые прививки АКДС, расшифровку и отзывы читать вовсе необязательно. Лучше ознакомьтесь со статистикой:
- До середины прошлого столетия в нашей стране дифтерией болел каждый пятый ребенок. Половина заболевших умирала.
- В странах, где малышей не прививают от столбняка, детская смертность даже сегодня составляет порядка 80 % от числа заразившихся. Ежегодно от этого недуга погибает более двухсот тысяч человек.
- Коклюш многим кажется не столь угрожающим недугом, так как до начала массовой иммунизации им болели практически все дети. Но среди осложнений этого заболевания наиболее устрашающими являются энцефалопатия, кровоизлияния в мозг, выпадение прямой кишки.

Значимость вакцинации
Иммунитет «помнит» болезни, потому что почти все инфекции оставляют после себя след. Организм способен сам справится с заразой, если она ему встретилась повторно. Вакцинация вносит в иммунитет новую информацию о заболевании и опасных возбудителях. Благодаря сформированной «базе данных», человек избегает осложнений.
Многие болезни в детстве переносятся очень тяжело и грозят тяжелыми осложнениями, способными отрицательно сказаться на качестве дальнейшей жизни. Чтобы избежать проблем со здоровьем, рекомендуется вовремя вакцинироваться детей, это даст им необходимую защиту.
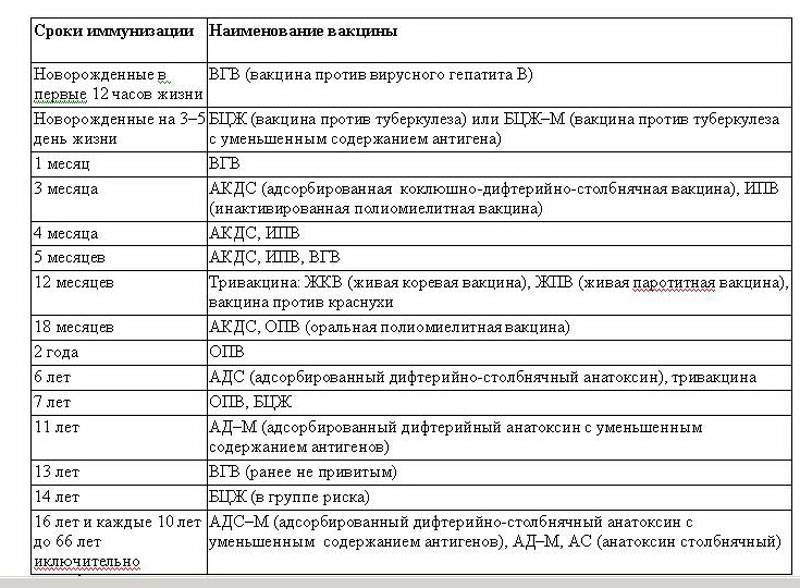
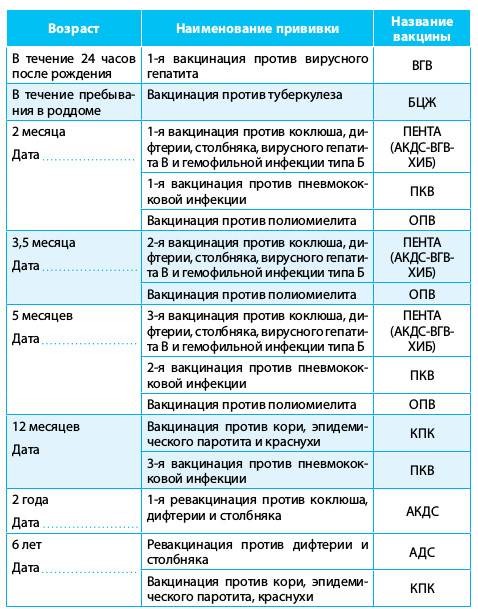
Прививки от гепатита В
Прививка от гепатита В может быть как моновалентной (только от гепатита В), так и входить в препараты комплексные (“Инфантрикс гекса”). Прививка делается троекратно, начиная с роддома.
При вакцинации в раннем возрасте защита от гепатита В сохраняется в течение 18 лет.
У взрослых вакцинация проводится каждые 5 – 7 лет всегда троекратно, что обусловлено особенностью иммунной защиты у взрослых.
Прививки от гепатита В (моновакцины и комплексные), как правило, хорошо переносятся пациентами.
Прививку от гепатита А (болезни Боткина) делают с 1-го года двукратно с интервалом 6 месяцев по эпидемическим показаниям.
Из чего делают прививки: подробный состав вакцин
Состав прививки в зависимости от ее предназначения может быть совершенно различным. Именно поэтому говорить о том, что абсолютно все препараты опасны или безопасны невозможно. Каждый человек, проконсультировавшись со специалистом, сможет подобрать препарат, подходящий именно ему.
Существует возможность ознакомиться с составом наиболее популярных препаратов:
- проба Манту. Мертвые бактерии туберкулеза (не только человеческие, но и бычьи), фенол, эфир, этиловый спирт, трихлоруксусная кислота;
- АКДС. Прививка, используемая дляпрофилактики столбняка. В ее состав входят:столбнячный анатоксин, а также мертиолят;
- БЦЖ. Разновидность вакцины от туберкулеза. Изготавливается из глютамата натрия и живых бактерий туберкулеза. Именно поэтому прививка считается наиболее опасной для младенцев (БЦЖ предлагают ставить новорожденному в роддоме).
Самыми распространенными компонентами иных прививок можно считать:
- тимеросал. Относится к группе пестицидов, способен разрушать нервные клетки организма. Однако исследования, направленные на изучения взаимодействия компонента с организмом ребенка, не проводились. Именно поэтому невозможно говорить о безоговорочном вреде солей ртути на организм;
- фенол– протоплазматический токсин, в критических дозах способен вызвать паралич или отказ групп органов в организме. Существует мнение врачей, что введение в организм фенола способствует значительному ослаблению первичного иммунитета пациента;
- формалин– основной аллерген, входящий в состав большинства используемых препаратов. При неправильной дозировке возможно появление хронических заболеваний, к числу которых относят: хроническийнасморк, гастрит, бронхит и т.д.
В большинстве случаев пациент обязуетсясдать ряд тестовна проявление аллергических реакций.
Любой родитель можетотказаться от прививкидля своего ребенка, если считает ее опасной для жизни малыша.
Расшифровка АКДС
АКДС — это адсорбированная коклюшно-дифтерийно-столбнячная вакцина.
Из расшифровки понятно, что вакцина является одновременной профилактикой самых трех опасных детских инфекций: коклюша, дифтерии, столбняка.
Это заболевания дают тяжелые осложнения, которые могут остаться у ребенка на всю жизнь, а также являются одной из главных причин детской смертности. Вакцинация АКДС проводится не только в Российской Федерации, но и практически во всех странах мира.
АКДС представляет собой мутноватую жидкость. Состоит из убитых клеток опасных возбудителей: мелкие частицы микробов коклюша, анатоксин столбняка, анатоксин дифтерии.
В России используется как отечественная вакцина АКДС, так и проверенная импортная.
Механизм действия вакцины направлен на создание искусственного иммунитета у малыша, потому что ребенок еще не способен самостоятельно бороться с подобными инфекционными заболеваниями. Малыш не получал необходимые антитела от матери во время внутриутробного развития и в период лактации.
После введения прививки чужеродные агенты сразу попадают в кровь, создавая имитацию заболевания. В организме начинает вырабатываться иммунитет к инфекциям. Активизируется выработка защитных факторов, антител, интерферонов, фагоцитов.
Таким образом, клетки крови лейкоциты запоминают микробного агента, и если ребенок заболеет дифтерией, коклюшем или столбняком, то его иммунная система сможет побороть болезнь.
Подготовка ребенка к прививке
Из-за прививки часто развиваются поствакцинальные реакции и осложнения, поэтому родители совместно с врачами должны со всей осторожностью подходить к вопросу вакцинации. Чтобы все прошло по плану, желательно подготовиться к прививке заранее
- Во-первых, у ребенка не должно быть медотвода. Перед тем, как ввести препарат, ребенка необходимо обследовать.
- Во-вторых, все ранее проведенные анализы должны быть в норме. Здоровье ребенка не должно вызывать опасений у врача.
- В-третьих, требуется консультация специалиста в случае предрасположенности ребенка к аллергическим реакциям. В качестве предупредительной меры защиты ребенку могут быть назначены антигистаминные средства (например, капли Фенистил) (рекомендуем прочитать: как нужно давать ребенку «Фенистил» перед прививкой АКДС?).

Непосредственно перед самой прививкой родители тоже должны соблюдать ряд правил:
- Накануне или в день вакцинации нужно, чтобы ребенок опорожнил кишечник. Если покакать не удалось, можно воспользоваться мягкими детскими слабительными средствами (например, Дюфалаком или микроклизмой Микролакс).
- Перед прививкой не надо кормить малыша. Лучше когда инъекция вводится натощак. Если процедура назначена на позднее время, тогда в утренние часы покормите ребенка диетической пищей.
- Одежда ребенка должна быть не слишком теплой, чтобы он не перегрелся и не вспотел. Если же это произошло, тогда некоторое время надо подождать возле процедурного кабинета. Как только малыш «остынет», можно делать укол.
- Необходимо заранее позаботиться о питье. Так как перед прививкой не рекомендуется принимать пищу, чувство голода можно заглушить питьевой водой. Пить можно без ограничений.
- Незадолго до прививки и несколько дней после не рекомендуется вводить в рацион малыша новые продукты, которые он ранее не пробовал.
Многие мамочки говорят о необходимости приема Супрастина перед прививкой. Однако без назначения педиатра давать ребенку какие-либо препараты нельзя.
Антигистаминный препарат не окажет никакого воздействия на выработку антител, но ВОЗ в этом вопросе категорична. Перед вакцинацией принимать подобные препараты специалисты не рекомендуют.
Можно ли ставить вакцину в ягодицу?
На этот вопрос отвечает официальный документ, действующий в нашей стране с 1 июня 2008 года. Он называется «Санитарно-эпидемиологические правила» (приложение СП 3.3.2342-08) и разработан в соответствии с ФЗ России, где в параграфе 3.37 прямо указано, что внутримышечные инъекции (каковой и является АКДС) детям первых лет жизни ведутся только в верхненаружную поверхность бедра.
Делать прививание в ягодицу нельзя, поскольку:
- есть риск прокола седалищного нерва либо кровеносного сосуда;
- в этой зоне много жировой клетчатки, и значит, в мышечную массу сложно попасть.
Если вдруг вы заметите, что медсестра намерена ставить инъекцию в ягодицу малыша, остановите её и сошлитесь на официальный документ.
Методы предупреждения негативных последствий
Несмотря на то что вмешательство врачей после вакцинации АКДС и полиомиелита требуется лишь в одном случае из ста тысяч, всем родителям для уменьшения рисков рекомендуется придерживаться простых рекомендаций.
- Рассказать врачу обо всех проблемах со здоровьем ребенка. В день прививки ребенок должен быть здоровым. Предварительный медицинский осмотр и консультация обязательны.
Если у ребенка обнаружилась склонность к аллергии, то врач назначает специальные антигистаминные препараты.
- За день до прививки рекомендуется немного уменьшить количество пищи. На протяжении часа до и после вакцинации кормление запрещается. Если до посещения врача сутки нет стула, то нужно очистить кишечник при помощи теплой клизмы.
- Более 80% всех осложнений появляются в первый час после введения вакцины. Это время лучше побыть в больнице, для минимизации риска заражения ОРЗ нужно ограничивать общение ребенка с посторонними людьми.
Советы несложные, но очень эффективные. Для того чтобы легче принимать решение о вакцинации ребенка, следует знать еще один факт. Частота осложнений после заболевания у привитых детей в три тысячи раз меньше, чем у непривитых.
Прививка АКДС
За и против прививок
Споры вокруг вакцинации разгораются всё сильнее. Антипрививочники активно пропагандируют отказ от вакцинации, обвиняя фармакологические компании в насаждении опасной процедуры с целью личного обогащения.
Точка зрения основывается на редких летальных случаях или осложнениях. Статистика говорит о единичных случаях, но антипрививочники не опираются на цифры, предпочитая играть на нормальном родительском страхе.
Дети без прививок становятся носителями инфекций, способствуя возникновению очагов инфекции. Контакты между такими ребятишками в итоге приводят к тому, что все непривитые дети начинают болеть, получая серьезные осложнения. Уже известны случаи вспышек кори и других опасных инфекций. Необходимо понимать, что опасность прививки намного ниже, чем встреча неподготовленного детского организма с вирусами и бактериями.
Вакцина из Франции
выпускает свой аналог АКДС-вакцины – Pentaxim («Пентаксим»).
Цель препарата – защитить ребенка не только от коклюша с дифтерией и столбняка, но и от гемофильной инфекции и полиомиелита. Гемофильная инфекция поражает дыхательные органы, ЦНС, может стать источников гнойных очагов в детском организме.
Все это предотвращает прививка АКДС.
Состав вакцины и дозировка в части коклюшного антигена и анатоксинов (столбнячного и дифтерийного) аналогична «Инфанриксу» из Бельгии.
Кроме того, в «Пентаксиме» имеется инактивированный вирус полиомиелита:
- 40 ед 1 типа;
- 8 ед 2 типа;
- 32 ед 3 типа.
Также в состав вакцины АКДС входят вспомогательные вещества:
- 12,5 мкг формальдегид;
- 0,3 мг гидроксид алюминия;
- 0,05 мл – 199* — среда Хенкса – двухкомпонентная сложная смесь аминокислот (среды М 199 и среды Хенкса);
- из препаратов «АКДС» красный феноловый исключается;
- 2,5 мкл феноксиэтанола – представляет собой канцероген, который отрицательно воздействует на репродуктивную систему и ЦНС;
- до 0,5 мл инъекционной воды;
- 7,3 – до рН 6,8 – уксусной кислоты (может быть натрия гидроксид).
Также в состав входят:
- Haemophilus influenzae полисахарид типа b 10 мкг;
- сахароза – 42,5 мг;
- антиацидемическое средство трометамол 0,6 мг.
Продолжим описание АКДС. Еще один французский вариант вакцины — это «Тетракок» (его производит «Пастер Мерье Сэром & Ваксэн»), одна доза которой включает не меньше:
- Bordetella pertussis 4 МЕ;
- столбнячный очищенный анатоксин 60 МЕ;
- дифтерийный очищенный анатоксин 30 МЕ.
Кроме того, в ней содержатся противополиомиелитная инактивированная вакцина (штаммы типов 1, 2, 3). В качестве вспомогательных веществ применяются: 2-фенолэтанол, формальдегид, гидроокись алюминия.
Иммунизация от коклюша в России
Вакцинацию от коклюша осуществляется вместе с вакцинацией от дифтерии и столбняка – трехкомпонентные вакцины. Такие препараты состоят из анатоксинов столбняка, дифтерии и коклюшного компонента, содержащего или целые убитые клетки бактерий – цельноклеточная вакцина (ЦКВ), или несколько антигенов коклюша – бесклеточная вакцина (БКВ).
Цельноклеточной вакциной является всем известная АКДС, широко используемая в России, но применяются и зарубежные бесклеточные препараты.
Специалисты сходятся во мнении, что цельноклеточные вакцины эффективнее бесклеточных, но при этом отличаются несколько более высокой реактогенностью. То есть прививка АКДС подействует лучше, но от нее могут быть реакции в виде повышенной температуры или болезненности укола, впрочем, как и от любой, даже инактивированной вакцины, и они пройдут.
Вакцинация от коклюша была введена в нашей стране в 1959 году, что до сих пор позволяет сдерживать распространение болезни. Но реальный охват вакцинопрофилактики в России ниже, чем полагается. Это одна из причин, почему вспышки коклюша в нашей стране всё еще возникают.
В России эпидемиологическим контролем за коклюшем занимается Роспотребнадзор. Вакцинация детей от коклюша прописана в Национальном календаре профилактических прививок. Детям трижды делают вакцинацию: в 3; 4,5; 5 месяцев. Ревакцинация в 18 месяцев. Вакцинация осуществляется с интервалом в 1,5 месяца, а ревакцинация через 12 месяцев после последней дозы.
До 4 лет детей вакцинируют цельноклеточной АКДС. А до 6 лет разрешено введение бесклеточной вакцины.
Взрослым прививка от коклюша также ставится – по показаниям.
Если план иммунизации по каким-то причинам нарушается, то время применения следующей вакцины определяет только врач!
АКДС и аутизм

Нельзя отрицать, что любая вакцина таит в себе скрытую опасность, и никто не может предсказать, как перенесет ее последствия ребенок. Если вы – молодой родитель, который только начинает изучать премудрости вакцинации своего малыша, наверняка вы уже столкнулись с ужасными историями о том, что после прививки АКДС у ребенка начался аутизм.
Любой педиатр скажет, что между прививкой и аутизмом нет абсолютно никакой связи, но все равно круг сторонников мирового заговора, суть которого в уничтожении подрастающего поколения, весьма велик. Существует даже теория, что тяжелейшие нарушения психики вызывают именно импортные аналоги препарата.
Следует знать главное: аутизм – заболевание врожденное, передающееся по наследству, заразиться им нельзя. Факторы, которые приводят к развитию этой болезни:
- фенилкетонурия;
- воспаления головного мозга;
- тяжелые осложнения после инфекционных заболеваний;
- интоксикация.
Аутизм действительно может начаться после вакцины АКДС, но только в том случае, если у ребенка уже была предрасположенность, при котором заболевание обязательно проявилось бы.
Что ждет ребенка в прививочном кабинете?
Прививочный кабинет должен быть оборудован по всем требованиям. Стерильность, правильное хранение препаратов, утилизация расходных материалов должны обеспечивать максимальную безопасность для посетителей.
Перед прививкой ребенка обязательно должен осмотреть врач общей практики или педиатр. Предварительный прием нужен для того, чтобы убедиться в отсутствии противопоказаний. Разрешая ставить прививку, врач берет на себя ответственность за здоровье пациента во время и после вакцинации.
Осмотр начинается с расспроса родителей о болезнях, которые перенес ребенок в течение жизни. Затем специалист определяет рост и вес пациента, измеряет температуру тела и записывает все данные в медицинскую карту. При подозрениях на инфекции или другие заболевания врач назначает ряд дополнительных анализов.
Если ребенок здоров и готов к вакцинации, родители получают соответствующее направление и идут с ним в прививочный кабинет. Там медсестра достает из холодильника препарат, сверяет его название с назначением врача, проверяет срок годности вакцины. На этом этапе у родителей есть полное право проконтролировать действия медперсонала: попросить посмотреть этикетку вакцины, уточнить серию и номер, сроки годности, оценить целостность ампулы.
Вакцинацию проводят в соответствии с инструкцией к препарату: внутримышечно в дельтовидную мышцу (бедро), внутрикожно или подкожно в плечо или под лопатку, перорально (в виде капель в рот). Медсестра должна работать в одноразовых перчатках одноразовыми шприцами и иглами.
Если по каким-то причинам вакцинация временно противопоказана, врач индивидуально корректирует график прививок: объясняет, в какие сроки предположительно можно будет их сделать.
У каждой вакцины есть свои противопоказания — абсолютные и относительные, постоянные и временные. О ситуациях, в которых следует отказаться от прививки, расскажет врач на приеме. При желании с ними можно ознакомиться самостоятельно на сайте Роспотребнадзора.
Родителям важно вовремя обратить внимание на основные состояния ребенка, при которых вакцинация принесет не пользу, а вред:
- острые инфекционные болезни и воспалительные процессы;
- сильная негативная реакция на предыдущую прививку в виде температуры выше 40°С и покраснения свыше 8 см в диаметре;
- аллергия на любой из компонентов вакцины: непереносимость яичных белков исключает введение прививки против гриппа, а реакция на дрожжи — против гепатита В;
- иммунодефицит любого происхождения;
- недоношенность (вес новорожденного до 2 кг) — причина отказа от прививания младенца в роддоме и сдвига сроков вакцинации;
- тяжелые заболевания нервной системы — при прогрессирующих патологиях абсолютно противопоказана вакцина АКДС, в отношении остальных прививок врач принимает решение индивидуально.