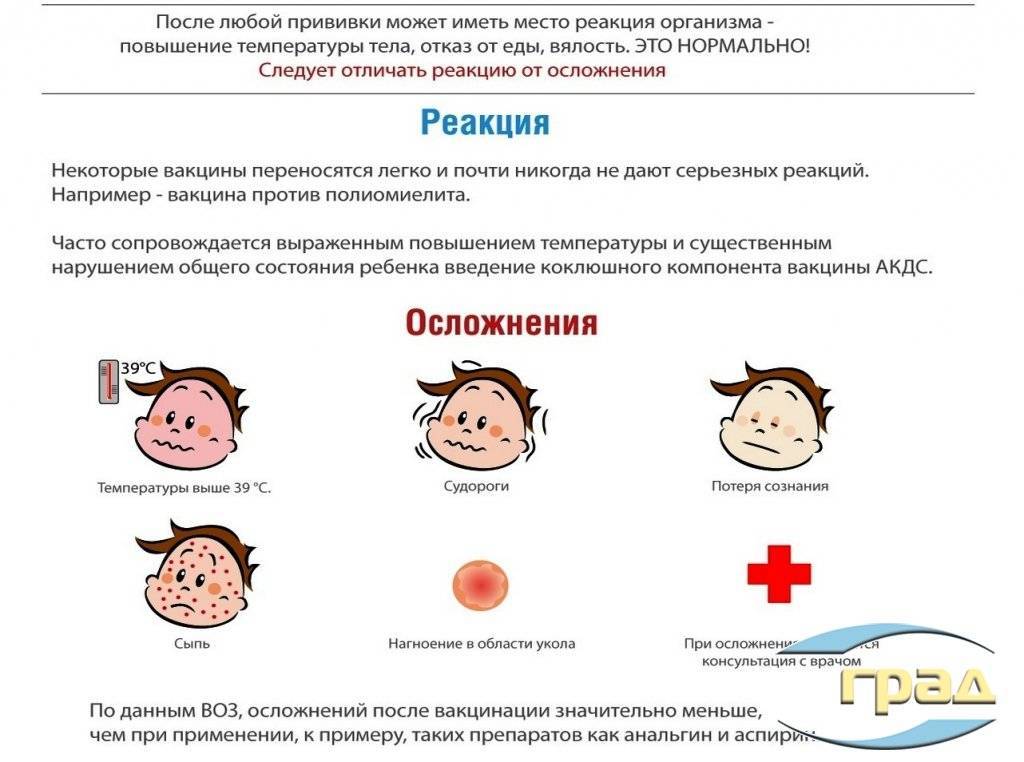
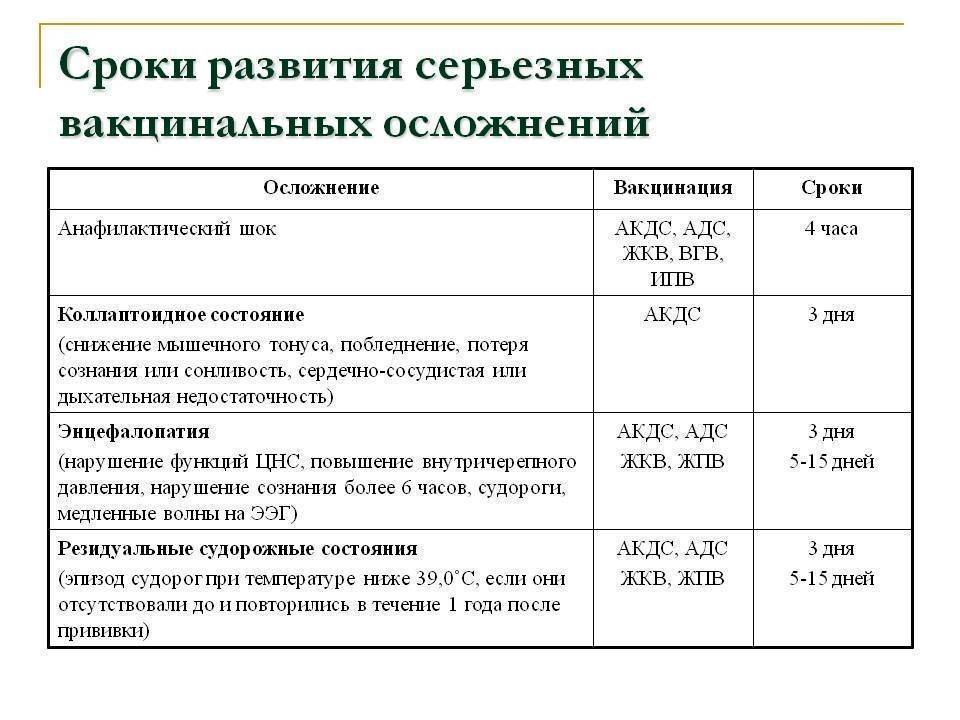
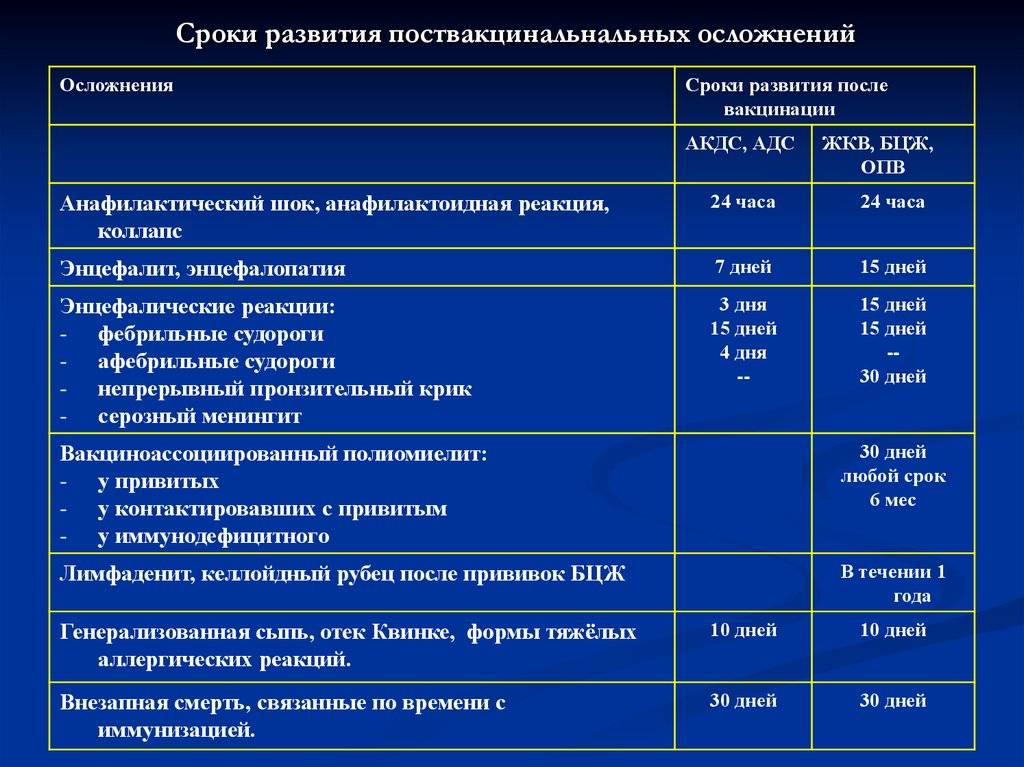
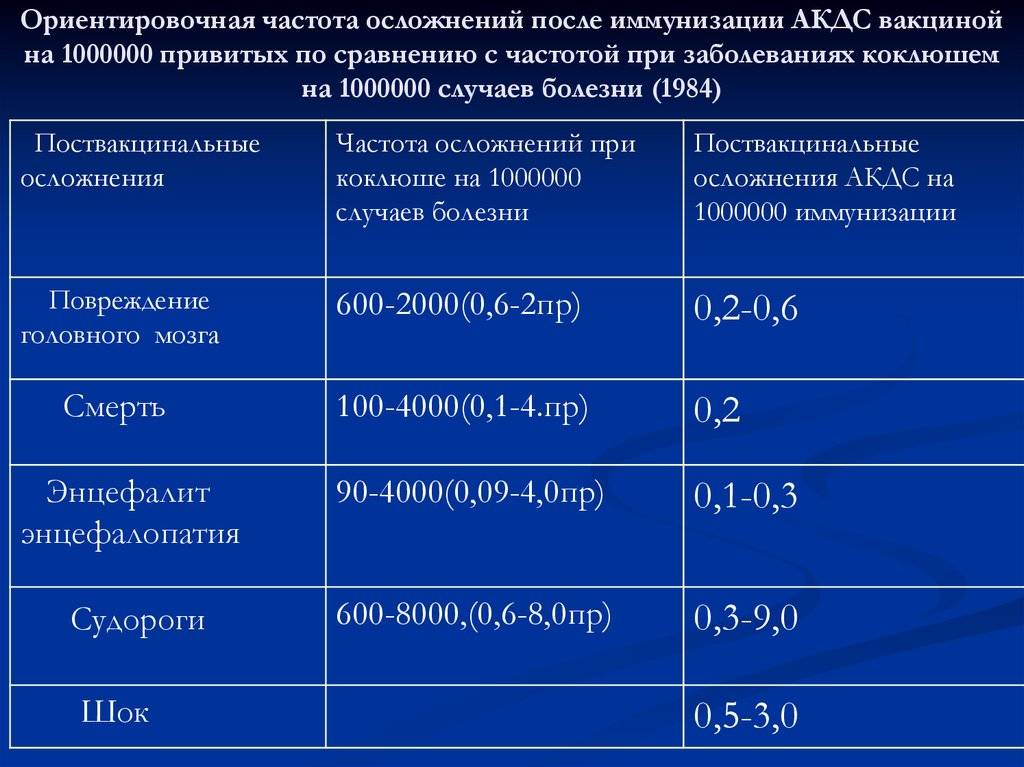
Вакцинация против гепатита В и рассеянный склероз
Обвинение о связи рассеянного склероза с прививкой против гепатита В было выдвинуто в 1997 г. невропатологом, работающим в известной французской клинике, у жены которого это заболевание развилось через несколько недель после прививки. Тиражирование этого заявления привело к снижению охвата прививкой, очень популярной во Франции: к концу 1998 г было введено более 70 млн. доз вакцины, ее получили более 1/3 населения Франции и более 80% лиц 16-20 лет.
Вопрос о возможной связи этой прививки с рассеянным склерозом был подвергнут изучению Комиссией по наблюдению за побочными действиями лекарств. Уже в 1997 г, исследование методом «случай-контроль» в Париже и Бордо показало, что повышение риска первого эпизода рассеянного склероза (или другого демиелинизирующего заболевания) после вакцинации против гепатита В если и есть, то незначительно по величине, недостоверно и не отличается от такового после другой прививки. В группе населения, получившего вакцину против гепатита В, частота рассеянного склероза оказалась такой же, как и среди не вакцинированных (1:300 000 у взрослых и 1:1 000 000 у детей). Эти данные подтвердились и в исследованиях, охвативших 18 неврологических клиник Франции, а также в Англии. Сообщения о развитии неврологического заболевания после прививки целиком объясняется ростом числа вакцинированных (с 240 000 в 1984 г до 8 400 000 в 1997 г).
Противники прививок муссировали факт приостановки осенью 1998 г Минздравом Франции прививок против гепатита В в школах, что было связано с трудностями обеспечить необходимые разъяснения для родителей прививаемых школьников. Минздрав в то же время рекомендовал продолжить этот вид вакцинации детей, подростков и взрослых в медицинских учреждениях и кабинетах врачей.
Вопрос о безопасности вакцинации против гепатита В обсуждался на Консультативном Совещании ВОЗ в сентябре 1998 г. Наряду с данными из Франции и Англии, были рассмотрены результаты исследований из США, Канады, Италии. Совещание, рассмотрев 3 гипотезы, рекомендовало продолжать вакцинацию против гепатита В.
Гипотеза о совпадении по времени дебюта рассеянного склероза и вакцинации была признана наиболее вероятной, поскольку возрастно-половая характеристика случаев рассеянного склероза, развившегося вскоре после вакцинации, соответствует таковой больных, не вакцинированных против гепатита В.
В пользу гипотезы о роли прививки как пускового фактора у генетически предрасположенных лиц могло бы говорить некоторое повышение относительного риска развития рассеянного склероза после введения как гепатитной, так и других вакцин (ОР=1,3-1,8). Однако ни в одном из исследований это повышение не достигало уровня достоверности (95%-ный доверительный интервал 0,4-6,0), а в ряде из них повышения ОР не было найдено вообще.
Третья гипотеза – о причинной связи между гепатитной вакцинацией и рассеянным склерозом, была отвергнута, поскольку никакой связи между гепатитом В и демиелинизирующими заболеваниями никогда отмечено не было.
Поскольку противники вакцинации выдвигали обвинения в том, что вакцинация может способствовать развитию рассеянного склероза и в более поздние сроки, был сопоставлен вакцинальный статус 143 больных рассеянным склерозом с дебютом в возрасте до 16 лет с контрольной группой в 1122 детей того же возраста и места проживания. Было показано отсутствие связи вакцинации против гепатита В и начала болезни через 3 года после прививки (ОР 1,03, 95%-ный ДИ 0,62-1,69), а также для интервалов 1, 2, 4, 5 и 6 лет.
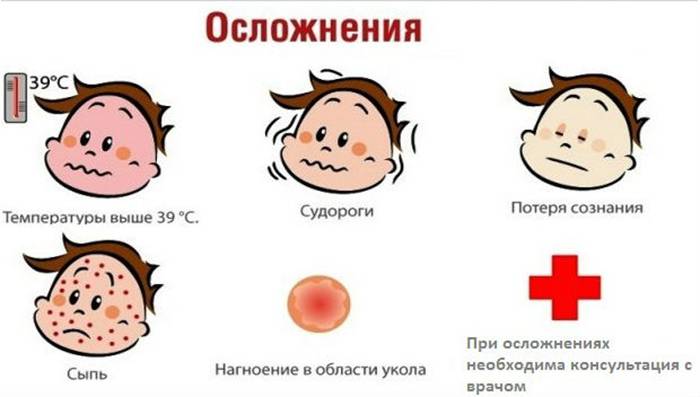
Описание некоторых осложнений
Анафилактический шок после прививки
Анафилактический шок — аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена. Обычно на компоненты вакцин (несоблюдение противопоказаний, невыявленная аллергия), характеризуется резким падением артериального давления и нарушением сердечной деятельности. Возникает обычно в первые 30 минут после прививки, требует реанимационных мероприятий. У детей аналогом анафилаксии является коллапс (обморочное состояние). Является чрезвычайно редким осложнением. Анафилактический шок чаще развивается у детей, страдающих аллергией и диатезом.
Афебрильные судороги
Судороги без повышения температуры тела (афебрильные судороги) — встречаются при вакцинации АКДС-вакцинами (1 на 30-40 тыс. прививок). В отличие от фебрильных судорог (т.е. на фоне повышения температуры) вызваны раздражением определенных участков мозга и мозговых оболочек вакцинными антигенами или реакцией на них. В некоторых случаях, впервые обнаруженные после вакцинации судороги являются следствием эпилепсии.
Серозный менингит
Энцефалитическая реакция (серозный менингит) — встречающееся с частотой 1 на 10 тыс. прививок осложнение вакцинации против кори и паротита. Возникает как следствие раздражения вакцинными вирусами мозговых оболочек. Проявляется головными болями, другими неврологическими симптомами. Но, в отличие от подобных проявлений при натуральной инфекции, подобное поствакцинальное осложнение проходит без каких бы то ни было последствий.
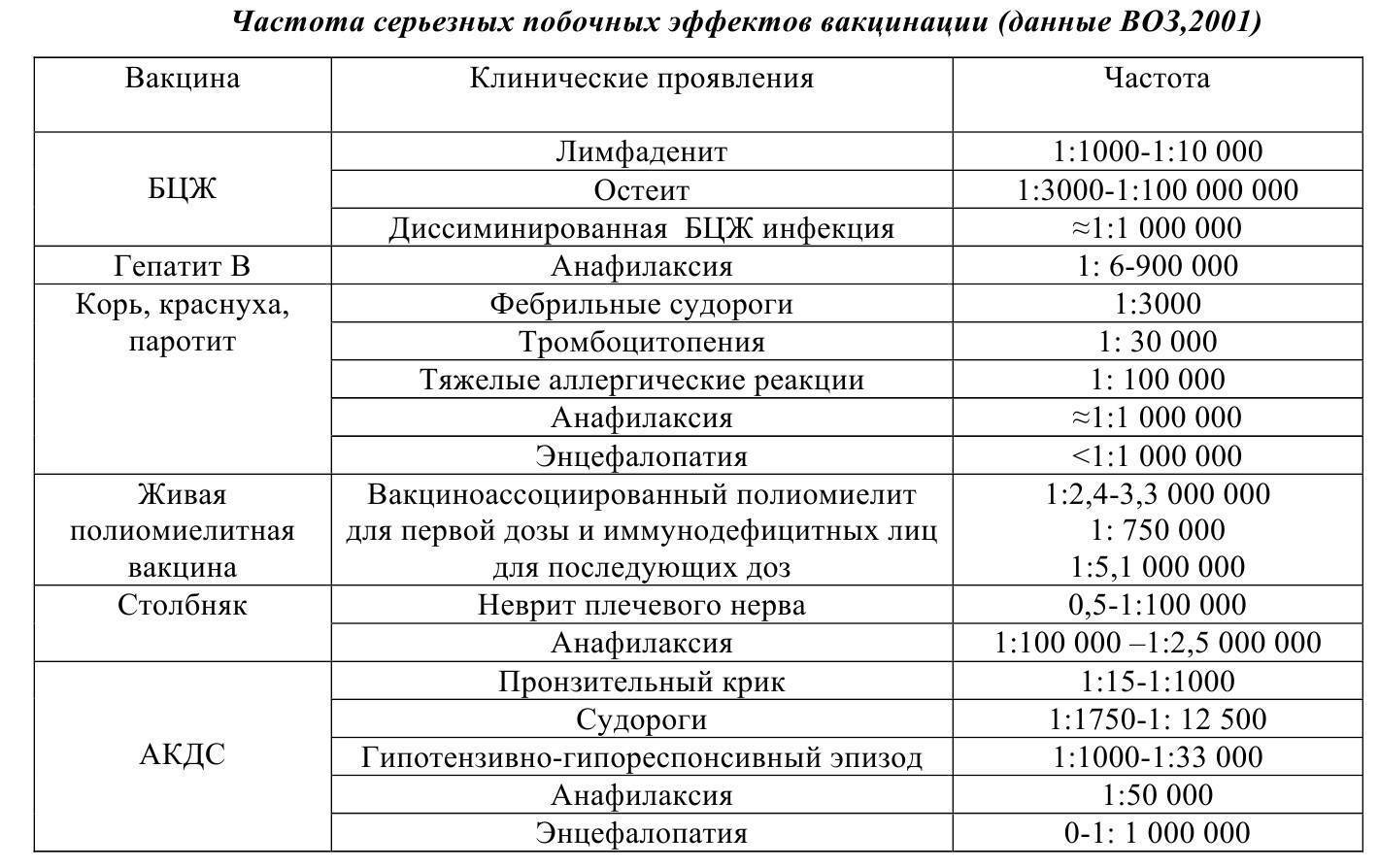
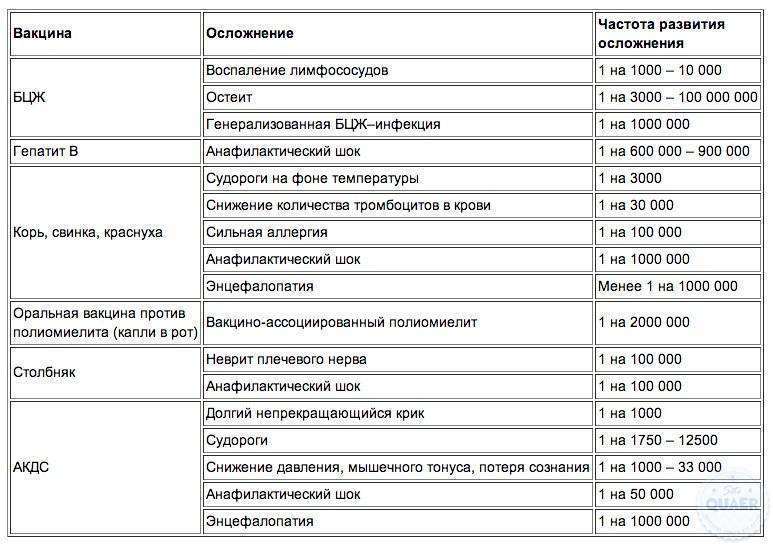
Таблица: Частота встречаемости серьезных побочных реакций на вакцинацию (по данным Всемирной Организации здравоохранения)
Прививка | Возможные осложнения | Частота осложнения |
Против гепатита В | Аллергическая реакция на компоненты вакцины | 1:900 000 |
Против туберкулеза | Регионарный лимфаденит, холодный абсцесс Туберкулезный остеит Генерализованная БЦЖ-инфекция (при иммунодефиците) | 1:10 000 1:1000 000 1:1000 000 |
Против полиомиелита | Вакцинно-ассоциированный полиомиелит при введении живой ослабленной вакцины (для первой, второй и третьей прививок) | 1:3000 000 1:750 000 1:5000 000 |
Против столбняка | Аллергическая реакция на компоненты вакцины Неврит плечевого нерва в месте введения вакцины | 1:2 500 000 1:150 000 |
АКДС (против дифтерии, коклюша и столбняка) | Пронзительный громкий крик в течение первых часов после прививки Эпизод судорог на фоне высокой температуры Кратковременное снижение артериального давления и тонуса мышц с нарушением сознания (обморок) Энцефалопатия Аллергическая реакция на компоненты вакцины | 1:1000 1:12 500 1:33 000 ‹1:1000 000 1:50 000 |
Против кори, краснухи и паротита | Эпизод судорог на фоне высокой температуры Снижение количества тромбоцитов в крови Аллергическая реакция на компоненты вакцины Энцефалопатия | 1:3000 1:30 000 1:500 000 ‹1:1000 000 |
Виды вакцины
На территории нашей страны разрешено использовать несколько видов вакцин АКДС. В поликлиниках, обслуживающих население по ОМС, используют отечественную вакцину АКДС производства НПО “Микроген”. В ее состав входят дифтерийный и столбнячный анатоксины, а также убитые клетки коклюша – т. е. препарат является цельноклеточным.
Коклюшная инфекция наиболее опасна в возрасте до 1 года, поэтому детям старше этого возраста допускается использование прививки АДС и АДС-М. Это облегченные варианты вакцины, не содержащие коклюшный компонент. Учитывая, что именно эта составляющая чаще всего вызывает у детей аллергию – АДС особенно показана аллергикам.
ЧИТАЕМ ТАКЖЕ: какие прививки делают маленьким детям в 1 год?
В районной поликлинике можно сделать также импортную прививку, но уже за свой счет. Подобные услуги предоставляют различные частные клиники и центры.
Зарубежные аналоги, разрешенные к использованию в России:
Инфанрикс (Бельгия, «ГлаксоСмитКляйн») – бесклеточная вакцина, благодаря чему практически отсутствуют поствакцинальные реакции и осложнения. Используется во всем мире на протяжении 10 лет, эффективность подтверждена многочисленными исследованиями, иммунитет формируется более чем у 88% привитых. В России прошла экспертизу в ГИСК им. Академика Тарасевича. Одновременно с Инфанриксом можно вводить другие инъекционные вакцины.
Пентаксим (Франция, «Санофи Пастер») – пятикомпонентный препарат для иммунизации, защищающий, кроме коклюша, дефтерии и столбняка, от полиомиелита и менингококковой инфекции. Такая вакцина значительно сокращает количество прививок (исключает отдельное введение вещества против полиомиелита). Пентаксим может вводиться одновременно с вакциной от гепатита В, кори, краснухи и эпидемического паротита. Если первая доза была введена ребенку в возрасте старше года, то остальные делают без гемофильного компонента. Вакцина хорошо переносится, благодаря чему получила широкое распространение по всему миру – используется в 71 стране. В России зарегистрирована с 2008 года. По результатам исследований, эффективность иммунизации против коклюша достигает 99% (после трех введений, без нарушения сроков).
ЧИТАЕМ ТАКЖЕ: куда делают прививку от кори, краснухи и паротита детям в 6 лет?
Ранее была представлена еще одна цельноклеточная вакцина “Тетракок” производства Франции, однако из-за частого развития осложнений она была снята с производства. Импортные вакцины без коклюшного компонента на территории России не зарегистрированы, а значит не используются.
Стоит отметить, что по показаниям зарубежные вакцины должны предоставлять в поликлиниках бесплатно. Перечень заболеваний постоянно меняется, поэтому его необходимо уточнить у педиатра или позвонить в свою страховую компанию.
Почему лучше прививка, чем болезнь
Сейчас о необходимости вакцинации не спорят только ленивые. Но все же, противники профилактических прививок остаются в меньшинстве, ведь все больше людей начинает понимать, лучше привить малыша и не беспокоиться о заражении, чем переболеть. И вот почему. Маленькие дети наиболее подвержены заражению инфекционными заболеваниями, у них чаще появляются осложнения, поэтому врачи рекомендуют проводить вакцинацию как можно раньше, если нет противопоказаний.
К тому же вакцинация не дает таким опасным болезням, как коклюш, дифтерия и прочие, распространяться, а некоторые заболевания уже ушли в прошлое только благодаря изобретению прививок.
Многие люди заблуждаются, считая, что болезнь дает более крепкий иммунитет, чем прививка. Действительно, в некоторых ситуациях это так и есть, но не в случае столбняка и дифтерии, от этих болезней иммунитет не формируется. А от коклюша иммунитет сохраняется столько же, сколько от прививки примерно на 6-10 лет, но прививка, в отличии от болезни намного легче переносится. А если вспомнить о том, что эти болезни часто приводят к летальному исходу или серьезным осложнениям, то выбор становится очевиден.
Побочные реакции после прививки АКДС
Вакцина на АКДС считается одной из самых реактогенных вакцин. Но это связано с тем, что дозировка антигенов в ней очень высокая. Самыми серьезными последствиями обладает антиген от коклюшной палочки. Проблема заключается в том, что антигены данного типа направляют свое воздействие на клетки головного мозга сразу, либо через иммунную систему организма. Такое происходит во время самого протекания заболевания в большей степени, но во время вакцины такие процессы могут также отражаться на организме пациента, хотя и намного в меньшей степени.
Различают побочные эффекты с местным действием, а также тяжелые и общие последствия. При местной реакции могут возникать покраснения и припухлости. Общие реакции — это зачастую обычная повышенная температура тела. А при тяжелых последствиях ребенок испытывает сильные боли.
Что такое АКДС и от каких заболеваний делают прививку
АКДС – препарат для проставления вакцин, имеет вид мутноватого раствора для внутримышечных инъекций, в котором скомбинированы убитые микробные клетки коклюша, столбняка и дифтерии.
Для справки:Дифтерия – заболевание, которое приводит к поражениям некоторых систем организма: нервной, сердечно-сосудистой и выделительной, а также вызывает интоксикацию организма.Столбняк – бактериальная болезнь, которая вызывает мышечный гипертонус и, как следствие, судороги.Коклюш вызывает сильные приступы спазматического кашля, которые трудно остановить. Эти острые инфекционные заболевания являются одними из самых опасных детских болезней, от них часто остаются тяжелые осложнения и возможны летальные исходы.
Существует два вида вакцины:
- клеточная, которая содержит целые клетки убитых возбудителей болезней, применяется для выработки иммунитета у детей, не болевших коклюшем, дифтерией, столбняком;
- бесклеточная, она содержит микрочастицы убитых вирусов и бактерий, ее ставят, если ребенок уже перенес заболевание.
Эту вакцину ставят детям практически во всех странах мира. Ребенку ставят АКДС в возрасте 3, 4, 5, 6 и 18 месяцев. Более подробно с графиком профилактических прививок для детей можно ознакомиться здесь.
Противопоказания к проведению
Существует два вида противопоказаний к АКДС: постоянные и временные. При первом она не ставится вообще, либо, если это возможно, вводится АДС-анатоксин (препарат, не включающий коклюшные клетки и формирующий иммунитет против дифтерии и столбняка). При втором дожидаются устранения причины временного мед. отвода, и в дальнейшем придерживаются установленного графика прививания.
Постоянные противопоказания:
прогрессирующие заболевания нервной системы;
афебрильные судороги (вызванные другими причинами, нежели высокая температура) в анамнезе;
сильная реакция (например, температура выше 40 градусов) при предыдущем введении вакцины;
серьезные осложнения при предыдущем введении вакцины.
Временные противопоказания и срок откладывания прививки:
при острых заболеваниях – не менее 4 недель после выздоровления;
при легких простудных заболеваниях – не менее двух недель после выздоровления;
при хронических заболеваниях – не менее, чем через 4 недели стойкой ремиссии.
Не являются противопоказаниями к АКДС стабильные аллергические реакции и недоношенность при нормальном психическом и физическом развитии.
Все симптомы заболеваний у ребенка перед вакцинацией нужно тщательно отслеживать, потому что прививка при наличии противопоказаний нанесет больше вреда и приведет к серьезным осложнениям.
Проигнорировать это и поставить АКДС можно в случае, если в регионе повышена заболеваемость коклюшем, дифтерией или столбняком. Можно пойти на риск ради формирования иммунитета.
Противопоказания к вакцинации
- (Плановая вакцинация откладывается до окончания острых проявлений заболевания или обострения хронических заболеваний. При нетяжёлых ОРВИ, ОКИ прививки проводят сразу же после нормализации температуры.)
- К группам вакцин:
- Ко всем вакцинам – сильная реакция на предыдущую дозу. (Сильной реакцией считается подъём температуры свыше 40,0 градусов, в месте введения вакцины отёк и гиперемия диаметром более 8 см.)
- Живые вакцины – ИДС, (первичный иммунодефицит, иммуносупресия, злокачественные новообразования, беременность)
- К отдельным вакцинам:
- БЦЖ – масса ребёнка < 2000 гр., келоидный рубец после 1-й дозы
- АКДС – прогрессирующее заболевание нервной системы, афебрильные судороги в анамнезе (афебрильные судороги – это судороги при температуре тела менее 38, 5 градусов и которых не было до вакцинации)
- АДС, АДС-М – абсолютных противопоказаний нет
- ЖКВ (коревая) – тяжёлая реакция на аминогликозиды
- ЖПВ (паротитная) – анафилаксия к яичному белку
- Краснушная – анафилаксия к яичному белку
- Гриппозная – анафилаксия к яичному белку
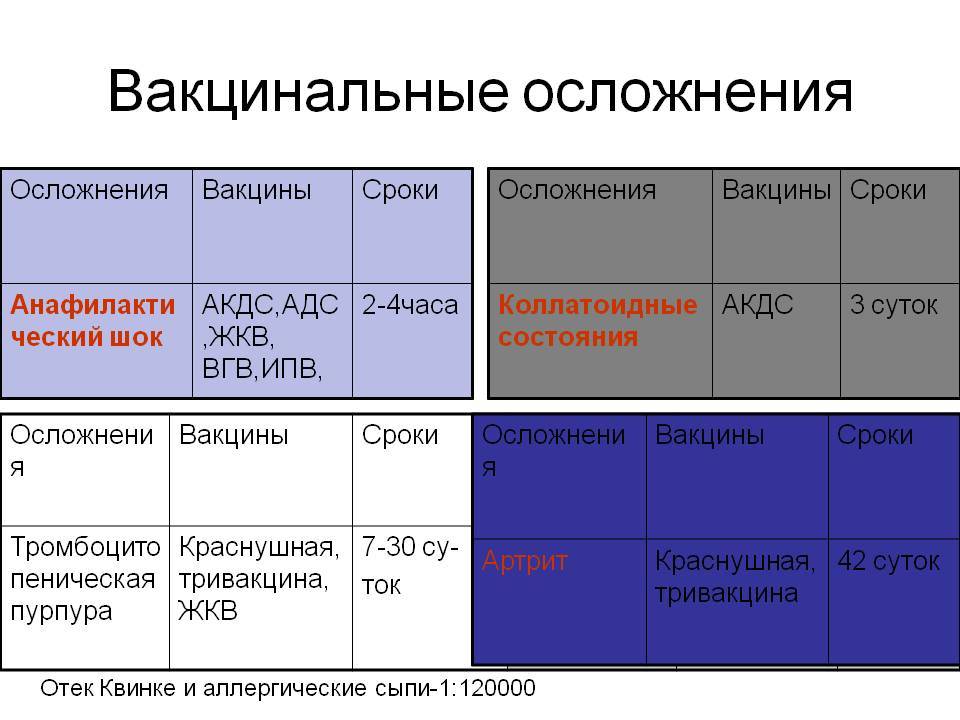
Сложный вопрос – осложнения
Конечно, нет ни одного препарата в медицине, обладающего 100% абсолютной безопасностью – даже аскорбинка может сильно навредить. Не говоря уж о серьезных иммунобиологических препаратах. Поэтому, считаю своим долгом рассказать родителям обо всех возможных осложнениях от вакцинации АКДС.
Разделяются общие и местные осложнения вакцинации.
* К местным относят образование в месте введения вакцины (обычно это ягодицы, там хуже проходит процесс вакцинации) плотного и отечного инфильтрата с размерами уплотнения и красноты более 8 сантиметров в диаметре. Из-за отечности и уплотнения ткани, сдавления нервных окончаний развивается болезненность тканей в месте укола. Такая реакция может длиться около трех суток и самостоятельно разрешается. Однако, при сильном беспокойстве малыша можно дать ему жаропонижающее в половинной дозе и сделать повязку «троксевазином», рассасывающим гелем.
* К общим осложнениям причисляют те проявления, которые затрагивают весь организм в целом, и к ним можно отнести такие, как:
– аллергические реакции на введение вакцины, как и на любые другие лекарства и препараты, проявлениями могут быть как острая крапивница (сыпь, резко возникающая по сему телу через 15-30 минут после прививки), отек Квинке (отек горла и лица, шеи) даже анафилактический шок (снижение давления с судорогами и потерей сознания). От этого осложнения не может быть застрахован ни один человек – аллергия вещь непредсказуемая.
Эти явления наступают быстро, в течение первых тридцати минут после введения. Именно поэтому не рекомендуют после прививки сразу же уходить домой – необходимо побыть на территории поликлиники или погулять около нее. Это позволит вам максимально быстро вкупе с медиками оказать ребенку помощь – в прививочном кабинете всегда есть противошоковая укладка и все необходимые медикаменты для первой помощи.
– другим осложнением вакцинации могут стать судороги.
* Нетемпературные судороги из-за органического поражения нервной системы, которое протекало скрыто и не было выявлено ранее. Прививка может стать провоцирующим фактором для проявления проблем со здоровьем, именно поэтому необходимо тщательное обследование ребенка перед АКДС, а если осложнение возникло – ребенка отстраняют от всех прививок, пока он не пройдет всестороннее обследование. Это бывает редко, однако, необходимо об этом знать.
* Фебрильные судороги возникают у детей не только при прививке, а вообще при возникновении любой повышенной температуры, это обычно 38-38.5 °С и выше. Это, по сути, не прививочное осложнение, а осложнение лихорадки.
– отдельно выделяют у детей раннего возраста осложнение в виде монотонных криков или визгов, появляющихся через пару часов после вакцинации и проявляющегося в приступах непрекращающегося плача, которые длятся около трех часов. При этом плач и крики могут сопровождаться повышением температуры тела, может быть общее беспокойство малыша, но на последующем здоровье ребенка это не отражается и проходит данное состояние без лечения. Основой его считают стресс от процедуры и болезненность инъекции.
– самым серьезным осложнением считается повышение температуры выше 39-40°С, обычно его вызывают цельноклеточные вакцины, импортные вакцины редко дают такие осложнения.
Если на введение вакцины развилось одно из перечисленных осложнений. дальнейшую вакцинацию продолжают уже без коклюшного компонента только вакциной АДС или АДС-м, если ребенок старшего возраста. Кроме того, вакцину делают уже без коклюша по достижении ребенком возраста в четыре года.
Вторичная вакцинация
Через месяц после первого введения вакцины можно осуществлять вторичную вакцинацию ребёнка. С этой целью рекомендовано использовать ранее вводимый препарат, однако вакцины АКДС являются взаимозаменяемыми.
Реакция детского организма на повторную иммунизацию является более выраженной. Это не должно послужить поводом для тревоги. Данное явление вызвано тем, что попадание микробных частиц в организм ребёнка, провоцирует развитие иммунной реакции. Если вторичная вакцинация была пропущена, то её следует осуществить при первой возможности.
Если малыш тяжело отреагировал на введение первой вакцины, то для второй прививки рекомендовано выбрать другой препарат (Инфанрикс).
График прививок
Для того чтобы сформировать нужный иммунитет, ребёнку потребуется вакцинация в несколько этапов. Кратность введения АКДС составляет 4 раза. Первичная вакцинация осуществляется в возрасте 3 месяцев. Вторичная — 4-5 месяцев, а третичная в 6 месяцев. Увеличение кратности прививаний связано с необходимостью ревакцинации и поддержки иммунитета на должном уровне.
Первая ревакцинация АКДС осуществляется в возрасте 6 лет, а остальные в 7 и 14 лет. Последующие ревакцинации рекомендовано проводить каждые 10 лет.

Если у ребёнка отсутствуют противопоказания для введения препарата АКДС, то график прививаний выглядит следующим образом:
- 3 месяца с момента рождения;
- 4-5 месяцев:
- Полгода:
- 18 месяцев;
- Ревакцинация в 6-7 лет;
- 14 лет;
- 24 года;
- 34 года;
- 44 года;
- 54 года;
- 64 года:
- 74 года.
Промежуток между первыми тремя прививками должен составлять не менее 30 дней. Остальные вакцины вводятся с интервалом в 1 месяц. Если накануне очередной прививки ребёнок заболел, то вакцинацию рекомендовано отложить. Возобновить график вакцинации рекомендовано сразу после выздоровления малыша.
Если ребёнок заболел после первой прививки, то на момент выздоровления следует ввести 2 и 3 вакцину, с интервалом от 30 до 45 дней.
От чего прививка АКДС
Прививка АКДС – это адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Все три болезни, от которых она защищает, вызывают бактерии, которые выделяют токсины и поражают организм человека. Прививка не может защитить от заражения бактериями — она направлена на нейтрализацию токсинов.
Состав вакцины
Вакцина АКДС содержит компоненты трех бактерий: Bordetella pertussis (вызывает коклюш), Corynebacterium diphtheriae и Clostridium tetani (возбудители дифтерии и столбняка соответственно).
Коклюшный компонент вакцины представлен целыми микробными клетками, предварительно «убитыми» формальдегидом. Для защиты от дифтерии и столбняка в вакцину включают отдельные очищенные дифтерийный и столбнячный анатоксины, которые получают из бактерий, вызывающих эти болезни. Таким образом, АКДС – инактивированная вакцина. Она не может гарантировать такой сильной защиты, как живые, аттенуированные вакцины, например, вакцина против кори, поэтому ее нужно вводить многократно.
В качестве усилителя иммунного ответа (адъюванта) в АКДС добавляют соли алюминия. Адсорбированные на них антигены провоцируют выработку гуморального иммунитета.
Вакцину АКДС многие боятся из-за ее высокой реактогенности. Виной этому именно ее коклюшная составляющая – целые клетки Bordetella pertussis. Если по какой-то причине ребенку нельзя получить АКДС, вакцинацию против дифтерии и столбняка провести все равно можно. Для этого существуют отдельные препараты анатоксинов: АС – столбнячный анатоксин, АД – дифтерийный анатоксин и АДС – анатоксины дифтерии и столбняка без коклюшного компонента. Конечно, вакцинация АДС удобнее, ведь тогда при получении следующих доз придется делать меньше уколов.
Когда АКДС не ставят?
Делать или не делать АКДС? Причиной для медицинского отвода ребенка от вакцинопрофилактики могут быть абсолютные и относительные противопоказания к прививке АКДС. Абсолютные противопоказания определяются наличием у ребенка ряда патологий, которые плохо совмещаются с иммунизацией. К таким заболеваниям относятся:
- выраженные реакции на предыдущую прививку АКДС;
- иммунодефицитные патологии;
- прогрессирующие патологии центральной нервной системы связанные с внутриутробным поражением церебральной ткани или родовой травмой;
- эпилепсия у ребенка, не поддающаяся контролю;
- частые судороги, не связанные с повышенной температурой тела;
- прогрессирующая энцефалопатия у грудничков.
Относительные ограничения к прививке АКДС характеризуются своей временностью, так как при их диагностировании введение вакцины медики рекомендуют отсрочить на несколько дней до полной нормализации уровня здоровья:
- наличие у детей симптомов острой вирусной или бактериальной инфекции;
- обострение хронических недугов;
- повышенная температура неопределенного генеза;
- кишечные заболевания.
Согласно исследованиям, прививка переносится нормально, если ребенок после вакцинации чувствует себя абсолютно здоровым. У такого пациента должны отсутствовать симптомы какого-либо заболевания, определяться нормальная температура тела, отмечаться хорошее настроение перед прививкой и ненарушенный аппетит. Но если у ребенка накануне прививки повышалась температура, об этом обязательно необходимо сообщить врачу. Подобные проявления свидетельствуют о развитии вирусной инфекции у крохи и считаются противопоказанием в вакцинации. Чтобы не сталкиваться с проблемой постинъекционных осложнений, врачи перед прививкой проводят осмотр ребенка и оценивают результаты его анализа крови.