Причины нервного тика
В зависимости от первоначального состояния нервной системы ребенка различают:
- первичные нервные тики;
- вторичные нервные тики.
Первичные нервные тики
идиопатическимрасстройства нервной системыПричинами первичных нервных тиков являются:
- Психоэмоциональное потрясение. Наиболее частая причина нервных тиков у детей. Возникновение тика может спровоцировать как острая психоэмоциональная травма (испуг, ссора с родителями), так и длительная неблагоприятная психологическая обстановка в семье (недостаток внимания к ребенку, чрезмерная требовательность и строгость в воспитании).
- Тик первого сентября. Примерно у 10% детей нервный тик дебютирует в первые дни посещения школы. Это связано с новой обстановкой, новыми знакомствами, определенными правилами и ограничениями, что является сильным эмоциональным потрясением для ребенка.
- Нарушение питания. Недостаток в организме кальция и магния, участвующих в мышечном сокращении, может вызвать судорожную активность мышц, в том числе и тики.
- Злоупотребление психостимуляторами. Чай, кофе, всевозможные энергетические напитки активируют центральную нервную систему, заставляя ее работать «на износ». При частом употреблении таких напитков происходит процесс нервного истощения, что проявляется повышенной раздражительностью, эмоциональной нестабильностью и, как следствие, нервными тиками.
- Переутомление. Хроническое недосыпание, длительное пребывание за компьютером, чтение книг при плохом освещении ведут к повышению активности различных зон головного мозга с вовлечением экстрапирамидных систем и развитием нервных тиков.
- Наследственная предрасположенность. Последние исследования указывают на то, что нервный тик передается по аутосомно-доминантному типу наследования (если у одного из родителей есть дефектный ген, то у него будет проявляться данное заболевание, а вероятность наследования его ребенком составляет 50%). Наличие генетической предрасположенности не обязательно приведет к развитию заболевания, но шанс возникновения нервного тика у таких детей больше, чем у детей без генетической предрасположенности.
По степени выраженности первичный нервный тик может быть:
- Локальным – вовлекается одна мышца/группа мышц, и данный тик доминирует на протяжении всего периода заболевания.
- Множественным – проявляется в нескольких группах мышц одновременно.
- Генерализованным (Синдром Туретта) – наследственное заболевание, характеризующееся генерализованными моторными тиками различных групп мышц в сочетании с вокальными тиками.
По длительности первичный нервный тик бывает:
- Транзиторным – длительностью от 2 недель до 1 года, после чего проходит бесследно. Через определенное время тик может возобновиться. Транзиторные тики могут быть локальными или множественными, моторными и вокальными.
- Хроническим – длительностью более 1 года. Может быть как локальным, так и множественным. В течение болезни могут исчезать тики в одних группах мышц и появляться в других, однако полной ремиссии не наступает.
Вторичные нервные тики
Факторами, способствующими возникновению нервных тиков, являются:
- врожденные заболевания нервной системы;
- черепно-мозговая травма, в том числе и врожденная;
- энцефалит – инфекционно-воспалительное заболевание головного мозга;
- генерализованные инфекции – вирус герпеса, цитомегаловирус, стрептококк;
- интоксикация угарным газом, опиатами;
- опухоли головного мозга;
- некоторые медикаменты – антипсихотические препараты, антидепрессанты, противосудорожные, стимуляторы центральной нервной системы (кофеин);
- невралгия тройничного нерва – гиперчувствительность кожи лица, проявляющаяся болью при любых прикосновениях к лицевой области;
- наследственные заболевания – хорея Гентингтона, торсионная дистония.
Изменения в организме ребенка при нервном тике
Головной мозгНервные волокнаМышечные волокнаАТФдлительное, непроизвольное, часто болезненное сокращение мышцыПсихоэмоциональное состояние ребенка хотя до этого, возможно, не придавал ему никакого значения
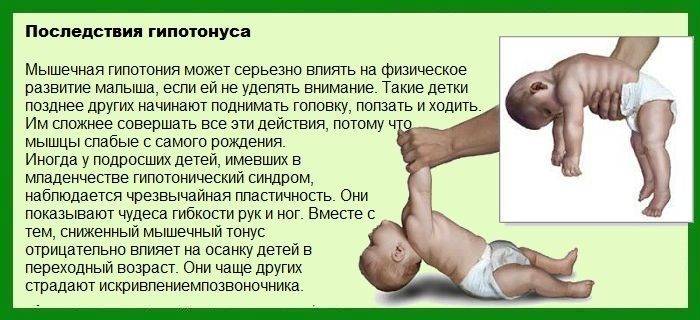
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ребенок не сидит, не переворачивается, не поворачивается, не следит за предметом, не встает, не стоит, не ходит
ТОНИЧЕСКИЙ ЛАБИРИНТНЫЙ РЕФЛЕКС, ТЛР. Дети с выраженным тоническим лабиринтным рефлексом в положении на спине не могут наклонить голову, вытянуть руки вперед, чтобы поднести их ко рту, захватить предмет, а позднее схватиться, подтянуться и сесть. У них отсутствуют предпосылки для развития фиксации и свободного прослеживания предмета во всех направлениях, не развивается оптический выпрямляющий рефлекс на голову, движения головы не могут следовать свободно за движением глаз. Нарушается развитие зрительно-моторной координации. У таких детей затруднен поворот со спины на бок, а затем на живот. Если Вы заметили указанные симптомы, обязательно приходите на консультацию к специалисту (запись по телефону +78452407040). В тяжелых случаях даже к концу первого года жизни поворот со спины на живот осуществляется только “блоком”, то есть отсутствует торсия между тазом и верхней частью туловища. Если ребенок не может наклонить голову в положении на спине, повернуться на живот с торсией, у него отсутствуют предпосылки для развития функции сидения. Выраженность тонического лабиринтного рефлекса находится в прямой зависимости от степени повышения мышечного тонуса. При выраженности тонического лабиринтного рефлекса в положении на животе в результате повышения флексорного тонуса голова и шея согнуты, плечи выдвинуты вперед и вниз, согнутые во всех суставах руки находятся под грудной клеткой, кисти сжаты в кулаки, таз приподнят. В таком положении ребенок не может поднять голову, повернуть ее в стороны, высвободить руки из-под грудной клетки и опереться на них для поддержки верхней части туловища, согнуть ноги и встать на колени. Затруднен поворот с живота на спину для присаживания. Постепенно согнутая спина приводит к развитию кифоза в грудном отделе позвоночника. Эта поза препятствует развитию цепных выпрямляющих рефлексов в положении на животе и приобретению ребенком вертикального положения, а также исключает возможность сенсорно-моторного развития и голосовых реакций. Влияние тонического лабиринтного рефлекса в определенной мере зависит от первоначального типа спастичности. В отдельных случаях экстензорная спастичность настолько сильна, что может быть выражена и в положении на животе. Поэтому дети, лежащие на животе, вместо сгибания разгибают голову, запрокидывают ее назад, приподнимают верхнюю часть туловища. Несмотря на разгибательное положение головы, мышечный тонус в сгибателях рук остается повышенным, руки не создают опору для туловища, и ребенок падает на спину.
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
- полгода – 185;
- 1 год – 160;
- 2 года – 150;
- 3 года – 140;
- 4 года – 135;
- 5 лет – 120;
- 6 лет – 115.
Причинами могут быть:
Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
- 7 лет – 110;
- 8-10 лет – 105;
- 11 лет – 104;
- 12 лет – 102.
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
- миокардит;
- ревматическая лихорадка первичной формы;
- синдром длинного интервала Q-T;
- синдром Вольфа-Паркинсона-Уайта.
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту.
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
- 13 лет – 100;
- 14-15 лет – 98.
Основные причины повышения значений ЧСС у подростка:
- быстрый рост, вызывающий железодефицитную анемию;
- увлечение диетами;
- психофизическая утомляемость;
- вредные привычки;
- плохая физическая подготовка;
- избыточная выработка гормонов щитовидной железы;
- повышенное артериальное давление;
- хронические патологии сердца и легких.
Особенности дыхания у грудных детей
Следует сразу отметить, что затрудненное дыхание при кормлении не всегда является показателем имеющейся патологии сердца. Такой симптом характер для респираторных заболеваний, трудности с дыханием могут быть связаны с особенностями строения носовой перегородки. Такая проблема часто наблюдается в первые недели по причине неразработанной груди у мамы. Ребенку приходится прилагать максимум усилий, чтобы получить положенную порцию питания. Поэтому он быстро устает, а его дыхание сбивается с нормального ритма.
Дыхание детей первых месяцев жизни имеет свои особенности. Грудные дети нуждаются в двойном объеме кислорода, но их дыхательная система еще не сформирована окончательно. Определенные трудности на дыхательную функцию накладывают узкие носовые ходы и слабость грудных мышц. Поэтому дыхание у деток до года неравномерное. Ребенок часто делает быстрые вдохи, поэтому его дыхание поверхностное и прерывистое.
Норма дыхательных движений у малышей первого месяца жизни составляет 40-60, с конца четвертой недели и до 3 месяцев — до 45, в период 4-6 месяцев – 35-40. К году малыш уже совершает в минуту примерно 30-35 вдохов, что считается нормой.
Определить частоту дыхания мама может самостоятельно. Для этого надо положить кроху на спину, и с помощью секундомера сосчитать число вдохов. Поскольку груднички “дышат” животиками, такой подсчет сделать несложно. Главное условия для выполнения этой процедуры — ребенок должен быть спокоен.
Действия родителей
Даже в отсутствии отклонений тремор нижней губы явно указывает на недостаточно развитую нервную систему. И задача родителей — всячески улучшить условия ее адаптации к внешней среде. Вот несколько простых рекомендаций:
- Спокойная семейная обстановка. Слишком резкие голоса, громкие звуки вызывают у малыша дискомфорт, особенно у новорожденных. Конечно, речь не идет о полной тишине, но ссоры родителей, работающий на полную громкость телевизор, и похожие шумные звуки отнюдь не способствуют эмоциональному равновесию ребенка.
- Заботливое отношение. Хоть младенец и не понимает слов, он чувствует настроение родителей и их отношение к нему. Тепло и ласка создадут у ребенка мягкий позитивный настрой, нервная система отреагирует положительно.
- Устранение возможных причин стресса. Обнаружив ситуацию, в которой у младенца сразу появляется возбуждение, трясется нижняя губка, ручка, ножка, следует в будущем просто ее в дальнейшем не допускать. Исключение составляют купание, одевание, кормление – от них никуда не денешься.
- Соблюдение режима дня. Малышу необходимо вовремя кушать, высыпаться, регулярно гулять на улице.
У малыша дрожит подбородок: причины и помощь
Если вы обратили внимание, что у ребенка трясется подбородок при плаче, не спешите расстраиваться. Дрожание губ, подбородка и рук считаются вполне допустимыми явлениями. Дети часто своеобразно демонстрируют свои эмоции
Давайте разберемеся почему у новорожденного трясется подбородок. Причины данного состояния могут носить физиологический и патологический характер
Дети часто своеобразно демонстрируют свои эмоции. Давайте разберемеся почему у новорожденного трясется подбородок. Причины данного состояния могут носить физиологический и патологический характер.
Физиологические причины:
- Недостаточность формирования нервных центров. Нервные центры отвечают за координацию и движение. Они только начинают формироваться в младенческом возрасте. Ввиду их незрелости, у ребенка можно наблюдать непроизвольные подергивания подбородка и ручек.
- Избыток норадреналина. Этот гормон отвечает за повышение артериального давления. Он вырабатывается надпочечниками, когда человек находится в состоянии стресса. У крошек надпочечники еще не наладили свою работу, потому они могут выбрасывать слишком много гормона, что вызывает тремор.
- Колики в животе. Если малыш испытывает сильную боль, его организм может таким способом проявить защитную реакцию.
- Резкий свет, холод, жажда и другие причины. Если ребенка не устраивает что-то в окружающей обстановке, надпочечники активизируют свою работу.
Патологические нарушения возникают еще в материнской утробе. Если мама испытывала стресс во время беременности, болела инфекционными заболеваниями или многоводием, риск возникновения непроизвольного подергивания мышц у ребенка увеличивается. 
Важно! Девяносто процентов недоношенных деток страдают от тремора подбородка, головки или конечностей. Это объясняется тем, что плод не успевает до конца сформироваться в материнской утробе (даже в том случае, если он был доношен). Поэтому расценивайте подергивания не как симптомы болезни, а как недостаточность формирования организма
Поэтому расценивайте подергивания не как симптомы болезни, а как недостаточность формирования организма.
У мамочек, которые столкнулись с угрозой выкидыша, надпочечники вырабатывали слишком высокий уровень нонадреналина. Он попадал в плаценту и там вызывал сбои в работе нервной и эндокринной системы.
Стремительные или слабые роды, отторжение плаценты, внутриматочные кровотечения и прочие патологии вызывают гипоксию плода. Малыш, испытывающий недостаток кислорода, может страдать не только от тремора подбородка, но еще и от подергивания головы или конечностей.
У новорожденного дрожит подбородок при плаче или во время тревоги. Со стороны вы можете увидеть легкие подергивания, длительность которых составляет несколько секунд. Тремор у ребенка могут вызвать даже положительные эмоции. Если вы кормите его грудью или купаете, не удивляйтесь возникновению этого состояния.
Если у новорожденного трясется подбородок редко, и вы знаете, что возникает это состояние по причине дискомфорта, не впадайте в панику. Скорее всего, состояние нормализуется через несколько месяцев. Но если тремор стал постоянным спутником шести месячного малыша, обратитесь к врачу.
Вместе с этим ищут и читают:
Что же делать в случаи тремора

Если вы не смогли дать ответ на вопрос, почему у ребенка дрожит подбородок, посетите квалифицированного специалиста, который даст вам совет. Своими силами вы можете:
- Проанализировать, из-за чего малыш испытывает дискомфорт, и попытаться их избежать. Старайтесь, чтобы кроха находилась в спокойной и тихой атмосфере.
- Сделать массаж. Вы можете научиться простым движениям у педиатра, а можете водить ребенка на прием к специалисту.
- Добавлять травы в ванночку во время купания. Но не злоупотребляйте этим, поскольку у карапуза возникнет аллергия. Ограничьтесь тремя сеансами в неделю.
- Следовать режиму дня. Четкий график поможет деткам избежать стресса.
Если перечисленные выше мероприятия бессильны, посетите невролога.
Он может прописать вам курс успокаивающих препаратов. К врачу стоит обратиться в следующих случаях:
- Подергивается не только подборок, но еще и головка.
- Дрожь у ребенка во время тремора не мелкая, а крупная, кожа лица синеет.
- Подергивание не проходит к шестимесячному возрасту.
- Роды сопровождались осложнениями, имела место гипоксия плода.
Если специалистом было установлено, что трясущийся у грудничка имеет патологический характер, не стоит заниматься самолечением. Если вы будете придерживаться всех рекомендаций врача, неприятное дрожание быстро покинет кроху.
Причины появления
Трясется нижняя губа у новорожденного из-за того, что после рождения ребенка продолжается процесс развития и регуляции работы нервной, зрительной, гормональной, двигательной и других систем организма.
В педиатрии выделяют 2 естественные причины, вызывающие симптом:
- Нейрофизиологическая незрелость коры головного мозга. Она характерна для всех появившихся на свет детей и является нормой. Проявляется незрелость в дрожании губ, языка, подбородка, плохой координации рук и ног, бесцельном движении глаз. Формирование мозга завершается только к 5 годам, а к 16 годам у девочек и 18 годам у мальчиков кора головного мозга достигает зрелости.
- Незрелость эндокринной системы. Защитные механизмы ребенка не в состоянии адекватно отреагировать на стрессовые факторы. При нервном напряжении, страхе, травме, тревоге, сильном эмоциональном переживании надпочечники новорожденного вырабатывают гормон норадреналин. Он вызывает повышение артериального давления, сужение сосудов, провоцирует нервное возбуждение и двигательную активность. Это приводит к мышечным сокращениям подбородка, конечностей, в области губ.

Постепенно организм ребенка адаптируется к изменениям внутренней и внешней среды, работа систем совершенствуется.
До возраста 3 месяцев новорожденный трясет губой в стрессовые для него моменты:
- при переодевании из-за доставляемого беспокойства;
- во время приступов кишечных колик в результате болезненных ощущений;
- при кормлении под влиянием чувства голода;
- при погружении в воду для купания из-за перемены температурного режима;
- в момент пробуждения после сна, поскольку не успевает быстро перейти в режим бодрствования.

Неприятные эмоции у ребенка вызывают резкие голоса, яркий свет, смена окружающей обстановки, громкие звуки, порывы холодного ветра, неловкие прикосновения, поэтому его надо защищать от излишнего воздействия подобных факторов.
Мышечные сокращения не стоит относить к поводам для беспокойства, если:
- непроизвольные движения нижней губы мелкие и ритмичные;
- сокращения возникают при кормлении, болевых ощущениях, плаче, под воздействием холода, а после возвращения ребенка к комфортному состоянию дрожь проходит;
- продолжительность непроизвольных движений мышц несколько секунд или полминуты;
- кроме подрагивания губы, нескоординированных движений ног, рук и подбородка других настораживающих симптомов не было отмечено.
Постепенно выраженность симптома ослабевает, по достижению 3 месячного возраста он исчезнет. У детей, родившихся при сроке меньше 37 дней беременности, формирование нервной системы занимает больше времени, поэтому у них дрожание губы и конечностей сохраняется в течение полугода.

Причины беспокойства у новорожденных
Трясется нижняя губа у новорожденного как в силу обстоятельств естественного характера, так и в случае патологий. К быстрым непроизвольным сокращениям мускулатуры приводят аномалии развития нервной системы плода и новорожденного, вызванные разными причинами.
| Состояние | Причины | |
| Гипертонус мышц верхней части тела | Воздействие токсических, стрессовых и инфекционных факторов в период внутриутробного развития, родовая травма. | |
| Внутриутробная гипоксия | Болезни матери Вредные привычки матери Патологии беременности | Заболевания сердечно-сосудистой, мочевыделительной системы, железодефицитная анемия, сахарный диабет, хронические болезни дыхательной системы. Курение, употребление спиртных напитков, наркотических средств, успокаивающих или снотворных препаратов, формирующих зависимость. Длительные токсикозы, неправильное развитие пуповины и плаценты, повышенный тонус матки, перенашивание, преждевременные роды и другие отклонения. |
| Острая гипоксия в процессе родов | Осложнения при родах | Затяжные и скоротечные роды, преждевременная отслойка плаценты, обвитие шеи пуповиной. |
| Травмы | Ошибочный выбор родоразрешающей операции | Механическая травматизация плода акушерскими щипцами, вакуум-экстрактором. |
Любой из этих факторов способен привести к кислородному голоданию мозга, нарушению функций центральной нервной системы, которые с первых дней жизни найдут проявление в виде судорожных сокращений мышц.
Диагностика
Тремор как визуальный симптом несложно определить уже при первичном осмотре. Гораздо важнее установить причину ритмичного дрожания подбородка, поскольку это влияет на терапевтическую стратегию и прогноз. С такой задачей врачу-неврологу удается справиться при использовании методов дополнительной диагностики. С учетом клинической ситуации могут назначаться следующие процедуры:
Лабораторные анализы
Предполагая наличие инфекционного фактора, в гемограмме обращают внимание на лейкоцитарную формулу, СОЭ, проводят серологические тесты, ПЦР. Ключевая роль отводится анализу ликвора (клиническому, биохимическому, микробиологическому)
Важные биохимические показатели крови – билирубин, глюкоза. Необходима коагулограмма.
Томографические методы. Подтвердить органическую патологию ЦНС удается благодаря КТ и МРТ головного мозга. Компьютерная томография имеет преимущество в диагностике ЧМТ, гидроцефалии, гематом. Ишемические очаги, диффузные процессы, поражение оболочек и нервов лучше визуализируются на МРТ. Состояние дофаминергической системы позволяет исследовать однофотонная эмиссионная томография.
Нейросонография. В педиатрической практике высокоинформативно ультразвуковое сканирование головного мозга через большой родничок. УЗДС определяет расширение желудочковой системы, изменения плотности мозговой ткани, наличие патологических образований. При допплерографии исследуют кровоток в артериях каротидного и вертебробазилярного бассейнов.
Электроэнцефалография. Дрожательные гиперкинезы у детей, имитирующие эпилептические приступы, являются показанием для проведения ЭЭГ. Исследование электрической активности структур головного мозга выявляет очаги патологических импульсов, помогает прогнозировать нервно-психическое развитие новорожденных.
Электромиография. Электрофизиологические параметры тремора (частота, амплитуда, тип) определяются при ЭМГ. По характеру центральных осцилляций можно дифференцировать эссенциальное дрожание от паркинсонического. Методика полезна и для оценки нервно-мышечной проводимости.
Во многих случаях необходим осмотр глазного дна, некоторую информацию предоставляют эхо- и реоэнцефалография. При проведении дифференциальной диагностики сначала исключают физиологические состояния и опасную патологию, требующую немедленной помощи. Тремор у детей следует отличать от судорожных приступов, абсансов, миоклоний, в более старшем возрасте нужно учитывать двигательные стереотипии.
Лечение
Очень часто дети, у которых обнаружены тикозный гиперкинез, не нуждаются в специальной терапии. Она абсолютно бессмысленна, а помогает лишь коррекция образа жизни пациента. Однако если тики генерализуются, то лечения не избежать. А вот какой из методов выберет врач, зависит от тяжести заболевания, возраста и физических показателей ребенка.
Возможен комплексный подход лечения тиков у детей. В него входит:
- Мероприятия, направленные на правильную организацию режима дня ребенка. Ограждение его от стрессов, волнений и прочих неприятностей.
- Безмедикаментозная терапия. В этот комплекс входит посещение психотерапевта, физиотерапевтические процедуры, рефлексотерапия.
- Лечение с помощью медикаментов.
На начальных этапах развития тиков у детей раннего возраста для видимой положительной динамики бывает достаточно лишь режимных мероприятий. Рационально организованное время занятий и отдыха, своевременный отход ко сну, правильное питание, занятия спортом являются залогом позитивного исхода нервного расстройства.
Семейная психотерапия имеет немаловажное значение. Если ситуация в семье дала толчок для развития тиков, то нужно постараться ее исправить
Малыш ни в коем случае не должен ставать свидетелем ссор или скандалов. Необходимо создать спокойную, доверительную обстановку, чтобы ребенок чувствовал себя любимым и защищенным. Одергивать и напоминать о его нервном нарушении не следует, поскольку это лишь усугубит ситуацию.
Хорошие результаты в профилактике и лечении тиков дают развивающие игры с использованием мелкой моторики, арт-терапия, релаксация. Из физиотерапевтических способов борьбы с этим расстройством чаще всего используются следующие:
- метод биологически обратной связи;
- метод аудиовизуальной стимуляции;
- иглорефлексотерапия;
- лазеротерапия;
- озокеритовые аппликации;
- массаж шейно-воротниковой зоны;
- электросон.
В тех случаях, когда медикаментозного лечения избежать не удается, то сначала назначаются седативные препараты. Они оказывают общее успокоительное действие, убирают нервозность и раздражительность. Если ожидаемого эффекта не наблюдается, врач назначает транквилизаторы. Их сфера действия – снятие эмоционального напряжения, тревожности и страхов.
При прогрессирующем тикозном гиперкинезе, не поддающемуся щадящему лечению, применяются более тяжелые препараты. К ним относятся нейролептики и антидепрессанты. К сожалению, эти медикаменты имеют массу побочных действий и используются только в крайнем случае, исключительно по назначению врача и строго соблюдая дозировку. Главным показателем к применению является безопасность ребенка с учетом особой чувствительности еще не сформированного организма, в том числе и нервной системы.
Лечение тиков у детей обычно проводится амбулаторно, поскольку госпитализация может являться дополнительным источником тревожных переживаний. По той же причине при медикаментозной терапии избегают введения препаратов с помощью инъекций.
Лечение дрожания подбородка у ребенка в зависимости от его причин
Если дрожание подбородка не вызвано патологией, ребенок не нуждается в специальной терапии. Симптомы сами пройдут со временем. Однако для укрепления мышц и развития нервной системы специалисты рекомендуют проводить комплекс профилактических мероприятий. Рекомендации педиатров одинаковы как при патологических явлениях, так и для снижения физиологического тремора.
Для облегчения состояния малыша необходимо:
- Оградить ребенка от стрессовых ситуаций.
- Ежедневно проводить водные процедуры. Для нормализации нервной системы можно 3 раза в неделю добавлять в ванночку отвары ромашки, пустырника, череды, лаванды.
- Делать младенцу расслабляющий массаж. Процедура заключается в аккуратном поглаживании спинки, рук и ног. Если у ребенка неврологические патологии, специалист назначит специальный массаж в зависимости от возникших проблем.
- Заниматься гимнастикой при помощи фитбола. Занятия способствуют укреплению мышц и регуляции работы ЖКТ.
- Придерживаться режима дня.
- Если от вздрагивания во сне малыш просыпается, в первые месяцы жизни ночью следует пеленать ему ручки.
Как правило, лечение тремора у малышей проводится при помощи массажа, лечебной гимнастики и упражнений в бассейне. Однако при сложных неврологических заболеваниях ребенку могут назначить медикаментозную терапию. Действие лекарств направлено на улучшение кровообращения мозга. Малышам чаще всего назначают Глицин или Мидокалм (подробнее в статье: как и в какой дозировке можно дать грудному ребенку «Глицин»?).
Как вылечить недуг
Заметив у ребенка нервный тик (дергает головой, гримасничает, часто моргает, морщит нос или лоб), родителям не нужно медлить с визитом к врачу. Лечением нарушения занимается детский невролог. Бывает, что ребенок трясет головой, как при нервном тике, но при этом у него имеется иное заболевание, связанное с поражением отдела мозга, отвечающего за двигательную активность. В отдельных случаях может понадобиться и консультация психиатра (когда у ребенка сильный тик головой, обусловленный психическим расстройством).
Для диагностики нарушения специалисту обычно хватает обычного неврологического осмотра, иногда может потребоваться МРТ мозга или электроэнцефалография. Затем подбираются оптимальные методы терапии. Их набор зависит от выраженности тика, индивидуальных особенностей пациента. Основными направлениями лечения являются:
- прием медикаментов — успокоительных средств, препаратов для улучшения кровоснабжения, обменных процессов головного мозга;
- физиотерапия — электрофорез, электросон, хвойные ванны, аэрофитотерапия;
- лечебный массаж;
- создание благоприятной атмосферы в семье (нельзя ругать ребенка за непроизвольные движения, требовать контролировать их), исключение стрессовых ситуаций;
- обеспечить соблюдение режима, достаточные периоды отдыха, правильное питание, сократить время просмотра телевизора, занятий с гаджетами.
Часто лечение нервного тика у ребенка является длительным процессом. Даже когда симптомы быстро уходят, терапию нужно пройти в полном объеме. Иногда наблюдается чередование периодов ремиссии и обострения, и по мере созревания нервной системы проблема постепенно уходит.
Центр детской речевой неврологии и реабилитации «НейроСпектр» помогает юным пациентам забыть о нервных тиках. Среди специалистов нашего Центра есть те, кто работает именно с детьми, имеют богатый опыт в терапии таких нарушений. Родителям не стоит пускать ситуацию на самотек: гиперкинез не угрожает жизни, но мешает успешной социализации ребенка.
Когда ребенок переворачивавется на спину? Во сколько ребенок переворачивается? Когда ребенок начинает переворачиваться?
Если Ваш ребенок не переворачивается, это очень серьезный повод, как можно скорее, обратиться к специалисту в Саркдиник. Врач проведет необходимое лечение, объяснит, как научить ребенка переворачиваться на спину, расскажет, когда и во сколько ребенок переворачивается, начинает переворачиваться, когда должен переворачиваться ребенок, в каком возрасте, на какой неделе, на каком месяце и на каком сроке, со скольки. Родителей детей беспокоятся, их тревожат вопросы: “Ребенок 5 месяцев, почему не переворачивается?” “Ребенок не хочет переворачиваться, что делать, кто виноват, как понять, что сделать?” “Как узнать, когда ребенок переворачивается на бок?” “Как помочь ребенку перевернуться?” “Как учить ребенка, как заставить?”