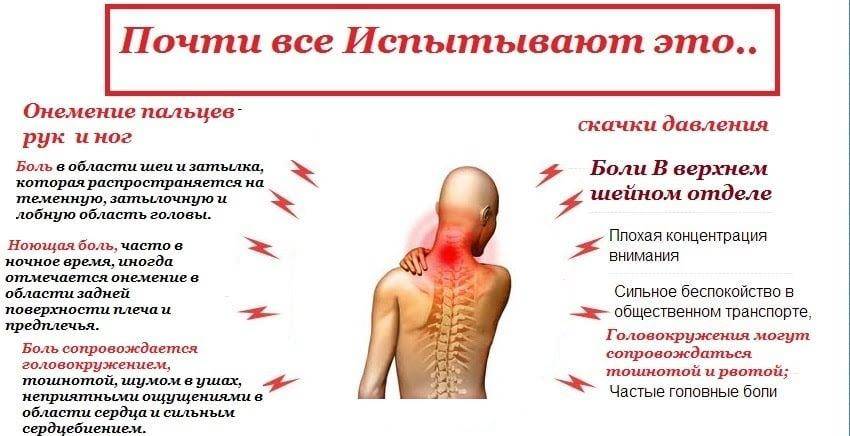
Что делать, когда у кормящей мамы застой молока? Лечение лактостаза
Если у кормящей мамы появились признаки застоя молока в грудной железе, то можно обратиться за консультацией к хирургу. Если застой не осложнен присоединением вторичной инфекции и нет температуры, то Вам порекомендуют:
- Продолжить кормление грудью «по требованию».
- Специальным образом подготавливать грудь к очередному кормлению.
- Исключить все возможные причины лактостаза (см. ). Эта подготовка груди является центральным лечебным мероприятием для того, чтобы бороться и справиться с лактостазом. Заключается она в обязательном сцеживании перед каждым прикладыванием к груди.
- Кроме того, Вам будет рекомендован массаж груди и физиотерапия при лактостазе (см. ).
Причины и механизм развития остеохондроза
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом). Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника – опорно-двигательная, амортизационная, защитная.
Представьте себе останкинскую телебашню, которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы. В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы. Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
Хрящевая ткань на 80-85% состоит из воды, соответственно питьевой режим играет огромное значение. В течение суток человек должен выпивать минимум 2 литра чистой воды. Если воды в организм поступает недостаточно, то происходит дегидратация (высыхание) межпозвоночного диска, хрящ трескается и разрушается.
В своей практике я давно отметил, что стрессы, тревоги, переживания часто способствуют возникновению болей в спине. Любую стрессовую ситуацию наш организм воспринимает как опасность. При этом активируется симпатическая часть нервной системы, надпочечники «впрыскивают» в кровь гормоны стресса, повышается артериальное давление, учащается сердцебиение, напрягаются мышцы. В природе животное, если чего-то испугалось, бежит или защищает себя, соответственно сгорают гормоны стресса и мышцы, поработав, расслабляются. Человек – существо социальное, тревожиться стал чаще, а двигаться меньше, соответственно разрядки не происходит. Как результат возникает боль в позвоночнике, головная боль, моторные тики и другое.
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
Рекомендации по контролю и диагностике масталгии
- Наряду с ежемесячным самообследованием рекомендуем в течение двух месяцев, начиная с появления первого эпизода боли при надавливании на грудь или боли в подмышке, отдающей в молочную железу, вести дневник наблюдения с указанием интенсивности, характера боли (колющая, тянущая и т. п.) и связанного с нею дня цикла.
- После 35 лет ежегодно посещайте маммолога, гинеколога или онколога.
- После 35 лет ежегодно проходите маммографию — рентгенологическое исследование ткани молочной железы. Это особенно необходимо женщинам из групп риска наследственных онкозаболеваний. Маммография — важный и точный метод ранней онкодиагностики.
- При необходимости лечащий врач предложит вам дополнительно выполнить УЗИ, дуктографию (исследование на проходимость протоков) или, при серьезном подозрении на новообразование по результатам первых диагностик, биопсию ткани молочной железы. Могут понадобиться и лабораторные данные: цитологическое исследование отделяемого из соска, панели гормонов, генетические исследования на степень риска рака молочной железы.
Лечение
Лечение должно быть комплексным, направленным на:
- устранение болевого синдрома;
- устранение нарушенной функции спинномозговых корешков;
- предупреждение прогрессирования дегенеративно-дистрофических изменений в структурах позвоночника.
В острый период, при сильном болевом синдроме назначается медикаментозное лечение: нестероидные противовоспалительные средства, миорелаксанты, витамины группы В, хондропротекторы, или делается блокада.
Затем подключается лечебный массаж спины и воротниковой зоны, мануальная терапия, физиотерапия ( в том числе УВТ при шейном остеохондрозе), иглорефлексотерапия, тейпирование при остеохондрозе, вытяжение позвоночника.
Лечебная физкультура – это основной метод консервативного лечения заболеваний опорно-двигательного аппарата. ЛФК направлена на формирование, коррекцию и укрепление мышечного корсета; увеличение объема движений в позвоночнике и суставах; выработку двигательного стереотипа и правильной осанки; уменьшение нагрузки на позвоночник.
При регулярных занятиях лечебной физкультурой, суставной гимнастикой, йогой или плаванием улучшается кровоснабжение и питание тканей, нормализуется обмен веществ, увеличивается межпозвоночное пространство, что приводит к выздоровлению.
Прислушайтесь к своему организму, если обнаружите симптомы проявления остеохондроза или Ваш образ жизни предполагает длительное сидение за компьютером, вождением автомобиля, недостаточной физической активностью, обратитесь за помощью к специалисту, не дожидаясь обострений.
Пройти диагностику, получить точную информацию о состоянии вашего позвоночника, а также пройти лечение вы можете, записавшись к специаличту клиники «Семейный доктор» по телефону контакт-центра в Москве +7 (495) 775 75 66.
Диагностика и самообследование
Первый и регулярный шаг в сохранении здоровья груди — самопроверка. После 20 лет самостоятельное обследование стоит включить в регулярную рутину
Его задача в том, чтобы женщина хорошо узнала форму, особенности структуры своей груди и могла обратить внимание на изменения. Самопроверку стоит делать раз в месяц, желательно после завершения менструации, а в менопаузе — в одинаковые дни месяца.
Как проверить свою грудь
найдите ростовое или поясное зеркало, которое находилось бы на уровне ваших глаз, встаньте перед ним;
поднимите левую руку вверх, согните ее в локте и заведите ладонь за затылок;
правой рукой осторожно ощупайте левую молочную железу по кругу, начиная сверху;
таким же образом ощупайте правую железу левой рукой;
легко надавите на соски, убедитесь, что из них нет выделений;
так же по кругу ощупайте впадины подмышек.
Если вы обратили внимание на:
- любые изменения размера, формы, незначительную асимметрию груди (кроме известной вам врожденной);
- уплотнение, нагрубание ткани в молочной железе, подмышкой;
- втянутый или частично втянутый внутрь сосок;
- любые выделения из соска;
- видимые изменения кожи груди — покраснение, бугристость по типу “апельсиновой корки”, запишитесь к маммологу или гинекологу.
Маммолог или гинеколог, в свою очередь, могут пригласить онколога, хирурга для принятия решения об оперативном лечении, генетика для подробной диагностики гормональной и онкопатологии.

Профилактика
Как сделать так, чтобы симптомы и неприятные ощущения, наблюдаемые при грудном остеохондрозе, больше не беспокоили женщину, а о том, что болит спина, она забыла на долгое время, если не на всю жизнь? Добиться этого результата можно, ведя здоровый и активный образ жизни. Бегайте по утрам или занимайтесь плаванием, часто ходите пешком (хотя бы по полчаса в день). Ешьте полезную пищу, частично или полностью откажитесь от продуктов, которые считаются вредными (жирное, острое, жареное, сладкое). Старайтесь чаще посещать врача: лучше предотвратить заболевание на ранней стадии, чем лечить в уже запущенном состоянии.
Лечение боли в груди
Довольно часто при масталгии результаты физического обследования и рентгенографии показывают норму. Это означает, что боль скорее всего обусловлена циклическим колебанием гормонального фона. До 80% случаев масталгии при исключении онкопатологии, при отсутствии сохраняющихся уплотнений в груди проходят сами по себе.
Тем не менее сильная (жгучая, острая) боль в груди, которая затрудняет движение, мешает активности несколько дней ежемесячно, либо боль при надавливании в связке с симптомами воспаления (поднявшаяся температура, покраснение, невозможность надавить или прикоснуться к коже) нуждаются в терапии.
Сегодня не хватает достаточно данных исследований о стопроцентно помогающем лечении при масталгии циклической формы. Есть общие рекомендации носить удобное белье, ограничивать продукты, содержащие метилксантины (в основном это кофеиносодержащие продукты), и продукты с высоким содержанием жиров, принимать витамины Е, B.
Диета и витаминотерапия не имеют документальной эффективности, но описаны случаи снижения боли у части женщин, использующих эти рекомендации. Вернее всего, при любых беспокоящих и длящихся симптомах посетить врача; возможно, потребуется гормонотерапия (прием пероральных контрацептивов или антигонадотропинов) для восстановления гормонального баланса. Самолечение не будет безопасным, даже если пациентка решит принять вещества растительного происхождения.
Принцип лечения боли в груди таков: терапия направляется на патологию, которая обусловливает боль. Если патология не найдена, используется план лечения для циклической масталгии. Если в ходе поиска первопричины находят опухоль или кисту, подключают хирургическое лечение. Если опухоль оказывается злокачественной, добавляют химио- или лучевую терапию, в ряде случаев совместно. Выявленный мастит лечат антибиотиком; иногда есть потребность вскрыть очаг острого воспаления.
Профилактика и избавление от болей
Чтобы физиологические или патологические боли в пояснице не мучили женщину после родов, необходима их серьезная профилактика, которая начинается вместе с началом беременности либо даже еще во время ее планирования.
Профилактические мероприятия заключаются в диете и выполнении специальных упражнений, укрепляющих спину
Важно избежать набора чрезмерного веса, а также физического перенапряжения, особенно в последние месяцы, когда наиболее вероятно «проседание» позвоночных сегментов
После родов тоже необходимо соблюдать определенные правила, которые помогут не допустить осложнений и усиления патологий.
- Не поднимать тяжести.
Если необходимо поднять тяжесть неизбежную (например, ребенка), брать его стараться из сидячего положения, распределяя нагрузку на все суставы, а не только на поясницу.
При уходе за малышом позаботиться не только о его комфорте, но и о своем. Кроватку, ванночку, стол пеленальный и другие поверхности, на которых находится ребенок, нужно поднять на такую высоту, чтобы маме не пришлось каждый раз низко нагибаться.
Два месяца, которые следуют за родами, спать матери нужно только на жесткой кровати. Никаких пуховых перин. И очень хорошо, если жесткий матрас останется на кровати и дальше – это практически гарантия здоровья спины.
Недопущение лишнего веса уже после родов, в период кормления грудью – еще один важный пункт, который стоит неукоснительно соблюсти. Если понадобится, следует соблюдать специальную тщательно сбалансированную по достаточному количеству полезных веществ, передающихся с грудным молоком ребенку, диету.
Параллельно нужно постараться как можно скорее (но плавно, не резко) избавиться от лишнего веса, набранного за беременность.
Носить ребенка лучше всего в слинге – это самый удобный вариант, при котором поддержку получают мышцы спины.
Во время кормлений, даже если они происходят из бутылочки, положение выбирается удобное для матери, чтобы спине было комфортно. Лучше всего делать это в ортопедическом офисном кресле. Если кресло обычное, под спину в районе поясницы подкладывается валик.
Подушка для спиныМногим комфортно кормить ребенка грудью лежа. Это вполне допустимо, но поверхность, на которой мать лежит, должна быть твердой (матрас, диван).
Движение – обязательно нужно уделять ему определенное время ежедневно. Не нужно тренировок или занятий бегом. Это может быть просто спокойная прогулка с малышом (в коляске или слинге) на свежем воздухе.
Ни в коем случае не стоит носить ребенка на животе, опирая на него и выпячивая живот вперед. Эта привычка может остаться после месяцев беременности, и она очень вредит спинным мышцам и дает им дополнительную нагрузку, вызывая поясничную боль.
Как только это станет возможным после родов, необходимо начинать выполнять комплекс упражнений. Если не заниматься рекомендованной послеродовой физкультурой, не соблюдать правила поведения и питания, не ограничивать нагрузки, это может вызвать искривление позвоночника, защемление нервов и в дальнейшем образование межпозвонковых грыж.
Ортопедические матрасы
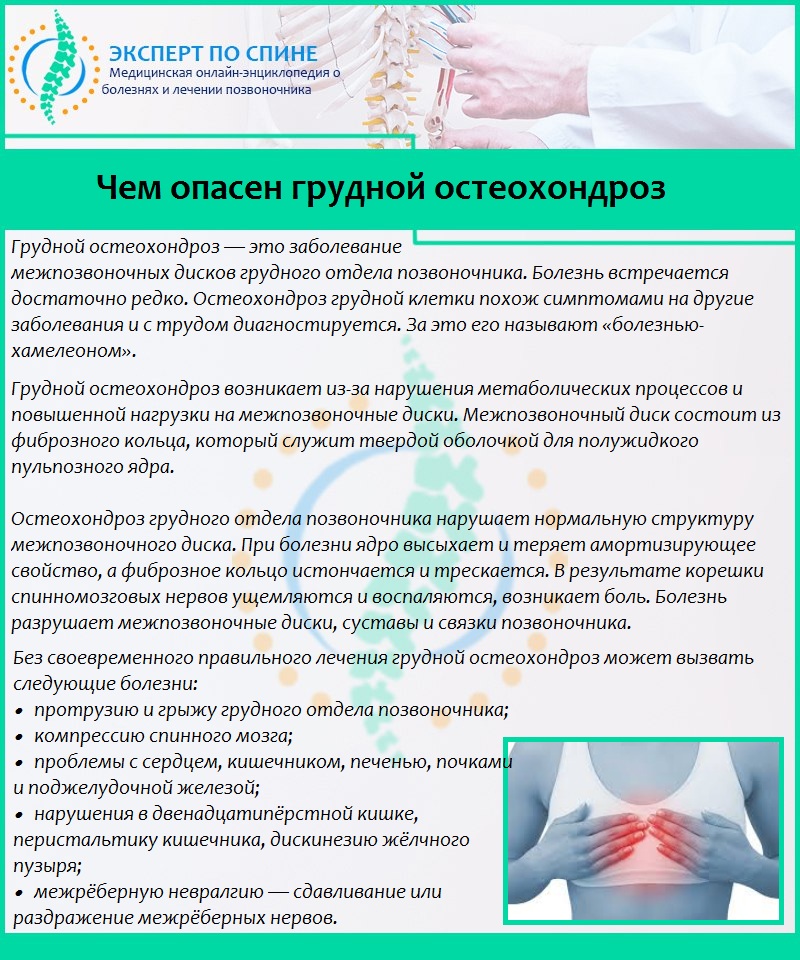
Лечение остеохондроза грудного отдела
Медикаментозные методы лечения
Для облегчения болевого синдрома в спине и межреберной невралгии при грудном остеохондрозе могут быть использованы нестероидные противовоспалительные препараты (на основе диклофенака, ибупрофена, др.) в виде мазей, таблеток или инъекций. Основное действие этих препаратов — противовоспалительное, поэтому их применение оправдано в случаях, когда защемление нервного корешка сопровождается его воспалением, то есть при грудном радикулите. Также НПВП уменьшают воспаление мышечных тканей на фоне спазмов, стойкого гипертонуса.
При остром болевом синдроме может быть использована паравертебральная или эпидуральная блокада — инъекция анальгетика (новокаина, лидокаина). В первом случае укол делается в место защемления нервного корешка, во втором случае — в область между надкостницей позвонка и оболочкой спинного мозга.
Для облегчения мышечного напряжения и уменьшения давления на нервные корешки, кровеносные сосуды, межпозвоночные диски применяются миорелаксанты, спазмолитики.
Для питания нервных тканей, предупреждения их атрофии назначаются витаминные комплексы.
Для замедления процесса разрушения соединительных тканей могут быть назначены хондропротекторы.
Эти медикаментозные средства оказывают симптоматическое действие и могут несколько замедлить развитие заболевания, но в целом почти не влияют на процесс дегенеративно-дистрофических изменений в межпозвоночных дисках.
Немедикаментозное лечение
Немедикаментозное лечение остеохондроза грудного отдела включает методы физиотерапии, рефлексотерапии, а также лечебную физкультуру.
Основные цели лечения — купирование воспалительного процесса, улучшение кровообращения и восстановление обменных процессов в дисках позвоночника, стимуляция клеточного обновления соединительных тканей. В клинике «Тибет» для этого применяется комплексная терапия методами восточной медицины.
Важно!
Упражнения лечебной физкультуры помогают формированию и укреплению мышечного корсета, устранению нерациональных нагрузок на позвоночник, служат профилактикой застойных явлений, образования мышечных спазмов.
Хирургическое лечение
При грыжах большого размера, особенно дорзальных, с угрозой стеноза спинного мозга и тем более при его наличии, может быть показана хирургическая операция — дискэктомия.
Часть диска удаляется или диск удаляется целиком и заменяется протезом. Несмотря на то, что дискэктомия относится к распространенным видам хирургических вмешательств, операции на грудном отделе выполняются исключительно редко.
«Не все полезно, что в рот полезло»
Успех лечения позвоночника и суставов можно «обнулить» нездоровой пищей. При разрушении хрящей суставов нужно избегать обезвоживания и токсического действия на коллаген организма.
Какие продукты нельзя употреблять при остеохондрозе? Любые солености, копчености, чипсы и просто пересоленная пища «вытянут» воду из тканей в сосудистое русло. Обмен питательными веществами в межпозвонковых дисках замедлится, что приведет к обострению заболевания.
Продукты из мест быстрого питания пополняют список запрещенного. Их термическая обработка и обильное использование соусов — прямой путь к нарушению жирового обмена и пусковой фактор быстрого разрушения хрящей.
Что еще нельзя кушать при остеохондрозе? Сладости и кондитерские изделия приводят к повышению уровня глюкозы в крови, из-за чего почки стараются снизить его за счет увеличения мочевыделения. Мочегонным эффектом также обладают напитки и продукты, содержащие кофеин (черный чай, кофе, какао).
Во время ухудшения течения болезни требования к питанию ужесточаются. При обострении остеохондроза в диету вносятся поправки: снизить количество соли до минимального (нужная концентрация уже содержится в продуктах питания), увеличить объем зелени в рационе до 50–70 %, включать в каждый прием пищи продукты, богатые пектином (яблоки, мармелад) и коллагеном (мясное желе), и обязательно пить больше теплой жидкости (морсы, компоты).
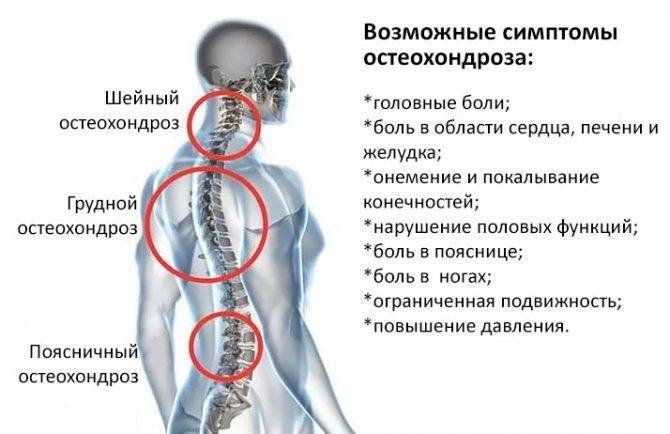
Что такое остеохондроз тазобедренного сустава?
Остеохондроз тазобедренного сустава (ТБС) – это дегенеративно-дистрофическое заболевание, патологические процессы которого локализованы в костных и хрящевых тканях и вызывают ограничение подвижности нижних конечностей.
В зависимости от этиологии происхождения, остеохондроз ТБС классифицируется на несколько типов:
- первичный – развивается преимущественно в пожилом возрасте (после 45 лет), характеризуется симметричностью поражения и крайне неблагоприятным прогнозом;
- вторичный – возникает на фоне болезней и ряда внешних факторов.
Дегенеративные изменения чаще всего диагностируются у женщин, преимущественно, после 40 лет.
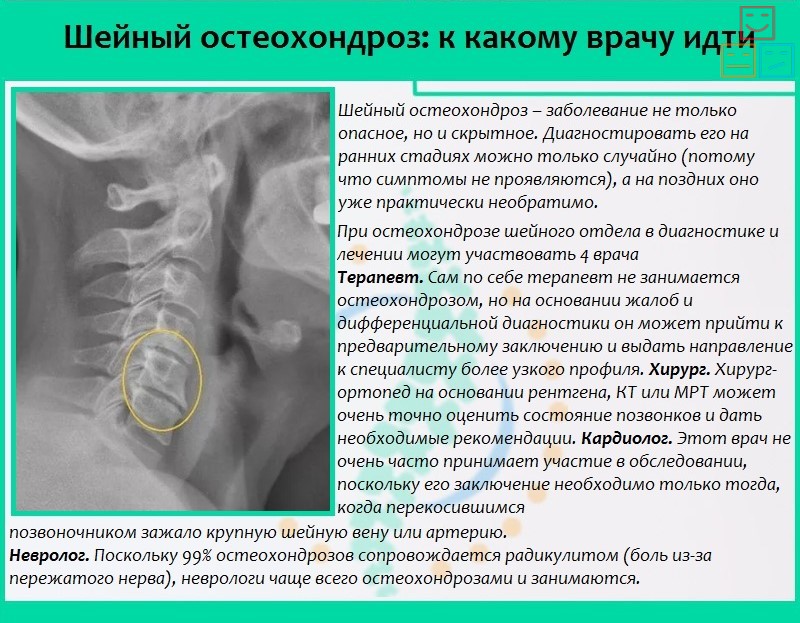
На какой стадии болезни уместно лечение дома
Лечение в домашних условиях можно делать при 1 и 2 стадии болезни. При 3, 4 стадии болезни рекомендуется лечение в условиях больницы.

Как правило, при 4 стадии болезни помогает только хирургическое вмешательство, потому что начинается деформация и сращивание позвонков.
Невропатологи различают 3 степени остеохондроза – 1-ю, 2-ю и 3-ю соответственно. У львиной доли пациентов фиксируется заболевание именно второй стадии.
Это объясняется следующими моментами. Заболевание 1 степени характеризуется появлением кратковременных болевых ощущений в шее, напоминающих электрический разряд.
На начальном этапе начинает разрушаться фиброзное кольцо, которое удерживает центральную часть межпозвонкового диска. Ориентиром для диагностики остеохондроза 1 степени является расширение зрачков, не связанное с другими явлениями в организме.
Число больных остеохондрозом 1 степени не очень велико. Болезнь на этом этапе скоротечна, и либо устраняется (при своевременно проведённом лечении), либо быстро переходит во вторую фазу – если упущен момент.
Ситуация по количеству больных остеохондрозом 3 степени схожа. Оно также невелико.
Это объясняется тем, что чаще всего врачам удаётся начать своевременное лечение и не допустить перехода патологии из второй стадии в третью. Для болезни этой степени характерны такие симптомы как острая боль в шее, не стихающая даже после приёма обезболивающих, частичная потеря контроля верхних конечностей, постоянные головокружения, а нередко и обмороки.
Остеохондроз 3 степени лечится, как правило, оперативным путём, так как медикаментозная терапия зачастую оказывается неэффективной.
В связи с тем, что большинство пациентов болеет остеохондрозом именно 2 степени, эта форма заболевания представляет наибольший интерес с клинической точки зрения, и именно в лечении болезни на этой стадии накоплен самый большой опыт.
По статистике, доля больных остеохондрозом второй стадии среди всех пациентов с этой патологией составляет около 75%.
Специфика этой формы заболевания состоит в хроническом протекании с кратковременными периодами обострения.
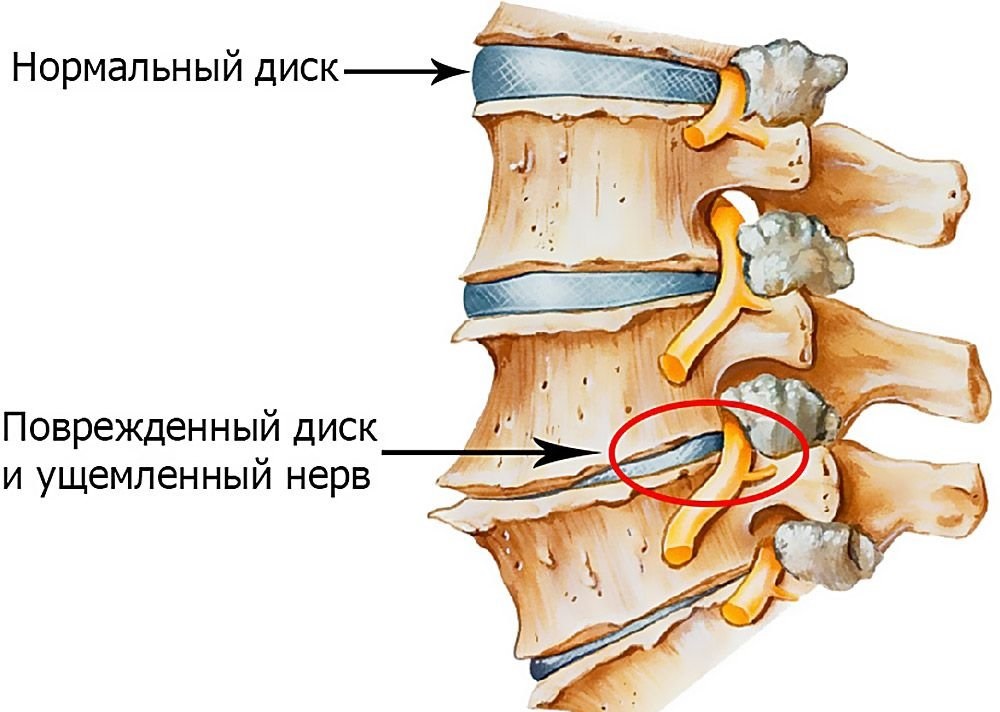
Вторая степень отличается от первой продолжающимся уменьшением пространства между позвонками
. То есть, межпозвонковый диск пока не разрушается, как в случае третьей стадии, но он становится существенно тоньше, что приводит к ущемлению корешков нервов и вызывает всю классическую симптоматику остеохондроза.
Так как патология 2 степени является самой массовой, то, говоря о лечении шейного остеохондроза вообще, подразумевают проведение лечебных мероприятий в отношении именно этой формы заболевания.
А они, повторимся, включают медикаментозную терапию и лечебную физкультуру. Правильно проведённое лечение позволяет устранить болезнь и не допустить её перехода в третью стадию с почти неизбежной операцией по замене межпозвонковых дисков.
Симптомы грудного остеохондроза
А чтобы Вам было легче понять, что пора обратиться к специалисту, обратите особое внимание на самые «яркие» признаки остеохондроза.
Грудной остеохондроз, симптомы которого зависят от того, какой отдел позвоночника затрагивает деформация, чаще всего проявляется неприятными ощущениями и болями в области спины. Это может быть и острая боль между лопаток, межреберных промежутков. Боль может локализоваться по ходу грудного отдела позвоночника, усиливающаяся при движении.
Не только боль в спине может сигнализировать о проблеме. Если у Вас «пошаливает» сердце, нервы, печень, другие внутренние органы – это также может быть предупредительным «звоночком».
Основные симптомы грудного остеохондроза:
- уменьшение подвижности в грудном отделе позвоночника. Однако это не всегда симптом остеохондроза. Такие признаки проявляются и при болезни Бехтерева, при сколиозе и других деформациях позвоночника, при болезни Форестье и др. Необходим рентген для точного определения причин происхождения боли. Обратившись в ОН КЛИНИК Вы сможете пройти рентген-исследование прямо у нас в центре и сразу же получить на руки заключение эксперта;
- боль в груди, за грудиной, чаще слева. Сходные симптомы проявляются и при ишемической болезни сердца. Поэтому для уточнения деталей Вам потребуется ЭКГ, ЭХГ. Их Вы также можете пройти в ОН КЛИНИК;
- боль межлопаточного пространства. Это может быть боль ноющего или стреляющего характера, усиливающаяся при ходьбе, наклоне, вдохе-выдохе.
Остеохондроз грудного отдела позвоночника, лечение которого, в первую очередь, направлено на купирование боли, отлично маскируется под другие болезни и его очень легко перепутать. Чтобы этого не произошло, нужно пройти ряд несложных обследований. По их результатам наш специалист определит точную причину Вашей проблемы и найдет путь к ее решению.
Причины обострения
После появления малыша образ жизни женщины меняется. Все же он становится менее активным, более насыщенным домашними заботами. Ко всему еще и нагрузка на позвоночный столб во время беременности дает о себе знать. В итоге практически каждая молодая мама ощущает как минимум дискомфорт в спине и боли.
Как развивается остеохондроз
Между каждым позвонком находится межпозвоночный диск – своеобразная подушка-амортизатор, выполненная из хрящевой ткани. Ее беда в том, что изначально она плохо кровоснабжается и восстанавливается, поэтому быстро изнашивается.
В самом канале позвоночника проходит спинной мозг, а через специальные отверстия от него отходят нервные окончания. Вся эта стабильная система снаружи покрыта мышечным корсетом. Но стоит одному звену «ослабить позиции», возникает патологическое состояние и боль.
Под действием различных факторов и просто в течение времени межпозвоночные диски изнашиваются. Это приводит к уменьшению расстояния между позвонками. Впоследствии возникает ущемление или сдавление рядом идущих нервных окончаний.
Диски могут даже «проламывать» тела позвонков, смещаться в право-лево и т.п. Все это приводит к нарушению нормальной анатомии и боли.

Провоцирующие факторы
Обычно патология манифестирует после 35 — 40 лет, но при наличии провоцирующих факторов первые признаки могут появиться намного раньше. К основным предрасполагающим моментам после родов относятся:
- избыточная масса тела, которая многократно увеличивает нагрузку на позвоночник;
- неправильно выбранные положения для кормления, пеленания малыша;
- предыдущая беременность и постоянная нагрузка на поясницу вследствие растущего живота;
- гиподинамия;
- плоскостопие и другая патология костно-суставной системы;
- обменные заболевания;
- прием некоторых лекарственных препаратов, влияющих на обмен костной ткани;
- недостаток кальция, в том числе при лактации. Тогда необходимое малышу количество доставляется из костей мамы. А это приводит к появлению остеопороза и смещению позвонков и дисков.
Лечение в клинике «Тибет»
Лечение грудного остеохондроза в клинике «Тибет» проводится комплексными сеансами, в состав которых входит несколько процедур — иглоукалывание, точечный массаж, моксотерапия, стоунтерапия, вакуум-терапия, гирудотерапия по индивидуальным показаниям.
Высокая эффективность достигается благодаря синергии отдельных методов и устранению причины развития заболевания.
- Точечный массаж
С силой надавливая на триггерные точки спины, врач устраняет мышечные спазмы, напряжения, застойные явления, улучшает кровообращение и восстанавливает беспрепятственное поступление крови к позвоночнику. Благодаря этому нагрузка на межпозвоночные диски уменьшается, а процессы метаболизма и регенерации тканей ускоряются по мере увеличения притока кислорода и коллагена. - Иглоукалывание
Введение игл в биоактивные точки спины, ног, рук, головы, груди устраняет симптомы, связанные с нарушением иннервации — онемение, слабость в руке. С помощью этой процедуры облегчается межреберная невралгия и другие вертеброгенные боли. Кроме того, иглоукалывание усиливает эффект точечного массажа, оказывает противовоспалительное и противоотечное действие. - Моксотерапия
Прогревания биоактивных точек в области позвоночника выполняются тлеющей полынной сигарой. Эта процедура активизирует обменные процессы, усиливает приток крови к межпозвоночным дискам, стимулирует и ускоряет их восстановление. - Вакуум-терапия
Баночный массаж, постановка банок создают приток крови, помогают улучшить кровообращение. - Мануальная терапия
Применяя мягкое вытяжение позвоночника, врач разгружает межпозвоночные диски, увеличивает расстояния между позвонками, высвобождает сдавленные нервные корешки, облегчает боль, увеличивает объем движений в спине.Бегишев Рафаэль Аркадьевич
Врач-рефлексотерапевт, невролог
Стаж 47 лет - Гирудотерапия
Постановка медицинских пиявок улучшает местное кровообращение, кровоснабжение межпозвоночных дисков, оказывает противовоспалительное действие. - Стоунтерапия
Нагретые до определенной температуры гладкие камни выкладываются вдоль позвоночника, чтобы глубоко прогреть и расслабить спинные мышцы, улучшить кровообращение и стимулировать приток крови.
Длительность лечебного сеанса в клинике «Тибет» составляет 1 — 1,5 часа в зависимости от индивидуальных показаний. Лечебный курс обычно включает 10 — 15 комплексных сеансов. По его завершении делается контрольная МРТ, чтобы оценить достигнутые результаты лечения.





![Лечение остеохондроза шейного отдела [симптомы, причины]](https://eco-mama.ru/wp-content/uploads/e/8/b/e8bf5fec31a00e8f833e85aab6ccfbcd.jpeg)