Как долго восстанавливается матка после родов?
Процесс занимает достаточное количество времени. Все происходит не по взмаху волшебной палочки. Активнее всего сокращение матки после родов происходит в первые 2-3 дня. В это время наблюдаются наиболее сильные болевые ощущения. Потом боли становятся все меньше и тише.
В среднем за каждые сутки сокращение матки достигает 1-2 сантиметра. Так, если сразу после рождения ребенка обсуждаемый орган составляет в длину, к примеру, 16 сантиментов, то через неделю он будет уже 10 сантиментов, а еще через неделю – 4 сантиметра.
Но обратите внимание, что сокращение матки после родов у повторнородящих идет медленнее. Матка уже не такая эластичная, как при первых родах
Она уже растягивалась и стягивалась снова. Поэтому возвращение к прежним размерам тут идет тяжелее.
Полностью в состояние до беременности матка трансформируется через 5-6 недель. Весь этот период у женщины идут послеродовые кровяные выделения. Как они прекращаются, то, значит, и матка пришла в норму. Мудро задуманный процесс восстановления женского организма после рождения ребенка закончился.
Нужно ли снимать швы после родов?
Существует 2 вида шовного материала: рассасывающиеся и нерассасывающиеся нити. Если на промежность после эпизиотомии накладывались рассасывающиеся швы, то обращаться в больницу для их снятия не нужно. Исключения составляют ситуации, когда женщина чувствует дискомфорт, появляются необычные выделения или боль. Если накладывались швы из нерассасывающегося материала, то придется записаться к врачу с целью их снятия. Врач сообщит о времени, через которое нужно его вновь посетить.
После кесарева сечения косметический шов снимается на 4-5 день после родов, то есть перед выпиской. Если накладывались скобы или отдельные швы, то их снимают на 6-7 сутки. Внепланового посетить врача до снятия швов нужно в тех ситуациях, когда женщину беспокоят боль, дискомфорт и выделения из раны.
Послеродовые изменения в гормональной системе
Во время беременности гормональный фон направлен на сохранение ребенка и подготовку к предстоящим родам. После появления малыша на свет организм начинает возвращаться к своему привычному состоянию.
Многие молодые мамы жалуются в этот период на перепады настроения, а некоторые даже сталкиваются с депрессией. Кроме того, у женщины могут изменяться вкусовые пристрастия, происходит набор веса, а волосы становятся сухими и ломкими.
В первую очередь изменяется количество эстрогена и прогестерона в женском организме. Вместе с ними уменьшается уровень гормонов щитовидной железы.
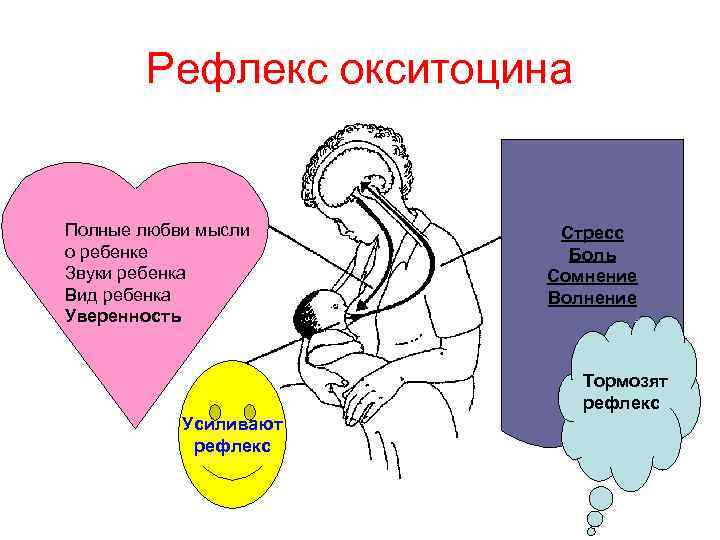
В результате организм попадает под активное воздействие пролактина и окситоцина. Они естественным образом вырабатываются в процессе кормления малыша грудью. Окситоцин оказывает на организм большое количество полезных воздействий:
- вызывает у женщины положительные эмоции;
- способствует нормальному сокращению матки;
- препятствует застою молока (профилактирует лактостаз и мастит).
В норме смена гормонального фона происходит самостоятельно в сжатые сроки. Но у некоторых женщин изменения более радикальны, а период гормональной перестройки занимает большее количество времени. Признаками серьезного гормонального сбоя являются:
- частые и немотивированные изменения настроения (раздражительность, апатия);
- нарушения сна (повышенная сонливость, бессонница);
- резкие изменения массы тела (сильное похудение или набор веса);
- изменение состояния кожи (сухость, шелушение, появление жирности или высыпаний);
- частые приступы головных болей;
- развитие отечного синдрома;
- усиление роста волос на теле, их потемнение;
- повышенное давление;
- ухудшение зрения;
- гипертония или гипотония.
Появление одного или даже нескольких из этих симптомов — повод для обращения к врачу. После этого специалист назначит исследования. Наиболее часто назначаются:
- общий (клинический) анализ крови;
- анализ крови на половые гормоны, гормоны щитовидной железы и надпочечников;
- УЗИ полости малого таза, щитовидной железы и надпочечников, молочных желез.
Только после сбора анамнеза и прохождения необходимых исследований врач может назначить подходящее лечение и поможет женщине восстановиться после родов.
Категории
- Анализы и диагностика(0)
- Беременность и роды(86)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(3)
- Инфекционные болезни(0)
- Кардиология(3)
- Кожные болезни(5)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(1)
- Эндокринология(0)
Изменения репродуктивной системы
Инволюция репродуктивных органов — часть послеродовой физиологии, процесс возвращения их в обычное состояние. Сразу после родов матка и плацентарный участок быстро сокращаются, чтобы предотвратить дальнейшую потерю крови. Это быстрое сокращение матки может привести к боли в животе или судорогам. В этот момент матка имеет повышенный тонус, она твердая и весит 1000 г, в конце первой недели она весит 500 г, а к шести неделям ее вес достигает примерно 50 г.
Первоначально сокращение матки происходит из-за существенного уменьшения размера клеток миометрия, это сужает кровеносные сосуды и ограничивает кровотечение. Последующее уменьшение размеров происходит из-за аутолиза и гибели кровеносных сосудов органа. Вывод эстрогена и прогестерона приводит к повышению активности коллагеназы матки и других протеолитических ферментов, ускоряя процесс аутолиза.
Эластичные ткани в кровеносных сосудах также подвергаются фиброзу и гиалиновой дегенерации, что приводит к разрушению и выпадению большого количества клеток. Клетки удаляются макрофагами. Поверхностный и базальный слои эндометрия атрофируются и отслаиваются. Эндометрий обычно полностью восстанавливается в течение 2-3 недель.
Лохии — это выделения из влагалища, исходящие из матки, шейки матки и влагалища.
- Выделения изначально красные, состоят из крови и фрагментов децидуа (membrana decidua, она же отпадающая оболочка), тканей эндометрия и слизи. Называется Lochia rubra, длится от 1 до 4 дней.
- Затем лохии меняют цвет на желтоватый или бледно-коричневый. Это Lochia serosa, длятся от 5 до 9 дней, состоят в основном из крови, слизи и лейкоцитов.
- Наконец, лохия белая (Lochia alba) содержит в основном слизь, продолжительность от 10 до 14 дней. Выделения могут сохраняться до 5 недель после родов.
На что обратить внимание:
- Обильные (несколько гигиенических прокладок за час) ярко-красные лохии могут быть признаком маточного кровотечения, особенно, если длятся долго.
- Сохранение красноватых или буро-красных лохий после одной недели может быть показателем следующего осложнения – субинволюции матки.
- Наличие неприятного запаха, больших кусочков ткани или сгустков крови в лохиях может быть признаком инфекции.
- Изменение цвета выделений на зеленый, зеленовато-желтый говорит о бактериальном заражении.
Когда женщина не кормит грудью, функция яичников постепенно возобновляется. Во влагалище начинают появляться складки, морщины, отечность спадает достаточно быстро, оно укорачивается и возвращается к норме полностью обычно к третьей неделе.
Вагинальный эпителий при микроскопическом исследовании выглядит атрофическим, восстанавливается через 6-10 недель. Процесс восстановления задерживается у кормящих из-за низкого уровня эстрогена.
Прогноз
При адекватной медицинской помощи прогноз для женщины и плода благоприятный. Многое зависит от психологического состояния женщины, не нужно паниковать и бояться, лучше прислушаться к рекомендациям врача-акушера. Серьезные осложнения случаются достаточно редко.
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Амниоцентез
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
Что делать, если болит спина, мышцы и суставы?
Женский опорно-двигательный аппарат во время беременности подвергается значительным нагрузкам. В первую очередь это происходит из-за увеличения массы тела. За период вынашивания ребенка вес может увеличиться на 10-18 кг. А вот потеря массы тела происходит резко: сразу же после родов женщина теряет 6-7 кг. Опорно-двигательный аппарат не может быстро адаптироваться к резким изменениям. Поэтому и возникает дискомфорт.
Во-вторых, в период беременности смещается центр тяжести женского организма. Происходит перегрузка позвоночника, коленных и тазобедренных суставов.
В-третьих, во время беременности может быть размягчение костей скелета и связочного аппарата. В результате могут ущемляться нервные окончания. Постепенно опорно-двигательный аппарат придет в норму, но в период восстановления может появляться дискомфорт.
Для того чтобы уменьшить дискомфорт и восстановить нормальную работу опорно-двигательного аппарата, рекомендуется соблюдать следующие рекомендации:
- в течение 6 месяцев после родов не следует поднимать тяжести;
- нормализовать массу тела, что позволит уменьшить нагрузку на мышцы, кости и суставы;
- выполнять лечебную гимнастику;
- исключить резкие подъемы, повороты и наклоны;
- подобрать комфортную для кормления позу.
Также рекомендуется приобрести ортопедический матрас, который поможет правильно распределить нагрузку на опорно-двигательный аппарат во время сна.
Причины вызывающие патологию
Чаще всего маточная кровоточивость возникает у женщин детородного возраста по следующим причинам:
- Тяжелый стресс.
- Тяжелые физические нагрузки.
- Недостаточный отдых.
- Заболевания органов половой системы.
- Бесконтрольный прием гормональных препаратов.
- Инфекции.
- Недостаточность работы гипофиза.
- Эндокринные заболевания.
- Опухоли.
- Эрозийные повреждения шейки матки.
- Роды и прерывание беременности.
- Гормональные возрастные изменения.
Большинство из вышеперечисленных причин являются следствием халатного отношения к своему здоровью. Женщины должны помнить, что несвоевременное лечение заболеваний, сильные переживания и физические перенапряжения могут негативно отразиться на их организме. При первых отклонениях в менструальном цикле нужно обязательно посетить гинеколога, чтобы нарушение не переросло в опасную патологию.
Почему важно наблюдаться у гинеколога и других специалистов после родов
Физиология человека значительно изменяется во время беременности и после родоразрешения. Женщина может (и даже должна) знать о физиологических изменениях, связанных с послеродовым периодом. Но разницу между нормой и отклонениями способен определить только врач, поэтому не стоит стесняться обращаться в клинику даже при малейших подозрениях на патологию.
Особенно важна своевременная помощь в случаях острых чрезвычайных ситуаций. К ним относятся: послеродовое кровотечение, сепсис, эмболия амниотической жидкости или инверсия матки.
Тромбопрофилактика в послеродовом периоде — постоянный предмет споров из-за высокой частоты венозной тромбоэмболии в послеродовом периоде. Женщинам с наличием в настоящее время или в анамнезе аномалий свертывания крови необходим периодический контроль состояния. Иногда проводят тромбопрофилактику на срок до 7 дней после родов. Лицам с высоким риском тромбозов и тромбоэмболий назначают препараты и на протяжении всей беременности, и в послеродовом периоде.
Наконец, необходимо выбрать методы контрацепции, при необходимости нормализовать гормональный фон, подобрать режим питания, интенсивность физических нагрузок.
Лечение хронических кровотечений дома
Если у вас нет возможности обратиться к врачу, для остановки кровотечения не угрожающего жизни, можно использовать рецепты народной медицины. Однако их применение оправдано только в качестве экстренной помощи. После того, как кровь остановлена, нужно обязательно обратиться к гинекологу.
Маточные кровотечения — это опасная патология, которая должна лечиться опытным специалистом. Самолечение может только усугубить ситуацию. Окситоцин вызывает ряд побочных эффектов, которые устранить можно только в условиях стационара. Помните, что патология может появиться в результате развития онкологических болезней, эрозий, гормональных сбоев и инфекционных заболеваний, в этом случае нужно срочно лечить основное заболевание. Если у вас открылось маточное кровотечение, обратитесь к врачу.
Какие месячные считаются нормальными
Менструальные выделения — это индивидуальный для каждой женщины график кровотечений. У многих женщин месячные обильны, но это не считается патологией. Количество выделяемой крови может зависеть от многих факторов, таких как физические нагрузки, прием определенных препаратов или эмоциональное состояние. Нормальными месячными можно считать выделения, которые имеют следующие признаки:
- Менструация начинается с малых выделений.
- Пик месячных приходится на 2 или 3 день менструации.
- Далее количество крови постепенно уменьшается.
- На 7 или 8 день месячные прекращаются.
Также нормальным можно считать наличие в крови сгустков темного цвета, прожилок и слизи. Нормой при месячных являются и болевые ощущения. Они носят тянущий или ноющий характер, иногда могут ощущаться схваткообразные боли.
ВАЖНО! При месячных не может быть сильных нестерпимых болей! При появлении данных отклонений срочно вызовите скорую помощь
Что происходит с кожей после родов?
Гормональный фон значительно влияет на состояние кожи. Однако, сложно предположить, что произойдет с ней после родов: улучшится ее качество или, наоборот, станет хуже. Однако, даже если на коже появились пятнышки или высыпания, переживать не стоит: после стабилизации гормонального фона она придет в норму.
Для восстановления кожи воспользуйтесь следующими советами:
- рассчитайте свою индивидуальную потребность в воде и старайтесь выпивать в течение дня свою норму;
- включите в рацион растительные масла холодного отжима;
- отдайте предпочтение умыванию прохладной водой;
- используйте увлажняющие крема для ухода за кожей, можно воспользоваться детскими средствами: они гипоаллергенны и не содержат в своем составе опасных компонентов;
- защищайте кожу кремами с spf-фильтром, делать это необходимо не только в летние месяцы, но и на протяжении всего года;
- для борьбы с жирной кожей используйте глиняные маски;
- старайтесь избегать стрессов, ведь эмоциональное перенапряжение — один из основных факторов проблем со здоровьем.
Одна из актуальных проблем для женщин после родов — это растяжки. В период беременности они могут быть яркого бордового цвета, однако со временем белеют и становятся малозаметны даже без специального ухода. Избежать появления растяжек практически невозможно. Но в период беременности можно значительно снизить риск их появления, если отдать предпочтение правильному питанию.
Если послеродовые растяжки сильно вас беспокоят, то следует обратиться к врачу-косметологу. Сейчас существует большое количество способов борьбы с растяжками, которые подходят даже для женщин, кормящих грудью.
Лечение и родоразрешение при слабой родовой деятельности
Есть несколько методов медицинской помощи. Врач принимает решение в зависимости от причин патологии и состояния роженицы и плода. Если роды затянулись и стали опасными для жизни, роды стимулируют или проводят экстренное кесарево сечение. Методы медицинской помощи:
1.Стимуляция родов без медикаментозных препаратов. Родовую деятельность может усилить процедура амниотомии (вскрытие плодного пузыря), которая позволяет не применять лекарственные препараты. Не стоит пугаться, амниотомия проводится совершенно безболезненно.
2.Лекарственная стимуляция. Проводится в случае неэффективности амниотомии. Она может быть проведена с помощью сильных анальгетиков, которые вызывают медикаментозный сон для расслабления и отдыха роженицы. Стимуляция окситоцином и простагландинами выполняется внутривенно.
3.Кесарево сечение. Экстренная операция проводится в случае неэффективности стимуляции и при угрозе жизни для роженицы или плода.
Медикаментозный сон
Для лечебного сна вводят оксибутират натрия и глюкозу, выполняется анестезиологом. При его отсутствии врач-акушер вводит промедол, реланиум, атропин и димедрол. Медикаментозный сон позволяет роженице отдохнуть 2-3 часа и набраться сил, а также способствует усилению схваток. Если есть показания к экстренному кесареву сечению, то нет необходимости в лечебном сне.
После того, как женщина отдохнет, врачу необходимо оценить ее состояние и плода, а также степень раскрытия маточного зева. После чего создается гормонально-энергетический фон с помощью:
- АТФ, рибоксина, кокарбоксилазы;
- 40%-раствора глюкозы;
- препаратов кальция (для усиления сокращения матки);
- витаминов: В1, В6, Е, аскорбиновая кислота;
- пирацетама (для улучшения маточного кровообращения).
Амниотомия
Вскрытие плодного пузыря способствует выработке простагландинов, которые стимулируют схватки. Выполняется при раскрытии шейки матки на 3-4 см. Через 2-3 часа после процедуры врачу нужно оценить состояние динамики раскрытия шейки матки, а также решить вопрос об использовании сокращающих препаратов.
Медикаментозная стимуляция
При стимуляции лекарственными препаратами используют окситоцин и простагландины.
Окситоцин вводится внутривенно через капельницу. Он провоцирует усиление схваток и выработку простагландинов. Окситоцин вводится при раскрытии маточного зева на 5–6 см и более, только после амниотомии или самостоятельного отхождения околоплодных вод.
Простагландин Е2 способствуют развитию нормальных схваток. Препарат также ускоряет созревание шейки матки и ее раскрытие, при этом не нарушая маточно-плацентарное кровообращение. Препарат вводится аналогично окситоцину. Его применяют до раскрытия маточного зева на 2-3 см при недостаточно зрелой шейке матки.
Простагландин F2a (энзапрост или динопрост) используется при раскрытии маточного зева на 5 и более см. Эффекты препарата: стимуляция схваток, сужение кровеносных сосудов, усиление свертываемости крови. Поэтому он противопоказан при гестозе и заболеваниях крови. Простагландин F2a вводится внутривенно с помощью капельной системы.
При медикаментозной стимуляции в обязательном порядке проводится профилактика гипоксии плода каждые 3 часа. Для этого внутривенно вводится 40%-раствор глюкозы + аскорбиновая кислота + эуфиллин, сигетин или кокарбоксилаза. А также показано вдыхание увлажненного воздуха.
Кесарево сечение
Если все вышеперечисленные методы оказались неэффективны или есть дополнительные показания, то проводится операция кесарева сечения.
Противопоказания к родостимуляции
- узкий таз (анатомический и клинический);
- наличие рубца на матке;
- женщинам, имеющим в анамнезе более 5-6 родов;
- неправильное положение и предлежание плода;
- угроза жизни для родильницы и плода.
Проблемы с зубами после беременности
В период лактации многие женщины сталкиваются с гингивитом (кровоточивостью десен). Кровь может появляться как при чистке зубов, так и в состоянии покоя. Некоторые женщины отмечают ощущение расшатывания зубов. Корень этого неприятного явления — интенсивная потеря кальция. Поэтому для нормализации здоровья зубов следуйте следующим советам:
- добавьте в свой рацион продукты, богатые кальцием;
- для чистки зубов используйте мягкую зубную щетку: она справится с налетом и не будет травмировать мягкие ткани;
- не используйте зубные пасты с агрессивными составами (отбеливающими, антибактериальными и т.д.).
Гингивит — это достаточно неприятное состояние, которое на начальном этапе развития может пройти самостоятельно. Но вот запущенную стадию заболевания лечить крайне тяжело и приходится прибегать к оперативному вмешательству. Поэтому при возникновении симптомов гингивита рекомендуется как можно скорее обратиться к стоматологу, провести профессиональную гигиену полости рта и подобрать подходящий вариант ежедневного ухода. Восстановить свое здоровье зубов можно практически сразу после родов.
Что делать, если ухудшилось зрение?
Ухудшение зрения после родов может иметь как физиологические, так и патологические причины. Поэтому если вы стали видеть размыто, перед глазами появились пятна или страдает периферическое зрение — обратитесь к специалисту и пройдите осмотр. Если снижение зрения обусловлено гормональной перестройкой, то восстановление произойдет самостоятельно через несколько месяцев. В этой ситуации врач может назначить укрепляющие, питательные лекарства, которые ускорят этот процесс. Если же снижение зрения вызвано патологией, то пришло время позаботиться о своем состоянии здоровья. Специалист назначит необходимые лабораторные и инструментальные исследования и подберет подходящую схему лечения.
Некоторые женщины в период беременности и после родов сталкиваются с непереносимостью контактных линз. Это явление также временное и связано с изменением баланса гормонов в организме. Офтальмологи не рекомендуют искать альтернативу среди других линз: лучше на время отдать предпочтение очкам.
Показания к применению и дозировка
Для остановки кровотечений Окситоцин может быть назначен только лечащим врачом. Сколько продлится курс лечения, и какая дозировка необходима в вашем случае сможет определить только специалист. Показаниями к применению являются:
- Риск развития кровотечений по причине сниженного тонуса матки (до 1 куб. см) курс лечения может длиться до 21 дня по показаниям врача.
- Остановка кровотечений (до 1,5 куб. см трижды вдень) курс терапии до 3-х дней.
- Низкая выработка молозева после родов (до 0,5 куб. см) курс терапии до 5 дней.
- Сильные менструальные кровотечения (внутривенно до 1 куб. см в 500 куб. см глюкозы) курс терапии определяется врачом.
Дозировка препарата подбирается врачом индивидуально в каждом конкретном случае. Введение препарата возможно только в стационарных условиях под наблюдением специалиста. Во время внутривенного вливания Окситоцина врач должен непрерывно контролировать давление и сердечную деятельность пациентки, при любых осложнениях женщине оказывается экстренная помощь.
Лактация
Выработка и секреция молозива стимулируется и начинается после родов. Молозиво богато белком, витаминами и иммуноглобулинами, другими гуморальными факторами (лактоферрин), оно обеспечивает иммунологическую защиту новорожденного.
Маммогенез или подготовка груди к лактации начинается во время беременности и влечет за собой гиперплазию и гипертрофию протоков и остальных тканей. Высокие уровни эстрогена и прогестерона во время беременности делают ткань молочной железы невосприимчивой к пролактину. Поскольку их уровни резко снижаются после родов, пролактин начинает свою секреторную активность.
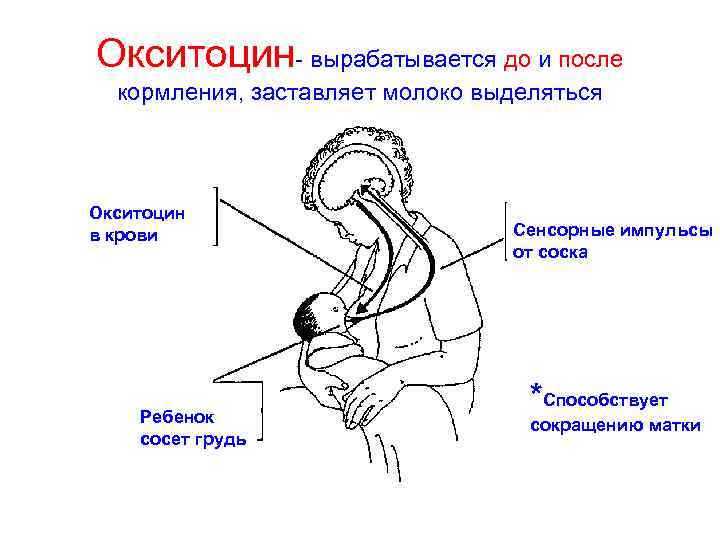
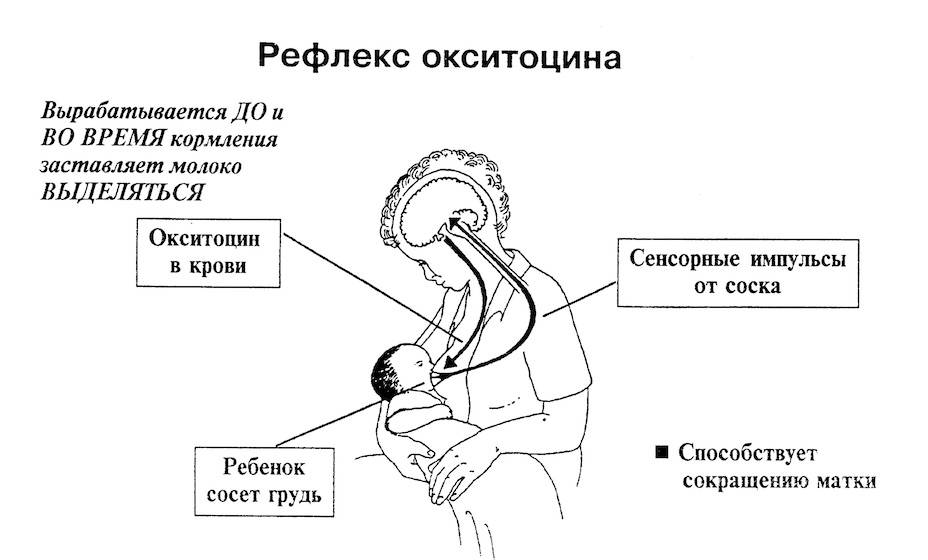
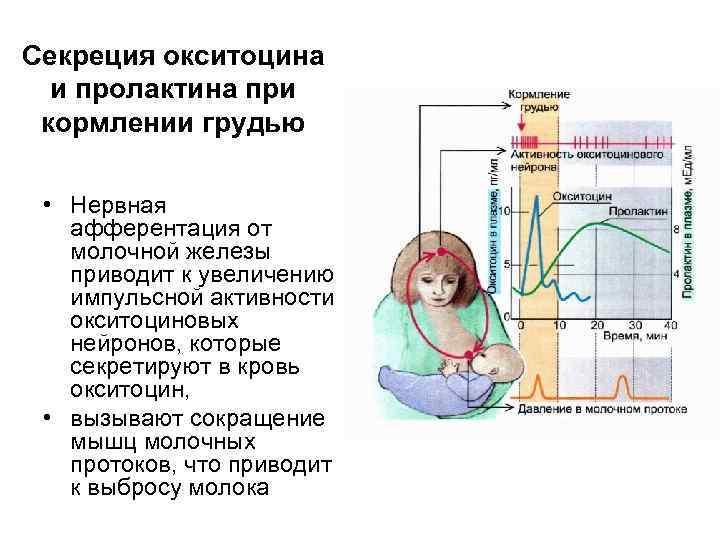
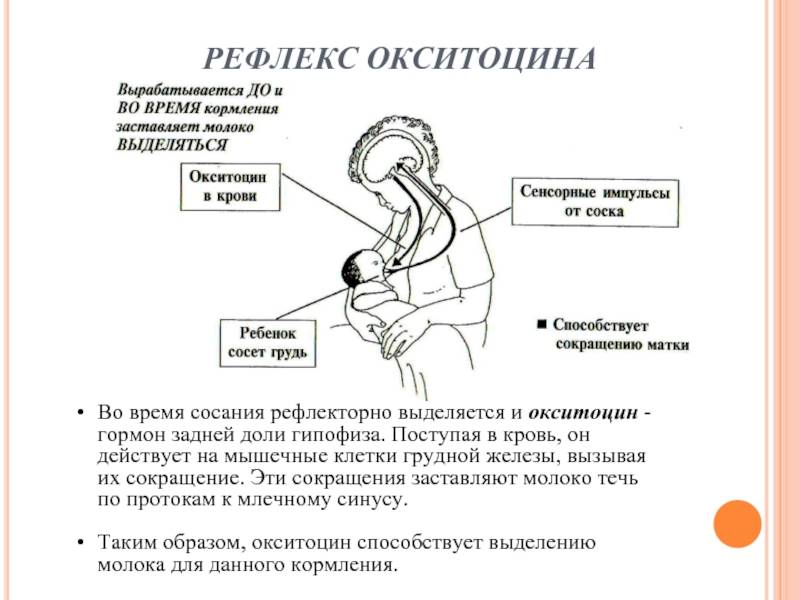
Лактогенез или секреция молока начинается на третий или четвертый день после родов. Нервная дуга лактации включает восходящие афферентные импульсы от соска и ареолы, активируемые сосанием или стимуляцией сосков. Импульсы проходят через грудные сенсорные нервы к паравентрикулярным и супраоптическим ядрам гипоталамуса, способствуя синтезу и секреции окситоцина из задней доли гипофиза.
Окситоцин влияет на сокращение миоэпителиальных клеток, что приводит к галактокинезу или экспрессии молока из молочных протоков. Этот процесс также известен под названием “выброс молока” или “рефлекс выброса молока”. Он может быть подавлен болью, тревогой, депрессией, нагрубанием груди или депрессией.
Пролактин поддерживает галактопоэз — поддержание эффективной и непрерывной лактации. Здоровая мать выделяет 500-800 мл молока в день, что требует затрат 700 ккал/ день. Жировые запасы до 5 кг, полученные во время беременности, способны обеспечить достаточное количество калорий, чтобы восполнить любой дефицит питательных веществ во время лактации. На этом этапе нередко развивается болезненность сосков, лактостаз, мастит.
На что обратить внимание:
- Уплотнения в железе, пальпируемые увеличенные дольки, иногда вместе с незначительным повышением температуры могут быть признаком застоя молока или лактостаза. Молоко нужно сцедить для предотвращения развития воспаления;
- Тяжесть в грудной железе, боль, покраснение кожи вместе с гипертермией и ознобом говорит о мастите. Сцеживание не приносит облегчения, необходимо срочно обратиться к врачу для назначения лечения.
Внутривенные вливания
Женщинам в период схваток часто вводят разные жидкости внутривенно. Это необходимо, например, при эпидуральной анестезии или если схватки стимулируются Питоцином/Синтоциноном (препаратом, содержащим искусственный гормон окситоцин, запускающий роды (примечание переводчика – в России используется медицинский препарат “Окситоцин”)), либо проводится в плановом порядке на случай возможного возникновения экстренной ситуации в родах.
 Женщинам в период схваток часто вводят разные жидкости внутривенно
Женщинам в период схваток часто вводят разные жидкости внутривенно
После рождения ребёнка некоторые введённые жидкости перемещаются в материнскую грудь. В то время как ощущения наполненности и распирания в груди на 2-3 сутки после родов вполне нормальны, в присутствии дополнительной жидкости, введенной внутривенно во время родов, грудь может стать болезненно опухшей и чрезмерно чувствительной, и малышу будет сложно приложится. Порой в таких случаях предлагают использовать молокоотсос, чтобы сцедить немного молока, но на самом деле его применение может увеличить количество жидкости в тканях молочной железы. При дополнительной стимуляции молока будет вырабатываться больше, чем нужно ребёнку, что увеличит риск возникновения нагрубания и мастита, особенно, если вы проведёте несколько часов без кормлений или сцеживания.
Часть вливаемых маме жидкостей ещё в утробе переходят к младенцу. Показатели веса при рождении ребёнка будут отражать наличие этой излишней влаги и, когда он избавится от неё в первые пару дней, может показаться, что он слишком много потерял в весе. Это может обеспокоить маму или медицинского работника, наблюдающего малыша, и может быть дана рекомендация ввести докорм. Несколько исследователей предложили в таких случаях повторно взвешивать новорожденного на второй день жизни и уже эту цифру брать за основу для вычисления убавок и прибавок.
Инструкция по применению гормонального препарата Окситоцин
Состав и форма выпуска
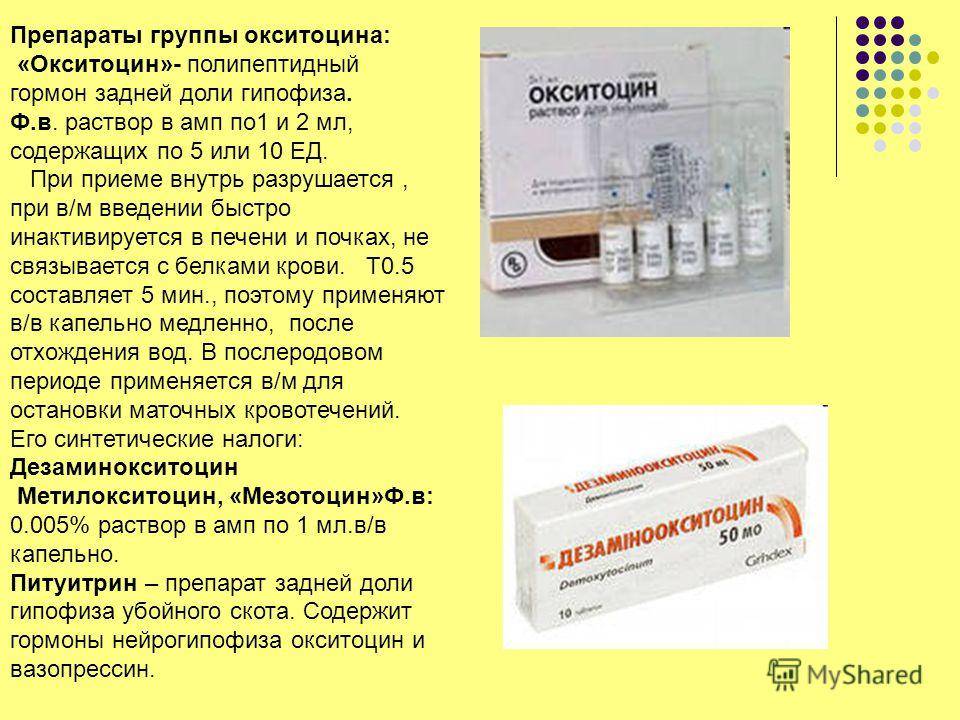
Раствор для инъекций, содержащий в 1 мл 5 ЕД или 10 ЕД окситоцина — синтетического аналога полипептидного гормона задней доли гипофиза. Стеклянные флаконы вместимостью 100 мл.
Фармакологическое действие
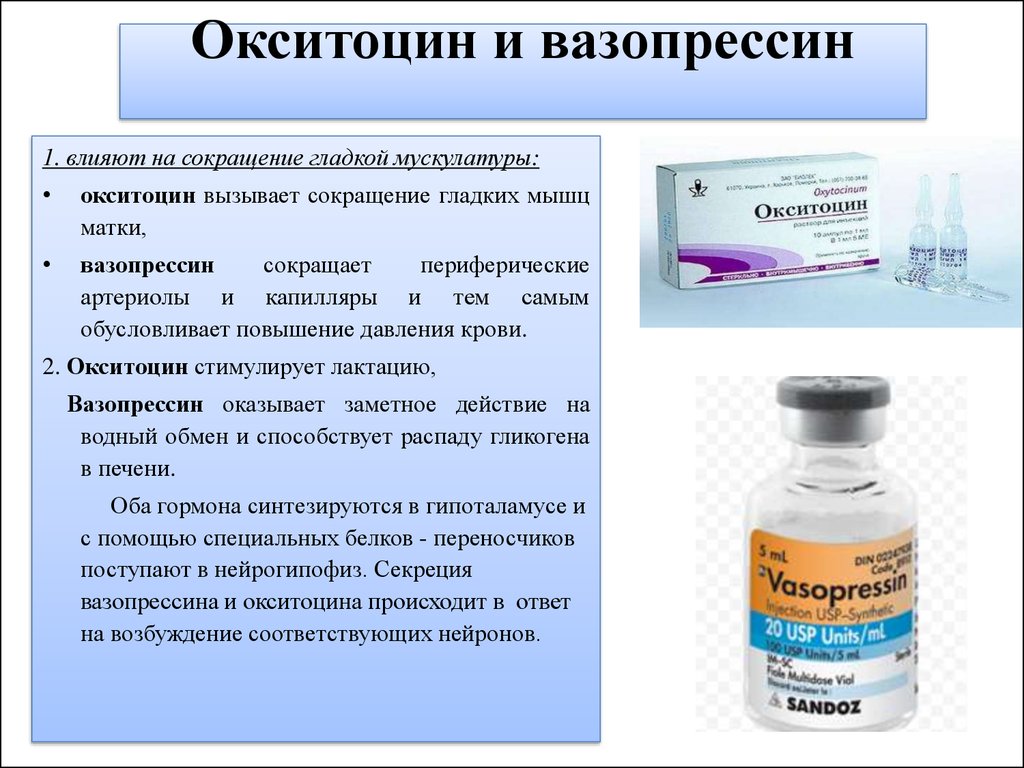
Повышает тонус и усиливает сокращения гладкой мускулатуры матки. Вызывает также сокращение миоэпителиальных клеток, окружающих альвеолы молочной железы (что облегчает продвижение молока в крупные протоки и молочные синусы), обладает слабыми вазопрессиноподобными, антидиуретическими свойствами.
Показания
Окситоцин назначают самкам сельскохозяйственных и домашних животных при слабых потугах во время родов, задержании последа, маточном кровотечении, атонии, гипотонии и воспалении матки, маститах, а также при рефлекторной агалактии.
Дозы и способ применения
Обычно препарат вводят подкожно или внутримышечно. Если внутримышечное введение не дает результата или нужен незамедлительный эффект, то применяют внутривенное введение окситоцина, который следует вводить медленно и предварительно разбавить физиологическим раствором. При необходимости в комбинации с новокаином вводят эпидурально. Дозируется препарат в (ЕД). Вид животного
Способ введения и дозы
Кобылы и коровы: подкожно или внутримышечно — 30 — 60; внутривенно — 20 — 40; эпидурально- 15 — 30.
Свиноматки массой до 200 кг: подкожно или внутримышечно — 30; внутривенно — 20; эпидурально — 10 — 15.
Козы и овцы: подкожно или внутримышечно — 10 — 15; внутривенно — 8 — 10.
Собаки: подкожно или внутримышечно — 5 — 10; внутривенно — 2 — 7.
Кошки: подкожно или внутримышечно — 3; внутривенно- 3; эпидурально — 2.
Побочные действия
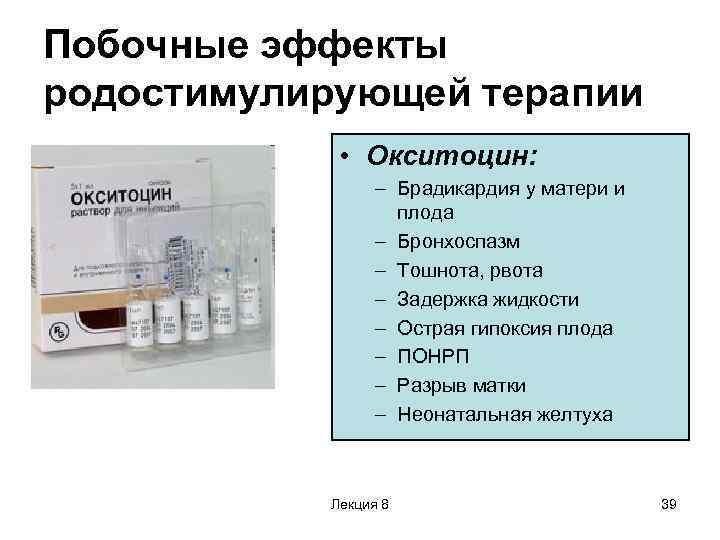
Рвота, тахикардия, артериальная гипотензия, преждевременная отслойка плаценты. При передозировке возможна дискоординированная или чрезмерно сильная родовая деятельность. Значительная передозировка вызывает гиперстимуляцию матки, что может привести к контрактурам или даже к разрыву, кровотечению после родов, уменьшению сердечных сокращений плода, гипоксии и гибели плода.
Противопоказания
Окситоцин противопоказан беременным животным, при родовспоможении в случаях крупного плода, уродств плода, при неправильном положении и членорасположении.
Особые указания
Ограничения для использования животноводческой продукции отсутствуют.
Условия хранения
Список Б. В прохладном, темном месте при температуре от 2 до 10 °С. Срок годности — 3 года.
Производитель
СПОФА, Чехия
Можно завести в доме экзотических животных и хвастаться окружающим уникальным зверинцем. А можно принести беззащитного беспородного питомца, подобрав его на улице, и жизнь станет более теплой. Кто-то предпочитает смешанный вариант – обычную кошку, но породистую, выведенную с помощью селекции.
Домашние животные не во всем делят жизнь своих хозяев, у них имеются и собственные «интересы
». Самый основной из них – продолжение рода. Друзья человека, подобранные по велению сердца, в большинстве случаев справляются с этим процессом самостоятельно.
Породистым же животным, кошке или собаке, может понадобиться помощь. Если ветеринар при родах не присутствует, родовспоможением придется заниматься хозяевам.
Из лекарств наиболее часто при родах используется «Окситоцин
».