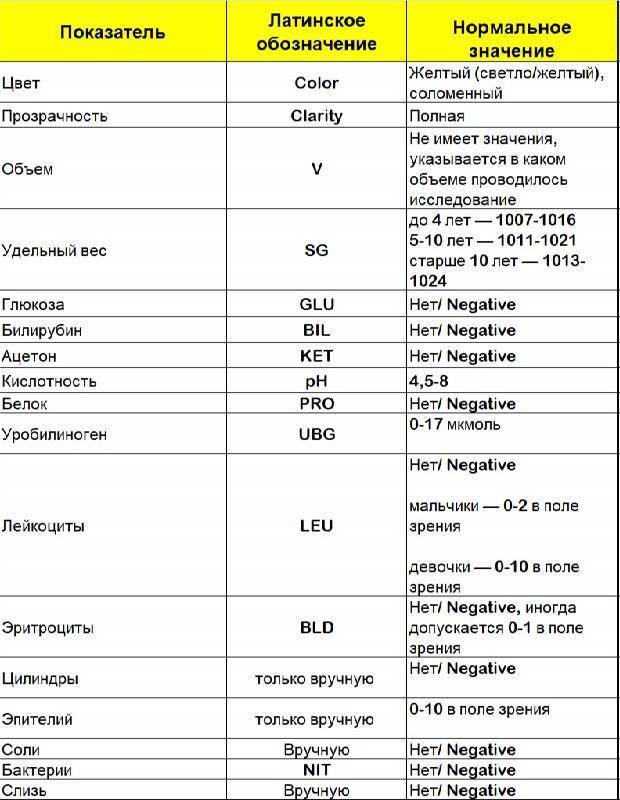
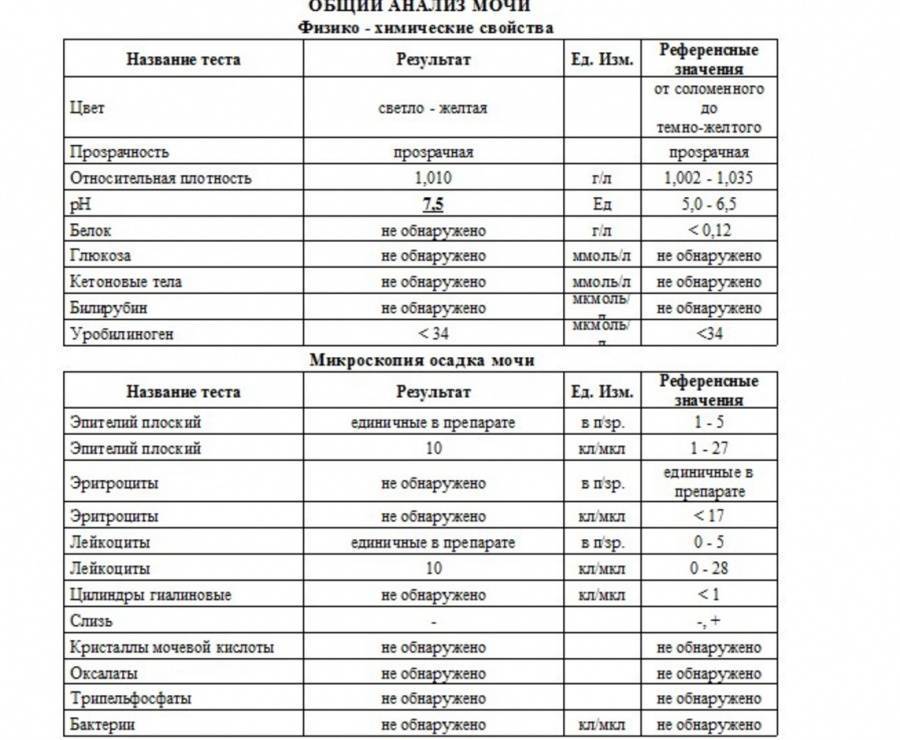
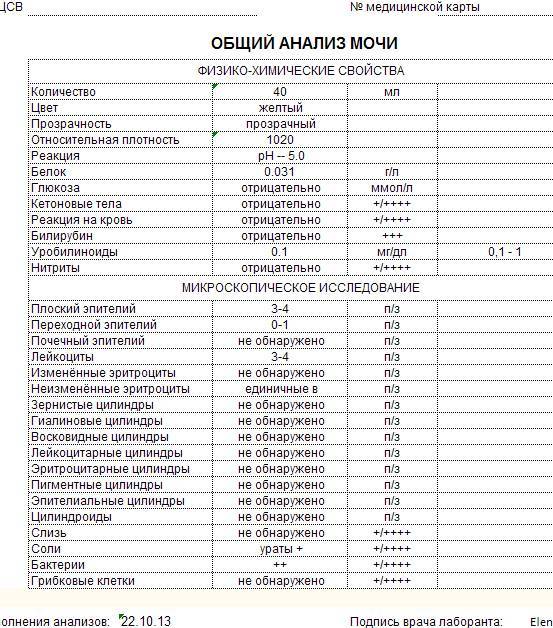
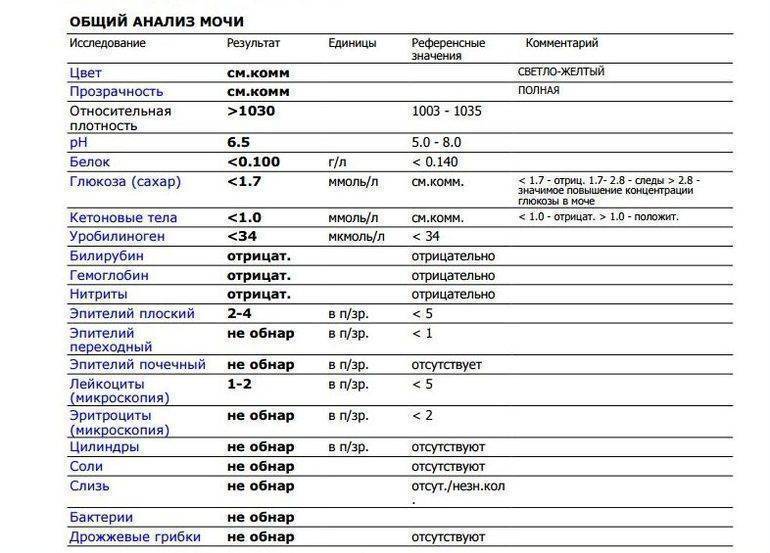
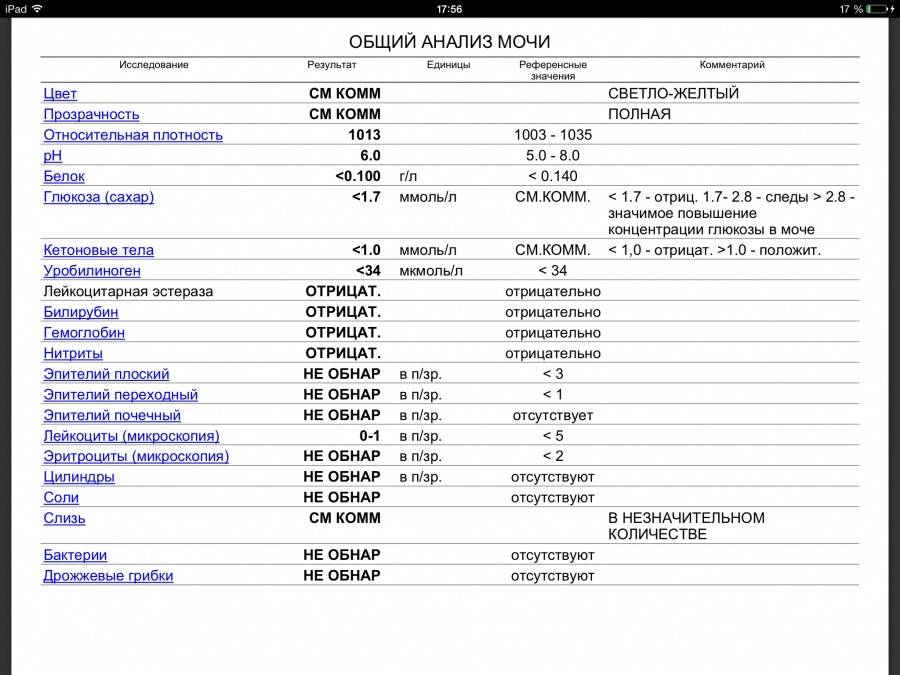
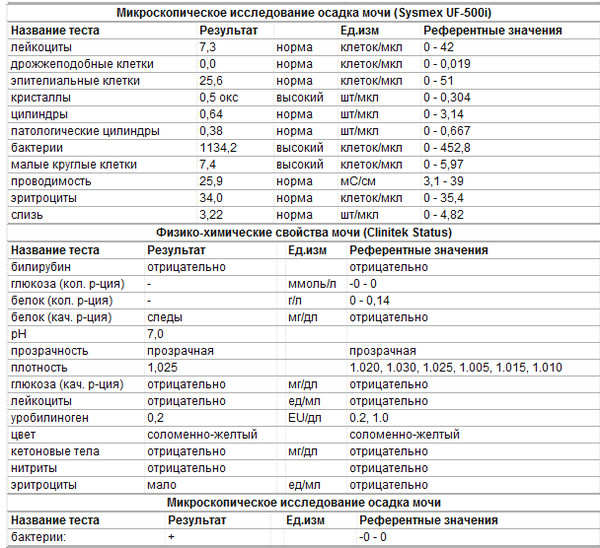
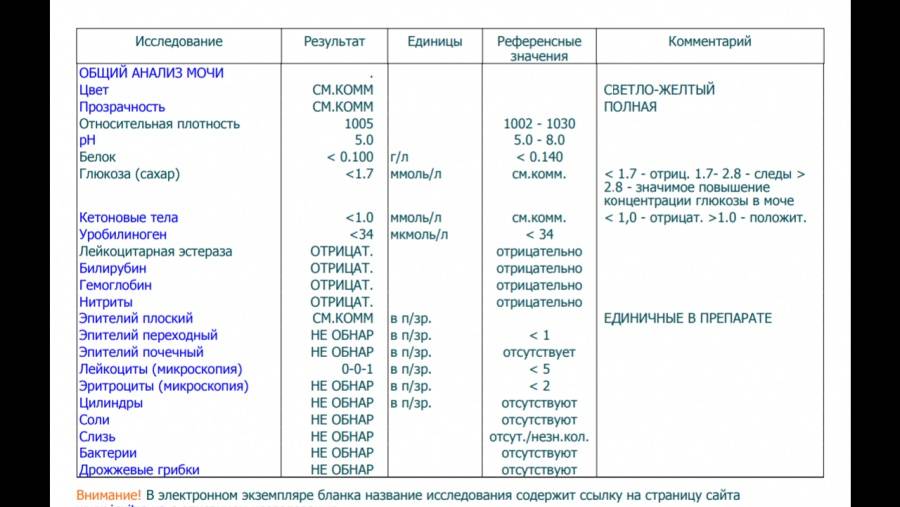
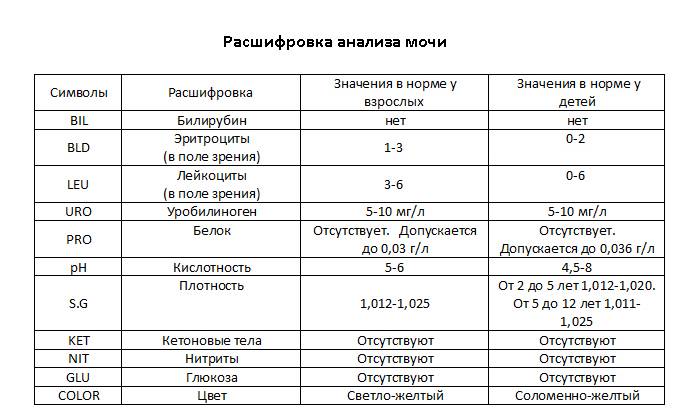
Причины изменения цвета мочи
Правильный цвет мочи у здорового человека — желтый или соломенный. Незначительные различия в оттенках мочи могут быть связаны со степенью гидратации организма (насыщение водой). Белая или прозрачная моча информирует о чрезмерной гидратации, темно-желтая — может быть сигналом тревоги об обезвоживании.
Правильный цвет мочи у беременных такой же, как у всех здоровых людей. Беременность не оказывает существенного влияния на цвет урины. Опасное состояние при беременности — белый цвет и мутная консистенция мочи.
Цвет мочи у здоровых детей такой же как у взрослых. И только в первые дни моча новорожденного может быть плотной и иметь слегка розовую окраску, так как в ней ещё содержатся вещества, взятые от матери. Уже через неделю урина становится ярко-желтой или полностью прозрачной.
Моча меняет цвет у взрослых и детей при некоторых заболеваниях. Организм таким образом посылает первые сигналы, указывающие на развивающуюся инфекцию или заболевание. К врачу нужно обратиться, если аномальный цвет держится более суток, сопровождается интенсивным запахом, слизью и пеной.
Таблица 1. Цвет мочи при различных патологических состояниях
| Измененный цвет мочи | Возможное заболевание или причина цвета мочи |
| Соломенно-желтый, без примесей и осадка | Яркий цвет мочи или ярко-желтая моча — натуральный цвет, сигнализирующий, что организм находится в хорошем состоянии с адекватным уровнем гидратации, и в рационе нет ничего, что негативно сказалось бы на здоровье. |
| Ярко-желтая моча — Флуоресцентный, неоновый цвет | Прием витаминов группы В, в частности витамина В12. Это не повод для беспокойства. |
| Светло-коричневый | Гемолитические анемии – серповидноклеточная, талассемия, анемия Минковского-Шоффара; Болезнь Маркиафавы-Микели; Сифилис; Гемолитическая болезнь новорожденных; Злокачественные опухоли – меланосаркома;Алкаптонурия;Отравление алкоголем, солями тяжелых металлов, фенолом, крезолом и др. |
| Зеленый | Спаржа, шпинат в меню; Воспаление или инфекция мочевыводящих путей; Простатит; Проблемы с почками. |
| Красный | Свёкла или ежевика, содержащие красители – бетацианины, в меню. Интенсивность цвета мочи после свеклы зависит от кислотности желудка; Повреждения почек в результате травм – удар, ушиб, разрыв; Почечная колика; Почечный инфаркт; Острое воспаление почек – гломерулонефрит, пиелонефрит. Прием обезболивающих или половых гормонов. |
| Голубой, синий | Гиперкальциемия — редкое генетическое заболевание, характеризующееся высоким уровнем кальция в крови. |
| Темно-коричневый или цвет пива | Болезнь Боткина; Механическая желтуха – закупорка желчных протоков камнем. |
| Оранжевый | Сырая морковь, содержащая бета-каротин, в меню; Чрезмерная секреция билирубина, отвечающего за желчные протоки. Оранжевая моча может быть признаком заболеваний печени, особенно если глазные белки также стали желтыми. Пример — гемолитическая желтуха или гемолитическая болезнь новорожденных; Результат применения слабительных, когда организм подвергается потере большого количества жидкости. |
| Коричневый | Ревень в меню; Гемолитическая желтуха; Некоторые виды гемолитической анемии; Порфирия, характеризующаяся нарушениями в переработке гемоглобина. Если гемоглобин или миоглобин выводится вместе с мочой, дополнительным симптомом будут постоянные боли в животе, |
| Бесцветный или бело-желтый | Чрезмерная потребность в мочеиспускании в небольших количествах, связанная с циститом; Чрезмерная гидратация организма; Сахарный диабет 1 и 2 типа; Несахарный диабет. |
| Молочный | Высокий уровень жира в моче – липурия; Гной в моче – пиурия; Высокая концентрация фосфатных солей. |
Эта таблица поможет сориентироваться, но для постановки точного диагноза необходимо учитывать клинические симптомы и результаты других анализов.
Причины повышения лейкоцитов в моче и как это изменить
У здоровых женщин уровень лейкоцитов повышается:
- в период, предшествующий началу менструации;
- в период беременности (независимо от триместра);
- в процессе родовой деятельности.
У здоровых мужчин частой причиной является чрезмерная физическая активность, профессиональные занятия спортом.
У детей при высоких эмоциональных перегрузках, волнениях, перепадах настроения также может быть лейкоцитурия.
Заболевания, при которых лейкоциты повышаются
Лейкоциты в анализе мочи должны стать поводом для детального обследования, дополнительного проведения других исследований и диагностики. Заболевания, при которых может наблюдаться лейкоцитурия:
- инфекции мочеполовой системы (провоцирующими факторами являются застой мочи, установленный катетер, камни или песок в почках);
- простатит (воспаление простаты у мужчин);
- воспалительные заболевания органов малого таза у женщин (выделения из влагалища попадают в мочу при ее сборе и отображаются в результатах исследования);
- гельминтоз (уже доказано, что белые кровяные тельца активно пытаются бороться с личинками гельминтов, мигрируя к «эпицентру» скопления патогенных микроорганизмов и восстанавливая поврежденные ткани);
- сахарный диабет (патологический процесс негативно сказывается на работе мочевыводящей системы в целом: содержащаяся в моче глюкоза является благоприятной средой для размножения патогенных микроорганизмов, которые провоцируют воспаление и лейкоцитный рост).
- У детей с рождения и до года помимо основных патологий (воспалительных заболеваний мочевыводящих путей) причиной повышения лейкоцитов могут быть:
- аллергический дерматит (диатез, спровоцированный внешними и внутренними аллергенами);
- опрелости;
- период активного прорезывания зубов;
- вульвит (у девочек).
У детей после года лейкоцитурию провоцируют аппендицит, травмы почек.
Прием некоторых лекарственных средств (неважно — длительный или кратковременный, но в момент сбора анализа) может стать причиной повышенных лейкоцитов в анализе мочи. Поэтому, перед тем, как сдавать анализ, следует предупредить лечащего врача о принимаемых медицинских препаратах.
Вопрос – ответ
Можно ли самостоятельно измерить pH мочи?
Да, для измерения кислотно-щелочного баланса понадобится лакмусовая полоска, которую можно заказать через интернет или приобрести в магазине медицинской техники. Данный показатель будет лишь приблизительным, точное значение можно узнать при помощи специального анализа в лаборатории.
Как правильно собирать биологический материал?
Собирать мочу для анализа необходимо утром после сна. Рекомендуется доставить контейнер в лабораторию в ближайшее время, так как кислотно-щелочной баланс может изменяться из-за условий хранения материала.
Зачем сдавать анализ на pH мочи?
Определение кислотно-щелочного баланса биологического материала позволяет узнать общее состояние здоровья человека. Конкретный показатель может говорить о патологиях, В связи с чем общий анализ становится помощником в определении направления для дальнейшего обследования.
Сколько может храниться моча в холодильнике?
Биологический материал может храниться в холодильнике от 3 до 4 часов. Собранную мочу рекомендуется доставить в лабораторию не позднее чем через 2 часа после ее сбора. Нарушение данного времени исказит результат и сделает его недостоверным.
Виды и причины глюкозурии
Причина наличия глюкозы в моче может быть физиологической и патологической.
Физиологическая глюкозурия
- Алиментарная – кратковременное повышение концентрации сахара, например, вследствие злоупотребления сладким;
- Эмоциональная – провоцирующим фактором в этом случае является сильный стресс;
- Физиологическая глюкозурия беременных.
Патологическая
- Внепочечная – обычно сопровождает гипергликемию (повышение глюкозы в крови):
- диабетическая (сахарный диабет);
- панкреатическая (острый панкреатит – воспаление поджелудочной железы);
- гипертермическая (на фоне повышения температуры тела до индивидуально высоких цифр);
- эндокринная (нарушение секреции гормонов щитовидной железы – гипертиреоз, глюкокортикоидных – болезнь Иценко-Кушинга, адреналина – феохромоцитома, соматотропина – акромегалия);
- токсическая (на фоне отравления фосфором, морфином, хлороформом, стрихнином, угарным газом);
- центральная (злокачественные процессы в головном мозге, черепно-мозговые травмы, инсульт, менингит и др.);
Почечная (ренальная) глюкозурия – развивается вследствие снижения почечного порога (когда почки не справляются с нагрузкой), обусловленного поражением почечных канальцев:
- первичная (почечный диабет) первичное поражение канальцев (тубулопатия) (синдром Фанкони, первичная глюкозурия) – концентрация сахара крови остается в пределах нормы либо незначительно снижена;
- вторичная – развивается на фоне органического поражения почек (гломерулонефрит, хронический пиелонефрит, нефроз, острая почечная недостаточность и т.д.).
Причины развития пузырно-мочеточникового рефлюкса
ПМР принято разделять на первичный и вторичный. Причиной первичного заболевания являются нарушения расположения мочеточникового устья, врожденный порок клапана, который препятствует обратному забросу мочи . Вторичный ПМР развивается на фоне нейрогенного мочевого пузыря, то есть нарушения его иннервации, что вызывает ряд заболеваний мочевыделительной системы, а также по причине инфекции.
Общие причины появления пузырно-мочеточникового рефлюкса:
- Нарушение развития мочевыделительной системы.
- Повышенное давление мочи внутри мочевого пузыря.
- Воспалительные процессы.
- Перенесенные операции на выделительной системе.
Как сдать мочу на сахар
Биоматериалом для исследования – моча, собранная за сутки.
Требования к подготовке
Накануне:
- вывести из рациона красные и желтые овощи/фрукты, газированные напитки с красителями, все сладкие продукты;
- исключить прием алкогольных напитков, наркотических и токсических препаратов;
- не принимать медикаменты (о текущем курсе лечения необходимо сообщить врачу с детальным указанием названий препаратов, периодичности приема и дозировок).
За 1-2 дня до анализа:
- не посещать бани и сауны, не загорать;
- оградить себя от любых физических и психоэмоциональных перегрузок.
Важно! Мочу для исследования не собирают в период менструации.
Требования к сбору биоматериала
- Первая порция мочи (утренняя) не используется. Необходимо опорожнить мочевой пузырь в унитаз, время мочеиспускания записать.
- Все остальные порции мочи собираются в чистую емкость объемом 2-3 л. Последнее мочеиспускание осуществляется через 24 часа от зафиксированного накануне времени.
- Объем собранной за сутки мочи (суточный диурез) измеряется. Содержимое емкости перемешивается и частично (в объеме 30-50 мл) отливается в специальный контейнер с крышкой.
- На контейнере указываются данные пациента (ФИО, возраст) и объем суточного диуреза. Биоматериал сразу же отправляется в лабораторию. Все время, пока производится сбор мочи, закрытую крышкой емкость с мочой можно хранить в холодильнике (при температуре +2…+8°С).
Важно! Всю собранную за сутки мочу в лабораторию приносить не нужно
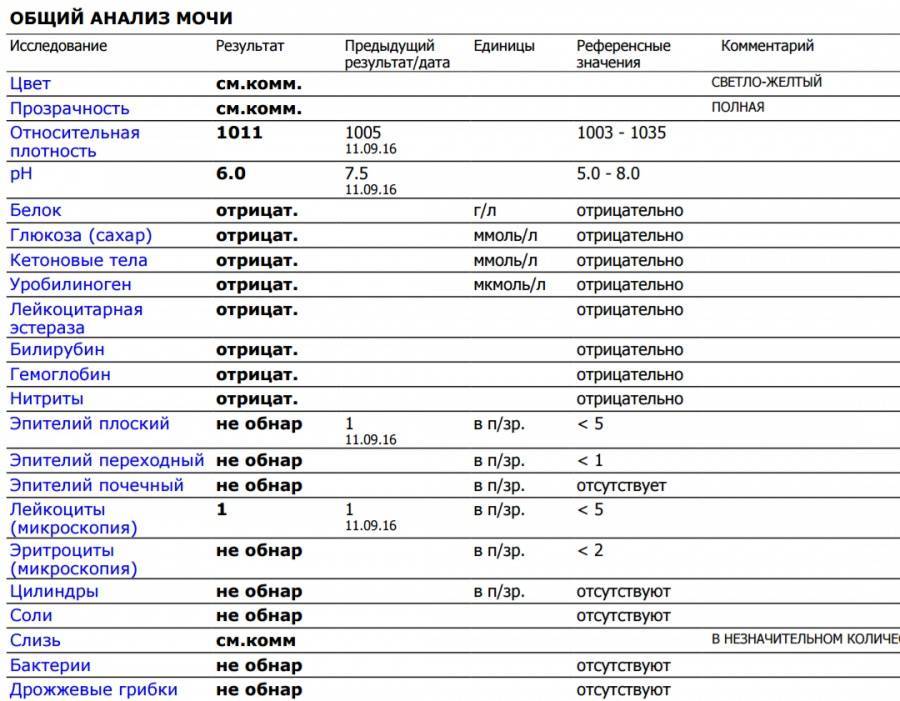
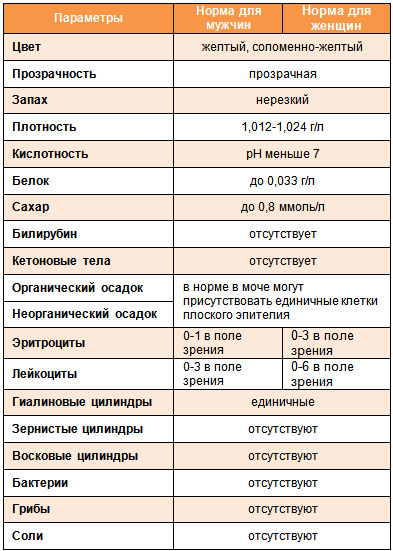
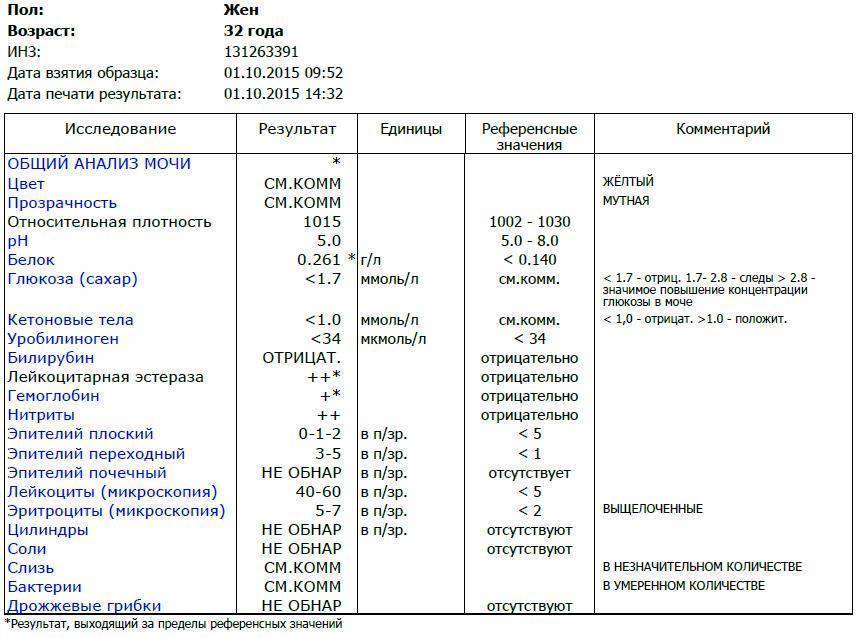
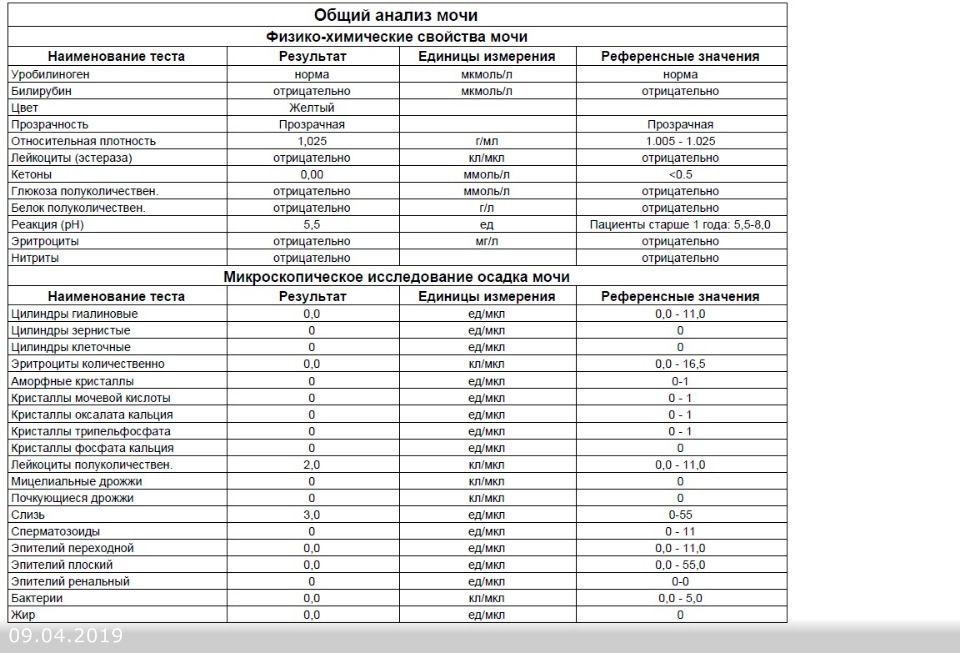
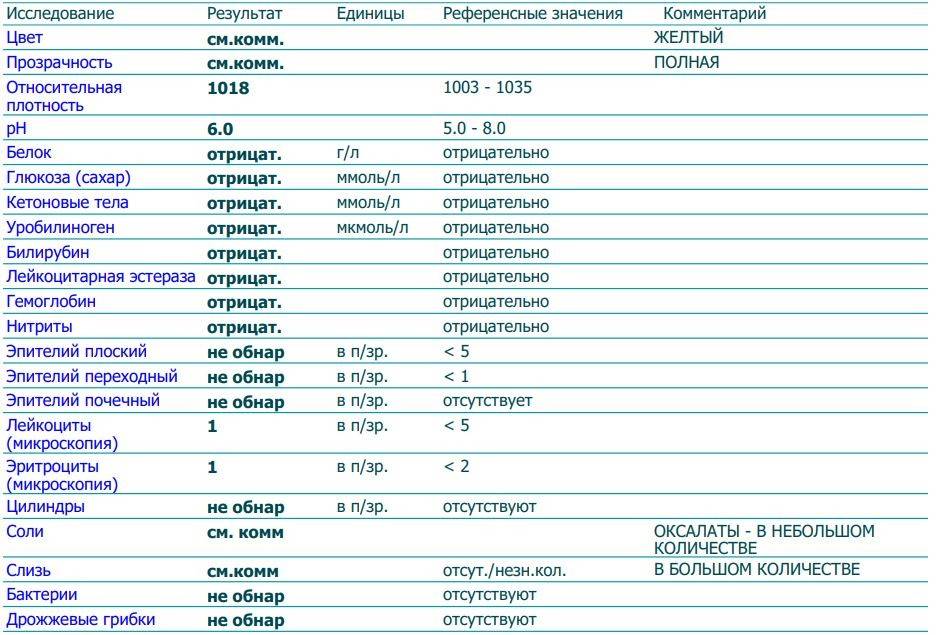
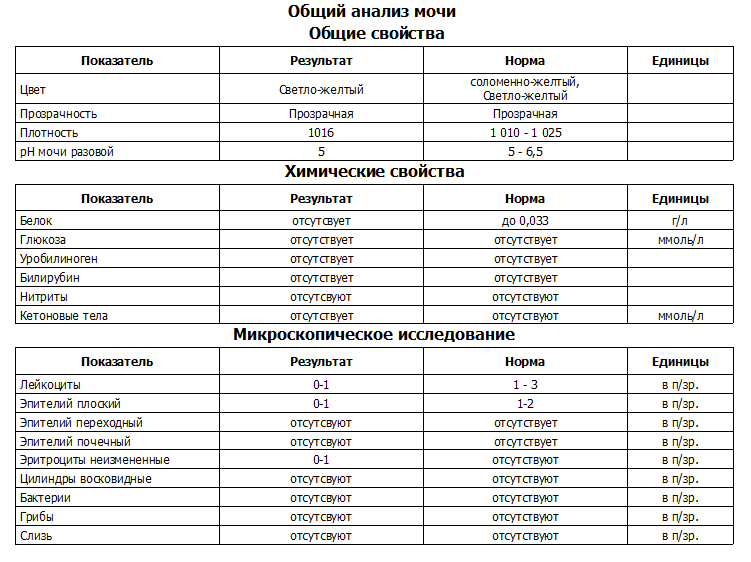
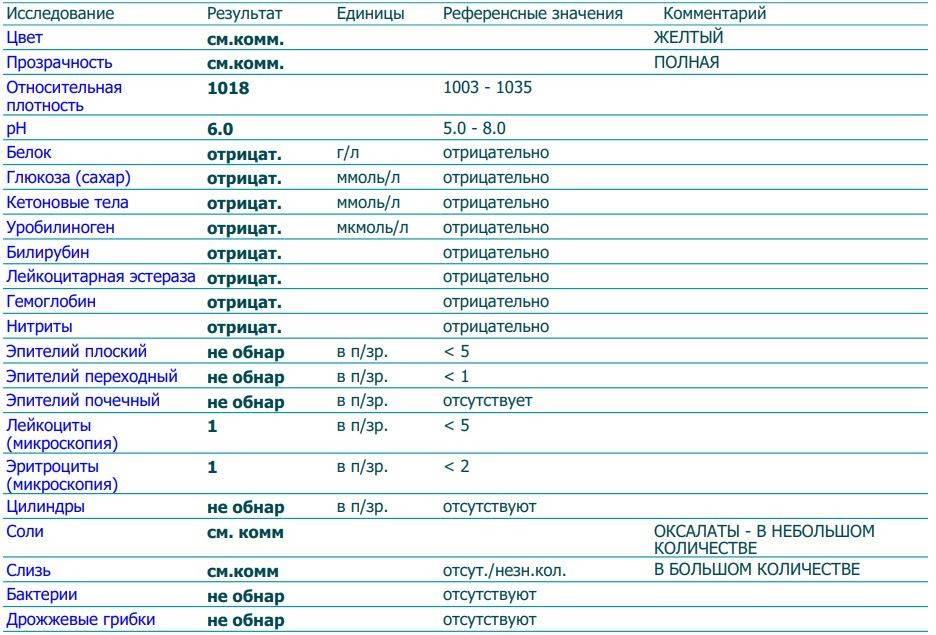
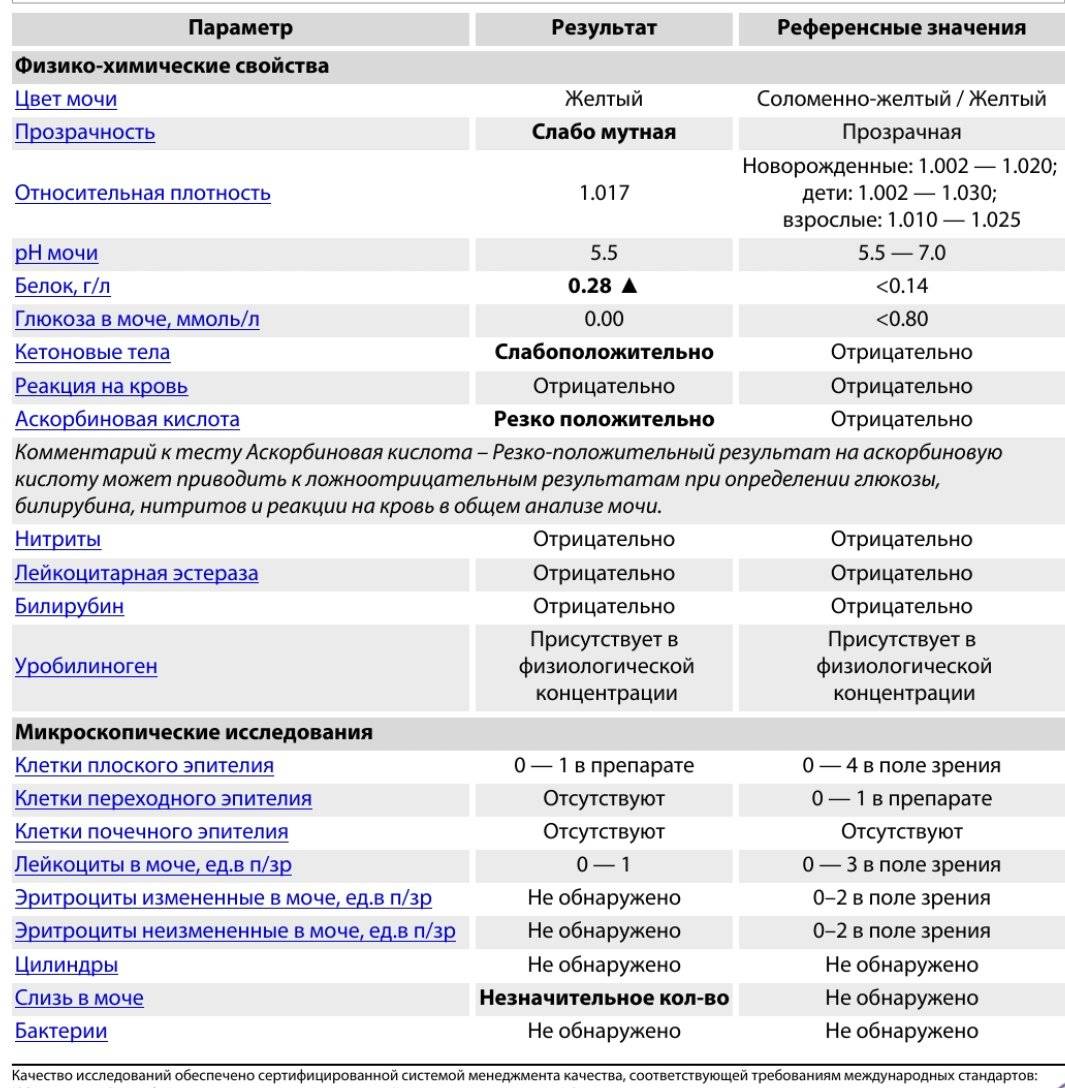
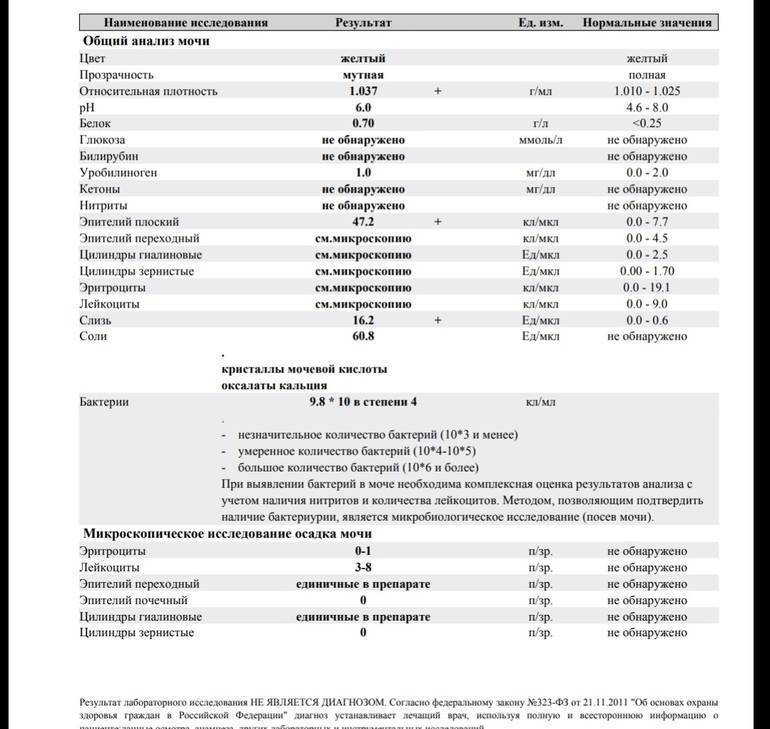
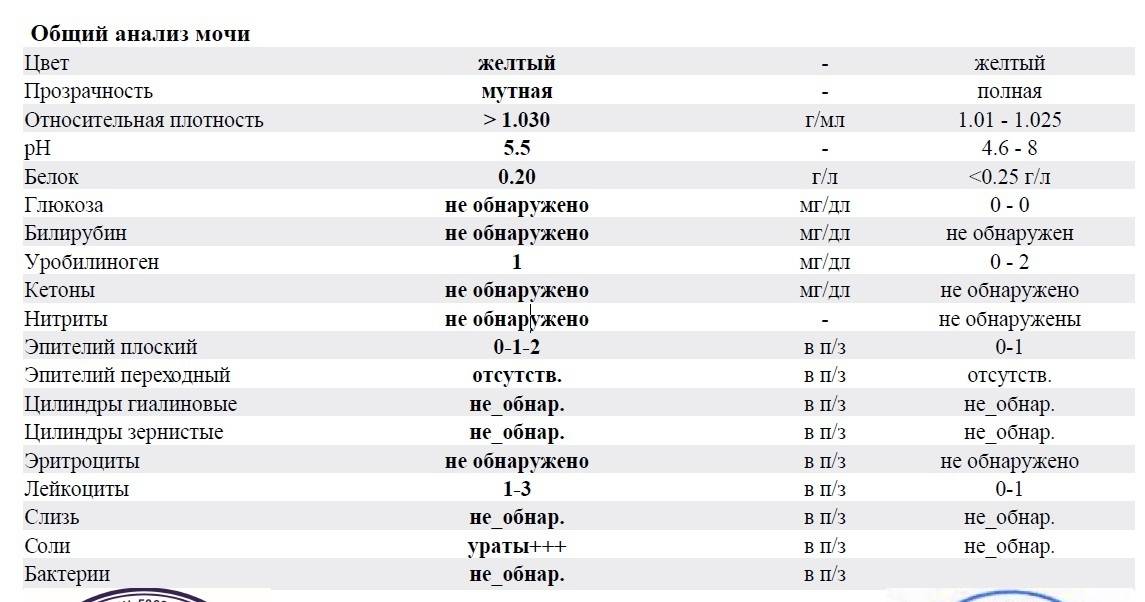
Результаты микроскопического исследования
Плоский эпителий. Эпителиальными называют клетки, которые выстилают поверхности нашего тела изнутри и снаружи. Плоский эпителий выстилает наружную поверхность уретры. Если в анализе мочи эпителиальных клеток больше 15-20, значит, анализ взяли неправильно.
Однако, если в женской моче эпителиальные клетки лежат пластами, врач может заподозрить плоскоклеточный рак. Но только заподозрить — чтобы подтвердить диагноз, потребуется проконсультироваться с врачом и сдать несколько других анализов.
Переходный эпителий. Выстилает стенки почечных лоханок, мочевого пузыря, мочеточников и протоков предстательной железы. В норме их быть не должно. Если в общем анализе мочи появляется много этих клеток, врач может заподозрить мочекаменную болезнь, воспаление или новообразования мочевыводящих путей.
Почечный эпителий. Выстилает почки изнутри. В норме его быть не должно, эти клетки появляются только при болезнях почек. Каких именно — сказать может только врач.
Лейкоциты. В норме этих клеток быть не должно. Если под микроскопом видно больше пяти клеток (или больше 2000 в мл мочи), врач вправе заподозрить воспалительный процесс в мочевыводящих путях, который может быть связан с бактериями или, например, с гломерулонефритом. Что именно воспалилось и чс чем это связано, можно будет сказать только после консультации с лечащим врачом.
Эритроциты. В норме этих клеток быть не должно, однако иногда красные кровяные клетки попадают в мочу случайно — так что врач вправе назначить повторное исследование. Если эритроциты из мочи не исчезнут, дело может быть в повреждении почек или мочевого пузыря, которое могут вызвать десятки причин — от ушиба и мочекаменной болезни до хронической почечной недостаточности. Чтобы уточнить анализ, нужно проконсультироваться с врачом.
Цилиндры. Как мы уже говорили, цилиндры — это белковые «отпечатки» почечных канальцев. У здоровых людей они либо вовсе не встречаются, либо встречаются в крайне небольшом количестве. Если цилиндров много — что-то не так с почками — дело может быть в воспалении, отравлении или каких-то иных причинах.
Соли. В норме солей в моче быть не должно, или встречаются единичные кристаллики. Как правило, они появляются, если у человека есть склонность к мочекаменной болезни, или при инфекции почек. Если в моче обнаружились аморфные фосфаты или ураты, кристаллы мочевой кислоты, оксалаты, трипельфосфаты, нужно проконсультироваться с врачом.
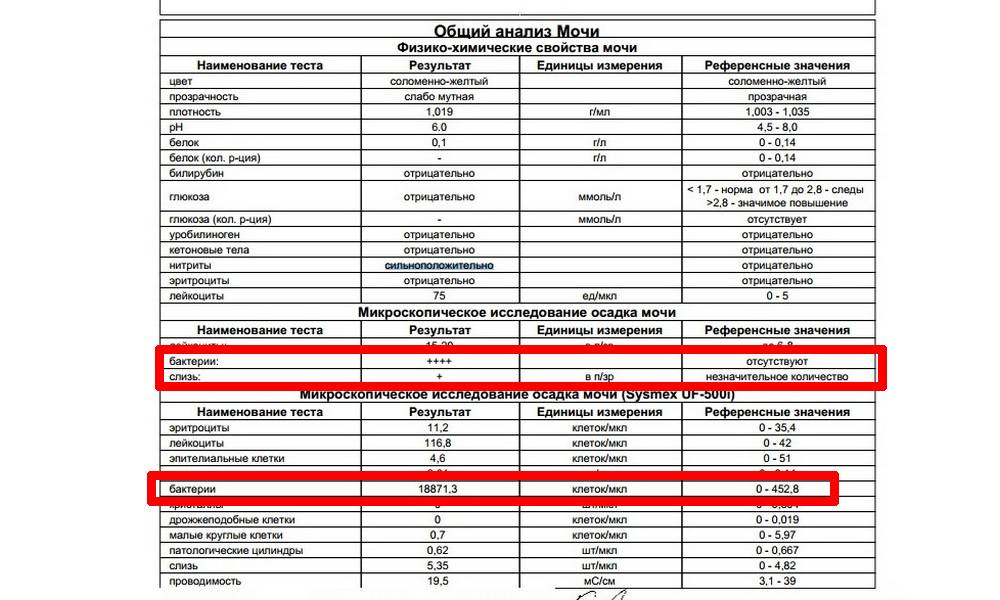
Бактерии. В норме моча стерильна — то есть никаких микроорганизмов в ней быть не должно (или не более 2×103 на мл). Если количество бактерий увеличивается до 105 на мл, дело может быть в воспалении мочевыделительных органов.
Дрожжевые грибы. В норме дрожжей в моче быть не должно — они появляются только если в моче есть глюкоза, и при антибактериальной терапии. А еще они иногда заводятся в банке, если мочу хранили слишком долго.
- Разбираться с результатами нужно вместе с врачом. Поставить диагноз по одному только общему анализу мочи нельзя, нужно учитывать и другие данные о здоровье.
- Одни и те же изменения в анализе мочи могут говорить и о варианте нормы, и о серьезном заболевании. Это еще один повод проконсультироваться с врачом.
- Если собрать мочу неправильно, результаты анализа мочи могут быть искаженными. Тогда тест надежнее пересдать.
Методы диагностики
Обнаружение нитритов не может означать наличие конкретного заболевания. Они лишь указывают на факт деятельности патогенных микроорганизмов. Для постановки диагноза требуется комплексное обследование больных, включая анамнез (эпизод переохлаждения, незащищенный секс, сопутствующие воспалительные заболевания), данные объективного осмотра и других диагностических мероприятий.
Методика определения нитритов в моче
На сегодняшний день нитриты в моче регистрируют с помощью тест-полосок (стрипы, «сухая химия») при первичном обращении или в условиях экстренной госпитализации бригадой скорой медицинской помощи. Их принцип действия заключается в изменении окраски зоны индикатора (обычно на розовый).
Исследованию подлежит только свежесобранная моча в чистый, а лучше одноразовый контейнер. Если использовали недостаточно вымытую емкость, в которой находились остатки моющего средства, результат будет некорректным.
Тест-полоску опускают до отмеченного уровня в жидкость на несколько секунд, не сгибая. Анализ следует проводить в условиях стационара, так как погрешность при домашнем использовании слишком велика. За несколько дней до исследования следует отказаться от курения и приема спиртных напитков. Перед сбором мочи, если кто не знает, необходимо принять душ (провести туалет наружных половых органов).
Расшифровка результатов
Реактив взаимодействует с нитритами от 1,0 мг/л, что равноценно 1 * 105/мл бактерий. В норме они отсутствуют! Результат оценивают через 60-120 секунд после того, как полоску достали из мочи на ровную, сухую поверхность. Диагностическую зону нельзя трогать руками во избежание ложной реакции.
Изменение цвета сравнивают со шкалой на тубусе или упаковке. Важный момент: интенсивность окрашивания не всегда коррелирует с тяжестью бактериурии, а отрицательный результат не означает, что микроорганизмов нет (некоторые из них попросту не превращают нитраты в нитриты).
Нужны ли дополнительные анализы
Если тест-полоски выявили наличие нитритов в моче, больного направляют на полноценное обследование. В обязательный перечень входят следующие диагностические мероприятия:
- Общеклинический и биохимический анализ крови.
- Анализ мочи: физико-химические показатели и микроскопия осадка.
- Пробы по Нечипоренко и Каковскому-Аддису.
- Бактериологические исследование (посев мочи на питательные среды) с определением чувствительности к антибиотикам.
- Мазок из уретры (анализ микрофлоры).
- ПЦР (полимеразная цепная реакция) для обнаружения специфических возбудителей.
- УЗИ почек и мочевого пузыря (+ органов малого таза).
По показанию проводят КТ/МРТ-исследование и цистоскопию. Нередко требуется консультация других специалистов. Расшифровка результатов проводится только врачом (но никак не самим больным или лаборантом).
Нитриты положительные — что делать?
Если при анализе мочи обнаружены остатки азотной кислоты, можно подозревать инфекционные заболевания мочевыводящей системы. С учетом пониженной достоверности теста ошибка также не исключена. Для контроля результатов анализа урину сдают на исследование еще раз спустя 2‒3 дня. Если тест проводился дома, для контроля результата лучше обратиться в лабораторию.
Отклонения, обнаруженные при повторном общем анализе мочи, являются поводом для более глубокого обследования. Наличие нитритов означает инфекцию, однако не подтверждает развитие воспалительного процесса и не дает информации о локализации источника микробов. В пробу могли попасть бактерии из почек, мочевого пузыря или уретры. Чтобы узнать это наверняка, проводят трехстаканную пробу (изучают три порции мочи, собранные в самом начале, середине и в конце микции).
Чтобы установить тип инфекции и степень обсемененности органов, проводят бакпосев мочи. Биоматериал помещают на питательную среду, спустя несколько дней идентифицируют возбудителей и подсчитывают количество колоний. На основании результатов врач делает выводы о серьезности заболевания. (Подробнее об исследовании см. Бакпосев мочи).
Для контроля состояния внутренних органов могут назначить визуализационные диагностические мероприятия. С помощью УЗИ можно оценить состояние почек и мочевого пузыря, наличие воспалительных изменений, конкрементов, вовлечение в патологический процесс окружающих тканей. При хронической форме цистита может потребоваться цистоскопия (эндоскопическое обследование пузыря). После комплексной диагностики врач подберет лечение.
Лечение
Рекомендации по питанию являются основой терапии как в детском, так и во взрослом состоянии.
| Вид нефропатии | Запрещенные продукты |
| Оксалатная нефропатия | Мясные блюда, щавель, шпинат, клюква, свекла, морковь, какао, шоколад |
| Уратная нефропатия | Печень, почки, мясные бульоны, горох, фасоль, орехи, какао, алкогольные напитки |
| Фосфатная нефропатия | Сыр, печень, икра, курица, бобовые, шоколад |
| Цистиновая нефропатия | Творог, рыба, яйца, мясо |
Лечение оксалатной нефропатии
Диета
- при лечении больных с оксалатной нефропатией назначается картофельно-капустная диета, при которой снижается поступление оксалатов с пищей и нагрузка на почки
- необходимо исключить холодец, крепкие мясные бульоны, щавель, шпинат, клюкву, свеклу, морковь, какао, шоколад
- рекомендуется ввести в рацион курагу, чернослив, груши
- из минеральных вод используются такие, как славяновская и смирновская, по 3–5 мл/кг/сут. в 3 приема курсом 1 месяц 2–3 раза в год
Лекарственная терапия включает мембранотропные препараты и антиоксиданты. Лечение должно быть длительным. Применяются витамины группы В, А, Е. Назначаются специальные препараты при кристаллурии. Помимо этого, назначается окись магния, особенно при повышенном содержании оксалатов.
Лечение уратной нефропатии
Диета
- при лечении уратной нефропатии диета предусматривает исключение богатых пуриновыми основаниями продуктов (печени, почек, мясных бульонов, гороха, фасоли, орехов, какао и др.)
- преимущество должно отдаваться продуктам молочного и растительного происхождения
- важным условием успешной терапии является достаточное употребление жидкости – от 1 до 2 л в сутки. Предпочтение следует отдавать слабощелочным и слабоминерализованным водам, отварам трав (хвощ полевой, укроп, лист березы, брусничный лист, клевер, спорыш и др.), отвару овса
Для поддержания оптимальной кислотности мочи можно использовать цитратные смеси
При уратной нефропатии важно уменьшить концентрацию мочевой кислоты. Для этого используются средства, снижающие синтез мочевой кислоты
Лечение фосфатной нефропатии
Назначается диета с ограничением продуктов, богатых фосфором (сыр, печень, икра, курица, бобовые, шоколад и др.).
Лечение при фосфатной нефропатии должно быть направлено на подкисление мочи (минеральные воды – нарзан, арзни, дзау-суар и др.; препараты – цистенал, аскорбиновая кислота, метионин).
Все виды лекарственной терапии должен назначать и обязательно контролировать врач нефролог или уролог, так как:
- эти лекарства имеют серьезные побочные эффекты на другие органы и системы
- у части пациентов отмечается изначальная невосприимчивость или постепенно развивается устойчивость к препаратам
На первом этапе лечения составляется план лечения. Лечение любой дисметаболической нефропатии можно свести к четырем основным принципам:
- нормализация образа жизни
- правильный питьевой режим
- диета
- специфические методы терапии
Прием большого количества жидкости является универсальным способом лечения любой дисметаболической нефропатии, так как способствует уменьшению концентрации растворимых веществ в моче.
Одной из целей лечения является увеличение ночного объема мочеиспускания, что достигается приемом жидкости перед сном. Предпочтение следует отдавать простой или минеральной воде.
Диета позволяет в значительной степени снизить солевую нагрузку на почки.
Специфическая терапия должна быть направлена на предупреждение конкретного кристаллообразования, выведение солей, нормализацию обменных процессов.
На втором этапе терапии производится оценка эффективности диеты, проводятся контрольные УЗ-исследования и анализы.
Третий этап лечения осуществляется после достижения стойкой ремиссии. Он представляет собой схему постепенного снижения доз назначенных препаратов до поддерживающих или полной их отмены с сохранением диетических рекомендаций.
Практически всем пациентам необходимо принимать рекомендованные врачом средства противорецидивной терапии или придерживаться ранее разработанной диеты для предотвращения формирования или прогрессирования МКБ, воспаления почек.
Нитриты в урине у детей и беременных женщин
Повешенное содержание солей азота в выделяемой жидкости нередко выявляют и у маленьких пациентов. Но результаты подобного исследования часто являются недостоверными, так как правильно отобрать мочу у малыша или новорожденного – непростая задача. При этом родители должны соблюдать специальные правила.
До проведения такого анализа ребенок обязательно не должен писать 4-5 часов, чтобы урина была более концентрированной. Поэтому для диагностики чаще отбирают утреннюю жидкость. Также можно взять дневные выделения, но для этого придется несколько ограничить маленького пациента в питье. Если же собрать урину, которая была в мочеиспускательном канале 2 или 3 часа – бактериальные возбудители не успеют синтезировать необходимое количество азотистых солей. В подобной ситуации анализ мочи на нитриты покажет ложный результат, в котором будет повышена лишь концентрация лейкоцитов.

У новорожденного при обследовании также могут выявить соли азотистой кислоты. Причиной тому считают присоединение материнской инфекции, которую малыш получает от нее во время внутриутробного развития. При этом в мочевом пузыре у такого крохи могут определить герпесвирусы и другие патогенные микробы. У грудничков выполнить правильный сбор выделений еще труднее. Получить недостоверные результаты анализа на нитриты в моче у ребенка можно по следующим причинам:
- Дети в этом возрасте еще несмышленые, а потому не могут мочиться в баночку или мочеприемник.
- Если у мальчика-грудничка воспаляется крайняя плоть пениса – в выделяемую жидкость проникнут посторонние возбудители.
- Полноценная гигиена у малышей до 1 года затруднена, так как у ребенка еще не произошло полное раскрытие репродуктивных органов (половых губ у девочек, крайней плоти у мальчиков).
Когда у беременной обнаруживают нитриты в моче – что это значит? Женщины в интересном положении вообще сильно подвержены риску бактериального заражения. Причиной такой предрасположенности является снижение естественной защиты и изменение гормонального фона в данный период. Нитриты в моче при беременности – признак довольно опасный, ведь в это время все патологии мочевой и репродуктивной системы угрожают жизни плода. При подобном нарушении малыш может появиться на свет с различными аномалиями развития. Также существует повышенный риск самопроизвольного выкидыша. Серьезно пострадать может и сама женщина.
Все это означает, что беременным нужно быть вдвое внимательнее к своему здоровью в этот период. Проходить исследования нужно регулярно. В домашних условиях советуют использовать специальные тестовые полоски, которые помогают самостоятельно определить наличие нитритов в урине.
Рекомендации по правильному сбору мочи на определение нитритов
Для того чтобы не получить заведомо ложный результат анализов на нитрит-содержащие вещества, необходимо придерживаться следующих правил:
за день до предполагаемого исследования максимально снизить объем выпиваемой жидкости, при этом включить в свой рацион листья салата, капусту и морковь;
3-4 дня перед сдачей мочи нельзя есть аскорбиновую кислоту и продукты, богатые витамином С (шиповник, лимон и другие);
если пациент получает антибактериальную терапию или лечение феназопиридином, то исследование на нитриты откладывается минимум на 10 дней;
сбор мочи производится только в стерильный контейнер, при этом необходимо получить среднюю утреннюю порцию урины;
важно тщательно подмыться и обработать половые органы, чтобы не допустить попадания с них условно-патогенной микрофлоры.

Только что собранную мочу нужно в течение двух часов транспортировать в ближайшую лабораторию
Норма показателей
В норме анализы на нитриты показывают отрицательный результат. Ложное отсутствие нитритов отмечается при несоблюдении правил забора мочи. Существует 2 фактора, из-за которых анализ не выявил наличие нитритов в моче:
- До сдачи анализа емкость с мочой находилась в теплом месте не менее 4 часов. В этом случае небольшое количество бактерий в нестерильной таре активно размножаются, преобразуя нитраты в нитриты.
- Человек длительное время применял лекарства с феназопиридином.
В связи с риском отклонений нормальным считается отсутствие нитритов только при норме других результатов. У здорового человека нет симптомов инфекции мочевыделительных путей, а также нормальный уровень лейкоцитов. При появлении симптомов бактериурии на фоне повышения уровня лейкоцитов потребуется повторное исследование на нитриты в моче.
Это интересно: Раковая опухоль мочевого пузыря: стадии, прогноз, лечение