Действия родителей
Не стоит впадать в панику при обнаружении неправильной формы или глубины складок. В диагнозе дисплазия нет ничего страшного, если вовремя обратиться за помощью к специалисту. Родители должны внимательно выслушать его рекомендации и следовать им в дальнейшем. Курс лечения подбирается в зависимости от частного случая.
Однако есть и общие параметры:
Советуем почитать:Дисплазия тазобедренных суставов у младенцев
Быстро и эффективно избавиться от гипертонуса помогает массаж и электрофорез. Длительность курса и интенсивность воздействия определяется невролог. Родители смогут увидеть положительный результат всего после десятидневного курса. В результате обследования могут быть не выявлены нарушения. В таком случае разными складки могут быть на фоне индивидуальных особенностей организма ребенка. В таком случае лечение не нужно. Однако улучшить состояние здоровья поможет массаж. Благодаря ему кости и мышцы будут формироваться правильно. При подтверждении дисплазии правильно подобрать курс лечения сможет ортопед
Важно, чтобы он также контролировал каждый его этап. Если родители заметили наличие асимметрии в складках ножек своего ребенка, то следует немедленно записаться на прием к специалисту
Он сможет провести все необходимые диагностические мероприятия и подобрать курс лечения
 Если родители заметили наличие асимметрии в складках ножек своего ребенка, то следует немедленно записаться на прием к специалисту. Он сможет провести все необходимые диагностические мероприятия и подобрать курс лечения
Если родители заметили наличие асимметрии в складках ножек своего ребенка, то следует немедленно записаться на прием к специалисту. Он сможет провести все необходимые диагностические мероприятия и подобрать курс лечения
рожденный вывих бедра и дисплазия тазобедренного сустава: атлас фотографий
Врожденный вывих бедра и дисплазия тазобедренного сустава: атлас фотографий
Врожденный вывих бедра известен также под названием «дисплазия тазобедренного сустава». Этиология данного состояния доподлинно неизвестна, скорее всего оно обусловлено несколькими различными факторами (полигенное наследование).
Дефекты развития тазобедренного сустава касаются не только костных структур (вертлужная впадина и проксимальный отдел бедра), но и суставной губы, капсулы тазобедренного сустава и других мягкотканых образований.
Заболевание может проявиться в любое время — с момента рождения вплоть до созревания костной системы. Нередко наблюдается двустороннее поражение. Частота заболевания составляет один случай на 1000 человек, имеется четкая расовая (заболевание в 50 раз чаще встречается в популяции лапландцев, значительно чаще у жителей Центральной Европы и у коренных американцев), генетическая (10-кратное увеличение частоты при наличии дисплазии у родителей) предрасположенность, также имеет значение положение плода в полости матки (ягодичное предлежание), женский пол ребенка, заболевание чаще встречается у перворожденных детей.
Признаками позднего врожденного вывиха бедра (в данном случае у 12-месячной девочки вывих правого бедра) являются асимметрия ягодичных или паховых складок (а), снижение объема отведения бедра на пораженной стороне, установка конечности в положении наружной ротации при стоянии или ходьбе, разница в длине конечностей (симптом Галеацци, б). Имейте в виду, что локальные дефекты проксимального отдела бедра могут выглядеть также, как и дисплазия тазобедренного сустава, и зачастую проявляются теми же признаками. У новорожденных можно определить признак Ортолани, который определяется как глухой щелчок, возникающий при вправлении головки бедра в вертлужную впадину при отведении бедра (в). Барлоу описал пробу, выполняемую в положении приведения бедра, при этом осуществляется легкое давление на тазобедренные суставы сзади. В тот момент, когда головка бедра вывихивается из вертлужной впадины, возникает глухой щелчок. Ультразвуковая картина (г) правильно сформированного и здорового правого тазобедренного сустава двухмесячной девочки (α-угол 62°, β-угол 50°), головка бедра (1), хрящевой край вертлужной впадины (2), костный угол вертлужной впадины (3), большой вертел (4). Слева имеются признаки дисплазии тазобедренного сустава (тип III по классификации Графа, α-угол 34°, β-угол 80°). Девочка двух лет с нелеченной дисплазией левого тазобедренного сустава
Обратите внимание на укорочение левого бедра (а). Рентгенограмма того же ребенка (б)
Проба Тренделенбурга: если пациент стоит на здоровой ноге, то благодаря нормальной функции ягодичных мышц и нормальной анатомии тазобедренного сустава последний остается стабильным и сохраняет прежнее положение (или бедро слегка поднимается) (а). Проба Тренделенбурга положительная на пораженной левой стороне (б), когда пациент встает на больную ногу. В связи с недостаточной силой ягодичных мышц и/или появлением вывиха головки бедра (например, при дисплазии тазобедренного сустава) мышцы не в состоянии удержать бедро в прежнем положении, ягодицы опускаются, тазобедренный сустав нестабилен. При двустороннем поражении наблюдается утиная походка и гиперлордоз поясничного отдела позвоночника. Рентгенография подтверждает наличие вывиха в тазобедренном суставе (в).
— Также рекомендуем «Врожденная эквиноварусная деформация стоп: атлас фотографий»
Примеры из реальной жизни
Некоторые известные люди, слава о которых трубит порой по всему миру, также были заложниками патологии лицевого нерва.
Сильвестр Сталлоне, который известен своими фееричными ролями, получил травму еще при рождении. У матери актера были тяжелые роды, и его пришлось тянуть щипцами. Как результат – повреждение голосовых связок и парез левой стороны лица. Из-за этого у Сталлоне были проблемы с речью, что становилось поводом для насмешек со стороны сверстников.
Актер рос трудным ребенком. Но, несмотря ни на что, он сумел преодолеть свой дефект и добиться немалых успехов, хотя частичная обездвиженность лица сохранилась.
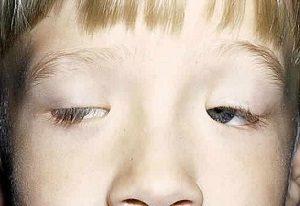
Отечественный шоумен Дмитрий Нагиев получил асимметрию лица, которую прозвали «нагиевский прищур», из-за пареза лицевого нерва. Болезнь случилась неожиданно. Будучи студентом театрального вуза, однажды он ощутил, что его лицо не двигается.
Он пробыл в больнице безрезультатно 1,5 месяца. Но однажды в его палате от сквозняка разбилось окно. Испуг спровоцировал частичный возврат подвижности и чувствительности лицевой части, но левая часть сохранила свою обездвиженность.
1.Общие сведения
Нетрудно догадаться, что такого диагноза, как «сглаженность носогубной складки», нет ни в одной классификации, как нет и такой болезни. Конечно, это лишь симптом, один из многих объективно наблюдаемых и фиксируемых врачом феноменов – который, однако, имеет в неврологии большое диагностическое значение и зачастую служит информативным признаком патологического процесса.
Носогубными складками называют парные узкие бороздки или морщины на коже, пролегающие от крыльев носа к соответствующим уголкам губ
Следует заметить, что пристальное внимание к этим кожным складкам проявляет еще одна врачебная специальность, стремительно и успешно развивающаяся в последние десятилетия, а именно эстетическая медицина. Дело в том, что многими людьми, – и не только женщинами, как можно было бы подумать, – собственные носогубные складки могут восприниматься как слишком глубокие, неестественные, «старящие» или даже обезображивающие, что и служит поводом для обращения за помощью, скажем, к пластическому хирургу
Однако такая проблема, могущая быть субъективно очень острой или даже сверхценной, по крайней мере, не несет прямой угрозы здоровью, тогда как асимметричное изменение формы или рельефа складок может оказаться очень тревожным признаком именно в неврологическом плане.
Известно, что у живого человека, в любом случае обладающего уникальной индивидуальностью во всех аспектах, лицо никогда не бывает абсолютно симметричным. Человеческая мимика настолько богата, разнообразна и индивидиуальна, что это отражается на форме морщинок, привычных напряжениях и расслаблениях мимических мышц, и т.д. Однако определенная степень асимметрии, – сглаженность одной из носогубных складок при прежней глубине и длине другой, – уже перестает быть нормальной персональной особенностью и переходит в разряд патологии.
Как оценить физическое развитие ребёнка от 0 до 3 месяцев?
Материал этой и последующих статей, посвященных развитию ребенка первого года жизни, будет интересен тем родителям, которые хотят взять на себя ответственность за здоровье своего малыша. С того момента, как в вашей семье появится младенец, вы наверняка столкнетесь с мнением, что только специалисты (педиатры, детские неврологи и ортопеды) могут определить, насколько здоров и развит ваш ребенок, только профессиональный массажист сможет правильно делать массаж и гимнастику, только инструктор по плаванию сумеет заниматься с ним ранним плаванием.
Я же считаю, что в случае рождения здорового ребенка его маме достаточно иметь добротную информацию о детском развитии и о разных методиках занятий с новорожденным, а также желание самой овладеть ими и применить их на практике.
Да и для малыша нет ничего лучше, чем мамины руки и голос, с любовью обращенный к нему.
В случае рождения больного ребенка необходимо, разумеется, профессиональное лечение, но и активная включенность родителей в процесс оздоровления тоже необходима.
Данный материал посвящен развитию здорового младенца и тому, как родителям следует заниматься со своим малышом, чтобы помогать этому развитию.
Условия для занятий
Для начала обсудим те условия, в которых имеет смысл оценивать ребенка и с ним заниматься. Выбранное для этих целей помещение должно быть тихим, равномерно обогреваемым, с температурой примерно 26-29С.
Малыш должен быть раздет и лежать на достаточно твердой поверхности (это может быть пеленальный столик или просто диван, покрытый ковриком из пенорезины). Наилучшее время – час-полтора после последнего кормления.
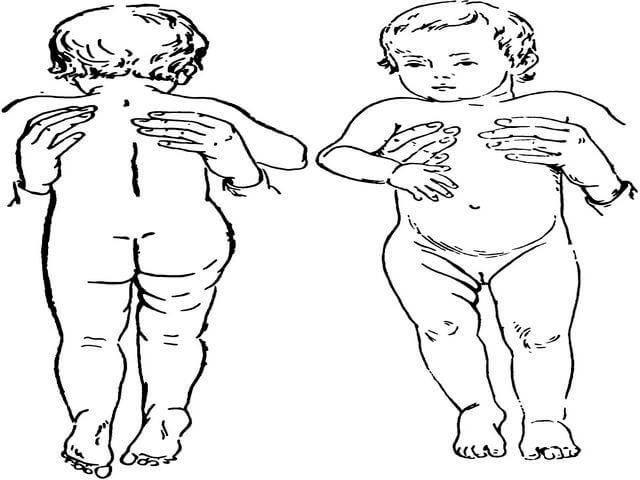
Как выглядит новорождённый?
Итак, перед нами новорожденный малыш – в первые 6 недель жизни. Рассмотрим, как он выглядит, лежа на спине, на животе и в вертикальном положении.
Положение на спине
Поза ребенка неравновесна, вы видите, что он хаотично двигает головой, ручками и ножками. Кисти при этом сжаты в кулачки, ручки согнуты в локтях, ножки разведены наружу.
Голова малыша не задерживается в среднем положении, поворачиваясь без предпочтения то в левую, то в правую стороны. Если вы вложите в ручки младенца свои большие пальцы, он сожмет их.
Придерживая руками его предплечья, невысоко приподнимите ребенка над поверхностью, вы увидите, что его головка запрокинется назад.
Положение на животе
Здоровый новорожденный поворачивает голову вбок (при одностороннем источнике света преимущественно в одну сторону) и может на одно мгновение приподнять ее боком. Ручки и ножки полностью согнуты, кисти рук сжаты в кулак, колени подтянуты под живот.
Если малыш не остается в положении покоя, то видны рефлективные ползательные движения. Такие движения взрослый сможет вызвать легким нажатием большого пальца на стопу. Это приводит к разгибанию ножек и к движению тела вперед. Попробуйте поочередно стимулировать то левую, то правую стопу и оцените одинаковость силы реакции с обеих сторон.
На этих фото хорошо видно как наши дети подросли и многому научились: они уверенно лежат на спине, движения рук и ног уже не хаотичны. Малыши начинают обучаться координированным движениям: рука-рот, рука-нога.
Вертикальное положение
Возьмите своего малыша обеими руками под мышки и расположите его вертикально, давая возможность ступнями соприкасаться с поверхностью. Голову при этом поддерживайте большими пальцами в среднем положении, спинку ребенка поверните к себе.
Здоровый новорожденный в таком положении демонстрирует «примитивную реакцию опоры ног». Ножки вертикально удерживаемого младенца распрямляются, повышается тонус коленных суставов, в меньшей степени тазобедренных, возможны и распрямление всего тела, и короткое поднимание головы.
Ножки всей стопой касаются поверхности, руки согнуты, ладони сжаты в кулак.
Если наклонить туловище ребенка слегка вперед, то можно пронаблюдать «автоматическое шаговое движение» – малыш будет попеременно выполнять своими ножками шаговые движения.
Так выглядит здоровый ребенок первых 6 недель жизни. В дальнейшем он будет развиваться благодаря программе, вложенной в него самой природой.
Каждый ребенок уникален, поэтому темпы достижения этой цели, естественно, будут разными. Однако учитывайте, что следующей ориентировочной временной точкой, когда стоит оценивать развитие своего чада, являются 3-3,5 месяца.
Виды эпикантуса
Эпикантус может классифицироваться как врожденный или приобретенный, при этом даже появившись еще в утробе, такое образование не всегда является отклонением от нормы.
Стоит отметить! В большинстве случаев врожденная складка у грудничка на каждом глазе – это два симметричных образования, которые не выглядят не эстетично или неестественно.
Случаи приобретенной складки считаются аномалией не только у представителей европейских народов, но и у монголоидов.
Почти всегда приобретенная складка – это результат повреждений, травм или патологий эндокринной системы.
Врожденные складки могут быть следующих видов:
- прямые (локализуются на нижнем веке);
- обратные (располагаются на верхнем веке);
- пальпебральные (расположение относительно нижнего и верхнего век – симметричные);
- суперцилиарные (складка более выражена под бровной дугой и уменьшается в области нижнего века).
Также складка может быть неоднородной по составу, что выражается в разном соотношении в ней соединительной и жировой тканей.
Выраженность образования всегда зависит от высоты и формы переносицы: чем она более плоская и высокая, тем больше будет эпикантус.
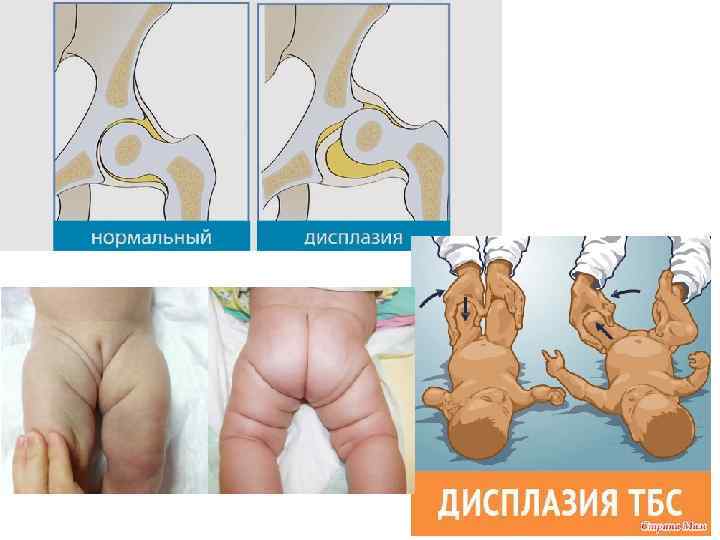
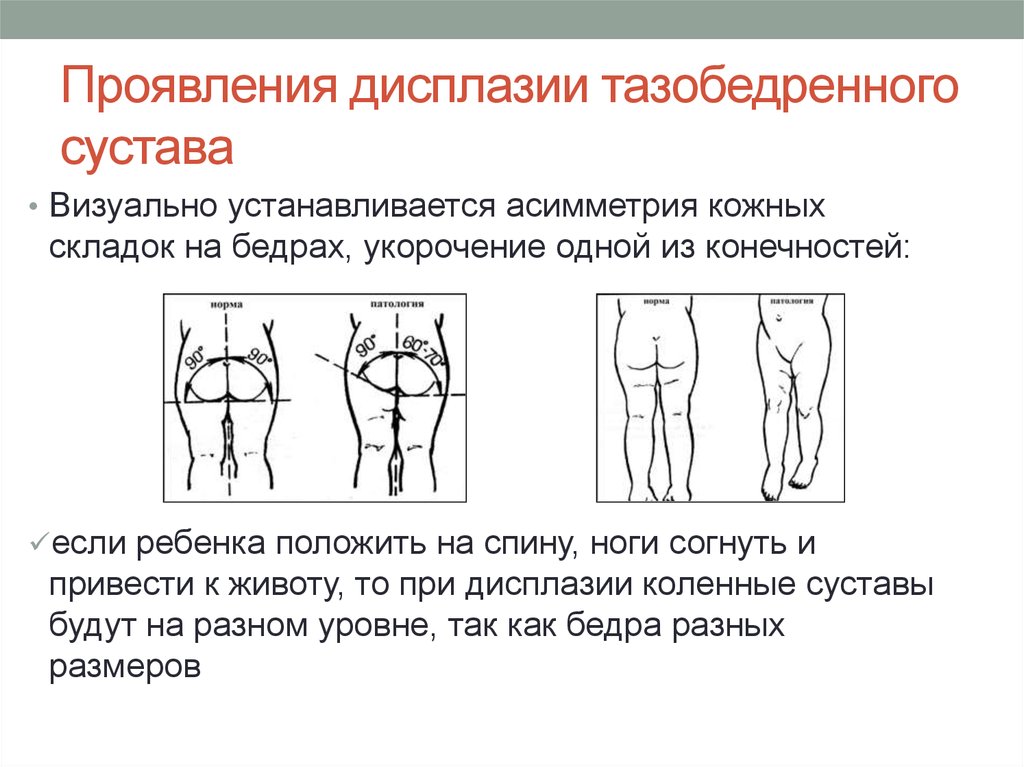
Как проявляется дисплазия тазобедренного сустава — симптомы и признаки
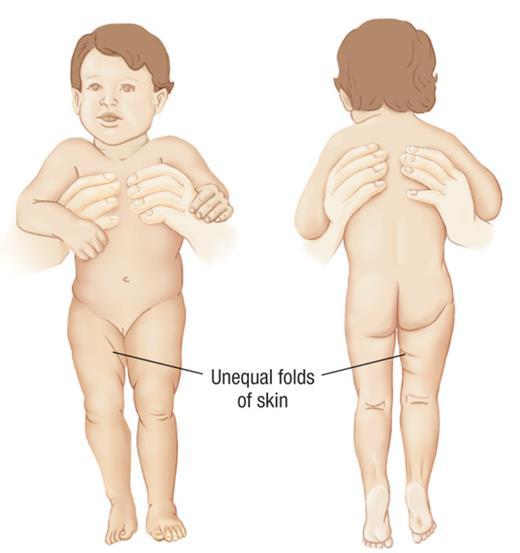
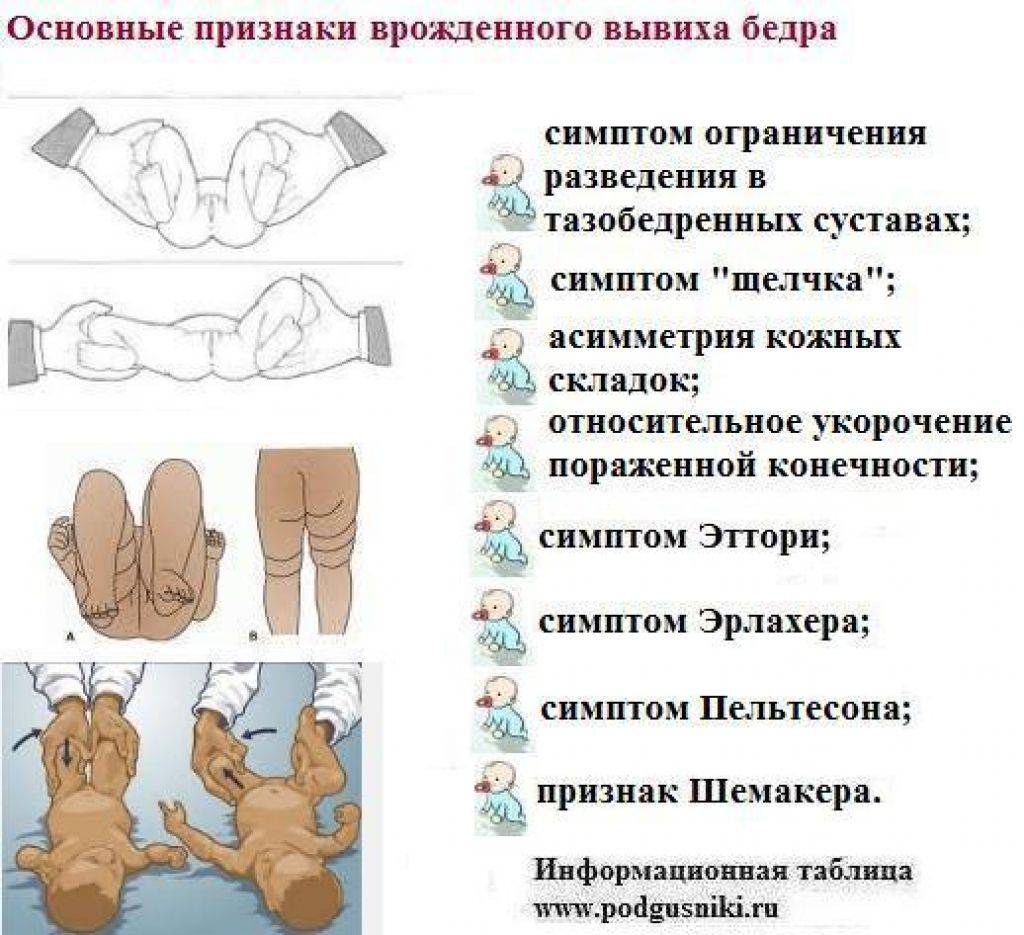
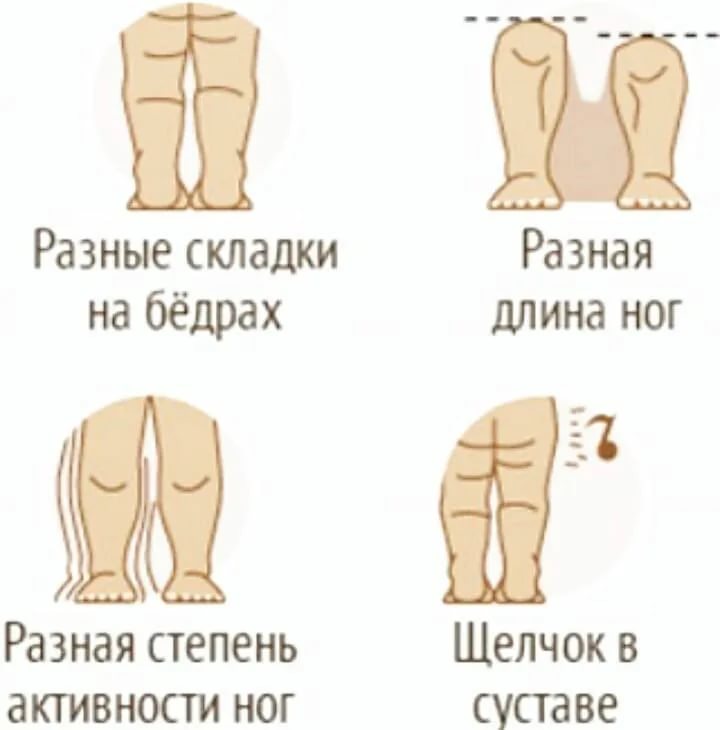
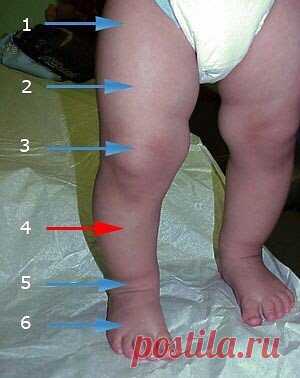
Родители грудного ребенка в состоянии сами заподозрить наличие у него дисплазии ТБС. Типичные признаки:
- укорочение бедра;
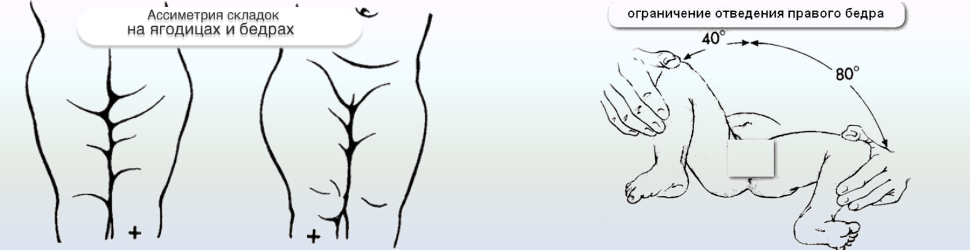
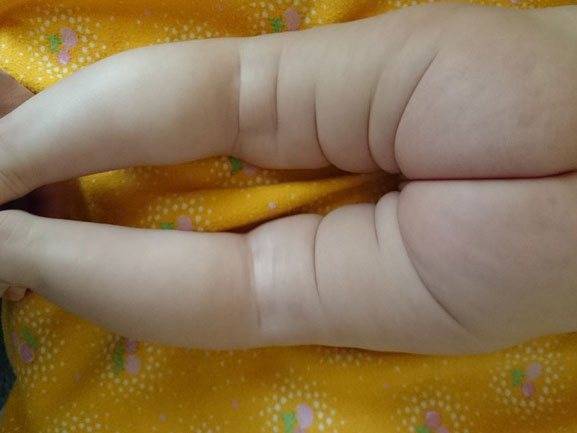
- ограничения в отведении бедра (в положении на спине ножки ребенка, согнутые в коленных и тазобедренных суставах, разводят в стороны, если между ними образуется угол менее 160° — вероятность дисплазии очень высокая);
- симптом «щелчка» (по-научному, называется симптом Маркса-Ортолани) — при медленном разведении согнутых ног может раздаться щелчок на стороне поражения. При этом пораженная ножка немного дергается.
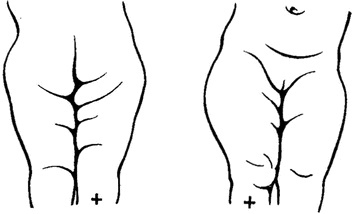
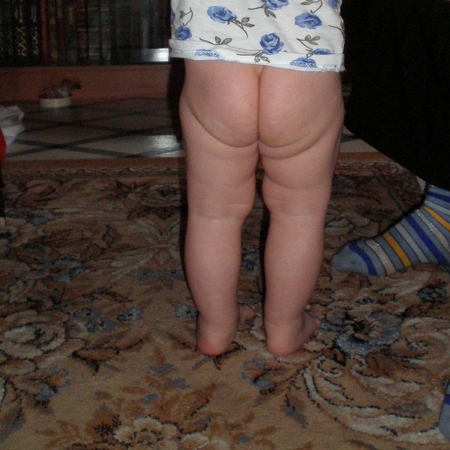
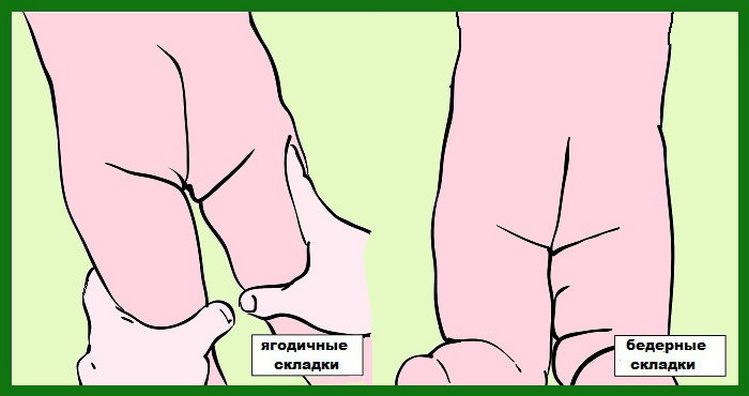
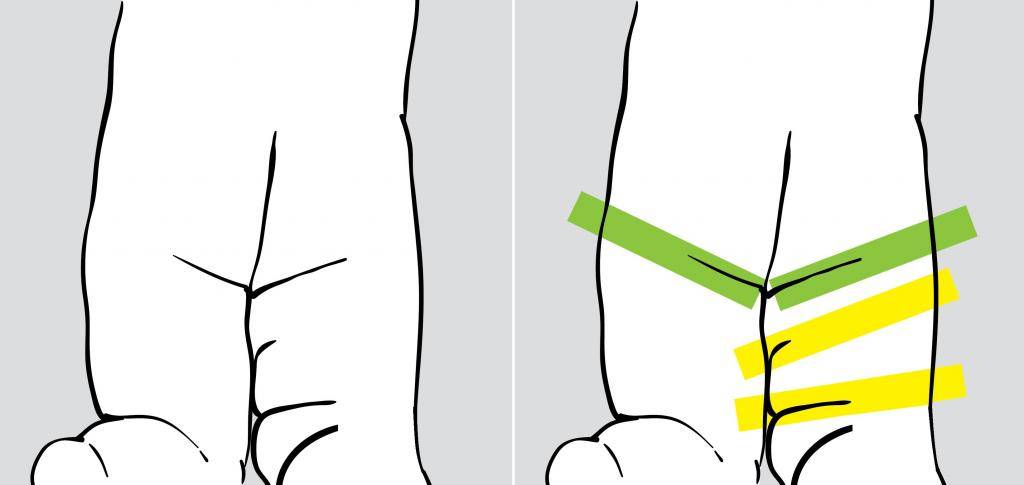
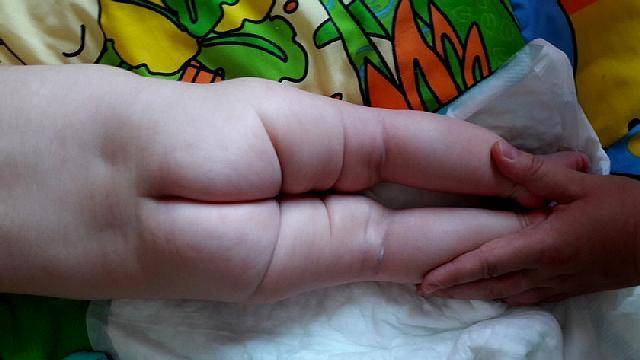
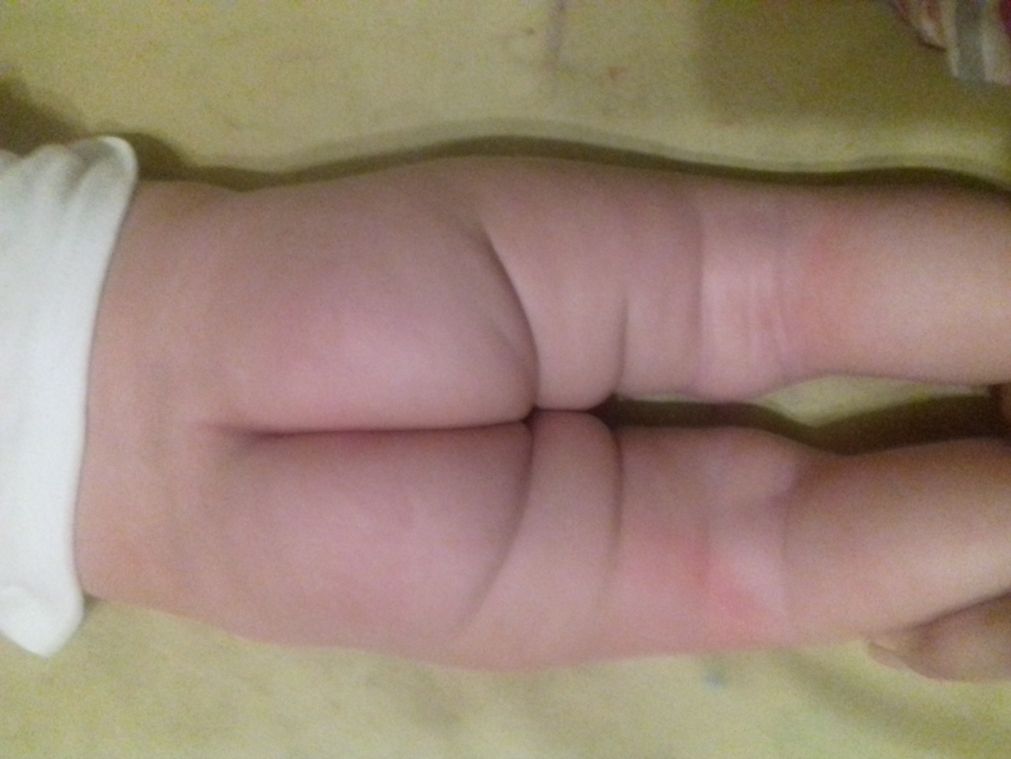
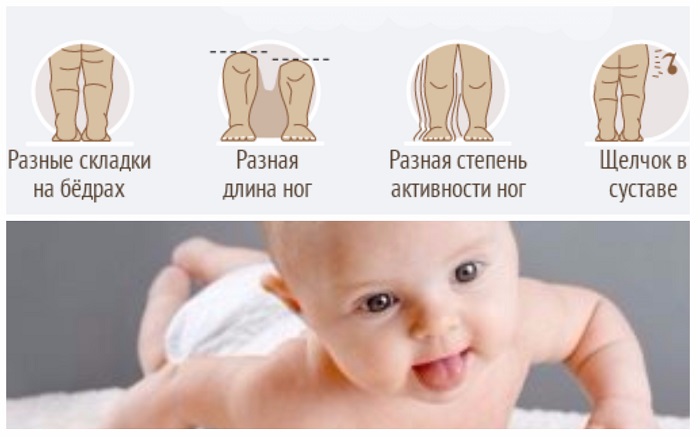
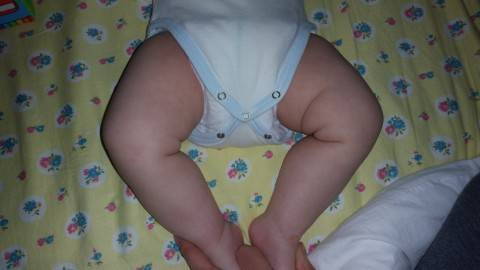
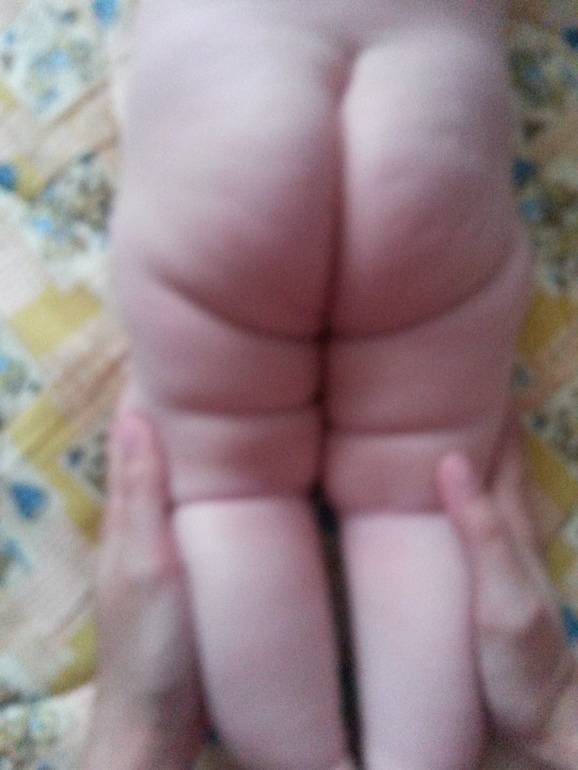
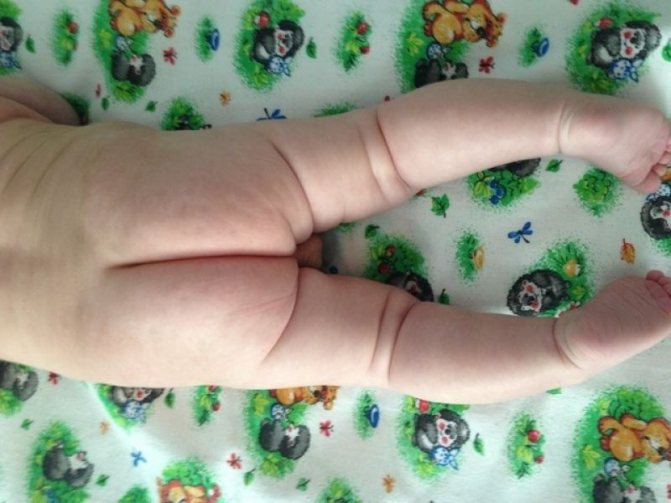
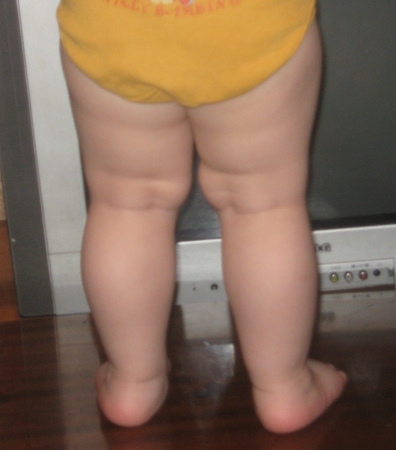
- асимметрия кожных паховых, ягодичных и подколенных складок — наиболее сильно асимметрия выражена у детей старше 2 месяцев.
Асимметрия кожных складок может отсутствовать при двустороннем поражении.
Причины, приводящие к возникновению кривошеи у младенцев
Патология может быть врожденной и приобретенной. Признаки врожденной кривошеи проявляются в родильном отделении либо на первом месяце жизни. Приобретенная форма развивается постепенно, спустя некоторое время с того момента, как начал воздействовать повреждающий фактор.
Различают следующие виды врожденной формы кривошеи:
- миогенная — связана с пороком развития мышц шей (гипер- или гипоплазией кивательной и трапециевидной мышц);
- остеогенная — возникает при аномалиях шейных позвонков (их несращения или появления дополнительного клиновидного позвонка);
- дермодесмогенная — обусловлена наличием врожденных кожных складок на шее.
Факт! Наиболее частой причиной врожденной кривошеи является врожденная гипоплазия кивательной мышцы (миогенная форма).
Среди причин, приводящих к развитию врожденной формы, выделяют:
- беременность, осложненную токсикозом, маловодием;
- особенности внутриутробного развития (многоплодие, ягодичное предлежание, патологические процессы, которые приводят к поражению кивательной мышцы плода);
- трудные роды, сопровождающиеся стимулированием родовой деятельности, использованием акушерских щипцов;
- кесарево сечение;
- повреждение в процессе родов мышц шеи.
Приобретенную кривошею классифицируют следующим образом:
- миогенная — связана с воспалением мышечной ткани (миозитом), спазмом трапециевидной и кивательной мышц, саркомой шейных мышц;
- остеогенная — возникает вследствие травмирования шейного отдела позвоночного столба, ротационного подвывиха I шейного позвонка, туберкулеза костей;
- нейрогенная — обусловлена параличом шейных мышц при болезнях нервной системы (опухолевые процессы, ДЦП);
- дермодесмогенная — возникает при наличии послеожоговых и посттравматических рубцов в шейной области, воспаления шейных лимфатических узлов;
- отогенная — связана с воспалением среднего уха и ухудшением слуха;
- рефлекторная — возникает при паротите;
- артрогенная — развивается как результат поражения суставов позвонков шейного отдела;
- кривошея, проявляющаяся вследствие патологии зрительного анализатора (астигматизм).
Какое обследование назначает кардиолог
При выявлении отклонений в ЭКГ ребенка, кардиолог назначит такие обследования, как:
- Эхокардиография;
- Рентгенография грудной клетки
- Холтеровское мониторирование;
- Велоэргометрия;
- ЭФИ.
При помощи электрокардиографа можно зафиксировать тахикардию. Возникновение этой патологии может быть связано с такими болезнями, как:
- эндокринные заболевания;
- низкий уровень сахара;
- побочные действия некоторых препаратов;
- нейротоксикоз и др.
В некоторых случаях на ЭКГ могут отображаться отклонения от нормы, которые являются несущественными и не свидетельствуют о наличии каких-либо заболеваний.
Например, если врач заметит какие-либо изменения в сердце ребенка до года, паниковать не стоит. В этом возрасте у детей еще не полностью сформирована сердечно-сосудистая система, поэтому малыш может легко изменить свое самочувствие.
Методы лечения
После подтверждения диагноза ребенок будет находиться под контролем врача. Периодически он будет оценивать динамику на фоне лечения, а если потребуется – внесет коррективы в курс терапии.
К слову сказать, при дисплазии суставов у ребенка лечение не требует стационарных условий. Специалист расписывает маме рекомендации, которые она должна выполнять ежедневно. В этот комплекс входит:
- Свободное пеленание.
- Использование слинга.
- Специальный массаж.
- Лечебная физкультура.
ЛФК и массаж проводятся постоянно, то есть на всех этапах лечения. Эти мероприятия направлены на достижение следующих целей:
- укрепление мышечного тонуса;
- повышение двигательной активности;
- снижение напряжения;
- стимулирование физического развития.
Помимо перечисленных консервативных способов при дисплазии используются специальные ортопедические средства – шины. Жесткие конструкции обеспечивают разведение ножек. Но до 3 месяцев такие изделия не назначаются. Вместо подобных средств рекомендуется широкое пеленание, при котором нужное положение конечностей фиксируется за счет свернутой пеленки между ножек. С этой цель можно использовать большие плотные подгузники.
Важный момент: вспомогательные средства фиксации подбираются индивидуально с учетом тяжести патологии и возраста малыша.
Диагностика болезни
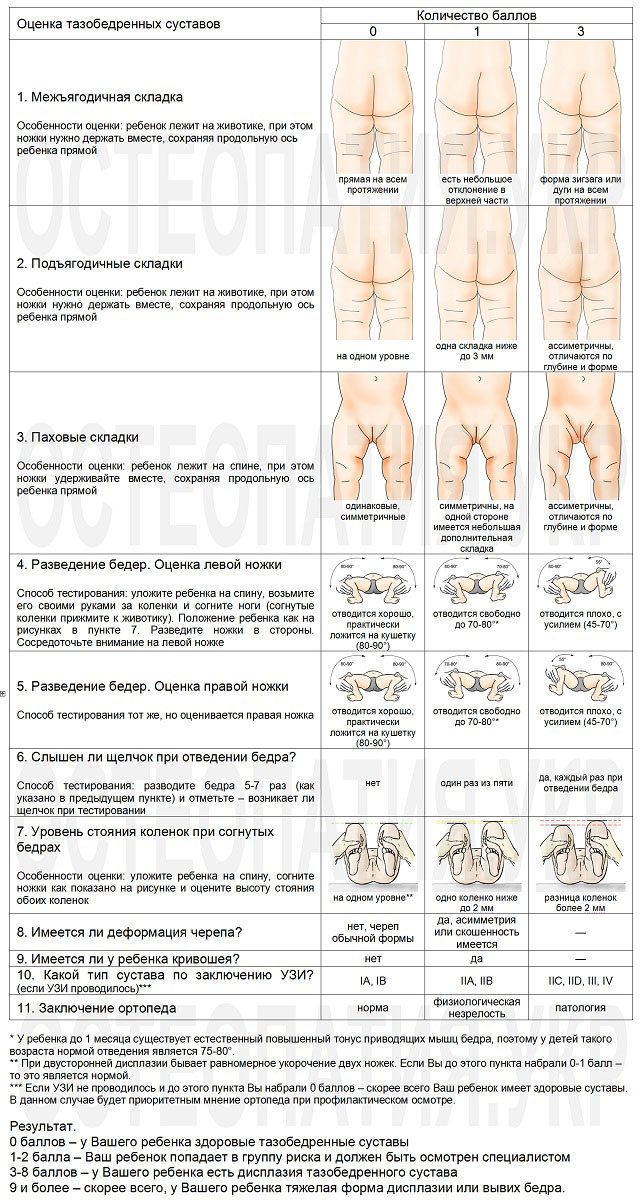
Врач может заподозрить недоразвитие тазобедренного сустава у ребенка сразу при его первом в жизни внешнем осмотре. Обследование проводится после кормления, когда новорожденный спокоен и расслаблен. Первичный диагноз выставляется при обнаружении одного или нескольких специфических признаков дисплазии, например, ограничения отведения бедра.
Для его подтверждения назначаются инструментальные исследования, обычно ультрасонография (УЗИ ТБС). Используется в диагностике и рентгенография, но только у детей старшего возраста. Дело в том, что до 3 месяцев в тазобедренном суставе еще много хрящевых тканей, которые не просматриваются на рентгенографических изображениях.
Особенности ухода за новорождёнными с дисплазией
При правильном подходе к лечению и уходу дисплазия у новорождённых преодолима. Если у вашего малыша есть нарушения в развитии тазобедренных суставов, то ему нужен ежедневный уход и постоянное соблюдение особых правил при переноске, кормлении, укладывании спать.
- Тазобедренная дисплазия у новорожденных исключает вертикальные нагрузки на ножки.
- Если ребёнок находится в положении лёжа, то его стопы должны немного свисать, таким способом лучше снимается напряжение с мышц бедра.
- Перевозка автомобилем в специальном детском кресле, не мешающем широкому разведению ножек.
- Правильное положение во время переноски на руках: держим малыша перед собой за спинку, при этом его ножки должны крепко обхватывать вас сзади.
- Следить, чтобы при кормлении и усаживании, бёдра были разведены по мере возможности.
Тазобедренный сустав — важный опорный элемент скелета человека. Он постоянно подвергается большим нагрузкам при переносе тяжестей, беге, длительной ходьбе. Следить за правильным полноценным развитием этого сустава нужно с младенческого возраста, иначе во взрослой жизни заболевание всё равно даст о себе знать, но вылечить его будет гораздо сложнее, чем дисплазию у новорождённых.
Признаки патологии
Врожденное недоразвитие ТБС может быть установлено в роддоме детским ортопедом по его характерным признакам. Он обязательно осматривает ребенка также в возрасте одного, трех, шести и двенадцати месяцев
Особое внимание уделяется детям без каких-либо симптомов дисплазии, но входящих в группу риска. К ним относятся новорожденные с большим весом или те, которые находились перед родами в ягодичном прилежании
У детей старше одного года на недоразвитие ТБС указывают нарушение походки (хромота), слабость ягодичных мышц (симптом Дюшена-Тренделенбурга), а также более высокая локализация большого вертела.
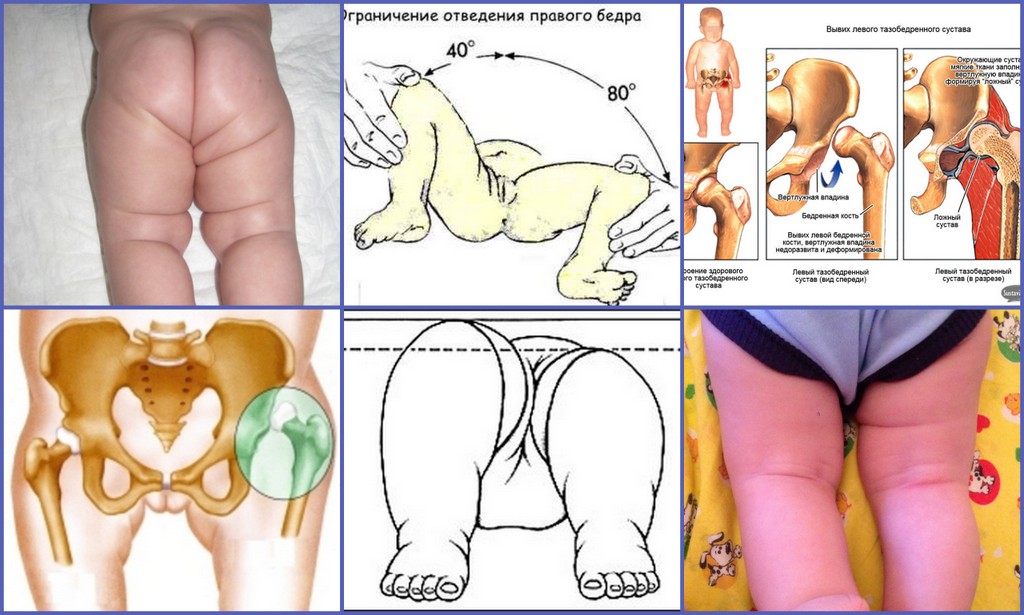
Симптом соскальзывания
Симптом соскальзывания (симптом «щелчка», симптом Маркса-Ортолани) выявляется только у детей в возрасте до 2-3 месяцев в положении лежа на спине. При равномерном и постепенном отведении врачом бедра ребенка в сторону ощущается специфический толчок. Его появление указывает на вправление головки бедренной кости в суставную впадину, устранение состояния вывиха.
Ограничение отведения
Такой признак дисплазии выявляется у детей до года в положении лежа на спине
Врач сгибает ноги ребенка, а затем осторожно разводит их в сторону. При правильно сформировавшемся тазобедренном суставе угол отведения бедра равен 80–90°
Этот симптом не всегда информативен. У здоровых детей ограничение отведения может быть спровоцировано физиологичным повышением мышечного тонуса.
Укорочение ножки
Этот диагностический признак позволяет выявить самую тяжелую форму ТБС — врожденный вывих. Для этого ребенок укладывается на спину, а врач сгибает его ножки, прижимая к животу. Если дисплазией поражено одно тазобедренное сочленение, то коленные суставы не будут расположены симметрично из-за укорочения бедра.
Симметричность складок
При выраженной дисплазии паховые, подколенные, ягодичные кожные складки у ребенка старше 3 месяцев расположены асимметрично. Они также отличаются друг от друга глубиной и формой. Но такой симптом информативен только при одностороннем поражении. Если недоразвиты сразу два тазобедренных сустава, то складки вполне могут располагаться симметрично. К тому же, такой диагностический признак часто отсутствует у детей с дисплазией и может быть выявлен у здорового ребенка.
Неврозы
Это обширная группа заболеваний, проявляющаяся, прежде всего, в психоэмоциональных нарушениях, а также в сбоях работы вегетативной нервной системы. Они не вызывают патологических нарушений нервной ткани, но значительно отражаются на психике человека.
Существует несколько видов расстройств, при которых симптомы видны «налицо».
Мышечный невроз проявляется напряжением мышц, их спазмом и судорожным подергиванием. Невроз мышц лица дает о себе знать такими проявлениями:
- нервный тик;
- напряжение губ, их сжатие;
- судорожное сведение, лицо как будто повело;
- покалывание, чувство жжения;
- боль в мышцах;
- напряжение шейных мышц проявляется чувством нехватки воздуха, комом в горле.
Когда мы попадаем в стрессовую ситуацию, в нашем организме вырабатываются гормоны стресса. Они, помимо многих других реакций, вызывают мышечное напряжение. Теперь представьте, если мы подвергаемся хроническому стрессовому воздействию, что происходит с нашими мышцами, а конкретно – с мышцами лица. Находясь систематически в гипертонусе, они перенапрягаются. Из-за чего и возникают их нервные подергивания, спазмы, судороги.
Другой тип невроза – кожный. При нем возникают парестезии в коже лица следующего плана:
- сильный зуд, жжение в лицевой и волосистой части головы без четкой локализации;
- ощущение, будто до лица чем-то дотрагиваются. И это жутко раздражает;
- появление красных пятен на лицевой части и шее. Возможна сыпь.
Причинами возникновения подобных явлений становятся нервное и умственное перенапряжение, хронические стрессы, нарушения сна, а также сбои в гормональной регуляции.
При неврозах, связанных с нарушением работы вегетативной нервной системы, также могут иметь место различные проявления. Происходят сбои в работе сосудистой сети, развивается сосудистое невротическое расстройство.
Сосудистый невроз лица проявляется его шелушением и сухостью, чувством стянутости кожи. Она становится бледной, иногда цианотичной, обостряется ее чувствительность. Помимо этого, появляется чихание, закладывает нос, глаза краснеют и слезятся, кожные покровы зудят и чешутся. Это говорит о развитии вегето-аллергических реакций.
Лечение и реабилитационный период
Имейте в виду! Медикаментозным путем такое образование устранить невозможно – требуется оперативное вмешательство, которое проходит по следующему алгоритму:
- Складка в области века иссекается по направлению к линии роста ресниц.
- Для уменьшения размеров образования часть его жировой прослойки удаляется.
- Формируется новая складка, что позволяет специалисту скорректировать ее размер и форму глаза.
- При необходимости производится подтяжка мышц век, после чего на разрезы накладываются швы.
Обычно после такой операции реабилитационный период у детей очень короткий: от нескольких дней до недели, и в течение этого дня разрезы заживают, не оставляя рубцов.

В редких случаях возможны такие осложнения, как нагноения или развитие воспалительных процессов – избежать их помогут увлажняющие и антисептические глазные капли, которые необходимо использовать по профилактической схеме (1-2 раза в день, прекращая их применение при исчезновении неприятных симптомов).
Что это такое?
На сегодняшний день дисплазия тазобедренного сустава считается наиболее распространенной патологией опорно-двигательного аппарата у новорожденных и грудничков. «Дисплазия» в переводе означает «неправильный рост», в данном случае одного или обоих тазобедренных суставов.
Развитие заболевание связано с нарушением формирования во внутриутробном периоде основных структур сустава:
- связочного аппарата;
- костных структур и хрящей;
- мышц;
- изменение иннервации сустава.
Чаще всего дисплазия тазобедренного сустава у новорожденных и лечение этой патологии связано с изменением расположения головки бедренной кости в отношении костного тазового кольца. Поэтому в медицине это заболевание называют врожденный вывих бедра.
У ребенка формируется изменения при ходьбе: «утиная» походка, значительные укорочения конечности, компенсаторные искривления позвоночника. Исправить эти нарушения можно только путем оперативного вмешательства. При выраженных изменениях в суставе малыш на всю жизнь может остаться инвалидом.
Липомоделирование – для тех, кто за одну процедуру хочет избавиться от жира на спине и сформировать красивую фигуру
Липомоделирование тела не имеет ничего общего с липосакцией 5-летней давности. Процедура не только позволяет удалить жир с шеи, плеч, живота, рук, убрать складки со спины и «бочка». В ходе процедуры хирург вытачивает красивое, стройное, привлекательное тело без каких-либо следов вмешательства.
Липомоделирование талии. Выполнил хирург: Васильев Максим.
Лазерное липомоделирование фигуры не оставляет после себя неровностей, эффекта «стиральной доски» и складок кожи. Хирург: Васильев Максим.
3D-липомиоскульптурирование живота. Хирург: Васильев Максим.
Липомоделирование талии. Хирург: Васильев Максим.