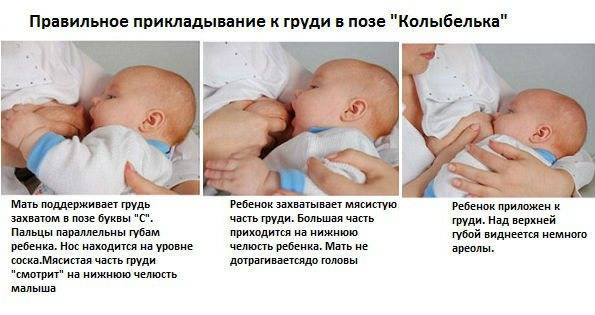
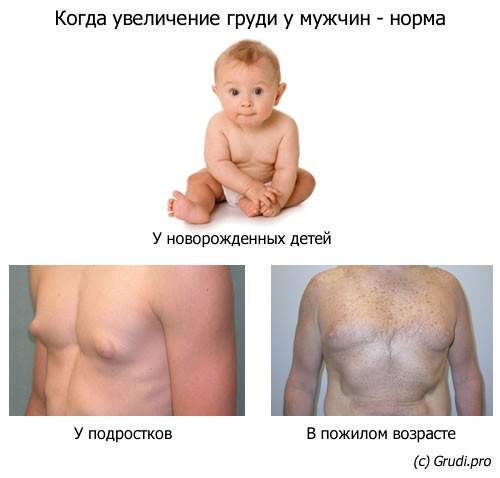
Виды гинекомастии
В зависимости от возраста пациента выделяют следующие виды заболевания:
1. Гинекомастия новорожденных. Почти все дети рождаются с увеличенными молочными железами. Это связано с тем, что в организме плода содержится много женских половых гормонов, доставшихся ему от матери. К концу первого месяца жизни количество гормонов в большинстве случаев приходит в норму и грудь уменьшается.
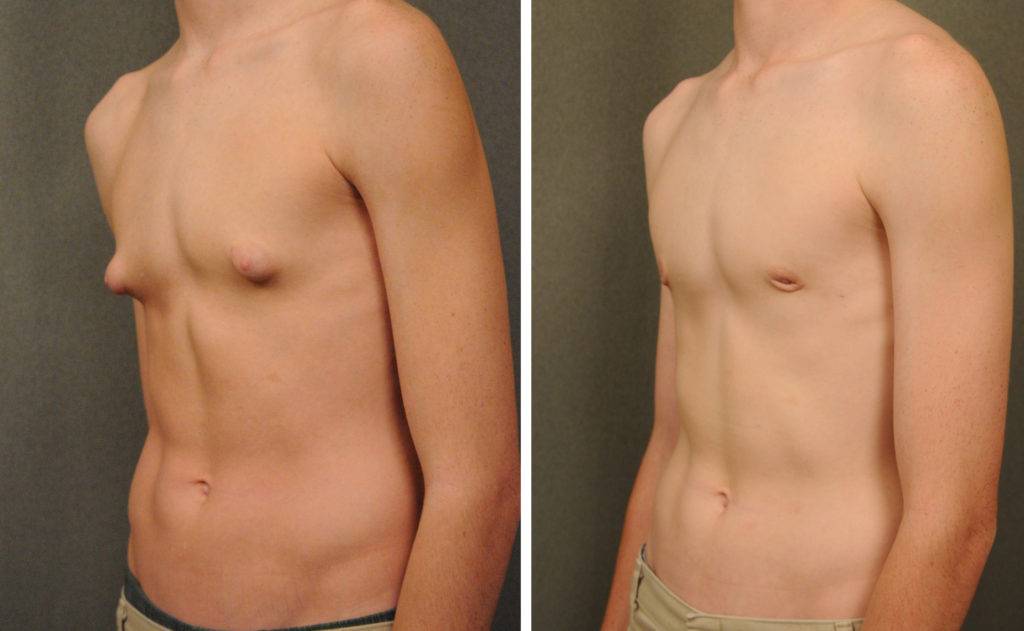
2. Гинекомастия подростков. Данный вид заболевания встречается примерно у половины мальчиков в возрасте 13-15 лет. Гинекомастия возникает в результате мощной гормональной перестройки организма.
3. Гинекомастия пожилых людей. Развивается у мужчин в возрасте 50-80 лет вследствие снижения синтеза тестостерона, что приводит к нарушению баланса эстрогенов.
Чем отличается физиологическая мастопатия от мастита у новорожденных?
Что же происходит с грудными железами ребенка после его рождения? Эндокринная система активизируется, поэтому организм малыша все меньше нуждается в материнских гормонах.
Гипофиз маленького организма начинает вырабатывать эстрогены, в результате чего возникает выброс пролактина: это становится причиной нагрубания молочных желез у ребенка, из которых может выделяться молочнообразная жидкость.
В течение недели после рождения у ребенка возникает состояние, которое называется гормональным кризом. Природа устроена так, что именно гормональный криз заставляет организм адаптироваться к миру: пройдя через него, ребенок получает определенную защиту от проблем с иммунной и неврологической системой.
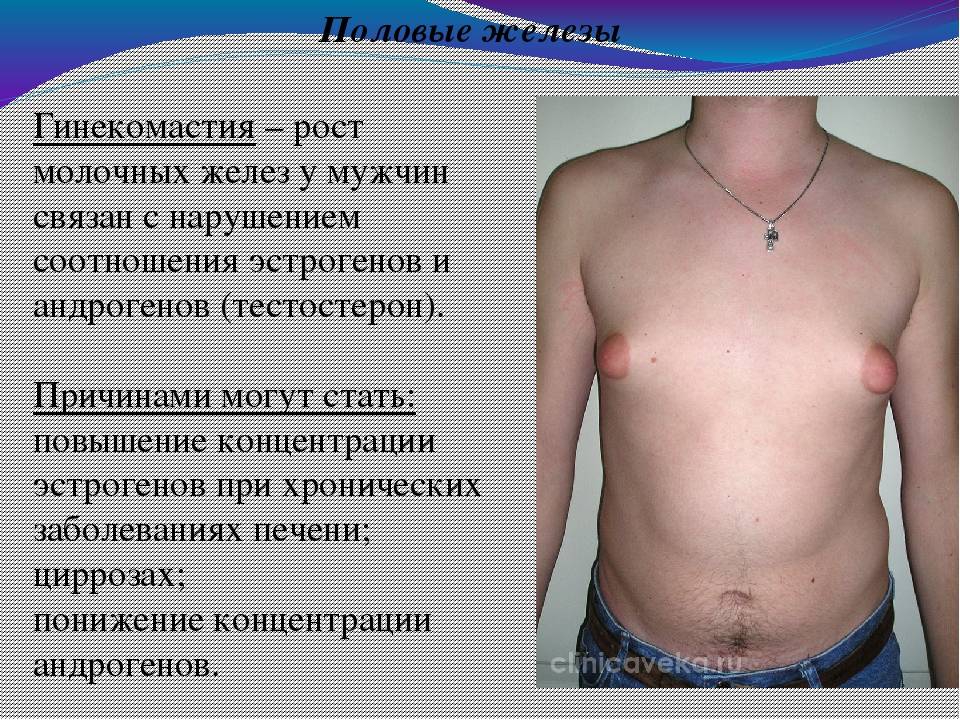
Гинекомастия и генетические патологии
Генетические аномалии нередко лежат в основе развития гинекомастии. Чаще всего избыточный рост тканей молочных желез диагностируют у мужчин с синдромом Клайнфельтера, при котором выявляется лишняя X-хромосома в клетках. У таких мужчин повышается чувствительность к эстрогенам. При этом заболевании возникает гиперпролактинемия, которая также усиливает проявления гинекомастии.
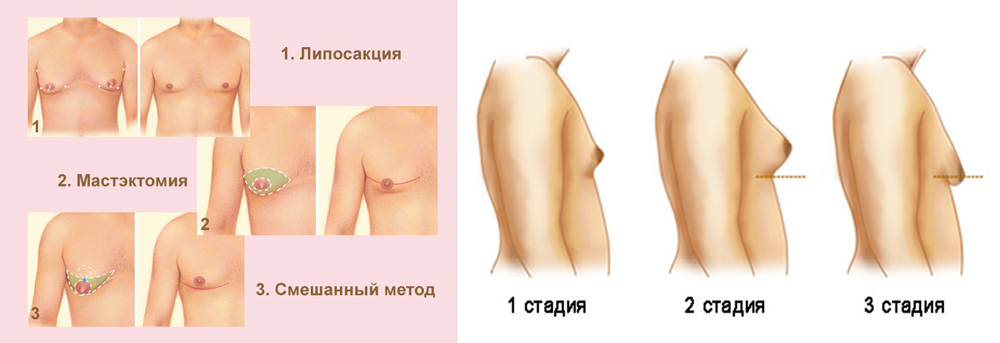
При синдроме Клайнфельтера половое созревание может наступать вовремя, но пубертатный период часто запаздывает. У пациентов наблюдается преимущественно высокий рост и нарушения телосложения, при котором нижняя часть туловища значительно больше, чем верхняя. Размер яичек уменьшен. При хромосомных аномалиях лечение гинекомастии преимущественно хирургическое. Узловая форма болезни требует постоянного врачебного контроля и проведения биопсии после оперативного вмешательства или на этапе диагностики.
Синдром Рейфенштейна протекает с повышенным синтезом эстрогенов и развитием гинекомастии. Симптомы болезни появляются, как правило, во время подросткового периода, когда происходит гормональная перестройка организма. При этом специалисты выявляют признаки недоразвития половых органов. Такие пациенты требуют проведения заместительной гормональной терапии с индивидуальным подбором дозировки средств.
Истинный гермафродитизм также протекает с симптомами гинекомастии. О своей проблеме пациент обычно узнает в начале пубертатного периода, когда начинается активный рост молочных желез и появляются другие признаки формирования фигуры по женскому типу.
Признаки гинекомастии
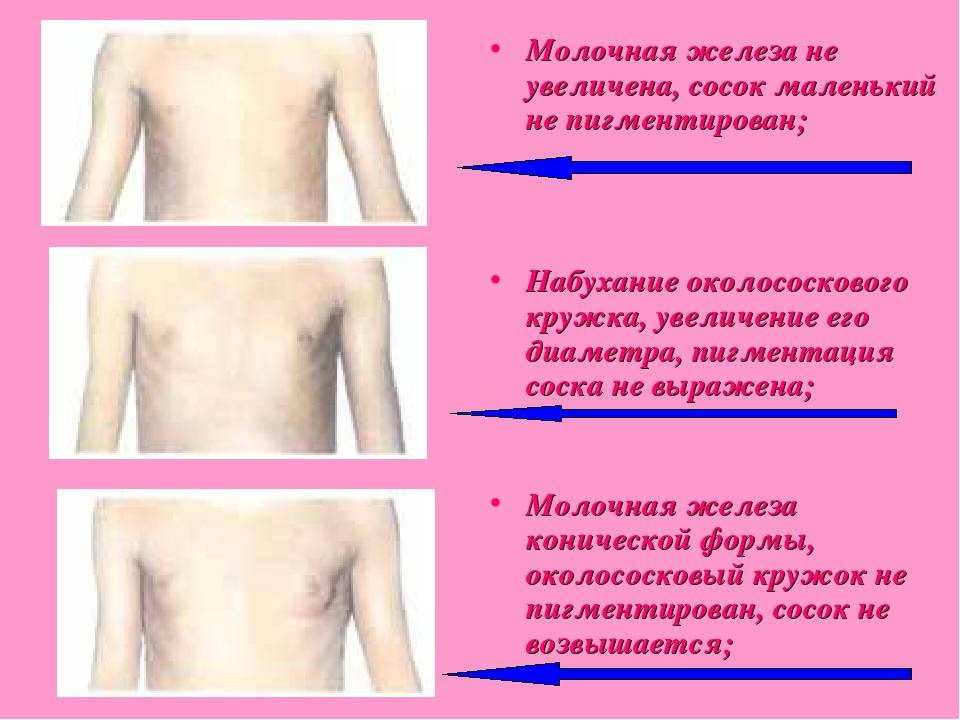
При гинекомастии грудные железы у мужчин увеличиваются в диаметре до 10-15 см, а масса их достигает 150 г. Наряду с общей гипертрофией железы увеличивается и сосок, ареола которого приобретает резкую пигментацию, а диаметр расширяется до нескольких сантиметров. В ряде случаев больные предъявляют жалобы на выделения из соска и их повышенную чувствительность, доставляющую чувство дискомфорта при ношении одежды.
Если гинекомастия развивается вследствие нарушения гормонального равновесия из-за гормонально активных опухолей, то отмечается стремительный рост грудных желез, сопровождающийся чувством давления и распирания, а также болезненными ощущениями. В случаях, когда развитие гинекомастии у мужчин вызвано увеличением секреции пролактина в гипофизе, у таких больных в качестве сопутствующей патологии отмечается импотенция, снижение числа подвижных сперматозоидов в сперме и симптоматика поражения центральной нервной системы.
Правила питания
Главными причинами появления заболевания являются ожирение, нарушение питания, употребление алкоголя. Первым делом, чтобы избавиться от патологии, да и в профилактических целях, следует наладить режим питания и изменить пищевые привычки.
Питание мужчины должно быть полноценным:
нужно употреблять все необходимые витамины и микроэлементы.
также нужно снизить потребление быстрых углеводов, жиров.
крайне важно употреблять больше белков.
больше есть овощей, фруктов и злаков.
нужно отказаться от потребления сладкого и мучного.
включить в питание рыбий жир и омега 3, 6.
употреблять продукты с большим количеством цинка — сухофрукты, орехи, йогурты, морскую рыбу.
При комплексном подходе следует подключить лечение травами. Желательно по два раза в день выпивать настои и отвары из:
- золотого корня;
- подорожника;
- листьев малины;
- каркаде;
- хмеля;
- красного клевера;
- шалфея.
Эти травы способны стабилизировать гормональный фон и снизить лишнее количество женских гормонов.
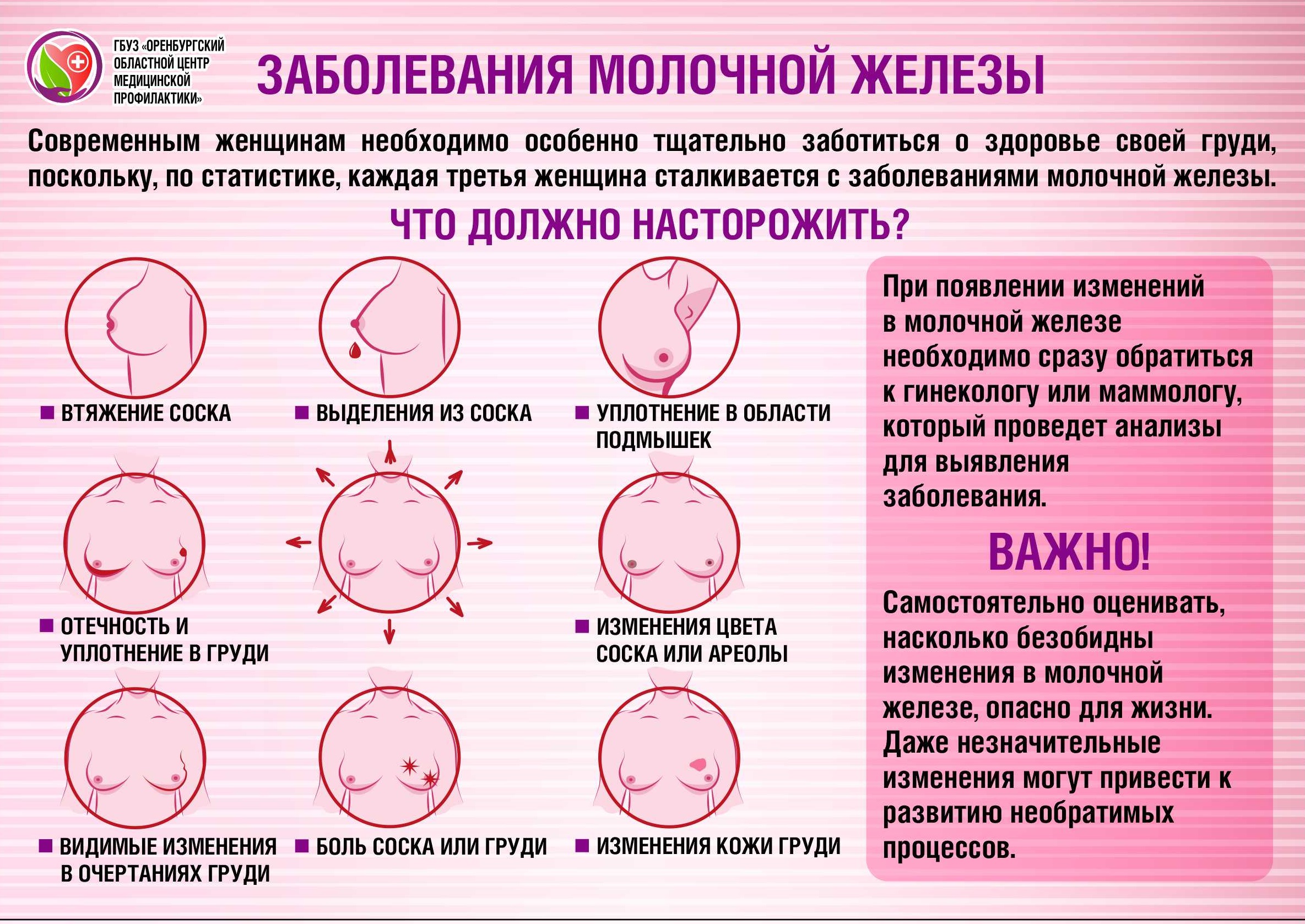
Диагностика мастита
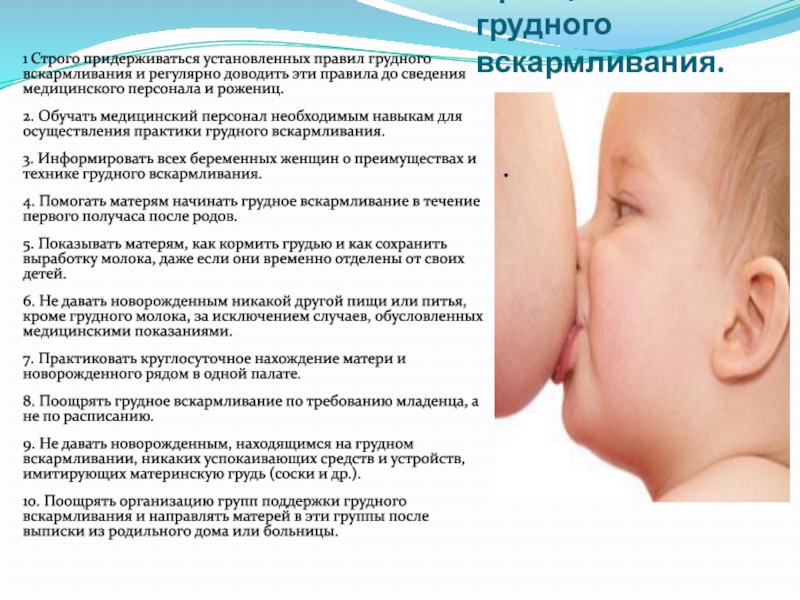
При возникновении симптомов застоя молока или мастита необходимо как можно скорее обратится к врачу. Это может быть врач-акушер-гинеколог в женской консультации, поликлинике или платной клинике. Кроме того, помощь при развитии лактостаза и мастита могут оказать в родильном доме, где вы рожали. Если нет возможности попасть к гинекологу, обратитесь к хирургу. Диагностика и лечение мастита тоже входит в его компетенцию.
Основа диагностики мастита — осмотр молочной железы. Прощупывание ее может быть болезненным, но это необходимо врачу для определения стадии процесса и дальнейшей тактики лечения. При лактостазе, в ходе осмотра врач может «расцедить» грудь, что сразу же принесет облегчение.
Уплотнения у новорожденных детей
После рождения в организме малыша начинаются сложные адаптационные процессы. Ребенок приспосабливается жить самостоятельно и отдельно от материнского организма. Практически все органы и системы органов находятся в незрелом состоянии, и поэтому детский организм функционирует совершенно иначе, чем организм взрослого человека.
Для всех стадий развития ребенка характерны свои «стандартные» отклонения и заболевания. Это не зависит от пола ребёнка, тем не менее, при выявлении подобных отклонений лучше обратиться за помощью к врачу. Могут наблюдаться различные аномалии в грудной железе, к примеру, уплотнения на груди у ребенка. В разные возрастные периоды образование уплотнений происходит по различным причинам.
Из-за чего возникают уплотнения в груди у грудничка
 Уплотнение в молочной железе у недавно родившихся малышей, как у девочки, так и у мальчика, может появиться на пятый день с момента рождения. Обычно это связано с накоплением женских гормонов, поступивших к малышу из организма матери. Этот симптом не служит поводом для беспокойства и чаще всего проходит после первого месяца жизни ребенка.
Уплотнение в молочной железе у недавно родившихся малышей, как у девочки, так и у мальчика, может появиться на пятый день с момента рождения. Обычно это связано с накоплением женских гормонов, поступивших к малышу из организма матери. Этот симптом не служит поводом для беспокойства и чаще всего проходит после первого месяца жизни ребенка.
У новорожденного, родившегося с большим весом, припухлости и уплотнения наблюдаются довольно часто. Из желез бывают выделения. Эти симптомы чаще всего также проходят самостоятельно.
Родители нередко обращают внимание, что появилось образование через четыре дня с момента рождения малыша, а к десятому дню оно увеличивается. Такие припухлости могут быть очень маленькие, примерно с горошину, а также иногда достигают величины со сливу
С разрешения педиатра можно прикладывать проглаженную теплую ткань или пеленку на место, где появилось уплотнение. Такая процедура будет служить в качестве защитного и согревающего средства.
Важно не допускать надавливания на область сосков во избежание занесения инфекции. Это может привести к гнойному воспалению молочных желез – маститу
При наличии плотного участка в груди больше месяца, его неравномерности и доставлении неудобства малышу, следует сообщить об этом педиатру. Врач должен выяснить причину, направив на консультацию к эндокринологу и хирургу.
Профилактические меры
Профилактика инфицирования осуществляется весьма простыми способами:
купание малыша в кипяченой воде;
регулярная смена постельного белья и одежды;
избегание контакта ребенка с людьми, больными ОРЗ или с поражениями на коже;
соблюдение личной гигиены;
защита ребенка от различных травм, что особенно важно во время полового криза.

Родителям следует иметь в виду:
При наличии полового криза новорожденного следует оберегать от повреждений, особенно уделять внимание области груди. Туго пеленать в это время не стоит (рекомендуем прочитать: как правильно пеленать малыша зимой и летом?).
Не лечите то, что должно пройти само
Неправильными действиями можно не только замедлить процесс выздоровления, но и ухудшить общее самочувствие.
Когда у мальчика или девочки имеется избыточный вес, мама может подумать, что груди увеличены, но это связано не с набуханием молочных желез, а с излишним накапливанием жира в верхней части тела. Деткам более старшего возраста свойственно увеличение молочных желез. Это может быть последствием полового созревания, которое может быть как преждевременным, так и нормальным.
ИНТЕРЕСНО: можно ли кормящей матери делать УЗИ молочных желез при грудном вскармливании?
Следует помнить о том, что неправильная гигиена младенца при имеющейся физиологической мастопатии способна привести к развитию мастита. Откажитесь от самостоятельного лечения и доверьте это дело профессионалам. Соблюдение гигиенических правил, внимательное отношение к малышу и отсутствие боязни перед врачами – все это верные спутники быстрого выздоровления.
Осложнения
Данное состояние в большинстве случаев не представляет угрозы для здоровья женщины и не дает негативных последствий, кроме возможного развития психологических комплексов и снижения качества жизни.
К возможным осложнениям относят:
1. Нарушение лактации. Может возникать из-за маленького размера груди у женщин. Создает проблемы с грудным вскармливанием ребенка, которого приходится раньше срока переводить на искусственные смеси.
2. Проблемы в половой жизни. У женщин с маленькой грудью может нарушаться эрогенная чувствительность ареол и сосков.
3. Развитие психологических комплексов. Некоторые женщины страдают низкой самооценкой из-за нарушения развития груди или ее ассиметричной формы. К счастью, сегодня данная проблема легко решается при помощи купальников или бюстгальтеров с push-up эффектом, которые визуально увеличивают грудь и делают ее более привлекательной.
Если гипоплазия молочных желез или асимметрия являются следствием ожогов, травм, операций многие женщины стесняются посещать пляжи, бани, бассейны, другие места, где нужно находиться в купальниках. У некоторых депрессия по поводу маленькой груди становится настолько сильной, что выйти из этого состояния они могут только при помощи психолога.
Постановка диагноза
Наличие ярко выраженных симптомов дает возможность врачу поставить точный диагноз. Понять, какой возбудитель стал причиной воспаления, можно, сдав посев выделений из груди. Обычно в случае мастита ребенка направляют для консультации к хирургу.
Для уверенности нередко назначается проведение УЗИ молочных желез. УЗИ позволяет диагностировать наличие кист, опухолей и врожденных патологий.
УЗИ детям назначается, если:
- груди у малыша набухли;
- имеется припухлость груди вне соска;
- наблюдается инфекционное воспаление, приносящее боль, грудь воспалилась и стала твердой;
- повышается температура тела;
- девичьи молочные железы развиваются раньше времени;
- мальчишеская грудь увеличивается и воспаляется.
Физиологическая мастопатия является безопасной для малыша, но при неправильном уходе и лечении может стать источником для начала воспаления, вызванного различными инфекционными возбудителями
Родителям важно не забывать про важный принцип «не навреди». Он особенно актуален для детей до годовалого возраста
Самолечение в данном случае может сыграть злую шутку, поэтому самое лучшее, что стоит сделать – проконсультироваться со специалистом. Это всегда проще, чем потом исправлять последствия неправильного лечения.
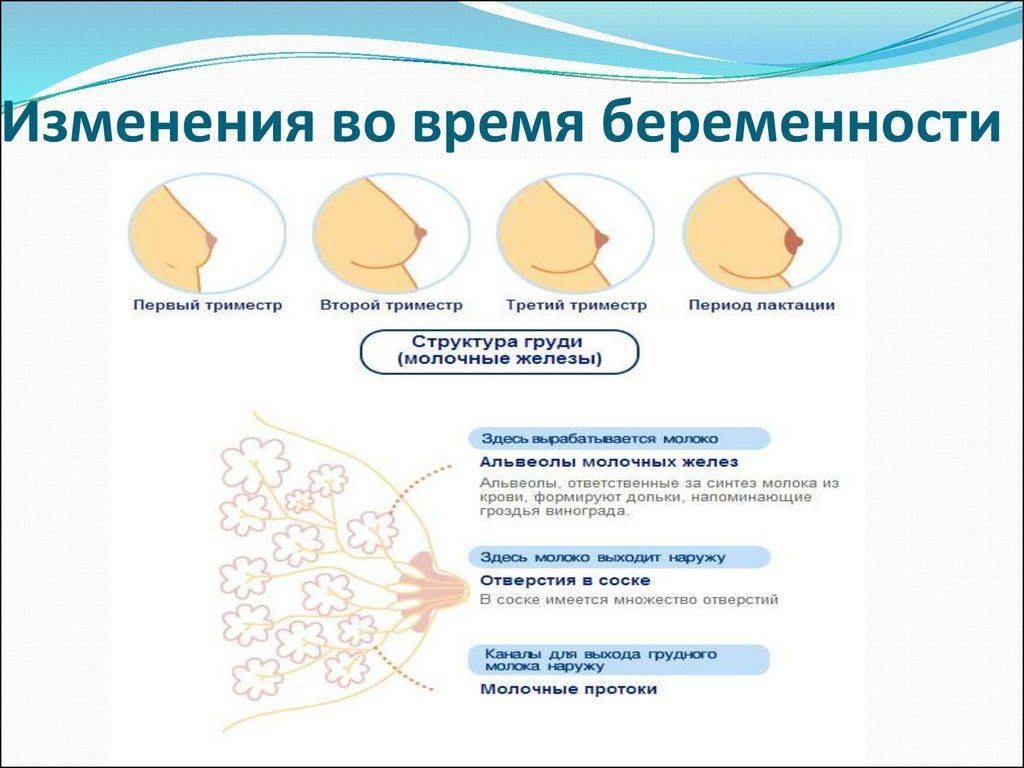
Причины изменений
Обусловлены изменения в молочных железах повышением объема жировой ткани, кровяным притоком к груди.
Главной причиной, почему происходят те или иные изменения, является повышение гормонального уровня в женском организме в ходе беременности.
Так, на грудь будущей мамы оказывает воздействие множество гормонов: их целый ряд, и каждый призван выполнять конкретную задачу. Например:
- Прогестерон – позитивно влияет на подготовку груди к будущей миссии. Он содействует росту данной части женского тела, благодаря его воздействию увеличиваются ареолы. Железы, в целом, готовятся к вскармливанию младенца, который вскоре появится на свет.
- Пролактин – в период лактации задействован в выработке молока.
И, наконец, окситоцин регулирует, как молоко подается в грудные протоки.
Таким образом, за счет эстрогенов наблюдается активное разрастание млечных путей, а усиленному росту железистой ткани способствует прогестерон.
Вышеозначенные гормоны и дают необходимые изменения женской груди, тем самым, подготавливая ее к важнейшей миссии – успешному кормлению малыша.
Что делать родителям?
Если других проблем со стороны здоровья карапуза нет, то в период физиологического состояния периода новорожденности малютка будет чувствовать себя хорошо. В это время родителям ни в коем случае нельзя выполнять следующие действия:
- Сдавливать припухшие участки.
- Ставить какие-либо компрессы.
- Пытаться выдавить жидкость их сосков одной или обоих молочных желез.
- Делать массаж в области молочных желез.
Необходимо позаботиться, чтобы одежда малютки была удобной и выполненной из натуральных материалов. Это поспособствует тому, что процесс гормональной перестройки пройдет для карапуза быстро и без особого дискомфорта.
Мнение эксперта
Ксения Дунаева
Эксперт по работе с пользователями и модератор комментариев. Высшее медицинское образование и наличие более 5 лет реальной практики.
Спросить у Ксении
Ни в коем случае нельзя забывать о том, что даже такое распространенное физиологическое состояние, как набухание груди, может перерасти в патологию. В большинстве случаев припухлость наблюдается в обоих молочных железах, но иногда уплотнение бывает и только в одной груди. Насторожиться следует в той ситуации, если такие симптомы появляются в более старшем возрасте и малышка жалуется на дискомфорт и болезненные ощущения. Это может быть признаком такого опасного заболевания, как мастит.
Причины уплотнений в груди у детей
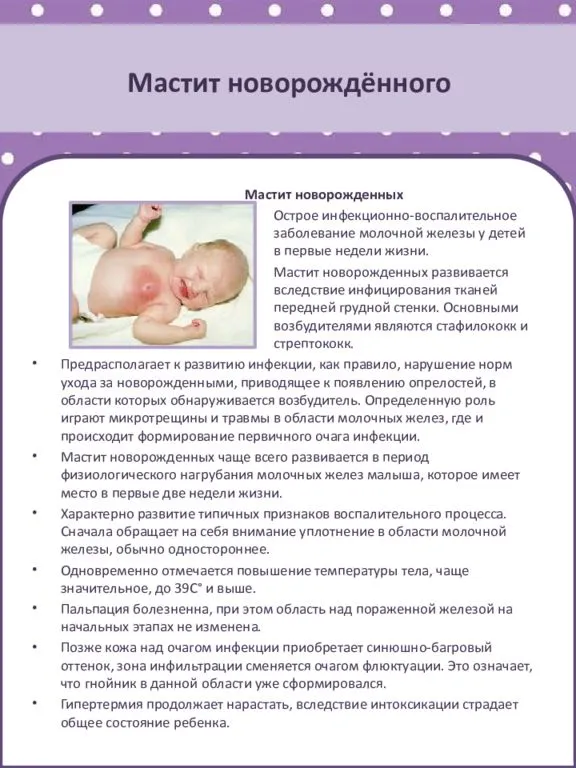
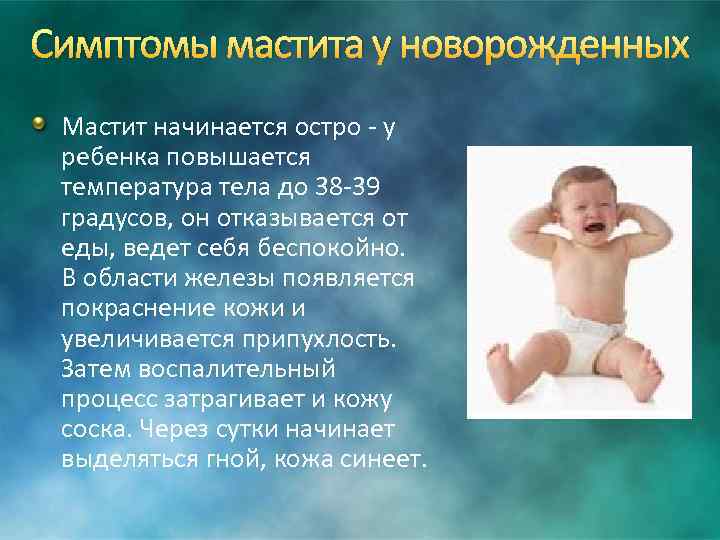
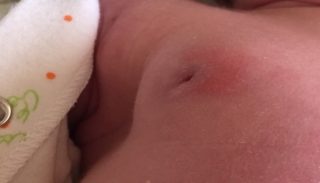 Мастит у новорожденного
Мастит у новорожденного
Уплотнение в груди у новорожденного ребенка независимо от пола может быть вариантом нормы. Оно связано с разрастанием железистой ткани, спровоцированным гормональной перестройкой организма после рождения. Во время внутриутробного развития на поздних сроках беременности в крови плода увеличивается уровень эстрогенов, пролактина, которые поступают от матери. Они воздействуют на рецепторы клеток молочных желез, приводя к появлению уплотнений после рождения. Оно может сохраняться в течение длительного периода времени, до года, особенно если грудничок находится на естественном вскармливании до 5 месяцев и более.
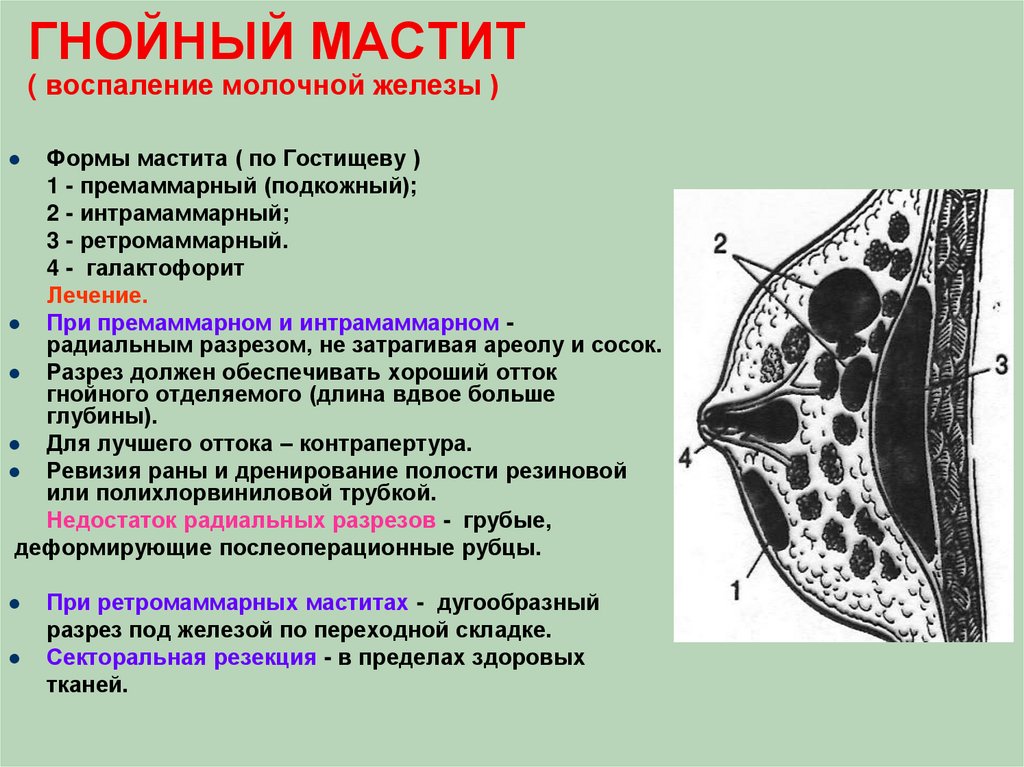
К патологической причине формирования уплотнения относится мастит. Воспалительный процесс в молочной железе развивается вследствие инфицирования, которое провоцирует недостаточная или неправильная гигиена ребенка. К возбудителям чаще всего относятся болезнетворные или условно-болезнетворные бактерии, включая стафилококки, стрептококки, кишечные палочки. Доброкачественная или злокачественная опухоль в груди новорожденного практически не регистрируется. Развитие онкологического процесса возможно в более старшем возрасте.
 Внутриутробные инфекции — один из провоцирующих факторов возникновения патологического состояния
Внутриутробные инфекции — один из провоцирующих факторов возникновения патологического состояния
Редко плотное образование в груди появляется на фоне различных пороков развития. Они обычно комбинируются с изменениями в сердце, сосудах, лицевом черепе. Развитие патологического состояния провоцирует воздействие негативных факторов окружающей среды на организм беременной женщины:
- внутриутробные инфекции;
- ионизирующее излучение;
- токсические соединения;
- некоторые медикаменты.
Гормональный сбой регистрируется в более старшем возрасте. При этом у девушки с уплотнением груди отмечается более раннее половое созревание, первые месячные возможны в возрасте до 10 лет. Это связано с преждевременным повышением уровня фолликулостимулирующего, лютеинизирующего гормона, эстрогенов, пролактина, прогестерона.
Диагностика
При наличии у женщины характерных жалоб выполняется ряд диагностических исследований:
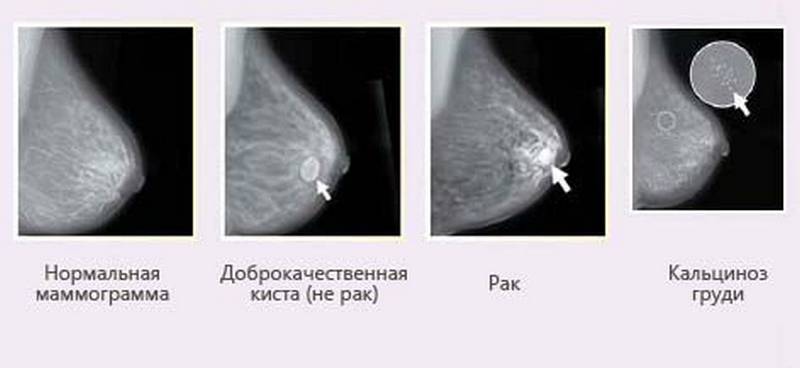
- Рентгенография груди. Маммография является скрининговым методом диагностики, который позволяет подтвердить наличие патологического очага в молочной железе. Дуктография — это рентгенконтрастное исследование, которое позволяет визуализировать систему протоков груди.
- Ультразвуковое исследование молочных желез. Помогает определить локализацию, форму и распространенность патологического уплотнения в тканях груди. Метод является безопасным и может выполняться беременным или кормящим женщинам.
- Биопсия груди. Гистологическое исследование уплотнения молочной железы помогает достоверно определить природу заболевания, отличить доброкачественную опухоль от злокачественной.
- Термография области груди — регистрация теплового излучения тканей. Метод основан на том, что активно делящиеся клетки злокачественных образований испускают больше энергии и выглядят на снимке более красными, чем окружающие здоровые ткани.
Для диагностики уплотнения и болевого синдрома в груди в обязательном плане проводится консультация онколога-маммолога. Могут привлекаться эндокринолог, гинеколог и другие специалисты.
Половой криз
После того как малыш покидает утробу матери, уровень эстрогена в его организме резко падает, что дает толчок для начала гормональной перестройки. Поэтому набухание детских молочных желез является следствием изменений гормонального фона.

Обычно уплотнение в груди появляется у 70 грудничков из 100. По статистике, увеличение области грудных мышц происходит у большинства девочек, а также у 50% мальчиков.
Половой криз чаще всего развивается у доношенных детей, а малыши, которые родились раньше срока, зачастую не подвержены этому явлению. Некоторые врачи говорят, что отсутствие такой симптоматики является скорее патологией, чем нормой. Поэтому этот процесс не требует лечения.
Симптоматика полового криза:
- увеличение грудной области;
- появление слизистых или кровянистых выделений из влагалища;
- наличие высыпаний в области лица.
Особенности гормонального криза
Организм новорожденного проходит ряд сложнейших адаптационных процессов, которые позволят со временем малышу чувствовать себя комфортно. Будучи еще в организме матери, дети получали просто огромные «порции» гормонов. После рождения у детей, внезапно лишившихся источника гормональных веществ, резко падает уровень данных биологически активных компонентов.
Много специалистов склоняется к тому, что если у новорожденного малыша набухли молочные железы или наблюдается незначительный отек, это вполне закономерный физиологический процесс, требующий внимания, но никак не лечения. Физиологическая временная мастопатия грудных желез встречается и у мальчиков, и у новорожденных девочек.
Обычно на 6-й – 7-й день деликатная кожа вокруг сосочков становится гиперемированной, а сами молочные железы слегка увеличиваются, могут опухнуть. Считается нормой, если из желез у младенцев выделяется жидкость, похожая на молозиво.
Нюансы
Половой криз проявляется у 75% новорожденных. Обычно легкое нагрубание молочных желез встречается у крепких, хорошо развитых малышей, с хорошим весом и оптимальной оценкой по шкале Апгар.
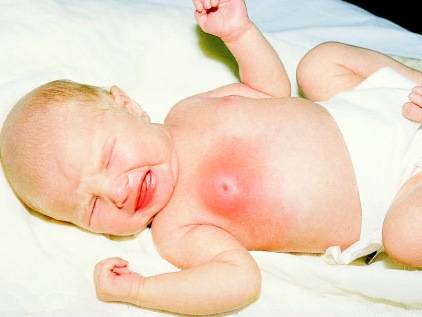
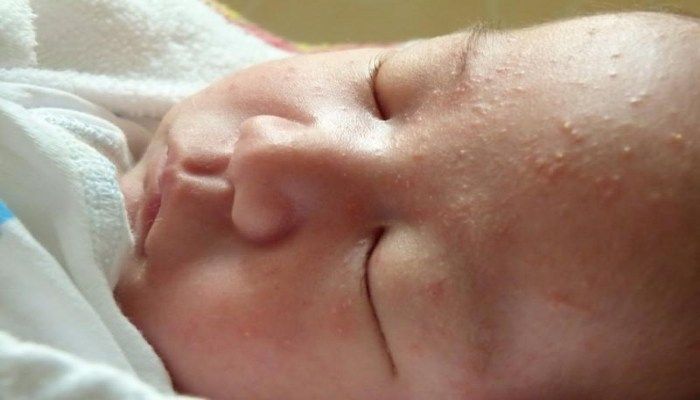
Признаки гормонального криза практически никогда не встречаются у кахектических детей, склонных к резкой потере веса, недоношенных или рождённых с какой-либо серьезной патологией. Однако игнорировать данное состояние также не стоит. Железа у грудничка может не только набухнуть или покраснеть. Есть еще ряд проявлений физиологической мастопатии:
- Небольшие выделение из половых органов (чаще всего страдают девочки);
- Отечность не только молочных желез у новорожденных, но и половых органов;
- Гормональные следы на лице, напоминающе сыпь. Это милии – светлые прыщики, которые чаще всего располагаются на лице, исчезают позднее всех остальных признаков (иногда в 6 месяцев).
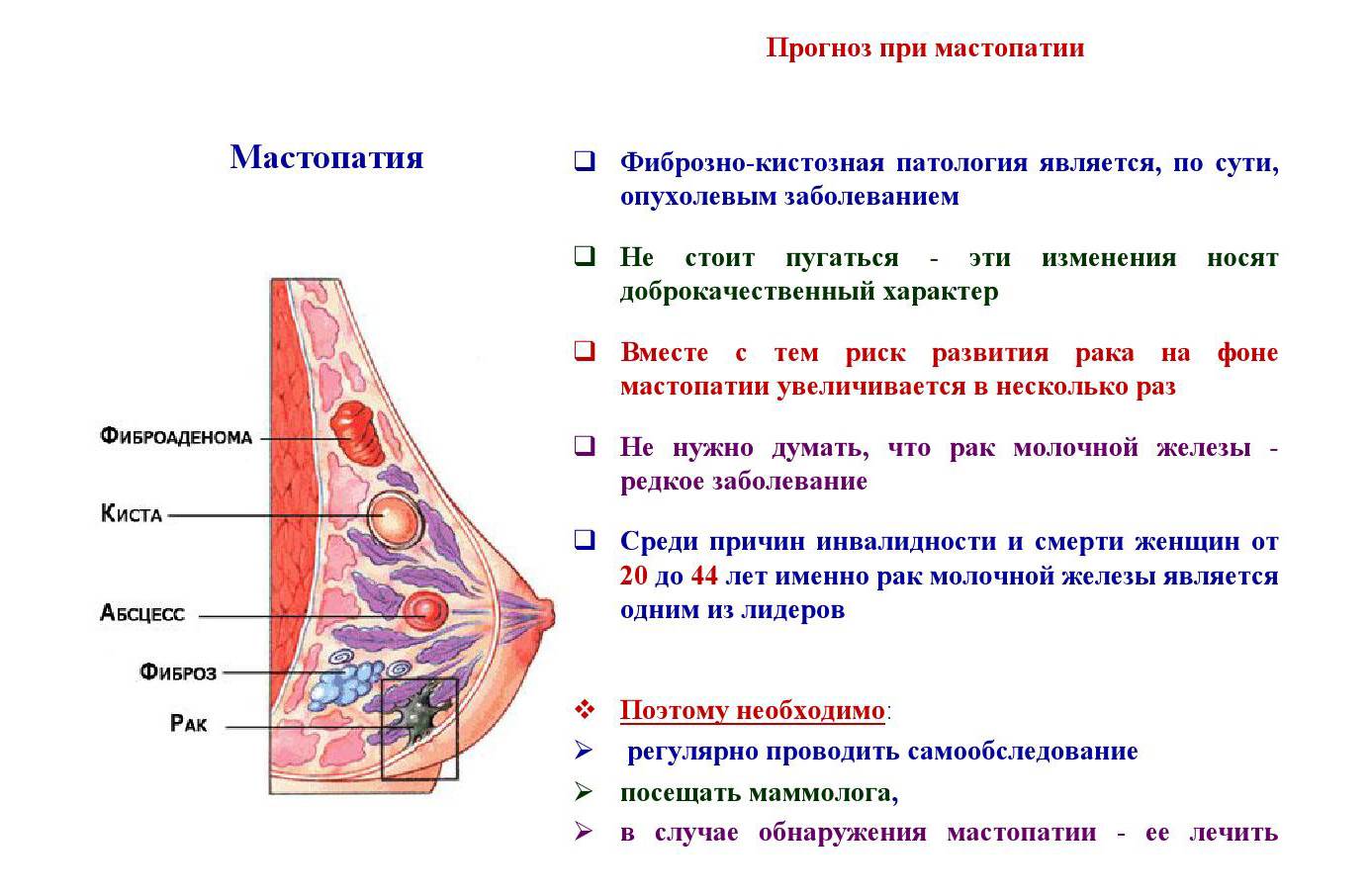
Лечение мастопатии
Диффузная мастопатия лечится консервативным путем. При мастопатии рекомендуется ограничение в пище животных жиров, молочно-растительная диета, увеличение потребления овощей и фруктов, сои и других бобовых, пищевых волокон с отрубями злаковых; оптимизация веса тела; нормализация режима сна и бодрствования; увеличение двигательной активности и лечебная физкультура. Применяют в лечении мастопатии санаторно-курортное лечение, минеральные воды, физиотерапию, аутотренинг, психотерапию.
Применяемые лекарственные препараты можно разделить на 2 группы: 1. Гормональные средства: препараты на основе женских половых гормонов 2. Негормональные средства: витамины, адаптогены, мочегонные, успокаивающие, улучшающие работу печени, препараты калия, ферменты, обезболивающие, препараты йода. В лечении мастопатии используются фитотерапия и препараты на основе природных биологически активных веществ, биологически активные добавки к пище. При сопутствующей патологии, вызывающей мастопатию, необходимо дополнительное лечение выявленных заболеваний: лечение гинекологических болезней, лечение заболеваний щитовидной железы, регулирование и стабилизация обменных процессов, лечение заболеваний печени и желчного пузыря, устранение венозного застоя в малом тазу, ликвидация синдрома дисбактериоза толстого кишечника и запоров.
Хирургическое лечение при мастопатии проводится лишь в нескольких случаях.
При наличии крупной кисты с жидким содержимым проводят пункцию кисты, отсасывают содержимое. Иногда для того, чтобы стенки кисты спались, внутрь нее вводят склерозирующие вещества. Подобные операции выполняются, как правило, в амбулаторных условиях. При локализованном фиброаденоматозе, как уже говорилось выше, нередко женщину приходится госпитализировать и с диагностической целью проводить секторальную резекцию молочной железы. При фиброаденоме молочной железы иногда в стационарных условиях проводят оперативное лечение: вылущивание опухоли молочной железы, секторальная резекция молочной железы. В большинстве случаев фиброаденому не удаляют, а проводят за ней динамическое наблюдение.
Если вам поставили диагноз мастопатия – не надо нервничать – разрастание тканевых структур часто напрямую связано с психопатической реакцией женщины. Не пугайтесь, если у вас обнаружили небольшие узловые образования. В арсенале врача много эффективных медикаментозных средств, позволяющих поддерживать «хорошую ситуацию» в молочной железе. Часто они дают возможность справиться даже с большим количеством узловых скоплений, которые раньше не поддавались консервативному лечению. Всеми силами противодействуйте стрессу. Полюбите себя, научитесь радоваться жизни, будьте общительны, делайте себе подарки по поводу и без повода, путешествуйте, ходите в театры, на концерты… Не надо ходить к бабушкам, экстрасенсам и прочим чудотворцам, магическими пассами и фокусами уплотнение не ликвидировать – вы теряете драгоценное время. Обязательно сохраните результаты обследования. Они пригодятся в дальнейшем для определения динамики изменений, которые происходят в молочной железе.
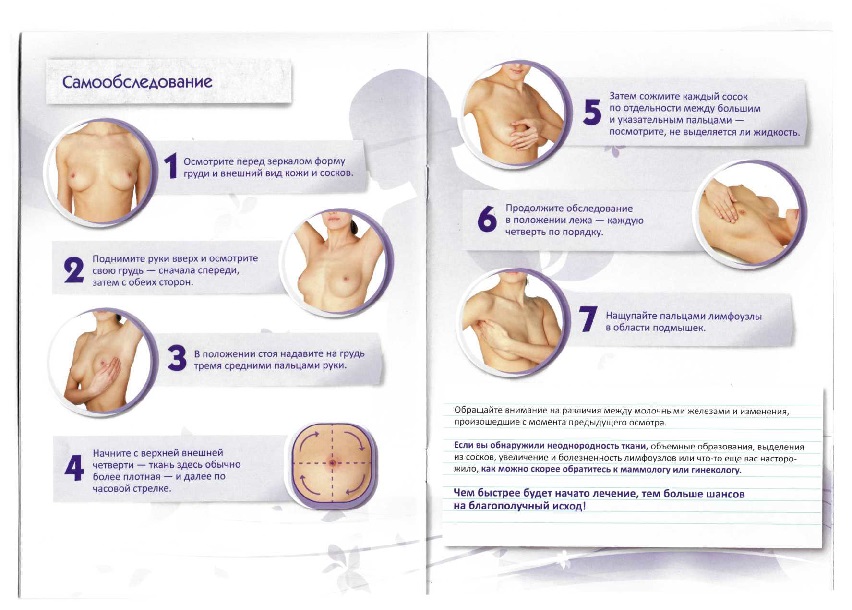
Занимайтесь самообследованием, запомните: положительный результат возможен лишь при очень аккуратном, последовательном и длительном лечении по схеме, рекомендованной врачом.
Вернуться к списку статей
Причины мастопатии
Развитие мастопатии напрямую зависит от гормонального фона женщины. Ведущую роль играют пролактины, эстрогены и тиреоидные гормоны.
К разрастанию железистой или соединительной ткани при мастопатии приводят:
- выработка недостаточного или избыточного количества гормонов;
- их несвоевременная продукция.
Повышают риск мастопатии:
- избыточный вес, употребление избытка сахара, фастфуда;
- несбалансированное питание, изнурительные диеты, недостаток йода в рационе;
- наследственная предрасположенность по женской линии;
- хронический стресс, психоэмоциональные нарушения;
- снижение либидо, нерегулярный секс, позднее начало или отсутствие половой жизни;
- курение, алкоголь, другие вредные привычки;
- неблагоприятная экологическая обстановка;
- первые роды после 30 лет;
- отказ от грудного вскармливания или прерывание его до трех месяцев;
- неоднократные прерывания беременности: аборты, выкидыши;
- ранний климакс;
- самостоятельное назначение себе гормональных контрацептивов и бесконтрольный их прием;
- травмы груди, ношение тесного бюстгальтера;
- нарушения менструального цикла (скудные, обильные, нерегулярные, болезненные месячные);
- заболевания половых органов (например, поликистоз яичников, бесплодие, опухоли матки, эндометриоз);
- гипер- или гипотиреоз, диабет I, II типов, другие эндокринные патологии;
- заболевания желчного пузыря, печени.
Длительное воздействие избытка эстрогенов и недостаток прогестеронов – основная причина мастопатии. Реже на нее влияет избыток пролактина, вырабатываемого гипофизом.