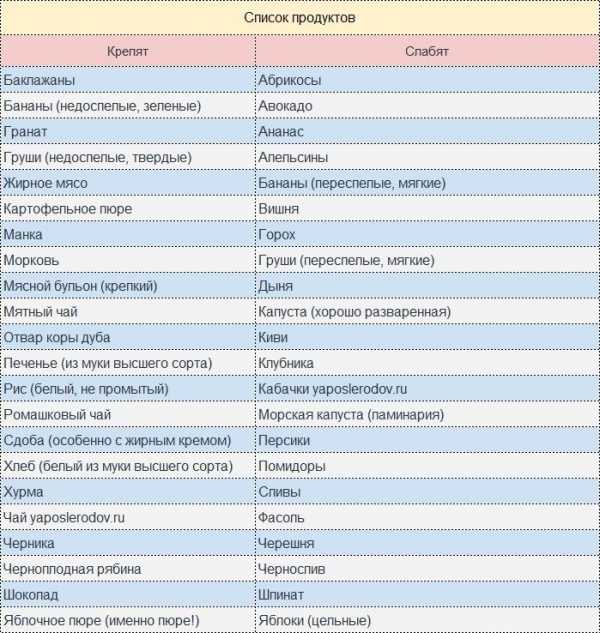
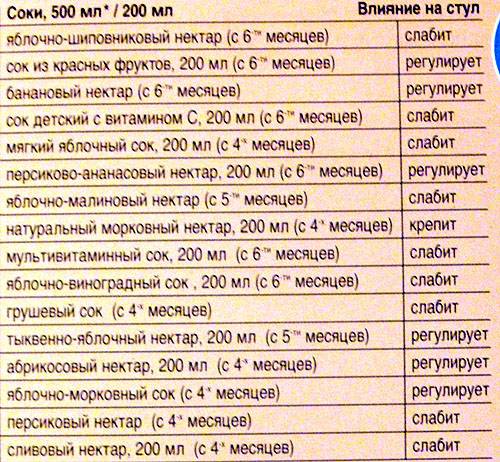
Основные причины появления колик у детей
Оказывается
Курение матери во время лактации, по единодушному мнению исследователей, служит фактором риска усиленных колик за счет повышенного уровня L-мотилина в плазме и кишечнике у ребенка
Точная причина колик до сих пор неизвестно, но есть много теорий о том, почему у ребенка возникают кишечные колики:
Нарушение техники кормления способствует избыточному заглатыванию большого количества воздуха (аэрофагия). У грудных детей это возникает, например, во время сосания пустой соски или груди с малым количеством молока. К признакам аэрофагии у грудных детей относятся: крик во время кормления, вздутие живота, отказ от еды, а после кормления – срыгивание или (реже) рвота «фонтаном». Умеренная аэрофагия нередко отмечается у детей первых месяцев жизни в связи с незрелостью нервной регуляции процесса глотания. В большей степени аэрофагия характерна для недоношенных, а также детей, незрелых к моменту рождения. Насильственное кормление и
неправильное приготовление пищевых смесей (чрезмерное или недостаточное разведение) также могут провоцировать колику.
Дискинетические явления в толстой кишке. Чаще наблюдается во время или после приема пищи. Это связано с возникающими одновременно гастроилеальным и гастроцекальным рефлексами. Через 10 минут после приема пищи возникает периодическое повышение моторной активности кишки, которое сопровождается гиперемией и секрецией слизистой оболочки. Гастроцекальный рефлекс вызывает массивную моторную деятельность одновременно всех сегментов толстой кишки. Гастроцекальный рефлекс возникает после каждого приема пищи.
Повышенное газообразование. Газонаполнение кишечника на фоне кормления или в процессе переваривания сопровождается спазмом участков кишечника и, как следствие, болевым синдромом и растяжением стенки кишечника.
Незрелость нервной регуляции деятельности кишечника.
Основную роль в нервной регуляции функций ЖКТ играет собственная нервная система кишечника, которая является частью центральной нервной системы. В целом созревание нервной системы кишечника продолжается до 12–18–месячного возраста.
Незрелость эндокринной системы.
Помимо нервной системы, регуляцию функции ЖКТ осуществляет эндокринная система. Целый ряд гормоноподобных веществ (гастрин, секретин, холецистокинин, мотилин и другие) оказывают регулирующее влияние на моторную и секреторную функции ЖКТ.
Незрелость ферментативной системы, нарушениями микробиоценоза кишечника. Ряд авторов отмечают незрелость ферментных систем у новорожденных, как следствие усиления бродильных процессов. Становление микробиоценоза (совокупности микроорганизмов) на первом году жизни ребенка также способствует усиленному газообразованию.
Неправильный режим питания матери при грудном вскармливании ребенка – еще одна причина появления детских колик. Употребление очень жирных, острых, пряных и продуктов, вызывающих повышенное газообразование, а также цельного коровьего молока.
Образ жизни женщины во время беременности. Курение матери во время беременности и после родов увеличивает риск возникновения колик у ребенка в 2 раза. Социальный статус, образование, работа матери не имеют значения для развития данного состояния у малыша. Некоторые авторы отмечают, что несколько повышается риск развития колик у детей, чьи матери во время беременности занимались «умственным трудом». Возможно, это связано с гиподинамией женщины и, как следствие, развитием гипоксии плода с последующей незрелостью систем ребенка.
В литературе есть работы, указывающие на возникновение колик, как реакции организма ребенка на неблагоприятную психоэмоциональную среду в семье.
Виды запоров
В зависимости от длительности и выраженности, у детей различают хронические и острые запоры. Об остром запоре говорят, когда дефекация отсутствует несколько дней подряд.
По стадиям и причинам возникновения задержки дефекации делятся на несколько видов:
- Первичные – следствие врожденной или приобретенной патологии, нарушения иннервации или аномалий строения кишечника. Такой запор может быть даже у грудного месячного ребенка;
- Вторичные – возникают из-за травмы, заболевания, как побочный эффект от какого-либо лекарства.
- Идиопатические – следствие нарушения моторики кишечника по неустановленным причинам.
По патогенезу выделяют следующие разновидности:
- Алиментарные – следствие дефицита жидкости в организме, пищевых волокон и снижение съедаемой пищи в целом;
- Механические – возникают из-за сужения просвета кишечника;
- Дискинетические – следствие нарушений в работе органов пищеварения, иннервации кишечника.
Согласно клинической картине, функциональные запоры у детей делят по признаку тонуса кишечных стенок:
- Атонические (при сниженном тонусе). Перистальтика вялая, движение каловых масс медленное, поэтому и задерживается дефекация.
- Спастические – протекают на фоне тяжести, вздутия живота, метеоризма, кишечных колик. Выходит незначительный объем каловых масс. Постоянные спастические запоры возникают у ребенка из-за спазмов кишечника, по причине которых каловые массы накапливаются и передвигаются с трудом.
Запор от витамина Д3
Иногда мамы отмечают запоры у малышей, когда начинают давать им для профилактики витамин Д3. Это скорее совпадение, чем следствие приема витамина, так как прием в назначенной педиатром профилактической дозе такого эффекта не вызывает.
А вот передозировка витамина Д3 может спровоцировать запор. Дело в том, что витамин Д3 способствует всасыванию кальция в кишечнике. В свою очередь избыток кальция в содержимом кишечника приводит к образованию трудноусваиваемых соединений, которые уплотняют стул.
Не нарушайте рекомендованную дозировку. В случае с витаминами, как и с другими лекарственными препаратами, больше не значит лучше.
Диета при спастическом, хроническом и атоническом запоре
Подбор режима питания может быть обусловлен формой копростаза. Атонический запор связан со слабостью перистальтики. Чаще всего его развитие связано с длительным применением слабительных средств. Это вызывает привыкание, как следствие, мышечный тонус снижается. Для устранения проблемы сначала необходимо отменить прием слабительных, а после включить в меню продукты для нормализации перистальтики:
различные сухофрукты;
- каши (перловая, рисовая, овсяная);
- овощные рагу;
- натуральные соки (морковный, томатный, яблочный);
- отварная рыба нежирных сортов.
Спастический запор характеризуется болями в животе и спазмами. Толстая кишка постоянно сжимается, что мешает естественному прохождению каловых масс. Появление патологии врачи связывают со стрессом, депрессией или невротическими запорами. Для эффективной терапии нужно нормализовать психоэмоциональный фон и питание.
При хроническом запоре диета подбирается в индивидуальном порядке. Однако меню должно включать фруктовые пюре и соки, сухофрукты, пищу с высоким содержанием омега-3 (лосось, арахисовое масло, конопляное масло). Нельзя забывать о правильном питьевом режиме (не менее 2 л жидкости в сутки).
Слабительные салаты: рецепты
Существует масса салатов со слабительным эффектом.
Рецепты салатов:
- С черносливом. Отварите свеклу и измельчите ее на терочке. Введите несколько капель растительного масла и предварительно замоченный в кипятке и нарезанный чернослив.
- С капустой. Это блюдо называют «Метелка». Название связано с тем, что салат выводит старые каловые массы и помогает избавиться от тяжести. Необходимо морковь и сырую свеклу измельчить на терке, а капустку нашинковать. После этого блюдо заправляется маслом. Можно влить немного лимонного сока и приправить чесноком.
- Десертный. Это блюдо поможет легко избавиться от старых каловых масс и поможет наладить пищеварение. Измельчите яблоки и морковь, заправьте простоквашей и посыпьте изюмом.

Слабительный салат
Медицинские казусы
«В медицинской литературе даже описаны курьезные случаи, когда люди много лет страдали поносами, сильно теряли вес, проходили массу исследований (у них подозревали рак и другие серьезные болезни), а потом случайно оказывалось, что это у них из-за пристрастия к жевательной резинке с сорбитом или другим заменителем сахара, — продолжает доктор Спахов. — Дело в том, что для развития диареи некоторым достаточно всего 5-10 грамм сорбита. Такое его количество содержится в 4-8 пластинках жвачки. Поскольку многие жуют ее весьма часто, такие казусы встречаются. Бывает так и когда люди съедают много конфет, других сладостей или кондитерских изделий с этими заменителями сахара. Поскольку у пациентов знания об этих свойствах продуктов часто поверхностные, я составил специально для них таблицу (см. ниже), в которой приведены самые важные продукты, влияющие на формирование стула.
Статья по теме
Сила капли. Как правильно пить воду?
Большую роль в профилактике запоров играет питьевой режим. Как правило, пациенты об этом знают, но относятся к приему жидкости несерьезно
Хочу подчеркнуть, что это очень важно. Суть в том, что в толстой кишке происходят два основных процесса — формирование каловых масс и всасывание из неё воды
И когда вы пьете мало, организм компенсирует недостаток воды, усиливая её всасывание здесь. В результате кал становится плотнее, и это приводит к запорам. Чтобы их избежать, нужно выпивать в день 1,5-2 литра воды».
Натуральные слабительные для беременных
Запор во время вынашивания ребенка причиняет неудобства, но не каждое слабительное надежное в данной ситуации. При беременности происходит гормональный дисбаланс, мышечная структура пищевода слабеет и не справляется с нагрузкой. Используемое слабительное не должно раздражать пищеварительный тракт, поэтому не рекомендуется пить синтетические средства. Особенно опасно заниматься самолечением, ведь некоторые медикаменты провоцируют гипертонус матки.
Женщина должна присмотреться к натуральным продуктам, оказывающие мягкое действие. Против запора можно употреблять:
- каши цельнозерновые, отруби;
- яблоки, инжир, курага, чернослив;
- овощи в свежем виде;
- орехи;
- грейпфрут.
В домашних условиях можно самостоятельно приготовить для беременных натуральное слабительное. Перетертая распаренная курага смешивается со жмыхом из измельченной моркови в блендере. При отсутствии моркови она заменяется тыквой. Эффект от съедания вышеперечисленных продуктов поможет усилить правильный питьевой режим. В сутки необходимо выпивать не меньше 2 л чистой воды.
Чтобы натуральное слабительное подействовало, следует придерживаться правильного питания:
- пятиразовый прием пищи;
- сбалансированный рацион, состоящий из витаминов, минералов, белков, углеводов и жиров;
- небольшие порции;
- белковая еда в утреннее время, а растительная и молочная продукция вечером;
- исключить грецкие орехи, крепкий чай, рис и вареные яйца, провоцирующие появление патологии;
- каждый день нужно употреблять борщи, супы, бульоны;
- за 2 часа до сна должен быть последний прием еды;
- добавляется клетчатка, волокна растительного происхождения.
Если женщина страдала запорами раньше, но рацион меняется на ранних сроках вынашивания малыша.
Запрещенные при беременности слабительные средства
Опасные средства делятся на три категории:
- Раздражающие. Cлабительное при беременности иногда становится причиной рефлекторных сокращений. Это Бисакодил, соль карловарская, масло касторовое, средства сенны. Медикаменты токсичны, обладают мутагенным свойством и приводят к тяжелым аномалиям энтеральной нервной системы.
- Детергенты. Такая категория состоит из минеральных масел, которые откладываются в селезенке, печени, кишечнике. Препарат нарушает абсорбцию жирорастворимых витаминов и вызывает воспалительный процесс.
- Объемные слабительные. В состав таких средств входят гидрофильные коллоиды, пищевые волокна. При их приеме понадобится пить большое количество жидкости, из-за чего возникают сильные отеки при вынашивании ребенка.
Также запрещено принимать лекарства, основой которых выступает морская капустаа, целлюлоза, агар-агара, лен. Эти компоненты способствуют замедлению вывода жидкости в женском теле. Самыми опасными слабительными считаются солевые, оказывающие лаксативное действие и нарушающие водно-солевой баланс.
Где искать причины запоров?
Если между походами в туалет проходит не более 72 часов, все в порядке. Когда время увеличивается, мы можем говорить о замедленной работе кишечника, это считается патологией.
Пищеварительные отходы транспортируются мышечными сокращениями в толстую кишку. В толстой кишке из них поглощается важные для функционирования организма вода и ионы. Запор возникает, если впитывается слишком много воды или медленно работает кишечник. Основная причина запора — слабые сокращения мышц в толстой кишке, что замедляет движение стула.
Самые распространенные источники проблем:
- нерегулярное и плохое питание – диеты с низким содержанием клетчатки;
- недостаток воды в пище;
- недостаток физических упражнений, сидячий образ жизни;
- намеренная задержка стула;
- беременность;
- возраст;
- нарушение координации мышц кишечника — дисфункция тазового дна;
- частое употребление слабительных лекарств;
- заболевания: колоректальный рак, геморрой, гормональные, аутоиммунные заболевания.

Плохое питание

Употребление слабительных лекарств
В зависимости от причины, проблемы с испражнениями делятся на:
- Привычные запоры. Их причина кроется в психике, неправильном образе жизни, утренней спешке или нежелании пользоваться общественными туалетами;
- Функциональные запоры. Вызваны нарушением функции кишечника. Это не опасное заболевание, но оно осложняет жизнь. Причины — неправильная диета или регулярный прием лекарств, например сильных болеутоляющих, сердечных средств и лекарств, выписываемых при заболеваниях почек.
Запоры, вызванные заболеваниями желудочно-кишечного тракта или аномалиями в его структуре, часто сопровождают неврологические заболевания, гипотиреоз, обменные и мышечные патологии.
Что нужно делать при гипотонических запорах у детей
Для размягчения каловых масс детям первого полугодия жизни дают 20-30 %-ный сахарный сироп — по 1-2 чайные ложки перед каждым кормлением.
Увеличить в 2-3 раза против обычного потребление фруктовых и овощных соков. C 4-месячного возраста вводят овощные пюре, с
5-6 месяцев — каши.
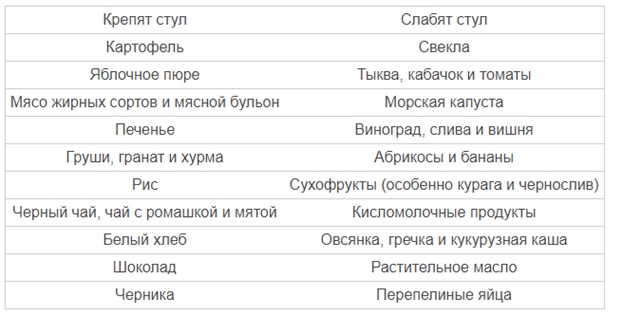
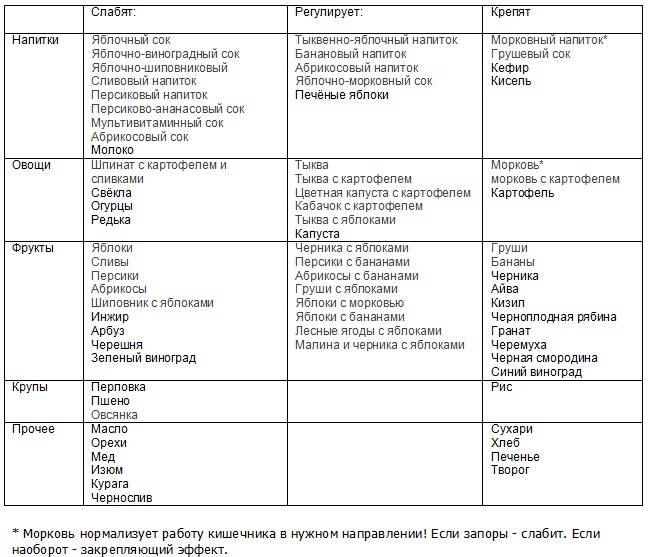
Утром натощак и перед сном рекомендуются разнообразные, умеренно охлажденные сырые фруктовые и ягодные соки. Возбуждают перистальтику кишечника мед, варенье, виноградный и морковный соки. Детям более старшего возраста рекомендуются хорошо выпеченный черный хлеб, хлеб из муки грубого помола, хлеб с отрубями, капуста, свекла, морковь, винегреты, фрукты, виноград, чернослив, курага, арбузы. Особенно усиливают перистальтику кишечника квашеные, соленые, маринованные овощи и фрукты. Полезны свежие кисломолочные продукты.
Необходимо принимать пищу, богатую пищевыми волокнами, и опорожнять кишечник в определенное время, лучше после завтрака.
Не слабительными в строгом смысле слова, но хорошими средствами для налаживания регулярного стула являются содержащие клетчатку набухающие вещества, такие как льняное семя, семя подорожника, пшеничные отруби. Попадая в кишечник, они не
участвуют в процессе обмена веществ, а достигают прямой кишки почти без изменений. За счет воды, содержащейся в пищевой кашице, они набухают в кишечнике, увеличивая объем его содержимого. Повысившийся объем каловых масс сильнее растягивает стенку кишечника и побуждает его мышцы активизировать свою деятельность. Помните, что при использовании набухающих средств следует давать ребенку пить больше жидкости, и противном случае запор может только усугубиться.
Безвредную помощь при запоре может оказать молочный сахар, который содержится в молоке и кисломолочных продуктах. Молочный сахар в неизмененном виде достигает нижнего отдела кишечника, где бактерии микрофлоры превращают его в молочную кислоту, которая оказывает сильное слабительное действие и положительно влияет на кишечную флору. При стойких запорах молочный сахар можно принимать в порошке как дополнение к обычной пище или в виде препаратов (лактулоза, дюфалак).
Разрешенные продукты
Для нормализации функции кишечника ежедневный рацион больного обогащают клетчаткой. Она содержится в сухофруктах, свежих овощах и фруктах, крупах. Помимо этого, пища должна быть витаминизированной и содержать калий, магний. Данные макроэлементы стимулируют перистальтику кишечника, улучшают проводимость его нервных волокон.
- Мясо и рыба. Диета при запорах ограничивает употребление изделий животного происхождения. Для удовлетворения потребности организма в белках разрешается прием легкоусвояемого мяса птицы, кролика, нежирной речной и морской рыбы. Предпочтительный способ приготовления – варка, тушение, на пару.
На основе мяса и рыбы рекомендуется готовить котлеты, тефтели.
- Кисломолочные продукты, молоко. Оказывают благоприятное воздействие на пищеварительную систему. Творог, кефир, ряженка, йогурт, простокваша, сметана, плавленый сыр – кладезь пробиотических культур, которые нормализуют кишечную микрофлору и его моторную функцию, способствуют формированию каловых масс нормальной консистенции.
Молоко оказывает послабляющее действие. Однако людям с непереносимостью лактозы следует ограничить потребление напитка, поскольку оно может спровоцировать развитие диареи.
- Жидкие блюда. Разрешены: ненаваристые бульоны на основе птицы, свинины, кролика, супы (в том числе овощные), борщи (свекольный, зеленый).
- Соки и отвары. Для нормализации стула рекомендуется употреблять компоты на основе яблок, абрикос, слив, а также отвар из шиповника. Кроме того, перистальтику кишечника усиливает свекольный сок или стакан холодной воды натощак с медом (чайная ложка). На протяжении дня приветствуется употребление яблочного, томатного, абрикосового и морковного соков.
- Фрукты и овощи. Служат главным источником клетчатки, которая обеспечивает нормальную консистенцию каловых масс. Для нормализации стула рекомендуется обогатить рацион цитрусовыми, сливами, абрикосами и сухофруктами на их основе (курагой, изюмом, черносливом).
Из овощей эффективны будут помидоры, капуста, свекла, морковь, тыква, укроп, петрушка, кабачок, помидоры.
Эффективным средством в борьбе с запорами выступают финики (как в сушеном виде, так и в отварном) и киви, последний в свою очередь, рекомендуется кушать без кожицы в свежем виде.
Для ускорения процесса восстановления эвакуаторной функции кишечника данные продукты рекомендуется употреблять одновременно в виде комбинаций. Например, фруктовые салаты со сливами, цитрусовыми, яблоками, киви.
- Хлебобулочные изделия. Разрешается употреблять исключительно сорта грубого помола с отрубями, овсяное и галетное печенье, выпечку несдобного типа. Предпочтение стоит отдавать хлебу, который выдерживается в течение 12-ти часов, предпочтительно ржаному, бездрожжевому.
Выпечка из пшеничной муки высшего сорта оказывает цементирующий эффект в кишечнике человека, затрудняя дефекацию. Поэтому от употребления таких продуктов следует сразу отказаться.
- Растительные, животные жиры. Препятствуют «прилипанию» токсинов к стенкам кишечника, обеспечивают мягкую эвакуацию отработанной пищи.
- Злаки. Больше всего клетчатки содержится в овсе, пшенице, ячмене, ржи.
Обязательные условия для нормализации эвакуаторной функции кишечника – соблюдение дробного режима питания (минимум 5 раз в сутки) с 2,5 – 3 часовыми перерывами между приемами пищи и обильное питье (свыше 2 литров в день). Интересно, что техника приготовления пищи (степень измельчения) значения не имеет.
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой – капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины – аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
Срыгивание
Во время или после еды изо рта малыша выливается полупереваренное молоко.
Интенсивность и объем
От 1 до 4 месяцев нормой считается срыгивание после каждого приема пищи. Объем — от 1 до 2 столовых ложек и один раз более 3 столовых ложек. Интенсивность срыгивания увеличивается примерно с 20 – 30-го дня, когда материнское молоко становится более зрелым. К 6 месяцам малыш, как правило, перестает срыгивать.
Почему ребенок часто срыгивает?
Мышечный клапан в верхней части желудка еще плохо удерживает его содержимое. Часть молока, которая не успевает попасть в желудок, выливается наружу. Любое движение способствует «выплескиванию» съеденного назад.
Как помочь, если грудничок срыгивает:
- Следите за тем, чтобы малыш не переедал;
- Кормите ребенка медленнее;
- Попробуйте изменить положение ребенка во время кормления — возможно, вместе с молоком малыш глотает воздух;
- После каждого кормления обязательно ставьте ребенка «столбиком», чтобы он мог отрыгнуть и при этом не захлебнуться;
- Если долго не срыгивает — положите его в кроватку на бочок и следите, чтобы малыш не перевернулся;
- Старайтесь не трясти, не сжимать и не переворачивать ребенка после кормления;
- Если по необходимости вы кормите кроху смесью, попробуйте новый тип бутылки или соску с меньшим отверстием, чтобы сократить «потребление» воздуха.
Когда стоит беспокоиться?
Когда новорожденный срыгивает слишком часто, посчитайте, сколько раз за день он писает. Если в сумме получается около 12 раз и более — количество молока нормальное, а срыгивает малыш лишнее.
Если же ребенок часто срыгивает потоком, плохо набирает вес, есть проблемы с мочеиспусканием, целесообразно обратиться к врачу.
Слабительные – принимать или не принимать?
Врачи говорят, что борьбу с запорами лучше всего начинать с самых простых, естественных стимуляторов функций кишечника, таких как:
- сушеные сливы;
- изюм;
- инжир;
- семена льна.

Сушеные сливы

Изюм
Они безопасны, но длительное использование этих природных средств может помешать усвоению витаминов, минералов и аминокислот.
Аптечные слабительные сначала очень эффективны, но их длительное использование приучает организм к такой поддержке. При частом использовании средств для облегчения стула, может развиться синдром ленивого кишечника. Это означает, что кишечник сможет нормально функционировать только при использовании слабительных.
Тем не менее, это не конец проблем. Большинство слабительных содержат синтетические вещества, отрицательно влияющие на пищеварительный тракт. Несколько таблеток не принесут нам никакого вреда, но злоупотребление такими средствами может вызвать диарею от передозировки, аллергическую реакцию, нарушение всасывания определенных витаминов и питательных веществ и даже колит.
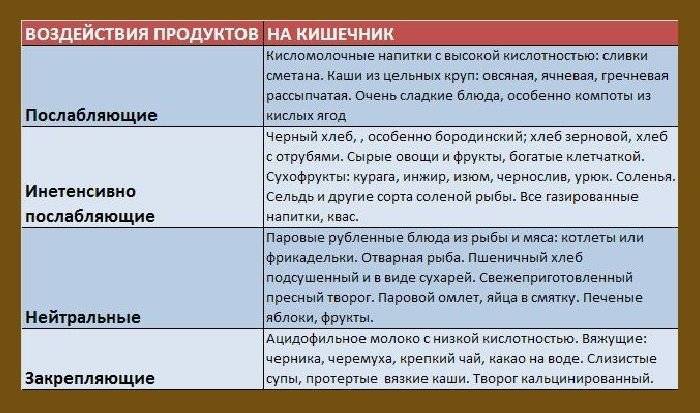
Диета
Продукты с клетчаткой приносят необыкновенную пользу организму ребенка, страдающего запорами. Данное вещество содержится в овощах и фруктах. Перечислим виды овощей и фруктов, оказывающих ощутимую пользу детскому организму. Таблица представляет объем натуральных продуктов в граммах, требуемых для ребенка в сутки:
| Продукт | 1-3 года | 3-7 лет | Старше 7 лет |
| Общий объем овощей | 350 | 450 | 550 |
| Картофель | 150 | 200 | 250 |
| Овощи в свежем виде | 100 | 250 | 300 |
| Фрукты | 150 | 200 | 300 |
| Сухофрукты | 15 | 15 | 15 |
| Cоки | 200 | 200 | 300 |
ЧИТАЕМ ТАКЖЕ: меню на неделю для ребенка в 3 года
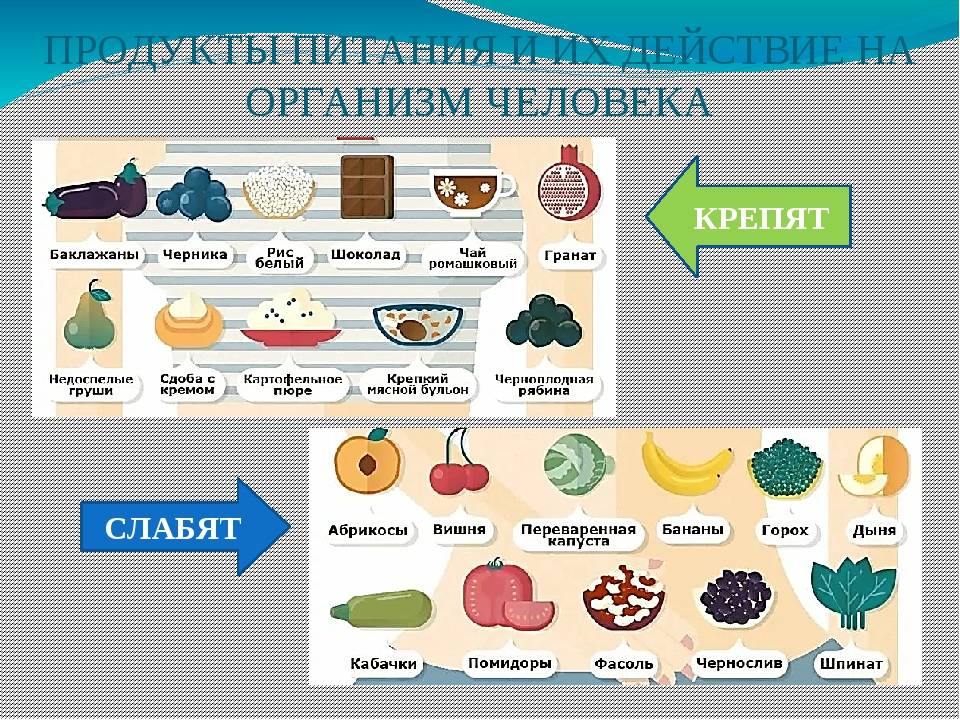
В дополнение можно разнообразить рацион питания также продуктами, имеющими послабляющий эффект. Перечислим их: свекла, изюм, чернослив, слива, курага, орехи, финики, инжир, бобовые (см. также: можно ли давать ребенку свеклу во время прикорма?). Родители должны включать их в меню ребенка, имеющего склонность к запорам. Вводить их в рацион нужно понемногу. Возможно, крохе хорошо поможет уже один вид продукта, а возможно эффект даст комбинация из нескольких видов. Нормирование стула отмечается родителями после начала питья оптимального объема воды, а также за счет разнообразия питания овощами и фруктами.

Для употребления желательно выбирать хлеб из муки крупного помола, а наутро готовить каши из круп с оболочками. Для разнообразия можно выбирать гречку, овес, пшеницу или перловку.
Все кисломолочные напитки, такие как бифилайф, кумыс, ряженка, кефир, биолакт или простокваша, желательно пить в вечерние часы. Не переусердствуйте – одного стакана в день более чем достаточно. Кефир разрешается пить в объеме 2 стакана в день.
На прилавках магазинов сегодня можно увидеть творожки, йогурты и растворимые каши с пребиотическими добавками. В их составе содержатся пребиотики, которые являются по факту пищевыми волокнами, не переваривающимися в кишечнике. Наличие пребиотиков не делает эти продукты чересчур полезными. Для детского питания большинство из них не подходит (рекомендуем прочитать: детские вкусные рецепты от 2-х лет)
Для исключения ошибки тщательно анализируйте состав, а также обращайте внимание на возрастную категорию, для которой данный продукт предназначен
Продуктам, способствующим закреплению стула, не место в рационе: сдобные и мучные изделия из муки высшего сорта, крепкий чай, рис, черника, животные жиры, груша. Данные продукты следует максимально ограничить или полностью вывести из рациона.

Клинические особенности
Расстройство стула в виде диареи может протекать в острой или хронической форме. Продолжительность острой диареи может составлять до 2-3 недель. Для этого состояния характерны такие симптомы:
- Частые позывы к дефекации.
- Тошнота.
- Вздутие живота.
- Боль в околопупочной, правой или левой подвздошной области.
У таких пациентов наблюдаются признаки обезвоживания, общая слабость, снижение массы тела. Если причиной острой диареи является инфекция, то у человека повышается температура тела. Присутствие фрагментов крови в испражнениях при острой диарее говорит о повреждении слизистой оболочки кишечника. Лечение жидкого стула по утрам у взрослого зависит от причины острой диареи.
Продолжительность хронической диареи составляет 3 недели и более. Лечение частого жидкого стула у взрослых, причиной которого являются хронические заболевания может быть сформировано только по результатам комплексного обследования.
Какие слабительные можно принимать во время беременности
Для избавления от запора прописываются слабительные, способствующие акту дефекации. Во время вынашивания ребенка лечащий терапевт или гинеколог предоставит список лекарств, какие слабительные можно при беременности в том или ином триместре.
- Осмотические слабительные. Медикаменты увеличивают уровень соли в пищеводе и удерживают там воду. Процесс разбавляет экскременты и позволяет вывести их из туловища. В список таких лекарств входит Форлакс, Сульфат Магния, Сульфат Натрия, Лаксомаг, Карлаварская и Моршинская соль.
- Пребиотики. Категория слабительных не усваивается в тонком отделе пищевода, перемещается в кишечник в том же виде и проталкивает фекалии. Пребиотики нормализуют работу пищеварительной системы из-за появления кисломолочных бактерий и активации их роста. Это Лактовит, Лактулоза, Инулин, Дуфалак, Нормазе.
- Медикаменты для размягчения кала. Данная группа состоит из масел, которые улучшают скольжение переработанной пищи и выводят ее из организма. Это подсолнечное, оливковое, касторовое, кукурузное и миндальное масло. Препараты можно найти у каждого в доме.
- Средства для раздражения слизистой оболочки пищевода. Их составляющие воздействуют на рецепторы органа и стимулируют процесс перистальтики. Это Кафиол, Регулакс, Пиколакс, Гутталакс, листочки сенны, кора крушины.
- Контактные слабительные. Оказывают местное действие, представлены в виде суппозиторий и клизм. Лекарства воздействую на рецепторы слизистой кишечника, провоцируя быстрое и мягкое выведение кала. Это Бисакодил, Норгалакс, суппозитории с глицерином или касторовым маслом.
- Препараты для увеличения объема фекалий. Можно принимать их с водой, при таком сочетании они набухают, расширяют кишечник и благодаря этому каловые массы легче выводятся. Это льняные семена, Ламинарид, Ангиопакс, отруби пшеницы, Файберлекс, Мукофальк.
Перед тем как выбрать, какое слабительное можно беременным, стоит учитывать наличие сопутствующих недугов.