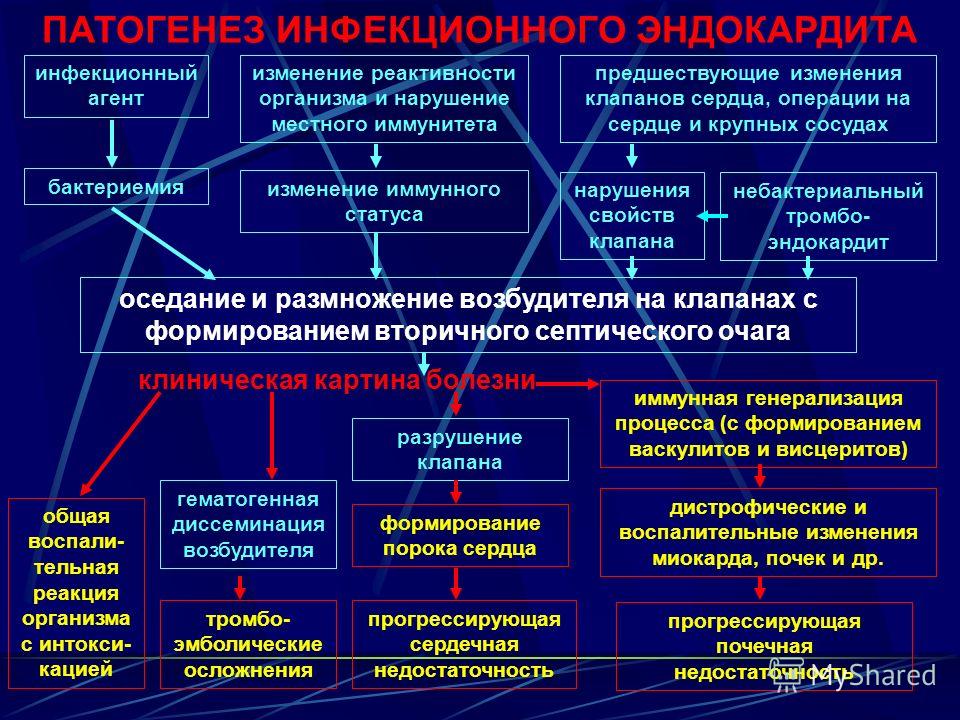
Симптомы инфекционного эндокардита
Общие инфекционные симптомы
Повышение температуры тела до 38 — 38,5 градусов. Характер лихорадки может быть повторяющийся, либо температура может держаться несколько дней на высоких цифрах. Причём приём жаропонижающих препаратов носит недолгий эффект.

У ребёнка может появиться слабость, утомляемость. При обычной игре малыш может присаживаться, чтобы отдохнуть, хотя раньше он мог играть без перерыва часами.
Ребёнок может отказываться от еды, терять в весе.
В 50 % случаев дети жалуются на ноющие боли в мышцах, суставах. При этом суставы не имеют отёчности или ограничения подвижности.
На приёме врач может отметить увеличение лимфатических узлов. Как правило, они одни из первых реагируют на воспалительный процесс. Это защитный механизм. При этом увеличенные узлы не имеют болезненности и покраснения.
Симптомы поражения сердечной ткани
Здесь только врач может выслушать шумы в сердце. Шумы характеризуются поражением клапанов и нарушением их функции.
Редко ребёнок может предъявить субъективную жалобу на колющую боль в области грудной клетки слева (в проекции сердца), появление одышки при небольшой физической нагрузке. Но, как правило, такие жалобы могут появиться только при нарастании сердечной недостаточности.
Характерные симптомы
Характерные симптомы изменения кожных покровов характеризуются активацией системы свёртывания крови, отсюда появляется типичная сыпь по типу мелких кровоизлияний.
Мелкая сыпь по типу красных точек можно увидеть на конъюнктиве глаза. Пятнышки носят название пятен Лукина-Либмана. На подушечках пальцах – безболезненная мелкая сыпь – пятна Дженуэя. Названы так в честь учёных, которые обнаружили эту сыпь и связь с эндокардитом в 1987 году.
Такая сыпь не зудит, не имеет болезненности и в течение 2 — 3 дней исчезает.
Симптомы, характерные при возникновении инфарктов во внутренних органах
Связаны они с активацией тромбоцитов, отсюда и закупорка сосудов, и резкое нарушение кровообращения. Такое редко встречается в детском возрасте, но об этом следует помнить.
Классификация
По особенностям течения выделяют острый и подострый инфекционный эндокардит. Обе формы заболевания в 10-м издании Международной классификации болезней находятся под номером 133.0. Также недуг классифицируют по ряду иных параметров:
- причинам и времени возникновения (протезный (ранний, поздний), первичный, вторичный);
- клиническим проявлениям, гистологии (активный, неактивный);
- наличию осложнений (интракардиальные, экстракардиальные);
- активности (1, 2, 3 стадия).
Кроме острой и подострой формы в развитии кардиопатологии рассматривают ремиссию и рецидив. Ремиссия достигается за счет массивной антибиотикотерапии. Рецидивом называют повторные эпизоды, спровоцированные тем же возбудителем через полгода после начального эпизода.
Острый инфекционный эндокардит
Это фаза, которая длится от начала до 8 недель. Острый инфекционный эндокардит развивается и прогрессирует быстро. При такой форме определение источника инфекции или входных ворот сложностей обычно не представляет. При массивном бактериальном воздействии или высокой вирулентности инфекции возможно поражение нормальных клапанов. Острое течение недуга часто провоцирует золотистый стрептококк, пневмококк, гонококк или гемолитический стрептококк группы А.
Подострый инфекционный эндокардит
Данная форма диагностируется после 2 месяцев от начала. Недуг довольно агрессивный, но он незаметно развивается и медленно прогрессирует. Найти причину подострого ИЭ сложно, часто невозможно. В списке бактериальных возбудителей первые позиции занимают стрептококки. Намного реже к воспалительному поражению приводят золотистый и эпидермальный стафилококки, бактерии рода Granulicatella и Haemophilus. Стрептококковый подострый ИЭ во многих случаях на начальных стадиях затрагивает пораженные на фоне бессимптомной бактериемии клапаны. Нередко патогенез инфекционного эндокардита может включать инфекции ротовой полости, урогенитальные и гастроинтестинальные патогены.
Медицинский Вестник №19 (740) / 2016
Оглавление номера
Инфекционный эндокардит у детей. Редкость ли?
10 октября 2016
Инфекционный эндокардит редко встречается в педиатрической практике. Однако это утверждение ошибочно в отношении детей с врожденными пороками сердца (ВПС), поскольку ВПС являются одними из наиболее значимых факторов риска инфекционного эндокардита у детей.
Без операции не обойтись
По имеющимся данным, случаи инфекционного эндокардита при ВПС развиваются в 15—140 раз чаще, чем в популяции в целом и зависят от вида порока. Некоторые «несложные ВПС», такие как дефект межпредсердной перегородки и стеноз клапана легочной артерии, несут низкий риск инфекционного эндокардита. Однако ВПС часто слагается из нескольких проявлений поражения сердца, каждый из которых привносит долю в общий риск этого серьезного заболевания.
Для инфекционного эндокардита типичным является поражение ткани клапанного аппарата сердца и эндотелия различными патогенными возбудителями. При ВПС не редкость развитие инфекционного эндокардита с неклапанным поражением, с локализацией инфекционного процесса в тех интракардиальных и/или интравазальных участках, которые испытывают максимальные гемодинамические нагрузки. Наличие неклапанного врожденного порока сердца является крайне неблагоприятным фоном, способствующим персистированию внутрисердечной инфекции.
Учитывая неизбежное прогрессирование инфекционного процесса с обязательным поражением клапанного аппарата, во всех случаях обнаружения неклапанной формы инфекционного эндокардита у больных с ВПС в обязательном порядке проводится коррекция ВПС с максимальным иссечением всех тканей, пораженных инфекционным процессом, и с соответствующей антисептической обработкой. Использование консервативной терапии даже с применением современных антибактериальных средств не позволяет эффективно решить эту проблему. При консервативном лечении сохраняется высокая смертность (60—80%).
Вовремя проведенное хирургическое лечение ВПС снижает риск инфекционного эндокардита. Однако до сих пор нет четких данных о том, в какие сроки коррекцию считать своевременной.
Спасенный ребенок
Данный клинический случай представляет один из типичных и распространенных примеров неклапанной формы инфекционного эндокардита у ребенка с вовремя некорригированным ВПС — гемодинамически малозначимым дефектом межжелудочковой перегородки.
Мальчик И., 3 года 5 месяцев, из небольшого поселка Кемеровской области. Из анамнеза: шум в сердце с рождения. При обследовании в роддоме верифицирован диагноз ВПС: дефект межжелудочковой перегородки размером 6 мм без нарушения внутрисердечной гемодинамики. Рекомендовалось обследование в условиях Кемеровского кардиоцентра. При обследовании в кардиоцентре в возраст…
Н.В. Кондрикова, Я.В. Казачек, А.В. Нохрин
Признаки и методики диагностики ИЭ
Септический эндокардит начинается остро. Внезапно до 39-40 С поднимается температура тела, возникает сильный озноб, боль в мышцах и суставах. Слизистые оболочки и кожа бледнеют, на ней появляются мелкие высыпания (геморрагическая сыпь), присутствуют узелковые высыпания на подошвах стоп и ладонях малинового оттенка (узелки Оспера), исчезающие через несколько дней после начала заболевания. Если присоединяется инфекция, то высыпания нагнаиваются, а в дальнейшем происходит их рубцевание. К ногтевым фалангам утолщаются пальцы верхних и нижних конечностей, они принимают характерный вид, известный, как «барабанные палочки», а ногти – «часовые стекла». Могут быть кровоизлияния под ногтями в форме полосок красновато-коричневого цвета.
При выслушивании сердечных тонов четко определяются посторонние шумы, имеющие разные тона и громкость, в зависимости от степени поражения клапанов, часто одновременно диагностируется миокардит, аритмия, сердечная недостаточность.
Это классические признаки эндокардита, но иногда они видоизменяются или частично отсутствуют. Для уточнения диагноза нужно выявить наличие в крови патогенного микроорганизма, для чего лабораторными методами исследуют артериальную кровь. Вегетации микроорганизмов на сердечном клапане можно обнаружить с помощью эхокардиограммы – УЗИ сердца. Нередко на начальной стадии болезни эндокардит не удается распознать, поскольку такие или аналогичные симптомы могут сопровождать и другие острые инфекционные болезни.

рисунок: признаки и осложнения эндокардита
При подозрении на ИЭ врач должен оценивать все признаки болезни в совокупности. Если первый посев крови не дал положительный результат, его осуществляют повторно, неоднократно. Также при подозрении на это заболевание необходимо назначение ЭхоКГ, поскольку это является наиболее информативным методом, позволяющим обнаружить и визуализировать патологии сердечного клапана и разрастания микроорганизмов. В процессе проведения лечения с помощью ЭхоКГ проводят контроль эффективности проводимой терапии. В отдельных случаях по показаниям проводят диагностическую биопсию эндокарда для того, чтобы подтвердить диагноз.
- Биохимический и общий анализ крови подтверждают протекающий воспалительный процесс в организме;
- Рентгенография грудной клетки определяет изменения в легких при эмболии легочной артерии;
- УЗИ сердца позволяет визуально определить наличие ИЭ и детально его описать.
Видео: инфекционный эндокардит на ЭхоКГ
В ролике: инфекционный эндокардит трикуспидального клапана, вегетация. Эхокардиография, верхушечный доступ.
Причины инфекционного эндокардита
Инфекционный эндокардит могут вызывать различные бактерии и микроскопические грибки, биологические свойства которых позволяют им расти и размножаться, прикрепившись к тканям сердца.
Инфекционный эндокардит – одно из самых грозных кардиологических заболеваний. Летальность даже при интенсивном лечении в условиях специализированного стационара очень высока (по разным данным, от 15 до 25%). А если эндокардит не лечить, он гарантированно “съест” сердечные клапаны, кровообращение станет невозможным и пациент погибнет.
Пути заражения
Первый путь – это инфицирование естественных “каналов”, ведущих внутрь организма – кожи, зубов, мочевыводящих путей, женской половой системы. Попадание микроорганизма в любой кровеносный сосуд дает ему шанс добраться с током крови до сердца.
Второй путь – искусственный. Любое нарушение целостности кожи и слизистых (как правило, с помощью медицинских инструментов или игл) может привести к попаданию инфекции в кровеносный сосуд. Отсюда повышение частоты возникновения инфекционного эндокардита у наркоманов и пациентов, перенесших разного рода оперативные вмешательства – от удаления зубов до операций по замене клапанов сердца. Понятно, что чем больше объем вмешательства, тем выше потенциальная угроза инфицирования. В связи с этим при хирургических вмешательствах применяется та или иная схема антибиотикопрофилактики.
4.Лечение
В остром периоде вирусного кардита (или при обострении хронического) больного следует госпитализировать. После купирования острой симптоматики пациент переводится на амбулаторное лечение и наблюдение; в дальнейшем – эффективно санаторно-курортное лечение.
В остром состоянии ребенку необходим щадящий режим с минимальной физической активностью сроком, как минимум, 1-2 недели. Разрабатывается и назначается индивидуальная диета, которая обязательно включает богатые калием продукты при строгом исключении любых стимуляторов.
Собственно противовирусная терапия, увы, в настоящее время малоэффективна, и ее возможности (гиперболизируемые, в том числе, маркетинговой политикой) зачастую переоцениваются населением. В частности, препараты интерферона имеет смысл назначать только на ранних стадиях вирусного кардита.
Основу терапевтической стратегии составляют нестероидные, а в некоторых случаях и гормональные противовоспалительные средства. Иногда показаны антикоагулянты, сердечные гликозиды, гипотензивные диуретики, антиаритмические препараты и т.д.
Диагностика
Чтобы подтвердить или опровергнуть инфекционный эндокардит, диагностика заболевания должна быть комплексной. Первым этапом является общий осмотр. Внешне специалист может определить:
- состояние и цвет кожных покровов;
- характер потери массы;
- изменения концевых фаланг пальцев;
- наличие петехиальных высыпаний;
- внешние проявления нарушений функции миокарда;
- нарушение сознания, параличи и иные проявления иммунных поражений, тромбоэмболий и наличия септических очагов.
Также в рамках внешнего осмотра проводится пальпация, перкуссия и аускультация сердца. При вероятном диагнозе инфекционный эндокардит симптомы бывают разными, и подтвердить или исключить патологию помогают дальнейшие обследования. Но физикальные методы позволяют определить:
- локализацию инфекционного поражения;
- сопутствующие патологии, связанные с ИЭ;
- признаки формирующегося порока полого органа и др.
Большую информативную ценность представляют результаты лабораторных исследований. По общему анализу крови врач определяет:
- лейкоцитоз;
- нормохромную анемию;
- повышенную СОЭ.
Примерно у половины больных в анализах повышен ревматоидный фактор. В частности присутствует положительный С-реактивный белок и обнаруживается гипергаммаглобулинемия.
По анализу мочи определяют небольшое содержание крови, которое не меняет ее цвет и рассматривается только под микроскопом, а также наличие белка. Биохимия крови необходима для обнаружения патологического снижения уровня альбумина в сыворотке, повышенного содержания азотистых продуктов обмена и повышения уровня креатинина. Еще одно обязательное исследование – коагулограмма.
Определить инфекционный эндокардит, причины его развития, характеристики течения и прогнозы помогает инструментальная диагностика. Список обязательных процедур возглавляет эхокардиограмма. Она незаменима для:
- составления прогноза при ИЭ;
- оценки динамики и эффективности лечения;
- оценки результата хирургического вмешательства;
- расчета риска эмболии и др.
Отличным решением для диагностики станет чреспищеводная ЭхоКГ. Проводиться она может, как до, так и во время оперативного вмешательства.
Кроме ЭхоКГ инструментальное обследование может включать мультиспиральную компьютерную, магнитно-резонансную и позитронэмиссионную томографию, а также другие варианты, позволяющие оценить состояние и функции исследуемых зон.
Методы лечения вторичного ИД
В основном применяется иммунотропная терапия, которая может быть разных направлений:
- активная иммунизация;
- заместительная терапия;
- прием иммунотропов.
Выбор иммунотропной терапии зависит от того, насколько остро выражен воспалительно-инфекционный процесс и какой иммунологический дефект выявлен. Когда симптомы болезни отступают, для профилактики может проводиться вакцинотерапия.
В качестве заместительной терапии применяются иммуноглобулины, вводимые внутривенно. Основное их действующее вещество – специальные антитела, получаемые от доноров. Часто назначаются иммуноглобулины, содержащие только IgG.
Иммунотропное лечение вторичного ИД
С помощью иммуномодуляторов можно повысить эффективность антимикробной терапии. Иммуномодуляторы должны быть частью комплексной терапии совместно с этиотропным лечением инфекции. Схемы и дозировку рассчитывает врач индивидуально.
Часто задаваемые вопросы
Кто лечит инфекционный эндокардит?
Постановка диагноза, разработка схемы эффективного лечения и его контроль находятся в компетенции врача-кардиолога. В частной клинике можно попасть к нему на прием сразу, в остальных случаях сначала понадобится визит к семейному врачу. Также в работу может быть включен инфекционист. Его задача – определить инфекционный возбудитель и подобрать наиболее действенный препарат для его нейтрализации. Терапией и профилактикой сопутствующих патологий занимаются врачи других специализаций, например, нефролог, пульмонолог, гастроэнтеролог. Оперативное вмешательство при необходимости проводится под четким руководством кардиохирургов.
Как передается
Для возможного развития критерии инфекционного эндокардита могут быть разными. Главная причина возникновения болезни – попадание инфекции в кровь. Возможностей для этого в жизни каждого человека масса. Занести инфекцию в кровь можно при удалении зуба, несвоевременном лечении гнойных ран и даже не долеченной ангине. Но воспалительное поражение эндокарда возникает далеко не у всех. В группу риска входят люди с ослабленным иммунитетом, различными аномалиями, например, в строение сердечных клапанов, а также люди с имплантируемыми устройствами (штучными сосудами, клапанами, электрокардиостимуляторами и т.д.).
Как часто болеют инфекционным эндокардитом?
В последнее время количество пациентов с диагностированным ИЭ растет. Причина тому – увеличение числа имплантируемых материалов и различных внутрисердечных устройств. Но болезнь развивается не только у людей с разного рода протезами. Велик риск опасной патологии у наркоманов, употребляющих вещества посредством внутривенных инъекций, хронических алкоголиков, людей с ослабленным иммунитетом. Ослабление защитной функции организма может быть вызвано, к примеру, ВИЧ-инфекцией. Но наличие определенных факторов (пороков, протезов и других нарушений) в сочетании с попаданием инфекции в кровь может привести к ИЭ даже при банальном переохлаждении.
Когда вызывать врача на дом при инфекционном эндокардите?
Профилактика инфекционного эндокардита, его диагностика и лечение – задача кардиолога. При желании его можно вызвать на дом, если у человека имеются проблемы с сердцем и появляются непонятные симптомы, которые могут указывать на ИЭ. Но после осмотра на дому для пациента обязательна госпитализация. Чем раньше будет поставлен диагноз и начата терапия, тем больше шансов излечиться полностью и свести последствия болезни к минимуму. Лечение воспалительного процесса в эндокарде проводится в стационаре. Минимальная его продолжительность – 4 недели.
Лечение инфекционного эндокардита
Людям, у которых диагностирован инфекционный эндокардит, лечение показано консервативное и/или хирургическое. Главная цель медикаментозной терапии – эрадикация микробов, хирургической – осушение абсцессов и иссечение пораженных тканей. Любая терапия проводится в стационаре. Длительность госпитализации обычно составляет от 4 до 6 нед., при протезном ИЭ – более 6 недель. Главные принципы лечения:
- направленность медикаментозного воздействия на возбудитель, определенный при посеве крови;
- комбинация препаратов с целью увеличения бактерицидной концентрации и профилактики резистентности;
- продолжительность (минимум 4 недели для ИЭ, вызванного стрептококками, полтора месяца – для болезни, спровоцированной стафилококками, не менее 2 месяцев для недуга, развившегося на фоне грамотрицательных микроорганизмов);
- применение глюкокортикостероидов при васкулите, миокардите и других воспалительных патологиях, обусловленных иммунным конфликтом;
- иммунотерапия и снятие интоксикации при остром воспалении, вызванном стафилококками или грамотрицательными бактериями.
Если за 14 дней прием антибиотиков не в силах побороть инфекционный эндокардит, терапия признается малоэффективной, и пациента направляют на консультацию кардиохирурга.
Консервативное
Тип антибактериальных медикаментов и их дозировка зависят от характеристик микроорганизмов, выявленных при посеве, а также их чувствительности к действию антибиотиков. Инфекционный эндокардит аортальный или митральный, а также воспаление других отделов сердца требует в/в введения препаратов. В редких случаях для наркоманов назначают препараты в виде таблеток или капсул. Курс терапии может длиться от 2 недель до 2 месяцев. Если продолжительность госпитализации меньше, лечебные манипуляции проводятся амбулаторно.
Иногда помимо антибиотикотерапии пациентам нужна противогрибковая профилактика. Если случай неосложненный, прием противогрибковых средств назначается в первые две недели лечения антибиотиками.
Антитромботическое лечение необходимо людям, которые принимали подобные препараты до диагноза по другим причинам. При необходимости срочного вмешательства или при значительных колебаниях международного нормализованного отношения вместо принимаемого препарата следует назначить нефракционированный гепарин. При геморрагическом инсульте антикоагулянты и антитромбоцитарные средства требуют отмены. А при наличии вживленного клапана – наоборот, необходимо возобновить антикоагулянтную терапию.
Инфекционный эндокардит митрального клапана и других участков эндокарда сложен в лечении и требует индивидуального подхода. Поэтому обо всех нюансах расскажет врач.
Хирургическое
Участие кардиохирургов при ИЭ нацелено на устранение некротических тканей, пластику или замену клапана. Показано оно при:
- СН, сочетающейся с воспалением штучного или собственного аортального или митрального клапанов, кардиогенным шоком или отеком легких;
- неконтролируемой инфекции, резистентности возбудителей, рецидивирующем ИЭ, заболевании, осложненном блокадой сердца, аневризмой, абсцессом и т.д.;
- большом риске закупорки сосудов, наличии в анамнезе рецидивирующей эмболии и т.д.
Хирургическое лечение инфекционного эндокардита проводится по показаниям, так же определяются сроки его проведения.
Диагностика ревмокардита
Ревмокардит — результат острой ревматоидной лихорадки. Для ее диагностики используют специфические клинические и лабораторные критерии, выявляющие наличие кардита, артрита, хореи, кольцевидной эритемы, подкожных узелков, лихорадки, стрептококковой инфекции.
Выявить непосредственно ревмокардит можно только в условиях клиники. Кардиолог при прослушивании сердца устанавливает наличие протодиастолического и мезосистолического шума Кера-Кумбса в области митрального и аортального клапанов, выявляет наличие тахикардии и др. отклонений работы сердца аускультативными методами.
Далее в обязательном порядке назначаются:
- Электрокардиограмма — ЭКГ. Тест электрической активности сердца необходим для определения качества сердцебиения. У больных фиксируются: нарушения ритма сердца, перегрузка левых отделов, предсердно-желудочковая блокада до 3 стадии. Также ухудшена проводимость (тахикардия, брадикардия), удлинен интервал PQ, отмечается экстрасистолия.
- УЗИ сердца — эхокардиограмма. Позволяет обнаружить протекающие, суженные, утолщенные, деформированные клапаны сердца. ЭХОКГ четко визуализирует регургитацию (обратный ток) крови, ослабление сокращений сердца, расширение полостей органа, выпот в перикардий.
- Рентген. Выявляет явные патологические изменения.
Дополнительно проводятся анализы крови на:
- С-реактивный белок: — ревматоидный фактор;
- антитела к стрептококку — повышены АСЛО, АСГ, АСК, АДНК-В;
- скорость оседания эритроцитов — увеличена.
Анализ крови необходим для выявления воспаления или высокого иммунного ответа. У больных в результатах очевидны сдвиг лейкоцитарной формулы влево и нейтрофильный лейкоцитоз.
Если во время диагностики обнаруживаются проявления порока сердца, значит, первые атаки ревматизма были проигнорированы и болезнь приобрела тяжелую форму.
Главная цель врачей — выявление β-гемолитического стрептококка. Наличие этой инфекции говорит о многом. Для этого из зева осуществляется забор материала с последующим посевом. Диагностировать ревматизм сердца нельзя и без трёх основополагающих инструментальных процедур.
Профилактика и прогноз
Прогноз для жизни благодаря профилактическим мероприятиям и антибактериальной терапии в большинстве благоприятный. После курса интенсивного лечения жалобы отступают, и ребенок возвращается к обычной жизни. После выздоровления специалист в качестве профилактики продолжает наблюдение ребенком, с целью раннего выявления сердечных осложнений.
Профилактика во время беременности сводится к грамотному наблюдению женщины, своевременная и полноценная терапия любого инфекционного заболевания. Общеукрепляющие профилактические занятия направлены на закаливание организма, и формирование сбалансированной физической нагрузки.
Причины инфекционного эндокардита
Главной причиной появления воспалительных изменений в эндокарде являются бактерии, которых в мире насчитывается бесчисленное множество.
Самыми распространёнными и тропными (имеющими расположение) к сердцу бактериями являются стрептококки.
В 65 % случаев инфекционный эндокардит вызывают стрептококки.
Стрептококк — это бактерия в форме шарика, не видимая глазом. Она в норме может жить в детском организме в определённом количестве. Когда иммунная система ослабевает (ОРВИ, ангина или скарлатина), стрептококк набирает силу и начинает размножаться. Продукты его жизнедеятельности начинают наносить вред, в том числе и эндокарду. Стрептококк любит жить в полости рта, мочевом пузыре, кишечнике.
На втором месте находится бактерия стафилококк золотистый. Такое красивое название ему дано вследствие того, что при бактериологическом посеве он даёт золотистый цвет. В 25 % случаев вызывает эндокардит. Оно и к лучшему, так как стафилококк является более агрессивным. Может приводить к разрушению клапанов сердца, что в дальнейшем приведёт к протезированию.
Также инфекционный эндокардит в 5 % случаев могут вызывать грибковые инфекции.
Эндокардит у детей, как правило, не развивается у абсолютно здорового ребёнка. В организме всегда должна быть персистирующая инфекция, которая активизируется при ослаблении факторов иммунной системы (ОРВИ, удаление зуба, кариес, инфекции мочеполовой системы). До 2 лет у деток эндокардит развивается, как правило, на фоне врождённых пороков сердца.
Прогноз
Прогноз во многом зависит от возбудителя болезни и от времени начала антибактериальной терапии. При стрептококковой этиологии заболевания у больных без недостаточности кровообращения ликвидации септического процесса удается достичь более чем в 90% случаев, а при эндокардите, вызванном стафилококками и грамотрицательными бактериями,— менее чем у 80% больных. Правильная тактика антибактериальной терапии при ранней диагностике эндокардита бактериального подострого значительно улучшает прогноз для жизни и трудоспособности заболевших, так как поражение сердца не достигает глубоких степеней. При запоздалой или неудачной в тактическом отношении терапии формируется клапанный порок сердца, от выраженности которого зависит степень ограничения трудоспособности больного после ликвидации септического процесса, а иногда и исход заболевания. У части больных со сформировавшимся пороком сердца отмечаются рецидивы болезни.
Ухудшают прогноз, в том числе витальный, развитие недостаточности кровообращения, тромбоэмболические осложнения и присоединение почечной недостаточности (в связи с гломерулонефритом, инфарктами почек), затрудняющей антибактериальную терапию. При раннем и позднем эндокардите, возникающем после операций на сердце, прогноз неодинаков: при позднем — летальность составляет 25—40%, а при раннем — она достигает 60—90%.
ЛЕЧЕНИЕ
При инфекционном эндокардите необходима госпитализация пациента с обязательным соблюдением постельного режима вплоть до разрешения острой фазы воспалительной реакции. Лечение в стационаре проводят до полной нормализации температуры тела и лабораторных показателей, отрицательных результатов бактериологического исследования крови и исчезновения клинических проявлений активности заболевания.
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
Этиотропное лечение инфекционного эндокардита – антибиотикотерапия.
Основные принципы антибиотикотерапии при инфекционном эндокардите
• Назначение препарата, оказывающего бактерицидное действие.
• Создание высокой концентрации антибиотиков в вегетациях; введение антибиотиков внутривенно.
• Достаточно длительная антибактериальная терапия.
• Соблюдение режима введения антибиотика для предупреждения рецидива заболевания и резистентности микроорганизмов.
Основные антибиотики
В зависимости от этиологии применяют различные антибиотики.
Инфекционный эндокардит, вызванный грамположительными бактериями, поддаётся терапии пеницициллином, полусинтетическими пенициллинами, цефалоспоринами I и II поколений или ванкомицином. Грамотрицательные бактерии требуют применения цефалоспоринов III поколения (цефтазидим, цефтриаксон, цефотаксим), аминогликозидов (гентамицин, нетилмицин), фторхинолонов (ципрофлоксацин, офлоксацин), карбапенемов (имипенем+циластатин, меропенем). При грибковой этиологии используют амфотерицин B и флуконазол.
Основные виды антибиотиков и их дозы представлены в табл. 6-2.
Таблица 6-2. Антибиотики, применяемые для лечения инфекционного эндокардита
Заключение
Проблема неврологических осложнений ИЭ остается одной из наиболее серьезных в кардионеврологии. Для ее успешного решения необходимы усилия широкого круга специалистов – кардиологов, кардиохирургов, неврологов, нейрохирургов, врачей функциональной диагностики и других. Современная диагностика ИЭ основывается на предложенных в 1994 г. и впоследствии дополненных Duke критериев, согласно которым ключевая роль отводится бактериологическому исследованию крови и визуализирующим методам диагностики. Вместе с тем, в Российской Федерации отмечается чрезвычайно низкая частота выделения этиологически значимых возбудителей из крови, а также недостаточно широкое использование чреспищеводной эхокардиографии, позволяющей диагностировать поражение клапанов сердца на начальных стадиях заболевания. Ранняя диагностика ИЭ и назначение адекватной АМТ способствуют максимальному сокращению риска неврологических осложнений. В случае развития таких осложнений показания к хирургическому лечению сохраняются, но потенциальная польза его должна быть сопоставлена с операционным риском и послеоперационным прогнозом.
Среди неврологических осложнений ИЭ чаще всего встречается ишемическое поражение головного мозга вследствие тромбоэмболии церебральных сосудов. Наиболее высокий риск тромбоэмболических осложнений наблюдается в первые 2 недели заболевания и ассоциирован с размерами и подвижностью вегетаций, наличием в анамнезе эпизода тромбоэмболии, а также видом этиологически значимого микроорганизма. Знание вариантов поражения нервной системы при ИЭ, которое может маскировать основное заболевание, позволит в более ранние сроки поставить правильный диагноз и своевременно назначить лечение, способствующее снижению смертности и улучшению прогноза у данной категории пациентов.