Факторы, которые предрасполагают к появлению ИМВП у детей
Инфекция мочевыделительной системы у детей может возникнуть из-за:
- переохлаждения (чаще всего она возникает в прохладные времена года);
- респираторных инфекционных болезней. К примеру, при ангине может произойти попадание стрептококка с током крови в почки и это спровоцирует развитие тяжёлого пиелонефрита;
- снижения иммунитета (чаще возникает в старшем возрасте, а также у больных, которые имеют иммунодефицитные и тяжёлые хронические болезни);
- несоблюдения правил личной гигиены;
- аномалий развития мочевыводящих путей (диагностирование данной патологии можно произвести ещё внутриутробно);
- обструктивных уропатий (при этом нарушается отток мочи по различным причинам).
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
- гиперактивный мочевой пузырь, излечимое заболевание, которое часто проходит по мере взросления ребенка;
- неполное опорожнение мочевого пузыря;
- слишком долгое ожидание, чтобы помочиться;
- запор – менее двух испражнений в неделю или жесткие фекалии, которые болезненны или трудны для прохождения;
- пузырно-мочеточниковый рефлюкс (ПМР) – обратный поток некоторого количества мочи из мочевого пузыря по направлению к почкам во время мочеиспускания;
- сужение уретры – проблему, которая ограничивает нормальный поток мочи, например, камень или слишком узкий канал (стриктура). В некоторых случаях это может быть связано с врожденным дефектом;
- нарушения правил гигиены, дефекты ухода за маленьким ребенком;
- семейный анамнез цистита.
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Пути, по которым возбудители ИМВП попадают и распространяются в организме
Возбудители инфекций мочевыделительной системы распространяются в организме следующими путями:
- восходящим (уретральным). Воспалительный процесс поднимается снизу-вверх, т.е. из мочеиспускательного канала в почки;
- нисходящим. Воспалительный процесс спускается из почек в уретру;
- гематогенным (лимфогенным). Например, при ангине, гайморите, воспалительных процессах в лёгких (если у ребёнка запущенная форма вирусного инфекционного заболевания, то инфекция может попасть в мочевой пузырь, и это способствует развитию геморрагического цистита);
- контактным. При незащищённом половом акте (у подростков), катетеризации, цистоскопии.
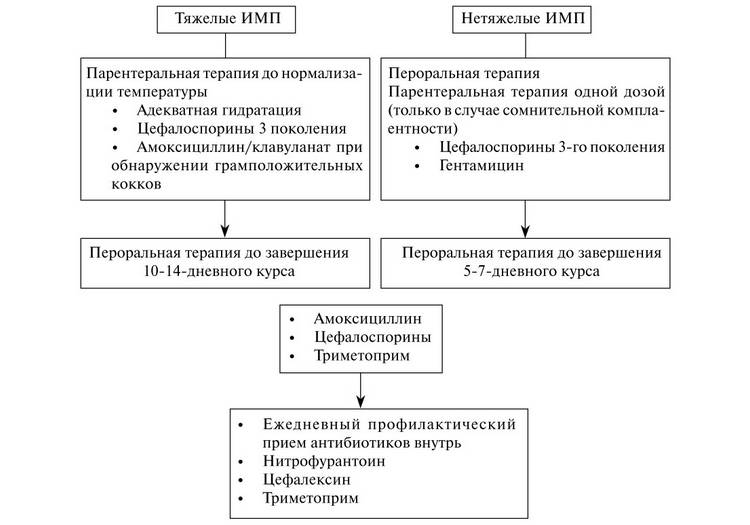
Профилактика Острого пиелонефрита у детей:
Длительную антимикробную профилактику острого пиелонефрита у детей проводят, если на протяжении года было 3 и больше рецидива (повтора) болезни. Также показаниями являются тяжелая нейрогенная дисфункция мочевого пузыря, аномалии ОМС и пр. Применяют такие препараты как фурагин, фурамаг в 1/3-¼ суточной дозы (1-2 мг/кг) на ночь, курс профилактики от 1 до 12 месяцев по назначению врача.
Если между рецидивами проходит от 3 недель до 3 месяцев, то длительность терапии в среднем 6 месяцев. Если между рецидивами прошло меньше, чем 3 недели, то курс профилактики – год. Фитотерапия не может быть самостоятельным профилактическим средством, это только часть комплексных мер. Сборы составляют максимум из 2-3 компонентов, для грудничков рекомендованы моносборы (из одной травы). Учитывается индивидуальная непереносимость, если она выявлена у ребенка.
Фитотерапия для профилактики острого пиелонефрита у детей показана курсами длительностью 2-3 недели, перерыв 1-2 недели. сборы чередуют. выбранные травы должны оказывать такие действия:
- противовоспалительное
- мочегонное
- антисептическое
Врачи могут назначить для профилактики препарат КанефронH. Дозировка такая (может быть иной по решению лечащего врача):
- до 1 года – 15 капель 3 раза в день
- 1-5 лет – 20 кап 3 раза в день
- детям школьного возраста – 25 кап 3 раза в день или 1 драже 3 раза в день
В качестве профилактики врачи могут назначить ребенку:
- клюкву (сок или экстракт)
- Монурель (экстракт клюквы)
- пробиотики (Аципол, Линекс и др.)
- витамины А, Е, В6,
- бета-каротин
- бактериальные лизаты (уро-ваксом, солкоуровак)
- ликопид (при ремиссии)
Диспансерное наблюдение
За детьми, которые излечились от острого пиелонефрита, осуществляют диспансерное наблюдение на протяжении 5 лет, если болезнь была однократной. Если были рецидивы, то ребенка наблюдают до 18 лет, делают ежегодное обследование.
Группа риска по ИМВП
К группе риска по инфекционным заболеваниям органов мочевыделительной системы относят:

лиц женского пола (у них они возникают в пять раз чаще).
Инфекционные заболевания мочевыводящих путей чаще определяются у женщин. Это происходит, потому что у них ближе располагается уретра, влагалище, анальное отверстие, а также из-за короткого и широкого мочеиспускательного канала, таким образом, возбудители быстрее проникают в мочевыделительные пути;
- детей до трёх лет (из-за неполноценности иммунитета). ИМВП является одной из самых частых причин лихорадки неясной этиологии у мальчиков до трёхлетнего возраста;
- людей пожилого возраста (из-за того что у них развивается возрастной иммунодефицит);
- пациентов, которые имеют особенности строения мочевыводящих путей (к примеру, при увеличении предстательной железы может затрудниться вытекание мочи из мочевого пузыря);
- пациентов, которые имеют почечную патологию (к примеру, при мочекаменной болезни камни – это дополнительный фактор риска, способствующий развитию инфекционных процессов);
- реанимационных больных (им, хоть и временно, выводят мочу через мочевой катетер, который является входными воротами для проникновения инфекции);
- пациентов, которые имеют хронические заболевания (к примеру, при сахарном диабете возникает большая вероятность появления ИМВП из-за того что снижается сопротивляемость организма);
- женщин, которые пользуются некими контрацептивными методами (их примером является использование контрацептивного кольца).
Как связаны цистит и пиелонефрит?
Чтобы ответить на этот вопрос, вспомним анатомию. Как устроена мочевыводящая система? Моча образуется в почках, а затем по системе малых и больших почечных чашечек собирается в лоханке (по-латински она называется «пиелос»). Вместе с мочеточниками лоханка относится к верхним мочевыводящим путям. Нижние мочевыводящие пути — это мочевой пузырь и уретра .
И если моча движется от почек к уретре, то инфекция, как правило, преодолевает этот путь в обратном направлении. Это называется инфицированием восходящим, или уриногенным путем. Конечно, это не единственный способ заразить лоханку вредоносными бактериями.
Существует также гематогенный путь: когда инфекционный агент заносится в почки через кровоток. При этом картина заболевания и его развитие отличаются, поскольку поражается не только лоханка, но и само вещество почки .
Виды
В медицине чаще всего встречаются три формы болезни:
- цистит – инфицирование слизистой оболочки мочевика;
- уретрит – заболевание мочеиспускательного канала или уретры;
- пиелонефрит – воспаление в почках.
Существует два основных типа распространения заражения. Первый – восходящий – подразумевает первичное поражение области, расположенной ниже органов системы мочевыделения, и постепенное распространение болезни вверх. Примером может быть цистит, провоцирующий пиелонефрит. Второй тип – нисходящий – предусматривает расползание инфекции из выше расположенных отделов вниз. Здесь уже первичным заболеванием считается пиелонефрит, который дает осложнения на работу мочевого пузыря.
Патогенез (что происходит?) во время Острого пиелонефрита у детей:
При урогенном пути микробы распространяются против тока мочи. Для кишечной палочки этот путь самый простой. При длительном существовании цистита и повышении внутрипузырного давления может наступать расслабление пузырно-мочеточникового сфинктера, благодаря чему микроорганизмы проникают с мочой ретроградно из пузыря в мочеточники и лоханку. Также существует лимфогенный путь.
Морфологическая картина при гематогенных и урогенных (или нисходящих и восходящих) пиелонефритах аналогична. Происходит неспецифическое бактериальное воспалительное заболевание лоханок и интертубулярного интерстиция почек. У больных острым пиелонефритом детей в моче находят микробы:
- энтерококк
- кишечную палочку
- золотистый стафилококк
- вульгарный протей
- белый стафилококк и др.
Но самое негативное влияние при данном диагнозе оказывают кишечная палочка и энтерококк. Проникновения их в лоханку еще не гарантирует, что ребенок заболеет. Всё зависит также от реактивности организма и вирулентности микробов. В отношении возникновения инфекционного процесса в лоханках и почках может иметь значение и нарушение нервной регуляции функции мочевого тракта и метаболического расстройства (сахарный диабет) у ребенка.
Последствия
К чему приведет инфицирование мочевыводящих областей, если вовремя не обратить внимание на первые признаки и слишком поздно привести ребенка к врачу или заниматься самолечением? Даже не самые запущенные случаи дают такие последствия:
- хроническое повреждение почечной паренхимы;
- сморщивание почки;
- артериальная гипертензия;
- сепсис и др.
Если у малыша диагностировали поражение мочевого тракта, то после лечения родителям следует внимательно наблюдать за ребенком, чтобы избежать рецидивов. Частые и многочисленные рецидивы требуют серьезных профилактических мер, к которым относится использование антибиотиков и уроантисептиков, и обследования.
Лечение недуга
Когда ребенок плачет, страдают любые родители. Они пытаются сделать все возможное, чтобы улучшить состояние малыша. Однако в том случае, если запах урины напоминает ацетон, самолечение не поможет.
Важно правильно диагностировать недуг, сдать необходимые анализы и только потом делать выводы
- Если ребенок сильно плачет перед тем, как сходить в туалет, а запах урины напоминает ацетон – это симптомы, похожие на цистит. Своевременное обращение к врачу поможет диагностировать недуг на том этапе, когда еще будет возможно домашнее лечение. Родители должны знать, что без антибиотиков бактерии не убить, других путей нет. Когда в урине появится кровь, избавиться от цистита будет намного тяжелее. Поэтому главный совет в таком случае – как можно быстрее обратиться к врачу и строго следовать его рекомендациям.
- Пиелонефрит. Если бактерии не были вовремя устранены, развивается пиелонефрит. Данный недуг вылечить самостоятельно не получится, и ребенка придется помещать в стационар под наблюдение врача.
Постоянно сдается кровь на анализ и урина, чтобы следить, прогрессирует ли болезнь или бактерии умирают.
Также обращается внимание на то, пропал ли запах, похожий на ацетон. Если это случилось, значит, состояние ребенка улучшается
Симптомы недуга
Организм малыша очень слаб, и иногда иммунитета для борьбы с болезнетворными бактериями недостаточно. Именно по этой причине родители должны внимательно следить, как ведет себя их малыш, беспокоит ли ребенка что-либо. Если есть перечисленные ниже симптомы, необходимо как можно быстрее обратиться за помощью к врачу.

На какие симптомы обращать внимание:
- частое мочеиспускание;
- энурез (непроизвольно выделяется моча во сне);
- кровь в утренних испражнениях малыша;
- отечность ног и под глазами не сходит несколько дней;
- признаки того, что есть кишечная палочка (высокая температура, частая рвота и тошнота);
- режущие боли в области живота (малыш плачет, когда ходит в туалет);
- урина пахнет рыбой (неприятный тухлый запах);
- запах напоминает ацетон.
План лечения грудничков
При лечении инфекции мочевыводящих (мочевых) путей у грудных детей (до года) так же как и у более взрослого ребенка, учитываются причины возникновения, как проявляется болезнь (наличие температуры и т.д.) и история болезни (проводимые ранее обследования и имеющиеся последствия). При необходимости назначается антибиотик, подходящий для этого возраста, преимущественно для перорального приема (приема внутрь). После основного курса ребенку определяется программа профилактики, которую необходимо проводить регулярно (частоту определяет врач). Кроме того, доктор проводит разъяснительную работу с родителями, начиная с того, как появляется заболевание, и заканчивая тем, как не допустить этого и какие меры профилактики наиболее эффективны.
Профилактика
Профилактические меры предусматривают правильное использование подгузников, соблюдение гигиены, поддержание иммунитета, правильное питание. Для новорожденных обязательно грудное вскармливание, которое является важнейшим источником антител. Детям постарше не следует злоупотреблять цитрусами, гранатами, квашеными и солеными овощами.
Важно вовремя блокировать бактериальные очаги, лечить воспаление миндалин, гайморовых пазух, кариес, холецистит. В противном случае микроорганизмы могут попасть в кровь и заразить мочевыделительную систему
Также следует избегать переутомлений и стрессов, переохлаждений организма
Стоит соблюдать меры осторожности при посещении бассейна: не садиться на бортик в одних плавках, регулярно принимать душ после плаванья, пользоваться своим полотенцем
Симптомы цистита
Инфекции нижних мочевыводящих путей имеют яркую клинику, которую легко узнать. Несмотря на то, что выделяют острый и хронический цистит, их проявления в период обострения, как правило, похожи:
- жалобы на боль, жжение и рези при мочеиспускании — неприятные ощущения сопровождают весь процесс целиком, от начала и до конца;
- боль в области над лобком;
- императивные позывы к мочеиспусканию, которые сложно игнорировать;
- частые походы в туалет, моча при этом выделяется малыми порциями;
- есть чувство неполного опорожнения мочевого пузыря;
- изменение характера мочи: она приобретает неприятный запах, цвет мутнеет, может быть примесь крови в последней порции мочи (необязательный симптом).
Важно отметить тот факт, что температура и симптомы интоксикации редки. Гипертермия бывает не выше 38 градусов, обычно до 37,5 и ниже
Во время осмотра врач обращает внимание на покраснение, припухлость, болезненность при пальпации области уретры и отсутствие патологических влагалищных выделений .
Существует категория осложненных циститов, которые могут проявляться высокой температурой, кровью в моче, нарушением оттока, недержанием мочи и другими симптомами .
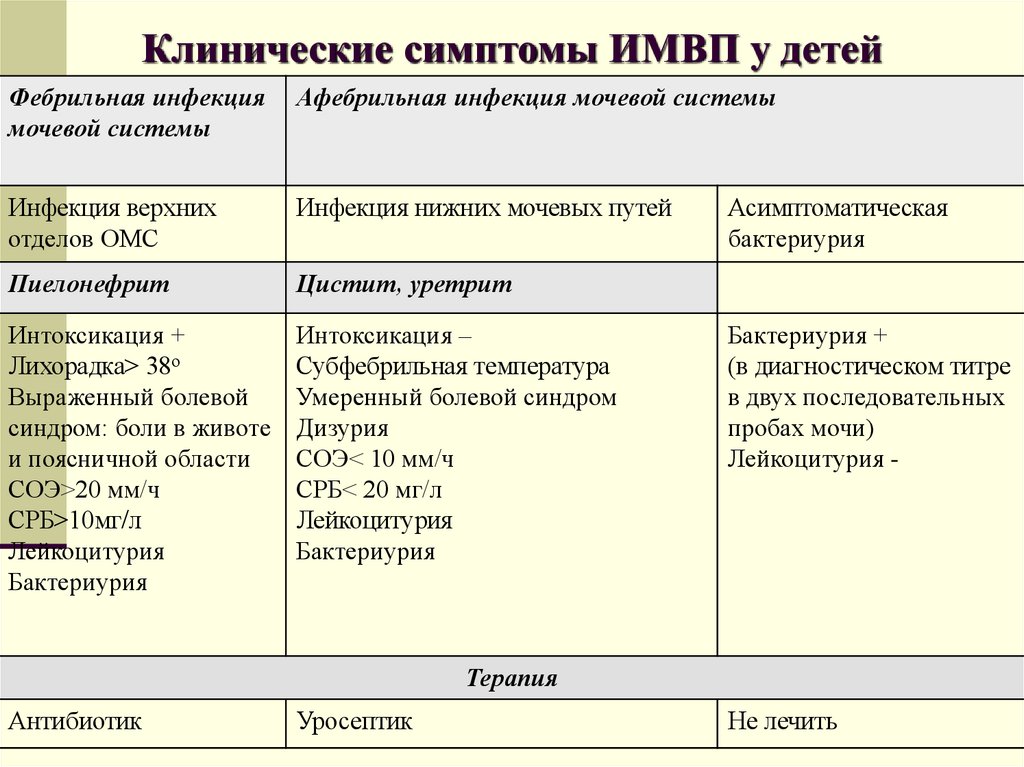
Как протекают инфекционные процессы мочевыделительной системы?
Симптоматика при инфекционных процессах мочевыводящих путей может быть различной и иногда «даёт о себе знать» ещё на начальных этапах болезни. Но бывают случаи, когда клиническая картина долго протекает бессимптомно.

- болезненность, резь, жжение при мочеиспускании;
- учащение позывов к мочеиспусканию или задержка мочи;
- выделение мочи малыми порциями;
- изменение запаха и цвета мочи;
- болезненность в надлобковой, поясничной областях и внизу живота;
- повышение температуры и интоксикационные симптомы.
При подъёме температуры у ребёнка до высоких цифр и наличии симптомов ИМВП, необходимо срочно вызвать бригаду скорой помощи и госпитализировать малыша в больницу!
У новорождённого и грудничка симптомы заболевания могут быть неспецифичными. Они становятся раздражительными и капризными. У таких детей снижается аппетит, ухудшается сон, возникает рвота и гипертермия, а также малыши плохо набирают массу тела.
Если у ребёнка появился хотя бы один из этих симптомов, нужна обязательная консультация педиатра!
Что такое микоплазмоз?
Микоплазмоз — инфекционное заболевание, вызываемое микоплазмами, протекает по типу
инфекции верхних дыхательных путей (фарингит, ларингит, трахеит) или нижних дыхательных путей
(бронхит или острая микоплазменная пневмония).
К сведению. Возбудитель микоплазмоза также вызывать инфекцию мочеполовой системы, но только если инфицирование произошло половым путем. Мочеполовой микоплазмоз вызывается возбудителем, отличным от респираторного микоплазмоза.
Cлучаи мочеполового микоплазмоза у детей рассматривать не имеет практического смысла, поэтому в данной статье речь пойдет о микоплазменной инфекции дыхательных путей.
Микоплазмоз вызывается возбудителем из рода Mycoplasma. Возбудитель микоплазмы не относится
ни к вирусам, ни к бактериям и занимает промежуточное место. Возбудитель относительно
неустойчив во внешней среде, разрушается при нагревании до 40°С в течение 20 минут.
Передается воздушно-капельным путем. Инфицированный человек выделяет вирус при разговоре, чихании или кашле. Возбудитель проникает в организм человека с вдыхаемым воздухом и фиксируется на слизистой трахеи и бронхов. Возбудитель также способен достигать ткани легкого и вызывать поражение альвеол.
Для распространения инфекции имеет значение скученность коллектива, что встречается часто в осенне-зимний период, плохая циркуляция воздуха в непроветриваемых помещениях. Чаще болеют ослабленные дети.
Внедрение микоплазм в организм имеет несколько сценариев развития. Возбудитель может длительно находиться
внутри организма, не вызывая болезнь, – ребенок становится здоровым носителем инфекции.
Возбудитель может вызывать типичный бронхолегочный процесс или инфекцию верхних дыхательных путей.
В неблагоприятном случае возникает генерализованная инфекция с развитием таких явлений, как артрит,
энцефалит или менингит.
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
- сниженный аппетит либо полный отказ от питания;
- беспокойность, которая усиливается, когда ребенок мочится;
- плач, нервное возбуждение либо, наоборот, вялость и слабость;
- повышенная температура тела, вплоть до лихорадки;
- спазм уретрального сфинктера снаружи, задержка мочи ввиду выработанного рефлекса;
- изменение мочи: мутность, осадок, хлопья, отталкивающий запах.
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка
Другие симптомы цистита включают:
- жжение или боль при опорожнении мочевого пузыря;
- зловонную или мутную мочу;
- резкие позывы к мочеиспусканию, а потом выделение всего нескольких капель мочи;
- высокую температуру;
- тошноту или рвоту;
- диарею.
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
- позывы к опорожнению мочевого пузыря каждые 20 минут или чаще;
- боль над лобком, отдающаяся в промежность и усиливающаяся при прощупывании живота и даже малой наполненности мочевого пузыря;
- затрудненный выход мочи, сопровождающийся резями и болью;
- недержание мочи;
- несколько капель крови после мочеиспускания;
- позывы, не приводящие к мочеиспусканию.
Профилактические меры
Никакие родители не хотят видеть, как плачет их любимый малыш. Чтобы предотвратить инфекцию мочевыводящих путей и другие бактерии, соблюдайте простые меры профилактики.
Регулярно купайте ребенка в ромашке и череде
Эти травы убивают любые бактерии, способствуют укреплению иммунитета.
Чтобы поддерживать соли и оксалаты в детском организме в нужном количестве, кормите малыша правильно и не злоупотребляйте вредными продуктами (копчеными, жареными).
Конечно, для маленького ребенка важно соблюдать правила гигиены. Регулярно меняйте подгузники, умывайте малыша каждый день и следите, чтобы одежда всегда была чистой.

Такие симптомы, как кровь в урине и плохой анализ (повышенный белок, присутствуют соли оксалаты) – это предвестники беды. Чем быстрее вы обратитесь к врачу, тем скорее избавите малыша от неприятных болей.
Диагностика микоплазменной инфекции
Диагноз микоплазменной инфекции ставится на основании клинической картины, эпидемиологической обстановки
и данных лабораторных методов исследования. Групповая вспышка пневмонии среди детей в замкнутом коллективе всегда должна натолкнуть врачей на мысль о возможности микоплазменной инфекции.
Так как клиническая картина не имеет специфических и характерных только для микоплазменной инфекции проявлений,
диагноз ставится на основании лабораторных исследований. Используют методы обнаружения самого возбудителя в
смывах с ротоглотки или обнаружения антител в парных сыворотках крови, которые берут с промежутком в 2 недели.
При наличии микоплазмоза концентрация специфических антител во второй сыворотке больше, чем в первой.
Отличить клиническую картину микоплазменной пневмонии от другой бактериальной пневмонии бывает трудно.
От сутствие эффекта от пенициллинотерапии, изнурительный кашель и отсутствие или скудность данных
при выслушивании являются типичными признаками микоплазменной пневмонии.
Цистит у детей
У детей старшего возраста и взрослых цистит чаще всего протекает как «местное страдание», без лихорадки и симптомов интоксикации. При геморрагическом цистите ведущим в мочевом синдроме будет гематурия, иногда макрогематурия. У детей грудного и раннего возраста цистит часто протекает с симптомами общей интоксикации и лихорадкой. Для них характерно частое развитие странгурии (задержки мочи).Мочекаменная болезнь у детей развивается реже, чем у взрослых. Камни образуются из кристаллов солей, которые в нормальной моче находятся в растворенном виде; они могут располагаться в ткани почки, почечных лоханках и их чашечках, мочевом пузыре. Образование камней связано с нарушением обмена (в частности, минерального), несоблюдением режима питания, а также с затрудненным оттоком мочи при различных пороках развития мочевой системы. Нередко мочекаменная болезнь сочетается с пиелонефритом, так как камень создает условия для развития инфекции. Заболевание обычно проявляется приступами острой боли в пояснице, отдающей в низ живота.Приступы почечной колики часто сопровождаются рвотой, повышением температуры, задержкой газов и стула, нарушением мочеиспускания. В моче обнаруживается кровь (это связано с тем, что при прохождении камня по мочевыводящим путям повреждается их слизистая оболочка). Лечение в большинстве случаев оперативное.
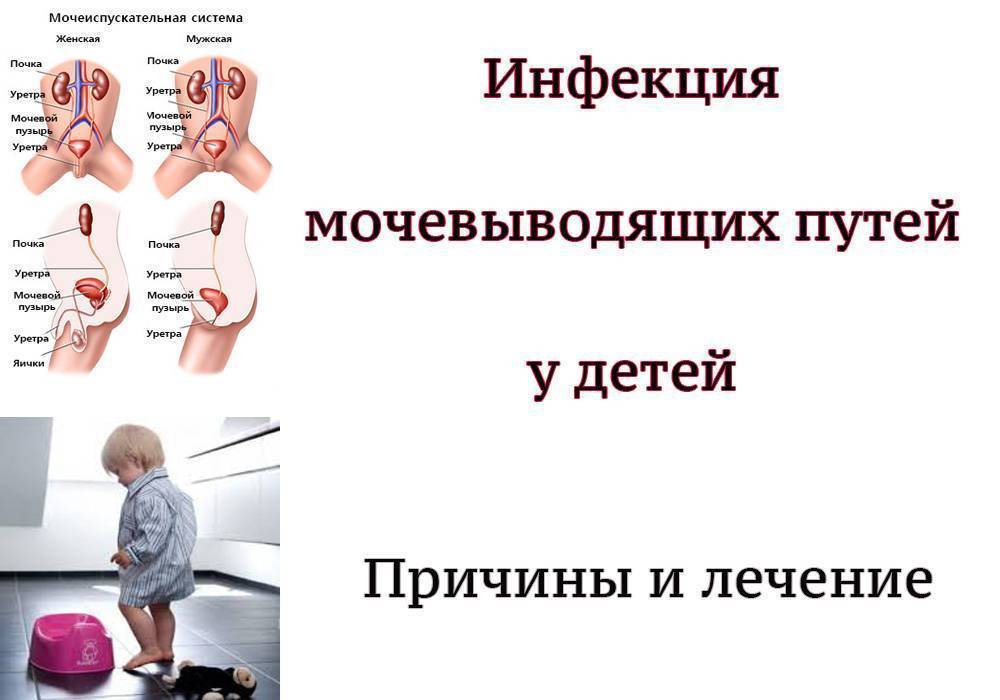
Что же такое инфекция мочевыводящих путей?
Инфекция мочевыводящих путей у детей (ИМВП) является микробно-воспалительным поражением органов мочевыделительной системы, не имеющим специального указания на локализацию этого процесса.
Если у ребёнка инфекция мочевыводящих путей, то при проведении бактериологического исследования мочи, в одном миллилитре выявляется не меньше ста тысяч колониеобразующих микробных единиц.
В Российской Федерации инфекция мочевыводящих путей – это одно из самых распространённых инфекционных заболеваний. Частота возникновения его в среднем за год составляет 18 – 27 случаев на 1000 больных детей.
Во всём мире ИМВП занимает второе место по распространённости среди заболеваний, которые имеют инфекционную природу.
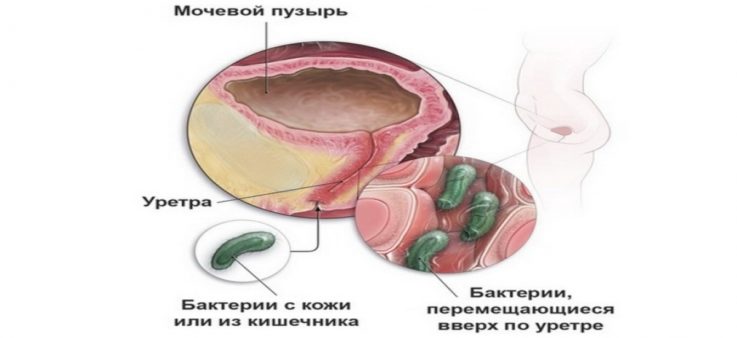
Хотя мочевыводящие пути являются стерильными, и в любом органе может развиться инфекционный процесс, их особенность заключается в том, что воспаление способно передаваться как восходящим (от уретры в почки), так и нисходящим путём (из почек в мочевой пузырь).
Инфекционные процессы в органах мочевыделительной системы чаще встречаются у женского пола, чем у мужского. Это происходит из-за анатомических особенностей, но у мужчин ИМВП часто имеет затяжное и тяжёлое течение.
ИМВП являются чрезвычайно распространёнными у детей. Мальчики до пятилетнего возраста в 1 – 3% случаев болеют ими, а девочки – в 9%. Возникновение их также зависит от возраста и пола малышей. К примеру, в новорождённом и грудном возрасте эти инфекции чаще появляются у мальчиков, а с двух до пятнадцати лет – у девочек. Чаще всего у них возникает цистит, пиелонефрит, асимптомная бактериурия.
Мочевыделительная система поддерживает водно-солевой баланс в организме, вырабатывает ряд гормонов (к примеру, эритропоэтин), а также освобождает из него токсические вещества. Объём выделенной мочи в течение суток приблизительно составляет 1.5 – 1.8 литра, так как он зависит от количества выпитой жидкости, соли и болезней мочевыделительной системы.