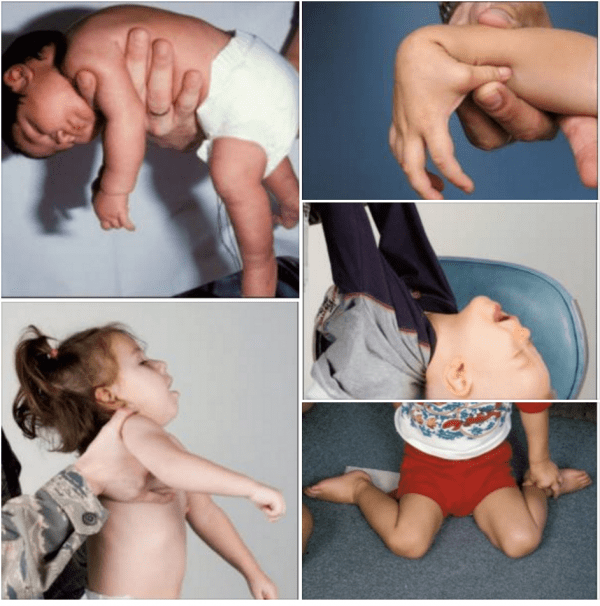
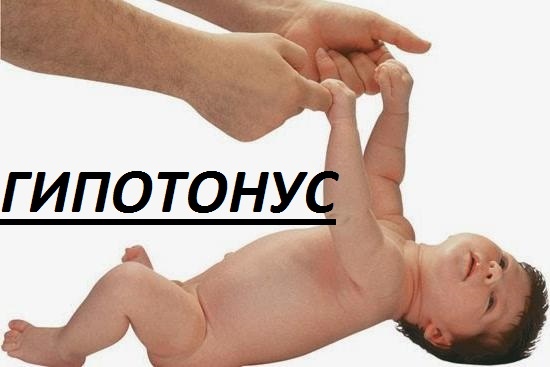
Что такое мышечный тонус
Большинство людей хорошо понимают, что такое сила мускул, а вот с объяснением термина «тонус мышц» могут возникать трудности. Сила – это способность мышцы (или группы мышц) работать под нагрузкой. Этот критерий может быть объективно измерим. А вот тонус – это весьма субъективная характеристика, которая определяет функциональность мускул в состоянии покоя. Но даже когда наше тело пребывает в состоянии покоя (то есть мы не двигаемся, и никакая отдельная мышца, ни их группа не напрягаются), наши мускулы все равно не переходят в абсолютное спокойствие. Существует такое понятие, как базовый уровень активности, который можно ощутить, но измерить его проблематично. Это состояние и называется мышечным тонусом. Именно мышечный тонус позволяет человеку удерживать ту или иную статическую позу, а также отвечает за поддержку костей скелета (грубо говоря, без поддержки мышц скелет просто бы рассыпался).
То есть здоровые мышцы никогда не расслабляются полностью. Они постоянно сохраняют определенное напряжение и жесткость, которые могут ощущаться как сопротивление движению. Например, тонус спины и шейных мышц позволяет человеку поддерживать свое положение, когда стоит или сидит. В здоровом организме тонус мышц немного уменьшается, когда человек спит. Поэтому, когда кто-то засыпает сидя, то его голова обычно падает на одну сторону.
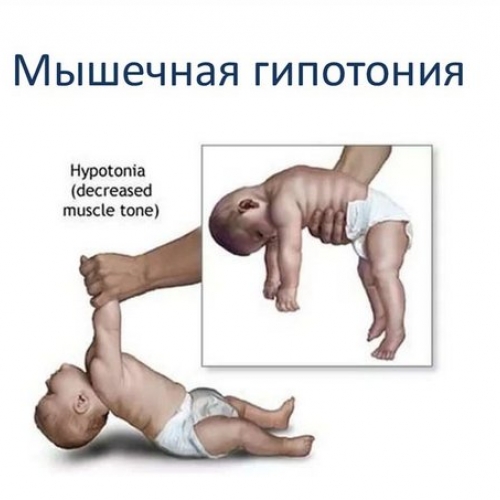
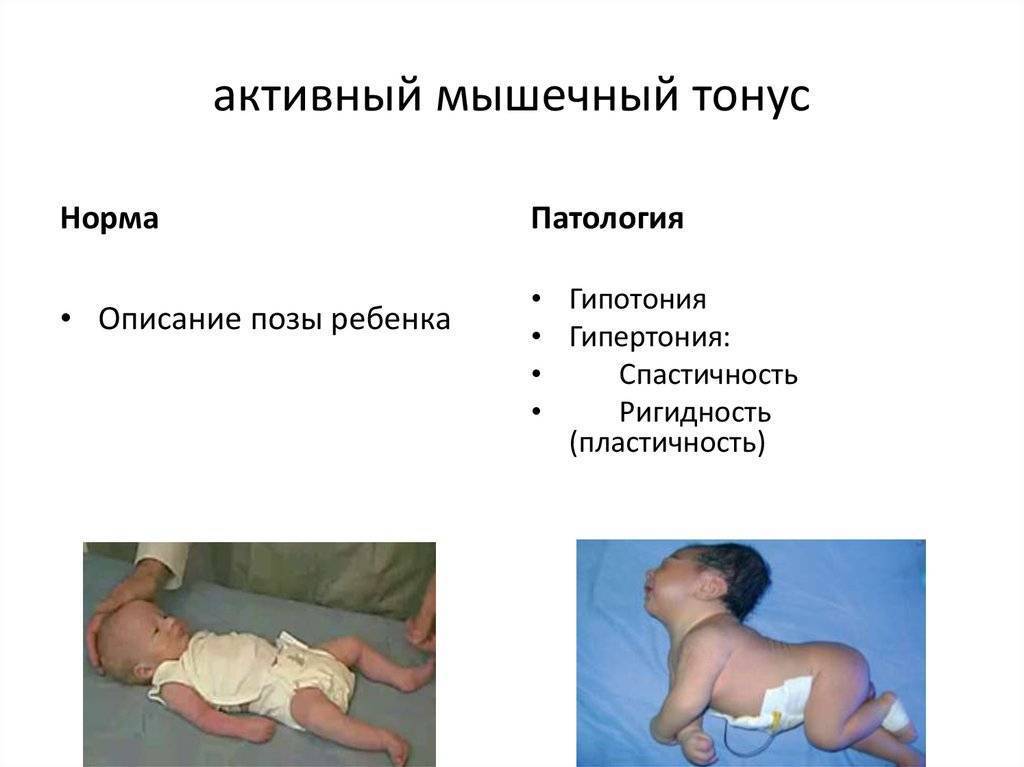
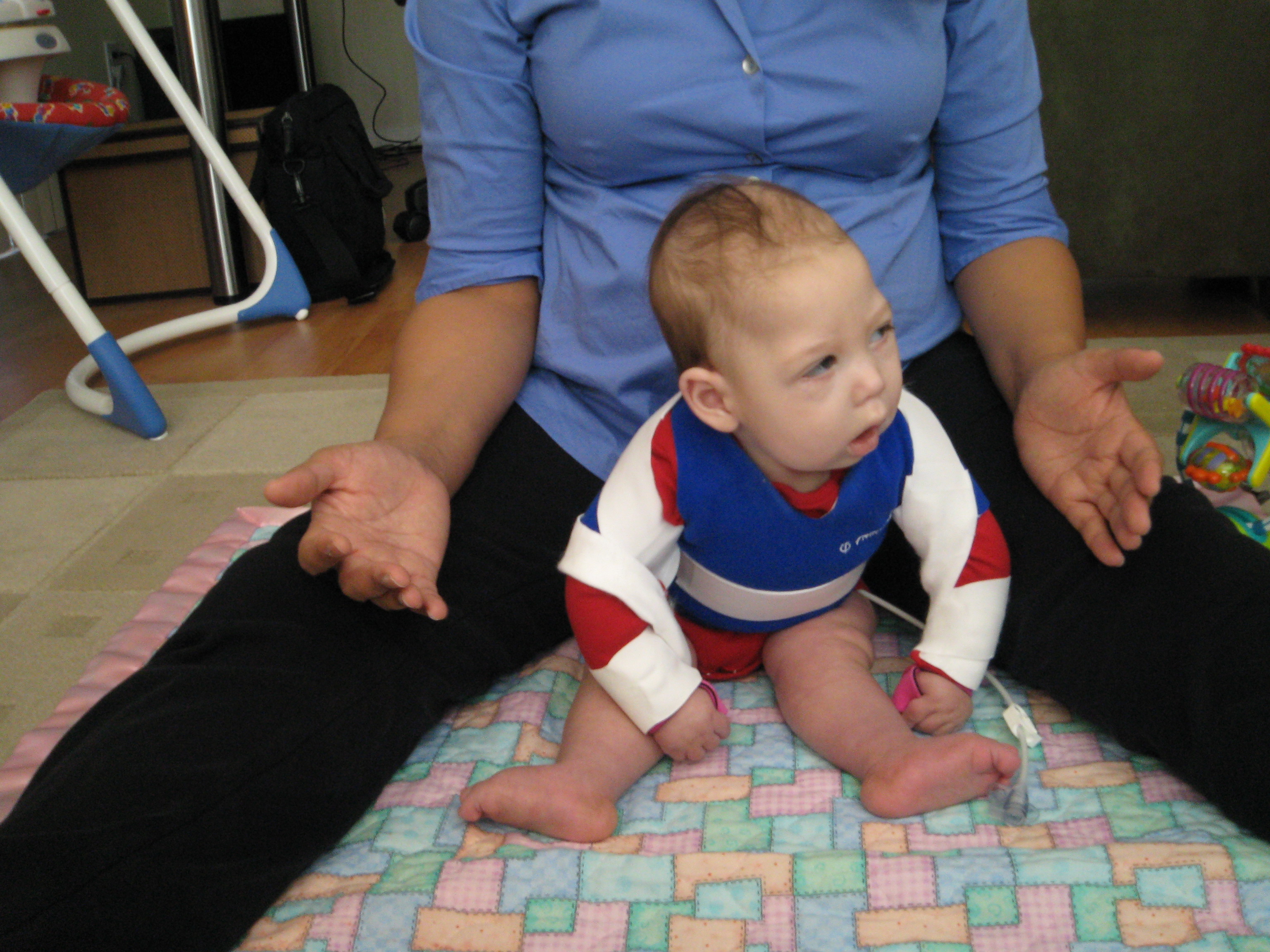
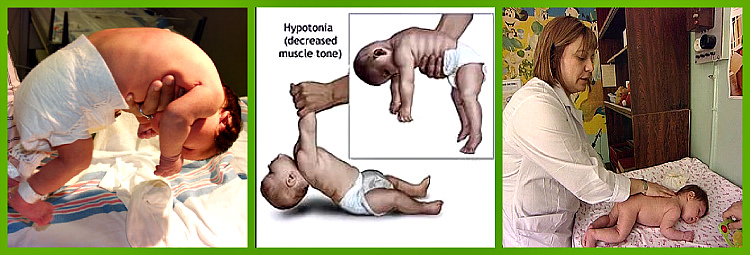
Мышечный тонус может быть нормальным, низким или высоким. Сниженный тонус еще называют гипотонией мышц или мышечным гипотонусом. Людям с таким нарушением трудно держать голову, самостоятельно стоять и передвигаться, а при любом движении они легко могут повредить скелет. Повышенный тонус в медицине принято называть мышечным гипертонусом или спастичностью. При таком состоянии мышцы постоянно остаются сжатыми, у человека постоянно возникают спазмы. Людям с таким нарушением трудно принимать естественное положение тела. Многие из них не могут ходить на всей стопе, а только на пальцах, также у них может нарушаться гибкость коленных или тазобедренных суставов.
СИНДРОМ МЫШЕЧНОЙ ГИПЕРТОНИИ, ГИПЕРТОНУС У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ
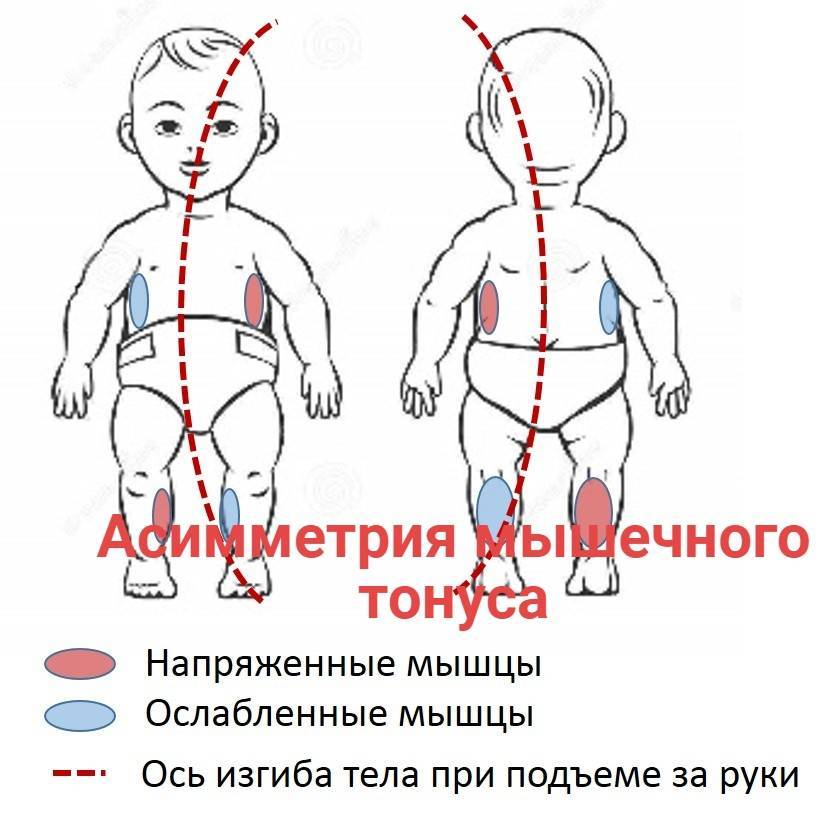
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности, повышением сухожильных рефлексов, расширением их зоны, клонусами стоп. Повышение мышечного тонуса может превалировать во флексорных или экстензорных группах мышц, в приводящих мышцах бедер, что выражается в определенной специфике клинической картины, однако является лишь относительным критерием для топической диагностики у детей раннего возраста. В связи с незаконченностью процессов миелинизации симптомы Бабинского, Оппенгейма, Гордона нельзя считать всегда патологическими. В норме они выражены нерезко, непостоянны и по мере развития ребенка ослабевают, но при повышении мышечного тонуса становятся яркими и не имеют тенденции к угасанию.
Выраженность синдрома мышечной гипертонии может варьировать от легкого повышения сопротивления пассивным движениям до полной скованности (поза децеребрационной ригидности), когда практически невозможны какие-либо движения. В этих случаях даже мышечные релаксанты не в состоянии вызвать мышечное расслабление, а тем более пассивные движения. Если синдром мышечной гипертонии выражен нерезко, не сочетается с патологическими тоническими рефлексами и другими неврологическими нарушениями, его влияние на развитие статических и локомоторных функций может проявиться в их легкой задержке на различных этапах первого года жизни. В зависимости от того, в каких мышечных группах больше повышен тонус, будет запаздывать дифференциация и окончательное закрепление определенных двигательных навыков. Так, при повышении мышечного тонуса в руках отмечают задержку развития направления рук к объекту, захвата игрушки, манипулирования предметами. Особенно нарушается развитие хватательной способности рук. Наряду с тем, что ребенок позже начинает брать игрушку, у него длительное время сохраняется ульнарный захват, или захват всей кистью. Захват пальцами (пинцетный захват) формируется медленно, а иногда требует дополнительной стимуляции. Может задерживаться развитие защитной функции рук, тогда запаздывают соответственно и реакции равновесия в положении на животе, сидя, стоя и при ходьбе. При повышении мышечного тонуса в ногах задерживается становление опорной реакции ног и самостоятельного стояния. Дети неохотно встают на ноги, предпочитают ползать, на опоре становятся на пальчики (на цыпочках) – это очень плохо.
Лечение сниженного мышечного тонуса
Можно ли вылечить мышечную гипотонию? Это первый вопрос, который возникает у взрослых пациентов, а также у родителей, чьим детям поставлен диагноз «сниженный тонус мускул». Ответ на вопрос зависит от причин, вызвавших гипотонию. В разных клинических случаях болезнь может развиваться по разным сценариям. Иногда врачам удается улучшить состояние пациента, в некоторых случаях клиническая картина остается неизменной, а во многих случаях со временем возможны и ухудшения.
Рекомендуемый план лечения сниженного мышечного тонуса всегда определяется врачом индивидуально и зависит от основной причины, вызвавшей недуг.
Недоношенные младенцы, рожденные со сниженным мышечным тонусом, как правило, по мере взросления крепнут и уже в более взрослом возрасте ничем не отличаются от своих сверстников. Но в это время малышу может понадобиться специализированный уход, для устранения других возможных проблем, связанных с недоношенностью.
Если сниженный тонус мышц у малыша появился на фоне инфекции или другой болезни, то после успешного излечения основного заболевания мускульная гипотония обычно также проходит. Также есть шанс улучшить состояние ребенка, если гипотония у него является следствием наличия миастении у матери. Но в период восстановления опять-таки не обойтись без квалифицированной поддержки врача.
К сожалению, нельзя вылечить сниженный тонус мышц, если болезнь имеет наследственный характер и является врожденным дефектом. В некоторых случаях можно немного улучшить состояние пациента, но полностью повернуть тонус в норму – нет.

В любом случае при сниженном мышечном тонусе ребенку или взрослому пациенту полезно пройти несколько курсов физиотерапии. Физиотерапевт подберет упражнения, с помощью которых можно улучшить осанку и координацию пациента (чтобы немного компенсировать низкий мышечный тонус), а также программу для укрепления мышц в области суставов рук и ног (чтобы они создавали поддержку и лучшую устойчивость). Физиотерапия может быть весьма эффективной для лечения сниженного тонуса у детей. Но для этого необходимо выполнять упражнения ежедневно.
Взрослым пациентам, помимо физиотерапии, полезной может быть и трудотерапия, в ходе которой больным помогают выработать двигательные навыки, необходимые в повседневной жизни (например, самостоятельно одеваться, есть).
Если у пациента со сниженным мышечным тонусом есть проблемы с глотанием и способностью разговаривать, то ему назначают языковую и речевую терапию.
Когда ребенок переворачивавется на спину? Во сколько ребенок переворачивается? Когда ребенок начинает переворачиваться?
Если Ваш ребенок не переворачивается, это очень серьезный повод, как можно скорее, обратиться к специалисту в Саркдиник. Врач проведет необходимое лечение, объяснит, как научить ребенка переворачиваться на спину, расскажет, когда и во сколько ребенок переворачивается, начинает переворачиваться, когда должен переворачиваться ребенок, в каком возрасте, на какой неделе, на каком месяце и на каком сроке, со скольки. Родителей детей беспокоятся, их тревожат вопросы: “Ребенок 5 месяцев, почему не переворачивается?” “Ребенок не хочет переворачиваться, что делать, кто виноват, как понять, что сделать?” “Как узнать, когда ребенок переворачивается на бок?” “Как помочь ребенку перевернуться?” “Как учить ребенка, как заставить?”
Лечение гипотонуса у детей
Для выявления признаков мышечной гипотонии педиатр привлекает таких специалистов, как невропатолог, врач-генетик, ортопед, кардиолог, детский физиотерапевт. На основе полноценного обследования принимается решение о тактике лечения патологии.
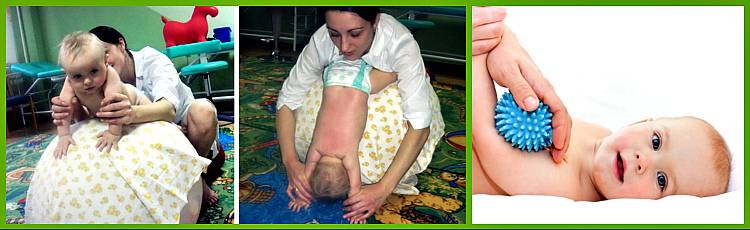
Лечение гипотонуса включает в себя сеансы массажа и специальную гимнастику. Для обеспечения нормального развития мышечной ткани и стабилизации нервной системы младенцам назначают прием Элькара.
Физические упражнения
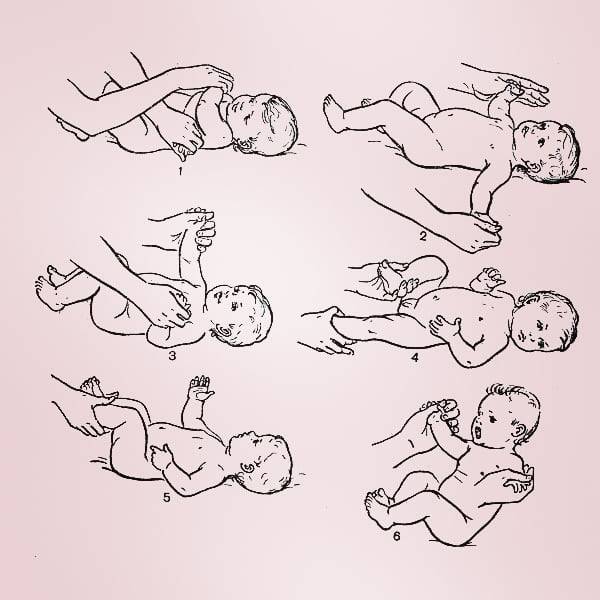
Доктор Е. О. Комаровский относит лечебную гимнастику к одним из действенных методов лечения гипотонуса у детей. Первые несколько занятий, проводимые специалистом, помогают родителям освоить технику упражнений, что позволяет им заниматься с ребенком дома. Комплекс лечебной гимнастики состоит из следующих упражнений:
- Младенца кладут на спину. Разводят руки в стороны, затем левую ручку заводят за правую. Повторяют то же упражнение, меняя руки.
- Берут малыша за руки и начинают сгибать и разгибать их в локтях. Движения должны быть настойчивыми, но не резкими.
- Оставляя ребенка на спине, поднимают его за ручки в положение сидя. Упражнение следует выполнять медленно, чтобы дать возможность мышцам напрячься.
- Переходят к упражнениям с ножками. Взяв младенца за стопы, приподнимают ножки и крутят «велосипед».
- Делают ножками «ножницы», постепенно увеличивая амплитуду движений.
Грудничкам с гипотонусом показаны водные упражнения. Схему занятий разрабатывает врач. Плавание сочетают с контрастным закаливанием
Важно точно соблюдать температурный режим воды, чтобы не простудить малыша и не нанести ему лишний вред. Водная среда естественна для ребенка первых месяцев жизни, и он с удовольствием занимается плаванием
Выполняемые им с помощью родителей движения в воде отлично укрепляют мышечные ткани и улучшают их кровоснабжение. На видео показаны водные занятия с ребенком.
Общеукрепляющий массаж
При гипотонусе массаж проводится с повышенной физической нагрузкой, поэтому делать его должен специалист. Цель процедуры – разогрев мышечных тканей и стимуляция кожного покрова. Ориентируясь на состояние маленького пациента, врач может положить его на спину или животик. Во время массажных манипуляций воздействуют на все части тела грудничка. Длится процедура около 10 минут.
Массаж начинают с пальчиков рук, постепенно переходя на другие участки тела ребенка. Проработка мышц ведется путем растирания, поглаживания, пощипывания и постукивания. Одновременно врач надавливает в определенных местах, чтобы простимулировать биоактивные точки тела. Если во время массажа малыш выказывает недовольство, сеанс переносят на другой день или подбирают другие движения.
Как держать голову, как держит голову ребенок, когда начинают держать голову, когда ребенок начинает держать голову, во сколько?
Если Ваш младенец, ребенок не держит голову, дежит голову на бок (набок), перестал держать, плохо держит голову (тяжело держать), не сидит, не переворачивается, не поворачивается, не следит за предметом, не встает, не стоит, не ходит, запрокидывает голову, стоит на цыпочках (ципочках), обязательно как можно быстрее обратитесь к врачу (запись по телефону +78452407040). Не теряйте драгоценное время. Чем раньше начато лечение, тем быстрее восстанавливаются утраченные функции. Мы ответим на все Ваши вопросы: “Когда начинают держать голову хорошо?” “Когда ребенок (мальчик, девочка) начинает держать голову, почему слабая шея, все так просиходит?” “Во сколько начинают держать голову?” “Когда малыш, грудничок, ребенок, младенец, новорожденный начинает держать голову, в 1, 2, 3, 4, 5, 6, 7, 8, 9 или 10 месяцев (мес)?” “Как научить держать голову?” “Нужны ли упражнения?”
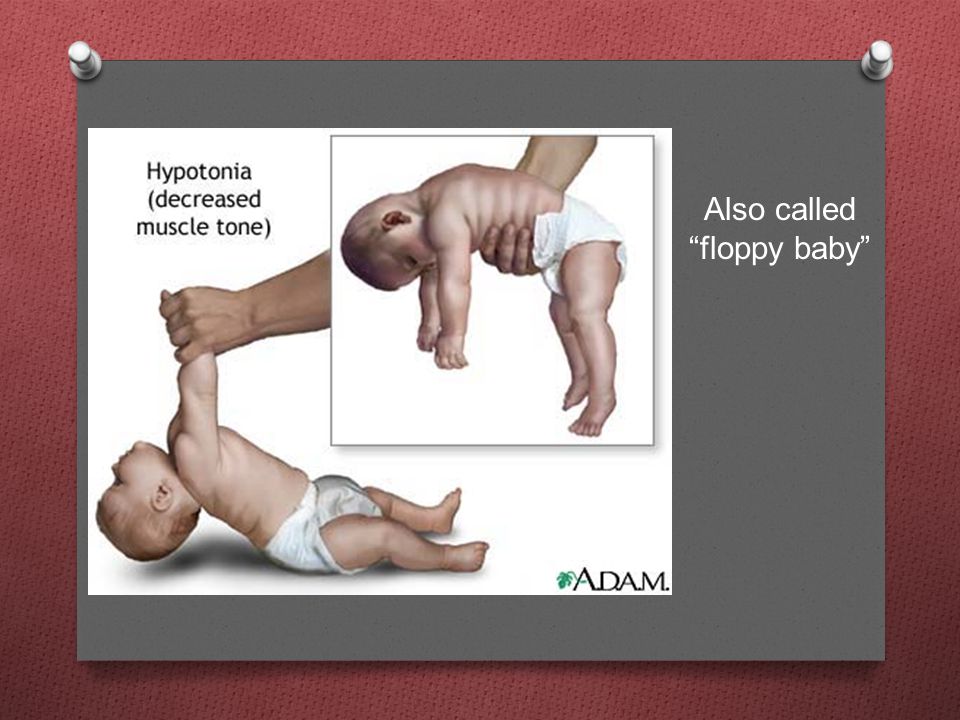
Что такое гипотонус и как он проявляется у грудничка?
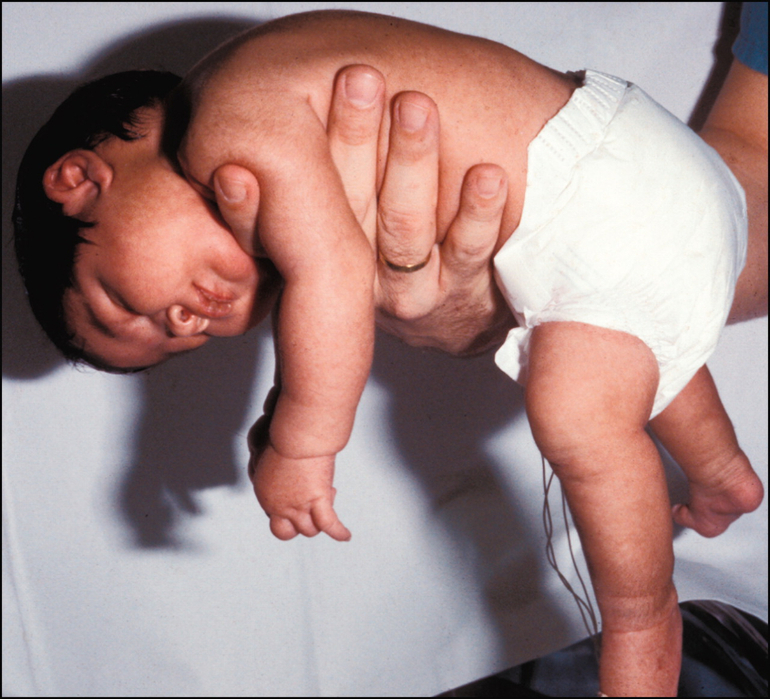
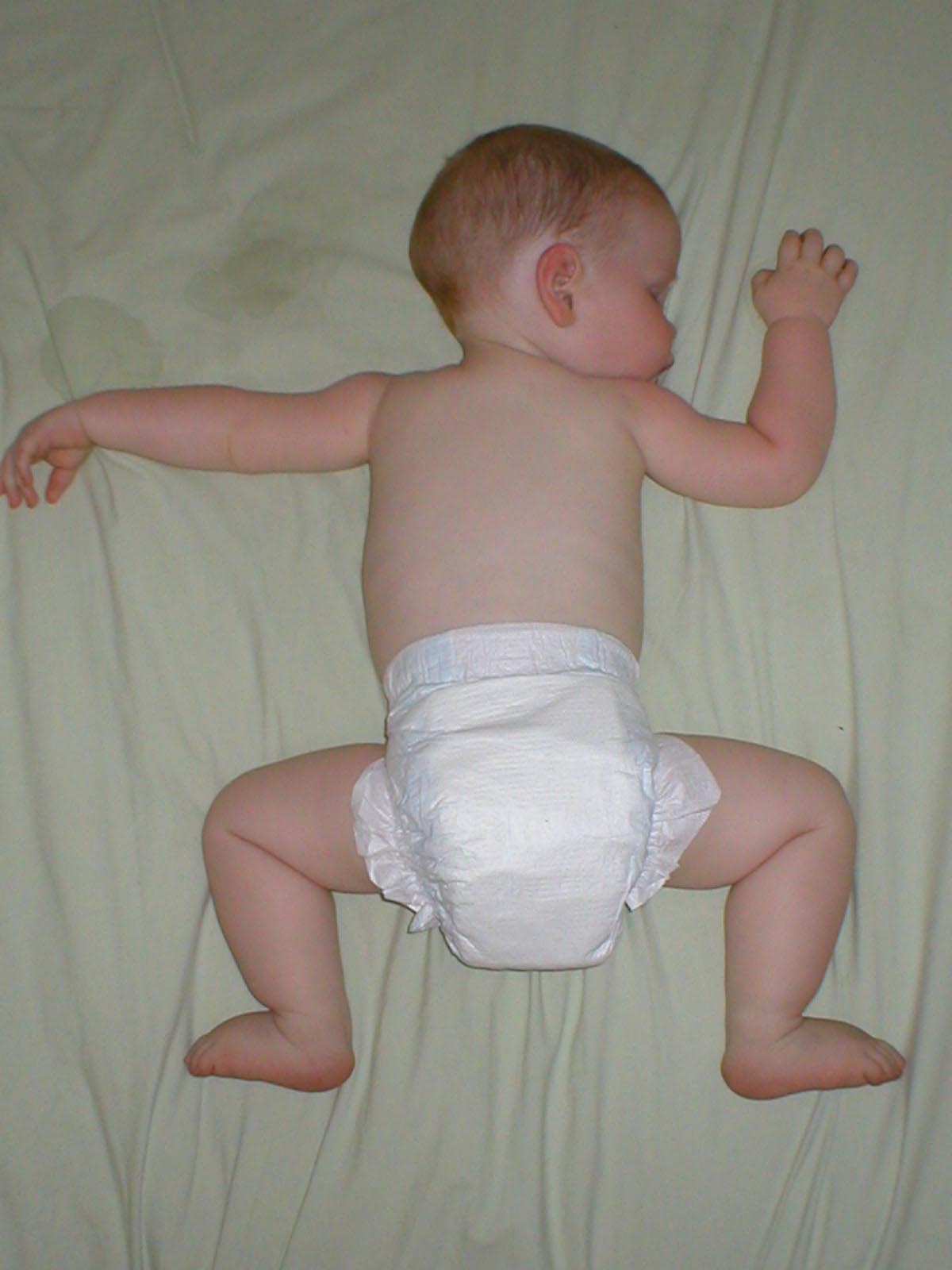
Гипотонус – это аномальная вялость мышц у новорожденных. При патологии мышечные ткани младенца настолько расслаблены, что у него снижена либо отсутствует любая двигательная активность. Проводя осмотр маленького пациента, врач сгибает и разгибает его ножки и ручки. В нормальном состоянии малыш быстро возвращает конечности в удобное для него положение, при гипотонусе такой реакции не происходит.
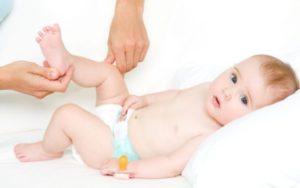
Выявить признаки патологии у младенцев несложно, достаточно сравнить поведение здорового и больного ребенка. Здоровый младенец держит кисти рук сжатыми в кулачки, ножки подгибает к животику. При гипотонусе ручки находятся в расслабленном состоянии, ножки могут раскрываться в стороны на 180 градусов. Следует отметить, что такая поза не доставляет дискомфорта младенцу, он никак на нее не реагирует.
При явной мышечной слабости грудничок плохо сосет и глотает, во время кормления он может несколько раз засыпать. Патология отражается и на повседневном поведении ребенка. Поначалу родители радуются, что их сокровище почти не плачет и не капризничает, много спит и не доставляет никаких проблем. Однако такое состояние малыша должно настораживать.
Если слабость мышечной ткани у ребенка возникла по физиологическим причинам, то ее относят к норме развития. Как правило, к 2-месячному возрасту ребенка все симптомы гипотонуса исчезают, и дальше малыш развивается нормально. В любом случае процесс требует пристального наблюдения. Только специалист может выявить причину патологии и понять, как лечить пациента.
Лечение сниженного мышечного тонуса
Можно ли вылечить мышечную гипотонию? Это первый вопрос, который возникает у взрослых пациентов, а также у родителей, чьим детям поставлен диагноз «сниженный тонус мускул». Ответ на вопрос зависит от причин, вызвавших гипотонию. В разных клинических случаях болезнь может развиваться по разным сценариям. Иногда врачам удается улучшить состояние пациента, в некоторых случаях клиническая картина остается неизменной, а во многих случаях со временем возможны и ухудшения.
Рекомендуемый план лечения сниженного мышечного тонуса всегда определяется врачом индивидуально и зависит от основной причины, вызвавшей недуг.
Недоношенные младенцы, рожденные со сниженным мышечным тонусом, как правило, по мере взросления крепнут и уже в более взрослом возрасте ничем не отличаются от своих сверстников. Но в это время малышу может понадобиться специализированный уход, для устранения других возможных проблем, связанных с недоношенностью.
Если сниженный тонус мышц у малыша появился на фоне инфекции или другой болезни, то после успешного излечения основного заболевания мускульная гипотония обычно также проходит. Также есть шанс улучшить состояние ребенка, если гипотония у него является следствием наличия миастении у матери. Но в период восстановления опять-таки не обойтись без квалифицированной поддержки врача.
К сожалению, нельзя вылечить сниженный тонус мышц, если болезнь имеет наследственный характер и является врожденным дефектом. В некоторых случаях можно немного улучшить состояние пациента, но полностью повернуть тонус в норму – нет.
В любом случае при сниженном мышечном тонусе ребенку или взрослому пациенту полезно пройти несколько курсов физиотерапии. Физиотерапевт подберет упражнения, с помощью которых можно улучшить осанку и координацию пациента (чтобы немного компенсировать низкий мышечный тонус), а также программу для укрепления мышц в области суставов рук и ног (чтобы они создавали поддержку и лучшую устойчивость). Физиотерапия может быть весьма эффективной для лечения сниженного тонуса у детей. Но для этого необходимо выполнять упражнения ежедневно.
Взрослым пациентам, помимо физиотерапии, полезной может быть и трудотерапия, в ходе которой больным помогают выработать двигательные навыки, необходимые в повседневной жизни (например, самостоятельно одеваться, есть).
Если у пациента со сниженным мышечным тонусом есть проблемы с глотанием и способностью разговаривать, то ему назначают языковую и речевую терапию.
Виды заболевания
Один из классификационных признаков – причина появления недуга. По нему выделяют миопатию:
- первичную (появляется самостоятельно при рождении, в раннем детстве или юношестве);
- вторичную (развивается на фоне других болезней).
По локализации слабости болезнь бывает:
- проксимальной (мышцы ослаблены ближе к туловищу);
- дистальной (мышцы ослаблены в конечностях дальше от туловища);
- смешанной.
Также существуют следующие формы заболевания:
- Псевдогипертрофическая (Дюшенн-Гризингера). Появляется в 3-6 лет, редко – до одного года. В основном затрагивает мышцы ног и таза. Присоединенные поражения: слабость дыхательных и сердечных мышц. Велика вероятность летального исхода еще до совершеннолетия.
- Ландузи-Дежерина. Начинается в 10-15 лет, поражает лицо. Ослабляется мимическая мускулатура, губы выпячиваются и утолщаются, нередко больной не может сомкнуть веки. Затем вовлекаются мышцы по нисходящей вплоть до плечевого пояса.
- Эрба-Ротта (юношеская). Начало болезни – 10-20 лет, в основном подвержены этой форме мальчики. Процессы проходят сверху вниз или снизу вверх, редко – сразу по всему телу или в зоне лица.
Важно! Врожденная миопатия – одна из самых опасных форм у детей, часто заканчивающаяся летальным исходом. Ее лечение сводится к улучшению жизнеспособности и начинается уже в первые месяцы после рождения
Основное в терапии – предотвращение дыхательной недостаточности, организация зондового питания. По мере роста ребенка применяются методики ортопедической коррекции, большое значение имеет физиотерапия, социальная адаптация.
Стадии патологического процесса
Как повышенный, так и сниженный мышечный тонус, развиваются поэтапно.
- Сначала отмечаются незначительные изменения, но довольно быстро тонус возвращается в норму. Поэтому пациент не обращается за медицинской помощью.
- На второй стадии симптоматика уже более выражена. Особенно четко она проявляется при выполнении какого-то движения, но потом преследует больного даже в периоды отдыха.
- Для третьей стадии характерны продолжительные мышечные спазмы, если у пациента гипертонус. Впоследствии проявляются физические деформации, а на отдельных участках опорно-двигательной системы, вдобавок к этому, еще в выраженной форме отмечается ограничение подвижности.
Диагностика миопатии
Болезнь выражается:
- нарастающей симптоматикой;
- отсутствием судорог и неврологических проявлений;
- избирательной локализацией;
- характерной «утиной» походкой.
Для точной диагностики в первую очередь собирается анамнез, выясняется, были ли случаи этого недуга в семье. Затем проводится осмотр неврологом, в ходе которого врач оценивает мышечный тонус, распространение слабости, наличие истончения мускулов, степень деформации тела, выраженность рефлексов, походку, просит ребенка сесть из положения лежа и встать из положения сидя.
Лабораторная диагностика включает:
- клинический анализ крови;
- биопсию мышц;
- проверку уровня гормонов щитовидной железы.
Также проводится генетическое обследование ребенка и близких родственников.
Что может повилять на возникновение гипотонуса?
А повлиять могут различные факторы:
- Тяжело протекающая беременность и тяжелые роды.
Во время беременности малыш мог недополучать кислород, при этом голодал головной мозг, и это могло вызвать слабость мышечного тонуса. Подробнее в статье Гипоксия плода при беременности>>>
- Повреждение спинного мозга ребенка во время родов.
Только врач-специалист может выявить такого рода травму и назначить комплексное лечение.
- Преждевременные роды.
- Перенесенные матерью инфекционные заболевания во время беременности.
- Вредные привычки матери.
- Перенесенные ребенком вирусные или инфекционные заболевания в первый месяц жизни.
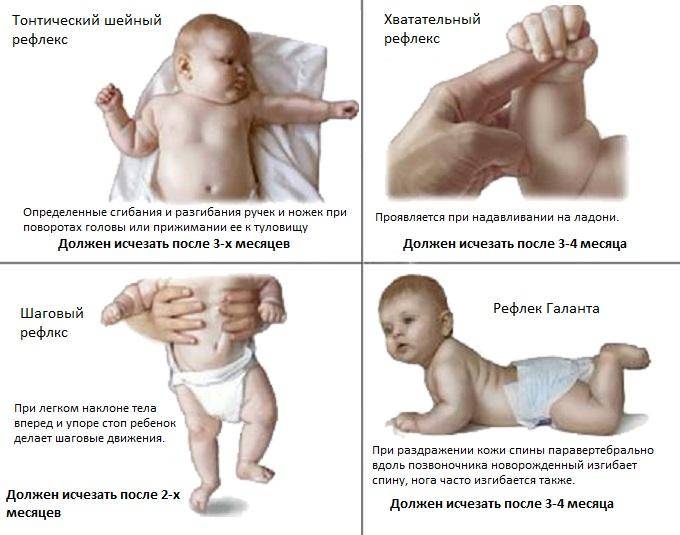
СИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС
СИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС, СШТР. При выраженности симметричного шейного тонического рефлекса ребенок с повышенным флексорным тонусом в руках и туловище, поставленный на колени, не сможет разогнуть руки и опереться на них, чтобы поддержать массу своего тела. В таком положении голова наклоняется, плечи втягиваются, руки приводятся, сгибаются в локтевых суставах, кисти сжимаются в кулаки. В результате влияния симметричного шейного тонического рефлекса в положении на животе у ребенка резко повышается мышечный тонус в разгибателях ног, так что их трудно согнуть в тазобедренных и коленных суставах и поставить его на колени. Это положение можно ликвидировать, если пассивно поднять голову ребенка, взяв его за подбородок. При выраженности симметричного шейного тонического рефлекса ребенку трудно сохранить контроль головы, а соответственно и удержаться в положении сидя. Поднятие головы в положении сидя усиливает разгибательный тонус в руках, и ребенок падает назад. Опускание головы усиливает сгибательный тонус в руках, и ребенок падает вперед. Изолированное влияние симметричных шейных тонических рефлексов на мышечный тонус редко удается выявить, так как они в большинстве случаев сочетаются с АШТР.
Наряду с тоническими шейными и лабиринтным рефлексами в патогенезе двигательных нарушений у детей с церебральными параличами важную роль играют положительная поддерживающая реакция и содружественные движения (синкинезии).
Что вызывает мышечную гипотонию
Сниженный мышечный тонус – это, скорее, симптом, нежели состояние. Гипотония мышц может быть следствием разных заболеваний, в том числе и наследственных.
У детей сниженный тонус мышц возникает при церебральном параличе, а также как осложнение после тяжелых инфекционных болезней, таких как менингит. Малыши, рожденные раньше срока (до 37 недели беременности), также страдают мышечной гипотонией, так как их мускулы до этого времени еще просто не успели полностью сформироваться. Но если нет никаких других основополагающих причин, то опорно-двигательный аппарат недоношенного малыша имеет все шансы правильно сформироваться (но на это, как правило, потребуется немного больше времени, чем здоровым доношенным детям).

Причины центральной гипотонии:
- церебральный паралич (врожденные неврологические нарушения, которые влияют на движение и координацию ребенка);
- повреждения головного или спинного мозга (в том числе инсульт);
- серьезные инфекционные заболевания, такие как менингит (воспаление мягкой мозговой оболочки) или энцефалит (воспаление вещества головного мозга).
Причины периферического гипотонуса:
- мышечная дистрофия (группа генетических состояний, которые постепенно приводят к ослаблению мышц, что в итоге заканчивается инвалидностью);
- миастения (у взрослых такое состояние обычно вызывает ненастоящую гипотонию мышц, а повышенную утомляемость мышц, но у ребенка, рожденного от матери с миастенией, возможна гипотония);
- спинальная мышечная атрофия (генетическое заболевание, вызывающее прогрессирующее снижение тонуса мышц, вплоть до невозможности передвигаться).
Возможные причины гипотонуса у новорожденных и малышей:
- синдром Дауна (генетическое расстройство, которое влияет на физическое развитие человека и его когнитивные способности);
- синдром Прадера-Вилли (редкое генетическое заболевание, которое вызывает широкий спектр симптомов, включая постоянный голод, замедленный рост и трудности с обучением);
- болезнь Тея-Сакса (очень редкое генетическое заболевание, которое вызывает непоправимый ущерб нервной системе);
- врожденный гипотиреоз (сниженная активность щитовидной железы);
- синдром Марфана и синдром Элерса-Данлоса (наследственные болезни, которые проявляются разрушением соединительной ткани, которая отвечает за поддержание структуры других тканей и органов в теле);
- проблемы с соединительной тканью (возникает, если в организме не хватает коллагена, который обеспечивает прочность разных видов тканей, в том числе связок и хрящей);
- рождение до 37 недели (на этом этапе развития у плода мускулы еще не полностью развиты).
Причины гипотонуса у взрослых (встречается крайне редко):
- рассеянный склероз (возникает, когда миелин, покрывающий нервные волокна, поврежден, из-за чего теряется способность передавать нервные импульсы от головного и спинного мозга к другим частям тела);
- боковой амиотрофический склероз, или болезнь моторных нейронов (редкое заболевание, которое повреждает нервные клетки, отвечающие за сокращение мышц).