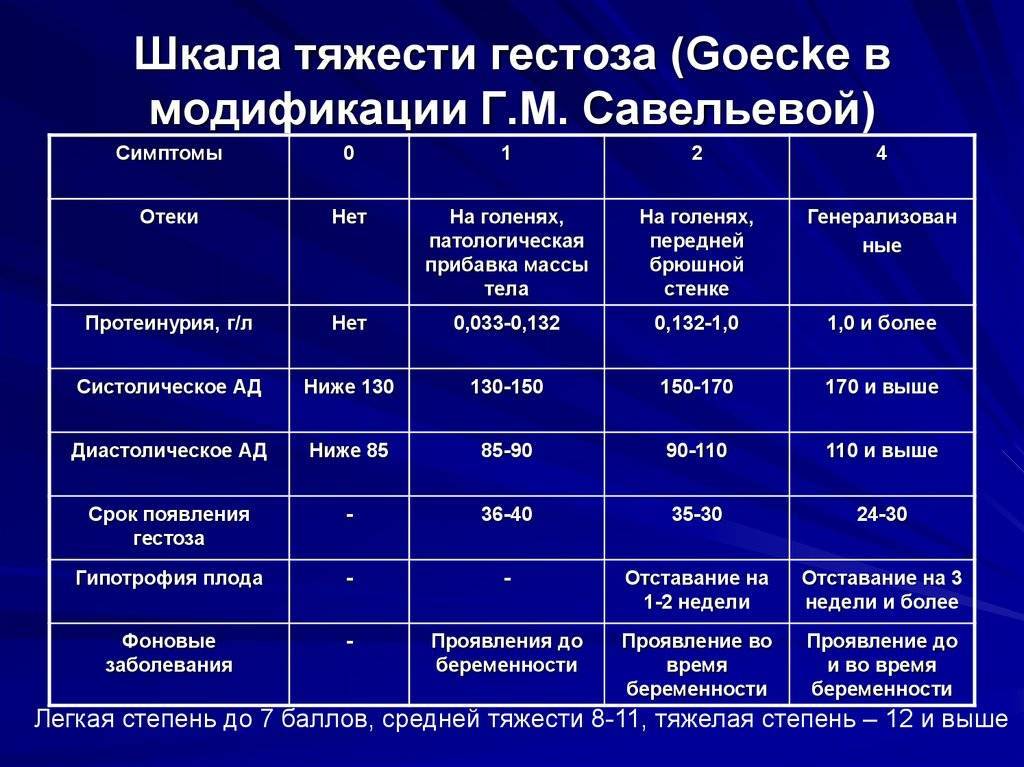
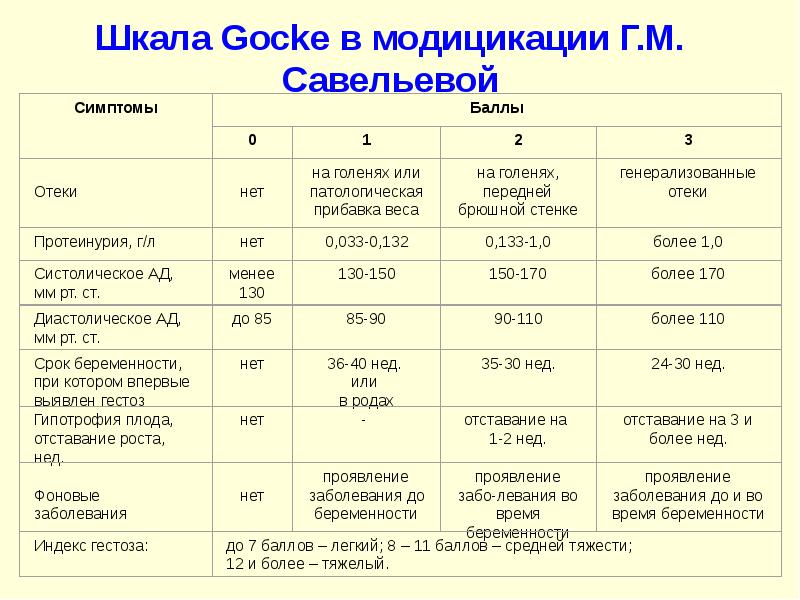
Лечение гестоза при беременности
Лечение позднего гестоза
- Создание лечебно-охранительного режима. В зависимости от тяжести течения гестоза назначается постельный или полупостельный режим, достаточный по продолжительности сон. Громкие звуки, эмоциональные переживания исключаются. Рекомендована психотерапевтическая работа с женщиной как обязательный компонент лечения. При необходимости врач назначает успокаивающие препараты (валериану, пустырник при легкой степени гестоза или более сильнодействующие препараты при тяжелой степени).
- Правильный режим питания для беременной: разнообразная, витаминизированная, легкоусваиваемая пища; ограничение углеводов и достаточное количество белков в продуктах; употребление достаточного количества фруктов и овощей, соков и морсов. Иногда рекомендуют употреблять пищу лежа в постели, небольшими порциями, в охлажденном виде. Разгрузочные дни проводить не рекомендуется. Ограничивать жидкость, даже при выраженных отеках, не следует (вопреки многим рекомендациям в интернете) – ведь, напротив, надо восполнять объем кровеносного русла.
- Медикаментозное лечение назначается с целью нормализации функций органов и систем беременной и профилактики или лечения гипоксии плода. Мочегонные препараты практически не используются, т.к. их применение дополнительно снижает объем кровотока, тем самым нарушая (или еще больше усугубляя имеющиеся нарушения) плацентарное кровообращение. Единственными показаниями для их назначения являются отек легких и сердечная недостаточность, но уже после восполнения объема циркулирующей крови. Назначаются витамины группы В, С, Е; препараты, улучшающие маточно-плацентарное кровообращение и уменьшающие проницаемость сосудистой стенки, понижающие артериальное давление и другие.
- Досрочное родоразрешение. Показания для досрочного родоразрешения и способы его описаны в разделе “Ведение беременности при гестозах”.
Лечение гестоза при беременности
Гестоз в домашних условиях
Лечение гестоза назначает и контролирует его эффективность акушер-гинеколог. При отеках первой степени допускается лечение амбулаторно. Все остальные степени гестоза лечатся в стационаре.
В первую очередь, беременной создают эмоциональный и физический покой. Рекомендуется больше лежать на левом боку (положение «Bed rest»), так как в таком положении улучшается кровоснабжение матки, а, следовательно, и плода.
Во вторую очередь необходимо лечебное питание (лечебный стол должен содержать достаточное количество белка, объем выпиваемой жидкости зависит от диуреза, а сама пища должна быть недосоленной).
При патологической прибавке веса 1-2 раза в неделю назначаются разгрузочные дни (творожный, яблочный, рыбный).
Для нормализации работы головного мозга и предупреждения судорожных приступов назначаются седативные препараты (пустырник, валериана, новопассит). В некоторых случаях показаны слабые транквилизаторы (феназепам).
Лечение гестоза в стационаре
Основное место в лечение гестоза занимает внутривенное капельное введение сернокислой магнезии. Доза зависит от степени гестоза и выраженности проявлений. Сульфат магния обладает гипотензивным, противосудорожным и спазмолитическим эффектами.
При артериальной гипертензии прописывают препараты, снижающие давление (атенолол, коринфар).
Также показано проведение инфузионной терапии солевыми растворами (физиологический раствор и раствор глюкозы), коллоидов (реополиглюкин, инфукол – крахмал), препаратов крови (свежезамороженная масса, альбумин).
Для улучшения реологии (текучести) крови прописываются дезагреганты (пентоксифиллин) и антикоагулянты (гепарин, эноксапарин).
Нормализацию маточно-плацентарного кровотока осуществляют мембраностабилизаторы и антиоксиданты (актовегин, витамин Е, глутаминовая кислота).
Лечение легкой степени тяжести гестоза продолжается не менее 2-х недель, средней степени тяжести 2-4 недели, а тяжелый гестоз требует постоянного нахождения беременной в стационаре вплоть до родов.
Диагностика
Первые признаки преэклампсии (артериальная гипертензия и повышенная протеинурия) выявляются во время посещений и периодических осмотров во время беременности. В некоторых случаях могут возникать и другие проблемы, свидетельствующие о гестозе, что заставляет беременную женщину немедленно обращаться к врачу для проведения соответствующего обследования.
Диагноз преэклампсии не должен вызывать тревогу у будущей матери: при правильном распознавании и лечении с терапевтической точки зрения заболевание проходит спонтанно после родов. Очевидно, что гестоз — это состояние, за которым следует строго следить. Поэтому беременная женщина должна следовать инструкциям врача относительно лабораторных анализов, которые необходимо проводить на регулярной основе, а также терапевтического протокола. При таком подходе преэклампсию можно контролировать до рождения ребенка.
Целью дородовых посещений является выявление симптомов раннего предупреждения (аномальная прибавка в весе, повышенная протеинурия, повышение артериального давления и генерализованный отек).
По этой причине беременной предлагается пройти контрольные обследования, которые включают:
- Мониторинг артериального давления;
- Общий анализ мочи на наличие белков;
- Анализы крови для проверки функции почек и печени (общий анализ крови, электролиты, функциональные пробы печени и т. д.).
 Анализ крови для проверки функции почек и печени
Анализ крови для проверки функции почек и печени
Также важна оценка благополучия плода. В зависимости от недели беременности проводится кардиотокография (позволяет определить сердцебиение плода и любые сокращения матки) или ультразвуковое сканирование для проверки кровотока через плаценту, измерения роста плода и наблюдения за движениями будущего ребенка.
Что представляет собой данное состояние?
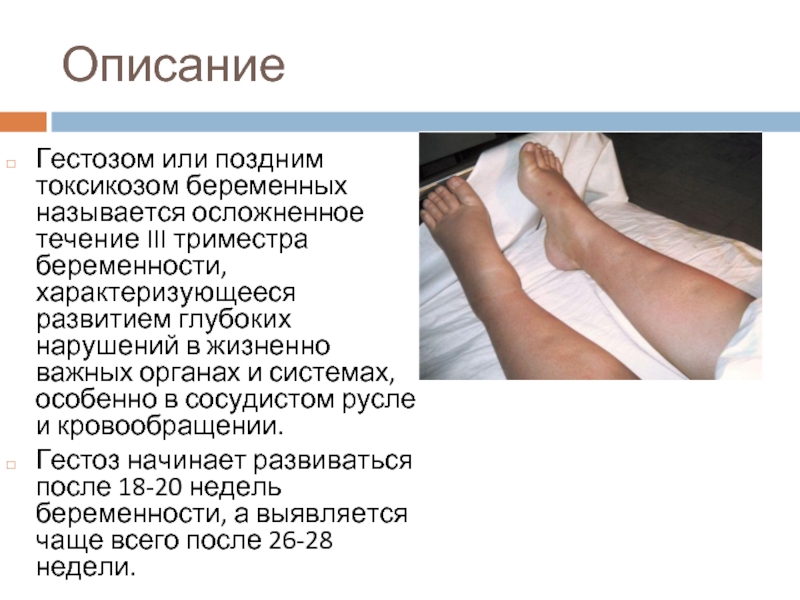
Гестоз – это осложнение нормальной беременности, которое возникает на любом ее сроке и характеризуется глубоким нарушением функций жизненно важных органов и систем (центральная нервная система, почки, печень, система мать-плацента-плод). Возникает спазм (сужение) сосудов с нарушением кровоснабжения органов, что может приводить к полиорганной недостаточности (нарушение функции нескольких органов). Гестоз может проявляться отеками, повышением артериального давления, появлением белка в моче, судорогами или же протекать бессимптомно. В обоих случаях гестоз несет угрозу для жизни как для матери, так и для плода. Данная патология может возникнуть только во время беременности и исчезает после ее завершения.
Данное осложнение беременности является одной из основных причин материнской смертности в развитых странах. По данным ВОЗ (всемирная организация здравоохранения), дети (каждый пятый), рожденные от матерей с гестозом, чаще подвержены различным заболеваниям в детском возрасте.
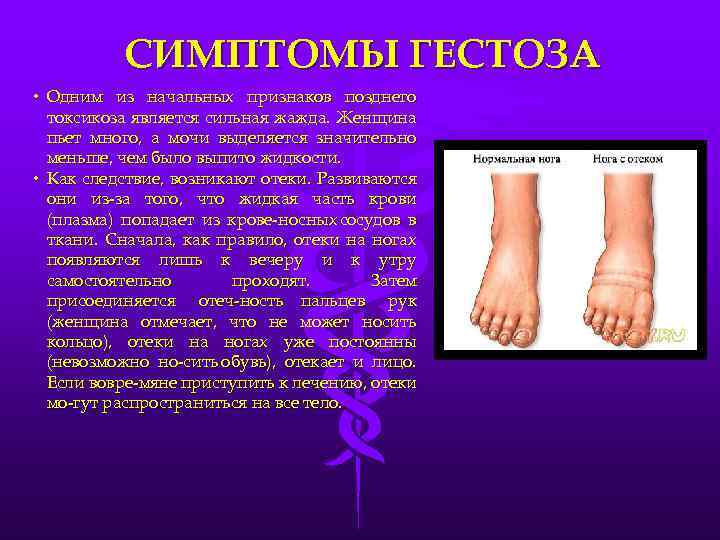
Признаки и симптомы гестоза при беременности
Гестоз беременных – это поздний токсикоз. В норме появляется гестоз в третьем триместре беременности после 35 недели и протекает в легкой форме 1-3 недели (так называемый «чистый гестоз»). В более тяжелых случаях может развиться и гестоз второго триместра, проявиться на 20-24 неделях и длиться 4-6 недель («сочетанный гестоз»). И даже после родов в течении 2-3 недель может наблюдаться поздний гестоз.
Основными симптомами гестоза при беременности являются:
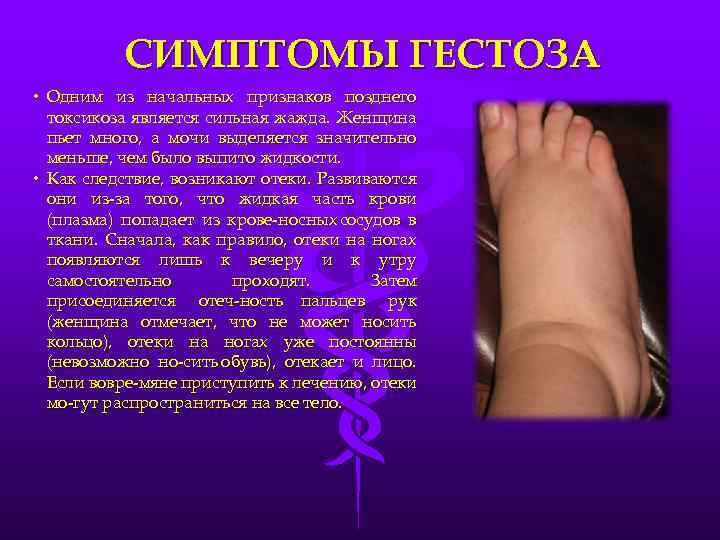
- возникновение отеков (так называемая водянка беременных);
- в анализе мочи обнаруживают белок;
- наблюдается повышение артериального давления.
Гестоз подкрадывается незаметно. На фоне общего хорошего самочувствия возникают отеки, на которые женщина может сразу и не обратить пристального внимания, списывая их на жару или на съеденную накануне селедочку с соленым огурчиком. А потом, почему-то из лаборатории пришел анализ с заключением, что в моче нашли белок. Но чувствует она себя хорошо, пока не начинает подниматься давление. И присоединяются следующие признаки гестоза при беременности — нарушение сна и головные боли, судороги и тошнота. Такое состояние требует медицинской помощи.
Как это ни странно, несмотря на множество разнообразных теорий и суждений, медицина до сих пор не знает истинной причины возникновения гестоза, из-за чего его еще называют «болезнью теорий». Считается, что проявлению этого недуга способствует совокупность различных факторов, хронических болезней и генетических особенностей организма.
Существует группа риска беременных, у которых может проявится гестоз с большей вероятностью, чем у остальных:
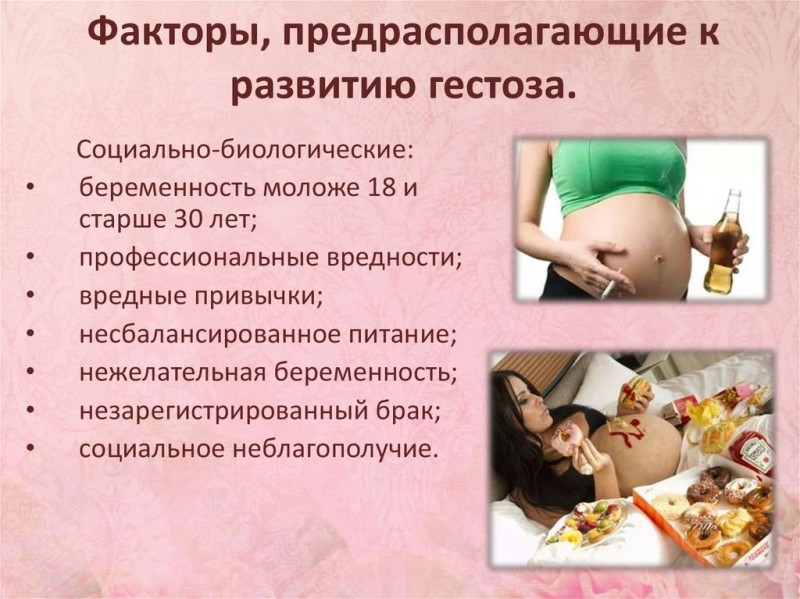
- возраст беременной до 18 и от 35 лет;
- осложнения в первом триместре беременности;
- отягощенный соматический, гинекологический и акушерский анамнез;
- нейроэндокринные патологии, сахарный диабет, проблемы с почками, печенью и др.;
- чаще встречается гестоз при первой беременности, гестоз второй беременности наблюдается гораздо реже;
- также велика вероятность проявления гестоза при многоплодной беременности.
И много других факторов. Однако, даже у беременной, не относящейся ни к одной из групп риска, может развиться гестоз, как результат перенесенных инфекций или иммунокомплексной патологии.
Дело в том, что именно к теории о сосудистой причине гестоза склоняется официальная медицина. То есть, сбой в работе сосудов, а точнее в их внутренней оболочке – эндотелии приводит к микротромбозу в органах женщины – почках, мозге и др., а также плаценте.

Лечение гестоза
Есть такая практика — начинать лечение гестоза в амбулаторных условиях. То есть все назначения беременная получает в женской консультации, в которой состоит на учёте, а лечится уже дома. При этом частота посещений ЖК, скорее всего увеличится, чтобы не был пропущен момент, если состояние ухудшится. А когда лечение не помогает, беременную в обязательном порядке отправляют в стационар, где врачи принимают решение, продолжать лечение или же родоразрешать. Однако многие врачи считают, что при выявлении гестоза необходимо сразу направлять беременную в стационар, поскольку лечение в амбулаторных условиях не позволяет круглосуточно наблюдать состояние женщины.
Что такое гестоз?
В последние годы гестоз при беременности диагностируется у 15% женщин. Причины его развития разные. Но во всех случаях это состояние является серьезным осложнением, которое резко увеличивает риск смерти плода и представляет угрозу для здоровья беременной. Практически у всех пациенток с таким диагнозом развиваются осложнения в процессе родоразрешения.
В процессе вынашивания функциональность организма меняется. У здорового организма, который защищен от влияния негативных внешних и внутренних факторов, осложнения развиваются редко. Для будущих мам с хроническими патологиями и инфекционными болезнями риск развития осложнений увеличивается.
У будущих мам часто активизируются симптомы хронических болезней. Ослабленный болезненными симптомами организм не способен справляться с еще большей нагрузкой, функциональность важнейших органов заметно ухудшается. Все это становится первопричиной развития осложнений.
Гестоз часто диагностируется у беременных после 20 недели. Но основные (скрытые) патологические нарушения начинают развиваться уже на 17 неделе после зачатия.
Гестоз нарушает нормальное течение беременности
Патологическое состояние важно своевременно лечить. При тяжелой форме, когда наблюдается угроза для здоровья и жизни малыша, женщине показана стимуляция досрочного родоразрешения или проведение кесарева сечения
Что подразумевается под преэклампсией?
Преэклампсия (или гестоз) — это осложнение, которое может развиться во время беременности и затрагивает около 5-8% будущих мам. Как правило, гестоз возникает после 20-й недели беременности и характеризуется гипертонией в сочетании с чрезмерным присутствием белка в моче у женщин с нормотензивным артериальным давлением и без протеинурии.
 Присутствие белка в моче
Присутствие белка в моче
Детально, диагностическое определение преэклампсии получается по следующим критериям:
- Артериальное давление ≥140 / 90 мм рт. Ст. (В двух последовательных измерениях с интервалом не менее 6 часов);
- Протеинурия ≥0,3 г / 24 часа.
Преэклампсия также включает широко распространенный отек из-за задержки жидкости, чрезмерного увеличения веса, головной боли, нарушений зрения, тошноты, рвоты и других проявлений, связанных с гипертоническим состоянием и протеинурией. Как правило, преэклампсия является обратимой в течение послеродового периода, в течение 6-12 недель после родов.
Причины гестоза
Причины возникновения гестоза разнообразны, но в целом объясняются рефлекторными изменениями в сосудистой системе и нарушением кровообращения – из-за нарушения гормональной регуляции функций жизненно важных органов и иммунологической несовместимости тканей матери и плода.
При гестозе нарушаются функции головного мозга, печени, и, особенно, почек: от появления белка в моче до развития острой почечной недостаточности. Возникают и выраженные изменения в плаценте, которые являются причиной снижения плодово-плацентарного кровотока с формированием хронической гипоксии и задержки развития плода.
Причины
К сожалению, полностью предотвратить развитие гестоза невозможно. Врачи до сих пор не могут выявить какую-то основную причину. На это влияет совокупность индивидуальных факторов: хронические болезни, наследственность, особенности течения беременности.
Выделяют группа риска женщин, которые имеют больше шансов для развития патологии:
- ранний возраст будущей матери до 18 лет или же, наоборот, поздний – 30;
- беременность с помощью ЭКО;
- зачатие при инцесте;
- хронические болезни (сахарный диабет, астма и другие);
- вынашивание нескольких плодов;
- перенёсшие инфекционные болезни при беременности;
- сопутствующие осложнения при гестации.
Пациентки, входящие в эту группу должны тщательнее следить за самочувствием и своевременно сдавать анализы, чтобы выявить патологию вначале и предпринять меры по устранению.
Эти же советы настоятельно рекомендуют выполнять гинекологи и остальным женщинам, даже если они не из группы риска. Сейчас большинство медиков сходится во мнении, что все-таки основная причина развития осложнения – нарушение внутренней работы сосудов, что провоцирует микротромбоз в органах и плаценте.
Профилактика гестоза

Чтобы правильно произвести профилактику гестоза, требуется создать благоприятный режим труда и отдыха для беременной женщины. В обязательном порядке нужно предотвратить выполнение каких-либо рабочих обязанностей в ночную смену.
Если появились первые признаки гестоза, то будущую мать вообще требуется освободить от рабочих обязанностей и обеспечить охранительный режим. Предполагается спокойное эмоциональное состояние. При этом назначаются отвары из успокоительных трав, таких как пустырник или валериана.
В некоторых случаях предполагается использование комплексных растительных препаратов, таких как Персен, Новопассит, Саносан. Для достижения благоприятного результата, при предотвращении развития болезни и её лечении допустимо задействовать лекарства, включающие в себя магниевые ионы.
Не рекомендуется сильно ограничивать количество выпиваемой жидкости. Лучше всего употреблять не обыкновенную воду, а зелёный чай, отвар из шиповника или минералку.
Если возникают отёки, то эту проблему рекомендуется решать с помощью мочегонных сборов, которые содержат в себе листья брусники, толокнянки и иные схожие составляющие. Если отёки увеличиваются, артериальное давление возрастает, появляется белок в моче, то для проведения эффективного лечения лучше всего лечь в стационар.
Гестоз: симптомы позднего токсикоза
В первые недели беременности женщина испытывает так называемый «чистый токсикоз». Это связано с гормональной перестройкой, имплантацией плода и изменениями в системах организма. Но иногда подобные симптомы возникают во втором и даже третьем триместре беременности.
Это серьёзная патология – поздний токсикоз. Требует немедленного лечения и постоянного врачебного контроля. Чаще всего появляется после 35 гестационной недели. В некоторых случаях симптомы держатся в течение некоторого времени и после родоразрешения.
Признаки позднего токсикоза:
- повышенная отёчность;
- отсутствие аппетита;
- нарушение стула;
- потеря в массе тела;
- белок в моче;
- рвота, тошнота;
- повышение артериального давления;
- апатия и ухудшение самочувствия.
Клиническая картина достаточно четкая: женщина длительное время не наблюдает опасных симптомов, но постепенно чувствует усталость, появляются отеки, а анализы показывают наличие белка в урине.
Причины
Несмотря на многочисленные исследования, причины и механизм развития гестозов до сих пор окончательно не установлены.
Актуальными в настоящее время считаются несколько теорий:
- Кортикивисцеральная теория рассматривает гестоз как своеобразный невроз беременных с нарушением физиологических взаимоотношений между корой и подкорковыми образованиями головного мозга, ведущим за собой изменения в работе сосудистой системы и нарушение кровообращения.
- По мнению сторонников эндокринной теории , нарушение регуляции сердечнососудистой системы, кровоснабжения внутренних органов, обмена веществ в органах и тканях происходит вследствие изменения функции эндокринных органов, вырабатывающих биологически активные вещества, регулирующие сосудистый тонус, текучесть и свертываемость крови.
- Сторонники иммунологической теории полагают, что изменения в сосудах, органах и тканях, характерные для гестоза, возникают в связи с неадекватной реакцией иммунной системы матери на определенные антигены тканей плода, не отмечающейся при нормально протекающей беременности.
- Выдвижение генетической теории основано на подтвержденном статистикой увеличении частоты гестозов у тех беременных, чьи матери страдали гестозом в период беременности. Не отвергается также существование «генов преэклампсии».
- Положения плацентарной теории основаны на том, что при гестозах отсутствуют характерные для физиологически протекающей беременности изменения в сосудах матки, питающих плаценту. В результате выделяются активные вещества, приводящие к нарушению нормальной работы всей сосудистой системы организма матери.
- В настоящее время большинство исследователей пришли к выводу, что единого механизма развития гестозов не существует, а наблюдается комбинированное воздействие различных факторов, в конечном итоге приводящих к нарушению функции внутренних органов.
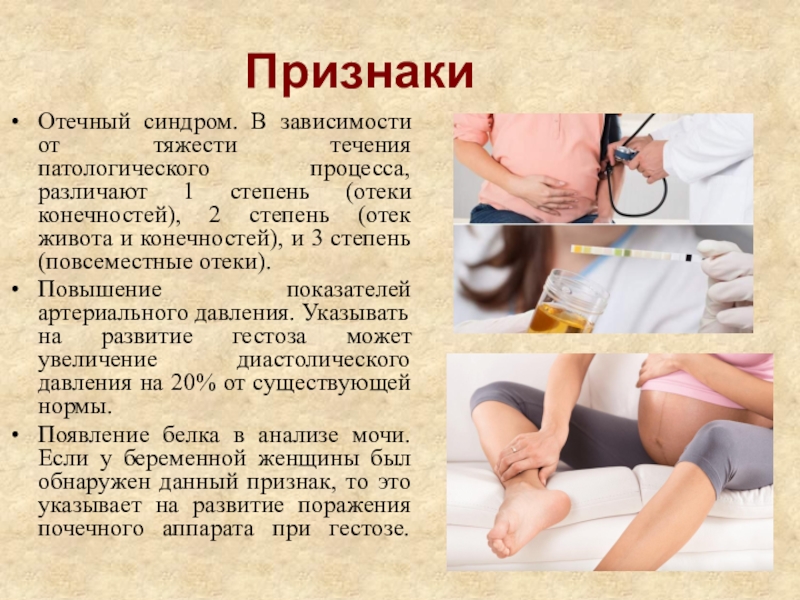
Симптомы
При гестозе возникает спазм сосудов, из-за этого резко повышается артериальное давление, а объем циркулирующей крови, наоборот, уменьшается, вследствие этого нарушается питание клеток и органов. В результате работа организма ухудшается. Прежде всего страдает головной мозг, печень, почки. Плацента же перестаёт нормально функционировать, что негативно отражается на ребёнке.
Женщина может совсем не испытывать опасных симптомов, хотя в организме происходят опасные изменения. Признаки зависят от стадии гестоза. Выделяют следующие:
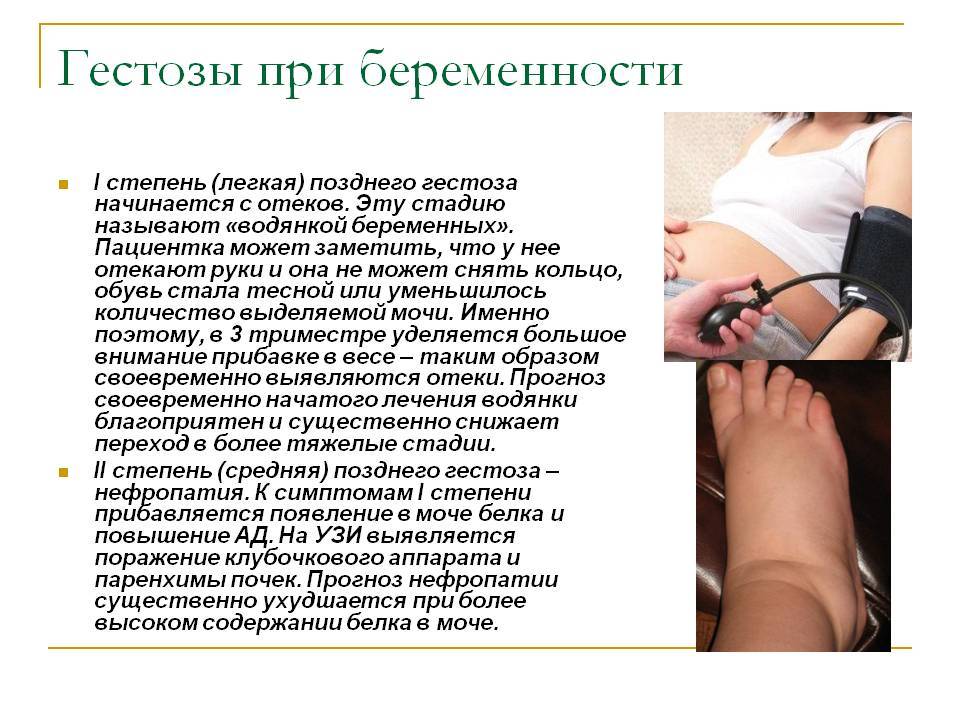
- Отеки (водянка) – делятся на четыре группы: 1 – отекают голени и стопы, 2 – передняя брюшная стенка тоже попадает в область поражения, 3 – ноги, живот, грудь, 4 – отеки по всему телу.
- Нефропатия – наблюдаются отеки, анализы урины показывают содержание белка, давление до 130/180. На этой стадии почки перестают справляться и снижается диурез. Если игнорировать симптомы, то гестоз переходит в следующую форму.
- Преэклампсия – самочувствие резко ухудшается, появляется слабость во всем тебе, проблемы с аппетитом, боли в животе, мигрень, рвота и нарушение стула. Одновременно с этим повышается артериальное давление до 155/200 и выше, количество белка в моче растет, свертываемость крови снижается из-за падения тромбоцитов.
- Самая опасная стадия – эклампсия. Перечисленные симптомы становятся ярче, повышается риск инсульта, отслойка плаценты, внутреннего кровоизлияния, отека легких и мозга, комы и летального исхода.
Чтобы своевременно выявить развитие патологии, следует обязательно посещать гинеколога регулярно и сдавать нужные анализы.
Симптомы гестоза
Характерные
для гестоза симптомы выглядят следующим образом:
- быстрое
увеличение массы тела; - повышение артериального давления (выше 135/85 мм рт.ст.).
- наличие белка в моче;
- сильные отеки в области стоп и голеней, кистей рук, шеи и лица (водянка);
- постоянное чувство жажды;
- кровянистые выделения из влагалища;
- рвота;
- сильные головные боли;
- ухудшение
зрения (появление «мушек» перед глазами); - нарушения памяти;
- расстройства сна (бессонница);
- общая слабость;
- периодические потери сознания;
- судороги.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению гестоза
10
Кардиолог
Терапевт
Семейный врач
Вегетолог
Врач высшей категории
Синягина Наталья Владимировна
Стаж 24
года
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй на Октябрьской
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
8 (495) 185-01-01
9.6
Гастроэнтеролог
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Воронова Наталья Анатольевна
Стаж 17
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
8 (495) 185-01-01
9.8
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Закараева Сацита Гиланиевна
Стаж 30
лет
Кандидат медицинских наук
Московский доктор в Бутово
г. Москва, ул. Коктебельская, д. 2, корп. 1
Бульвар Дмитрия Донского
500 м
8 (499) 969-29-32
9.8
Гастроэнтеролог
Терапевт
Врач первой категории
Русецкая Татьяна Федоровна
Бест клиник на Красносельской
г. Москва, Спартаковский переулок, д. 2, стр. 11
Красносельская
400 м
8 (499) 519-36-26
9.3
Терапевт
Врач первой категории
Зотов Артем Валерьевич
Стаж 15
лет
МедЦентрСервис на Белорусской
г. Москва, ул. 1-я Тверская-Ямская, д. 29, стр. 1
Белорусская
390 м
8 (499) 116-80-82
9.5
Терапевт
Сарибекян Элина Викторовна
Стаж 26
лет
Медцентр Медквадрат на Каширском ш.
г. Москва, Каширское ш., д. 74, стр. 1
Кантемировская
2.4 км
8 (495) 185-01-01
9
Кардиолог
Терапевт
Сафиева Зульфия Омаровна
Стаж 14
лет
Добромед Коровинское шоссе
г. Москва, Коровинское шоссе, д.23, к.1
Селигерская
2.3 км
8 (495) 185-01-01
9.2
Терапевт
Врач высшей категории
Хайбулина Гузель Салаватовна
Стаж 27
лет
Кандидат медицинских наук
СкороМед на Белорусской
г. Москва, 1-я Тверская-Ямская, д. 29/66, стр. 2
Белорусская
390 м
8 (499) 969-27-14
8.4
Кардиолог
Невролог
Терапевт
Семейный врач
Врач высшей категории
Сгибнев Александр Игоревич
Стаж 24
года
Астери-Мед на Владимирской
г. Москва, ул. 1-ая Владимирская, д. 18, корп. 1
Перово
1.1 км
8 (495) 185-01-01
8.6
Терапевт
Жирнова Александра Витальевна
Стаж 7
лет
Поликлиника №5 на Плющихе
г. Москва, ул. Плющиха, 14
Смоленская
660 м
8 (499) 969-28-47
Причины гестоза
Плод развивается, благодаря плаценте, именно через нее он получает все необходимые питательные вещества и кислород. Вы даже не можете себе представить, насколько совершенна данная система: плацента, проникнув своими ворсинками в сосуды матки, сама решает, сколько и что конкретно нужно взять от мамы для ребенка.
И, если для полноценного развития плода не будет хватать воды или питательных веществ, плацента будет манипулировать вашим организмом и, даже во вред вам, добудет все необходимое. Что же может вызвать конфликты?
- Обезвоживание крови. Не путайте обезвоживание организма и обезвоживание крови. У вас могут быть отеки по телу, при этом кровь отмечается высокой густоты, на что укажут повышенный гемоглобин и соотношение плазмы с форменными элементами крови. Как раз в крови воды и не будет хватать;
- Нехватка альбумина. А вот причиной обезвоживания крови может стать нехватка альбумина в крови. Без этого белка сосуды утрачивают свою плотность и вода попросту уходит через их стенки;
Само вещество синтезируется вашей печенью из аминокислот, которыми должны быть богаты продукты из вашего рациона. Скудное питание и диеты – одна из причин нехватки альбумина, еще одна версия – заболевания и патологии в работе печени.
Если вы задались вопросом, правильно ли вы питаетесь, изучите мою книгу по питанию: Секреты правильного питания для будущей мамы>>>.
- Давление. Густая кровь двигается медленнее и, чтобы получить нужные вещества, плацента будет сужать кровеносные сосуды, увеличивая давление на них. Но первые успехи с увеличившимся напором быстро сменяются проблемами с самими сосудами, которые, не выдержав давления, повреждаются;
- Тромбы. На место повреждения сосудов спешат тромбоциты, вот вам и следующая проблема – тромбы в сосудах и непроходимость по ним крови. Причем это проблема развивается по всему организму, а страдают в первую очередь – печень и почки, на которые, во время вынашивания ребенка, и так возлагаются двойные задачи;
- Проблемы в функционировании плаценты. Причиной развития гестоза может быть и неполноценность самой плаценты, которая не может выполнять свою трансферною функцию на всю мощность.
Причины

Гестоз может возникнуть из-за неизбежного развития плода, сопровождающегося увеличением его в размерах. Увеличить риск появления подобного недуга может наличие иных состояний, разнообразных патологий.
Если беременная женщина страдает ожирением, то гестоз может развиться в 20% случаев. Когда присутствует артериальная гипертензия, то риск его появления составляет 14%. При болезни почек вероятность возникновения гестоза составляет 12%. Ещё спровоцировать появление подобного недуга могут:
- Неприемлемые условия, в которых прибывает будущая мать.
- Патологическое увеличение общей массы тела, которое происходит в течение всей беременности.
- Присутствие разнообразных факторов, которые можно отнести к профессиональному вреду.
- Ожирение. Вывод о его присутствии можно сделать, если индекс массы тела больше 35.
- Возраст беременной женщины. Риск увеличивается, если будущей матери меньше 17 лет или больше 35 лет.
- Экстрагенитальные заболевания. Речь идёт об артериальной гипертензии, болезни почек, печени коллагенозе, сосудистой патологии, диабете, синдроме антифосфолипидной разновидности.
- Частое поражение дыхательных путей разнообразными инфекциями.
- Беременность, относящаяся к многоплодной разновидности.
- Проявление гестоза, разнообразных патологии при предшествующей беременности.
Требуется понимать, что чаще всего гестоз при беременности становится заметен во второй её половине, но первоначальные предпосылки появляются намного раньше. На их возникновение может указывать увеличение общего объёма крови, которая циркулирует в организме беременной женщины, повышение давления внутри брюшной полости. Ещё на начало нежелательных процессов может указывать адаптивное повышение свёртываемости крови, то есть перестройка эндокринного типа.
Диагностика
Помимо клинических проявлений для диагностики гестоза применяются дополнительные и лабораторные методы исследования:
- измерение давления трижды в сутки и после незначительных физических нагрузок (приседание, подъем по лестнице) – диагностируется лабильность артериального давления;
- общий анализ мочи (выявление белка, повышение плотности мочи);
- общий анализ крови (снижение тромбоцитов, увеличение гематокрита, что означает сгущение крови);
- анализ мочи по Зимницкому (олигоурия и никтурия – увеличение объема выделяемой мочи по ночам);
- контроль выпитой и выделенной жидкости ежедневно;
- измерение веса еженедельно;
- биохимический анализ крови (повышение креатинина, мочевины, печеночных ферментов, снижение общего белка);
- свертываемость крови (увеличение всех показателей).
Что такое гестоз?
Гестоз не считается самостоятельным заболеванием, а является патологическим состоянием, для которого характерны серьёзные нарушения в работе внутренних органов и систем. В первую очередь страдают сердечно-сосудистая, нервная, эндокринная системы, почки, печень. Нарушается гемостаз, в результате чего возникают проблемы в системе мать-плацента-плод. Иными словами, функциональные сбои во всех системах приводят к тому, что организм женщины не справляется с задачей обеспечения ребёнка необходимыми питательными веществами и кислородом.
В зависимости от клинической картины гестоз может быть:
чистым, развивающимся без видимого ухудшения самочувствия у здоровых пациенток;
сочетанным, возникающим на фоне уже имеющихся хронических заболеваний.
Патология встречается у 20-25 % беременных женщин. В последние годы частота выявлений гестоза существенно увеличилась. И этот факт не может не настораживать, ведь осложнение опасно и для будущей мамы, и для малыша. Согласно данным ВОЗ, гестоз является одной из главных причин материнской смертности, а также существенно повышает риск развития детских патологий: у каждого пятого младенца, рождённого от матери с гестозом, выявляются какие-либо нарушения. Без своевременной врачебной помощи развившееся осложнение способно привести к самым печальным последствиям. Однако современные методы диагностики и лечения позволяют успешно справляться с проблемой.
Причины
Причины гестоза вызывают споры, врачи не могут прийти к единому мнению и занимаются исследованиями осложнения до сих пор. Но, выделяют основные версии:
- нарушение кровообращения и регуляции между корой и подкоркой головного мозга, что появляется из-за привыкания организма к беременности. Это кортико-висцеральная теория;
- гормональный дисбаланс;
- иммуногенетическая версия: на поздних сроках иммунитет матери неадекватно реагирует на белки плода и отвергает инородное тело. Другая сторона этой теории, наоборот, заключается в том, что женский организм вырабатывает антитела для антигенов, поступающих от плаценты, из-за этого в кровотоке возникают неполноценные комплексы, которые и оказывают отрицательное влияние, в первую очередь, на почки;
- наследственность. Врачи отмечают, если у матери при беременности наблюдается гестоз, то большая вероятность, что и у дочери он возникнет.
Несмотря на то, что общего мнения насчет точных причин нет, врачи едины в факторах риска, которые повышают шансы развития данного осложнения. К ним относятся:
- большой вес роженицы;
- хронические болезни;
- ранняя беременность;
- несколько плодов в утробе;
- инфекции и заболевания в начале срока;
- проблемы с сердечно-сосудистой системой;
- нарушения функций печени и почек;
- зачатие после 35 лет;
- вредные привычки;
- неполноценное питание;
- половые инфекции;
- хирургические операции на женских органах, аборты в анамнезе;
- стресс, неврозы.
Большая вероятность гестоза у рожениц с малым промежутком времени между беременностями, менее двух лет и если в первое вынашивание было диагностировано осложнение, то скорее всего при повтором, патология возникнет вновь.