Лечебная тактика
Помощь малышу до госпитализации в стационар
Если у крохи обнаружились признаки опасного заболевания нужно немедленно вызывать скорую помощь и транспортировать малыша в отделение. Родителям нужно разрешить малышу выбрать удобную позу, усадить ребёнка и успокоить. Страх и болезненные процедуры только усиливают обструкцию дыхательных путей.
Врачебная тактика
Большинство детей с выраженными симптомами эпиглоттита попадают в отделение реанимации, где имеются все условия для оказания комплексной помощи. Практически всегда производится освобождение дыхательных путей от слизи, применяется кислородотерапия. В тяжёлых случаях малышу может потребоваться респираторная поддержка с помощью аппарата искусственной вентиляции лёгких.
Больному эпиглоттитом малышу обязательно проводится антибиотикотерапия. Для этих целей обычно выбираются противомикробные средства из групп ингибиторозащищенных аминопенициллинов или цефалоспоринов III–IV поколения (Уназин, Тиенам, Ванкомицин, Лендацин, Цефепим) и их комбинации.
В комплексное лечение входит назначение инфузионной терапии, иммуноглобулинов, седативных и жаропонижающих препаратов. Возможно использование ингаляций глюкокортикоидов и компрессов на область шеи под врачебным контролем.
Гемофильная палочка может стать причиной развития различных осложнений – отита, пневмонии, менингита, артрита, сепсиса. Одним из самых опасных осложнений эпиглоттита считается развитие асфиксии, удушья, приводящего к смертельному исходу. Но при своевременном и правильном лечении летальность не превышает 1%.

Диагностика эпилепсии
В первую очередь диагноз предполагается на основании клинической картины при осмотре врачом-неврологом. Главный диагностический инструмент – это электроэнцефалография (ЭЭГ). ЭЭГ фиксирует электрическую активность мозга. Это обследование позволяет не только установить наличие эпилепсии, но и диагностировать конкретную форму.
Помимо ЭЭГ часто назначают , которая позволяет найти органические повреждения головного мозга. Также в случае эпилепсии диагностическую ценность имеет ().
Наши врачи
Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием
Блохина Вера Николаевна
Врач-невролог, кандидат медицинских наук
Стаж 20 лет
Записаться на прием
Панков Александр Ростиславович
Врач-невролог
Стаж 41 год
Записаться на прием
Ким Лариса Романовна
Врач-невролог, врач-терапевт, врач высшей категории
Стаж 12 лет
Записаться на прием
Лечение эпилепсии
Лечение начинается только после постановки диагноза. При однократном приступе терапию не назначают, так как высока вероятность, что это единичный эпизод.
Терапия состоит в приеме противосудорожных препаратов. Это специфические сильнодействующие средства, которые назначают только при полной уверенности в диагнозе. Если диагноз неточный, а в бессудорожном периоде пациент чувствует себя нормально, то врач индивидуально принимает решение. Есть ситуации, в которых допустимо не проводить терапию. В таком случае назначают динамическое наблюдение. Обычно в затруднительных ситуациях назначают дополнительные обследования. Проводить диагностику можно даже при частых обострениях. Есть данные о том, что на эффективность терапии не влияет срочное назначение лекарств – гораздо важнее точно подобрать препарат.
Лечение эпилепсии начинают с одного препарата. Если лекарства широко спектра действия не помогают, то назначают более специфичные препараты. Затем оценивают полученный эффект. Если эффекта нет или он недостаточный – то назначают другой противоэпилептический препарат. Подбор терапии может занимать много времени. Если в течение нескольких лет на фоне лечения нет обострений, то лекарства можно отменить.
В сложных случаях, когда стандартного лечения недостаточно, в схему лечения включают стероидные гормоны, специальную кетогенную диету. В особых случаях пациенту предлагают операцию.
В некоторых случаях эпилепсия исчезает самостоятельно. Такое иногда наблюдается при подростковых приступах. Но тот факт, что эпилепсия иногда (далеко не всегда) проходит самостоятельно, не отменяет необходимости лечения. Подходящая терапия позволяет избавиться от приступов, снизить вероятность осложнений. Профилактики заболевания не существует.
- Невропатия лицевого нерва
- Нарушения сна (диссомния)
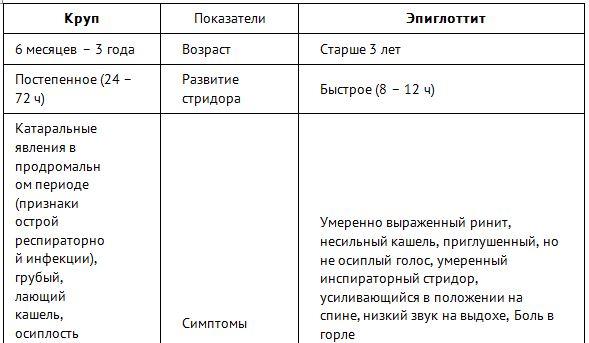
Симптомы
Симптоматика представляет собой комплекс трех основных признаков: проблемы с глотанием, активное выделение слюны, трудности дыхания.
Перед активизацией эпиглоттита возможно течение ОРВИ, сопровождаемое температурой 38–390С, болезненностью при глотании. Иногда наблюдаются и другие симптомы: боли в шее при прощупывании, першение и сухость в горле, ушные боли. Воспаление эпиглоттиса очень быстро прогрессирует, и в течение 3–7 часов может наступить окончательное перекрытие дыхательного канала.
Ребенок в это время выражает тревогу, у него меняется голос, в процессе сужения гортанного просвета появляется одышка, начинается тахикардия, кожа приобретает синюшный окрас. В этой ситуации дети пытаются выбрать наиболее удобную позу для дыхания: положение сидя с распрямленным позвоночником, голова запрокинута, рот открыт, а язык вывален.
Иногда формируется абсцесс, возможно воспаление жировой клетчатки (флегмона), эмпиема плевры, медиастинит.
1.Общие сведения
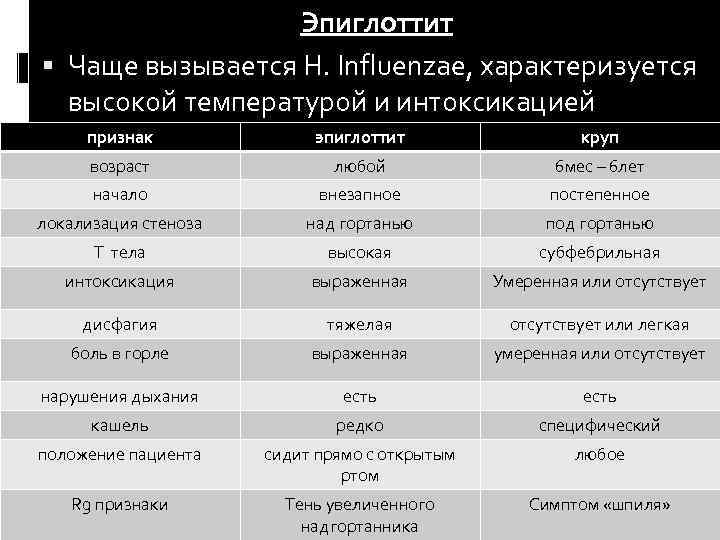
Эпиглоттит – флегмонозное, разлитое острое воспаление надгортанника и смежных с ним тканей.
Острый эпиглоттит протекает тяжело и всегда представляет потенциальную угрозу жизни в связи с риском обтурации (перекрытия, блокировки просвета) дыхательных путей.
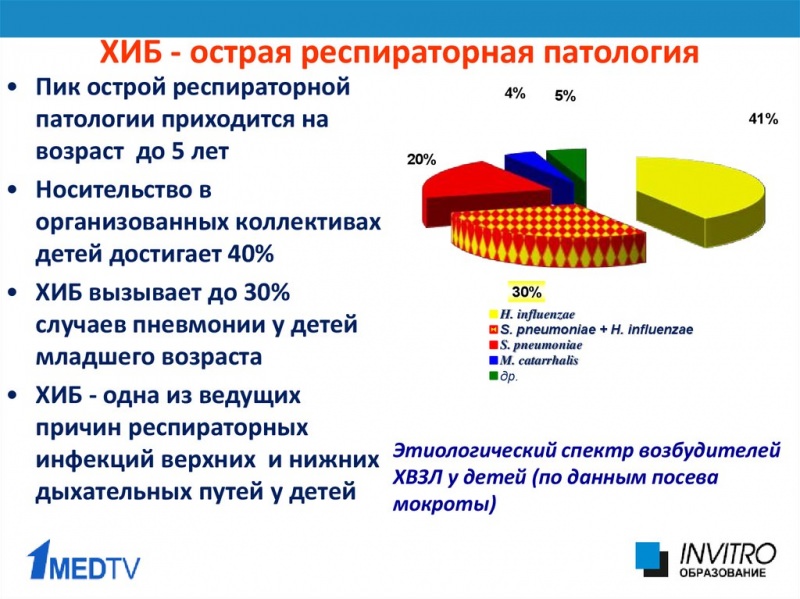
Страдают преимущественно дети дошкольного возраста, хотя регистрируются случаи эпиглоттита и в других возрастных категориях. На рубеже ХIХ-ХХ веков эпиглоттит рассматривался, главным образом, в контексте острого стенозирующего воспаления гортани, или крупа. Предполагалось, что возбудителем является тот же патоген, что вызывает дифтерию или грипп (вирусы были открыты существенно позже). В 1883 году выдающимся микробиологом Робертом Кохом в лабораторных образцах, отобранных у больных конъюнктивитом, была идентифицирована неизвестная ранее грамотрицательная палочка; десятилетием спустя Р.Пфайффер обнаружил ту же палочку у больных гриппом, в связи с чем и закрепилось название Haemophilus influenzae (дословно, гемофильный грипп). Сегодня этот болезнетворный микроорганизм, – к гриппу, как мы понимаем, отношения не имеющий, – известен как гемофильная палочка группы «b» (можно встретить также название «палочка Пфайффера») и считается основным возбудителем острого эпиглоттита.
Два вида гемофильной палочки являются агрессивными и опасными для человека патогенами, способными вызывать целую группу тяжелых инфекций: менингиты, острые пиелонефриты, гнойные артриты, поражения различных структур миокарда, пневмонию и др. В настоящее время иммунизация против гемофильной палочки входит в календарь обязательных прививок практически в любой цивилизованной стране, что существенно изменило эпидемиологическую ситуацию и позволило кардинально сократить, в частности, ассоциированную с эпиглоттитом детскую смертность.
Вместе с тем, в специальной литературе появляются тревожные сообщения о том, что случаи острого эпиглоттита в последние годы учащаются, в т.ч. в жизнеопасных осложненных формах.
1.Общие сведения
Эпиглоттит – флегмонозное, разлитое острое воспаление надгортанника и смежных с ним тканей.
Острый эпиглоттит протекает тяжело и всегда представляет потенциальную угрозу жизни в связи с риском обтурации (перекрытия, блокировки просвета) дыхательных путей.
Страдают преимущественно дети дошкольного возраста, хотя регистрируются случаи эпиглоттита и в других возрастных категориях. На рубеже ХIХ-ХХ веков эпиглоттит рассматривался, главным образом, в контексте острого стенозирующего воспаления гортани, или крупа. Предполагалось, что возбудителем является тот же патоген, что вызывает дифтерию или грипп (вирусы были открыты существенно позже). В 1883 году выдающимся микробиологом Робертом Кохом в лабораторных образцах, отобранных у больных конъюнктивитом, была идентифицирована неизвестная ранее грамотрицательная палочка; десятилетием спустя Р.Пфайффер обнаружил ту же палочку у больных гриппом, в связи с чем и закрепилось название Haemophilus influenzae (дословно, гемофильный грипп). Сегодня этот болезнетворный микроорганизм, – к гриппу, как мы понимаем, отношения не имеющий, – известен как гемофильная палочка группы «b» (можно встретить также название «палочка Пфайффера») и считается основным возбудителем острого эпиглоттита.
Два вида гемофильной палочки являются агрессивными и опасными для человека патогенами, способными вызывать целую группу тяжелых инфекций: менингиты, острые пиелонефриты, гнойные артриты, поражения различных структур миокарда, пневмонию и др. В настоящее время иммунизация против гемофильной палочки входит в календарь обязательных прививок практически в любой цивилизованной стране, что существенно изменило эпидемиологическую ситуацию и позволило кардинально сократить, в частности, ассоциированную с эпиглоттитом детскую смертность.
Вместе с тем, в специальной литературе появляются тревожные сообщения о том, что случаи острого эпиглоттита в последние годы учащаются, в т.ч. в жизнеопасных осложненных формах.
3.2 Консервативное лечение эпиглоттита
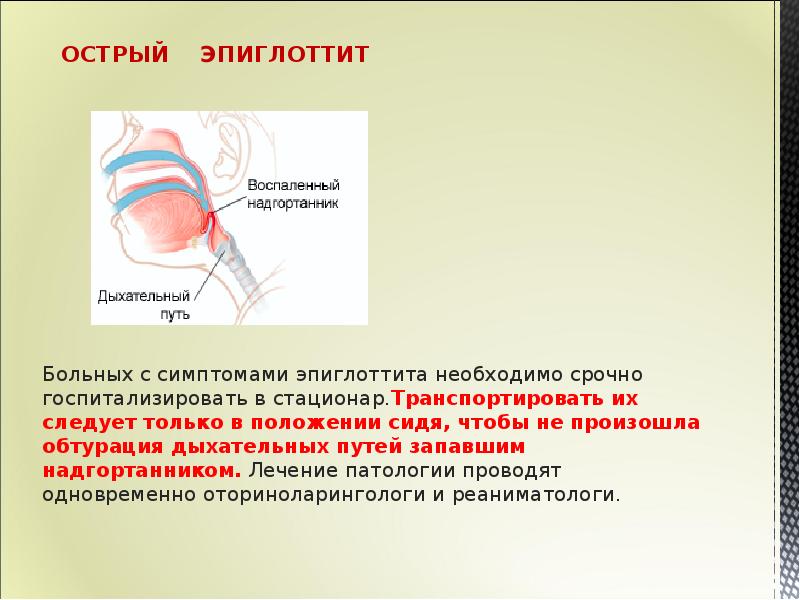
Не рекомендуется укладывать ребенка, пациент должен находиться в положении сидя, в т.ч., при транспортировке в стационар 6,11,16,18
(Сила рекомендации 1; уровень достоверности доказательств – C).
Рекомендована ранняя интубация для профилактики внезапной асфиксии 6,11,16,18,19.
(Сила рекомендации 1; уровень достоверности доказательств – C).
Комментарии: экстубация безопасна после нормализации температуры, прояснения сознания и стихания симптомов, обычно через 24-48 часов. Эпиглоттит часто сопровождается бактериемией, что увеличивает длительность лечения;
Приэпиглоттите категорически не рекомендуетсяингалировать, осуществлять седацию, провоцировать беспокойство 6,11,16,18,19.
(Сила рекомендации 1; уровень достоверности доказательств – C).
В обязательном порядке рекомендована антибактериальная терапия 6,11,16,18,19.
(Сила рекомендации 1; уровень достоверности доказательств – B).
- Внутривенно цефотаксимж (код ATX: J01DD01) 150 мг/кг/сут или цефтриаксонж (код ATX: J01DD04) 100 мг/кг/сут ,,,, ;
- при неэффективности (инфекция S. aureus!) внутривенно клиндамицинж (код ATX: J01FF01) 30 мг/кг/сут или ванкомицинж (код ATX: J01XA01) 40 мг/кг/сут.
(Сила рекомендации 1; уровень достоверности доказательств – C).
Комментарии: Антибактериальная терапия должна быть продолжена до 7 – 10 дней. Начинают лечение обычно с парентерального (внутривенного) введения антибактериального препарата, после купирования лихорадки и нормализации состояния продолжают лечение пероральными антибиотиками.
При снижении сатурации крови кислородом ниже 92%показана оксигенотерапия 16.
(Сила рекомендации 1; уровень достоверности доказательств – B).
Методы лечения

При эпиглоттите требуется неотложная медицинская помощь, которая предоставляется в условиях стационара, в отделении интенсивной терапии и реанимации. Транспортировать ребенка следует только в сидячем положении. Не стоит пытаться лечить болезнь самостоятельно, чтобы избежать смертельного исхода.
Если диагностирован эпиглоттит у детей, лечение направлено на восстановление проходимости дыхательных путей. С этой целью мы назначаем антибиотикотерапию, симптоматическую и инфузионную терапию, включающую прием седативных и дезинтоксикационных средств, спазмолитиков, внутривенное введение иммуноглобулина, физраствора и питательных препаратов, ингаляции глюкокортикостероидов, постановку компрессов с димексидом.
Если консервативное лечение не оказывает нужного результата, мы прибегаем к хирургическому вмешательству:
- трахеотомии — в дыхательные пути ребенка вводим пластиковую трубку, обеспечивающую свободное дыхание;
- интубации трахеи — с помощью особой трубки расширяем дыхательный просвет.
При инфильтративном эпиглоттите в наиболее отечных зонах мы делаем насечки на надгортаннике. Если наблюдается абсцесс, то мы его вскрываем.
Подробная информация
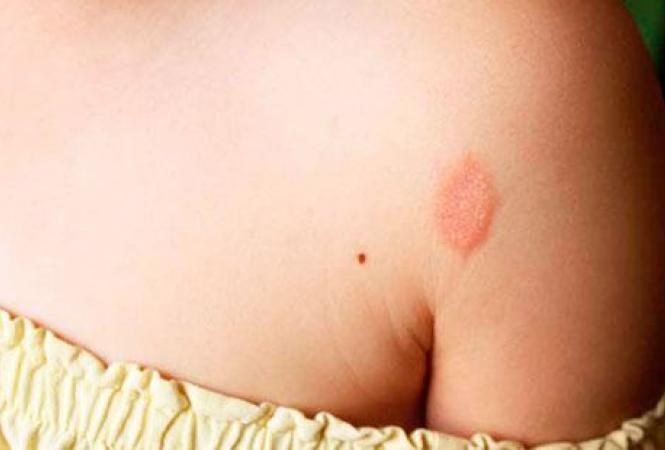
Заболевание имеет особенность возникать повторно после предыдущего заражения. В потенциальной зоне риска находятся все члены семьи и близкие люди, с которыми контактировал зараженный. Наиболее часто лишай выявляется у людей с низким иммунитетом.
Убедиться в наличие лишая можно по характерным высыпаниям в виде бляшек. Они имеют четкую круглую структуру светло-красного цвета. По бокам можно заметить отшелушивающиеся участки. Очаг воспаления может быть один или несколько.
Причины развития заболевания выглядят следующим образом:
- Сбой в гормональном фоне.
- Частые стрессовые ситуации.
- Нарушения в нервной системе.
- Плохая личная гигиена.
- Перенесенное ОРВИ, грипп или переохлаждение организма.
- Плохая экология в городе.
Все эти факторы могут стать причиной развития других болезней.
 разновидности лишая
разновидности лишая
Безрецептурные средства для лечения мокроты
Людям, борющимся с проблемой мокроты, нужно ежедневно проветривать и увлажнять воздух в помещении. Следует избегать раздражителей: химических веществ, испарений краски и сигаретного дыма. Нужно ограничить потребление алкоголя и кофеина. Необходимо контролировать водный баланс организма.
Если причина мокроты в горле — желудочно-пищеводный рефлюкс (обратное продвижение содержимого желудка через нижний пищеводный сфинктер в пищевод), нужно исключить из меню продукты, повышающие выработку желудочного сока: чая, кофе, фруктовых нектаров, газированных напитков, пряных специй, шоколада.
Возникновению чрезмерных выделений в горле способствуют респираторные инфекции. Для их лечения подойдут ингаляции с эфирными маслами и промывание носа физиологическим раствором.
Препараты от мокроты содержат активные вещества: ацетилцистеин, карбоцистеин, амброксол, бромгексин. Симптоматическое лечение предполагает использование увлажняющих горло препаратов в виде пастилок и аэрозолей.
К домашним средствам лечения мокроты относится приготовление настоя из имбиря, тимьяна и шалфея. Отхаркивающее действие имеют сироп из лука, хрена, меда и лимона. Проверенный способ уменьшения остаточных выделений — полоскания горла отваром льна и куркумы.
Лечение
Пациента помещают в отделение реанимации и интенсивной терпи. Недостаток кислорода восполняется специальными кислородными ингаляциями. Если дыхательный канал перекрыт окончательно, то выполняется трахеостомия – операция по установке в разрез на гортани дыхательной трубки. В качестве альтернативы возможна назотрахеальная интубация – дыхательная трубка вводится через носоглотку. Параллельно отслеживаются жизненные функции: артериальное давление, газовый состав крови, строится электрокардиограмма.
При инфильтративном поражении слизистую иссекают для снижения отека, если есть абсцесс, его вскрывают.
Основу медикаментозного лечения составляют антибактериальные препараты, в частности амоксиклав и цефтриаксон.
Также применяются иммуномодулирующие средства – пентаглобин, седативные (успокоительные) вещества, солевые растворы, стероидные гормоны (обеспечивают противошоковое действие), противовоспалительные и анестезирующие компрессы на шею.
Причины возникновения эпиглоттита
Основным возбудителем эпиглоттита является опасная бактерия Haemophilus influenzae типа B, или гемофильная палочка. Она же приводит к менингитам и пневмониям, которые тяжело переносятся и часто имеют серьезные последствия. В 1985 году была изобретена вакцина от гемофильной инфекции и с тех пор случаи заболевания эпиглоттитом стали очень редкими.
Как правило, эпиглоттит появляется на фоне обычной «простуды» и ослабленного иммунитета. Дело в том, что попавшая воздушно-капельным путем на слизистую носа или рта бактерия может жить там, не причиняя вреда, пока для нее не создадутся благоприятные условия. ОРЗ или ОРВИ как раз-таки «подготавливают благоприятную почву» для размножения гемофильной палочки.
Добавим, что воспаление надгортанника может быть также вызвано пневмококком, грибами рода Candida и травмой (например, ожогом) надгортанника. И еще интересный факт: по статистике эпиглоттитом чаще болеют мальчики, чем девочки.
2.Причины
Гемофильная палочка b высевается при детских эпиглоттитах в 90% случаев. Однако это не единственный возможный возбудитель острого воспаления надгортанника: патогеном в разных случаях оказываются также гноеродные стрептококки, стафилококки, клебсиеллы, псевдомонады, вирусы. При глубоком иммунодефиците возможен эпиглоттит грибковой (кандидозной) этиологии.
Вообще, ослабленный иммунитет является наиболее значимым фактором риска: эпиглоттит часто вспыхивает у лиц, страдающих анемией, перенесших термическую травму или механическую травму гортани; у пациентов с тяжелыми хроническими заболеваниями, удаленной селезенкой или иммунопатологическими расстройствами.
Инфекция распространяется только от человека к человеку – воздушно-капельным путем.
Согласно различным источникам, одним из факторов риска выступает мужской пол: мальчики заболевают эпиглоттитом от полутора до двух раз чаще девочек.
Источники
- Официальный интернет-ресурс для информирования населения по вопросам коронавируса (COVID-19) — Стопкоронавирус.рф — 2020 год.
- Официальный ресурс Министерства здравоохранения РФ об COVID-19.
- Минздрав России — Методические рекомендации «Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (covid-19) у детей» — Версия 2 — 2020 год.
- Richardson S, Hirsch JS, Narasimhan M, et al. «Presenting Characteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID-19 in the New York City Area» // JAMA — 2020.
- Abdul Mannan Baig, Areeba Khaleeq, Usman Ali, and Hira Syeda «Evidence of the COVID-19 Virus Targeting the CNS: Tissue Distribution, Host—Virus Interaction, and Proposed Neurotropic Mechanisms» // ACS Chemical Neuroscience — 2020.
- Han C, Duan C, Zhang S, Spiegel B, Shi H, Wang W, Zhang L, Lin R, Liu J, Ding Z, Hou X. «Digestive Symptoms in COVID-19 Patients With Mild Disease Severity: Clinical Presentation, Stool Viral RNA Testing, and Outcomes» // Am J Gastroenterol — 2020.
- Alimohamadi Y., Sepandi M., Taghdir M., Hosamirudsari H. Determine the most common clinical symptoms in COVID-19 patients: a systematic review and meta-analysis. //J Prev Med Hyg — 2020 — Vol.61 — № 3 — p.E304-E312.
Как происходит заражение?
Инфекция передается воздушно-капельным путем: при кашле и чихании, а также через посуду, игрушки, одежду. Ребенок является источником инфекции за сутки до появления первых симптомов и в последующие 2-3 недели. Малыши 6-7 месяцев болеют редко, поскольку защищены материнским иммунитетом через грудное молоко. Чаще скарлатина встречается у детей до 10 лет, которые активно общаются друг с другом в детском саду и школе, гуляют на площадках.
Многие родители интересуются, может ли взрослый заразиться от ребенка. Такой риск существует, если человек не переболел в детстве и его иммунитет ослаблен. Повторно заболевают в исключительных случаях.
Специфические симптомы
Существует ряд симптомов, которые отличают COVID-19 от других заболеваний. Наиболее часто первым признаком, указывающим на развитие именно коронавирусной болезни, является утрата обоняния и вкуса. При этом больные отмечают, что еда становиться безвкусной, будто «резиновой». У молодых людей не из групп риска этот симптом может быть единственным. Если он появился, следует самоизолироваться, ограничив контакты с другими людьми во избежание распространения инфекции.
Еще один специфический симптом COVID-19 — так называемые «ковидные пальцы». Это пурпурно-красная кожная сыпь в виде папул, располагающаяся между пальцами верхних и (чаще) нижних конечностей. Внешне такие изменения могут быть похожи на термическое повреждение кожи (рис. 2). В некоторых наблюдениях сыпь сопровождается зудом и болью. Как правило, симптом наблюдается у детей и лиц молодого возраста.
Симптомы
Признаки сахарного диабета у детей могут проявиться в любом возрасте. Наиболее характерными временными интервалами для возникновения симптоматики являются пубертатный период и возраст от 5 до 8 лет. Это обусловлено интенсивным ростом ребенка и усиленными обменными реакциями. Заболевание дает о себе знать достаточно ярко, и развивается форсировано.
Первые признаки, на которые родителям следует обратить внимание:
- Полидипсия (перманентная жажда). Высокая концентрация глюкозы нуждается в большем объеме жидкости. Стараясь предупредить дегидрацию (обезвоживание), организм постоянно требует воды. Ребенок часто просит пить. Малыши до года сильно капризничают и успокаиваются только после питья.
- Поллакиурия (интенсивное мочеиспускание). Повышенный уровень сахара препятствует нормальному процессу обратного всасывания свободной жидкости. Учитывая, что ребенок потребляет много воды, опорожнение мочевого пузыря происходит в несколько раз чаще. У грудничков обнаруживается липкая консистенция мочи, у подростков можно заметить проявление никтурии (учащенного мочеиспускания по ночам).
- Полифагия (повышенный аппетит) на фоне снижением веса. Энергозатраты организм компенсирует глюкозой, при ее дефиците источником энергии становятся жиры и белки. Дети испытывают чувство голода, переедают, но при этом худеют. У грудничков отмечается отсутствие регулярной прибавки в весе.
Другие симптомы сахарного диабета:
- Гипоактивность и сонливость после еды. При отсутствии инсулина глюкоза не поступает в клетки. Лишившись питания, организм не может полноценно работать. Вялость, быстрая утомляемость (у младенцев немотивированная капризность) обусловлены нехваткой энергии. У ребенка просто нет физических сил, чтобы бегать, прыгать и т.д.
- Дерматологические болезни. Ослабленный иммунитет не может сопротивляться грибковым и другим инфекциям кожи и слизистых. У грудничка нередко возникает пеленочный дерматит, у подростка – акне, фурункулез. Девочки пубертатного возраста подвержены кандидозу (молочнице), вагинальному дисбиозу, поскольку из-за высокого сахара РН влагалища смещается в щелочную сторону.
- Частые простудные болезни и ОРВИ. Обусловлены слабостью иммунной системы, которая остро нуждается в витамине С. Химическая структура аскорбиновой кислоты и глюкозы имеют схожесть, и клетки иммунитета ошибочно питаются сахаром.
- Ухудшение зрения. Симптоматике предшествуют жалобы ребенка на расплывающееся изображение, пелену перед глазами. Это происходит из-за обезвоживания хрусталика и повреждения капилляров в органах зрения.
- Гипергидроз (повышенная потливость). При гипергликемии нарушаются функции вегетативной системы по регуляции теплообмена. Дети могут потеть и в отсутствии физической активности.
По мере прогрессирования симптоматические проявления затрагивают нервно-психологические процессы. Школьники жалуются на головную боль (цефалгический синдром), ухудшение памяти. У детей наблюдается рассеяность внимания, астения (нервно-психологическая слабость), снижение сенсорности (чувствительности), психоэмоциональная нестабильность (частая смена настроения, раздражительность).
При отсутствии лечения у ребенка могут развиться острые состояния: гипогликемия (резкое снижение сахара ниже допустимого порога) и кетоацидозная гипергликемия (увеличение уровня глюкозы, сопровождаемое скоплением кетоновых тел). Симптомами низкого сахара являются учащение сердечного ритма (тахикардия), непроизвольное быстрое сокращение мышц (тремор), атаксия (нарушение координации), судорожный синдром, бледность кожных покровов (иногда, синюшность);
Таблица нормативных показателей сахара в крови, согласно возрасту ребенка
У школьников и дошкольников наблюдается заторможенная невнятная речь. Если сахар понижен до 3,0 ммоль/л, не исключена потеря сознания и развитие гипогликемической комы. Проявляющийся кетоацидоз характеризуется тошнотой и рефлекторным выбросом содержимого желудка (рвотой), головокружением, полидипсией и поллакиурией. Одним из отличительных признаков является запах аммиака из ротовой полости и отсутствие пота.
Важно! Гипогликемия и кетоацидоз являются состояниями, опасными для жизни. В таких случаях ребенок нуждается в экстренной госпитализации в палату интенсивной терапии.. Интенсивность клинических симптомов зависит от возраста ребенка
Чем младше малыш, тем быстрее развивается диабет, и проявляются его признаки
Интенсивность клинических симптомов зависит от возраста ребенка. Чем младше малыш, тем быстрее развивается диабет, и проявляются его признаки.