Профилактика
ЭКД лучше предотвращать, чем лечить с ним ассоциированные болезни. С этой целью необходимо придерживаться сбалансированного питания и правильного режима дня.
Из рациона следует исключить продукты-аллергены (шоколад, орехи, цитрусовые, красные овощи и фрукты).
Чрезмерное потребление некоторых продуктов при беременности приведёт к скоплению аллергенов в организме, что повлияет на состояние ребёнка.
Другие методы профилактики:
регулярное наблюдение состояния женщины во время беременности (плановые консультации);
своевременное выявление и лечение болезней у будущей матери;
соблюдение при беременности рациональной и гипоаллергенной диеты;
естественное вскармливание должно быть максимально длительным;
новые продукты в рацион ребёнка вводить постепенно и осторожно;
пелёнки, одежда, постельное бельё должны быть из хлопка или льна;
использовать детское мыло и стиральный порошок без аллергенов;
ежедневно проводить массаж, процедуры закаливания и гимнастику;
следовать графику профилактической вакцинации.
https://youtube.com/watch?v=N6UwogG029g
Профилактические меры ЭКД должны предприниматься ещё при беременности и продолжаться в период после родов.
Описание заболевания
Диатез нельзя назвать полноценной болезнью. Это лишь наследственная особенность, проявление предрасположенности к некоторым заболеваниям. По мнению ученых, до 90% всех хронических болезней, возникших во взрослом возрасте, являются следствием диатезов.
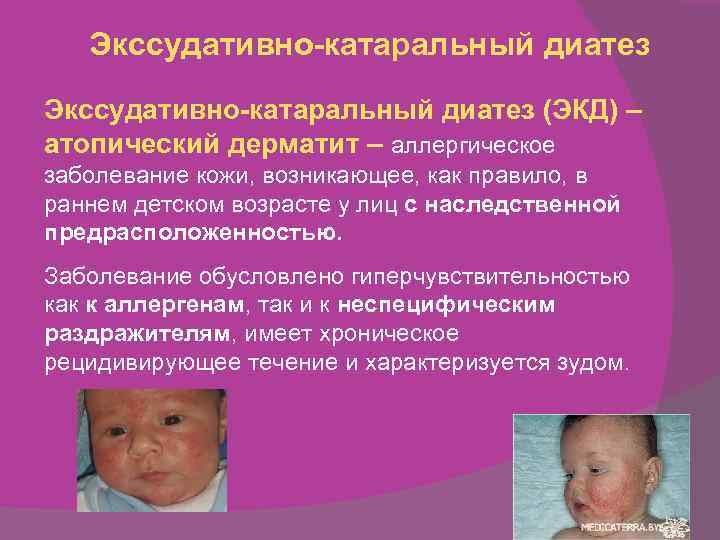
Выделяется множество видов диатеза, однако в детском возрасте наиболее распространенным является экссудативный (аллергический). При данной форме первые признаки возникают уже к 2-3 месяцам и периодически рецидивируют до наступления 2-3 лет. Патологию можно определить по высыпаниям, приносящим младенцу сильный дискомфорт в виде зуда.
Диатез требует квалифицированной помощи со стороны нескольких специалистов
При лечении патологии важно воздействовать на факторы возникновения синдрома, предотвращая его переход в определенное хроническое заболевание
Респираторный путь.
Домашняя пыль. Аэрозоли. Средства от насекомых. Сухой корм для аквариумных рыбок
Все, что активно пахнет (не важно, хорошо или плохо). Домашние животные (к сожалению).
Типичная ситуация
В результате длительных раздумий Вы пришли к выводу, что проявления аллергии у ребенка обусловлены общением с собакой (котом, хомяком). Вы отправляете животное к ближайшим родственникам, но проходит месяц, а изменений в лучшую сторону не происходит. Вы понимаете, что ошиблись и возвращаете зверя в лоно семьи. Неправильно! Снижение уровня аллергенов животного происхождения в жилых помещениях начинается примерно через месяц, а значительно уменьшается не раньше, чем через 3-4 месяца (чаще всего — около полугода).
Симптомы
Обычно симптомами ЭКД у детей являются красные пятна на щеках, покрывающиеся затем серо-жёлтыми корочками. В области повреждённой кожи присутствуют боль и зуд, что вызывает сильный дискомфорт.
Недостаток пищеварительных ферментов может обуславливать проявления ЭКД у детей. Корочки на голове ребёнка являются одним из ранних признаков ЭКД. Эти корки сначала краснеют, потом превращаются в увлажнённые пятна. В местах сгиба рук и ног могут возникнуть зудящие кожные поражения. Эти узелки иногда распространяются по всему туловищу, образуя очаги повреждения. Возможно развитие конъюктивита, появление жжения под веками и отёчности затронутых участков. Цвет кожи при этом может меняться от бледно-розового до тёмно-красного.
Симптомы, а именно — кожные высыпания, исчезают, когда появляется первая аллергическая реакция. Однако ЭКД зачастую приобретает затяжной (хронический) характер при регулярном контакте ребёнка с аллергеном. Кожные зуд и жжение усиливаются, становятся мучительными, области повреждённой кожи плохо восстанавливаются и отличаются сильной сухостью.
Когда ЭКД вызывается пищевыми аллергенами, первичные кожные высыпания возникают уже спустя 20 — 30 минут после их употребления. Вследствие стойкого зуда ребёнок становится раздражённым и плохо спит, а это еще больше ухудшает ситуацию и усиливает симптоматику.
На фоне ЭКД иногда наблюдаются признаки повреждения ЖКТ, могут также возникнуть бронхит, фарингит, ринит.

Экссудативно-катаральный диатез
В его основе, по определению Г. Н. Сперанского, лежит наследственная подготовленность, наклонность организма к воспалительным затяжным процессам и развитию аллергических реакций.
Советскими и зарубежными исследователями выявлен ряд особенностей и отклонений в реактивности организма детей с экссудативно-катаральным Д.: неадекватность кожно-сосудистых реакций, аномалии развития капилляров, гидролабильность, нарушение кислотно-щелочного равновесия и аминокислотного обмена; изменение соотношения белковых фракций и активности ферментов крови, понижение гистаминопектической активности, повышение чувствительности к гистамину. Имеет значение нарушение обмена триптофана и пиридоксина. При экссудативно-катаральном Д. могут иметь место некоторые наследуемые энзимопатии (см.), которые сочетаются с ним.
Имеются данные, что у лиц с экссудативно-катаральным Д. гликопротеиды сыворотки крови и эпителия верхних дыхательных путей имеют сходное хим. строение и одинаковые иммунологические свойства с углеводной частью гликопротеидов некоторых аллергенов (пыльца растений, лошадиная перхоть). Это имеет значение при сенсибилизации организма. У этих лиц развитие аллергических реакций в значительной степени связано с наследуемой способностью продуцировать при встрече с экзогенными аллергенами (пищевыми, бытовыми, лекарственными) особые антитела — реагины, относимые к классу IgE (см. Антитела, аллергические), в связи с чем развиваются аллергическая реакция немедленного типа с освобождением ряда биологически активных веществ — гистамина, серотонина, МРС-А и др. и соответствующая клин, симптоматика (бронхиальная астма, крапивница, отек Квинке, анафилактический шок и др.).
Клин, проявления экссудативнокатарального Д. могут наблюдаться уже с первых месяцев жизни. Чаще всего это кожные проявления (упорные опрелости, молочный струп, себорея волосистой части головы). Со стороны слизистых оболочек — склонность к слущиванию эпителия кишечника и мочевыводящих путей, нередко «географический язык». Позднее при действии пищевых аллергенов и сенсибилизации организма могут развиваться экзема, а в более старшем возрасте — нейродермит, почесуха, которые сопровождаются сильным зудом. Под влиянием различных экзогенных аллергенов и инфекции у детей развивается ложный круп, астматический компонент при респираторных инфекциях, течение пневмонии принимает затяжной характер, возникают хронические очаги инфекции в носоглотке. Ряд авторов указывает, что у детей, страдающих экссудативно-катаральным Д., в дальнейшем часто развивается бронхиальная астма. У грудных детей нередко отмечается непереносимость молока матери с развитием диспептических явлений.
Диагностика
Обследование проводится под присмотром специалиста по гематологии. Продолжительность мероприятий может быть значительной. Порой требуется не один цикл процедур.
Что входит в базовый список действий:
- Опрос больного. Врач фиксирует все жалобы, собирает воедино и составляет картину. Путем сопоставления выявляет наиболее вероятные расстройства и исключает их по одному постепенно.
- Сбор анамнеза. Играет большую роль. Выявляют перенесенные ранее и текущие в данный момент болезни, привычки, образ жизни, семейную историю. Этот нехитрый метод позволяет быстро определиться с вероятной этиологией нарушения.
- Общий анализ крови. Базовая процедура. Направлена на исследование наиболее грубых расстройств в работе организма.
- Визуальная оценка тканей пациента. Петехиальная сыпь, пурпура становятся видны сразу же.
- Функциональные тесты. Провоцирующие образование геморрагий. С помощью жгута, щипка и прочими путями. По степени реакции тканей определяют характер отклонения.
- Исследование мочи. Как правило, врачей интересуют примеси крови. Гематурия. Возможно расширение мероприятия, назначение анализа по Нечипоренко.
- Оценка присутствия скрытой крови в кале. Почти всегда ее наличие и положительный результат говорят о раковом процессе или, что более вероятно в данном случае, о незначительных кровотечениях в нижних отделах пищеварительного тракта.
- Коагулограмма. Исследование скорости и качества свертывания крови. Отличия от нормы идентифицируются как патологические сразу.
- По потребности назначают УЗИ органов желудочно-кишечного тракта, брюшной полости вообще. Рентгенография. МРТ или КТ.
Вопрос целесообразности того или иного мероприятия решается специалистом. Диагностика может потребовать не одной недели плотной работы врача и пациента в тандеме.
Что такое Аллергический диатез у детей –
Аллергический диатез – повышенная чувствительность организма к употребляемой еде, которая возникает как следствие врожденных особенностей иммунитета, нейровегетативной системы, обмена веществ.
Диатез связан с особенностями детского организма, диатез у взрослых встречается крайне редко. У детей пища переваривается иначе, чем у взрослых, организм по-другому отвечает на инфекционные возбудители и т. д. То есть те факторы, которые у взрослого организма не вызывают реакции, могут сказаться на детском организме.
Гиперактивный иммунный ответ, данный детским организмом на антигены окружающей среды, вызывает воспаление кожи и прочие последствия. По статистике, диатез наблюдают у 1/3 детей, потому это заболевание причисляют к распространенным в педиатрической практике.
Выделяют несколько видов диатеза. Среди них – аллергический диатез у детей. Его обнаруживают, как правило, в возрасте от 3 до 6 месяцев. Сохраняется заболевание 1-2 года, в дальнейшем исчезает у большинства детей. Ребенок, еще находясь в материнской утробе, может прочувствовать воздействие аллергенов, которые попадают в организм матери. А грудничкам аллергены передаются при грудном вскармливании и вследствие приема прикорма.
Причины
ЭКД встречается у детей и взрослых. Аллергии на продукты питания рассматриваются в качестве предрасполагающих факторов для развития данной патологии.
Возникновение ЭКД эксперты связывают с незрелой или ослабленной защитной системой. У взрослых диатез развивается по более сложному механизму, однако обычно он тоже ассоциирован со сниженным иммунитетом. Наследственная склонность организма к болезням кожи (дерматиту, экземе), бронхиальной астме, гастриту провоцирует нарушение процессов метаболизма, с которым ассоциируется возникновение аллергической реакции.
Когда сочетаются многочисленные факторы (инфекция, нездоровая диета, стрессы, расстройства ЖКТ, неблагоприятная экологическая ситуация), любое раздражающее вещество при попадании в детский организм может привести к мгновенному выбросу гистамина в кровь. Из-за данной реакции на различных частях туловища проявляется кожная сыпь, которая сопровождается воспалением.
Неправильное питание матери и применение ею медикаментозных препаратов во время беременности могут стать причиной данной патологии у младенцев. Токсикоз будущей мамы также имеет негативное влияние.

Нервно-артритический диатез
При нервно-артритическом диатезе важно соблюдать диету. Чем можно кормить ребенка:
- фрукты, овощи;
- изделия из ржаной муки;
- крупы, содержащие крахмал;
- молочная продукция.
Ограничения рациона:
- жиры;
- сладости;
- грибы;
- мясо, в том числе птицы;
- орехи;
- рыба.
Полный отказ от таких продуктов:
- какао, кофе;
- субпродукты;
- шоколад;
- газированные напитки;
- бобовые;
- насыщенные бульоны.
В основе медикаментозной терапии лежат лекарства, влияющие на синтез мочевой кислоты, ее выведение и снижение уровня кетоновых тел:
- Аллопуринол;
- Уродан;
- Этамид;
- Пантотенат кальция.
Также применяют желчегонные, седативные средства, витамины группы В. При ацетонемической рвоте необходимо промывание желудка и очистительная клизма.
Диагностика васкулита
Чем раньше проведено обследование, установлен диагноз и начато лечение, тем больше шансов избежать поражения жизненно важных органов и нарушения их функций.
При необходимости назначаются консультации сосудистого хирурга, терапевта, офтальмолога, невролога, отоларинголога и др.
Диагноз ставится на основании ряда данных:
- физикальное обследование;
- лабораторные тесты.
Анализы при васкулите (см. также ревматологическое обследование)
Необходимо сдать следующие анализы:
- общий анализ крови (обычно замечается повышение СОЭ);
- биохимический анализ крови (белковые фракции и др.);
- иммунологические пробы (гамма-глобулин, С-реактивный белок, ревматоидный фактор, АНЦА и др.);
- кровь на HBsAg при подозрении на вирусный гепатит.
Кроме того могут применяться такие инструментальные методы, как:
- ультразвуковая допплерография;
- рентгенография;
- ангиография (исследование сосудов с помощью рентгенконтрастных веществ);
- компьютерная томография.
1
Общий анализ крови
2
Ультразвуковая допплерография

3
Процедура плазмафереза
Виды диатеза
Лимфатико-гипопластический диатез. Сопровождается стойким увеличением лимфатических узлов со склонностью к инфекциям и аллергиям. Чаще всего возникает к 2-3 годам, а проходит к периоду полового созревания. Случаи сохранения признаков в течение всей жизни очень редки.
Мочесолевой диатез. Представляет собой состояние, при котором в организме наблюдается повышенная концентрация пуринов, мочевой кислоты и солей кальция. Лечение солевого диатеза нужно начинать на самой ранней стадии, поскольку болезнь приводит к ряду деформирующих заболеваний почек, желчного пузыря и костно-мышечной системы.
Нервно-артритический, или нервный диатез. Проявляется в виде чрезмерного возбуждения, беспокойства и пугливости. Дополнительно проявляются гиперактивность, головные боли, эмоциональная лабильность, синдром дефицита внимания, боли в спине и коленях. Кожные проявления варьируются от крапивницы до нейродермита и ангионевротического отека.
Контактный путь.
Главное — одежда ребенка. Естественные материалы; при покупке задумываться над тем, сколько и почему именно столько стоит, где сделано, чем покрашено. Не надевать без предварительной обработки.
Максимально возможное ограничение синтетических моющих средств. Наибольшая опасность — стиральные порошки с биосистемами. Это правило распространяется не только на вещи самого ребенка, но и на верхнюю одежду родственников, которые носят ребенка на руках. Типичная ситуация: младенец в пеленках, постиранных детским мылом, трется мордашкой о халат матери, который, в свою очередь, постиран стиральным порошком.
Аллергены разрушаются при высокой температуре. Чем более выражены явления аллергического дерматита, тем актуальнее проглаживание вещей ребенка и постельного белья.
Качество воды, в которой ребенок купается, которой моют личико, руки, попу. Решение проблем — кипячение, установка фильтров.
Игрушки. Все требования и ход мыслей такие же, как и в отношении одежды — из чего и где сделано, чем покрашено.
Особенности младенческого ЭКД
У новорождённых ЭКД чаще возникает из-за неграмотного кормления и питания женщины в период беременности. Также причиной являются плохие условия внешней среды.
Различные факторы могут быть провокаторами развития ЭКД у младенца. Это могут быть укусы насекомых, пищевые продукты, дым сигарет, шерсть животных, средства косметики, бытовая химия. Наружные симптомы диатеза – красные щёки. Внутреннее проявление – проблемы с лимфой и железами, нервные расстройства.
Диатез в младенчестве очень коварен. Он может быть провокатором развития хронических болезней – нейродермита, атопического дерматита, псориаза, экземы.
Родителям следует своевременно реагировать на патологические симптомы и принимать надлежащие меры. Главная задача матери – соблюдать специальную диету при кормлении грудью. Из меню необходимо исключить красные овощи и фрукты, маринады и копчёности, яйца пряности, мёд, шоколад. При искусственном вскармливании важен правильный выбор смеси. Она должна быть гипоаллергенной.
Из-за того, что ЭКД может затронуть слизистые оболочки, следует использовать меры профилактики – устранение дисбактериоза пребиотиками и пробиотиками, содержащими полезные для флоры ЖКТ элементы. Они стимулируют и восстанавливают её жизнедеятельность. Необходимо тщательно соблюдать гигиену малыша, ежедневно выполнять влажную уборку в комнате ребёнка, правильно выбрать стиральный порошок.
Не занимайтесь лечением самостоятельно. При выявлении первых признаков ЭКД покажите ребёнка педиатру. Он грамотно подберёт медикаментозные средства.

Патогенез (что происходит?) во время Аллергического диатеза у детей:
Формы диатеза могут быть иммунными и неиммуными. К первой форме принадлежит транзиторный и истинный диатез. Эти два варианта базируются на гиперпродукции иммуноглобулинов Е (IgE) и снижении IgA, IgG и уровня Т-лимфоцитов. Транзиторный вариант возникает при попадании в кровь антигена коровьего молока, при этом избыточная продукция IgE носит вторичный характер.
Антигенемия становится результатом недостаточного переваривания альбумина из-за дефицита или низкой активности специфических ферментов и повышенной проницаемости ЖКТ для белка у маленьких детей. У малышей до 6 месяцев низкий иммунологический барьер кишечника, что связано с совсем небольшим количеством SlgA в слизистой. Секреторный иммуноглобулин есть в материнском молоке, потому при вскармливании ребенка грудью его дефицит покрывается.
Антиген, находясь в крови ребенка, провоцирует гиперпродукцию IgE. Такая же реакция может возникнуть на медикаменты, прививки, детскую косметику, бытовую химию и проч. Антигенемия не у всех детей проявляется как диатез. В патогенезе важна несостоятельность тканевых барьеров ребенка. В организме может быть дефицит блокирующих антител, что приводит к свободному образованию и фиксации гаптенов в коже и слизистых оболочках. Развивается реагиновая сенсибилизация.
Далее происходит местная дегрануляция тучных клеток. Биологические активные вещества высвобождается. Повышается сосудистая проницаемость, возникают экссудативные реакции. В меньшинстве случаев в основе аллергического диатеза лежит истинный иммунный генез. Гиперпродукция IgE передается по наследству, проявляется, когда в организм попадает антиген. Такая форма может перерасти в аллергические заболевания.
Важное звено патогенеза – нейроэндокрииные и обменные расстройства. Часто диатез бывает у детей с постгипоксическими энцефалопатиями
Предполагают, что гипоксические состояния могут провоцировать эндокринные расстройства, которые проявляются в большинстве случаев дискортицизмом.
Диагностика и лечение диатеза
То, чем лечить диатез на щеках у ребенка, врач определяет в зависимости от проведенной диагностики. Она включает общий анализ мочи, общий и биохимический анализы крови, иммунологическое обследование, анализ кала на дисбактериоз. При лимфатико-гипопластическом диатезе требуются дополнительные обследования: рентгенография органов дыхания, УЗИ печени, лимфоузлов, селезенки и надпочечников.
Как лечить диатез у детей до года и старше:
- Соблюдать назначенную врачом диету и график кормления.
- Вводить прикорм не ранее 6 месяцев.
- Ограничить в употреблении коровье молоко.
- Обогатить рацион витаминами.
- Использовать назначенные медикаменты: антигистаминные, абсорбенты, витамины, противозудные.
В качестве местного лечения используется мазь, изготавливаемая по авторскому рецепту «ПсорМак». В ней нет гормонов и других вредных составляющих, а в составе только натуральные компоненты, мягко воздействующие на кожу.
Если в детстве ребенок пройдет курс эффективного лечения диатеза, то у него есть все шансы не столкнуться с осложнениями и в зрелом возрасте быть абсолютно здоровым
Здесь важно вовремя обратиться к специалисту. В клинике «ПсорМак» практикуется индивидуальный подход к лечению каждого пациента с разработкой не только схемы терапии, но и диеты, а также программы профилактики
Обращайтесь к нам через форму на сайте или по номерам +7 (495) 150-15-14, +7 (800) 500-49-16. Мы поможем вам сформировать правильное понимание самой болезни и ее лечения на всех стадиях.
Немедикаментозные методы лечения аллергического дерматита:
В первую очередь важно соблюдать правильную диету как беременной и кормящей женщине, так и малышу. Полностью исключить из рациона питания необходимо следующие продукты: • Цитрусовые и экзотические фрукты; • Шоколад; • Коровье молоко
Замените его кисломолочными продуктами, в особенности кефиром и йогуртом; • Красные ягоды – клубнику, малину, красную смородину, землянику; • Красная рыба, но желательно все виды рыбы; • Сахар заменить на фруктозу или исключить вовсе; • Мучные изделия заменить полезной и разрешенной альтернативой – желе, сухофруктами; • Яйца. Существенно ограничьте употребление таких продуктов: • Мясо и животные жиры
По возможности заменить их на растительные; • Молочные смеси на основе коровьего или козьего молока, а также готовые каши быстрого приготовления; • Мучные и кондитерские изделия; • Бананы; • Каши. Их допускается использовать в пищу, но не злоупотребляйте ими. Детям в аллергическим дерматитом рекомендуется употреблять в пищу следующие продукты: • Грудное молоко – как можно дольше! • Овощные супы и бульоны; • Растительные масла; • Овощи; • Яблоки, груши, сливы и другие незапрещенные фрукты, происхождение которых вам известно; • Кисломолочные продукты – кефир, йогурт, ряженка; • Сухофрукты – курага, изюм; • Чистая вода.
Механизм развития болезни и её проявлений (патогенез)
ЭКД является начальной стадией развития болезней кожи (себорейного и атопического дерматита, экземы, иногда псориаза). Проявляющийся у детей диатез обычно вызван гиперчувствительностью организма к различным аллергенам — бытовой пыли, шерсти животных, некоторым пищевым продуктам и пр.
Этиология и патогенез ЭКД до конца не выяснены. Потребуется серия медицинских исследований, чтобы установить причину. В научной литературе выделяются несколько основных факторов, влияющих на появление диатеза:
- генетическая предрасположенность;
- токсемия (большое количество токсинов в организме) в 1 — 2 триместре беременности;
- плохая экологическая ситуация;
- приём некоторых медикаментов при беременности;
- беспорядочная диета беременной;
- некоторые продукты, употребляемые при грудном вскармливании (молоко, яйца, фрукты, соления, мёд и пр.);
- болезни инфекционной этиологии.
Ещё во время развития внутри матки у плода может возникнуть гиперчувствительность к разным аллергенам, циркулирующим в организме матери. Это явление именуется «конгенитальная аллергия по Ратнеру». После рождения в организм аллергены попадают с материнским молоком и с прикормом. Сильную аллергизацию можно спровоцировать обычным перекармливанием малыша. В качестве возможных аллергенов обычно выступают не подвергшиеся термообработке продукты (сырые сезонные фрукты и овощи, молоко коровы и пр.), рыба, морские продукты, орехи и другая пища, в которой даже при качественной термообработке сохраняются аллергенные свойства. На организм неблагоприятное воздействие оказывает чрезмерное употребление пряной пищи, сладостей, беспорядочная диета, введение в меню экзотических продуктов.
Гнойный экссудат
Гнойный экссудат образуется в результате действия гнойных микроорганизмов (стрептококков, стафилококков, туберкулезных палочек). Этот экссудат богат клетками, в основном лейкоцитами. Если острое гнойное воспаление вызвано стрептококками или стафилококками, нейтрофилы преобладают в экссудате, но если воспаление и экссудация вызваны, например, паразитами животных, количество эозинофилов в экссудате увеличивается.
Гнойный экссудат представляет собой вязкую жидкость желтовато-зеленого цвета с характерным сладким запахом. При центрифугировании он распадается на два слоя – сывороточный и клеточный осадок. Гнойные клетки – так называемые гнойные тельца – это поврежденные и мертвые клетки крови (нейтрофилы, лимфоциты, моноциты), клетки воспаленной ткани и микроорганизмы.
В цитоплазме гноя много вакуолей, граница гноя с окружающей средой нечеткая. Наблюдается также кариолиз – набухание и постепенное растворение ядра гноя, в результате чего количество нуклеотидов и нуклеиновых кислот в гное увеличивается. Гнойная сыворотка химически существенно не отличается от сыворотки крови.
- Гнойный экссудат туберкулезного и сифилитического воспаления обычно имеет большое количество лимфоцитов.
- Гнойный экссудат опухоли содержит множество опухолевых клеток и эритроцитов.
Относительная плотность гнойного экссудата высокая (1020–1040). В нем много активных ферментов, продуктов интенсивного протеолиза (полипептиды, аминокислоты), молочная кислота (90-120 мг% и более). Из-за интенсивного гликолиза содержание глюкозы в гнойном экссудате, как и в других экссудатах, обычно ниже, чем в крови (40-50 мг%).
Капли жира (hilozo) также могут попадать во все экссудаты и создавать так называемый хилозо-экссудат. Этот экссудат возникает, например, когда воспаление локализовано в брюшной полости, области больших лимфатических сосудов.
Фибринозный экссудат
Фибринозный экссудат возникает, когда фибриноген выходит из кровеносных сосудов и переходит в ткани, где он превращается в фибрин. Фибринозный экссудат также образуется на серозных оболочках и слизистых оболочках из-за пневмококков, дифтерии, дизентерийных палочек и других микробов.
Существует два типа фибринозного экссудата – крупозный и дифтерийный экссудат.
- Крупный экссудат, например, у больных с тяжелой пневмонией, обнаруживается в виде пленки на слизистой оболочке альвеол легких. Удаление этой пленки не повредит слизистые оболочки.
- Дифтерийный экссудат проникает через слизистую оболочку и вызывает некроботические изменения. После удаления дифтерийного экссудата язва остается.
По мере развития воспаления фибриновые пленки растворяются фибринолитической системой.
Классификация: виды и формы патологии
В настоящее время принято выделять пастозный и эритический вид ЭКД.
| Пастозный | Эритический |
| Чаще всего диагностируется у малоподвижных, вялых детей, имеющих избыточную массу тела, сниженный тонус кожи. | Возникает, преимущественно, у гиперактивных детей. Такой ребенок раздражителен, у него отмечается повышенная возбудимость, неусидчивость. Подкожно-жировой слой развит недостаточно. |
В зависимости от возраста ребенка кожные проявления ЭКД носят различный характер. Так, у новорожденных детей на коже появляются такие элементы сыпи как эритема, опрелости, сыпь на лице в виде мелких пузырьков.
В возрасте 1-5 мес. к указанным выше элементам могут добавляться и такие кожные проявления как молочный струп, строфулюс. После 6-месячного возраста характер высыпаний меняется, все элементы, присутствующие ранее, могут исчезать, на их месте у ребенка появляется экзема.
У детей более старшего возраста экзема часто сочетается с другими негативными патологиями, такими как бронхиальная астма, крапивница.
КАК ЗАПИСАТЬСЯ НА ПРИЕМ в Институт здоровой кожи «ПсорМак»
2. Заполните поля в появившейся форме. Обязательно проверьте правильность номера телефона, чтобы наш специалист смог до Вас дозвониться. После заполнения нажмите на кнопочку «Отправить».
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
Диагностика экссудативного среднего отита у детей
Для диагностики ЭСО в ФГБУ НМИЦО ФМБА России в отделении детской ЛОР патологии проводят аудиологическое обследование, которое состоит из акустической импедансометрии и тональной пороговой аудиометрии. Для пациентов с данной патологией при акустической импедансометрии характерна тимпанометрическая кривая типа «В» и отсутствие ipsi-рефлексов, что отражает нарушение передачи звукового сигнала по цепи слуховых косточек за счет патологического содержимого среднего уха (экссудата), на аудиограмме – повышение порогов по воздушной проводимости до 30-40 дБ, преимущественно на низких частотах, костная проводимость не изменена. При рецидивирующем течении экссудативного среднего отита специалисты отделения детской ЛОР патологии в обязательном порядке назначают пациенту проведение компьютерной томографии (КТ) височных костей для получения достоверной картины воздушности полости среднего уха, состояния её слизистой оболочки, цепи слуховых косточек, окон лабиринта и костного отдела слуховой трубы, плотности и локализации патологического содержимого.
Для выявления причин, способствующих возникновению ЭСО, пациенту в отделении детской ЛОР патологии НМИЦО ФМБА России проводят эндоскопическое исследование полости носа и носоглотки или рентгенологическое исследование носоглотки (у маленьких детей при невозможности проведения эндоскопии) и околоносовых пазух.
Профилактика и лечение диатеза
При соблюдении лечебно-профилактического режима прогноз диатеза у детей благоприятный: в большинстве случаев его проявления исчезают к переходному возрасту.
Немедикаментозные методы лечения диатезов у детей включают диетотерапию, организацию тщательного ухода и рационального режима дня, физиотерапевтическое воздействие.
Детям с экссудативно-катаральным и аллергическим диатезом рекомендуется грудное вскармливание, в более старшем возрасте – соблюдение диеты, исключающей причинно-значимого агента. Из медикаментов показан прием антигистаминных и седативных препаратов, витаминов группы В; если на фоне диатеза диагностируется дисбактериоз, назначаются пробиотики. Местная терапия при экссудативно-катаральном диатезе включает ванны с отрубями, ромашкой, чередой, корой дуба; нанесение негормональных противовоспалительных мазей на пораженные участки кожи. Хороший эффект дают курсы общего ультрафиолетового облучения.
В терапию лимфатико-гипопластического диатеза включаются регулярные курсы приема растительных и синтетических адаптогенов, витаминов; массаж, закаливание, гимнастика. При возникновении надпочечниковой недостаточности назначаются глюкокортикоиды.
В рационе детей с нервно-артритическим диатезом необходимо ограничение продуктов, богатых пуринами (шоколада, какао, печени, сельди, горошка, шпината), жирной пищи. В комплексную терапию включаются седативные и желчегонные средства, витамины В6 и В12, гимнастика. При развитии ацетонемической рвоты необходимо проведение пероральной или парентеральной регидратации, промывание желудка, постановка очистительной клизмы.
Здоровье вашего ребенка в надежных руках наших врачей. Записывайтесь к педиатрам Медицинского центра “Север” в г. Александров по телефону 8 (49244) 9-32-49.