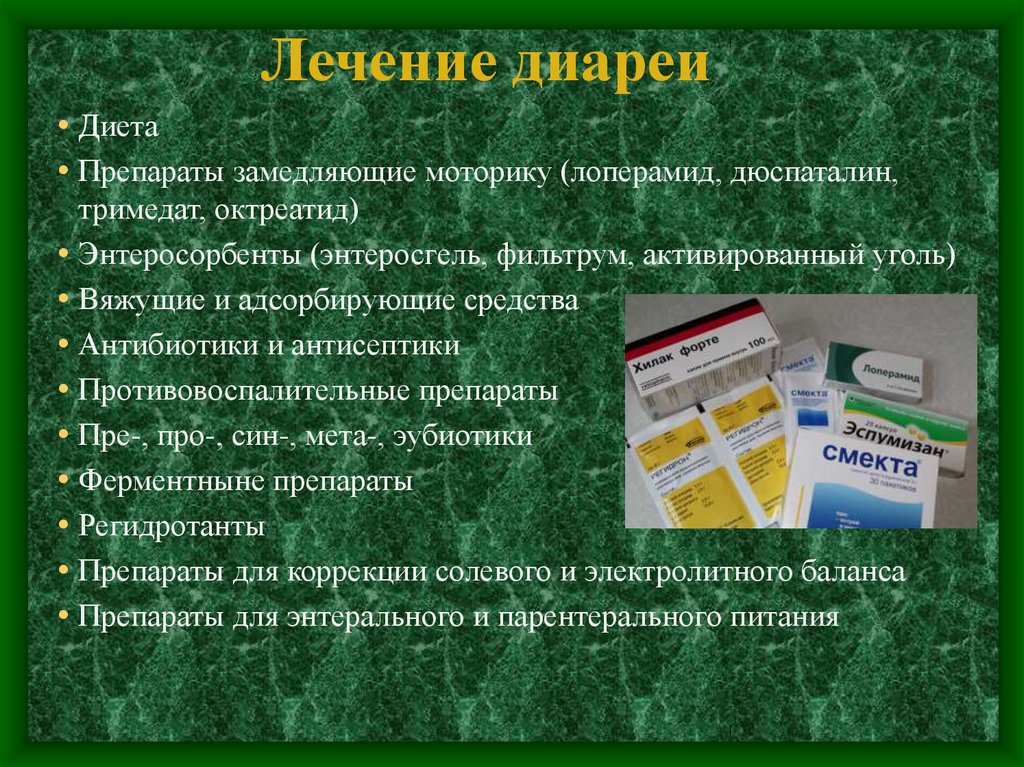
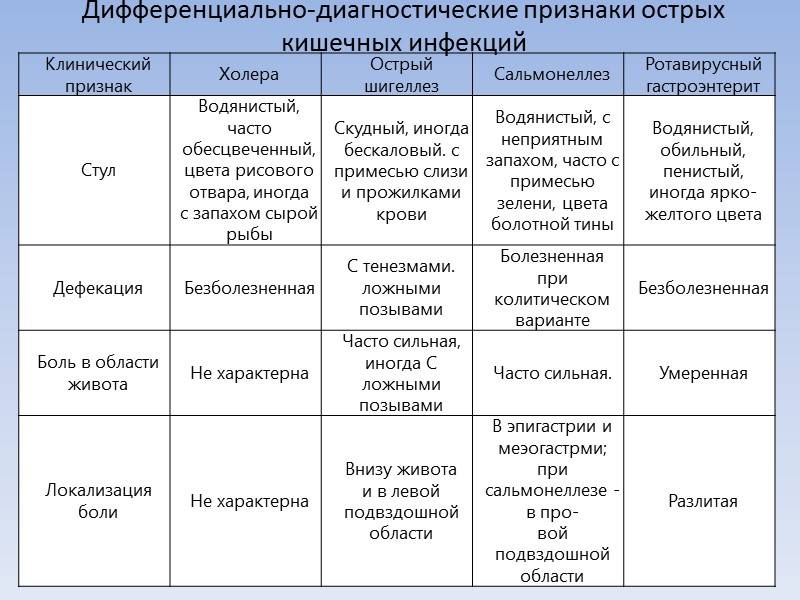
Регидратанты
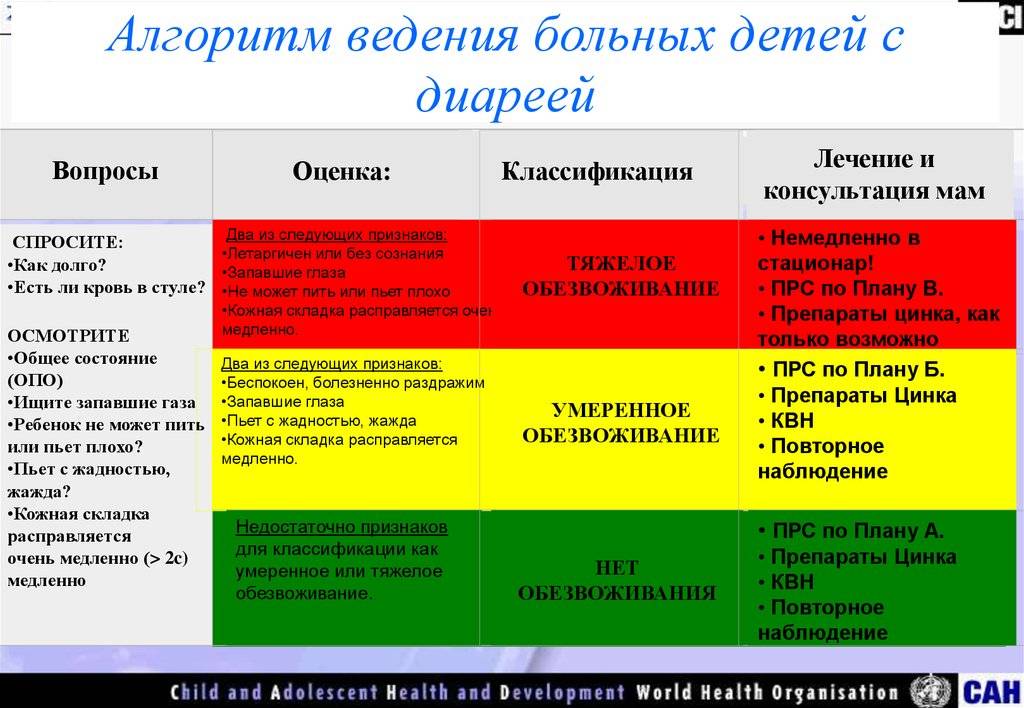
Диарея опасна в первую очередь обезвоживанием. С жидким калом организм ребенка теряет воду и электролиты, это может приводить к нарушению работы сердечно-сосудистой и нервной систем1,2.
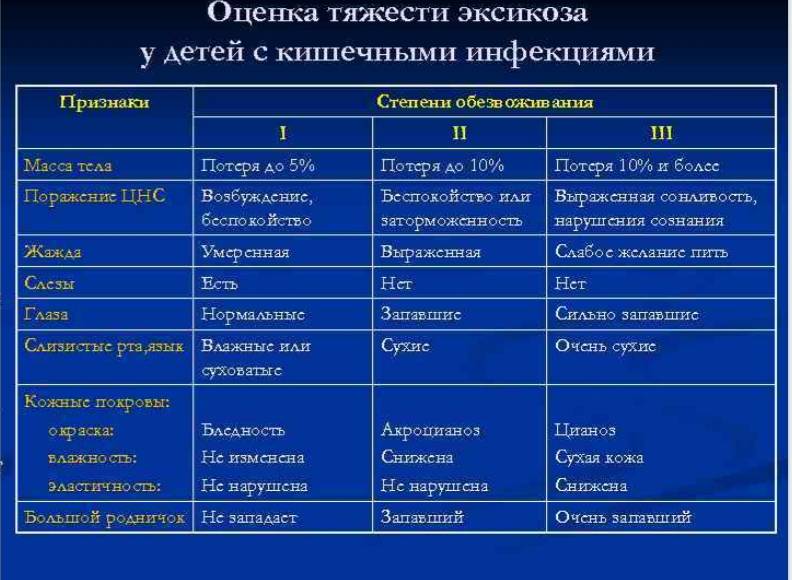
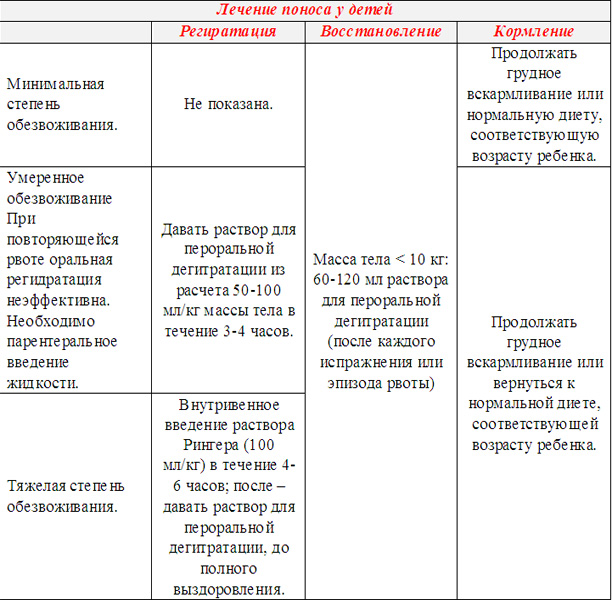
Легкая степень обезвоживания характеризуется возбуждением, плаксивостью и сильной жаждой2. Ребенок с удовольствием пьет воду и никак не может напиться. Если потери жидкости продолжаются и обезвоживание становится тяжелым, наступает вялость, заторможенность, практически исчезают слезы, глаза западают, мочеиспускание становится редким или вообще исчезает2. Последствия могут быть плачевными. Средства для регидратации помогают восполнить потери жидкости, восстановить водно-электролитный баланс и предотвратить осложнения1,2.

При легкой степени обезвоживания врач обычно рекомендует обильное питье – это первое лекарство при поносе у детей1,2. Примерно 1/3 жидкости, которую выпивает малыш, должны составлять специальные регидратационные растворы, состоящие из солей, глюкозы и воды1,2,3.
Теплое питье нужно давать маленькими порциями по 1 ложке каждые 10-15 минут3. Грудные детки, как и прежде, должны получать мамино молоко, а малыши, находящиеся на искусственном вскармливании, — специальные пробиотические молочные смеси3. Детей старше 5 лет иногда рекомендуют не кормить течение 4-6 часов, чтобы желудочно-кишечный тракт восстановился и подготовился к последующему приему пищи3.
При тяжелой степени обезвоживания врач госпитализирует ребенка. Регидратация проводится путем внутривенного введения растворов2.
Разновидности заболевания
Выделяют следующие разновидности конъюнктивита:
- Аденовирусный – ребенок заражается воздушно-капельным путем. У крохи повышается температура до 39°С, появляется озноб, головные боли, воспаление горла, увеличение подчелюстных лимфоузлов. Сначала болезнь затрагивает один глаз, затем переходит на другой. Характерный признак – выделение сероватой жидкости из глаз, появление мелких пузырьков и отделяющихся маленьких пленочек на внутренней стороне век.
- Энтеровирусный или геморрагический – малоизученное заболевание, спровоцированное энтеровирусом. Передается контактным путем. Характерны сильные серозные или гнойные выделения из глаз. Может затронуть черепные и спинномозговые нервы.
- Герпетический – болезнь вызывает вирус простого герпеса, проникающий в организм воздушно-капельным или контактным путем. К основным признакам добавляются пузырьки, характерные для герпеса.
- Бактериальный (отдельно выделен хламидийный) – причиной воспаления конъюнктивы являются патогенные бактерии (золотистый стафилококк, стрептококки, гонококки, пневмококки и т. д.). Заражение происходит различными путями, в том числе в утробе матери. Инфекция нередко подстерегает малышей в детском саду. Для заболевания характерны мытные вязкие выделения сероватого или желтоватого цвета, вызывающие слипание век. Наблюдается сухость заболевшего глаза и кожи вокруг него.
- Аллергический – для болезни характерно сильное слезотечение, жжение, зуд.
Конъюнктивит у грудничка и старших детей протекает в острой или хронической формах. Последняя развивается при ослабленном иммунитете месячного малыша, проблемах с метаболизмом, продолжительных респираторных инфекциях.
Как правильно лечить поносы у детей
Лечение поноса у ребенка любого возраста рекомендуется проводить под контролем врача, избегая самовольного назначения антибиотиков и препаратов из «взрослой» аптечки.
Что делать дома при развитии у ребенка поноса?
- Первостепенная задача – по возможности уменьшить выраженность обезвоживания. Для этого рекомендуется поить ребенка чистой или негазированной минеральной водой, слабосолевыми растворами. Следует избегать молока и кисломолочных продуктов, концентрированных соков домашнего и фабричного производства, бульонов. Если маленький ребенок отказывается от воды, по согласованию с врачом в некоторых случаях допустимо давать разведенные морсы, несладкие компоты. Чтобы не спровоцировать рвоту, питье дается часто и дробно, небольшими порциями.
- В первые дни острого поноса желательно провести лечебное голодание. Исключение составляют младенцы – им продолжают предлагать грудное молоко, при этом предпочтительно кормление по требованию. Если до этого, ребенку уже был введен прикорм, его временно отменяют. Далее, по рекомендации врача рацион постепенно расширяют, продолжительность диеты определяется индивидуально. Можно ли ребенку при поносе есть определенные продукты, должен решать врач.
- При возобновлении питания целесообразен прием ферментных препаратов (например, Микразима), даже если понос изначально не был связан с ферментной недостаточностью. Ведь при любой диарее появляются микроповреждения слизистой оболочки кишечника, уменьшается функциональная активность пищеварительных желез. Прием ферментных препаратов компенсирует развившийся дефицит ферментов и сделает более полноценным переваривание и всасывание питательных веществ в кишечнике, что позволит избежать накопления соединений с высокой осмолярностью и тем самым уменьшит потери жидкости.
- Наличие у ребенка рвоты, температуры и поноса – это в большинстве случаев признак отравления, пищевой токсикоинфекции или кишечных вирусных инфекций. При появлении такой симптоматики рекомендуется начать давать энтеросорбенты (например, Фильтрум). Этот препарат действует только в просвете кишечника, осаждая на своей высокопористой поверхности бактериальные и вырабатываемые в организме токсины, болезнетворные микроорганизмы, избыток биологически активных веществ. Такое лечение способствует уменьшению интоксикации и выраженности поноса.
Важно: перед применением ознакомьтесь с инструкцией или проконсультируйтесь с лечащим врачом. Любые лекарственные препараты, могут быть назначены только врачом, с учетом общего состояния ребенка, характера имеющихся у него симптомов, причины развития поноса
Самовольный прием лекарственных средств чреват развитием побочных явлений, появлением различных реакций из-за несовместимости препаратов или неправильного подбора дозировки, утяжелением состояния заболевшего
Любые лекарственные препараты, могут быть назначены только врачом, с учетом общего состояния ребенка, характера имеющихся у него симптомов, причины развития поноса. Самовольный прием лекарственных средств чреват развитием побочных явлений, появлением различных реакций из-за несовместимости препаратов или неправильного подбора дозировки, утяжелением состояния заболевшего.
Причины поноса у ребенка

Даже не большие изменения в рационе могут привести к диарее.
Самой частой причиной возникновения поноса у малышей является пищевой фактор. Диарея появляется в тех случаях, когда еще незрелая система пищеварения у ребенка подвергается перегрузке повышенным объемом питания или неправильно составленным рационом. Дети, что кормятся грудью, могут быть подвержены диарее, если кормящая мать употребляет следующие продукты:
- колбасы и различные копчености
- кетчупы и майонезы
- сладкая газированная вода
- пища, содержащая большое количество консервантов
- жирные бульоны с мяса или рыбы
- пища, в которой есть рафинированные углеводы
- коровье молоко, употребляемое в больших объемах
- высокоалергенные продукты: цитрусовые, морепродукты, некоторые фрукты и шоколад
Также ни в коем случае нельзя давать ребенку грудного возраста молоко домашних животных. Его состав совсем не похож на состав материнского молока и поэтому в организм малыша поступает непропорциональное количество различных пищевых компонентов. Нарушение правил приготовления различных смесей для кормления ребенка или кормление смесью, не подходящей по возрасту также может вызвать подобную диспропорцию. Самые небольшие изменения в рационе малыша могут привести к диарее: это может быть смена молочной смеси или даже употребление непривычной для ребенка воды. Нужно помнить, что понос может возникать как аллергическая реакция на некоторые продукты, которыми кормится ребенок: рыба, яйца и т. д., что свидетельствует о их непереносимости. Зачастую, при небольшом нарушении в питании малыша понос легко лечится и не имеет каких-то тяжелых последствий.
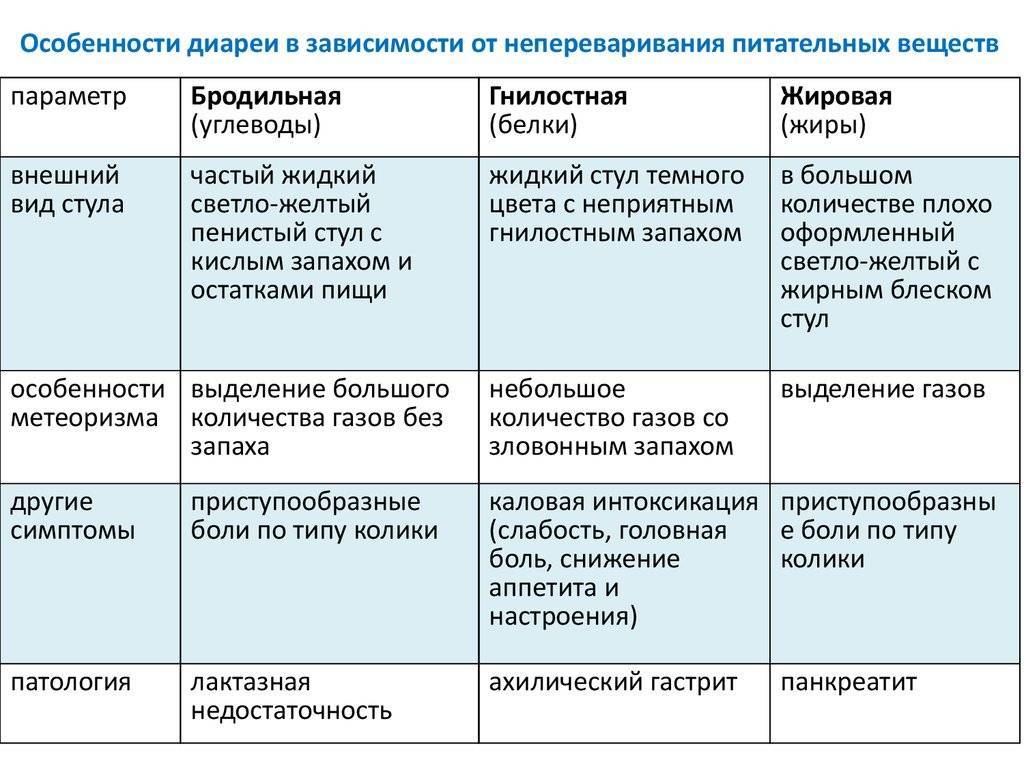
Лактазная недостаточность может развиться вследствие нарушения количества соответствующего фермента в тонкой кишке. Различают первичную и вторичную лактазную недостаточности. Первая считается врожденной, а вторичная появляется при нарушениях работы слизистой оболочки кишки по самым разным причинам: инфекция, атрофии, истончения. При лактазной недостаточности у ребенка достаточно водянистый и даже пенистый стул с зеленоватым оттенком. Главным симптомом этого нарушения считается похудание малыша или низкая прибавка в весе. Ее очень просто подтвердить: для этого достаточно просто сдать анализы
Важно знать, что лактазная недостаточность – это совсем не повод для отказа от кормления малыша грудью. По мере развития системы пищеварения это отклонение часто исчезает, а специальные лечебные смеси помогут малышам, которые находятся на искусственном вскармливании

Частой причиной диареи у детей могут быть различные инфекции.
Частой причиной диареи у детей могут быть различные инфекции. Болезнетворные бактерии и вирусы могут провоцировать острую кишечную инфекцию, как самостоятельно – развивается острая кишечная инфекция, так и токсичными продуктами своей жизнедеятельности – в этом случае происходит пищевая токсикоинфекция. Несоблюдение правил личной гигиены может привести к попаданию возбудителей инфекции в организм малыша. Также это может случиться при употреблении испорченной пищи. Такие инфекции чаще всего проявляются в виде рвоты и поноса у малыша, болей в животе и иногда в повышении температуры тела. Ребенок при этом вял, у него плохой аппетит, а иногда на его коже появляется сыпь.
В крайних случаях дисбактериоз кишечника тоже может быть причиной поноса у малыша. Диарея, которая появляется на фоне приема антибактериальных лечебных средств, подлежит особенному вниманию, поскольку препараты с широким спектром действия уничтожают не только болезнетворные бактерии, а и часть полезной микрофлоры кишечника. В таких случаях у малыша ступ частый и водянистый, развивается обезвоживание и общая интоксикация его организма. При этом следует отменить прием препарата, оказывающего столь негативное влияние и назначить адекватное лечение.
Online-консультации врачей
| Консультация педиатра-аллерголога |
| Консультация эндокринолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация сосудистого хирурга |
| Консультация нарколога |
| Консультация онколога |
| Консультация массажиста |
| Консультация гомеопата |
| Консультация детского психолога |
| Консультация ортопеда-травматолога |
| Консультация общих вопросов |
| Консультация доктора-УЗИ |
| Консультация гастроэнтеролога детского |
| Консультация пульмонолога |
| Консультация психиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
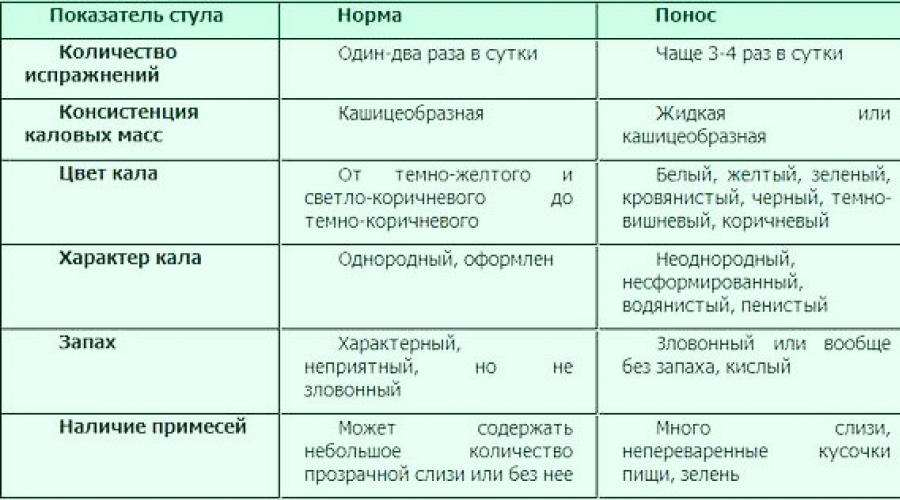
Причины жидкого стула у детей
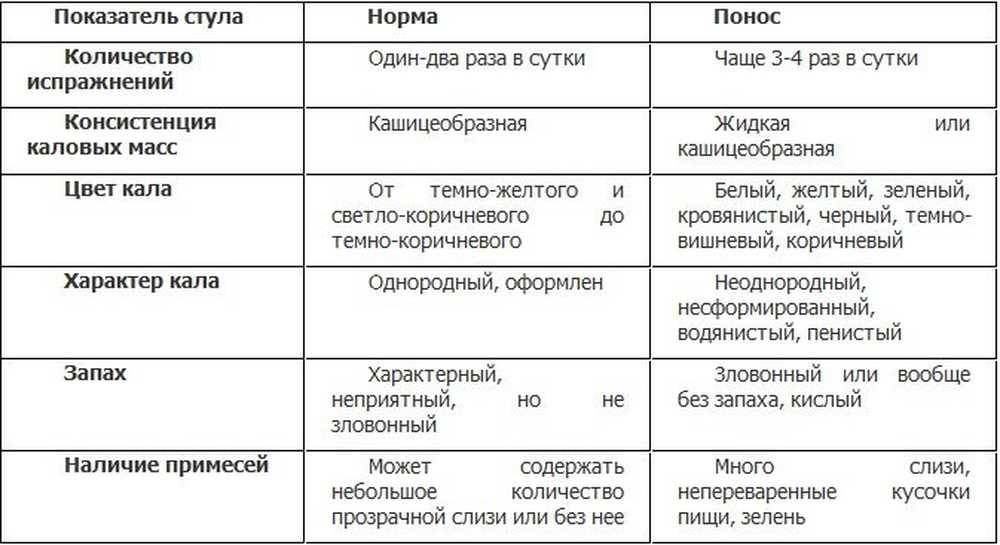
Консистенция каловых масс и количество актов дефекации у ребёнка и взрослого человека отличается, жидкий стул у малыша не всегда признак патологии, особенно это актуально для грудничков. О диарее свидетельствуют характерные дополнительные признаки, которые могут подсказать причину возникновения патологии.
Жидкий стул у грудничка – норма и отклонения
Новорождённый начинает часто ходить в туалет по большому с четвёртого дня жизни, регулярное опорожнение кишечника формируется к двум месяцам. В норме каловые массы у месячного ребёнка на грудном вскармливании светло-жёлтые, имеют кашеобразную или консистенцию, неприятный запах отсутствует, у искусственников неоформленный стул в виде небольших колбасок.
При каких заболеваниях может появиться неустойчивый стул у грудничка:
- Инфекционные патологии – организм ребёнка может среагировать на микробы, которые безопасны для взрослых. Заболевание сопровождается повышением температуры тела, частым опорожнением кишечника, испражнения имеют зелёный цвет, рвотой, из-за болей и резей в животе ребёнок становится капризным и раздражительным.
- Обильный водянистый стул – признак дисбактериоза, развивается на фоне приёма антибактериальных препаратов мамой или малышом, переедания.
- Неправильное питание мамы – все продукты, которые употребляет мама во время лактации, проникают в грудное молоко, что может стать причиной жидкого стула, но не поноса у ребёнка. Во время естественного вскармливания следует отказаться от свёклы, свежих яблок и груш, огурцов.
- Реакция на прикорм – понос может быть следствием пищевой аллергии.
- Мальабсорбция – отсутствие в организме ферментов, которые отвечают за переваривание определённых продуктов. Чаще всего у детей возникает непереносимость лактозы, злаковых культур. Стул может быть зелёным с примесью пены, или жидким блестящим пенистым.
- Прорезывание зубов часто сопровождается расстройством стула.
Жидкий стул – причины
Когда дети начинают питаться с общего стола, консистенция каловых масс может меняться, опорожнение кишечника происходит 1–2 раза в сутки, но стул мягкий, имеет нормальный цвет и запах – это не понос, а нормальное явление. Но при определённых заболеваниях испражнения приобретают несвойственный окрас, чтобы выяснить точную причину, следует посетить врача.
Причины жидкого стула у детей после года:
- Зелёные каловые массы – признак избыточного потребления углеводов, которые просто не усваиваются, подобные испражнения могут возникать на фоне инфекционных заболеваний, ротавируса, сальмонеллеза, энтеровируса, заражения кишечной палочкой, после приёма антибиотиков.
- Жёлтый водянистый стул – признак патологий кишечника или печени, у детей с диабетом может выделяться много пены без кала, при стрептодермии тело ребёнка покрывается красными пятнами.
- Белый стул чаще всего возникает при переводе ребёнка на смеси и каши. Подобные испражнения могут свидетельствовать о чрезмерном количестве кальция и углеводов. Бесцветные каловые массы могут быть признаком гепатита, непроходимости желчевыводящих путей, ротавирусной инфекции.
- Чёрные каловые массы – появляются после употребления тёмных ягод или овощей, продуктов с высоким содержанием железа, активированного угля. Но если в испражнениях присутствует кровь, наблюдается резкое ухудшение самочувствия ребёнка, кода становится бледной, необходимо вызывать скорую помощь, поскольку подобные признаки могут свидетельствовать о наличии внутренних кровотечений.
- Жидкий стул со слизью может быть признаком инфекции, аллергии, часто появляется при затяжном насморке или кашле.
- Частые позывы к дефекации, каловые массы с резким запахом, рвота после еды – признак отравления.
- Длительный неоднородный, пробкообразный стул, сильная боль в животе, высыпания на коже, снижение веса – подобные симптомы практически всегда возникают при глистных инвазиях.
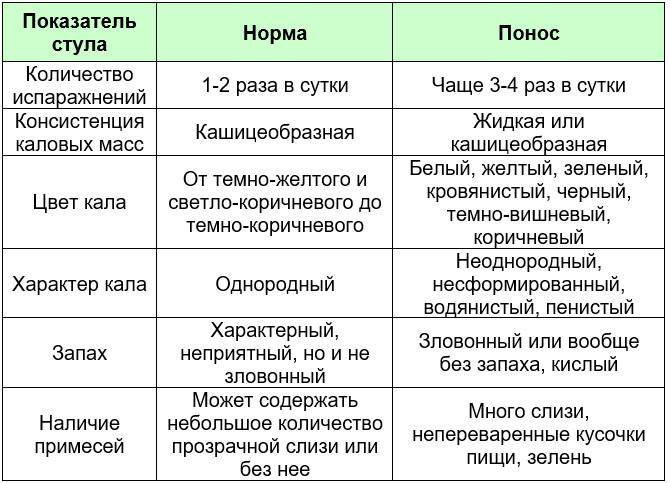
Почему консистенция кала меняется?
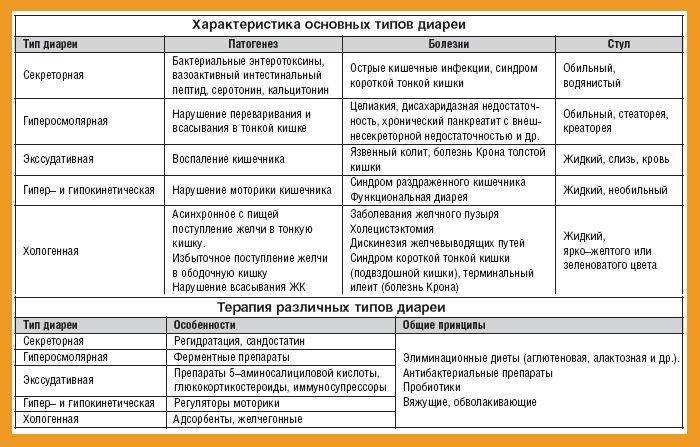
Консистенция стула обусловлена его влагоудерживающей способностью, т. е. количеством несвязанной, «свободной», воды4. Если в норме содержание воды в кале составляет 60–70%, то при диарее оно увеличивается до 85–95%18.
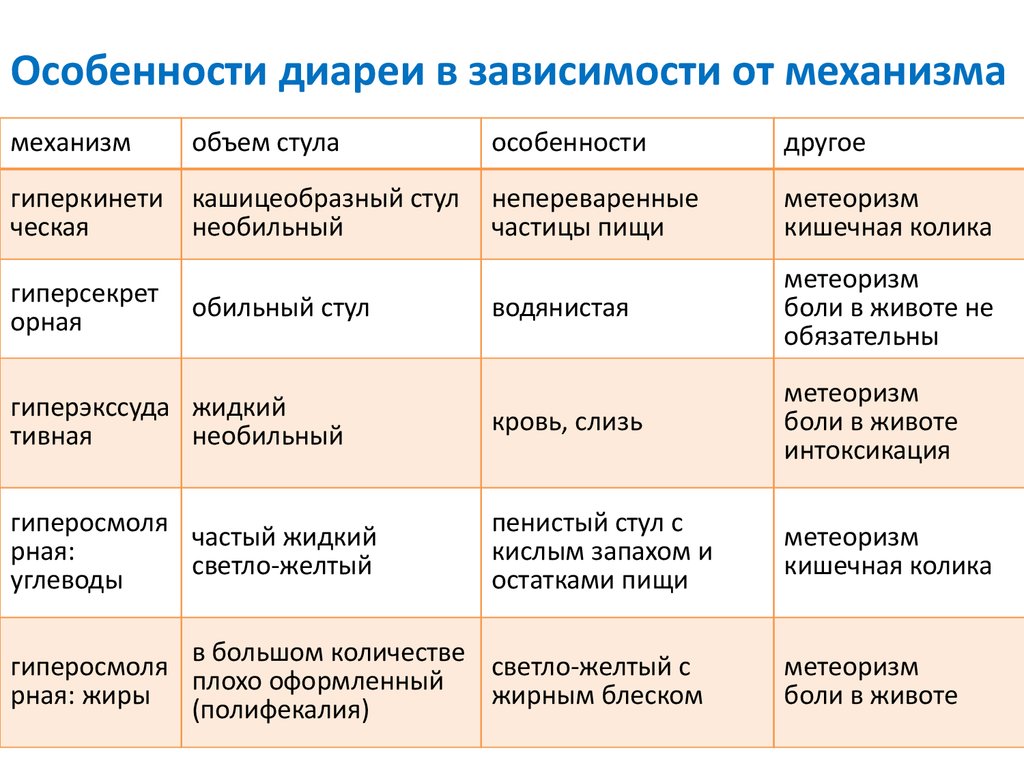
Чтобы понять, почему у ребенка возникает жидкий стул, давайте представим работу его пищеварительной системы. Каждый день в желудочно-кишечный тракт попадает примерно 1,5-2 литра жидкости2 — столько мы обычно пьем или употребляем в виде жидкой пищи. К этому объему присоединяются пищеварительные соки, и в тонкий кишечник поступает в 4-5 раз больше, чем объем жидкости, который поступил в виде напитков или пищи. Большая часть этой жидкости всасывается в нижнем отделе тонкой кишки, где уже начинается формирование кала. Но финальный «отжим» каловых масс происходит в толстой кишке, которая, однако, способна всасывать только 5 литров воды. Поэтому, когда из тонкой кишки в толстую поступает больше пяти литров2, либо каловые массы продвигаются быстрее9, количество «свободной» воды в кале увеличивается9 и он становится жидким.
Мы описали механизм развития поноса2, теперь поговорим о причинах, которые запускают эти механизмы.
Симптомы
С учетом характера течения, выделяют такие клинические симптомы диареи:
- Острая форма. Для острой диареи характерен частый водянистый стул, который может содержать фрагменты крови или слизи. К дополнительным симптомам относятся повышенное газообразование в кишечнике, боль в околопупочной области, тошнота и рвота, сухость во рту, повышение или снижение температуры тела, общая слабость, утомляемость, снижение массы тела, сухость кожных покровов.
- Хроническая форма. При хронической диареи, человека также беспокоят частые позывы к дефекации, при этом в испражнениях могут наблюдаться примеси слизи, крови или жировые вкрапления. К сопутствующим симптомам относится боль в животе, метеоризм, рвота и тошнота, болезненные позывы к опорожнению кишечника (тенезмы).
Для того чтобы избежать тяжелых осложнений диареи, при её возникновении, рекомендовано не откладывать визит к врачу. В данном случае необходима консультация гастроэнтеролога. При необходимости, может потребоваться консультация инфекциониста или хирурга.
Есть ли необходимость в медикаментозном лечении?
В большинстве случаев длительность приступа у ребенка не затягивается более чем на 15 минут. По мнению врачей, такое течение не требует никакого медикаментозного лечения. Фебрильные судороги такой этиологии не влияют на общее состояние и здоровье малыша. С возрастом они вообще не проявляются.
Когда у малыша возникают затяжные приступы или появляются повторные припадки, требуется специальное медикаментозное лечение. К терапевтическим мероприятиям относятся:
- введение противосудорожных инъекций;
- прием жаропонижающих средств;
- применение противоэпилептических препаратов;
- прием успокоительных капель и таблеток.
Часто врачи назначают терапию Фенобарбиталом, Диазепамом или Лоразепамом. Это эффективные противосудорожные препараты, способные оперативно ликвидировать конвульсивные припадки у ребенка.
Средства вводят малышу во время приступа либо после его окончания. Важным моментом является правильный расчет дозировки медикамента на кг массы тела. Рассчитывать дозу препарата и делать инъекцию должен только медицинский работник.
Прием жаропонижающих средств, по сути, не является лечением фебрильных судорог. Препараты направлены на снижение температуры тела, а не для купирования конвульсий у детей. При этом следующий подъем температуры у ребенка не избавляет его от возникновения повторных припадков.
ЧИТАЕМ ТАКЖЕ: у ребёнка высокая температура и холодные ноги и руки: причины симптома и его опасность
Важно следить за температурой тела малыша и в подходящий момент успеть дать ему жаропонижающее средство для предотвращения судорожных конвульсий. Родители должны сохранять спокойствие и здравый ум, чтобы при появлении фебрильных судорог оказать ребенку необходимую помощь
ЧИТАЕМ ТАКЖЕ: почему появляются судороги у ребенка и как их лечить?
Иногда судороги у ребенка продолжают появляться и после шестилетнего возраста. Это явление сопровождает какое-либо заболевание, а также может быть связано с патологиями внутриутробного развития. Если приступы периодически мучают ребенка младшего школьного возраста, то целесообразно говорить о возникновении эпилепсии.
С возрастом эпилептические припадки у детей становятся более продолжительными и часто повторяющимися. Такое состояние ребенка требует постоянного врачебного контроля.
Фебрильные судороги у ребенка в 2% случаев переходят в эпилепсию. Судорожные состояния при гипертермии зачастую возникают у тех детей, родственники которых страдали такими же симптомами в детстве или являются носителями эпилептической болезни.
Первые признаки и симптомы ротавирусной инфекции
Симптомы заболевания схожи с признаками отравления, с единственной особенностью – это водянистая структура каловых масс.
Общая симптоматика ротавирусной кишечной инфекции:
- понос – до 10–12 походов в туалет в сутки;
- неукротимая рвота;
- боли в эпигастрии;
- избыточное газообразование и вздутие живота;
- повышение температуры – не снижается при приеме жаропонижающих средств;
- бледность, слабость, вялость, общая интоксикация;
- у ребенка отсутствует аппетит.
При поражении ротавирусом изменяется цвет каловых масс. На начальном этапе заболевания они приобретают сероватый окрас и становятся резко зловонными. На 3 сутки фекалии становятся желто-серыми и по внешнему виду напоминают глину.
Респираторные симптомы выражены слабо. Могут наблюдаться кашель, першение и боли в горле, ринорея.
Органические причины недержания:
- аномалия ануса и прямой кишки, в том числе и после операции
- состояние после лечение болезни Гиршпрунга
- спинальный дизрафизм
- травма или опухоль спинного мозга
- детский церебральный паралич
- миопатии с поражением мышц тазового дня и наружного анального сфинктера
Дети с такой патологией обычно наблюдаются у хирурга или невролога вне поля зрения гастроэнтерологов.
Самая большая группа (по некоторым источникам до 4 % всех детей) — дети с функциональным недержанием кала. В группе почему-то преобладают мальчики.
Функциональное недержание кала тоже делится на две принципиально отличающиеся группы:
- ретенцинное недержание кала (связанное с задержкой кала) — более 80%
- неретенционное недержание кала
Самая распространенная причина функционального недержание кала — хронические запоры. Постоянное переполнение каловыми массами нижних отделов кишки приводит к давлению на анальный сфинктер > лишний объем начинает сбрасываться самостоятельно, вне контроля ребенка.
Поэтому первым делом на осмотре доктор попытается узнать, как ходил в туалет ребенок раньше, до возникновения каломазания. Часто удается установить время первого появления запоров, проследить динамику усиления запоров и затем появление эпизодов недержания.
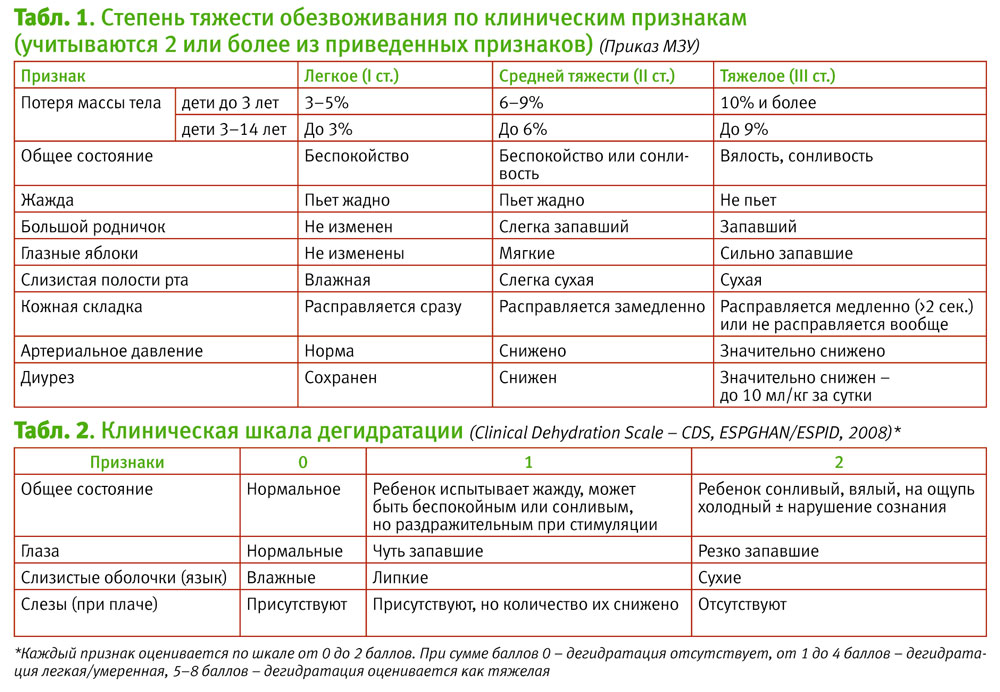
Чем опасна диарея?
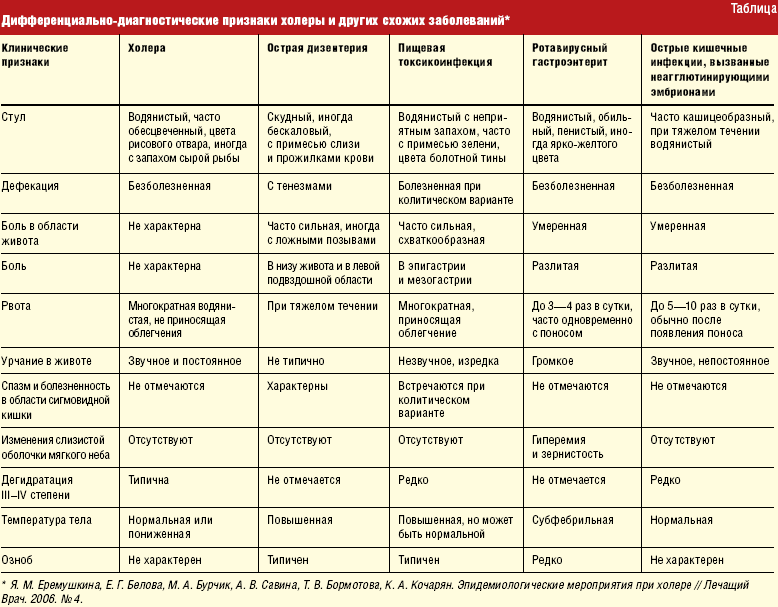
Острая водянистая диарея сопровождается большой потерей жидкости и электролитов. Это приводит к развитию обезвоживания (дегидратации). Симптомы приведены в таблице 2.
Табл. 2. Шкала дегидратации
Признак | Баллы | ||
1 | 2 | ||
Общее состояние | нормальное | жажда беспокойство раздражительность | вялое сонливое |
Глазные яблоки | без особенностей | слегка запавшие | запавшие |
Слизистые оболочки | влажные | суховатые липкие | сухие |
Слезоотделение | в норме | снижено | отсутствует |
Оценивают степень обезвоживания по сумме баллов:
0 баллов | дегидратация отсутствует |
1-4 балла | дегидратация лёгкой степени |
5-8 баллов | дегидратация умеренная/тяжёлая |
Особенности лечения поноса с повышенной температурой
Бифидумбактерин — средство от диареи для ребенка.
Стоит понимать, что наиболее опасные виды диареи имеют ряд опасных признаков. Основными среди таковых являются повышенная температура и лихорадочное состояние ребенка.
Если такая симптоматика дополняется примесями крови в кале или болевыми ощущениями в животе, анальной зоне, то ребенка желательно отвести в поликлинику.
Подобные признаки – это явный указатель того, что ЖКТ малыша поражен той или иной инфекцией, которую победить «домашними» силами просто нереально. В общем виде терапия подобной диареи состоит из следующих этапов:
- Анализ состояния ребенка и принятие базовых мер по его улучшению, конечно, если это необходимо.
- Проведение основных обследований для определения точной причины поражения, а именно – инфекции, поразившей ЖКТ малыша.
- Организация терапии маленького пациента с учетом этиологии его недуга.
При терапии тяжелых форм поноса медикаментозный курс состоит из широкого перечня препаратов, а точнее:
- жаропонижающих медикаментов;
- иммуностимуляторов;
- глюкозо-солевых растворов;
- сорбентов;
- пробиотиков и пребиотиков;
- энтеросорбентов;
- регидратационных веществ;
- редко – антибиотиков.
Дозировка и «сила» препаратов определяется только лечащим специалистом, который обладает нужными знаниями и информацией для этой процедуры. Повторимся, лечить тяжелые формы диареи нужно исключительно в поликлинике, иначе усугубить состояние ребенка можно до серьезнейших осложнений (вплоть до летального исхода).
Что нужно делать при поносе
Давайте ребенку как можно больше пить. Понос часто ведет к большой потере жидкости, а это вредно влияет
на кровообращение и общее состояние организма. Полезны морковный отвар и травяные чаи.
Эфирные масла тимьяна оказывают дезинфицирующее действие на кишечник, дубильные вещества черники, лапчатки помогают
слизистой оболочке кишечника противостоять вредным бактериям.
При остром поносе хорошо давать следующий чай:
цветки ромашки аптечной – 3 части, листья мелиссы – 3 части, трава тимьяна – 2 части; ягоды черники – 1 часть,
лапчатка прямостоячая – 1 часть. 2 ч.л. сбора залить 0,5 л кипятка, дать настояться 8–10 минут, процедить. Давать пить ребенку
в течение дня по несколько глотков.
Можно поить ребенка зеленым чаем. Зеленый чай содержит дубильные вещества, обладает противомикробным действием.
Настаивать его надо подольше, чтобы извлечь танины.
Хорошо в чаи добавлять перечную мяту, мелиссу, фенхель.
При поносе из организма выводятся минеральные соли. Баланс минеральных солей следует
восстанавливать специальными аптечными средствами (глюкосолан, регидрон, оралит, элотранс ).
Можно самим приготовить следующий раствор: 3/4 чайной ложки соли, 1 чайная ложка соды, 8 чайных ложек сахара,
1 стакан апельсинового сока на 1 литр воды. Давайте ребенку по 1–2 чайные ложки через 10–15 минут.
Признаки серьезного заболевания малыша
Появление внезапно, еще буквально час назад полностью здорового малыша, поноса и рвоты уже достаточно для того, чтобы обратиться за помощью врача. Если состояние ребенка уже критическое, оптимальным решением будет вызвать бригаду скорой помощи на дом. Эти 2 симптома с большой вероятностью могут указывать на наличие у ребенка в организме серьезной инфекции, которую нужно искоренить, чем раньше, тем это будет проще. На ранних этапах врач сможет диагностировать причину симптомов гораздо быстрее и приступить к принятию мер по ее устранению. Помощь врача при этих симптомах понадобится в следующих случаях:
- Если возраст малыша меньше 3 лет (крайне необходимая эта мера, если он полугодовалого возраста не достиг)
- Когда температура тела ребенка достигла отметки +38 градусов и выше
- Если в стуле ребенка была замечена кровь
- В случае регулярного, обильного поноса, который не прекращается уже на протяжении суток
- Рвота продолжается уже более нескольких раз
- Ухудшение аппетита или его полное отсутствие, непринятие организма с последующей рвотой всего, что бы он ни пил или ел
- Ребенок плачет, а губы и глаза сухие, вместе с этим глаза впавшие, а состояние стало вялым, может возникать сонливость
Дело в том, что такие симптомы, как понос у ребенка, могут возникать, даже когда он полностью здоров. Просто дети до 3 лет и едят преимущественно мягкую пищу, соответственно стул тоже может быть достаточно жидким
Но важно обратить внимание, нет ли выделения слизи, крови и других подозрительных выделений
Чем помочь ребенку?

Симптомы общей интоксикации должны насторожить
Если понос и рвота у ребенка появились на фоне какой-либо инфекции, нужно антибактериальное лечение, которые эффективно воздействуют на болезнетворные микроорганизмы
Но нужно проявить максимальную осторожность, чтобы при этом не повредить микрофлору организма и не уничтожить вместе с инфекцией природную биозащиту. В случае неправильного лечения, могут возникнуть другие симптомы, эту грань очень легко нарушить, а восстановиться микрофлору дело очень трудоемкое, даже для врачей
Не стоит забывать, что при лечении антибиотиками, в организм попадают и токсины. Поэтому нужно не остановить всасывание токсинов в кровь, а лишь ограничить поступление. Есть такие вещества, как Энтеросорбенты, которые уменьшают поступление токсинов, тем самым состояние ребенка заметно идет на подъем.
Правильный режим питания тоже может помочь в лечении поноса и рвоты, поскольку этим симптомы выводят из организма много жидкости и полезных компонентов, нужно заняться его питанием.
Нужно будет увеличить количество порций пищи, а объем уменьшить. Если возраст ребенка составляет меньше года, грудное вскармливание нужно осуществлять чаще, чем обычно. Кормить его нужно тем же молоком, что и до заболевания, только теперь еще в рацион нужно добавить специальный раствор, от 50 до 110 мл. Делается это после очередных рвотных позывов или возникновения поноса.
Если ребенок не приучен к лактации через бутылочку, можно поить его с помощью чайной ложечки или даже шприца без иглы. Если после того, как вы его напоите, он захочет еще, не отказывайте ему, пусть пьет, сколько захочет, организм должен восполнить потерянную жидкость. Если во время кормления ребенка прием молока сопровождается последующей рвотой, то нужно продолжать кормить, но теперь медленно и маленькими порциями. Когда и это не помогает уже на протяжении нескольких часов, ситуация не меняется к лучшему, то обращение за помощью врача будет обязательной мерой.
Такие продукты, как банан, рис, яблоки или пюре лучше употреблять в пищу в первые дни заболевания. А вот сладкие напитки и все сладости необходимо полностью исключить, они могут вызывать понос и рвоту. В первые часы после обнаружения у ребенка поноса или рвоты нужно дать выпить ему специальный раствор, 50 мл на кг общей массы ребенка. В последующем прием должен производиться после каждой рвоты или жидкого стула в количестве 12-130 мл.
Лоперамид
Изобретен в 1969 г, внесен в перечень основных ЛС (ВОЗ). Производится с 1973 г под брендом Имодиум. В РФ производится под торговыми наименованиями: Диара, Лопедиум, Веро-лоперамид, Лоперамид-Акри, Лоперамид.
Лоперамид обладает антисекреторной активностью, но этот вклад в его клиническую эффективность незначителен. Считается препаратом первой линии при самолечении. Изучался в различных рандомизированных контролируемых исследованиях, польза препарата установлена. Правда, в сочетании с антибиотиком, в одних испытаниях эффект есть, в других – нет.
Лоперамид, и другие агенты, снижающие моторику, не рекомендуются для детей и младенцев из-за потенциальных побочных эффектов со стороны ЦНС и теоретической возможности угнетения дыхания. Обычно не рекомендуются и при дизентерии из-за риска расширения толстой кишки, связанного с инфекционным колитом.
Тем не менее доказано, что лоперамид безопасен при лечении бактериальной дизентерии, если используется в сочетании с антибиотиками. Предполагается, что средства, снижающие моторику, увеличивают перенос кишечных энтеропатогенных бактерий в фекалиях, но доказательств мало.
По клинико-фармакологической и фармакотерапевтической группам лоперамид относится к противодиарейным средствам.
Механизм действия:
- Снижение тонуса, моторики гладких мышц кишечника. Эффект достигается за счет связи с опиоидными рецепторами, расположенными в стенке;
- Снижение перистальтики, удлинение продолжительности прохождения химуса по кишечнику. Эффект достигается за счет ингибирования высвобождения ацетилхолина, простагландинов;
- Замедление секреции и жидкости, и электролитов. Эффект доказан in vivo и in vitro, на животных и на людях. Достигается различными путями. Например, лоперамид воздействует на простагландин Е2, а PGE2 способствует выведению воды и солей. Кроме того, лоперамид напрямую воздействует на эпителиальные клетки кишечника, что приводит к ингибированию ионов хлора (хлоридов);
- Урежение позывов и повышение тонуса анального сфинктера.
Действие наступает быстро, продолжается 4-6 часов.
- Фармакокинетика. Абсорбция – около 40%. При первом прохождении через печень, подвергается интенсивному метаболизму. Через ГЭБ (гематоэнцефалический барьер) не проникает. В системный кровоток поступает лишь незначительное количество. Основной метаболизм – через печень.
- Показания. Снятие симптомов диареи различного происхождения (вирусная, аллергическая, лекарственная, инфекционная). При бактериальной диарее назначают в комбинации с противомикробными средствами.
- Дозирование. Взрослым принимать первоначально однократно 4 мг, затем 2 мг после каждого опорожнения кишечника. Максимальная дозировка в сутки – 16 мг. Для применения у детей необходима предварительная консультация со специалистом, детям от 9 до 12 лет назначают 2 мг (кратность 4 раза в день), детям 4-8 лет по 1 мг (кратность 3-4 раза в день).
- Побочные действия. Со стороны ЖКТ: вздутие, тошнота, запоры. Также сонливость, головокружение, утомляемость (со стороны ЦНС). Иногда кожная сыпь.
Противопоказания:
- запор;
- метеоризм;
- кишечная непроходимость;
- язвенный колит (в фазе обострения);
- псевдомембранозный колит, вызванный антибиотиками широкого спектра действия;
- дети до 4 лет;
- беременность (I триместр);
- непереносимость.
Особые указания:
Во время беременности (II и III триместры) назначают, если польза превышает риск для плода
В период лактации не рекомендуется, поскольку проникает в грудное молоко.
При нарушении функции печени назначают с осторожностью, особенно при недостаточности.
Если эффект отсутствует в течение 1, максимум 2 дней, необходимо обратиться к врачу.. Лекарственное взаимодействие:
Лекарственное взаимодействие:
- колестирамин уменьшает эффективность (но предположительно);
- ко-тримоксазол, ритонавир при одновременном приеме повышают биодоступность лоперамида, поскольку его метаболизм при первом прохождении через печень замедляется.