Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
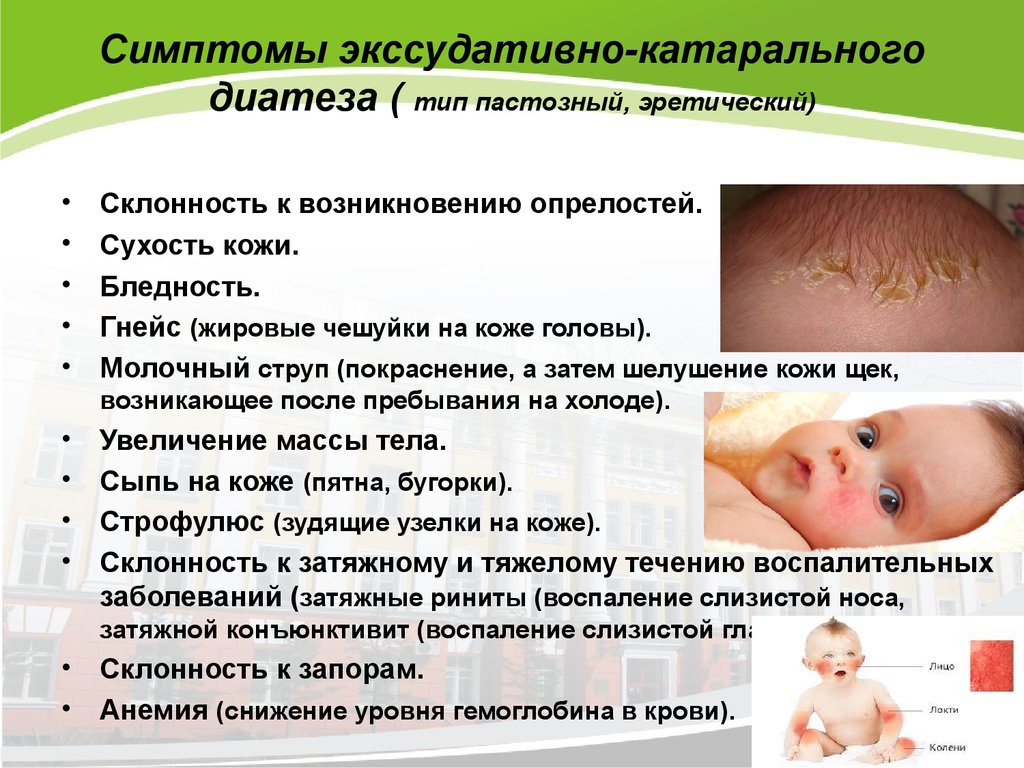
Чем опасна потница?
Чаще всего появление потницы у новорожденного не считается опасным, специалисты советуют просто правильно соблюдать гигиену тела грудничка.
Однако существуют некоторые особенности:
- Образование ран и шрамов на теле при неправильном уходе за кожей;
- Ребенок может занести инфекцию в повреждение эпидермиса, что часто приводит к появлению гнойных выделений;
- Отечность и воспаление кожных покровов при отсутствие необходимого ухода;
- Может привести к нарушениям защитных функций эпидермиса;
- Пиодермия, может поражать внутренние органы, вызывать такие заболевания, как поражение почек, нарушение дыхательных органов, поражение кожных покровов.
Кроме того при запущенной форме потницы у грудничка может наблюдаться появление повышенной температуры, отсутствие аппетита что также негативно влияет на состояние здоровье, замедляя естественные процессы развития.
Категории
- Анализы и диагностика(0)
- Беременность и роды(86)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(3)
- Инфекционные болезни(0)
- Кардиология(3)
- Кожные болезни(5)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(1)
- Эндокринология(0)
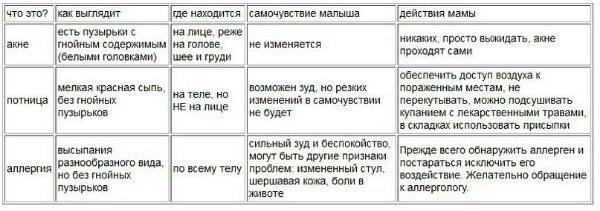
Как отличить от других болезней?
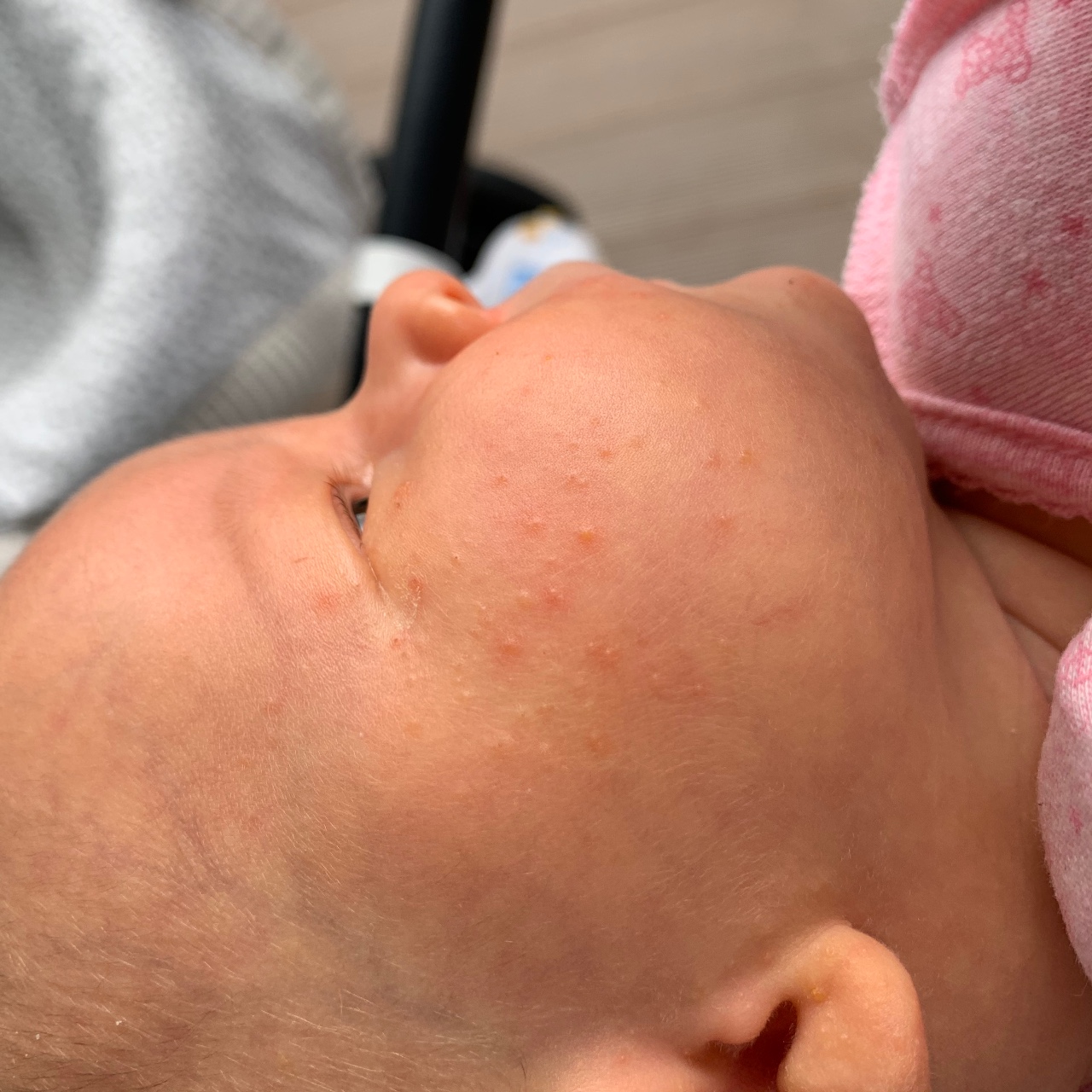
Внимательным родителям, по словам Комаровского, вполне под силу самостоятельно разобраться, что именно выскочило на коже малыша — неонатальные прыщики или высыпания при аллергии. При пищевой или другой аллергической реакции высыпания будут на всем теле, при акне новорожденных — только на лице.
А теперь собственно доктор Комаровский и расскажет нам, что такое детское акне, чем это заболевание объясняется и о правилах правильного ухода за кожей.
Акне у малышей может быть в форме папул (красноватых уплотнений), комедонов (белесой, как бы «закрытой» сыпи) или гнойничков (красноватых уплотнений со светлой верхушкой, гноем). При аллергической сыпи высыпания и места вокруг них носят выраженный красный оттенок, без гнойных «головок», белесых верхушек.
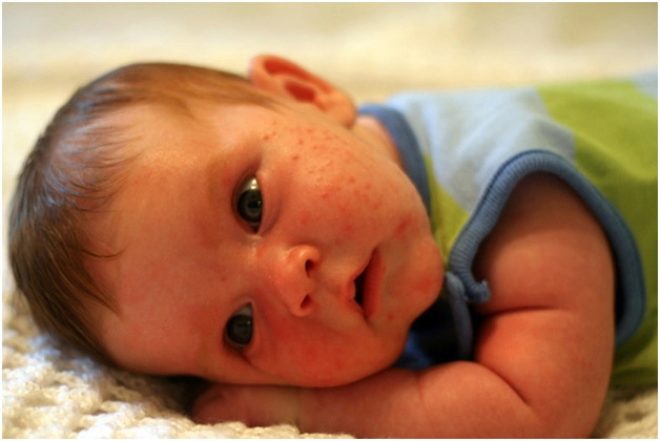
Доктор Комаровский рекомендует при обнаружении сыпи, внимательно посмотреть на ту часть попы ребенка, которая всегда скрыта под памперсом. Она не контактирует ни с какими аллергенами, а потому если сыпи там нет, то говорить о пищевой аллергии не стоит. Если она есть, то речь идет, скорее всего, не о безобидных прыщиках, а настоящей аллергической реакции.
Представляем вашему вниманию еще один интересный тематический выпуск передачи доктора Комаровского.
Иногда акне путают с потницей. Если малыша перекутывают, пренебрегают ежедневным купанием, то сыпь на личике действительно будет первоначально напоминать акне (еще этот недуг называют цветением лица). Отличить можно по распространенности — потничка распространяется по телу быстрее, чем акне, и, как правило, не имеет гнойных головок.
Еще чаще акне можно спутать с дерматитом. Разницу под силу определить лишь доктору, а потому Комаровский рекомендует в любом случае показать младенца педиатру.

Акне новорожденных
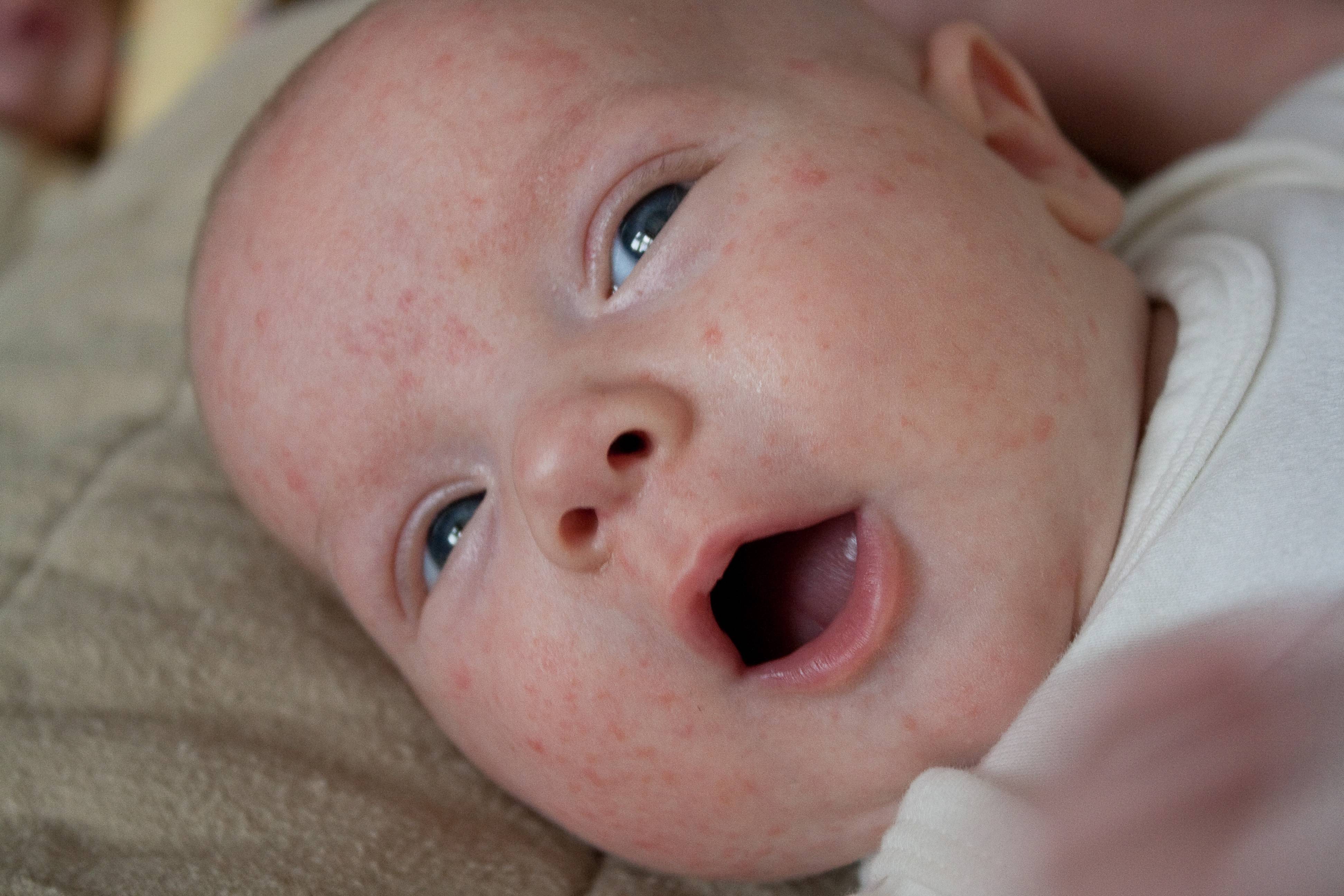
Неонатальные акне могут появляться в первые недели жизни ребенка в области лба, носа и щек. По внешнему виду они напоминают прыщи с гнойными головками, характерные для подростковой сыпи. Предполагается, что причина появления угрей – повышенная выработка себума, который закупоривает протоки сальных желез и провоцирует воспалительную реакцию. Патогенез появления маленьких прыщиков у новорожденных связан и с процессами становления гормональной системы. Организм избавляется от трансплацентарного влияния андрогенов матери , начинают интенсивнее продуцироваться гормоны надпочечников, которые влияют на состояние кожи. Акне новорожденных лечения не требует – достаточно стандартного ежедневного ухода с применением деликатного мыла или детской косметики. В большинстве случаев появляющиеся на лице прыщики проходят самостоятельно к 4-месячному возрасту.
Пеленание: за и против
Итак, вы покинули родильный дом, где появился на свет ваш малыш, и вам обоим предстоит первая ночь в домашних условиях. Как пройдет эта ночь? Сможет ли малыш спать так же спокойно, как это было все последние дни? Вы мучаете себя вопросами, а ваша заботливая мама уже нашептывает вам на ухо: «Спеленай его».
Для многих поколений мам слова «новорожденный» и «пеленание» были неразделимы. В наши дни образ новорожденного-«солдатика», замершего в стойке «смирно» с покрасневшим от усилий личиком, уходит в прошлое, а на смену ему приходит улыбающийся гномик в смешной шапочке, мирно посапывающий в слинге у мамы на груди. Пеленки заменили подгузники, распашонки, костюмчики и другая удобная одежда для малышей. Но споры на эту тему не утихают.
Старшее поколение родителей по-прежнему советует пеленать ребенка. Старым байкам про то, что так ножки малыша будут прямее, современная наука не нашла подтверждения. Однако многие родители на личном опыте убеждаются, что сон малыша крепче и спокойнее, когда он запеленут. Это ли не достойный аргумент в пользу пеленания?
Однако для того, чтобы ребенок хорошо рос и правильно развивался, ему необходима свобода движений. И это не единственный аргумент «против». Противники тугого пеленания считают, что оно также подавляет волю ребенка и способствует формированию пассивной, зависимой личности. Большинство специалистов рекомендует прибегать к некоторым видам пеленания в первые несколько недель жизни малыша только в случае крайней необходимости.
Как пеленать новорожденного?
- Полное тугое пеленание ребенка: малыш завернут в пеленку полностью, и даже головку крохи покрывает «шапочка» из пеленки;
- Простое пеленание: малыш завернут в пеленку по шейку, голова полностью открыта;
- Свободное пеленание: в этом случае пеленка закрывает нижнюю часть туловища и ножки ребенка. Грудная клетка и ручки открыты. Такое пеленание обеспечивает большую свободу движений и облегчает дыхание, давая возможность воздуху без помех проникать в нижние отделы легких.
Какой из видов пеленания подходит именно вам? У каждого из этих способов есть свои преимущества — если вы принципиально не против пеленания, то можете чередовать различные техники в зависимости от обстоятельств и потребностей ребенка.
Так, к беспокойным малышам с подвижной нервной системой разумно на время сна применять технику простого или свободного пеленания. Вздрагивания и внезапные хаотичные движения рук или ног могут прервать сон крохи — пусть и нетуго, но запеленутый, он чувствует себя спокойно и безопасно, как в утробе матери.
Или можно воспользоваться специально созданной для таких нужд детской одеждой: простынки для свободного пеленания, конверты и детские спальные мешки, которые застегиваются на плечиках или на талии. В последнее время они стали очень популярными, и неудивительно — ведь они могут продлить и улучшить сон малыша, а это самый главный подарок маме в первые месяцы!
Потница
Потница – поражение кожи, которое связано с гиперфункцией потовых желез и раздражением выводных протоков. Заболевание может развиваться вследствие неправильного ухода за кожей новорожденного, при длительном пребывании в жарких помещениях и неправильном выборе одежды (ребенка сильно кутают).
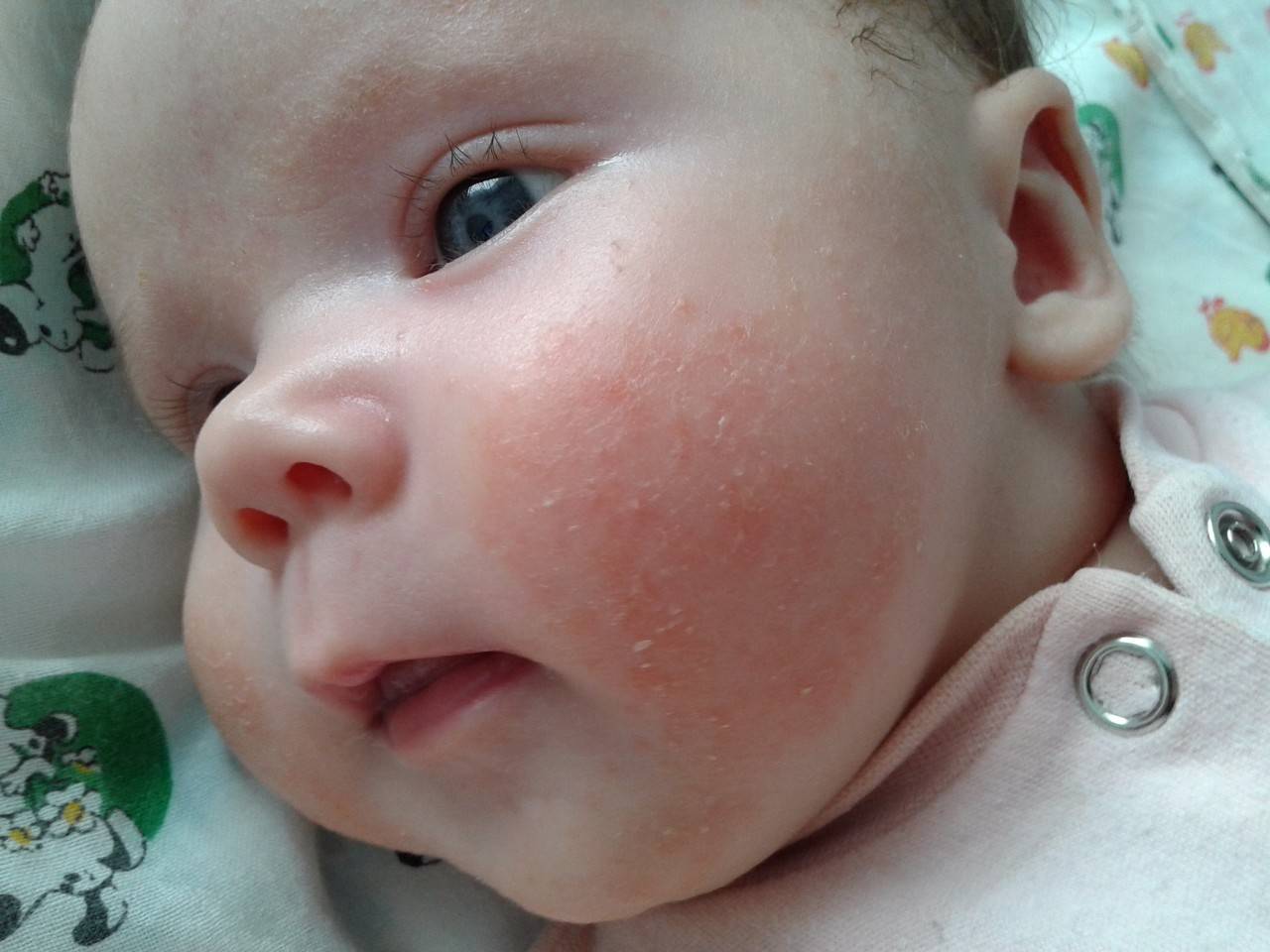
Потница напоминает аллергическую сыпь, но отличается от нее локализацией. Признаки аллергии чаще всего появляются на коже лица ребенка, а при потнице высыпания формируются по всему телу – чаще всего в естественных складках, на шее, внизу живота и в верхней части грудной клетки.
Как выглядит потница:
- мелкие пузырьки с прозрачным содержимым, склонные к возникновению жжения и зуда;
- в сложных случаях – красноватые узелки с воспаленным ободком;
- при обширных повреждениях кожи – мокнущие участки.
Сама по себе потница не опасна для здоровья ребенка. Но повреждения кожных покровов чреваты присоединением бактериальной или грибковой инфекции. В этом случае развиваются гнойные процессы, кожа становится отечной, появляется гнилостный запах. Красные прыщики при потнице вызывают у ребенка дискомфорт – он становится капризным и раздражительным, отказывается от еды и плохо спит.
Может ли аллергия проявляться прыщами
В первую очередь стоит ответить на вопрос, могут ли быть прыщи от аллергии. Да, аллергическая реакция может проявляться в таком виде. В зависимости от типа аллергена и индивидуальных особенностей конкретного человека аллергия бывает представлена в виде волдырей, узелков, пятен, точек, папул. По внешнему виду и контактам пациента можно предположить, с чем связана аллергическая реакция:
- Гнойные пузыри могут возникать как аллергия на плохую экологию, контакт с нержавеющими металлическими сплавами. Чаще всего речь идет о профессиональной аллергии, связанной с особенностями работы человека.
- Небольшие пятна, постепенно увеличивающиеся в размерах, появляются из-за аллергии на лекарственные препараты.
- Ярко выраженные красные пятна связаны с сезонным ринитом, возникающим из-за реакции на пыльцу, тополиный пух.
- Мелкие гнойники могут быть проявлением пищевой аллергии на острую или сладкую пищу.
- Мокнущие эрозии, которые в дальнейшем сменяются сухими чешуйками, бывают связаны с аллергией на гигиенические и косметические средства, химикаты, попавшие на кожу, бижутерию, пирсинг, экстракты некоторых растений.

Проявления аллергии могут быть абсолютно разные. Все зависит от аллергена, формы, места локализации и интенсивности реакции. Характерным симптомом является отек глаз и губ. Кожа становится бугристой, опухшей, на ней возникает россыпь мелких красных точек или неровные красные пятна разного размера. На фоне этого могут быть трещины и чешуйки. Все это сопровождается зудом, из-за которого человек расчесывает кожу, усугубляя состояние.
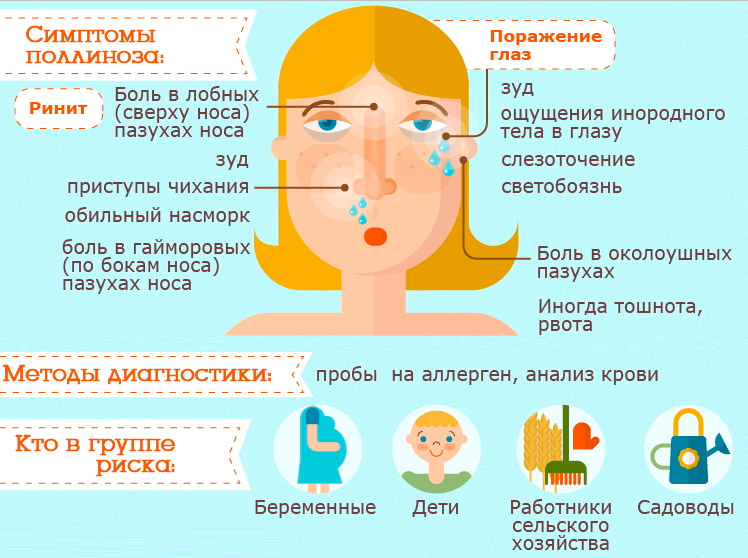
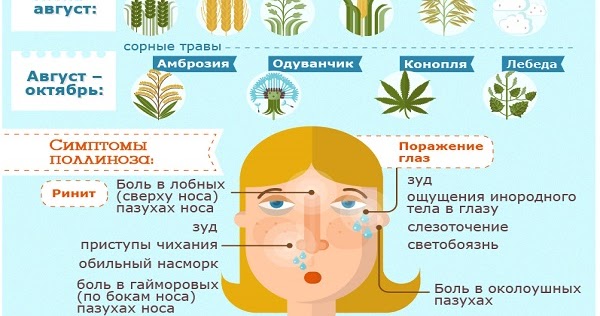
Когда возникает поллиноз
Аллергия на цветение развивается, когда в воздухе появляется пыльца определенных растений. Время появления зависит от климата, экологии региона, погоды и других условий.
Обычно выделяют три основные волны, когда поллиноз проявляется ярче всего:
- март — апрель — пора цветения деревьев;
- май — июнь — цветут злаки и луговые травы;
- август — зацветают полынь, амброзия, лебеда, подсолнух и кукуруза.
На приеме врач-аллерголог может определить закономерность между появлением симптомов и цветением определенных растений. Кроме этого, можно отслеживать периоды цветения и интенсивность распространения пыльцы на специальных сайтах, например на Gismeteo.
Цвет кожи новорожденного ребенка
Кожа новорожденного на протяжении первых дней жизни покрыта особой первородной смазкой, похожей на творог: она состоит из гликогена, экстративных веществ, жира, солей, холестерина, а также витаминов и других веществ. Этот слой постепенно пропадает в результате высушивания, использования одежды и пеленок.
Цвет кожи новорожденного чаще всего красноватый с синеватым оттенком, при этом ее покров немного отечный. На коже малыша можно разглядеть небольшой волосяной пушок. А кожа лица новорожденного на носике и соседних с ним участках покрыта милиями — мелкими бело-желтыми прыщиками. После 2-3 дня жизни цвет кожи новорожденного может приобрести желтоватый оттенок: это происходит из-за повышенного разрушения эритроцитов и незрелости ферментов печени.
Потница
Потница – поражение кожи, которое связано с гиперфункцией потовых желез и раздражением выводных протоков. Заболевание может развиваться вследствие неправильного ухода за кожей новорожденного, при длительном пребывании в жарких помещениях и неправильном выборе одежды (ребенка сильно кутают). Потница напоминает аллергическую сыпь, но отличается от нее локализацией. Признаки аллергии чаще всего появляются на коже лица ребенка, а при потнице высыпания формируются по всему телу – чаще всего в естественных складках, на шее, внизу живота и в верхней части грудной клетки. Как выглядит потница:
- мелкие пузырьки с прозрачным содержимым, склонные к возникновению жжения и зуда;
- в сложных случаях – красноватые узелки с воспаленным ободком;
- при обширных повреждениях кожи – мокнущие участки.
Сама по себе потница не опасна для здоровья ребенка. Но повреждения кожных покровов чреваты присоединением бактериальной или грибковой инфекции. В этом случае развиваются гнойные процессы, кожа становится отечной, появляется гнилостный запах. Красные прыщики при потнице вызывают у ребенка дискомфорт – он становится капризным и раздражительным, отказывается от еды и плохо спит.
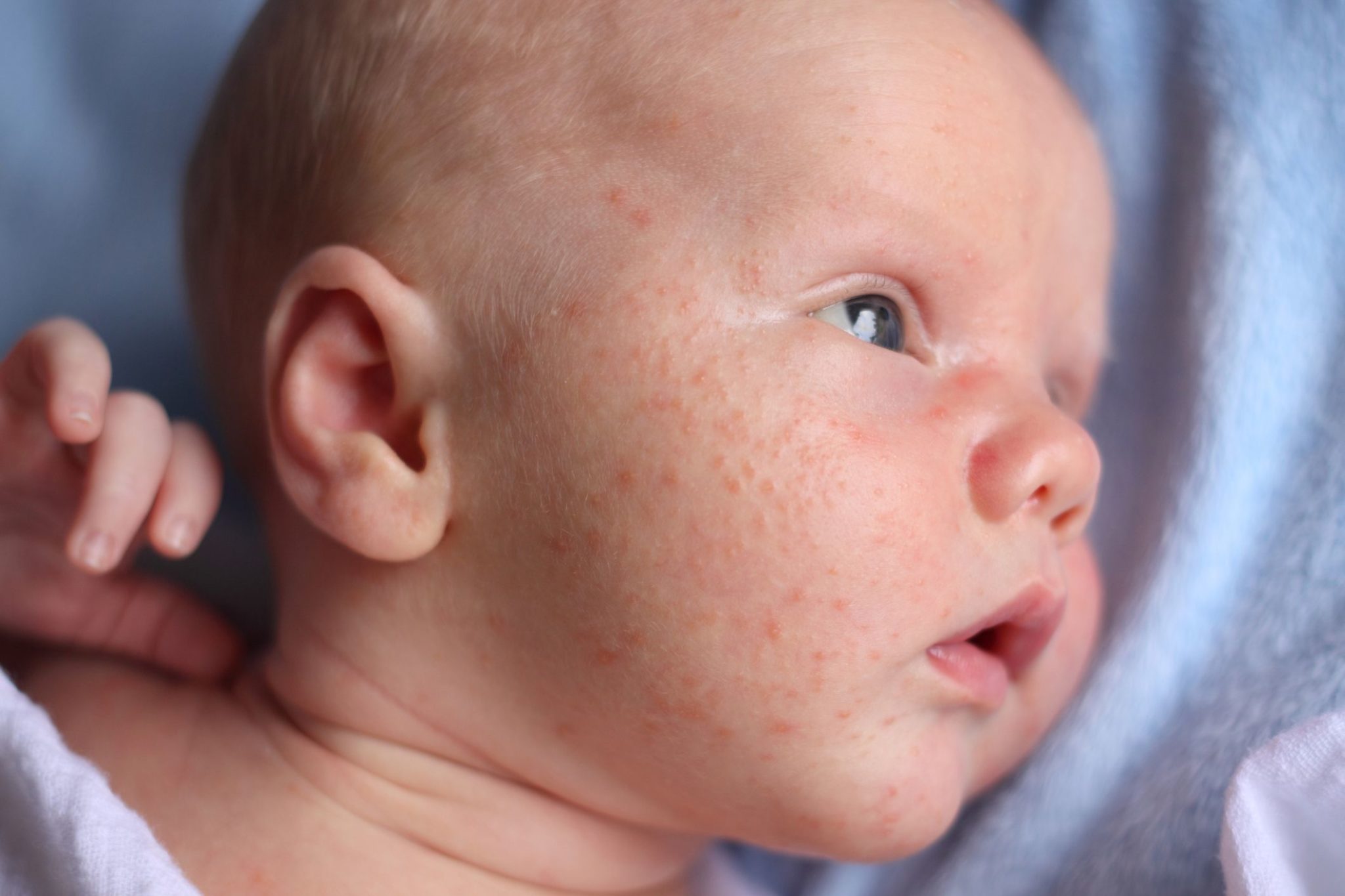
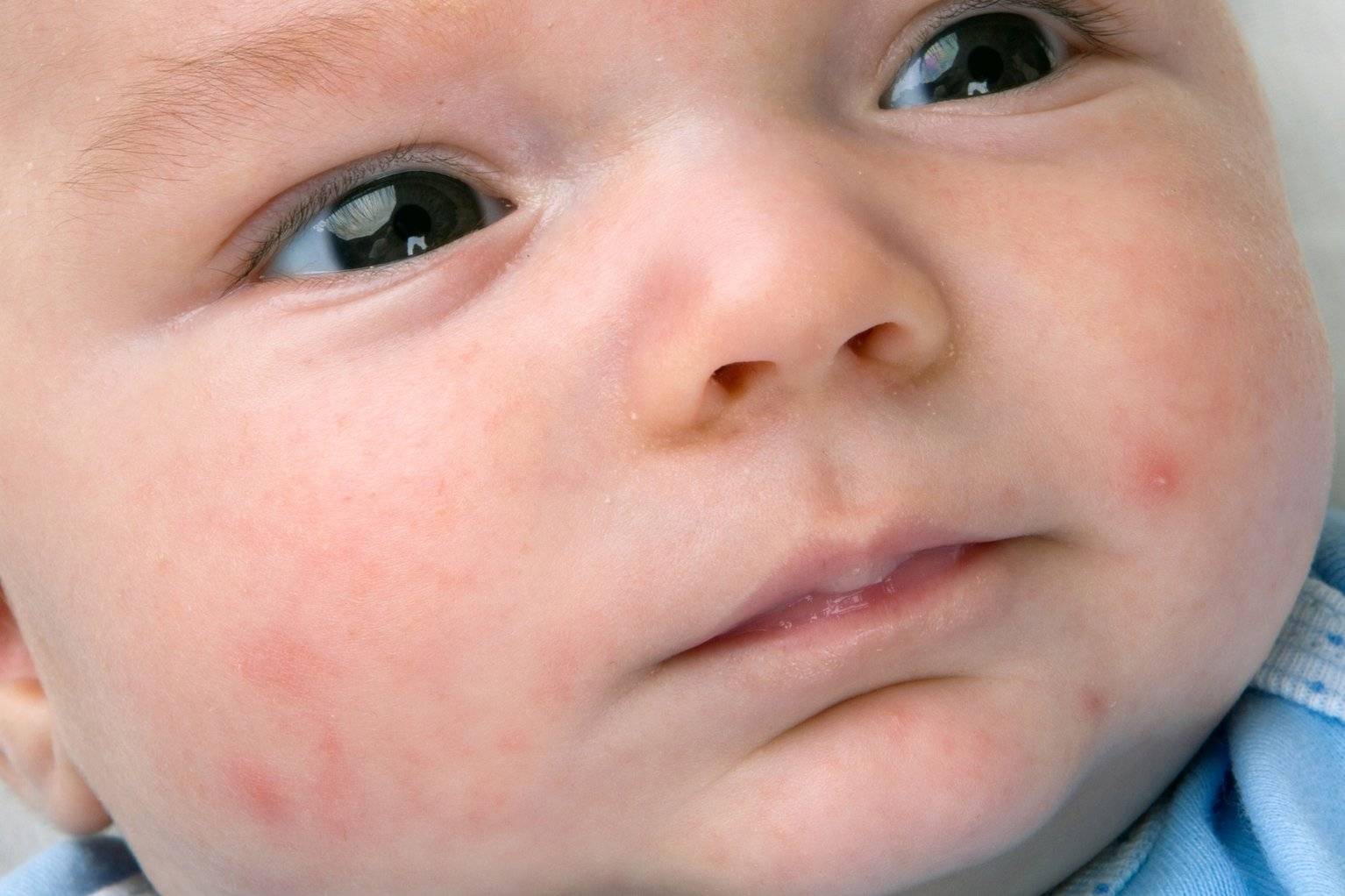
Атопический дерматит
Атопический дерматит – это заболевание аллергической природы, которое сопровождается хроническим воспалением кожи. Причинами неконтролируемой аллергической реакции у грудничков выступают:
- пищевые аллергены – животный белок, соевые продукты, некоторые виды овощей;
- воздушные аллергены – бытовая пыль, пыльца, шерсть домашних питомцев, табачный дым и пр.;
- патогенная микрофлора – грибки, вирусы, бактерии.
У новорожденных чаще всего диагностируется эритематозно-сквамозная форма атопического дерматита с признаками острой воспалительной реакции:
- гиперемия кожи;
- шелушение;
- плоские маленькие папулы.
Красные пятна локализуются на руках и ногах в области сгибов, на боковых поверхностях шеи, на тыльной стороне кистей и на щеках.
Детям с атопическим дерматитом рекомендуется регулярно очищать и увлажнять кожу . Противовоспалительные препараты назначаются только при обширных поражениях кожи, которые ухудшают качество жизни младенца – в этом случае следует обратиться к педиатру.
Для ежедневного ухода рекомендуется воспользоваться Кремом-эмолентом «STELATOPIA». Исследования показали, что эмолент:
- В 90% случаев уменьшает повышенную сухость кожи и снижает вероятность проявления клинических признаков АтД на 51%
- В 91% случаев успокаивает ощущение зуда
- Уменьшает выраженность воспаления через 32 часа
Как правильно увлажнять кожу?
Учитывая особенности строения кожи у детей как в области высыпаний, так и на неповрежденной коже, требует ЕЖЕДНЕВНОГО использования увлажняющих средств (эмолентов) в больших количествах. Может понадобиться до 250-500 г. эмолентов в неделю.
- Наносите увлажняющее средство не реже 2х раз в день.
- Многие дети лучше переносят нейтральные средства без отдушек, на основе вазелина.
- Наносите смягчающее средство в течение 3х минут после мытья.
- Для каждого ребенка подбирается своя форма выпуска соответственно проявлениям аллергического дерматита.
- Не массируйте и не слишком втирайте кремы или мази.
Смягчающие средства можно наносить до или после любых других препаратов, например, гормональных кремов, но лучше выдержать интервал 30 минут между разными препаратами.
«Младенческая» сыпь
Потницу чаще всего диагностируют именно у грудных малышей, потому в народе ее называют «младенческим заболеванием». Почему так происходит? Причина кроется в некоторых особенностях детской кожи:
- Более тонкий, чем у взрослых эпидермис;
- Отсутствие выработки пигмента, контролирующего реакцию теплового воздействия на кожные покровы;
- Наличие множества мелких сосудов, за счет чего даже малейшее воспаление моментально охватывает большую площадь;
- Недостаточно развитая теплорегуляция;
- Чрезмерная тактильная чувствительность.
Любой раздражитель, даже мельчайшие частички пыли, попадая на детское тельце, активизируют защитную функцию организма, которая вызывает повышенную работу потовых желез. Именно таким образом и появляется характерная воспалительная сыпь.
Себорейный дерматит
На коже новорожденного могут появляться не только прыщики красного цвета, но и желтоватые чешуйки. Это признаки себорейного дерматита – заболевания, связанного с повышенной секрецией  кожного сала. Чешуйки образуются на первом месяце жизни на участках тела с большим скоплением сальных желез – на волосистой части головы, верхней трети спины, на лице, груди и в области ушных раковин. Себорейный дерматит иногда называют “молочными корочками”, которые могут быть связаны с применением неподходящих косметических средства для ухода за кожей грудничка. На самом деле заболевание вызвано высоким содержанием в крови материнских гормонов или изменением биохимического состава липидов на поверхности кожи .
кожного сала. Чешуйки образуются на первом месяце жизни на участках тела с большим скоплением сальных желез – на волосистой части головы, верхней трети спины, на лице, груди и в области ушных раковин. Себорейный дерматит иногда называют “молочными корочками”, которые могут быть связаны с применением неподходящих косметических средства для ухода за кожей грудничка. На самом деле заболевание вызвано высоким содержанием в крови материнских гормонов или изменением биохимического состава липидов на поверхности кожи .
В большинстве случаев себорейный дерматит детского возраста проходит самостоятельно. Родителям необходимо лишь позаботиться о правильном уходе, но усердно удалять корочки не рекомендуется – вы рискуете повредить нежную кожу и занести инфекцию. Лучше воспользоваться специально разработанными средствами – такими, как Шампунь-пенка от “молочных корочек” для новорожденных. Он облегчает удаление чешуек в 90% случаев, а у 95% малышей успокаивает кожу головы . В составе средства – 99% ингредиентов природного происхождения. Шампунь не содержит отдушек и изготовлен по формуле “без слез”. При наличии толстых, плотных чешуек, которые располагаются не только на волосистой части головы, но и на других участках, хорошим помощником будет Крем от “молочных корочек”, который помогает полностью удалить “молочные корочки” в среднем за 7 дней .
Отличия потницы от аллергии
Новорожденные дети зачастую подвержены аллергическим проявлениям, поскольку организм только начинает привыкать к окружающим условиям жизни. По этой причине многие родители путают потничку с аллергией и тем самым лишают своего малыша своевременного лечения.
Особенности аллергических проявлений
Такая сыпь характеризуется сильнейшим зудом, особенно, когда кожный покров контактирует с аллергеном. Прыщики, сливаясь в одно гиперемированное пятно, покрывают практически все тело. Также могут образовываться ранки и трещины, через которые в эпидермис попадает инфекция и провоцирует разные осложнения.
Особенности потнички
Сильный зуд возникает достаточно редко, однако в местах поражения практически всегда чувствуется жжение. Высыпания быстро и самостоятельно проходят при должном уходе, не требуют применения лекарств. При контакте с водой на воспаленных областях не возникает гиперемии.
Если есть даже малейшие сомнения, рекомендовано обращение к педиатру, который определит характер сыпи и при необходимости назначит терапию.
аллергическая сыпь на попе у новорожденного
Патогенез (что происходит?) во время Пищевой аллергии ребенка:
Важным фактором развития чувствительности при истинной пищевой аллергии у детей является нарушение иммунного барьера кишечника, в который поступает большое количество антигенов. На иммунной системе желудочно-кишечного тракта лежит важная роль защиты от проникновения микроорганизмов и аллергенов в слизистую кишечника. Если органы ЖКТ и гепатобилиарная система функционируют нормально, реакция на пищевые продукты не наблюдается.
При нормальном процессе в ЖКТ пищевые продукты расщепляются до соединений, которые не вызывают аллергии. Кишечная стенка защищает организм от нерасщепленных продуктов, которые могут вызывать псевдоаллергические реакции или истинную пищевую аллергию. Переваривание и всасывание пищевых продуктов зависит от строения и функции ЖКТ, состояния нейроэндокринной системы, функционирования гепатобилиарной системы, состава кишечной микрофлоры, состава и объема пищеварительных соков, состояния местного иммунитета кишечника.
Сенсибилизация к пищевым аллергенам может произойти внутриутробно, в младенчестве и раннем детском возрасте, у детей, подростков и у взрослых. При внутриутробной сенсибилизации аллерген передается плоду через высокопроницаемую кожу плода, через амниотическую жидкость и т.д. Ребенок рождается в большинстве случаев с универсальной склонностью к первоначальному ответу Т-лимфоцитов в сторону Th2 цитокинового профиля, повышенной продукции интерлейкина-4 и снижением продукции интерферона γ.
Пищевая аллергия может иметь механизм замедленный или немедленный. В основе истинных аллергических реакций на пищевые продукты лежит сенсибилизация и иммунный ответ на повторное введение пищевого аллергена. В механизме развития пищевой аллергии важную роль играют IgE-антитела и антитела класса IgG4. В развитии аллергических симптомов принимают участие не только IgЕ, но и другие изотипы иммуноглобулинов, такие как иммунные комплексы и клеточно-опосредованные реакции.
Ложные аллергические реакции на пищевые продукты (псевдоаллергия у детей)
Чаще непереносимость пищевых продуктов протекает по механизмам псевдоаллергических реакций. От истинной пищевой аллергии пневдоаллергия не отличается по симптомам, но отличается по механизму. В основе развития псевдоаллергических реакций на пищу лежит неспецифическое высвобождение медиаторов (в основном гистамина) из клеток-мишеней аллергии, т. е. в их реализации принимают участие те же медиаторы, что и при истинной аллергии, но высвобождение из клеток-мишеней происходит без участия антител или сенсибилизированных лимфоцитов. Деление пищевой аллергии у детей на истинную и ложную довольно условно.
В последние годы отмечается рост псевдоаллергических реакций у детей на примеси с высокой физической и биологической активностью:
- фторсодержащие соединения
- хлорорганические соединения
- пестициды
- аэрозоли кислот
- сернистые соединения
- продукты микробиологической промышленности
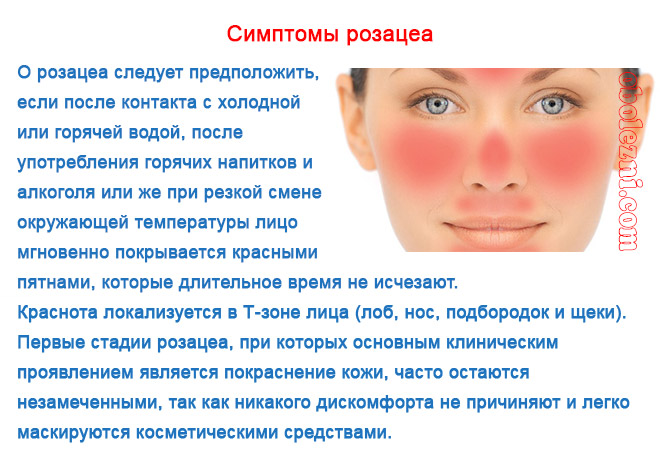
Как ставят диагноз розацеа?
Независимо от характера болезни (купероз, демодекоз, розацеа), лечению предшествует диагностика. Врач-косметолог определит, розацеа или купероз у пациента. Потребуется осмотр, анализ крови, в отдельных случаях – соскобы пораженных зон кожи. При необходимости врач назначит УЗИ внутренних органов, чтобы исключить заболевания, которые могут провоцировать кожные реакции.
Задача врача-косметолога не только устранить внешние проявления розацеа на коже, но и установить причину заболевания. Для этого необходимо исследовать состояние ЖКТ и эндокринной системы – исключить гастриты, колиты, дисбаланс гормонов и т.д.
Диагностика сухой кожи
Диагностирование патологии осуществляется на основании внешнего осмотра признаков, свидетельствующих о нарушениях нормального функционирования клеток кожи. К симптомам, помимо шелушения, относятся:
- чувство стягивания, усиливающееся после принятия душа или ванны;
- наличие болезненных трещин;
- покраснение и зуд;
- шершавость и сморщенность кожи.
Для точного определения причины шелушения назначают анализы крови, исследования гормонального фона. В некоторых случаях рекомендовано проведение биопсии высыпаний на коже.
Появление пятен с белыми чешуйками, которые сопровождаются болезненными ощущениями, сухостью и шелушением, является основанием для диагностики псориаза. Если есть основание подозревать наличие аллергии, назначают проведение проб.
Диагностику патологий кожных покровов, когда шелушится кожа при беременности, проводит врач-дерматолог. Он же назначает лечение.
Если шелушение кожи при беременности вызвано дефицитом питательных веществ и недостаточным уходом, следует соблюдать ряд правил:
- регулярно очищать и увлажнять кожу – недостаток влаги, вызванный нарушением водно-липидного обмена или недостатком витаминов, устраняется при помощи косметических средств для чувствительной кожи;
- исключить мыло для умывания или мытья рук – особенно хозяйственное или дегтярное;
- регулярно использовать косметические средства и лечебные мази, предназначенные для дополнительного питания кожных покровов;
- после принятия ванны наносить на тело гель или лосьон для смягчения кожи;
- свести к минимуму использование декоративной косметики, особенно тонального крема и пудры;
- избегать проведения косметологических процедур, которые сушат кожу – химический пилинг, скрабирование, нанесение некоторых масок;
- для умывания использовать теплую (не горячую) воду;
- если нельзя исключить контакт с бытовой химией, пользоваться этими средствами нужно только в перчатках.
Для дополнительного увлажнения кожи возможно использование эфирных масел, но делать это следует по согласованию с врачом, поскольку не все масла безвредны для будущего малыша.
Все увлажняющие средства наносят на кожу после каждого контакта с водой. В холодное время года это нужно делать перед выходом на улицу.
Что нельзя есть при розацеа?
Розацеа и купероз на лице – заболевания, к лечению которых нужно подходить комплексно. В первую очередь, это касается питания. Чтобы избавиться от розацеа, из рациона нужно исключить опасные и вредные продукты:
- Сладкое и мучное. Они содержат сахара, которые провоцируют воспаления
- Молочные продукты. Прогестерон, которым богаты молочные продукты, усиливает функции сальных желёз – гнойных воспалений на коже становится больше.
- Алкоголь. Научно доказано, что алкогольные напитки сами по себе не вызывают розацеа, но усугубляют течение болезни. Алкоголь расширяет сосуды и вызывает дополнительный румянец на лице.
- Продукты, содержащие кофеин (чай и кофе). Стимулируют выработку гормона кортизола, который запускает стресс. Стрессовые ситуации нередко приводят к появлению воспалений на коже.
- Консервированные, маринованные, соленые, жареные и острые продукты. Приводят к возникновению прыщей на коже, расширяют сосуды, ослабляют иммунитет.
- Цитрусовые и сладкие фрукты. Вызывают кожные воспаления.
Как отличить потничку от аллергии у новорожденного
Увидев любую сыпь на коже новорожденного, кормящая мама в первую очередь начинает переживать, а не съела ли она чего-то запрещенного, что привело к аллергии у малыша. В панике она может отказаться от всех возможных аллергенов, в том числе от нужных для организма продуктов, а это, вместе со стрессом, способно плохо отразиться на лактации. Если же малыш на искусственном вскармливании, то необоснованная смена смеси из-за подозрения на аллергию ему тоже ни к чему. Поэтому, прежде чем принимать какие-то решения, любые кожные симптомы нужно показать врачу, чтобы уточнить диагноз.
До визита к врачу взгляните, как выглядит сыпь и где она расположена, это поможет определить характер ее происхождения.
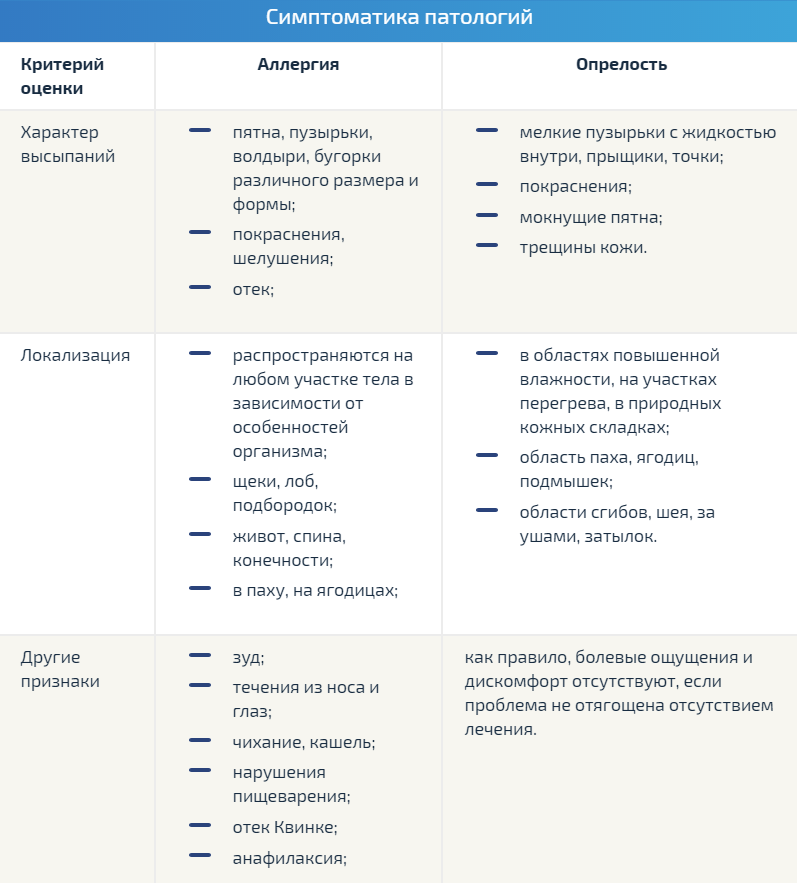
| Потница | Аллергия | |
|---|---|---|
| Зависимость от времени года, температуры, влажности помещения | Есть | Нет |
| Где образуются высыпания | Складочки, кожа под волосами, задняя поверхность шеи и спина под одеждой, подмышки, пах – все плохо вентилируемые места | Лицо (часто щеки),передняя поверхность грудной клетки и живота руки, ноги. |
| Характер высыпаний | Отдельные мелкие прозрачные или красные пузырьки | Сыпь может быть вначале отдельными элементами в виде мелких пузырьков и папул, часто на красном фоне кожи, сыпь может сливаться в пятна |
| Кожа под высыпаниями | Обычно без изменений либо слегка покрасневшая и отечная | Сухая, часто красная, склонная к шелушению либо мокнущие участки с образованием корок, часто зуд |
| Дополнительные симптомы (насморк, кашель, слезотечение) | Нет | Могут быть |
Список
- Потничка у новорожденных выглядит как мелкие красные или прозрачные с жидкостью пузырьки, расположенные в местах трения и соприкосновения кожи с одеждой.
- Потничка возникает из-за закупорки потовых желез, работа которых у младенца еще несовершенна, в жарких влажных условиях.
- Лечить потничку нужно гигиеническими процедурами и подбором свободной одежды из натуральных тканей. Кремы, мази без назначения врача применять нельзя.
- От аллергии потничку можно отличить по характеру высыпаний: пузырьки мелкие, не сливаются, кожа под ними не воспалена. Появляется в жару, ребенка беспокоит редко.
(
оценок; рейтинг статьи )
Кожа
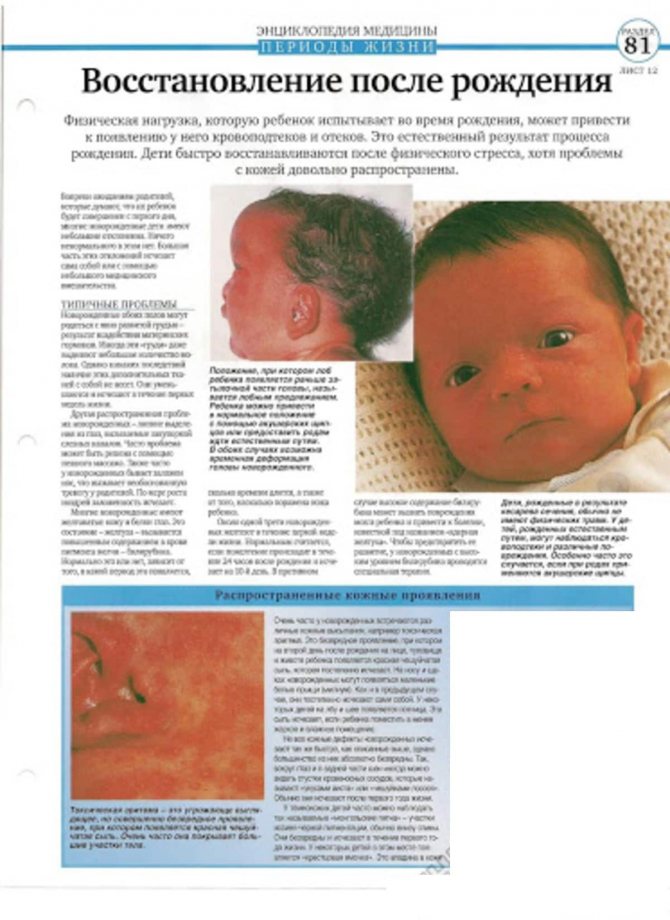
В тот момент, когда малыш появляется на свет, его кожа может быть синеватой или ярко-красной, при этом она покрыта белой творожистой смазкой, которая в течение всей внутриутробной жизни предохраняла кожу от размокания. Эту смазку лучше не смывать, поскольку она обладает бактерицидными свойствами, постепенно смазка впитается в кожу сама.
Ладони и ступни вначале имеют голубоватый оттенок – система кровообращения только начала перестраиваться, и в конечности поступает мало крови. Когда малыш начинает активно двигать ручками и ножками, они постепенно розовеют.
На коже головы, шеи, верхних век или переносицы могут быть красновато-синюшные сосудистые пятна – они возникают из-за расширения сосудов. Если же вы заметите пигментные пятна бурого, синеватого, темно-коричневого или черного цвета, которые возвышаются над поверхностью кожи, нужно проконсультироваться у дерматолога и детского хирурга.
Порой на коже новорожденных появляется сыпь в виде точечных пузырьков. С развитием потовых желез такая сыпь исчезает бесследно.
На 3-5 день кожа иногда начинает шелушиться – особенно на животе и на груди, чаще всего это бывает у переношенных детей. Проходит само собой, без специального лечения.
На 2-3 сутки после рождения у 60-70% детей кожа начинает желтеть. Это так называемая желтуха новорожденных. Желтеет лицо, место между лопатками, туловище и конечности. Окрашиваются в желтый цвет и белки глаз, слизистая оболочка рта, кисти и стопы. На четвертые сутки желтуха начинает уменьшаться, и к концу первой – середине второй недели исчезает совсем.
Если вы обнаружите, что кожа вашего сокровища покрыта волосками, это не повод для панического ужаса. У большинства новорожденных на коже сохраняется первородный пушок – лануго. Особенно много его на плечах, под лопатками, а у недоношенных детей – и на щечках. Обычно через 2 недели этот пушок уменьшается или исчезает совсем.
Пеленочный дерматит
Это заболевание больше известно как опрелости и сопровождается воспалением кожи в пеленочной зоне у детей младенческого возраста. Сыпь появляется в результате длительного контакта тела с мокрыми пеленками – кожа становится чрезмерно влажной и беззащитной перед повреждающими факторами (химическими, физическими, инфекционными). Усугубляет ситуацию одновременное воздействие на кожные покровы детских испражнений, которые остаются в пеленке или в подгузнике.
Пеленочный дерматит не локализуется на лице – прыщики у новорожденных появляются на нижней части живота, на выпуклых поверхностях бедер и ягодиц.
Для немедикаментозного лечения патологии показаны воздушные ванны , купание в отваре череды и чистотела и тщательные гигиенические процедуры. Для профилактики пеленочного дерматита и при покраснениях рекомендуется использовать Крем под подгузник 1 2 3.
Полезные свойства средства:
- уменьшает покраснения и раздражения на 80% с первого применения ;
- не препятствует дыханию кожи;
- снижает риск обострений на 74% ;
- защищает, восстанавливает и успокаивает воспаленную кожу.
Целый ряд дерматологических заболеваний новорожденных развивается вследствие неправильного ухода, поэтому родителям следует уделять особое внимание детской гигиене, а при ухудшении состояния малыша незамедлительно обращаться к врачу. ______________________________________________________________________________________
______________________________________________________________________________________
Литература:
1. Бхатия Дж., Грир Ф, для Комитета по питанию Американской академии педиатрии. Использование смесей на основе соевого белка в кормлении грудных детей.// Педиатрия, 2008; 121: 1062–1068.
2. Херани М.И., Андо И. Акне в младенчестве и генетика акне // Дерматология 2003. Том 206. Номер 1. стр. 24-28. DOI: 10.1159/000067819
3. Занько Н. И. Эффективность новых технологий ухода за кожей детей раннего возраста: автореф. дис. … канд. мед. наук, М., 2000
4. Налди Л., Ребора А. Клиническая практика. Себорейный дерматит.
Н Энгл Джи Мед.360(4):387-96 (2009 Январь).
5. Результаты исследования 1035 F4.
5.1 Результаты исследования 1016F10.01.02
5.2 Результаты исследования 1008F4.01.16
5.3 Результаты исследования 1042F3.01.24
6. Томпсон М., Ханифин Дж. Эффективная терапия атопического дерматита у детей смягчает проблемы, связанные с пищевой аллергией
// Джи Эм Акад Дерматол.2005; 53: S214–S219.
7. Галлямова Ю.А. Пеленочный дерматит и травматизация кожи у детей. Лечащий врач. – 2013; 9: 42-6.
8. Зверькова Ф.А. Болезни кожи детей раннего возраста. СПб.:Сотис, 1994.
9. Тамразова О.Б., Заславский Д.В Заболевания сальных желез у детей грудного возраста. Медицинский совет. 2019; 2:152-160.
10. Склонная к атопии кожа: последние открытия (Центр развития и разработок Лаборатуар Экспансьянс)
11. Ингибирует синтез медиаторов воспаления. «Исследование активности дистиллята масла подсолнечника на медиаторы воспаления. Июнь 2010»