Как правильно собирать мочу для анализа
- Накануне сдачи анализа рекомендуется не пить минеральную воду и исключить употребление продуктов (например, морковь, свекла) и лекарственных средств (рибофлавин, рифампин, аспирин, триамтерен, фенолфталеин и др.) которые могут изменить цвет мочи;
- Накануне сдачи анализа рекомендуется не пить минеральную воду и исключить употребление продуктов (например, морковь, свекла) и лекарственных средств (рибофлавин, рифампин, аспирин, триамтерен, фенолфталеин и др.) которые могут изменить цвет мочи;
- По возможности, не принимать мочегонных средств;
- Не рекомендуется сдавать анализ мочи во время менструации;
- Перед сбором мочи рекомендуется выполнить туалет наружных половых органов, но без применения антисептических средств;
- Наружные половые губы разводятся в стороны указательным и средним пальцем для исключения соприкосновения с ними потока мочи;
- Для анализа собирается утренняя порция мочи: первая треть мочи спускается, вторая треть мочи собирается в ёмкость для анализа, третья – снова спускается;
- Стенки контейнера и половые органы не должны соприкасаться;
- Рекомендуется использовать специальные ёмкости для сбора мочи;
- Доставить мочу в плотно закрытом контейнере в лабораторию необходимо не позднее 2-х часов после сбора;
- Не забывайте взять с собой направление на анализ.
Диагностика цистита при беременности
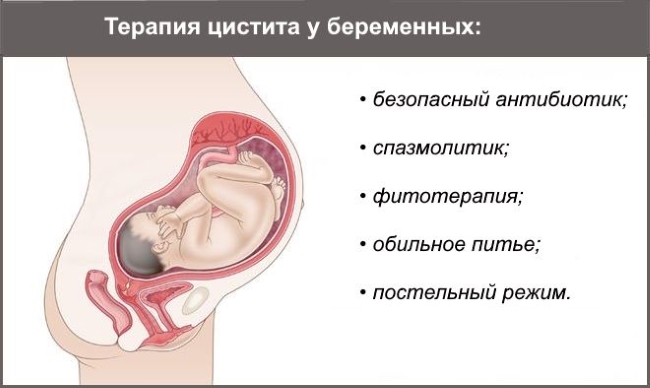
Врач при наличии симптомов цистита и соответствующих жалоб пациентки порекомендует пройти диагностические обследования, а затем, изучив результаты анализов, назначит конкретное лечение цистита во время беременности.

При подозрении на наличие инфекции в мочевом пузыре может быть проведен анализ мочи. Благодаря ему можно определить, есть ли в жидкости какие-либо микроорганизмы, гной или кровь.
В целях диагностики воспаления мочевого пузыря врач может назначить цистоскопию. Данная процедура проводится с помощью цистоскопа. Этот прибор представляет собой тоненькую трубку, соединенную с источником света и камерой и вводимой в мочевой пузырь через мочеиспускательный канал.
Тесты визуализации при наличии признаков инфицирования могут быть очень полезными. С помощью них можно быстрее решить, чем лечить цистит во время беременности, ведь ультразвуковые и рентгеновские исследования помогут исключить другие возможные причины возникновения воспаления (например, структурные нарушения, опухоль).
Лечение и рекомендации врача
Если в ходе обследования не будет выявлено физиологических причин болезненных ощущений, то пациенту рекомендована консультация психотерапевта. Нередки случаи психогенных форм расстройства, поэтому психотерапия может стать основным способом лечения. В том числе, может проводиться когнитивно-поведенческая терапия, направленная на снижение стресса и страха, связанных с сексуальной жизнью. Также эффективным считается использование парной и семейной психотерапии, направленных на устранение проблем в отношениях.
В том случае, если патология носит физиологический характер, потребуется устранить основное заболевание. В большинстве случаев это позволит избавиться от имеющейся симптоматики, включая боль при коитусе. Могут использоваться следующие способы лечения:
- Медикаментозная терапия. Назначаются обезболивающие и противовоспалительные средства, гормональные препараты, транквилизаторы, антидепрессанты, инъекции ботулотоксина типа А, противосудорожные средства и т. д. Перечень лекарств подбирается индивидуально, в зависимости от причин боли при половом акте и состояния здоровья пациента.
- Физиотерапия. Этот способ лечения предполагает использование различных физиотерапевтических методик, направленных на расслабление мышц тазового дна.
- Хирургическое вмешательство. Такой вариант лечения используется в редких случаях, когда коитальная боль вызвана органическими факторами. К их числу могут относиться спайки, опухоли и т. д.
Существует ряд общих рекомендаций, которые помогут уменьшить неприятные ощущения во время полового акта. К ним относят следующее:
- Применение лубрикантов на водной основе.
- Соблюдение правил личной гигиены и безопасного секса, использование качественных средств контрацепции.
- Длительные прелюдии, которые будут способствовать естественной лубрикации.
- Улучшение отношений с партнером.
- Принятие теплой ванны перед сексом.
- Для женщин – регулярное выполнение упражнений Кегеля для укрепления мышц тазового дна.
Конечно, такие рекомендации носят условный характер и могут использоваться только при отсутствии серьезных заболеваний. Поэтому основной совет – это обратиться к врачу сразу после появления неприятных симптомов. Болезненный секс может стать следствием множества факторов, среди которых есть серьезные физиологические и психические заболевания. Поэтому внимательнее относитесь к своему здоровью и не пренебрегайте профилактическими осмотрами!
Свернуть список использованной литературы
- Яроцкая Е. Л. Тазовые боли в гинекологии: современные подходы к обследованию, лечению и реабилитации больных // Акушерство и гинекология: Клинические рекомендации. – 2016. – № 2. – С. 82–94.
Другие статьи автора
Гипофункция яичников
Дисбактериоз влагалища
Дисфункция яичников
Заболевания шейки матки
Киста матки
Климакс
Кольпит
Лейкоплакия шейки матки
Маточные кровотечения
Метроэндометрит
Нарушения менструального цикла
Токсоплазмоз
Цервицит
Климактерический синдром
Боли при половом акте
Врачи
Джашиашвили Мэгги Джемаловна
КМН, врач гинеколог-эндокринолог, репродуктолог, специалист УЗД, зав. отделением гинекологии
Блациос Никос Дмитриос
Врач гинеколог-эндокринолог, специалист УЗД
Гришковец Игорь Александрович
Врач гинеколог-эндокринолог, специалист УЗД
Ягунова Ангелика Владиславовна
Врач гинеколог-эндокринолог, специалист УЗД
Головатинская Нина Сергеевна
Врач гинеколог-эндокринолог, специалист УЗД
Казбекова Юлия Рифовна
Врач гинеколог-эндокринолог, специалист УЗД
Как проводится?
Осмотр у гинеколога включает несколько этапов:
Сбор анамнеза
Несмотря на высокую техническую оснащенность и применение многочисленных методов диагностики правильно собранный анамнез играет большую роль при постановке диагноза и предусматривает такие сведения, как:
возраст;
перенесенные заболевания;
операции и прочие методы лечения (в том числе гормональные);
время начала половой жизни;
длительность менструального цикла, наличие сбоев;
вредные привычки;
аллергия и/или непереносимость лекарственных средств.
Помимо личного важное значение также имеет семейный анамнез (наследственные заболевания, данные о состоянии здоровья мужа или полового партнера, а также прочие медико-социальные данные).
Внешний осмотр. Начинается с определения типа телосложения (инфантильный, гиперстенический, астенический), оценки характера и времени появления оволосения (особенно если имеются признаки вирилизации), цвета кожи
Врач также осматривает молочные железы, которые являются неотъемлемой частью репродуктивной системы и основной мишенью для половых гормонов. О состоянии внутренних органов судят по результатам пальпации, перкуссии и аускультации живота. Полученные данные имеют большое диагностическое значение при дифференциации образований половых органов и беременности. В частности, аускультация помогает определить проходимость маточных труб.
Осмотр в гинекологическом кресле
Заключительный и самый важный этап при проведении профилактического гинекологического осмотра, который предполагает:
осмотр наружных половых органов — исследуются волосяной покров, малые и большие половые губы, промежность, вульва и вход во влагалище на наличие/отсутствие патологических выделений (в том числе из заднего прохода), остроконечных кондилом, признаков воспаления (большое значение уделяется топографии внутренних органов — нет ли опущения или выпадения матки и влагалища);
исследование при помощи зеркал — осматривается слизистая оболочка влагалища и шейки матки (цвет, выделения, размер шейки матки, наличие воспалительных и других патологических изменений, в том числе опухолей, свищей и пр.);
влагалищное исследование — основное внимание уделяется состоянию тазового дна, врач пальпирует влагалище (определяет его растяжимость, складчатость и другие важные параметры), исследует шейку матки (величина — гипоплазия, гипертрофия; форма — конус, цилиндр, деформированная), выявляет разрывы и т.д.;
бимануальное исследование — помогает диагностировать заболевания матки и ее придатков (воспаления, опухоли).
По результатам профилактического гинекологического осмотра для более полного обследования (если есть показания) могут также применяться инструментальные методы — зондирование матки, биопсия, продувание маточных труб, катетеризация мочевого пузыря. При необходимости назначаются цитологические и гормональные исследования, проводятся кольпоскопия (простая и расширенная), УЗИ органов малого таза.
Что такое диспареуния?
Если объяснять максимально просто, то диспареуния – это болезненные ощущения в гениталиях, которые возникают до, во время или после полового акта. Многие специалисты отмечают, что к такому расстройству стоит относить не только боль, но и любой дискомфорт, связанный с сексуальной проблематикой.
Изначально термин рассматривался только со стороны сексологии и в него вкладывался различный смысл, начиная от невозможности получить оргазм и заканчивая неприятными ощущениями во время коитуса. В качестве причин диспареунии рассматривались психические факторы, однако сегодня был подтвержен многосторонний характер патологии. Поэтому лечением проблемы занимаются как психотерапевты, так и гинекологи и урологи.
Согласно Международной классификации выделяется «диспареуния неорганической природы», которая может возникать как у женщин, так и у мужчин. Но чаще всего речь идет о женских болях при половом акте, которые возникают из-за местной патологии.
Следует выделить следующие критерии, характерные для такого расстройства:
- Трудности с влагалищным проникновением во время секса.
- Выраженная вульвовагинитная или тазовая боль.
- Напряжение или сжатие тазовых мышц при попытке проникновения.
- Имеющийся страх или беспокойство по поводу полового акта.
Диагноз «диспареуния» ставится в том случае, если симптоматика сохраняется в течение как минимум 6 месяцев. Кроме этого, состояние не должно сопровождаться наличием других психических расстройств или воздействием лекарственных препаратов.
Практически у всех пациентов с гениталгией наблюдаются сопутствующие патологические изменения. Например, у женщин диагностируют следующее:
- Изменения слизистой влагалища и вульвы (к ним относят покраснение, раздражение, наличие трещин).
- Появление застойных явлений в области малого таза.
- Неприятные болезненные ощущения при пальпации.
В некоторых случаях помимо боли при половом акте появляется кровь. Такое состояние может свидетельствовать о серьезных гинекологических патологиях и требует незамедлительной медицинской помощи.
Существует следующая классификация диспареунии по формам:
- Органическая. Эта разновидность обусловлена структурными изменения в мочеполовой системе. Речь идет о воспалительных, атрофических, спаечных процессах, которые провоцируют появление различных симптомов, включая боль и жжение.
- Психогенная. Проблема этого типа является сексуальной дисфункцией, в основе появляющейся симптоматики лежит психогенный фактор.
- Смешанная. Для подобной формы характерно сочетание первичной органической гениталгии и нескольких психогенных факторов, которые влияют на сексуальное поведение и провоцируют усиление симптомов.
Почему повышается риск урогенитального инфицирования во время беременности?
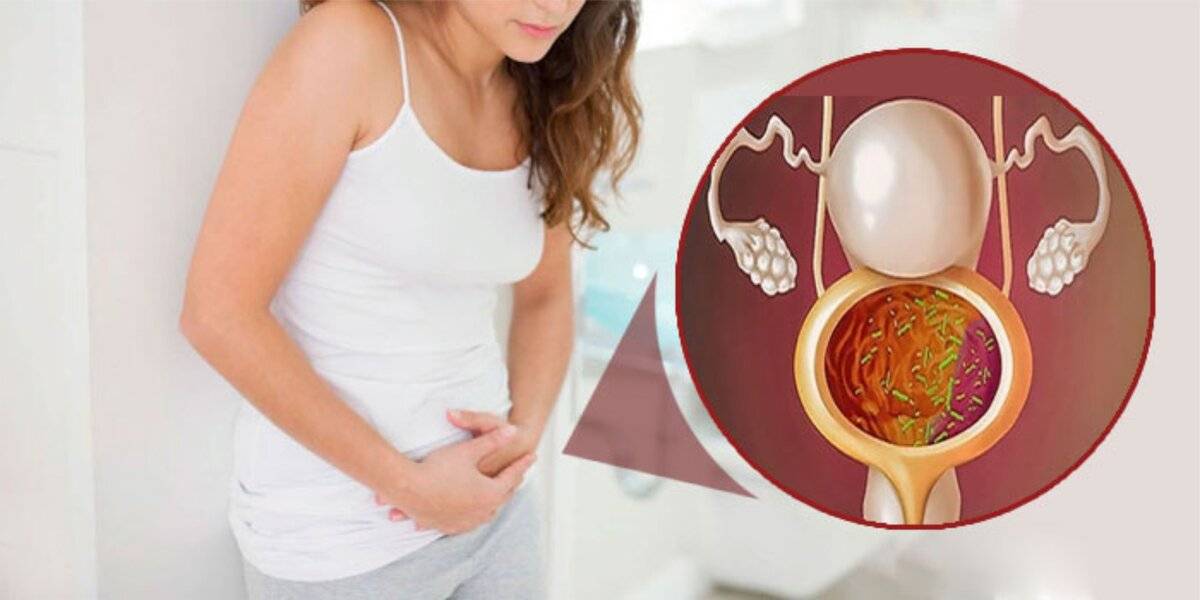
Цистит поражает женщин гораздо чаще, чем мужчин, что обусловлено анатомическими особенностями организма обоих полов. У женщин гораздо более короткая уретра и ее близкое расположение к анусу, что облегчает проникновение бактерий в мочевыводящие пути и вызывает воспаление. Большинство инфекций цистита вызваны бациллами толстой кишки – кишечной палочкой.
Восприимчивость к воспалению мочевыводящих путей при беременности повышается из-за давления увеличивающейся матки на мочеточники и снижения мышечного тонуса мочеточников в результате гормональных изменений. Следствие этого — снижение оттока, застой и нарушение концентрации мочи.
Инфекция мочевыводящих путей при беременности часто сопровождается глюкозурией, то есть наличием сахара в моче — это дает отличный питательный субстрат для многих бактерий и благоприятные условия для их жизнедеятельности.
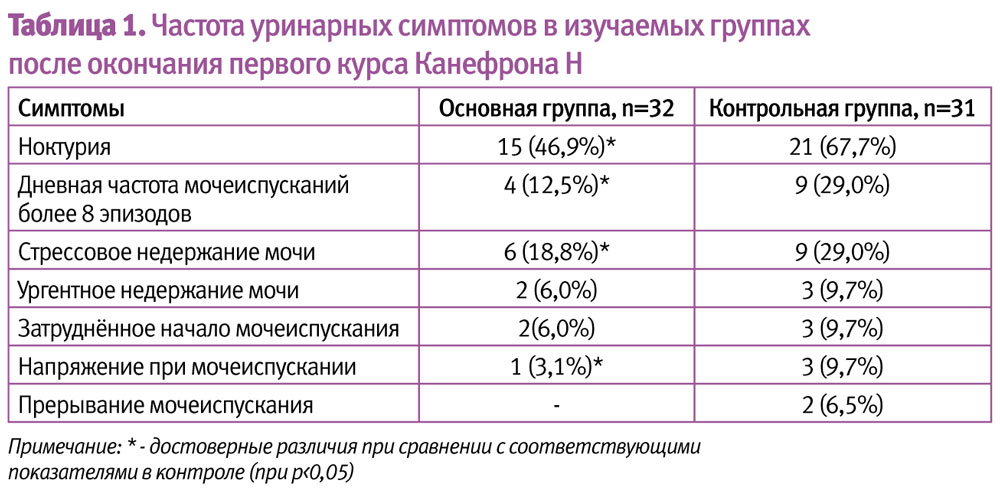
Как избежать болей во время полового акта?

Чтобы уменьшить боли во время секса, следует выполнять общие рекомендации2:
- заниматься сексом в расслабленном психологическом состоянии, перед этим можно принять теплую ванну;
- делать прелюдию более длительной, что способствует естественному увлажнению слизистой влагалища;
- при сухости использовать лубриканты на водной основе;
- подобрать с партнером те позы, при которых болезненность не возникает;
- соблюдать правила личной и интимной гигиены, безопасного секса, чтобы избежать инфицирования мочевых и половых органов;
- для подмывания использовать специальные средства с успокаивающими и увлажняющими свойствами, как, например, Дефемилема для чувствительной кожи3;
- регулярно проходить медицинские осмотры и лечить заболевания, делающие половую жизнь болезненной.
Также уменьшить болезненность женщине поможет2:
- опорожнить мочевой пузырь перед сексом;
- по рекомендации врача можно принять обезболивающее средство;
- после секса можно приложить к вульве пакет со льдом, чтобы уменьшить жжение.
В комплексном лечении вагинальных инфекций применяют местные средства, например вагинальные свечи Депантол. Свечи Депантол оказывают антисептическое действие на грибки, простейших, возбудителей половых инфекций. Также Депантол ускоряет заживление ранок и трещин на слизистой, тем самым облегчает жжение и дискомфорт во влагалище4.
При лечении боли во время секса также используются упражнения Кегеля. Они позволяют помочь расслабить вагинальные мышцы и снизить уровень боли. В некоторых случаях требуется хирургическое лечение. Широко применяются методы физиотерапии. Для устранения психологических причин практикуют психотерапевтические методики2.
Причины
Основной причиной цистита являются инфекции, гораздо реже встречаются неинфекционные причины. То, что циститом заболевают женщины, связано с анатомическими и физиологическими особенностями организма, которые включают в себя короткую и широкую уретру, близкое расположение наружного отверстия уретры к влагалищу и прямой кишке, гормональные особенности. Мужчины не болеют циститами, так как уретра у них длинная и предстательная железа является неким анатомическим барьером для восходящего попадания микроорганизмов в мочевой пузырь. Частые мочеиспускания у мужчин, боли в промежности, боли в конце микции – являются признаком простатита.
Важно отметить, что цистит в подавляющем большинстве случаев вызывают не микроорганизмы, попадающие в организм из внешней среды или при половом акте, а собственные бактерии, которые в норме заселяют кишечник и женские половые пути. Любые факторы, приводящие к снижению иммунитета (переохлаждение, стресс и т.д.) вызывают усиленное размножение эндогенных (внутренних) микроорганизмов, которые и приводят к воспалению слизистой мочевого пузыря
Наличие у данных бактерий специальных фимбрий (крючочков для сцепления со стенкой мочевого пузыря), их большое количество и снижение защитной способности мукополисахаридного слоя мочевого пузыря и приводит к развитию воспаления.
При отсутствии лечения цистита, или неправильно подобранной антибактериальной терапии, эти инфекции способны подниматься вверх по мочевым путям, вызывая воспаление почек, характерными симптомами которого являются:
– повышение температуры тела;
– боль в поясничной области;
– признаки интоксикации (общая слабость, головная боль, сонливость, ознобы).
Основные бактерии, которые вызывают цистит:
- На долю Esherichia coli (кишечная палочка) приходится 75% случаев;
- В 10% – Klebsiella spp.;
- В 5–10% случаев причиной является Staphylococcus saprophyticus;
- Ещё реже встречаются другие энтеробактерии.
Почему цистит обостряется летом?
Увеличение числа случаев цистита у женщин в летний период связано с несколькими факторами:
- вызванное жаркой погодой обезвоживание, которое становится причиной более редкого мочеиспускания, в результате чего мочевой пузырь и мочеиспускательный канал хуже промываются;
- купание в открытых водоемах;
- увеличение сексуальной активности и ухудшение гигиенических условий;
- временное снижение местной иммунной защиты, связанное с поездками, стрессами, сменой часовых поясов и климата.
Симптомы цистита определяются его тяжестью. В первые часы возникает боль при мочеиспускании, оно становится чаще. Моча может стать мутной, кровянистой, приобрести неприятный запах. У многих женщин появляются боли и спазмы в нижней части живота.
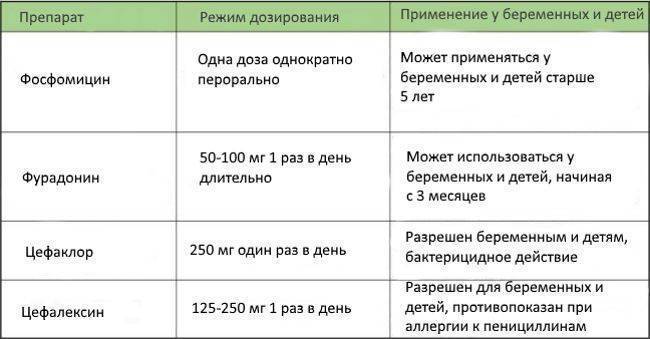
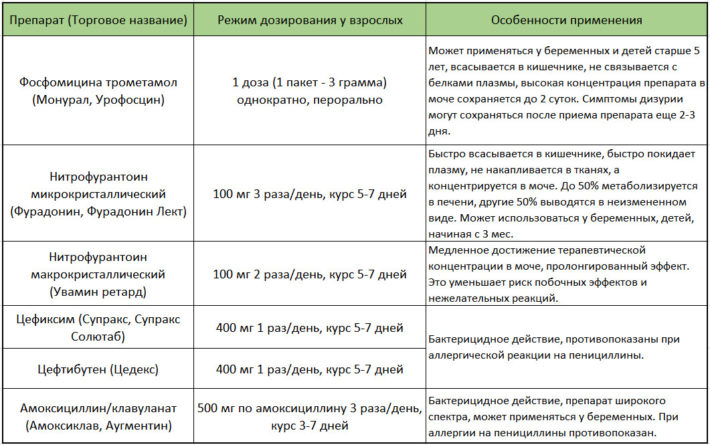
Как правильно подобрать препарат для лечения
Цистит возникает в самый неожиданный момент и может застигнуть врасплох любого. Однако, если заболевание находится на ранней стадии, оно легко поддается лечению. Главное, подобрать правильный препарат и локализовать очаг воспаления.
Лечением пациентов с циститом занимаются гинекологи и урологи. Молодые девушки любят носить короткие юбки в холодную погоду. Переохлажденная мочеполовая система легко поддается поражению вирусов и бактерий.
Таблетки от цистита для женщин подбираются сугубо индивидуально, в зависимости от тяжести протекания заболевания и наличия аллергических реакций на компоненты того или иного препарата. Немаловажную роль играет возбудитель болезни, определяемый способом лабораторной диагностики. Инфекционное воспаление лечится препаратами, направленными на блокаду инфекции. В случае присоединения бактериального возбудителя пациентам с циститом обязательно назначают антибиотики.
Подводя итоги
Для получения квалифицированной консультации необходимо обращаться за помощью в ведущие клиники, где работают опытные специалисты. Только они быстро и качественно помогут решить вопрос и вылечить даже острый вульвит. Благодаря современному оснащению гинекологических отделений можно в одном месте пройти все необходимые обследования и не ездить в несколько мест, тратя свое время и деньги. Опытные специалисты назначают эффективное лечение после проведения консультации и осмотра.
Не стоит пытаться справиться с вульвитом самостоятельно. Информации в интернете много, полным-полно народных средств. Но применение любого из них чревато необратимыми последствиями. Если заболевание перейдет в вялотекущую хроническую форму, то его сложнее выявить и диагностировать. Когда симптоматику заглушают, воспаление остается. Лучший вариант — это комплексный подход.
Не следует применять таблетки бесконтрольно. Только доктор может назначать лекарства и тем более антибиотики. Если у патогенной микрофлоры появится устойчивость к препаратам, то очень сложно помочь такой пациентке в будущем. Аллергические реакции и ожог слизистой — стандартный исход развития событий при самолечении. Нет ничего стыдного в обращении к гинекологу. Совсем не обязательно, что вульвит приобретен от полового контакта. Причин возникновения множество и их придется выявить.