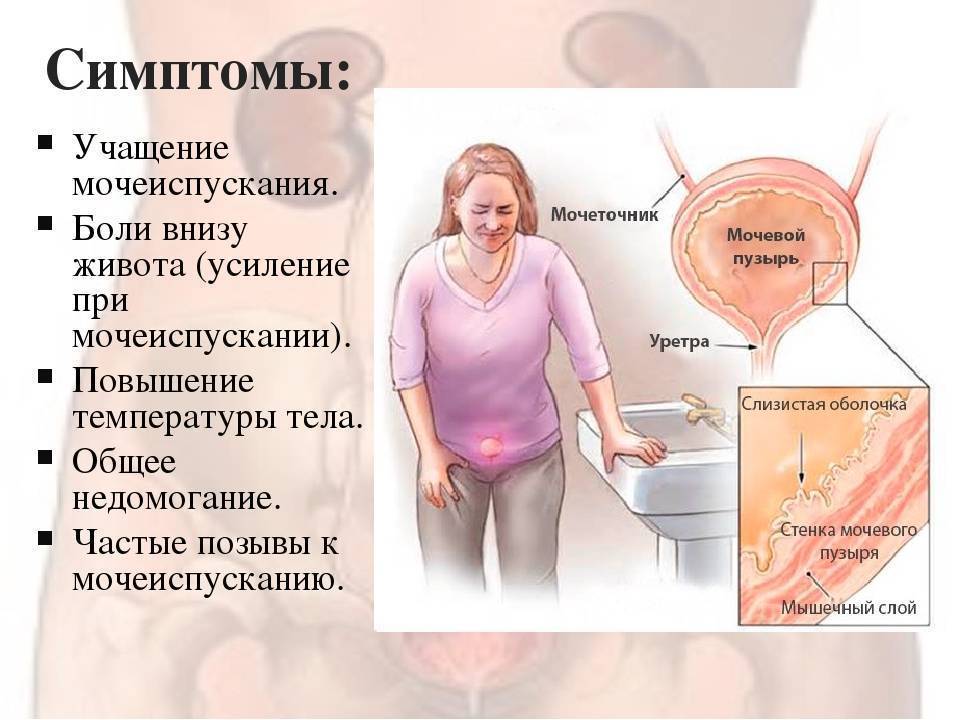
Диагностика
При обнаружении признаков тонуса, необходимо обратиться к доктору. Он проведет осмотр и может назначить дополнительные обследования на основании состояния пациентки. Среди исследований, которые проводятся при гипертонусе, стоит отметить:
- Осмотр на гинекологическом кресле. Опытный специалист сможет сразу определить, что матка напряжена. На более поздних сроках, начиная со второго триместра, врач способен определить тонус, «прощупав» переднюю стенку брюшину. В некоторых ситуациях пациенту размещают на кушетке. Подобное положение позволяет максимально расслабить брюшные мышцы. Прощупывание происходит легче. В нормальном состоянии живот мягкий, можно нащупать плод. При тонусе напряжение в данной области может быть настолько сильным, что возникает ощущение камня под рукой при осмотре;
- УЗИ. Подобное исследование позволяет качественно рассмотреть, в каком состоянии находится гладкая мускулатура. Дополнительно определяется, на какой стадии находится патология, область ее локализации, а именно, на передней или задней стенке отмечается напряжение. Это позволяет узнать, где именно форма матки изменилась. Дополнительно УЗИ показывает состояние плода, измеряет его сердцебиение.
На последних сроках дополнительно выявить тонус позволяет КТГ ребенка. Существуют также специальные приборы, позволяющие распознать состояние тонуса. Однако, в большинстве случаев осмотра и УЗИ достаточно, чтобы определить патологию.
Причины развития цистита
Как правило, цистит провоцируется инфекцией (чаще всего кишечной палочкой, стафилококками, стрептококками и т.д.). Микроорганизмы начинают плодиться в слизистой оболочке и разрушать ее.
Цистит может быть вызван также заболеваниями, передающимися половым путем (уреаплазмоз, микоплазмоз и др.).
Цистит также может проявиться как следствие других урологических болезней, таких как воспаление почек, воспаление мочеточников и нарушения в работе предстательной железы.
Другими факторами, способствующими развитию цистита, могут быть:
- общее переохлаждение организма, особенно ног;
- неудовлетворительная личная гигиена;
- гормональные изменения и гормональный дисбаланс (у женщин – беременность, менопауза);
- камни в мочевом пузыре (мочекаменная болезнь);
- сужение мочеиспускательного канала;
- травма мочеиспускательного канала;
- опущение тазовых органов;
- сахарный диабет;
- слабый иммунитет;
- болезнь предстательной железы, приводящая к неполному опорожнению мочевого пузыря;
- раздражающие ароматические мыла, шампуни и пена для купания;
- стресс.
Симптомы и особенности уретрита при беременности
В целом, признаки воспалительных процессов в уретре беременной практически ничем не отличаются от обычного протекания болезни у небеременной женщины.
Первоначально уретрит обычно не тревожит больную, поскольку его симптомы отсутствуют, либо весьма малозначительны.
Однако при регулярном гинекологическом осмотре возможность раннего диагностирования болезни увеличивается.
Пациентка на более поздних стадиях развития патологического процесса может у себя отмечать:
- гиперемию и отек слизистых наружных половых органов;
- частые позывы к мочеиспусканию;
- разной степени интенсивности боли и жжение при мочеиспускании, которые, в отличие от цистита, не прекращаются и после эвакуации мочи из пузыря;
- наличие помутнения первых порций мочи из-за присутствия лейкоцитов и гноя;
- выделения из уретры гноя, слизи и кровянистых жидкостей (характер выделений находится в взаимосвязи с причиной воспаления).
У будущей матери степень интенсивности симптоматики может резко усиливаться, приводя к особой болезненности и сильному дискомфорту.
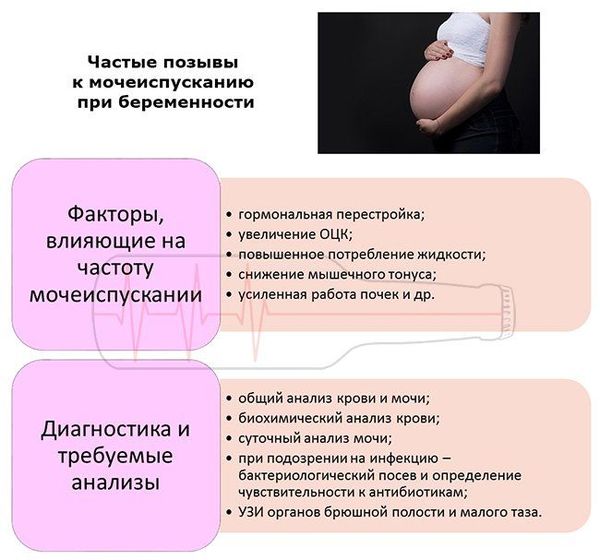
На каком сроке беременности начинается и когда заканчивается частое мочеиспускание?
Точных сроков начала учащения мочеиспускания у беременных женщин и, тем более, нормализации частоты мочеиспускания нет. Однако существуют некоторые закономерности, которые наблюдаются у большинства беременных женщин. Учащенное мочеиспускание начинает беспокоить многих женщин в первые месяцы беременности (до 12 недели), после этого количество походов в туалет постепенно уменьшается. Это связано с тем, что во втором триместре (после 20 – 25 недели) женский организм приспосабливается к новым условиям, гормональный фон нормализуется, а матка перестает давить на мочевой пузырь, так как меняет свое положение на более «высокое». Такое положение матки временное. Мочеиспускание вновь становится частым на последнем месяце беременности, когда происходит опущение матки. Чем чаще женщина испытывает позывы к мочеиспусканию, тем ближе роды.
В то же время, если у женщины имеется расстройство функции почек или другие патологии внутренних органов, частое мочеиспускание может сопровождать беременную в течение всего срока вынашивания малыша. При этом у нее возникнут отеки, повысится давление, резко ухудшится самочувствие. Это признаки позднего токсикоза беременных, который требует наблюдения врача акушера-гинеколога.
Мочекаменная болезнь
- перекрывать просветы;
- раздражать и повреждать эпителий;
- сдавливать ткани.
Все это нередко приводит к учащенному мочеиспусканию. А сам процесс приносит острую боль, жжение и может сопровождаться кровавыми вкраплениями в моче. Существуют медикаментозные препараты, способные растворять небольшие конкременты и не давать образовываться новым. Но если камни больших размеров уже сформированы, то от них придется избавляться хирургическим путем или ультразвуковым способом .
При комплексной терапии мочекаменной болезни также могут использоваться фитопрепараты. Например, паста Фитолизин способствует вымыванию песка и мелких конкрементов из мочевых путей, уменьшает кристаллизацию минеральных компонентов мочи. Для удобства приема Фитолизин выпускается также в капсулах: для процесса уменьшения симптомов мочекаменной болезни необходимо принимать по 2 капсулы 3-4 раза в день, сопровождая лечение употреблением большого количества жидкости .
Способы облегчения состояния
В первую очередь женщина должна помнить о том, что с целью уменьшения частоты походов в туалет не следует ограничивать себя в жидкости. Ежесуточное употребление воды должно составлять не менее двух литров, иначе продукты жизнедеятельности не смогут растворяться и выходить из организма, а будут накапливаться и приводить к интоксикации. Если беременная при сборе мочи увидела, что та имеет насыщенный жёлтый, почти оранжевый цвет, ей необходимо задуматься — а не мало ли жидкости она употребляет? А чтобы учащённое мочеиспускание приносило как можно меньше проблем, следует соблюдать следующие несложные правила:
- основной объём употребляемой жидкости должен приходиться на первую половину дня, желательно в последний раз употреблять напитки за 2–3 часа перед сном;
- ограничить употребление содержащих кофеин чая и кофе, поскольку они обладают мочегонным действием;
- по этой же причине следует уменьшить употребление арбузов, дынь, огурцов;
- при мочеиспускании для максимально полного опорожнения мочевого пузыря рекомендуется слегка наклонять туловище вперёд;
- избегать посещения мероприятий большой продолжительностью и длительных транспортных переездов, во время которых нет возможности посещения туалета.
На мой взгляд, частые позывы к мочеиспусканию во время беременности — это одна из самых маленьких неприятностей, которую можно легко пережить и перетерпеть. Особенно если сравнить это состояние с утренней тошнотой, неприятием всяких запахов, а иногда и рвотой. А если вспомнить, сколько будущих мамочек в ожидании чуда вынуждены месяцами лежать на больничных койках, то частые походы в туалет можно и нужно воспринимать просто как небольшую гимнастику.
Вопрос-ответ
Питание влияет на тонус матки?
Существуют продукты, стимулирующие напряжение в области матки, провоцирующие спазм. К таким относятся бобовые, капуста, сухофрукты и молочные продукты. Они приводят к повышению газообразования. Матка достаточно близко расположена к кишечнику. Поэтому неполадки с одним органом приводят к проблемам с другими. В результате, дискомфорт, зародившийся в области кишечника, перемещается и на матку, вызывая ее напряжение.
Дополнительно следует исключить орехи, грибы. Такие продукты слишком тяжелые для переваривания из-за содержащегося в них растительного белка. Запрещено употреблять сырые яйца, не прожаренные мясо и рыбу. Они могут серьезно навредить здоровью женщины, вызвать отравление, кишечную инфекцию. Рекомендуется сократить количество кофе и крепкого чая. В них содержится кофеин, провоцирующий повышение тонуса мышц, включая тех, что расположены в малом тазу.
Существует ли предрасположенность к появлению тонуса матки?
Да, есть определенные факторы и состояния, повышающие риск возникновения напряжения мышц в малом тазу. Так, с подобным состоянием чаще сталкиваются женщины старше 35 лет. Это связано с тем, что в указанном возрасте многие уже испытывают проблемы с репродуктивной системой, имеют хронические заболевания. Дополнительно в группе риска женщины, у которых есть наследственная предрасположенность к патологиям эндокринной системы. Поэтому при наличии хронических заболеваний рекомендуется заранее пройти обследование перед планированием беременности, а находясь в положении особенно тщательно следить за своим состоянием.
Спорт при повышенном тонусе запрещен?
Во время беременности можно и нужно заниматься спортом
Однако, важно соблюдать меру, не допуская перенапряжения, переутомления. Также следует выбирать более подходящие для беременных направления
К таким относятся гимнастика, аквааэробика, йога и прочее. Но если у беременной отмечается повышение тонуса матки, от спорта необходимо отказаться до момента, пока все не вернется в норму. Единственным уместным упражнением является «Кошка». Но к нему обращаются только при незначительном тонусе. Если же проблем со здоровьем нет, то не стоит полностью исключать спорт из жизни на период беременности.
Когда лучше всего обратиться к врачу?
Следующие симптомы должны стать поводом для обязательного обращения к врачу:
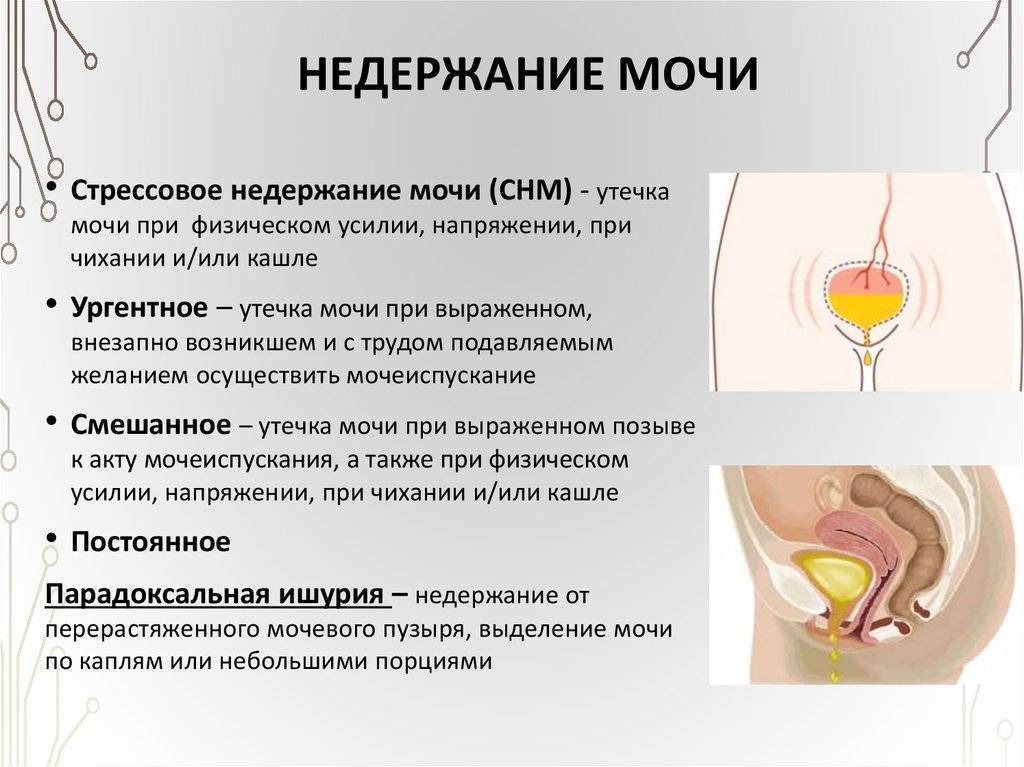
- жжение, резь и болезненность при мочеиспускании, ощущение неполного опорожнения МП, незначительный объем выделяемой урины, болезненное недержание мочи;
- болезненные тянущие ощущения в области поясницы, живота;
- изменение цвета урины (потемнение), помутнение, присутствие крови, сгустков гноя, осадка.
Вышеперечисленные признаки могут свидетельствовать о развитии воспалительных процессов в организме женщины. Нередко симптомы появляются внезапно и могут сопровождаться повышенной температурой тела, лихорадкой, ознобом, общим плохим самочувствием.
2.Причины
Возможные причины редкого мочеиспускания достаточно многочисленны, и их принято делить на три крупные группы: преренальные, ренальные и постренальные (от лат. «ren» – почка).
Так, преренальные причины могут включать ситуационные факторы: обильное потоотделение при тяжелых физических нагрузках (если недостаточен объем выпиваемой воды), интенсивная рвота, диарея, кровопотеря. Нормальный процесс образования мочи может тормозиться или блокироваться крепкими спиртными напитками (пиво, как известно, изнуряет почки повышенным мочеобразованием), длительным приемом определенных медикаментов, травмой почек.
Собственно почечные (ренальные) причины включают, прежде всего, воспалительные процессы из группы нефритов (пиелонефрит, гломерулонефрит, смешанные формы); затруднения с кровообращением (напр., закупорка почечных артерий или вен атеросклеротическими бляшками, тромбами и пр.), а также хроническую почечную недостаточность иного генеза.
Наконец, постренальные причины подразумевают, как правило, механическое препятствие в нижерасположенных мочевыводящих путях, – мочеточниках, мочевом пузыре и уретре, – чаще всего это камни, опухоли, разного рода стенозы или стриктуры (сужения просвета). У мужчин частой причиной уреженного мочеиспускания является простатит.
Проведение и обработка нервных сигналов (позывов) о необходимости опорожнить мочевой пузырь могут быть нарушены вследствие травмы или иной патологии центральной нервной системы – головного и особенно спинного мозга.
На каком сроке беременности возникают частые позывы к мочеиспусканию (частое мочеиспускание в первом, втором и третьем триместре беременности)?
Органы мочевыводящей системы на разных сроках беременности функционируют по-разному, в зависимости от потребностей женского организма и растущего плода, поэтому иногда учащенное мочеиспускание может усиливаться или не беспокоить беременную.
Частые мочеиспускания при нормально протекающей беременности могут быть связаны либо с механическим фактором (сдавление мочевого пузыря), либо с гормональными изменениями, влияющими на почечный кровоток и тонус мочевого пузыря. Частое мочеиспускание начинает беспокоить беременную женщину уже на самых ранних сроках, но такое бывает не всегда. Если частые мочеиспускания сочетаются с другими признаками беременности, такими как прекращение менструаций, тошнота, боль в молочных железах, положительный тест на беременность, то это считается одним из ранних признаков беременности.
При нормально протекающей беременности происходят следующие изменения в мочевыделительной системе:
- В первом триместре (с 5 – 6 недели) беременности постепенно увеличивается объем циркулирующей крови (ОЦК), то есть количество жидкой части крови, которая течет по сосудам. Это необходимо для обеспечения маточно-плацентарного кровотока и циркуляции крови у плода. Но такой объем крови повышает нагрузку на почки, ведь требуется постоянное очищение крови от токсинов. Поэтому в первые месяцы беременности появляется учащенное мочеиспускание, причем увеличивается также количество мочи, выделяемой за один поход в туалет (полиурия).
- Во втором триместре (после 13 недели) женщины отмечают, что дискомфорт, вызванный частым мочеиспусканием, стал меньше. Это связано с тем, что гормональный фон и физиологические изменения стали более или менее стабильными, почки стали работать спокойнее. С 13 недели беременности количество выделяемой мочи за сутки нормализуется, что связано с увеличением обратного всасывания воды в почках – организм начинает сохранять больше жидкости, потому что после 12 недели образуется плацента, и маточно-плацентарный кровоток увеличивается. После 20 недели беременности матка становится настолько большой, что диафрагма вынужденно приподнимается, увеличивая объем брюшной полости. Это вызывает некоторую одышку, но облегчает состояние органов брюшной полости и малого таза, которые при увеличенной матке ощущают некоторую «тесноту». Мочевой пузырь после 20 недели также перестает ощущать на себе давление увеличенной матки, поэтому частое мочеиспускание на этом сроке женщину беспокоит все меньше. Но такое бывает, только если беременность протекает нормально и отсутствуют какие-либо болезни, проявляющиеся учащенным мочеиспусканием. Появление или увеличение частоты мочеиспускания во втором триместре – частый признак патологии.
- В третьем триместре беременности происходят несколько видов изменений. После 28 недели наступает период уменьшения выделения мочи. Но в последние недели беременности (после 38 недели) матка начинает вновь опускаться в полость таза. Так она готовится к родам. К третьему триместру размер матки и объем мочевого пузыря увеличиваются максимально. Опущение матки радует женщину тем, что дышать становится легче, но ей вновь приходится часто посещать туалет, так как при «возвращении» матки вновь усиливается давление на мочевой пузырь. Даже при условии увеличенного объема мочевого пузыря на этом сроке (650 мл), давление матки вызывает уменьшение его объема и учащение мочеиспускания.
При наличии патологических причин для возникновения учащенного мочеиспускания по мере увеличения срока беременности мочеиспускание становится не только более частым, но и сопровождается другими патологическими симптомами.
Как избавиться от частого мочеиспускания при беременности?
Самое важное, что стоит знать при лечении частых мочеиспусканий при беременности, – это то, что нельзя лечить сам симптом. Частые мочеиспускания – это лишь проявление, имеющее причину
Связывать частое мочеиспускание только с мочевым пузырем нельзя, нужно убедиться, что отсутствуют более серьезные причины. Если частые походы в туалет связаны с патологией почек или другими серьезными и требующими лечения болезнями, то важно, чтобы беременная находилась под контролем врача. При попытке устранить только симптом, можно усугубить течение основного заболевания, а это может привести к прерыванию беременности. Если же никакой патологической причины частого мочеиспускания у беременной женщины не обнаружено, то стоит соблюдать некоторые рекомендации, чтобы облегчить дискомфорт от частого мочеиспускания.
Чтобы уменьшить выраженность дискомфорта при частых мочеиспусканиях, беременным женщинам следует придерживаться следующих рекомендаций:
Правильный водный режим. Следует пить не более 2 литров жидкости в день, причем желательно пить чистую воду, а не сладкие напитки и чай. При употреблении более 2 литров жидкости в сутки могут возникнуть отеки, так как почки не успеют отфильтровать всю выпитую жидкость. Особенно это актуально на поздних сроках беременности, и, в частности, на последних ее неделях, когда почки плода начинают свою работу, повышая нагрузку на почки матери. Также не нужно пить жидкости перед отходом ко сну, если у беременной возникают частые позывы к мочеиспусканию именно ночью. Правильное питание. Не следует употреблять продукты, которые оказывают мочегонное действие (цитрусы, копчености, маринады, острую пищу, соль). Также следует нормализовать стул, чтобы не было запоров. При запорах происходит повышение давления внутри брюшной полости, а оно может давить на мочевой пузырь, способствуя частым мочеиспусканиям. Физические упражнения. Врачи рекомендуют выполнять упражнения для укрепления мышц тазового дна – упражнения Кегеля. Их суть заключается в сжимании и разжимании сфинктеров мочевого пузыря и заднего прохода. Такие упражнения можно делать сидя, стоя или лежа. Укрепление мышц, сжимающих мочеиспускательный канал, позволяет контролировать позывы к мочеиспусканию, восстановить способность мочевого пузыря накапливать мочу. Дневной сон. Если несколько часов в течение дня женщина отведет для сна, то сможет значительно уменьшить количество походов в туалет в ночное время, так как позволит почкам вывести воду уже в дневное время (как отмечалось, в горизонтальном положении к почкам поступает больше крови, и образуется больше мочи)
Однако на поздних сроках важно спать не на спине, а на боку. Дело в том, что беременная матка после 25 недели в положении лежа не спине может сильно сдавливать крупные вены брюшной полости, несущие кровь из нижних конечностей и органов брюшной полости к сердцу
Такое состояние называется синдромом нижней полой вены. При этом ночные мочеиспускания «вдруг» пропадают. Это может порадовать женщину, однако вместо ночных мочеиспусканий женщину начинают беспокоить такие симптомы как головокружение, одышка, слабость (предобморочное состояние). Чтобы дневной сон не вызвал подобных симптомов, спать рекомендуется на левом боку. Поддержка иммунитета. Беременной следует позаботиться о том, чтобы не простудиться. Малейшее переохлаждение, особенно нижних конечностей, легко может привести к инфекциям. Поэтому следует принимать витамины, препараты, повышающие иммунитет, больше гулять на свежем воздухе, а также позаботиться о лечение гнойных инфекций в организме (кариес, ангины, хронический гайморит, бронхит, инфекции, передающиеся половым путем и другие). Максимальное опорожнение мочевого пузыря. Чтобы мочиться реже, следует убедиться, что при мочеиспускании вся моча из пузыря была удалена, иначе в скором времени поступление даже небольшой порции мочи заставит беременную вновь посетить туалет. Кроме того, застойная моча чаще всего вызывает инфекции, а полное опорожнение является профилактикой развития цистита. Не следует сдерживать позывы к мочеиспусканию. Это может привести к нарушению функции мышцы мочевого пузыря и застою мочи. Чтобы полностью опорожнить мочевой пузырь, во время мочеиспускания нужно слегка наклониться вперед. Также можно открыть кран, чтобы под воздействием звука льющейся воды произошло рефлекторное сокращение мочевого пузыря (иногда он повторно сокращается, опорожняясь полностью).
Причины частого мочеиспускания у мужчин
- Доброкачественная гипертрофия предстательной железы.
- Простатит.
- Рак предстательной железы.
Увеличение предстательной железы — весьма распространенное состояние, связанное со старением организма. Более трети всех мужчин в возрасте старше 50 лет будут иметь один или несколько признаков увеличения предстательной железы. До сих пор полностью не ясно, почему железа увеличивается, патология не повышает риск рака простаты. Увеличенная железа может давить на уретру и вызывать:
- дискомфорт в начале или при завершении мочеиспускания;
- чувство неполного опорожнения мочевого пузыря;
- слабый поток мочи;
- необходимость натуживания;
- ночные мочеиспускания, которых не было ранее.
Простатит – это воспаление предстательной железы с ее отеком. Нередко заболевание носит инфекционных характер, но иногда возбудителя не удается выявить. В отличие от гиперплазии и рака, эта проблема характерна для мужчин всех возрастов. Чаще всего болеют мужчины от 30 до 50 лет. Симптомы простатита могут включать:
- боль в области таза, наружных половых органов, нижней части спины и ягодиц;
- боль при мочеиспускании;
- боль во время эякуляции;
- частые позывы к мочеиспусканию;
- дискомфорт между анусом и мошонкой, который усиливается при длительном сидении.
Рак предстательной железы чаще поражает мужчин старше 65 лет, хотя может быть диагностирован в возрасте 50 лет и старше. Признаки заболевания схожи с симптомами доброкачественной гиперплазии:
- частое мочеиспускание ночью;
- замедленное начало отхождения мочи;
- необходимость натуживания;
- ослабление потока мочи;
- ощущение, что мочевой пузырь не полностью опорожняется.
Диагностика
Начать обследование стоит с посещения врача общей практики или терапевта. На приеме специалист может задать следующие вопросы:
- Как часто вы ходите в туалет, чтобы помочиться?
- Сколько мочи выделяется за один раз? За сутки?
- Сколько раз встаете ночью?
- Есть ли самопроизвольное подтекание мочи?
- Какие лекарства Вы принимаете?
- Беспокоит ли болезненное мочеиспускание?
- Есть ли дискомфорт в области мочевого пузыря?
- Есть ли недержание мочи?
- Как выглядит моча — каков ее цвет, прозрачность, есть ли осадок или видимые глазу хлопья, слизь, пена?
- Какие имеются хронические заболевания?
В течение примерно трех дней перед приемом нужно вести записи, где фиксировать количество выпитой и выделенной жидкости, количество мочеиспусканий и их характер. Это поможет специалисту более детально разобраться в проблеме.
После ознакомления с жалобами и историей болезни врач назначает обследование. Это может быть:
- общий анализ мочи;
- бакпосев мочи с определением чувствительности возбудителя к антибиотикам;
- биохимический анализ крови для определения уровней мочевины, креатинина;
- определение уровня ПСА — простатического специфического антигена;
- УЗИ почек, мочевого пузыря;
- УЗИ предстательной железы;
- внутривенная урография;
- цистоскопия;
- консультации уролога, нефролога.
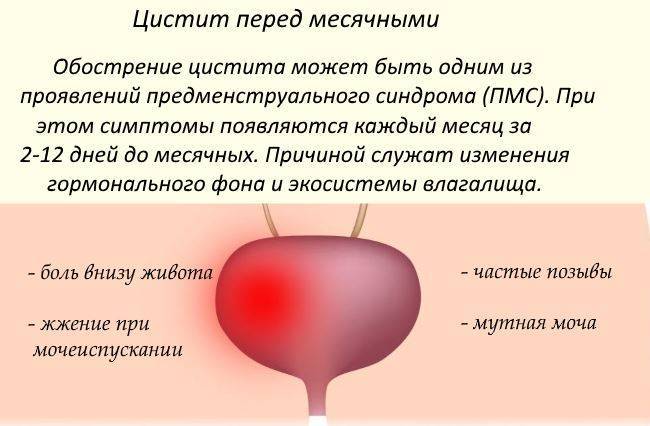
Что делать при частом мочеиспускании перед месячными
Многие женщины спрашивают: перед месячными я часто хожу в туалет по-маленькому, что делать? Лечение нарушений мочеиспускания зависит от причин. При наличии предменструального синдрома рекомендуется нормализация режима дня, частые прогулки на свежем воздухе, физические нагрузки, правильное и сбалансированное питание, борьба со стрессами. Возможно применение массажа, физиотерапии, рефлексотерапии. При отсутствии эффекта от немедикаментозной терапии назначают лекарственные препараты.

При наличии органических заболеваний органов малого таза проводится лечение основной патологии, провоцирующей дизурические явления. При миоме матки рекомендуется динамическое наблюдение, оперативное лечение. Особую сложность представляет терапия запущенного эндометриоза – при отсутствии эффекта от медикаментозной и гормональной терапии возможно оперативное лечение.
Если причина частых мочеиспусканий – инфекция мочевыводящих путей, назначают антибактериальную терапию. При сахарном диабете проводят лечение сахар снижающими препаратами.
Препараты
Для лечения ПМС используют препараты следующих групп:
- Поливитамины, препараты цинка, магния и селена;
- Ноотропные препараты;
- Транквилизаторы, нейролептики;
- Мочегонные препараты;
- Гормональные препараты, оральные контрацептивы по схеме.
Народные средства
Для лечения некоторых форм ПМС используют фитотерапию. В растения могут содержатся биологически активные вещества, схожие по структуре с половыми гормонами. Фитотерапия зверобоем, бодяком, эльсгольцией, гинкго двулопастного, витекс священный, по данным некоторых исследований, может улучшать симптоматику предменструального синдрома. Однако перед назначением народных средств требуется обязательное обследование и консультация врача-гинеколога. Неправильное назначение трав и растений может ухудшить состояние.
Источники
- Frequent urination, Mayo Clinic —http://www.mayoclinic.org/symptoms/frequent-urination/basics/definition/sym-20050712
- Overactive bladder, Mayo Clinic —http://www.mayoclinic.org/diseases-conditions/overactive-bladder/home/ovc-20311819
- Prostate problems, last reviewed 2 July 2018, NHS —http://www.nhs.uk/Conditions/Prostate-disease/Pages/Introduction.aspx
- Symptoms- Type 2 diabetes, last reviewed 08 August 2017, NHS —
http://www.nhs.uk/Conditions/Diabetes-type2/Pages/Symptoms.aspx - Urinary Tract Infections, MedlinePlus https://medlineplus.gov/urinarytractinfections.html
Признаки беременности до задержки месячных

После овуляции яйцеклетка способна к оплодотворению в течение 12 часов. Если это произошло, клетка начинает прикрепляться к стенке матки. Когда эмбрион имплантируется, начинается производство особого гормона, приводящего ко всем изменениям в организме будущей мамы. Это происходит еще до той менструации, которая должна прийти по плану. Поэтому многие женщины могут почувствовать признаки беременности на ранних сроках, до отсутствия месячных.
Базальная температура
Многие женщины контролируют базальную температуру регулярно. Это происходит, если они проходят лечение, готовятся к беременности. Температура повышается в момент овуляции, и снижается перед наступлением менструации. Но если показатели остались на высоком уровне, значит, яйцеклетка не погибла, а оплодотворена. Можно говорить о наступившей беременности.
Состояние молочных желез
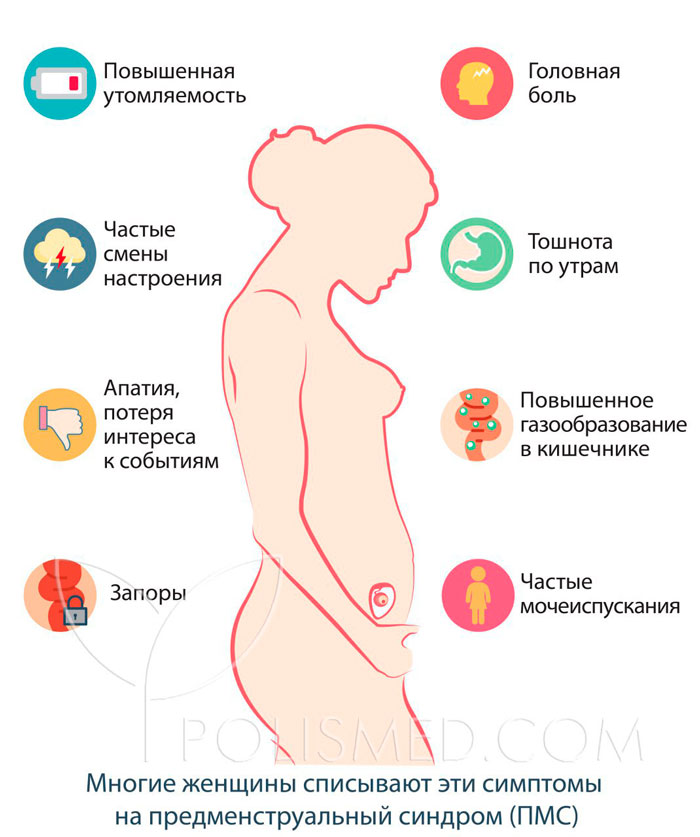
Выделение гормона ХГЧ влияет на изменения груди. Она увеличивается, побаливает. Сосок меняет пигментацию, становится более темным и может расшириться. На будущее, стоит позаботиться о смене тесного бюстгальтера. С целью профилактики растяжек нужно носить мягкое белье и ночью. Идет подготовка к будущей лактации, поэтому перемены невозможно не заметить. Хотя у многих болезненное состояние груди относится к симптомам предменструального синдрома, такие ощущения отличаются от состояния груди при беременности.
Аппетит и вкусовые рецепторы
В этой области перемены всегда просто радикальные. Многие будущие мамочки начинают есть те продукты, которые раньше просто игнорировали, или даже не любили. Это может говорить о нехватке определенных микроэлементов в организме. Аппетит может как снизиться, так и повышаться. Ко всему еще прибавляется утренняя тошнота — первый симптом токсикоза. На счастье, у большинства она проходит через несколько недель.
Иногда ухудшение аппетита и другие факторы могут привести к анемии. Чтобы избежать этого, нужно употреблять в пищу такие продукты:
- говяжью печень и сердце, красное мясо — в них содержится железо;
- зелень с огорода, домашние свежие овощи, цитрус — витамин С помогает усвоению железа;
- комплексы витаминов и минералов для беременных.
После консультации с врачом следует составить диетическое меню, и придерживаться его на протяжении всей беременности. Помните, нельзя игнорировать головокружения, или сильные приступы рвоты. Такие симптомы говорят о нарушениях здоровья будущей мамы.
Ароматы и запахи
Беременные становятся супер чувствительны к запахам в своем окружении. Духи, которые ранее очень нравились, вызывают рвотный рефлекс. Аромат свежесваренного кофе утром не бодрит, а раздражает, подаренные цветы пахнут не так, как обычно. Не стоит волноваться, после родов все восстановиться, и ароматы будут снова приносить удовольствие. А пока нужно много гулять на свежем воздухе, а также проветривать комнаты каждые 3-4 часа. Это поможет уменьшить раздражительность.
Мочеполовая система
Повышается частота мочеиспускания. Это отчасти объясняется увеличивающимся давлением на мочевой пузырь со стороны матки. Но такие частые позывы, особенно ночью, может вызывать и гормон беременности — хорионический гонадотропин. Может измениться количество и качество вагинальных выделений.
Психологическое и эмоциональное состояние
Гормональный фон оказывает сильное влияние на все процессы в организме. Выделение новых гормонов не может не сказаться на состоянии женщины. Она становится капризной, быстро утомляется, не может сконцентрироваться. На многих накатывает сонливость, или забывчивость. Такое состояние вызывает незначительное снижение артериального давления, которое возможно при беременности. Совет: сбалансируйте питание и больше времени посвятите прогулкам на воздухе.
Менструация
Отсутствие месячных в положенный срок остается главным показателем наступившей беременности. Но если ранее наблюдались проблемы с периодом, менструация отсутствовала по другим причинам, то этот симптом нельзя назвать надежным.
Важно помнить, что каждый случай — индивидуален. У одной беременной будут в наличии все признаки, другая не ощутит ничего
А между этими двумя крайностями присутствует масса градаций. Женщины любят делиться своим опытом материнства, и если выслушать такие истории, то у каждой найдется необычный симптом, который далек от научных исследований. Но это больше из сферы эмоций. Официальная медицина придерживается теорий, доказанных путем долгих исследований.