Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Причины
Мы выяснили, что в большинстве случаев причиной повышения температуры является повреждение уплотнений с последующим высвобождением пирогенов и их воздействие на центр терморегуляции. Поговорим подробнее о каждом варианте.
Инфекционные осложнения
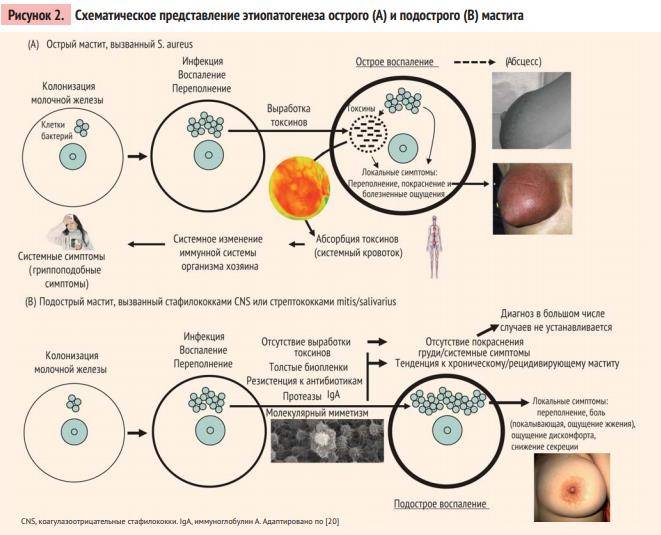
Если мастопатия молочной железы осложняется инфекцией, может появляться лихорадка. Обычно заражение осуществляется извне, через сосковое отверстие, в редких случаях присутствует хронический очаг в организме.
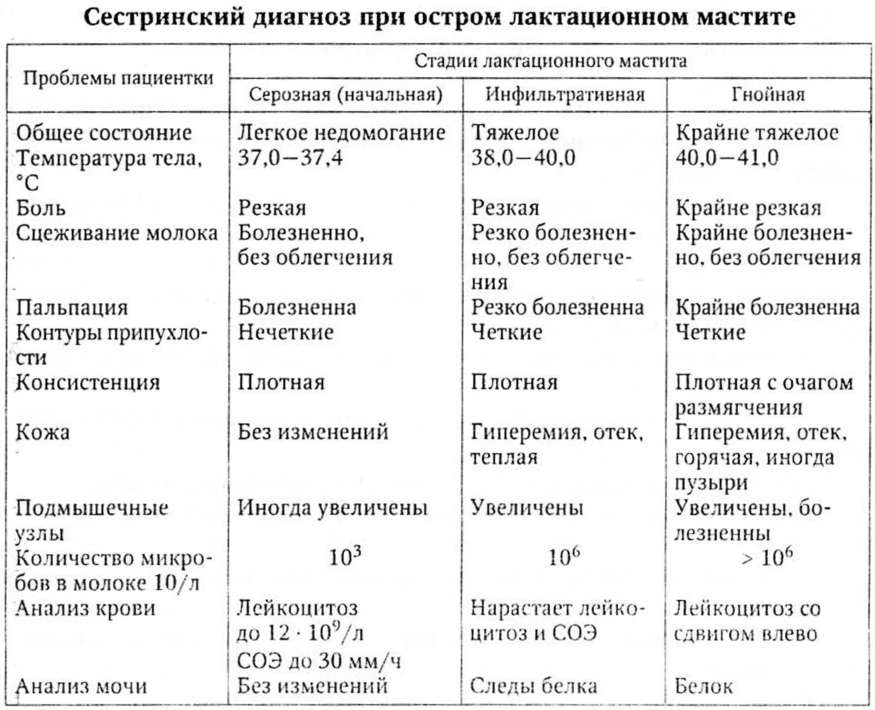
Клиника заболевания характеризуется:
- повышением температуры выше 37º;
- болью;
- покраснением;
- отечностью;
- появлением выделений желтого цвета.
Последний симптом говорит об инфекционном очаге и наличии воспаления. Гной появляется вместе с температурой и сопровождает течение заболевания.
Повреждение молочной железы
Травмы при мастопатии очень опасны, могут спровоцировать появление новых уплотнений или опухолей. В таких случаях медиаторами воспаления являются частички разрушенных клеток железистой ткани, а также фрагменты погибших лейкоцитов, участвующих в фагоцитозе.
Клиника мастопатии при травмах дополняется:
- сильной болью;
- припухлостью зоны повреждения (при внутреннем кровотечении);
- появлением выделений из соска с примесью крови.
Температура может значительно повышаться, вплоть до лихорадки. При тяжелых травмах нужно срочно вызвать неотложку.
Некротические изменения
Значения термометра могут повышаться из-за отмирания участков железистой ткани
Такие изменения часто возникают на фоне онкологии, поэтому очень важно сразу же обратиться к врачу и сделать биопсию.
Обычно появляется боль, которая соответствует зоне поражения. При пальпации она усиливается, носит острый разлитой характер
Клинические проявления являются результатом сложных патогенетических реакций с участием пирогенов и нейрогуморальных механизмов.
Повреждение кисты
Такая разновидность заболевания встречается при фиброзно-кистозном варианте мастопатии. Чаще всего это единичные кисты, которые располагаются изолированно и окружены жидкой средой.
Температура может быть следствием одного из следующих процессов:
- Травма – при сильном ушибе оболочка кисты лопается, содержимое вытекает за ее пределы. Отмечается сильная боль, усиливающаяся при прикосновении или движениях, появляются выделения, повышается температура.
- Воспаление – это такое же повреждение, но на микроскопическом уровне. Обычно его вызывают микробы, попадающие в зону кисты. Наблюдается клиника классического воспаления, симптомы выражены ярко и сложнее поддаются лечению.
Повреждение кисты встречается часто, особенно при тяжелых формах мастопатии. Значения температуры непостоянны, могут колебаться с фазами цикла.
Беременность
При беременности, осложненной мастопатией, причинами появления температуры являются гормональные перестройки и подготовка организма к периоду грудного вскармливания. Патогенез сложный, его запускает активация железистой секреции, расширение сосудов и активация кровообращения. Клиническая картина характеризуется:
- болью в железе распирающего характера;
- усилением болевого синдрома при движениях;
- небольшим подъемом температуры;
- чувством слабости и упадка сил.
Если болезненность умеренная, повышение температуры при беременности считается вариантом нормы
В период вынашивания ребенка следует очень осторожно подходить к медикаментозной терапии из-за риска развития побочных эффектов от приема лекарств
Период грудного вскармливания
Если повышается температура на фоне грудного вскармливания, предполагается наличие осложнений. В таких случаях мастопатия не сопровождается лихорадкой, поскольку условия для восстановления железистой ткани оптимальны.
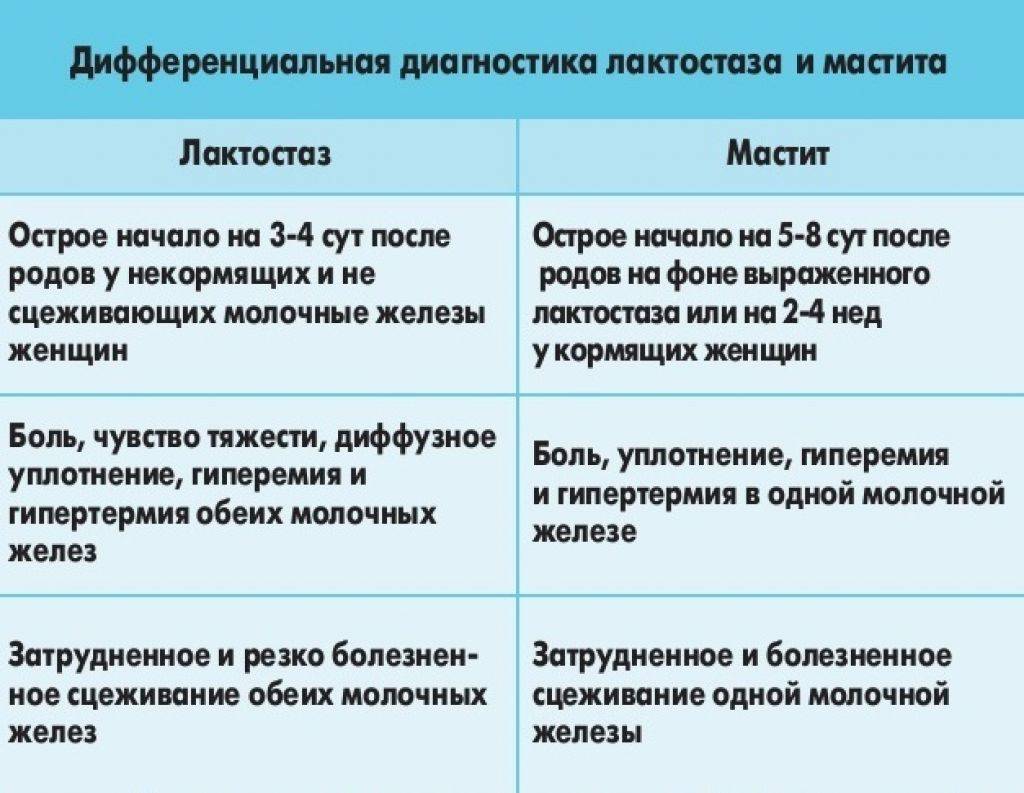
Лихорадка на фоне лактации может быть следствием:
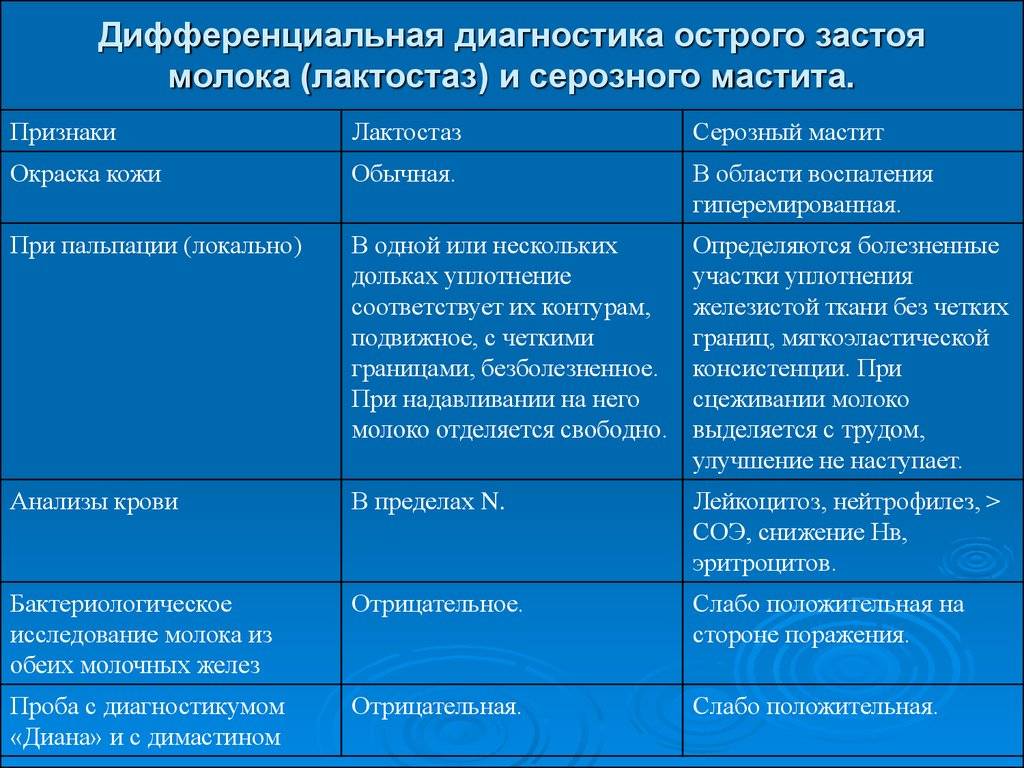
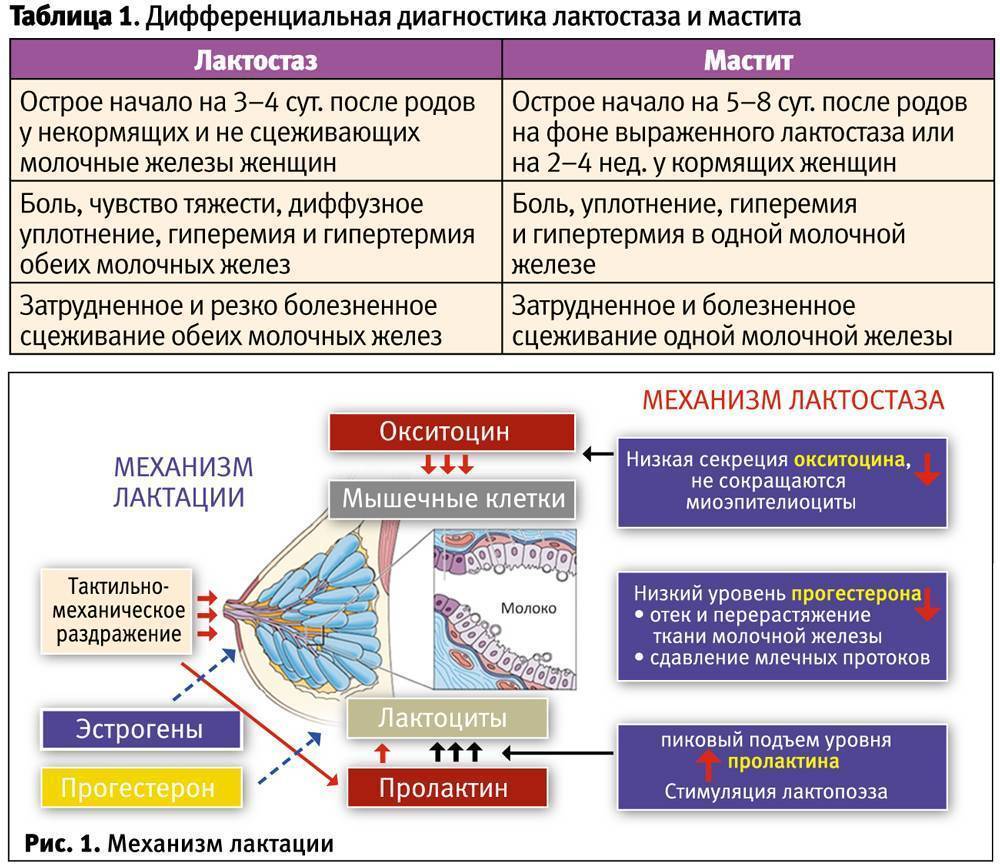
- Лактостаза – это застой молока в протоках, сопровождающийся распирающей болью и лихорадкой, повышением температуры. Воспаление в таких случаях выражено слабо.
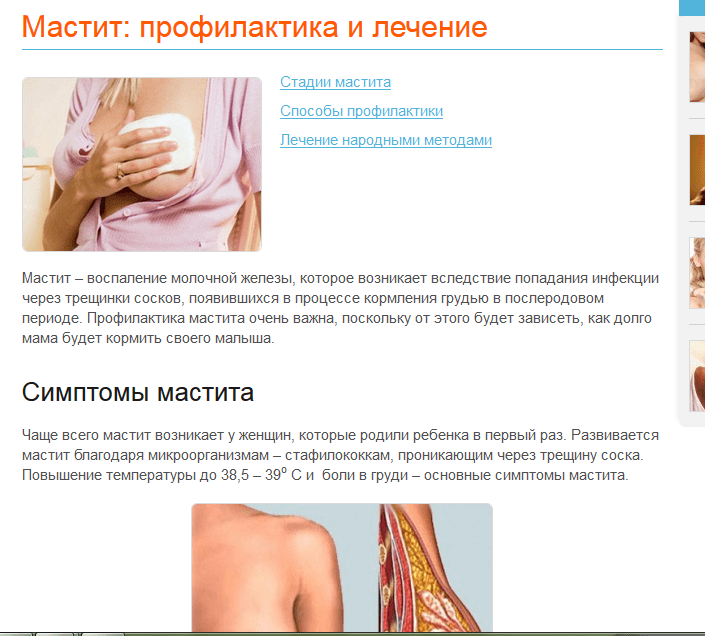
- Мастита – более тяжелая форма заболевания, при которой преобладает воспаление и застой молока в протоках. Клиника сопровождается сильной болью, ознобом, слабостью и лихорадкой.

Другие причины
К менее значимым провоцирующим факторам повышения температуры относятся:
- Сопутствующие патологии молочных желез – аномалии развития, флегмона, гнойные спайки.
- Болезни репродуктивной системы – воспаление яичников, фаллопиевых труб, эрозии матки.
- Плеврит – воспаление серозной оболочки легких в передней части груди. Локализация боли и дискомфорта соответствует топографии молочных желез, поэтому может быть поставлен ошибочный диагноз.
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Диагностика трахеита
Помимо стандартного сбора анамнеза, внешнего осмотра, оценки функции дыхания, первичного осмотра горла и аускультации при помощи фонендоскопа существуют лабораторные и инструментальные методы диагностики, а также дополнительные исследования, которые могут помочь врачу поставить диагноз трахеит4. Именно на основании диагностики определяются причины трахеита и методы его лечения.
- Общий и биохимический анализ крови. Самый простой анализ, позволяющий различить вирусную и бактериальную инфекцию (по С-реактивному белку и другим показателям)
- Рентген или рентгенография. Самый привычный и знакомый способ проверки грудной клетки. Снимок можно сделать в передней или боковой проекциях. На снимке четко просматриваются легкие и трахея. Благодаря рентгену выделить признаки появления трахеита и отличить его от бронхита или пневмонии становится гораздо легче.
- Взятие и исследование мазков. Стандартная процедура, при которой врач при помощи стерильного ватного тампона берет мазок из ротовой полости. Далее материал поступает в лабораторию, где проводят все необходимые исследования, выявляя возбудителя и его чувствительность к антибиотикам.
- Ларинготрахеоскопия. В дело вступает эндоскоп. Это исследование является наиболее информативным. Специальная трубка с камерой вводится в гортань и трахею, тем самым врач визуально может выявить характерные особенности, отек, покраснения и т.д. и возможные причины происхождения заболевания (при вирусном поражении есть специфические изменения органа). Если при исследовании затрагиваются бронхи, то процедура называется трахеобронхоскопия.
- Взятие мокроты на анализ. В данном случае собирается мокрота больного человека и направляется на бактериологическое исследование (микробиологическое исследование). Данная процедура используется для более комплексной диагностики при хроническом кашле, чтобы исключить другие бактериальных заболевания (туберкулез).
- Фарингоскопия. Стандартный метод – врач осматривает горло при помощи шпателя. В первую очередь диагностируется фарингит, что даёт понять о возможном развитии трахеита.
- Риноскопия. Процедура представляет собой осмотр носовой полости. Для этого используется оптический прибор – риноскоп. Выявляется ринит как следствие респираторной инфекции, а значит, возможно прогрессирование трахеита.
- Рентгенография пазух носа. Рентген, снимки которого определят наличие гайморита или синусита при подозрении на них. Прогрессирование заболевания может отразиться и на развитии воспаления в трахее.
- Аллергопробы. В редких случаях трахеит возникает по причине аллергической реакции. Аллергопробы позволяют определить, на какие аллергены отвечает организм. На кожу наносятся различные вещества, если последует реакция в виде красноты, зуда или отека, то аллерген установлен.
Помимо помощи терапевта и отоларинголога (ЛОР), для определения причин и постановки диагноза могут потребоваться консультации таких врачей, как аллерголог, пульмонолог и даже фтизиатр.
Можно ли кормить ребенка при мастопатии
Исходя из того, что написано выше, ребенка кормить не то, что можно, а необходимо. Польза несомненна и для него, и для матери. Никаких противопоказаний для грудного вскармливания нет, даже если мастопатии и не регрессировала.

Предупреждение! Данная фотография содержит информацию, не предназначенную для просмотра лицам не достигшим возраста 18 лет!
Единственное исключение, при котором может рассматриваться вопрос о прерывании кормления грудью – появление инфицированных выделений из сосков. При наличии гноя в выделяемом молоке врач может порекомендовать несколько выходов:
- сцеживание первой порции молока с последующим обычным кормлением;
- сцеживание всего молока с последующей его пастеризацией и дачей малышу через соску или из кружки;
- полный отказ от кормления соответствующей грудью.
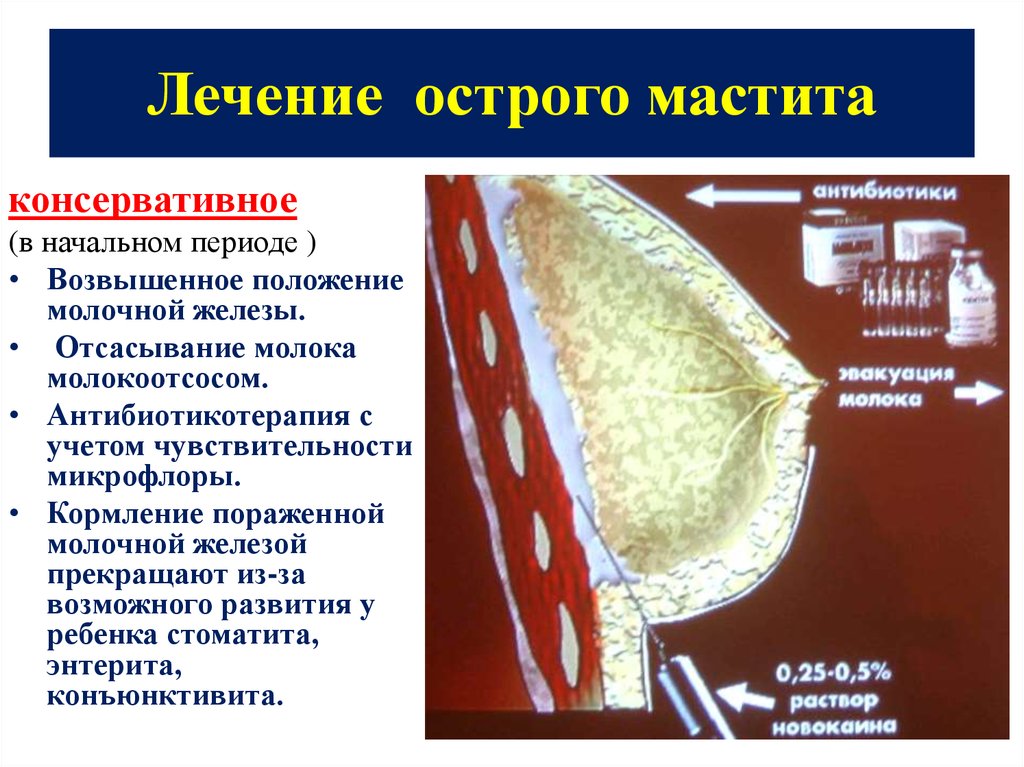
Первый метод – самый естественный, но он возможен только при отсутствии нагноения в толще молочной железы. Противопоказан он при мастите для того, чтобы предотвратить развитие у ребенка обсеменения кишечника патогенными микробами и появление кишечной инфекции.
Третий метод используют чаще всего. Обычно ребенка полностью не отлучают, а продолжают кормить здоровой (или относительно здоровой) грудью, а с больной молоко сцеживают. Когда инфекция исчезнет, можно вернуться к кормлению обеими молочными железами.
Лечение проблем при прорезывании
Если симптомы при прорезывании зубов сильно опаздывают, назначается длительное и не всегда простое медикаментозное лечение под строгим контролем детских врачей. Решить менее опасные проблемы можно, получив соответствующее одобрение стоматолога.
Например, чтобы уменьшить характерный зуд, стоматологи советуют:
- Массаж дёсен пальцем или слегка охлаждённой детской ложечкой. Руки при этом нужно тщательно вымыть и обработать детским антисептиком
- Давать ребёнку стерильные прорезыватели с жидким наполнением
Прорезыватель
- Добавлять в рацион сухарики из мягкого хлеба или соломку
- Пустышки следует использовать только для провоцирования сосательного рефлекса и успокоения раздражённого малыша
Если прорезывание зубов сопровождается высокой температурой, но при этом никаких других признаков ОРЗ нет, достаточно детской дозы парацетамола, а болезненные ощущения на дёснах уменьшит любой обезболивающий гель – камистад, дентинокс, холисап, мундизал.
Если у ребёнка появляются первые признаки аллергии на анестетик, то подавлять аллерген лучше всего щадящими препаратами – доктор бэби и вибуркол.
Если дёсны при прорезывании начали сильно кровоточить или же появляются незначительные очаги воспаления – используйте гель солкосерил.
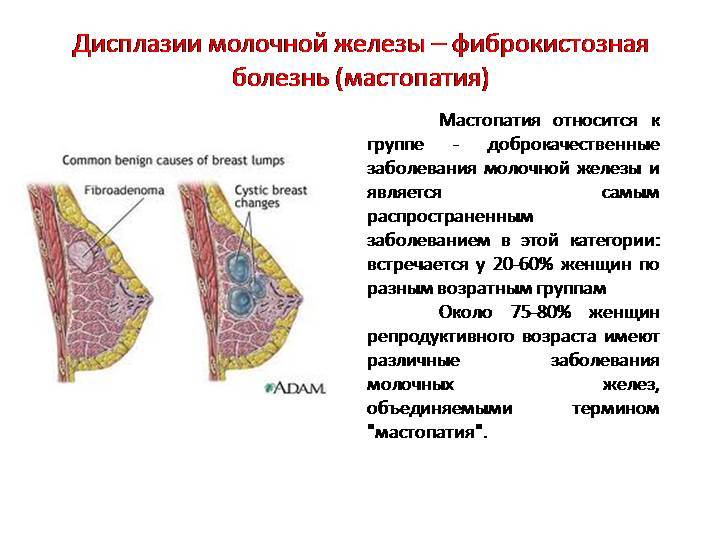
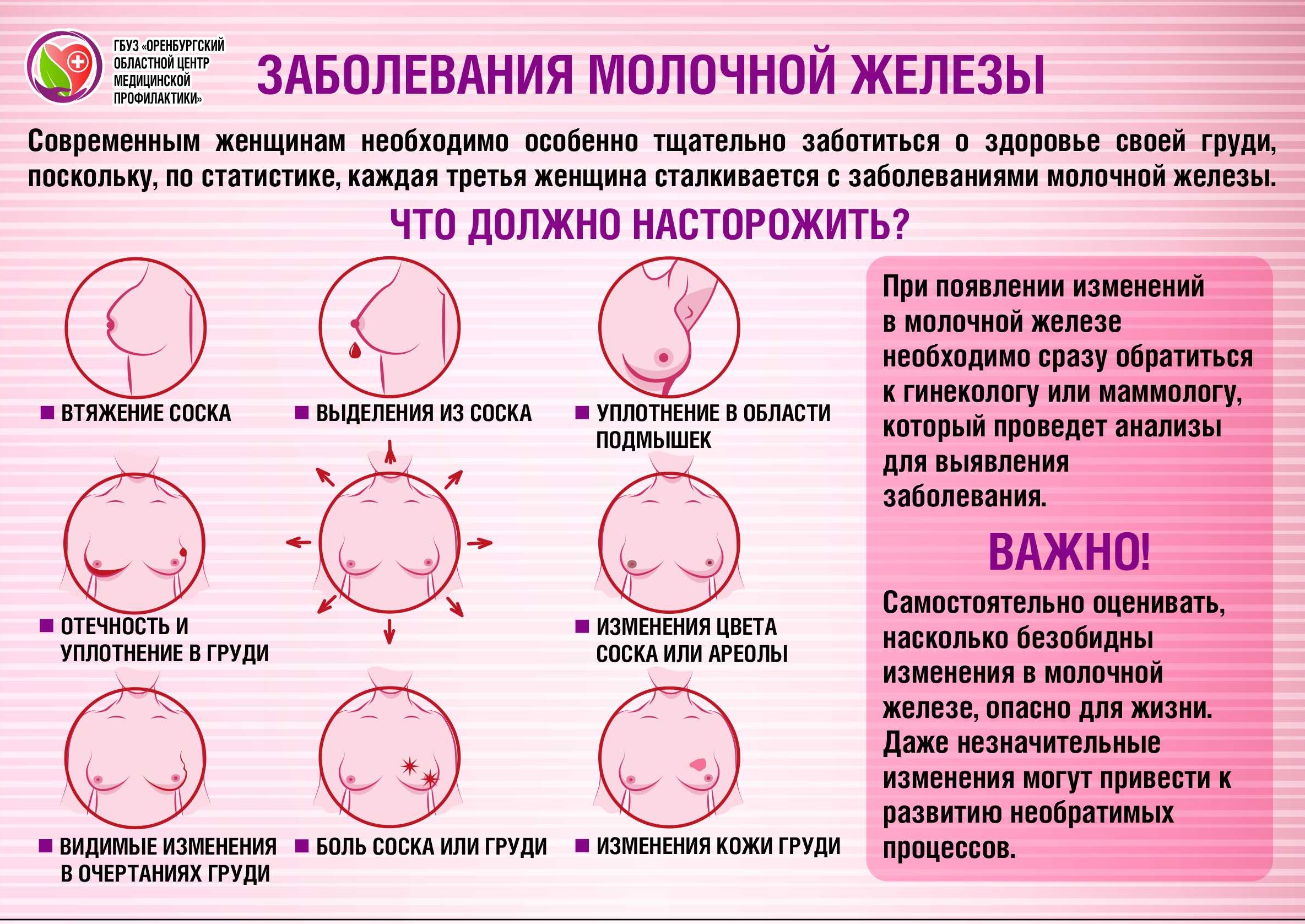
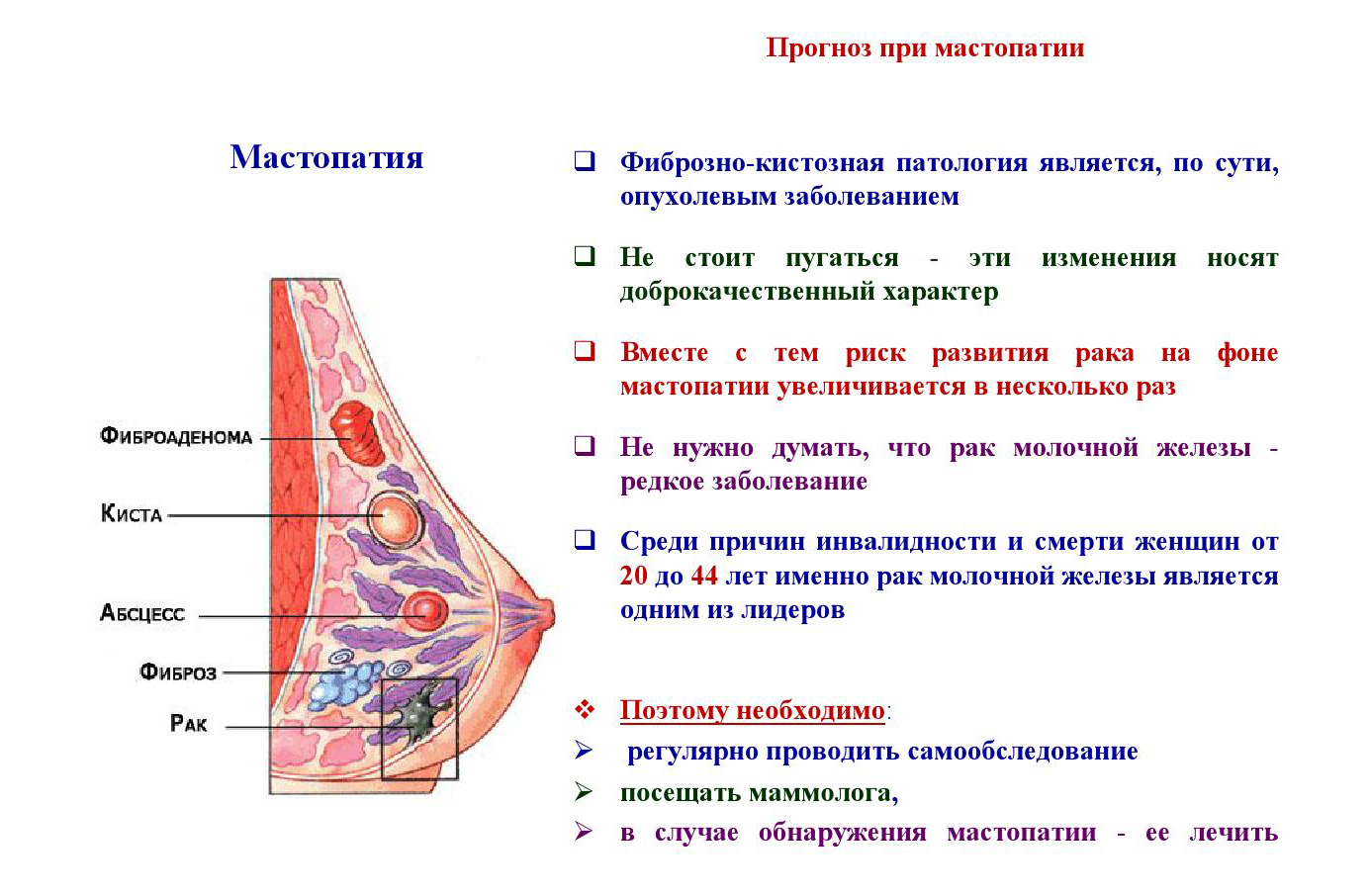
Мастопатия: симптомы и признаки
Основной признак болезни – уплотнения в молочных железах, заметные при пальпации.Довольно часто мастопатия сопровождается болезненностью в области молочных желез. Боли бывают тупыми, тянущими, ноющими, могут иррадиировать в шею, лопатки, верхние конечности. Болевой синдром часто усиливается в предменструальный период.Возможны выделения из сосков различного характера и окраса (прозрачные, красноватые, зеленоватые), увеличение и набухание молочных желез, увеличение подмышечных лимфоузлов.
При мастопатии молочной железы симптомы и признаки в существенной мере зависят от формы болезни:
Аденоз
Патологические уплотнения образуются на отдельных участках либо по всей железе. Грудь набухает, появляется чувство боли.
На рентгенографических снимках заметны нечеткие тени неправильной конфигурации с размытыми границами.
Фиброзная мастопатия
Наблюдается пролиферация (активное размножение клеток) соединительной ткани внутри протоков, что приводит к сужению просветов. Возможно частичное или полное заращение (облитерация). Женщина испытывает болезненность, при пальпации ощущаются уплотнения и тяжи. Молочная железа увеличивается в размерах.
На рентгенограмме проявляются уплотненные гомогенные пласты.
Кистозная мастопатия
Основной признак патологии – боли, усиливающиеся перед менструацией. Также заметно увеличение и отечность молочных желез. Из сосков выделяется прозрачная жидкость, которая при присоединении инфекции становится гнойной.
На рентгенографических снимках образуется рисунок в виде крупных петель.
Фиброзно кистозная мастопатия
При пальпации ощущаются уплотнения (могут локализоваться в одном месте либо охватывать всю железу), мелко- или крупнозернистые образования. Из сосков могут появляться бесцветные или зеленовато-коричневые выделения.
Для фиброзно кистозной мастопатии характерны масталгия (болезненность), мастодиния (повышенная чувствительность), нагрубание и отечность грудных желез. Боли возникают при прикосновении к груди либо внезапно, без видимой причины. Они могут вызывать только небольшой дискомфорт либо быть очень сильными и неутихающими. Болевые ощущения усиливаются перед менструацией.
Узловая мастопатия
Появляются четко выраженные узлы, неспаянные с окружающими тканями. Сопровождается болями разной силы (от слабой до острой), из сосков может выделяться жидкость.
Опасность простуды
Вирусы гриппа спокойно перемещаются по воздуху от зараженных людей к здоровым. Необязательно при этом чихать или кашлять, микробы с воздухом из дыхательных путей выходят при обычном разговоре. Инфекция от матери попадает на слизистые оболочки дыхательных путей ребенка. Если мама заболела, отменять грудное вскармливание не нужно, так как антитела, вырабатываемые ее иммунной системой в ответ на проникновение инфекции поступают в грудное молоко и защищают ребенка от инфекции.
Если не придавать простуде большого значения, вовремя не лечить ее, то можно столкнуться с серьезными осложнениями. Нужно помнить, что лечение простуды при ГВ не может быть самостоятельным, так как подавляющее большинство препаратов, знакомым нам и применяемых постоянно, не подходит.
Что делать кормящей маме при температуре?
Если температура поднялась выше 37,5 градуса, самочувствие ухудшается – обратитесь к врачу, желательно в течение 24 часов после появления неприятных симптомов. На начальном этапе развития заболевания используйте народные средства, если они не помогают, принимайте лекарства, разрешённые при ГВ.
Доктор Комаровский советует кормящим мамам при температуре обязательно больше пить тёплой жидкости – это поможет избежать обезвоживания, лактостаза, По возможности соблюдайте постельный режим, не забывайте проветривать комнату, увлажнять воздух.
Лекарства
При естественном вскармливании при гипертермии, если показатели достигли отметки 38 градусов, можно выпить только Парацетамол, Панадол, Ибупрофен, Нурофен, эти препараты проникают в молоко, но абсолютно безвредны для ребёнка.
Жаропонижающие лекарства выпускают в разных формах:
- сиропы и таблетки действуют в течение 20-40 минут, принимайте их сразу после кормления;
- ректальные свечи – примерно через час – лучше ставить на ночь.
При вирусных инфекциях принимайте Виферон, Генферон – противовирусные препараты ускорят процесс выздоровления, начинайте лечение при появлении первых признаков простуды.
Список запрещённых лекарств при ГВ – Аспирин, Фервекс, Найз, Нимесулид, Колдрекс (и их полные аналоги). Эти препараты имеют много побочных эффектов, негативно влияют на работу нервной системы и развитие грудничка. Если вы решите их принимать, то кормление грудью придётся приостановить.
Лечение без лекарств
Среди рецептов народной медицины есть много средств, которые помогут нормализовать температурные показатели, устранить воспалительные процессы, укрепить иммунитет.
Простые рецепты против высокой температуры в период лактации:
- Трижды в день пейте чай с лимоном и 0,5 ч. л. мёда, при условии, что у грудничка нет аллергии на эти продукты. Добавляйте дополнительные ингредиенты в немного остывший чай, чтобы они не потеряли лечебных свойств. Горячие напитки при жаре пить запрещено.
- Смешайте в равных пропорциях плоды шиповника и листья малины, заварите 1 ст. л. сбора 200 мл кипятка, оставьте в закрытой посуде на полчаса. Пейте напиток дважды в день, он хорошо сбивает температуру, улучшает работу иммунной системы.
- Если болит грудь, появляются другие признаки мастита, смешайте мёд и пшеничную муку до консистенции мягкого теста, тонко раскатайте массу, приложите к воспалённой молочной железе. Компресс зафиксируйте тёплым шарфом, оставьте на ночь – это поможет остановить воспалительный процесс, уплотнения начнут рассасываться.
Сбить температуру при кормлении грудью помогут прохладные компрессы на лоб, обтирания, только не используйте для процедур растворы на основе водки или уксуса, подойдёт обычная вода комнатной температуры. Ингаляции, растирания, ножные ванночки, горчичники – все эти процедуры противопоказаны при гипертермии.
Из-за ослабленного иммунитета температура у кормящей мамы повышается часто. Если своевременно выявить причину гипертермии, начать правильную терапию, то показатели придут в норму через 3-4 дня. Прекращение грудного вскармливания показано только при тяжёлых заболеваниях, что составляет не более 15% случаев.
Возможные последствия и осложнения
Все заболевания молочных желёз при своевременной диагностике и правильной терапии поддаются лечению, но в запущенных случаях тяжёлых последствий не избежать.
Возможные осложнения:
- перерождение доброкачественных новообразований в злокачественные опухоли;
- сепсис;
- абсцесс;
- воспаление лимфатических узлов;
- частичное или полное удаление груди.
Все обширные гематомы, которые возникают в молочной железе после травм, подлежат удалению, в противном случае развивается сильный воспалительный процесс.
Патологии молочных желёз довольно опасны, на их фоне часто развиваются тяжёлые сопутствующие заболевания. Если часто побаливает грудь – обратитесь к врачу, даже если нет уплотнений, выделений и отеков.
Профилактика
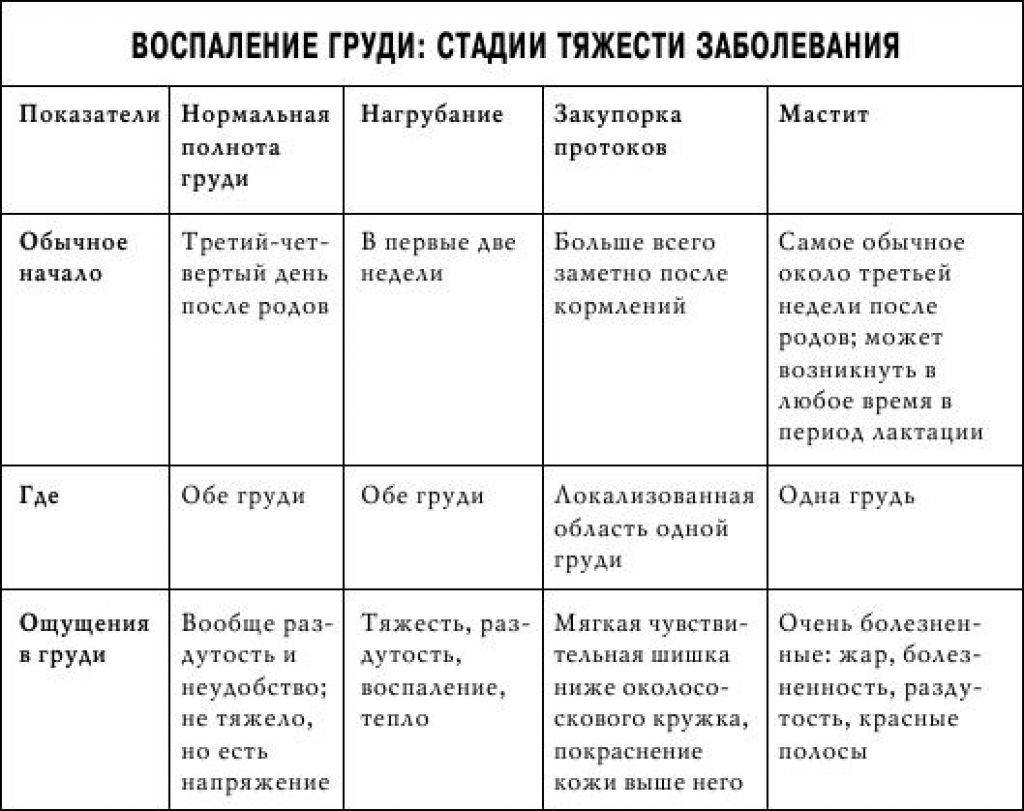
Как уже сказано, мастит часто развивается на фоне лактостаза, поэтому меры профилактики у них одинаковые:
- полностью тщательно опорожнять молочные железы: регулярно кормить ребенка и затем сцеживать остатки молока. Если ребенку хватило молока из одной груди, при следующем кормлении сначала приложить его к нетронутой в предыдущий раз;
- не использовать грудь в качестве соски для ребенка, чтобы его успокоить;
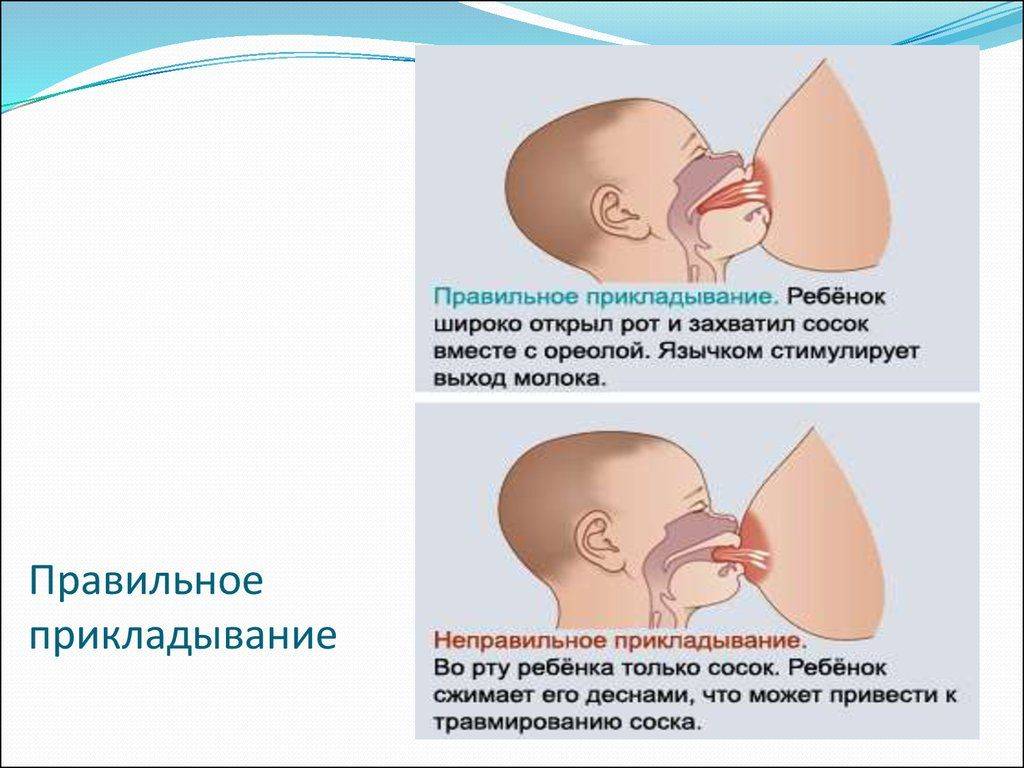
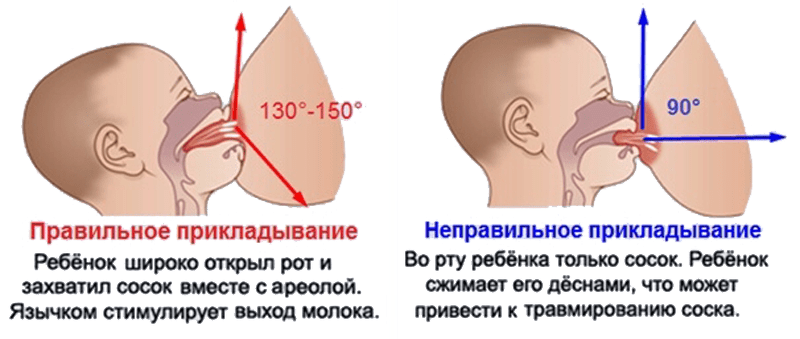
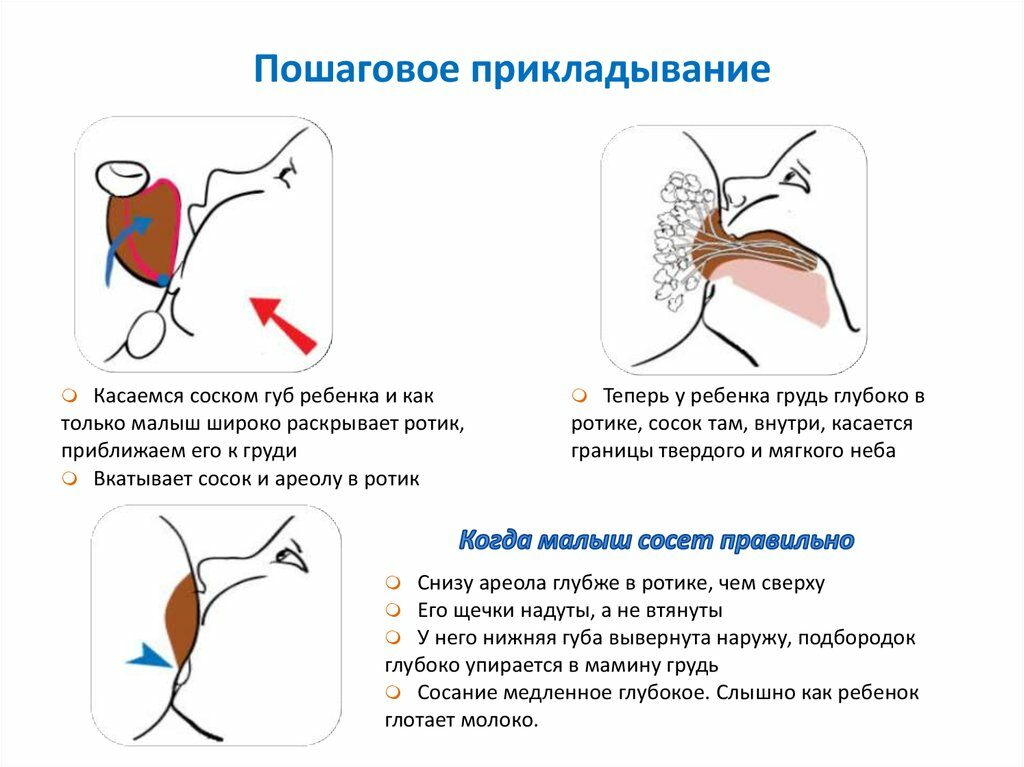
- соблюдать технику кормления. Захват соска ребенком должен быть полным, вместе с ареолой;
- организовать и придерживаться правильного режима кормления;
- соблюдать санитарно-гигиенические нормы в уходе за молочными железами. Во время беременности нужно ежедневно обмывать грудь прохладной водой и вытирать ее насухо жестким полотенцем, массируя соски. После родов мыть железы рекомендуется не меньше 3-4 раз в день;
- носить удобное нижнее белье;
- своевременно выявлять и санировать очаги инфекции в организме;
- вести здоровый образ жизни, регулярно выходить на прогулку;
- полноценный сон не менее 8 часов в день;
- правильно питаться;
- поддерживать иммунитет на должном уровне;
- защищать молочные железы от травм, микротрещин;
- употребление поливитаминов (после консультации с врачом);
- нормализовать микрофлору кишечника;
- избегать стрессов и нервных перенапряжений, которые негативно сказываются на защитной функции организма, иммунитете.
Вызывают ли инфекции и вирусы болевые симптомы?
Да, прежде всего, это стрептококковая инфекция, которая дает осложнение на сердце, а кроме этого может спровоцировать стремительное развитие ревматизма.
Вирусный миокардит провоцируется болезнетворными клетками и может проявляться как следствие перенесенного гриппа, ОРВИ. Если 2–3 недели назад ребенок перенес ангину или скарлатину и после этого стал жаловаться на боль в груди в передней или задней части, срочно необходимо проконсультироваться у специалиста, чтобы исключить негативные реакции.
Если же болевые симптомы активно проявляются во время бега, то это может указывать на излишнюю перенапряженность или на дисфункцию сердца:
не справляется с объемом крови;
не соответствует размерам по возрастным нормам.
Отдохнув после бега, ребенок перестал испытывать боль? – Все равно не стоит медлить, и его нужно показать кардиологу для консультации. Для получения точного диагноза назначаются анализы крови, кардиограмма, УЗИ сердца.
Основные причины болевых ощущений, связанных с дисфункцией сердечной мышцы:
сосуды не успевают в росте за костными и хрящевыми тканями;
развитие вегето-сосудистой дистонии, что особенно актуально в подростковом возрасте;
нарушение функций опорно-двигательного аппарата.
Когда ребенок слишком маленький и у него что-то болит, родители просят показать пальцем, где именно. Иногда малыши могут указывать на левую часть грудной зоны, но при этом у них болит живот. «Не настоящая» боль в области сердца вызвана остеохондрозами, нарушениями ЖКТ, а также сколиозом.
Иногда ребенок может симулировать болевую реакцию
Понять это можно по его поведению, а кроме этого, если переключив внимание на что-то другое, боль пройдет, можно говорить о том, что малыш капризничает и просто требует к себе внимания
Если боль наблюдается во время кашля или глубокого вдоха, и при этом быстро не проходит при смене положения или отдыхе, это может указывать на плеврит или тахикардию. Во время приема кардиолог послушает сердце, определит частоту сердечных сокращений и при необходимости может назначить другие анализы, чтобы получить максимально точный результат и вовремя назначить лечение.
Проследите за характером боли: плевральная – во время движения, глубокого вдоха, кашля. Второй тип – давящая боль за грудиной. В любом случае необходимо максимально быстро показать ребенка специалисту.
Когда малыш уже способен говорить описывать характер боли, попросите детально рассказать, где именно он чувствует дискомфорт, какой тип боли он ощущает, проследите за ее интенсивностью и, возможно, определите сопутствующие факторы:
активное занятие спортом;
сильные эмоциональные реакции;
реакция на некоторые пищевые продукты.
Если малыш перенес операцию на открытом сердце, тогда регулярные консультации детского кардиолога, соблюдение курса лечения и рекомендаций являются обязательными.
Внимательные родители не только вовремя обращают внимание на то, что может беспокоить их ребенка, но еще и постоянно консультируются с профессиональным медицинским персоналом, чтобы исключить усугубление болезни и разрешить проблему на ранней стадии. Здоровье вашего ребёнка нужно доверить профессионалам
При возникновении первых же симптомов обратитесь к врачу! В Первом Детском Медицинском Центре опытные врачи быстро распознают признаки заболевания, проведут полное обследование на современном медицинском оборудовании и окажут квалифицированную медицинскую помощь. Мы работаем без выходных и ждем вас в любое время с 8.00 до 20.00
Здоровье вашего ребёнка нужно доверить профессионалам. При возникновении первых же симптомов обратитесь к врачу! В Первом Детском Медицинском Центре опытные врачи быстро распознают признаки заболевания, проведут полное обследование на современном медицинском оборудовании и окажут квалифицированную медицинскую помощь. Мы работаем без выходных и ждем вас в любое время с 8.00 до 20.00.
Особенности питания при фиброзно кистозной мастопатии молочных желез
При лечении мастопатии молочной железы следует скорректировать питание:
- свести к минимуму потребление жирных, мучных и сладких продуктов, так как они приводят к образованию подкожно-жирового слоя, что способствует выработке эстрогена;
- ограничить потребление солений, консервации, копченостей, полуфабрикатов;
- отказаться от алкоголя, кофе, какао, колы;
- обогатить меню овощами, фруктами, злаками;
- ввести в рацион морепродукты и йодированную соль, чтобы избежать дефицита йода, что нарушает функционирование щитовидной железы и провоцирует гормональные изменения.
Клетчатка (больше всего ее содержится в цельных злаках и бобовых) активирует эстрогенный метаболизм, затормаживает гормональной стимуляцию груди, предотвращает чрезмерное разрастание тканей молочной железы.
Существует взаимосвязь между употреблением соединений, содержащих метилксантины (кофе, какао, кола) и прогрессированием мастопатии. Подобные вещества способствуют росту фиброзной ткани и накоплению жидкости, усиливают болевые ощущения. Отказ от них существенно ослабит болезненность и напряженность в груди.
Замечена прямо пропорциональная связь между употреблением высококалорийной (жирной и сладкой) пищи и заболеваемостью мастопатией.
ОН КЛИНИК медицинские центры в Москве
Лечение головных болей
Для снятия боли можно применять простые обезболивающие препараты, которые безопасны для ребенка: парацетамол, ибупрофен, кетопрофен. Сильнодействующие средства противопоказаны, поскольку они могут проникать в молоко. Также есть способы снять боль без применения лекарств:
- обеспечить себе отдых, постараться наладить график сна;
- принять теплую ванну с добавлением морской соли и травяных отваров;
- нанести несколько капель эфирных масел (лаванды, мяты, эвкалипта) на область за ушами;
- сделать массаж шеи и головы.
Комплексное лечение при болезнях спины, нарушениях кровообращения врач назначит уже после завершения грудного вскармливания
В этот период важно избегать стрессов и выполнять общие рекомендации
Как снизить температуру без медикаментов
Если по каким-то причинам врач не может доехать до вас, а вы – до него, причем температура уже перешагнула отметку в 38,5°С, можно попробовать её понизить с помощью безопасных народных средств:
- Можно выпить теплую воду с лимоном, либо сделать некрепкий чай с тем же фруктом. Пить полезную жидкость можно в неограниченных количествах.
- Обтирайте тело уксусной эссенцией, разбавленной до 4-5%. Делать растирания можно не чаще 1-2 раз в день.
- Разведите 2 чайных ложки малинового варенья (лучше, конечно же, домашнего) в теплой воде. Такой «коктейль» можно употреблять не чаще, чем 3 раза в сутки (1 стакан – 200 мл.)
- Если температуры вызвала застоем молока, можно попробовать приложить к груди свежий капустный лист.

Любым из вышеперечисленных советов можно смело пользоваться даже в период лактации. Однако, не пренебрегайте врачебными знаниями, и обязательно посетите медика, как только появится такая возможность.
Вопрос эксперту
Живу в пригороде, уже 2 дня меня беспокоит озноб, недомогание, потеря аппетита и повышение температуры до 39,2°С. Я родила несколько дней назад. Приток молока есть, ребенка своего кормлю по его желанию (около 7-8 раз за сутки).
Вы правильно делаете, что кормите ребеночка. Однако, все же вам стоит как можно быстрее посетить врача. Такая температуры не является нормой даже для периода лактации. Вы родили не так давно, а потому в первую очередь нужно исключить серьезные заболевании, связанные с ранним послеродовым периодом. Только врач на очной консультации сможет выставить правильный диагноз и помочь вам. Не рекомендую лечиться самостоятельно.
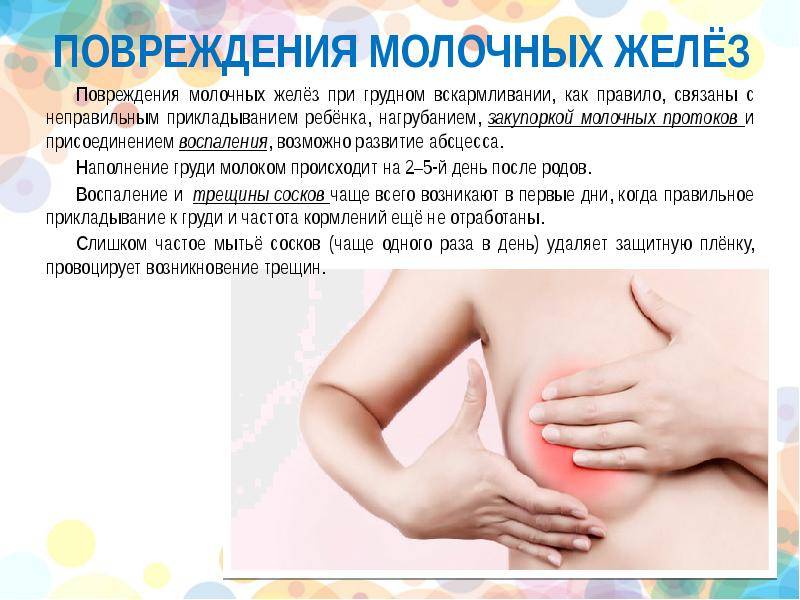
Причины боли при лактации
При первом прикладывании ребеночка к молочной железе, болезненность может возникать вследствие того, что кожа груди достаточно нежная, и от интенсивного сосания малыша может проявляться дискомфорт. Однако такие боли должны прекратиться уже через несколько дней. Если же болезненность осталась, и продолжается длительное время, цвет кожи соска изменился, а также были замечены припухлости, то следует немедленно обратиться к врачу. Причинами болевых ощущений могут стать следующие нарушения здоровья молочной железы:
- неправильное кормление грудью;
- болезнь молочных желез – лактостаз;
- резкие приливы молока при кормлении;
- застой молока;
- мастит;
- вазоспазм;
- мастопатия.
Проблемы с кормлением могут привести к другим нарушениям, что впоследствии вызывают расстройства со стороны пищеварительной системы ребенка. Кроме того, при плохом поступлении молока к груди малыш может не наедаться, плохо спать, капризничать.
Нередко болят соски при грудном вскармливании от того, что они потрескались вследствие неправильного кормления, или при прорезывании зубов у малыша. В данном случае, мама мучается от болевых ощущений, кормить становится гораздо сложнее, ребенок страдает от того, что ему не хватает молока. Необходимо вовремя обратится к специалисту за помощью.