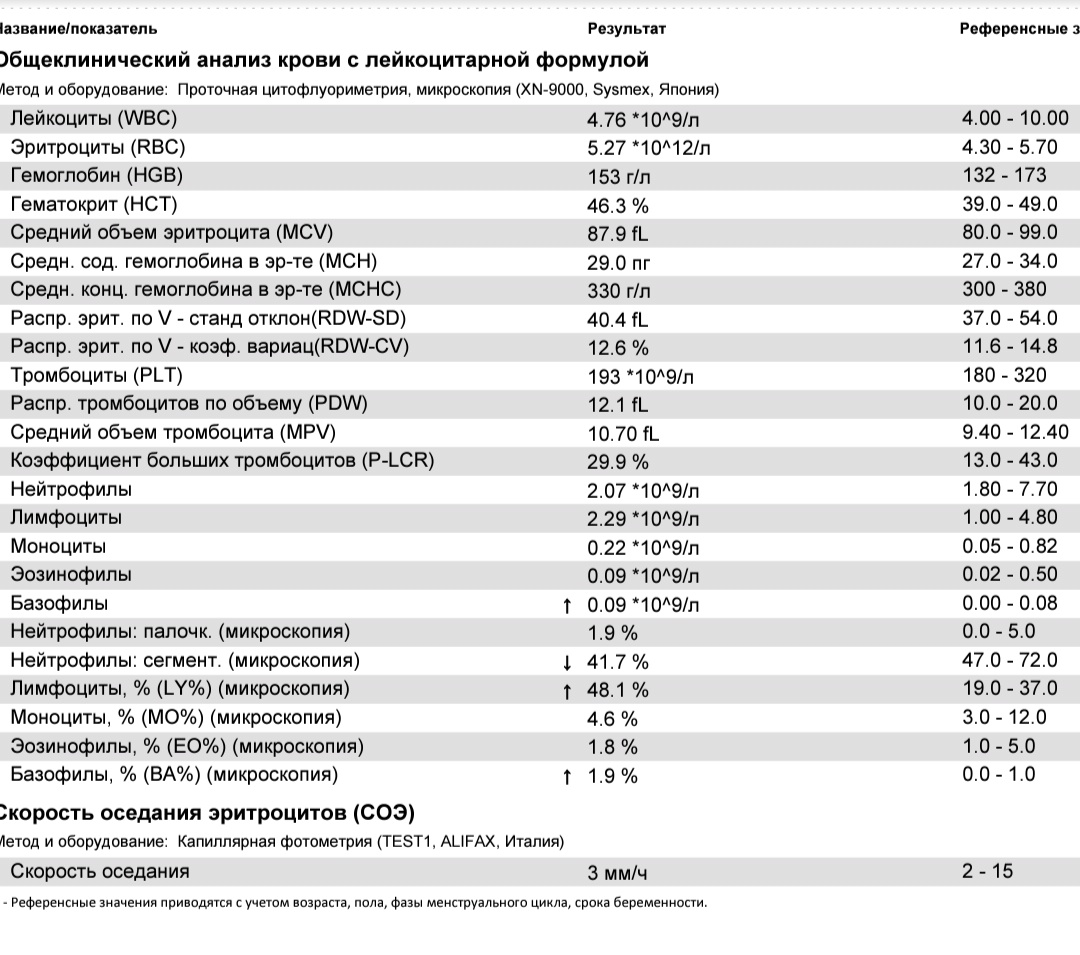
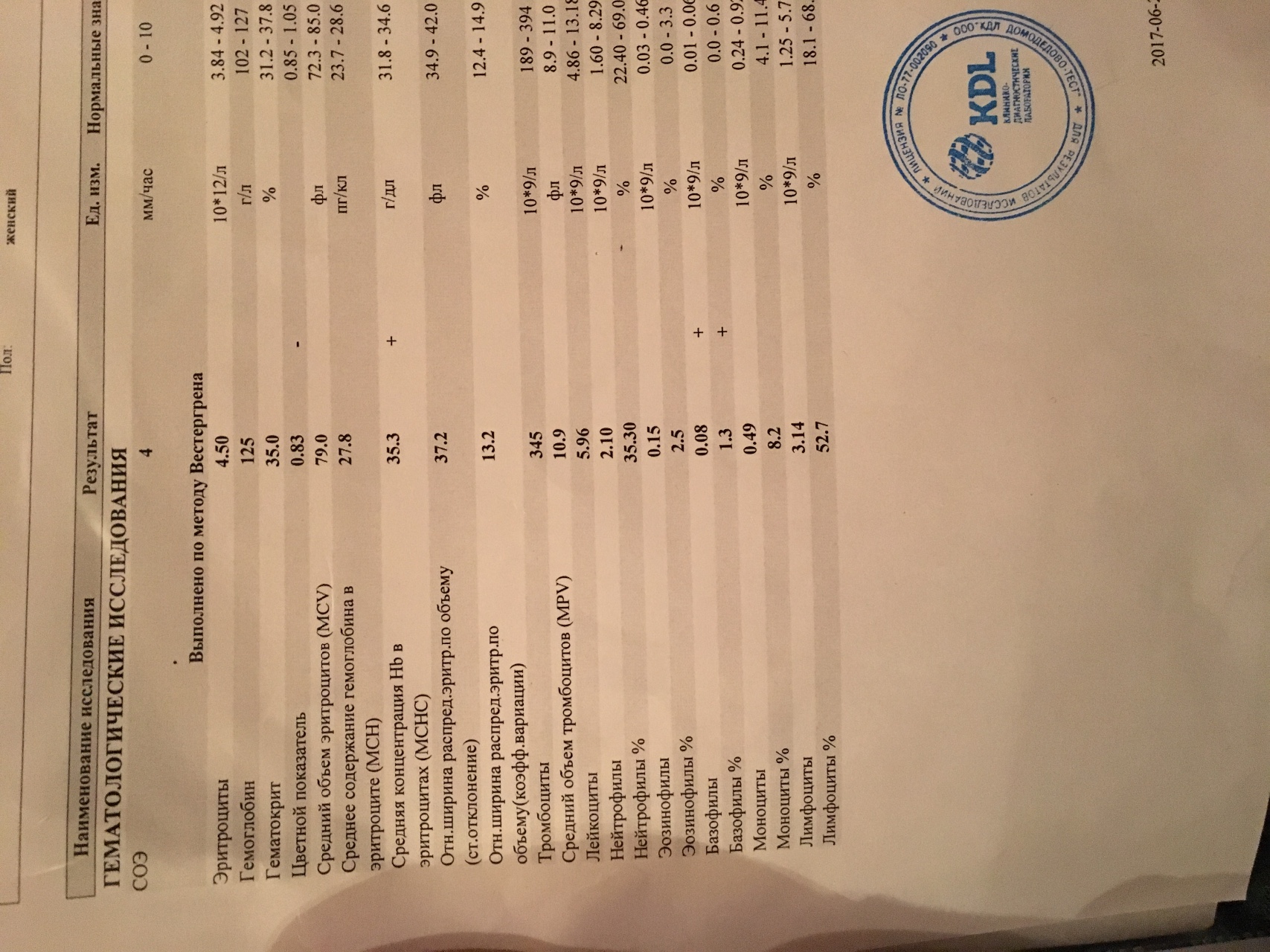
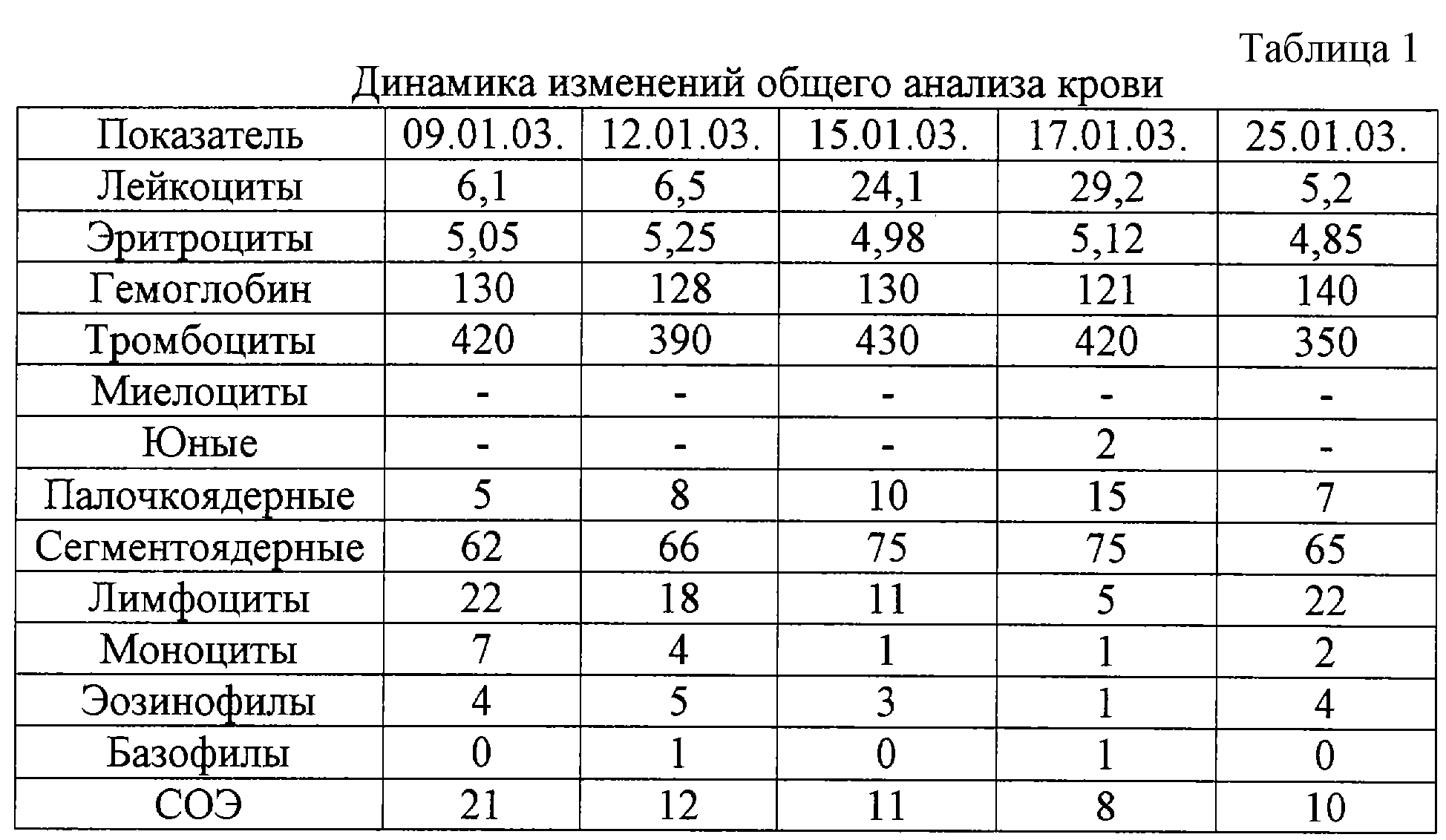
Норма эозинофилов в крови 1-5
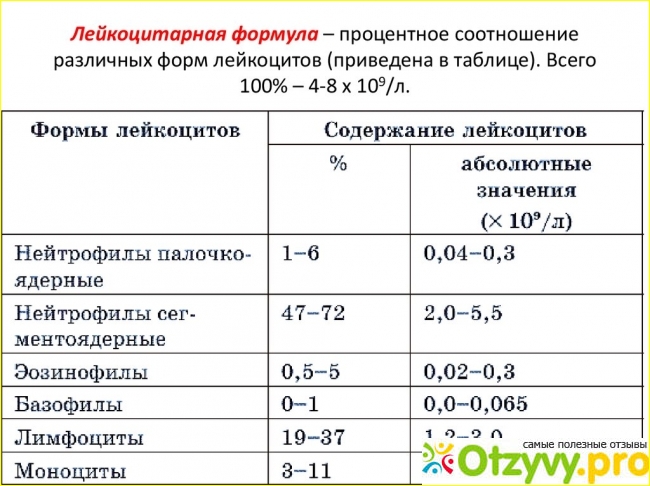
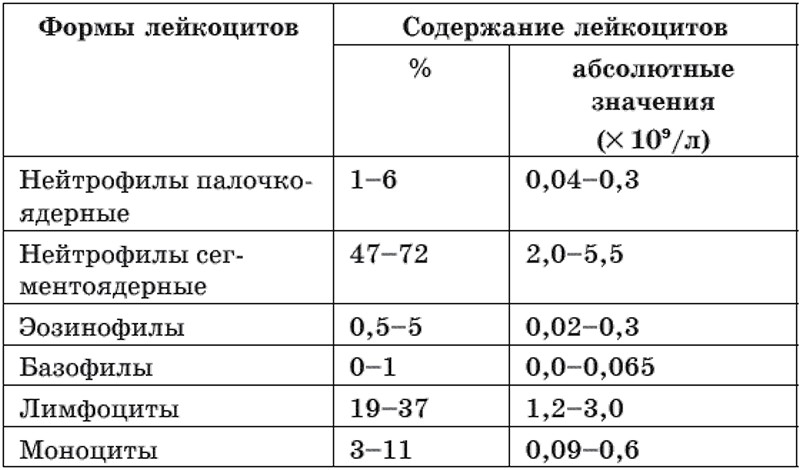
Процент эозинофилов в норме может колебаться от 1 до 5%, от общего уровня лейкоцитов. Эта норма едина для представителей обоих полов. В определении уровня эозинофилов в крови используется лазерная проточная цитометрия.
Возможно также определение эозинофилов не в процентном содержании, а в количественном. При этом рассчитывается общее число эозинофилов в миллилитре крови. Показатель нормы в данном случае варьируется в диапазоне 120-350.
На уровень эозинофилов в крови непосредственное влияние оказывают надпочечники. Если осуществлять забор крови у человека в первую половину ночи, то их содержание будет больше на 30%. В утренние часы этот показатель поднимается на 15%.
Поэтому, чтобы получить максимально достоверный результат, следует придерживаться следующих пунктов:
Осуществлять забор крови в утренние часы и на голодный желудок.
За пару дней до сдачи анализа отказаться от сладкой пищи и от спиртных напитков.
На уровень эозинофилов в крови оказывает влияние менструальный цикл женщины. Во время овуляции их число будет ниже, это продолжается до завершения цикла. Зная это, врачи разработали эозинофильный тест, который позволяет определить пик созревания яйцеклетки. Чем выше в крови уровень прогестерона, тем ниже уровень эозинофилов. Эстроген, напротив, увеличивает этот показатель крови.
Защитник или враг?
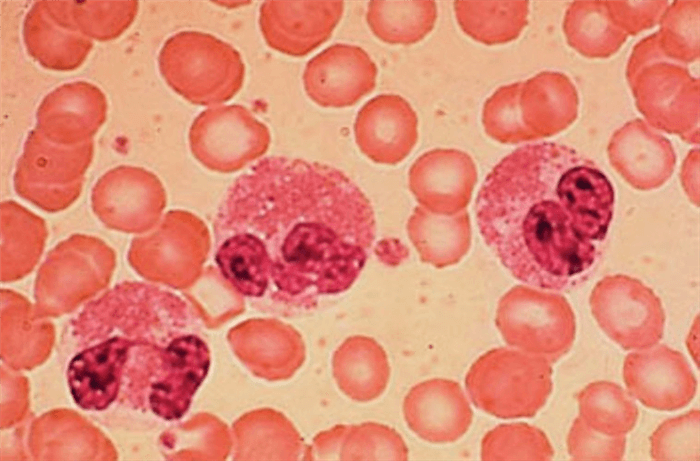
Воплощая в себе функциональные способности тканевых тучных клеток, базофилы на своих поверхностях сосредотачивают участки связывания с высоким сродством к IgE (их называют высоко-афинными рецепторами – FcεR), которые идеально отвечают потребностям иммуноглобулинов этого класса (Е). Эти участки, то есть рецепторы FcεR, в отличие от других Fc-структур, обладают способностью связывать свободно передвигающиеся в кровеносном русле антитела, почему и относятся к высоко-афинным. Коль базофилы от природы наделены преимуществом обладать подобными рецепторами, то свободно плавающие антитела их быстро «чувствуют», «усаживаются» на них и прочно «приклеиваются» (связываются). Кстати, такие же рецепторы имеют и эозинофилы, поэтому они всегда скапливаются в зонах проведения реакций гиперчувствительности немедленного типа, где совместно с базофилами выполняют эффекторную функцию (клетки-эффекторы IgE-опосредованных аллергических реакций).
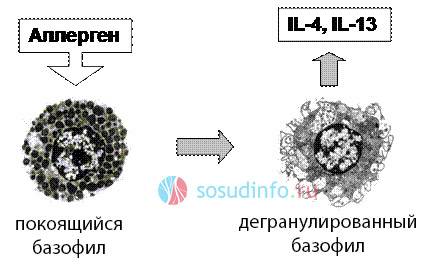
Схематично все это взаимодействие между антителами и рецепторами базофильных гранулоцитов можно представить в следующем виде:
- Антитела, передвигаясь по кровеносному руслу, ищут подходящие рецепторы, которые находятся на мембранах базофильных лейкоцитов. Отыскав нужный объект, антитела прикрепляются к нему, чем получают возможность привлекать аналогичные своей специфичности антигены.
- Антигены, проникнув в организм, попадают к ожидающим их, связанным с базофильными гранулоцитами, антителам.
- Вступая во взаимодействие с антителами, специфические антигены «сшиваются» с ними, в результате чего образуются агрегаты IgE.
- Рецепторы сигнализируют базофилам и тучным клеткам о запуске местной ответной воспалительной реакции. Это заставляет их активизироваться и начать выделение содержимого гранул, то есть, биогенных аминов и прочих медиаторов гиперчувствительности немедленного типа.
- В один миг из гранул базофилов (дегрануляция) выбрасываются гистамин с серотонином и гепарин, вызывающие местное расширение сосудов микроциркуляторного русла в очаге воспаления. Проницаемость стенок капилляров повышается, кровоток на данном участке усиливается, в окружающих тканях накапливается жидкость, из кровотока в место «катастрофы» устремляются циркулирующие там гранулоциты. При дегрануляции сами базофилы не страдают, жизнеспособность их остается сохраненной, просто все устроено так, что гранулы направляются к периферии клетки и через мембранные поры выходят наружу.
Такая стремительная реакция может стать защитницей организма или служить фактором, привлекающим в инфекционный очаг других участников иммунного ответа:
- Нейтрофилов, обладающих всеми свойствами фагоцитирующих клеток;
- Макрофагов и моноцитов, захватывающих и перерабатывающих чужеродные субстанции;
- Лимфоцитов, уничтожающих антигены или отдающих команды вырабатывать антитела;
- Сами антитела.
Но все-таки в первую очередь подобные события (реакции немедленного типа) составляют основу развития анафилаксии, а потом уже воспринимаются в другом качестве.
Для гистамина и серотонина не характерно продолжительное действие, ведь эти вещества не могут существовать долго. Между тем, местный воспалительный очаг не исчезает с прекращением действия серотонина и гистамина, борьба с инфекцией поддерживается за счет других компонентов реакции (цитокинов, вазоактивных метаболитов – лейкотриенов и других веществ, продуцируемых в очаге воспаления).
Как нормализовать уровень базофилов
Большинство случаев базофилии не требует специфической коррекции, и такое состояние проходит, если устранить причину его возникновения. Но если нет видимой причины возникновения данной патологии, то стоит задуматься о дефицитных состояниях. Снижение железа в крови также может вызывать базофилию. В таком случае назначение препаратов железа или соответствующая железосодержащая диета поможет нормализовать уровень базофильных гранулоцитов в крови. Цианокобалламин (витамин В12), позитивно влияя на кроветворение, также способен привести уровень базофилов в норму. Иногда просто достаточно отменить приём препаратов, влияющий на образование базофильных гранулоцитов для нормализации их количества.
Нормальный уровень базофилов у детей
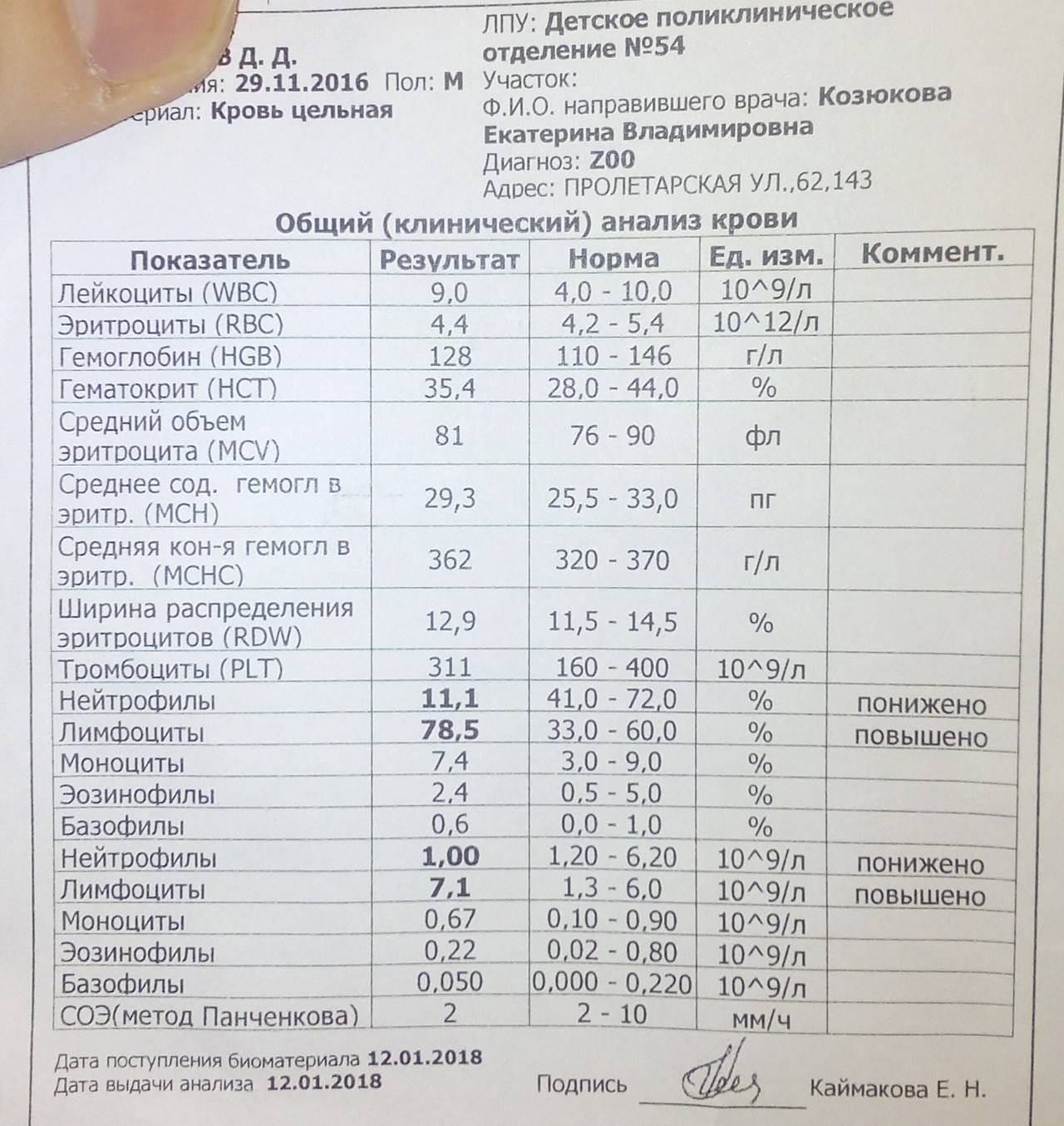
Чтобы удостовериться, что базофилы у ребенка в крови находятся в нужном количестве, следует сравнить показатели с табличными значениями. В результатах анализов обычно указывается как относительное, так и абсолютное число этого подвида лейкоцитов. В чем разница между абсолютным и относительным показателями?
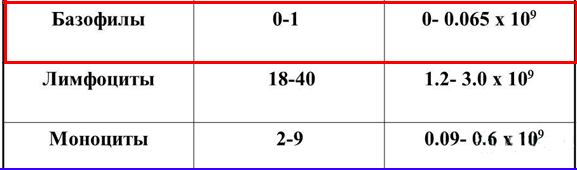
- Первый показывает искомые клетки в образце крови, его норма от 0.01 до 0.09*10⁹г/л.
- Второй – процентное соотношение базофилов к общему числу лейкоцитов. Его значение не должно превышать одного процента.
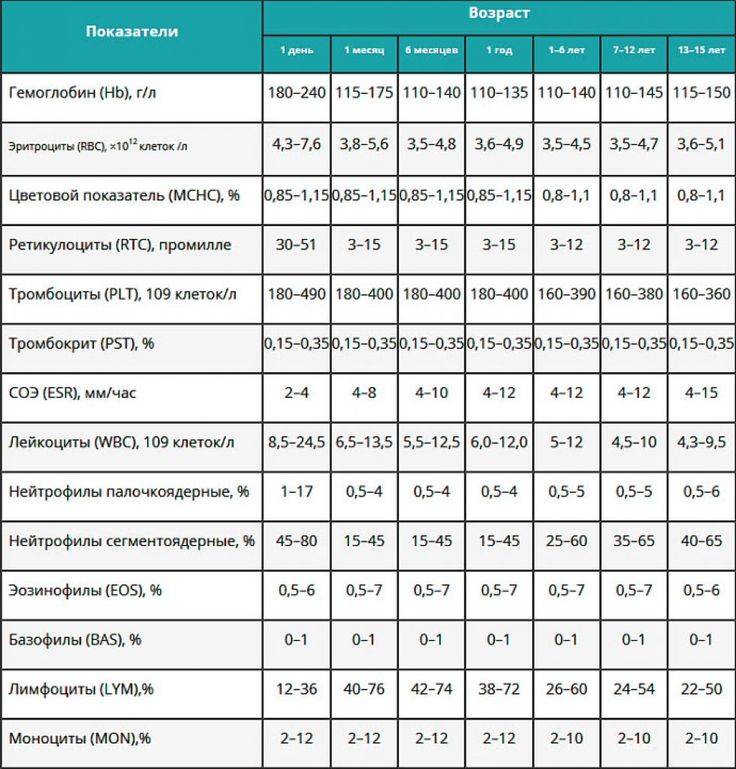
Удельный вес клеток может иметь различные значения, поскольку зависит от возраста пациента. Это значит, что у 4-летнего малыша эта цифра будет не такой, как у грудничка. В таблице мы указали процентное соотношение удельного веса клеток в зависимости от возраста.
Как видно из таблицы, удельный вес клеток-гранул колеблется. Новорожденный демонстрирует 0.75%, затем этот показатель немного снижается и уже на 1-2 году жизни начинает снова расти. Однако в любом возрасте он не должен превышать один процент. Кроме того, исследования показывают, что удельный вес базофилов в крови малыша может меняться в течение дня. Он зависит от:
- эмоционального состояния ребенка (плачет, капризничает или спокоен);
- изменения в рационе – переход грудничка с ГВ на ИВ, введение прикорма;
- повышения температуры;
- самочувствия;
- начала заболевания.

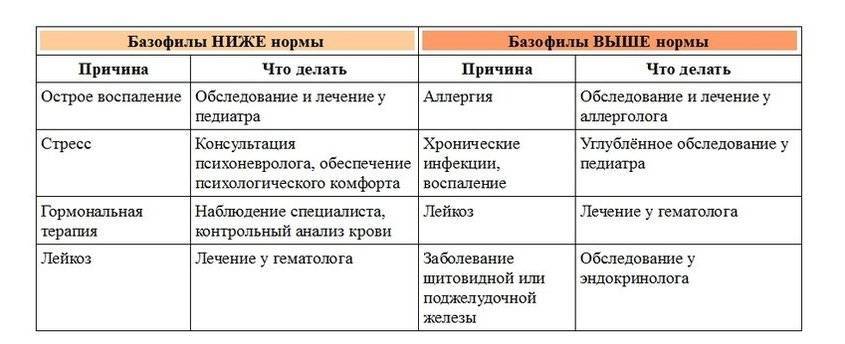
Результаты анализа крови не всегда вписываются в норму. Иногда количество этой разновидности гранулоцитов оказывается повышенным либо пониженным. Что может означать та или иная ситуация и насколько она опасна? Повышенное число гранулоцитов в крови называется базофилией, а пониженное – базопенией. Оба варианта могут свидетельствовать о патологии, но ни один из них не является единственным симптомом какого-либо заболевания.
Рассмотрим подробнее, о чем могут сказать специалисту «высокие базофилы». Для начала отметим, что на увеличение числа этих клеток могут повлиять определенные факторы:
- если пациент принимает какой-либо медикамент;
- малыша укусило насекомое;
- крохе сделали прививку;
- в организме есть какой-то вялотекущий воспалительный процесс.
- вирусные заболевания – к примеру, грипп, краснуха, ветрянка;
- заболевания желудочно-кишечного тракта в острой форме – энтероколит, гастрит;
- вирусный гепатит с пожелтением склер и кожных покровов;
- гематологические проблемы – лейкоз, миелолейкоз, эритремия и др.;
- микседема – форма гипотериоза, которая возникает из-за недостатка гормонов щитовидной железы;
- синусит;
- начало туберкулеза;
- нефрит;
- новообразования в легких;
- анемия.
Содержание базофилов в периферической крови настолько мало, что абсолютный показатель их количества не несет в себе диагностической ценности. Чтобы выявить заболевание, доктор оценивает относительный показатель этих клеток в лейкоцитарной формуле.
Бывает так, что уровень гранулоцитов не дотягивает даже до минимального. Также бывают случаи, когда эти клетки отсутствуют вовсе. Такая ситуация может свидетельствовать о:
- заболеваниях щитовидной железы, которая вырабатывает избыточное количество гормонов – гипертериозе, Базедовой болезни;
- сбоях в работе надпочечников;
- бесконтрольном приеме гормональных препаратов (гидрокортизона, преднизолона);
- обострении воспалительного процесса;
- воспалении легких;
- постоянном стрессе;
- аллергических реакциях в виде отека Квинке, крапивницы.
При этом базопения может быть временным явлением, которое сопровождает некоторые состояния. К ним относятся:
- процесс восстановления после инфекционных заболеваний – скарлатины, гриппа;
- длительная химиотерапия, воздействие излучения, прием других сложных препаратов, имеющих побочные явления.
Специалисты отмечают, что снижение этих гранулоцитов может говорить о серьезных нарушениях в работе костного мозга, эндокринных отклонениях. В связи с этим родители должны со всей серьезностью отнестись к подобным лабораторным исследованиям своего отпрыска. Врач может порекомендовать пройти дополнительное обследование и сдать развернутые анализы, чтобы найти причину отклонений. В то же время на сайте доктора Комаровского указано, что отсутствие базофилов не имеет какого-либо диагностического значения.

Базофилы не в норме
Результаты анализа крови не всегда вписываются в норму. Иногда количество этой разновидности гранулоцитов оказывается повышенным либо пониженным. Что может означать та или иная ситуация и насколько она опасна? Повышенное число гранулоцитов в крови называется базофилией, а пониженное – базопенией. Оба варианта могут свидетельствовать о патологии, но ни один из них не является единственным симптомом какого-либо заболевания.
Повышенный уровень
Рассмотрим подробнее, о чем могут сказать специалисту “высокие базофилы”. Для начала отметим, что на увеличение числа этих клеток могут повлиять определенные факторы:
- если пациент принимает какой-либо медикамент;
- малыша укусило насекомое;
- крохе сделали прививку;
- в организме есть какой-то вялотекущий воспалительный процесс.
- вирусные заболевания – к примеру, грипп, краснуха, ветрянка;
- заболевания желудочно-кишечного тракта в острой форме – энтероколит, гастрит (см. также: симптомы энтероколита у детей);
- вирусный гепатит с пожелтением склер и кожных покровов;
- гематологические проблемы – лейкоз, миелолейкоз, эритремия и др (см. также: основные признаки лейкоза у детей).;
- микседема – форма гипотериоза, которая возникает из-за недостатка гормонов щитовидной железы;
- синусит;
- начало туберкулеза;
- нефрит;
- новообразования в легких;
- анемия.
Пониженный уровень
Содержание базофилов в периферической крови настолько мало, что абсолютный показатель их количества не несет в себе диагностической ценности. Чтобы выявить заболевание, доктор оценивает относительный показатель этих клеток в лейкоцитарной формуле.
Бывает так, что уровень гранулоцитов не дотягивает даже до минимального. Также бывают случаи, когда эти клетки отсутствуют вовсе. Такая ситуация может свидетельствовать о:
- заболеваниях щитовидной железы, которая вырабатывает избыточное количество гормонов – гипертериозе, Базедовой болезни;
- сбоях в работе надпочечников;
- бесконтрольном приеме гормональных препаратов (гидрокортизона, преднизолона);
- обострении воспалительного процесса;
- воспалении легких;
- постоянном стрессе;
- аллергических реакциях в виде отека Квинке, крапивницы.
При этом базопения может быть временным явлением, которое сопровождает некоторые состояния. К ним относятся:
- процесс восстановления после инфекционных заболеваний – скарлатины, гриппа;
- длительная химиотерапия, воздействие излучения, прием других сложных препаратов, имеющих побочные явления.
Специалисты отмечают, что снижение этих гранулоцитов может говорить о серьезных нарушениях в работе костного мозга, эндокринных отклонениях. В связи с этим родители должны со всей серьезностью отнестись к подобным лабораторным исследованиям своего отпрыска. Врач может порекомендовать пройти дополнительное обследование и сдать развернутые анализы, чтобы найти причину отклонений. В то же время на сайте доктора Комаровского указано, что отсутствие базофилов не имеет какого-либо диагностического значения.
Клинические проявления анафилаксии и экстренный случай – шок

Клинически аллергическая (анафилактическая) реакция может проявляться:
- Анафилактическим шоком, который относится к самым тяжелым проявлениям аллергии (потеря сознания, падение артериального давления) и требует немедленной медицинской помощи;
- Приступом удушья у больных-астматиков;
- Непрерывным чиханием и отеком слизистой оболочки носа (ринит);
- Появлением сыпи (крапивница).
Очевидно, что самой быстрой ответной реакцией организма на поступление чужеродного антигена является анафилактический шок. Время наступления – секунды. Многие люди были свидетелями или сами пережили случаи, когда укус насекомого (чаще пчелы) или введение лекарственных препаратов (обычно новокаина в зубном кабинете) вызывали резкое падение давления, что создавало угрозу жизни. Это и есть анафилактический шок, который человеку, пережившему подобный ужас, следует запомнить на всю оставшуюся жизнь, ибо второй случай будет развиваться еще более стремительно. Впрочем, каждый последующий ответ более тяжелый, чем предыдущий – антитела ведь уже есть. И хорошо, если рядом окажется противошоковая аптечка с адреналином и глюкокортикоидами…
2013-2022 sosudinfo.ru
Вывести все публикации с меткой:
Анализы
Перейти в раздел:
Кровь и её заболевания, компоненты, анализы, биохимия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Норма содержания эозинофилов в крови ребенка
По сравнению с другими форменными элементами эозинофилов в крови совсем немного. В лабораторных анализах их чаще всего показывают в процентах. Концентрация телец под воздействием ряда факторов (возраст, пол, состояние здоровья и пр.) может изменяться. У новорожденного и ребенка до 12 лет лейкоцитов содержится больше, чем у взрослого. Повышенное содержание катионного протеина эозинофилов обусловлено длительными воспалительными процессами, несоблюдением правил личной гигиены, заражением гельминтами и аллергическими состояниями.
Также влияние на концентрацию клеток оказывает время суток, выбранное для сбора анализов, вот почему процедуру забор крови проводят утром. Концентрация телец исчисляется путем отношения их количества к общему числу лейкоцитов. Норма эозинофилов у детей по возрасту представлена в таблице:
| Возраст ребенка | Верхняя граница нормы, % | Нижняя граница нормы, % |
| новорожденные | 6 | 1 |
| от 1 до 12 месяцев | 5 | 1 |
| от года до 2 лет | 7 | 1 |
| от 2 до 3 лет | 6 | 1 |
| от 3 до 6 | 5 | 1 |
| от 6 до 12 лет | 5,5 | 1 |

У подростков и взрослых концентрация эозинофилов относительно суммарного количества лейкоцитов в норме составляет 1–5%, что в абсолютных показателях составляет (0,02–0,3)х109 на литр. Подсчет телец проводится на основании лейкоцитарных индексов, поэтому только опытный специалист может определить, являются ли полученные результаты вариантом нормы, или речь идет о развитии патологического процесса.
Известный педиатр О. Е. Комаровский рекомендует родителям не паниковать, если у ребенка высокие эозинофилы и базофилы (рекомендуем прочитать: базофилы в крови у ребенка: причины, по которым уровень их содержания повышен, нормы). В этом случае речь может идти не о развитии той или иной болезни, а склонности к аллергии. Нужно подождать 3–4 месяца, а затем сделать повторный анализ. Если ситуация не поменяется, нужно обследовать малыша на гельминтоз и определить уровень иммуноглобулина Е.
ЧИТАЕМ ТАКЖЕ: иммуноглобулин Е: норма у детей в таблице, причины повышенного или пониженного содержания
На беседе с доктором Е.О. Комаровским
 В случае с базофилией не требуется специальное лечение, такие симптомы спокойно пройдут сами, когда вылечить заболевание, её спровоцировавшее. Однако когда нет видимых факторов образования патологии, то надо подумать в возможном дефицитарном состоянии. Базофилию вызывает снижение в крови уровня железа, или же приём медикаментозных препаратов, которые назначены для повышения содержания гранулоцитов базофила. В таком случае решение ясно: прекратить приём препарата, а для нормализации показателей базофилов ребёнку надо давать витамин В12, кормить продуктами, содержащими железо.
В случае с базофилией не требуется специальное лечение, такие симптомы спокойно пройдут сами, когда вылечить заболевание, её спровоцировавшее. Однако когда нет видимых факторов образования патологии, то надо подумать в возможном дефицитарном состоянии. Базофилию вызывает снижение в крови уровня железа, или же приём медикаментозных препаратов, которые назначены для повышения содержания гранулоцитов базофила. В таком случае решение ясно: прекратить приём препарата, а для нормализации показателей базофилов ребёнку надо давать витамин В12, кормить продуктами, содержащими железо.
Basophils относится к лейкоцитам. Лейкоцитов в составе лейкоцитарной формулы много, и все они выглядят по-разному, поэтому их могут различать лаборанты. Лейкоцит, который поднимается на борьбу с вирусом, существенно отличается от лейкоцитов, идущих в атаку на бактерии. Это позволяет врачам – лаборантам делать вывод, какое заболевание развивается в организме – вирусное или бактериальное. Значит, педиатр сможет быстрее подобрать правильное лечение, эффективнее вылечить ребёнка. Для врача педиатра разная форма лейкоцитов – лучшая помощь в диагностике. Это говорит Комаровский, отвечая на вопросы родителей, чем они могли повысить базофилы у ребёнка.
Зёрна-гранулы, находящиеся внутри базофильных клеток, прекрасно видны под многократным увеличением микроскопа. При отравлении укусами насекомых в кровь проникают токсины, они меняют форму клетки, которые становятся более крупными и бесформенными. Тогда врач лаборант пишет на бланке: «токсогенная зернистость», и педиатр понимает, что у ребёнка отравление, причину которого не сложно выяснить с родителями. Однако на развитие ОРЗ базофилы не реагируют, потому что это не их функциональная задача, заложенная природой
Есть ещё одна особенность: когда в анализах крови не обнаруживается ни одного базофила, то считается, что это не считается критерием диагностической важности
 Базофилы редко встречаются среди других видов лейкоцитов: их общее содержание не превышает 1%, поэтому их функции изучены ещё не окончательно. В медицинской практике отмечен ряд патологий, когда данные базофильных клеток в крови детей бывают несколько повышены. Определить причины повышения содержания базофильных клеток сможет квалифицированный врач педиатр.
Базофилы редко встречаются среди других видов лейкоцитов: их общее содержание не превышает 1%, поэтому их функции изучены ещё не окончательно. В медицинской практике отмечен ряд патологий, когда данные базофильных клеток в крови детей бывают несколько повышены. Определить причины повышения содержания базофильных клеток сможет квалифицированный врач педиатр.
Чтобы поставить точный диагноз, мало изучить одну лейкоцитарную формулу. Обычно надо проводить дополнительные исследования, чтобы выявить, какое заболевание стало фактором увеличения количества базофилов.
Как правило, это бывают серьёзные заболевания и патологии – аллергии, эндокринные нарушения, инфекционные болезни. Поэтому упускать такой момент, как строчка мелким шрифтом внизу бланка анализа, не стоит. Надо внимательно разобраться во всех параметрах клинического анализа крови, чтобы убедиться, что ребёнок действительно здоров.
Детский организм, не обладающий сформированным стойким иммунитетом, сильно подвержен влиянию инфекционных заболеваний.
Для лечения вирусных и бактериальных заражений очень часто требуется проведение анализа крови, результаты которого может правильно интерпретировать только врач. Один из самых частых диагнозов — изменение числа базофилов.
 Базофилы — это самые малочисленные клетки иммунной системы, основной задачей которых является уничтожение чужеродных агентов (микроорганизмов, вирусных и других инородных частиц) в организме. Клетки содержат особые активные вещества, выделяющиеся сразу же после контакта с агентом. Это порождает развитие воспалительного процесса, в ходе которого увеличивается проницаемость прилежащих сосудов, что позволяет проникнуть другим клеткам иммунной системы к очагу воспаления.
Базофилы — это самые малочисленные клетки иммунной системы, основной задачей которых является уничтожение чужеродных агентов (микроорганизмов, вирусных и других инородных частиц) в организме. Клетки содержат особые активные вещества, выделяющиеся сразу же после контакта с агентом. Это порождает развитие воспалительного процесса, в ходе которого увеличивается проницаемость прилежащих сосудов, что позволяет проникнуть другим клеткам иммунной системы к очагу воспаления.
Показатели нормы и отклонения от нее
Количественный показатель клеток обозначается и измеряется клиницистами в процентном соотношении к общей концентрации лейкоцитов. Реже в медицинских бланках общеклинического анализа крови указываются абсолютные величины.
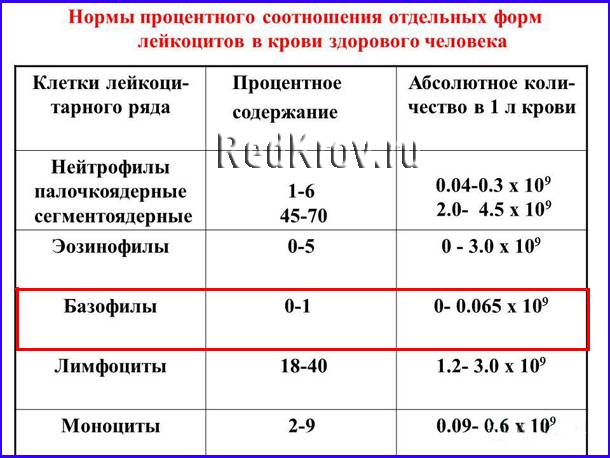
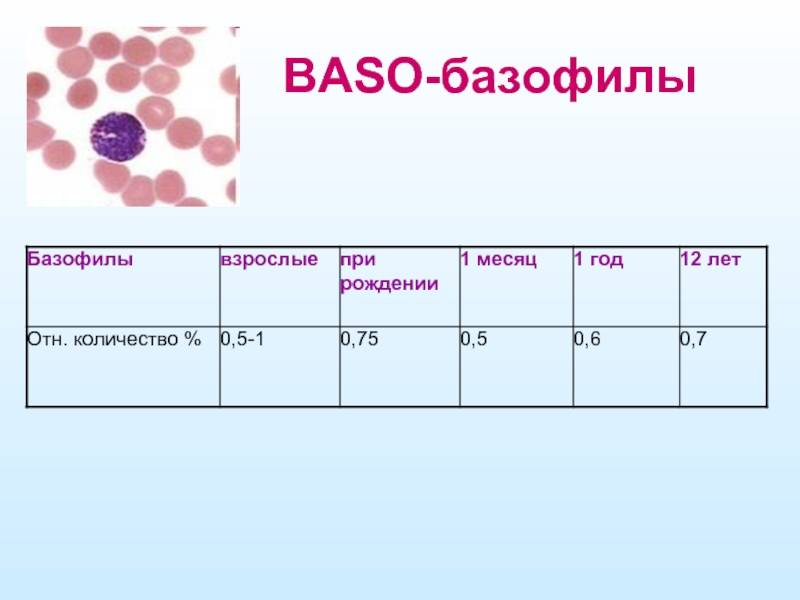
Базофилы норма в бланках ОБК обозначается несколькими пунктами:
- ВА% – это относительное значение такого компонента крови, которое может варьироваться от 0.5 до 1%;
- ВА – это абсолютное содержание базофилов: в таких случаях количество выражается в значениях 0.01-0.065х109 г/л.
Примечательным является то, что норма базофилов в крови может немного отличаться только по возрасту, а половая принадлежность в данном случае не играет роли решающего фактора.
Нормальные показатели отображает следующая таблица:
Возрастная категория | Допустимые значения (х109 г/л) |
Новорожденные | 0-0.4 |
1 месяц-5 лет | 0-0.14 |
С 5 до 18 лет | 0-0.15 |
Старше 18 лет | 0-0.136 |
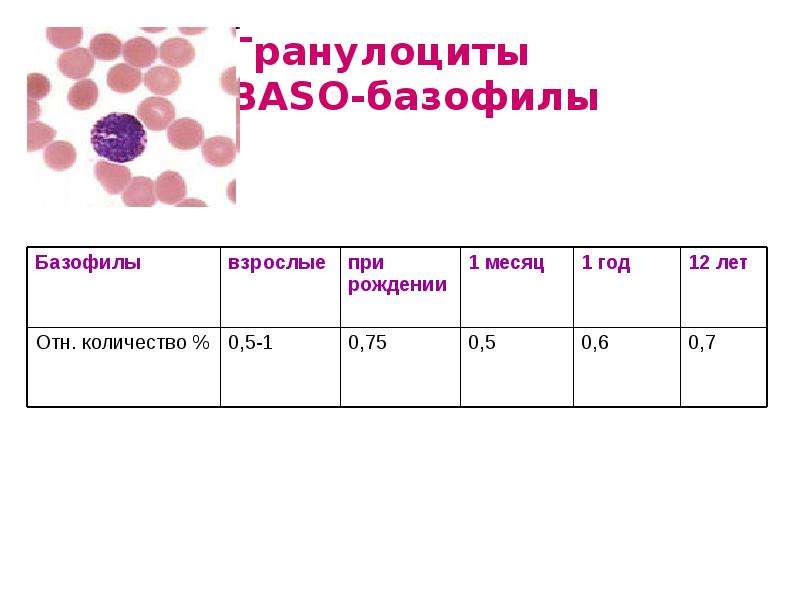
В процентном соотношении норма базофилов у детей и взрослых будет несколько иной:
Возраст | Норма (%) |
Новорожденные | 0.75 |
1 месяц | 0.5 |
До года | 0.6 |
До 12 лет | 0.7 |
До 21 года | 0.6-1 |
Старше 21 года | 0.5-1 |
В случае выявления во время общеклинического исследования повышенных значений, клиницистами диагностируется базофилия, а при пониженных показателях говорят про базопению.
На высокие базофилы в крови могут оказать влияние:
- вирусные инфекционные недуги;
- лимфома Ходжкина;
- анемия гемолитической формы;
- макроглобулинемия Вальденстрема;
- хирургическое иссечение селезенки;
- реакция «трансплантат против хозяина»;
- миелопролиферативные расстройства – сюда можно отнести хронический миелолейкоз, истинную полицитемию и миелофиброз;
- воспалительные недуги, в частности, хроническое течение дерматита, неспецифический язвенный колит, бронхиальная астма и хроническая форма синусита;
- острый лейкоз;
- лимфогранулематоз;
- микседема;
- нерациональное применение антитиреоидных препаратов;
- дисфункция щитовидной железы, а именно – гипотиреоз;
- патологии, которые приводят к повышению уровня эстрогенов.
Когда содержание базофилов в крови понижено, этому могут способствовать:
- длительное влияние стрессовых ситуаций;
- острое течение какой-либо аллергической реакции;
- период вынашивания ребенка;
- длительное применение глюкокортикостероидов;
- протекание болезни Иценко-Кушинга;
- овуляция у женщин;
- химиотерапия;
- гипертиреоз или гиперфункция щитовидной железы.
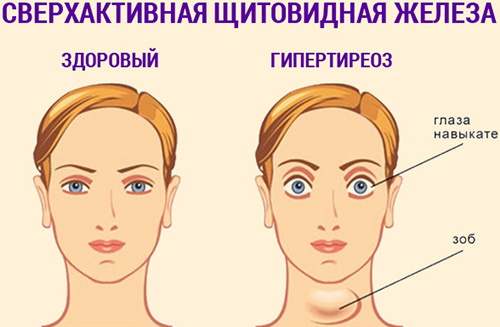 Симптомы гипертиреоза
Симптомы гипертиреоза
Вышеуказанные заболевания и патологические процессы могут спровоцировать базофилию и базопению как у взрослых, так и у детей. Каждая из причин требует немедленного врачебного вмешательства.
Диагностика
Эозинофилия выявляется при подсчете лейкоцитарной формулы клинического анализа крови. Так как спектр патологий, сопровождающихся эозинофилией, довольно широк, при впервые выявленных изменениях в анализах необходимо обратиться к врачу-терапевту. Для подтверждения заболевания, вызвавшего эозинофилию, с учетом клинических и анамнестических данных назначается обследование, которое может включать:
- Анализы крови. Определяется уровень эритроцитов, лейкоцитов, тромбоцитов. Проверяется наличие специфических антител к гельминтам, грибкам, антицитоплазматических антител (ANCA), концентрация некоторых гормонов (кортизола, паратгормона, эстрогенов, андрогенов). Проводится генетическое исследование на первичные иммунодефициты, а также иммунофенотипирование, иммуногистохимический анализ клеток крови для обнаружения специфических опухолевых антигенов (CD-маркеров).
- Аллергодиагностика. Для выявления аллергена выполняются различные аллергопробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные), прямой и непрямой базофильный тесты. Методом ИФА измеряется уровень иммуноглобулина E (IgE).
- Исследование мокроты. Осуществляется микроскопическое исследование мокроты для изучения клеточного состава (количества эозинофилов, наличия кристаллов Шарко-Лейдена, спиралей Куршмана), выявления личинок гельминтов. Проводится бактериологический, микологический посев мокроты с определением чувствительности к антибактериальным и противогрибковым препаратам.
- Рентгенологические исследования. Одним из наиболее информативных методов диагностики легочных эозинофилий считается рентгенография грудной клетки. На снимках обнаруживаются летучие (мигрирующие) эозинофильные инфильтраты в виде участков затемнения. При аллергическом бронхолегочном аспергиллезе могут быть видны бронхоэктазы, фиброз верхних отделов легких.
- Эндоскопия. При подозрении на эозинофильное поражение органов желудочно-кишечного тракта проводятся фиброгастродуоденоскопия и фиброколоноскопия со взятием биопсийного материала. Для морфологической картины, помимо эозинофильной инфильтрации, характерен фиброз собственной пластинки слизистой оболочки.
- Спирометрия. При поражении дыхательной системы выполняется оценка функции внешнего дыхания. Измеряется степень проходимости бронхов мелкого и среднего калибра, растяжимость легочной ткани. Для пациентов с бронхиальной астмой типично уменьшение объема выдыхаемого воздуха (индекс Тиффно) и улучшение дыхательной функции после фармакологической пробы с сальбутамолом. При легочных эозинофилиях наблюдается снижение жизненной емкости легких.
- Гистология. С целью подтверждения синдрома Черджа-Стросса берется биопсия легкого. Отмечаются периваскулярные эозинофильные инфильтраты. Для изучения морфологической картины костного мозга (в случае подозрения на лейкоз) прибегают к стернальной пункции и трепанобиопсии. Обнаруживаются гиперплазия гранулоцитарного ростка кроветворения, гиперклеточность за счет эозинофильных миелобластов.