ВВЕДЕНИЕ
Обнаружение и дифференцирование простейших (отличие патогенных форм от непатогенных) — довольно сложная задача. Большинство одноклеточных организмов в кале обнаруживают в двух формах: вегетативной (стадия трофозоита) — активной, подвижной, жизнедеятельной, легко поддающейся вредным воздействиям (в частности, охлаждению) и потому быстро погибающей после выделения из кишечника, и в виде устойчивых к внешним воздействиям цист (ооцист). В оформленном кале простейшие, как правило, обнаруживают лишь в инцистированном состоянии; для обнаружения вегетативных форм необходимо исследовать кал еще в тёплом состоянии. Это обусловлено тем, что в остывшем кале вегетативные формы простейших быстро гибнут и мертвыми быстро поддаются действию протео-литических ферментов, вследствие чего теряют характерные особенности своей структуры. Кроме того, при остывании уменьшается, а затем исчезает подвижность простейших — важный вспомогательный фактор при их дифференцировании.
В фекалиях можно выявить 20 видов простейших (8 патогенных и условно-патогенных и 12 комменсалов). Простейшие кишечника обитают в тонкой или толстой кишках в стадии трофозоита и/или цисты. Они относятся к одной из 4 групп: амёб, жгутиковых, реснитчатых и кокцидий. Основными и наиболее значимыми простейшими, вызывающими заболевания у человека, являются лямблии, дизентерийная амёба и балантидий.
Что такое цестодозы
Чаще всего ленточные черви обитают в кишечнике окончательного хозяина, но встречаются и в печени, желчных протоках и поджелудочной железе, вызывая заболевания, именуемые цестодозами. Поскольку пищеварительной системы эти паразиты не имеют, питаются они исключительно за счет хозяина, отнимая у него полезные вещества, причем забирают пищу поверхностью всего тела их эпителиальный слой является метаболически активным. А чтобы они могли съесть больше, природа наградила их тело морщинками и трещинками, значительно увеличив площадь его поверхности. Внедрившись в организм человека, ленточные гельминты вызывают следующие заболевания:
- Гименолепидоз весьма распространенный вид цестодозов. Вызывается карликовым цепнем. Чаще встречается в теплых регионах (тропики). Карликовому цепню промежуточный хозяин вообще не нужен он вырастает и выбрасывает личинки, из которых снова появляются взрослые особи, прямо в организме человека. Здесь возможны два варианта: если из-за особенностей расположения первичной особи личинки будут успевать выноситься с калом, то самозаражение происходить не будет. В противном случае будет постоянное самозаражение, и гельминт станет размножаться в геометрической прогрессии.
- Тениаринхоз вызывается бычьим цепнем и чаще всего встречается среди любителей бифштексов с кровью.
- Тениоз вызывается свиным цепнем, который поселяется в кишечнике и приводит к кишечной форме болезни.
- Цистицеркоз разновидность тениоза, вызывается личинками свиного цепня, паразитирующими в тканях, если яйца заносятся в рот грязными руками. Эта форма болезни намного опаснее тениоза. Личинки попадают в кровоток и разносятся по тканям, где и оседают, человек становится промежуточным хозяином. Если личинки доберутся до головного мозга, то могут возникать повышения внутричерепного давления, эпилептические припадки, менингит.
- Эхинококкоз, при котором человек является промежуточным носителем, а окончательным хозяином становится собака.
- Дифиллоботриоз вызывается широким лентецом, попадающим к человеку из сырой рыбы. В организме способен вырастать до 20 м. После его появления возникают расстройства ЖКТ, анемия, дефицит витамина В12, который паразит поглощает в огромных количествах, потеря веса.
Заболевания, которые вызываются половозрелыми гельминтами, часто протекают бессимптомно, но могут возникать неврологические признаки: бессонница, повышение тревожности, головокружения, депрессии. А эхино- и альвеококки могут привести к летальному исходу, поскольку вызывают серьезные нарушения работы внутренних органов.
Чтобы избежать заражения, нужно соблюдать меры профилактики: хорошо мыть фрукты и овощи, подвергать рыбу и мясо достаточной термической обработке, а перед приготовлением мясорыбные продукты не менее чем на сутки помещать в морозилку (яйца паразитов погибают при температуре -4С).
Профилактика гельминтозов у детей
Чтобы глисты у ребенка не появились, соблюдайте меры предосторожности
- При уходе за маленькими детьми, когда ребенок неосознанно все тянет в рот, необходимо исключить моменты контакта малыша с животными, грязными игрушками, немытыми ягодами, фруктами и т. д.
- С раннего детства прививать у ребенка соблюдение правил гигиены, первым пунктом которых является обязательное мытье рук с мылом перед едой.
- Регулярно проводить влажную уборку в жилом помещении с применением моющих средств, а также содержание в чистоте детских игрушек, предметов индивидуального пользования.
- Соблюдать технологии по приготовлению пищи, а ягоды, фрукты и овощи, помимо промывания в воде целесообразно обдавать кипятком.
- При появлении симптомов заболевания у ребенка необходимо безотлагательно показать его врачу.
| Энтеробиоз у детей. Энтеробиоз – самое распространенное паразитарное заболевание среди детей, особенно дошкольного и младшего школьного возраста. |
| Сальмонеллез у детей. Сальмонеллез – инфекционное заболевание, характеризующееся острым началом, температурной реакцией, дисфункцией кишечника, развитием интоксикации. |
Общая картина заболевания
Неврозоподобной шизофренией (ее еще называют псевдоневротической шизофренией) чаще болеют подростки, однако встречается болезнь и в старшем возрасте. Некоторые признаки расстройства могут проявляться еще в детстве.
Вот история жизни одного молодого человека, страдающего этой формой расстройства. В детстве, прослеживалась тенденция к сложности установления дружеских связей. Ему тяжело было общаться со сверстниками, хотя желание наладить контакт оставалось всегда. Вынужденное одиночество вызывало подавленное настроение, ухудшало положение вещей непростая ситуация внутри семьи. Периодически его настигала апатия и депрессия, появлялись мысли о самоубийстве. Но они, как утверждает сам пациент, длились недолго, всего пару дней.
Псевдоневротическую шизофрению причисляют к классу шизотипических расстройств, поскольку в перечне ее симптомов и признаков отсутствуют такие типичные шизофренические проявления, как бред и галлюцинации.
В клинике болезни превалируют невротические симптомы, отчего расстройство и получило название неврозоподобной шизофрении. Но при дальнейшем развитии, когда все сильнее проявляется психопатология, расстройство диагностируется как психоневроз.
Начало неврозоподобной шизофрении очень сложно отличить от картины невроза. Помогают определиться с диагнозом следующие критерии:
- развитию невроза предшествует сильнейшее психоэмоциональное потрясение или длительный хронический стресс. Шизофрения проявляется без видимых на то причин;
- люди, страдающие неврозом, осознают болезненность своего состояния и сами обращаются за помощью. Больные псевдоневротической шизофренией не видят странностей своего поведения. Как правило, тревогу начинают бить родственники;
- невроз, привнося большие неудобства и страдания больному, не откладывает отпечаток на его личностные черты. Неврозоподобная шизофрения, даже со своим щадящим течением, вызывает стойкие изменения личности, с прогрессированием негативной симптоматики;
- невроз подвергается полному и бесповоротному излечению. Данная форма шизофрении хорошо поддается лечению, но избавиться от нее навсегда не удастся. Возможны длительные ремиссии, но следы расстройства и отдельные патохарактерологические черты личности сохраняются. К тому же, расстройство всегда может возвратиться.
Симптомы Аскаридоза у детей:
При заражении аскаридозом инкубация длится от 2 до 3 недель. Ранняя стадия заболевания может проходить в субклиническоф орме при малоинтенсивной инвазии.
У детей от 3 до 9 лет острая форма заболевания, как правило, проходит с высоким субфебрилитетом или лихорадкой, кожными экссудативными высыпаниями. Наиболее часто встречаются легочный синдром в виде сухого или влажного кашля с развитием «летучих» инфильтратов, реже — пневмонических очагов, эозинофилия крови до 20— 40% на фоне лейкоцитоза. Иногда фиксируют такие симптомы как тошнота, боли по всему животу, расстройства стула.
Если в организм ребенка попало большое количество возбудителя, может развиться не только пневмония и плевропневмония, но и гранулематозный гепатит с умеренной желтухой, гепатоспленомегалией, повышением в сыворотке крови щелочной фосфатазы, активности трансаминаз, всех фракций глобулинов, уровня билирубина, сдвигами показателей осадочных проб.
При аскаридозе у детей могут быть поражения сердца с глухостью сердечных тонов, тахикардией. Без вовремя проведенной терапии у детей раннего возраста массивная инвазия может привести к смерти.
Аскаридоз у детей в хронической стадии проявляется периодически возникающими болями в эпигастрии, а также вокруг пупка, в некоторых случаях – в правой подвздошной области. Реже проявляются такие симптомы как повышенное чувство голода, запоры, неустойчивый стул.
У ослабленных детей и у грудничков случаются поносы, причем дефекация происходит всего 2-3 раза в сутки. В стуле обнаруживаются примеси слизи.
Стадии аскаридоза у детей:
- острая
- кишечная
- стадия осложнений.
На острой стадии у ребенка могут проявляться общие аллергические явления или легочный синдром, также возможны либо тяжелые полиорганные поражения, такие как дистрофия миокарда, гепатит, плеврит, пневмония.
Осложнения. При высокой лихорадке, рвоте, нерациональной химиотерапии паразит может попасть в дыхательные пути из глотки, что приводит к удушью.
Гельминты могут заползти в слуховую трубу. Также яйца паразита накапливаются в червеобразном отростке, что приводит к развитию аппендицита. Если в организм попало большое количество возбудителя, и если есть склонность к спазмам в кишечнике, вероятна динамическая непроходимость. В редких случаях причиной непроходимости являются клубки аскарид.
Если аскаридоз протекает без осложнений, то прогноз благоприятный. Но инвазия может осложнять течение острых бактериальных инфекций, что приводит к астении, анемии, задержке развития ребенка.
Симптомы воспаления у детей старше двух лет
Чаще пневмония развивается при наличии простудного заболевания. И резкий температурный скачок в стадии улучшения состояния должен обеспокоить родителей. В этот же период возможно усиление интоксикационных признаков и кашля.
У ребёнка может наблюдаться длительная, до недели, вялость, нарушение сна. Появляется одышка, дыхание учащается. Возможна бледность кожи. Высокая температура, которая держится дольше 4-х суток и не сбивается традиционными средствами, также может сигнализировать о наличие воспалительного процесса в лёгких.
Методы диагностики заболевания у детей
Первичным методом выявления болезни является первичный приём, включающий в себя опрос, выслушивание при помощи стетоскопа, измерение температуры тела, осмотр и пальпация (прощупывание). При наличие определённых симптомов пациент направляется на подтверждение диагноза – рентгенологическое исследование. Снимок укажет точное расположения поражённого очага инфекции. Особенно эта информация важна при повторных заболеваниях пневмонией.
Для выявления типа возбудителя назначается лабораторное исследование слизистых выделений из носа и мокроты. В этих целях используют следующие методы:
- иммуноферментный;
- иммунофлуоресцентный;
- ДНК-полимеразный.
Общий анализ крови показывает количество лейкоцитов, ускорение СОЭ и токсическую зернистость нейтрофилов.
Дифференциальное диагностирование пневмонии
Симптомы пневмонии нередко похожи на признаки других заболеваний:
- бронхит;
- бронхиолит;
- туберкулез, тромбоэмболия легочной артерии (ТЭЛА), опухоли;
- аллергия, орнитоз;
- аллергический пневмонит;
- саркоидоз и коллагеноз.
Бронхиолит характеризуется наличием одышкой экспираторного характера, то есть затруднён выдох, рентген указывает только на усиление лёгочного рисунка, без затемнений. Нередко пневмонию путают с проявлениями туберкулёза. В этом случае помимо внешних признаков назначаются туберкулиновые пробы и микробиологические исследования.
Кроме того, для дифференциации болезни используются следующие методы:
- ультразвуковое исследование (УЗИ) лёгких;
- исследование биологических жидкостей – крови, слизи, мокроты и урины;
- тестовые биохимические пробы;
- состав плевральной жидкости;
- серологические исследования;
- инвазивные методы (с использованием введённых в организм контрастных веществ).
Современная медицина позволяет отличить пневмонию от других схожих заболеваний
Это очень коварная болезнь и только повышенное внимание к ребенку поможет ее вовремя распознать
Народные средства от паразитов

Если читатель желает узнать, как лечат аскариды у детей народными способами, то ниже приведены самые действенные из них. Для борьбы с гельминтами можно использовать такие средства и компоненты:
- Масло кунжутное. Обладает очень мощным глистогонным действием. При этом его желательно смешать с соком лука. Для этого 250 мл кунжутного масла соединяют с 25 мл сока лука. Готовое средство дают ребенку каждые шесть часов по 1-2 чайных ложки.
- Чеснок. А именно чесночная клизма. Ее делают из стакана коровьего молока и двух зубков давленого чеснока. Смесь настаивают 8 часов и после этого используют в теплом виде для клизмы. От такой смеси, попавшей в кишечник, гельминты начинают выходить из него и погибать уже во внешней среде.
Помимо этого чеснок можно смешивать в давленом виде с молоком и давать зараженному аскаридозом ребенку в качестве лечебного питья.
Семечки тыквы. Семена очищают в количестве 50-100 грамм и дают съесть их ребенку. Через 2-3 часа после такого угощения нужно напоить малыша раствором магнезии. Его готовят из половины стакана воды и количества граммов магнезии, соответствующих возрасту малыша (в 1 годик 1 грамм магнезии). Еще через пару часов после такого питья ребенку ставят очистительную клизму.
Морковь. А именно ее свежевыжатый сок. После того как малыш выпьет такой сок через 2-3 часа ему делают клизмование.
Чистотел (сок)
Такой способ можно использовать очень осторожно и только для детей более старшего возраста, поскольку сок растения достаточно токсичен. Для приготовления лечебного средства нужно прокрутить чистотел на мясорубку и отжать из него сок через марлю или бинт. Буквально 2 капли сока разводят в стакане кипяченой охлажденной воды и дают выпить ребенку
Такой сок приводит к спазму мускулатуры червей, в результате чего они начинают покидать кишечник.
Буквально 2 капли сока разводят в стакане кипяченой охлажденной воды и дают выпить ребенку. Такой сок приводит к спазму мускулатуры червей, в результате чего они начинают покидать кишечник.
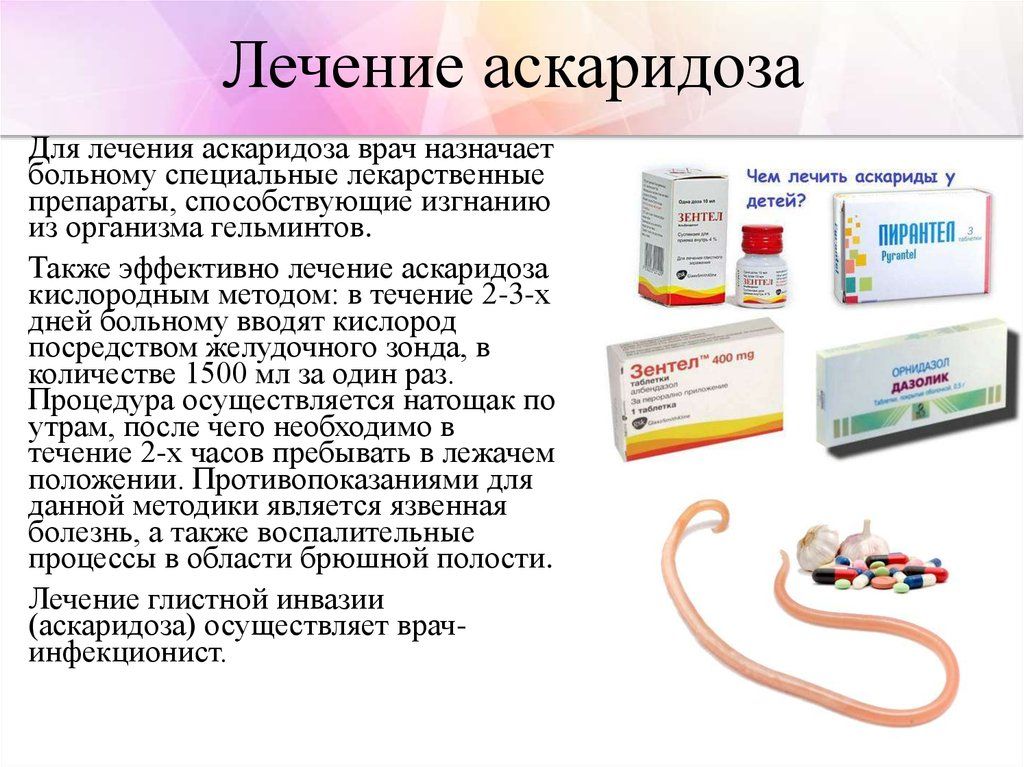
Родителям всегда стоит помнить, что самолечение может оказать и обратный (или неожиданный) эффект. Поэтому если вы не знаете, как вывести аскариды и хотите самостоятельно подобрать таблетки для детей или народные лекарственные средства лечения, то лучше все же заручиться знаниями и поддержкой грамотного специалиста. При правильной тактике удается быстро вылечить ребенка, и аскарида человеческая гибнет уже в первые 2-3 дня. После этого потребуется лишь активная профилактика заражения аскаридами в виде соблюдения правил личной гигиены – мытье рук, фруктов, овощей и кипячение воды перед употреблением.
Как проявляется аллергия?
Симптомы аллергии различаются в зависимости от того, на что развивается аллергия у ребенка. Передающиеся по воздуху аллергены, такие как пыльца, обычно вызывают «сенную лихорадку» (аллергический ринит). У детей с «сенной лихорадкой» могут быть сезонные симптомы с насморком, зудом в носу или глазах и чиханием во время сезона цветения растений. Дети, страдающие аллергией на пылевых клещей, могут иметь круглогодичную «сенную лихорадку» с насморком или заложенным носом, чиханием, часто усиливающимся в постели. Передающиеся по воздуху аллергены также могут способствовать развитию симптомов астмы и экземы.
У детей с пищевой аллергией чаще всего проявляются симптомы аллергии при употреблении пищи, на которую у них развилась гиперреакция иммунной системы. Симптомы пищевой аллергии могут включать кожные высыпания (такие как крапивница), отек лица, губ и глаз, а также боли в животе, рвоту и диарея. У некоторых детей может быть тяжелая реакция с проблемами с дыханием (например, кашель и хрипы) или коллапс. Это называется анафилаксией и может быть опасным для жизни.
Если у ребенка аллергия на пищу, прикосновение к этой пище вряд ли вызовет серьезную аллергическую реакцию. Некоторые кожные высыпания могут появиться на той части кожи, к которой произошло соприкосновение. Нахождение в одной комнате с едой также вряд ли вызовет реакцию. Но приготовление пищи и пары из некоторых продуктов, таких как яйца или рыба, могут вызвать реакцию у некоторых особенно чувствительных людей.
Развитие заболевания
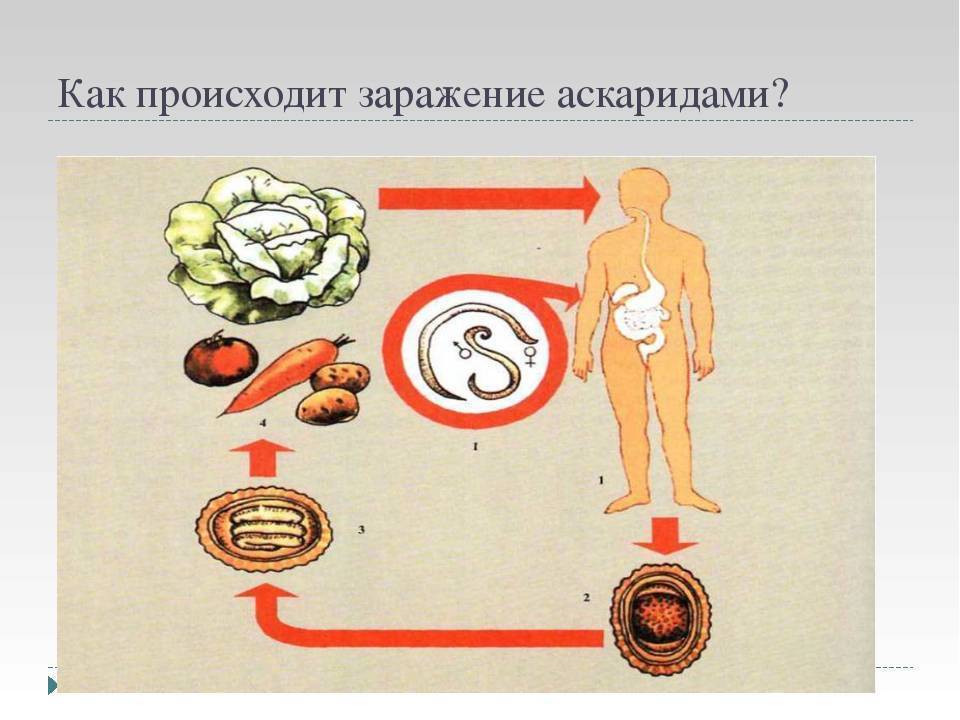
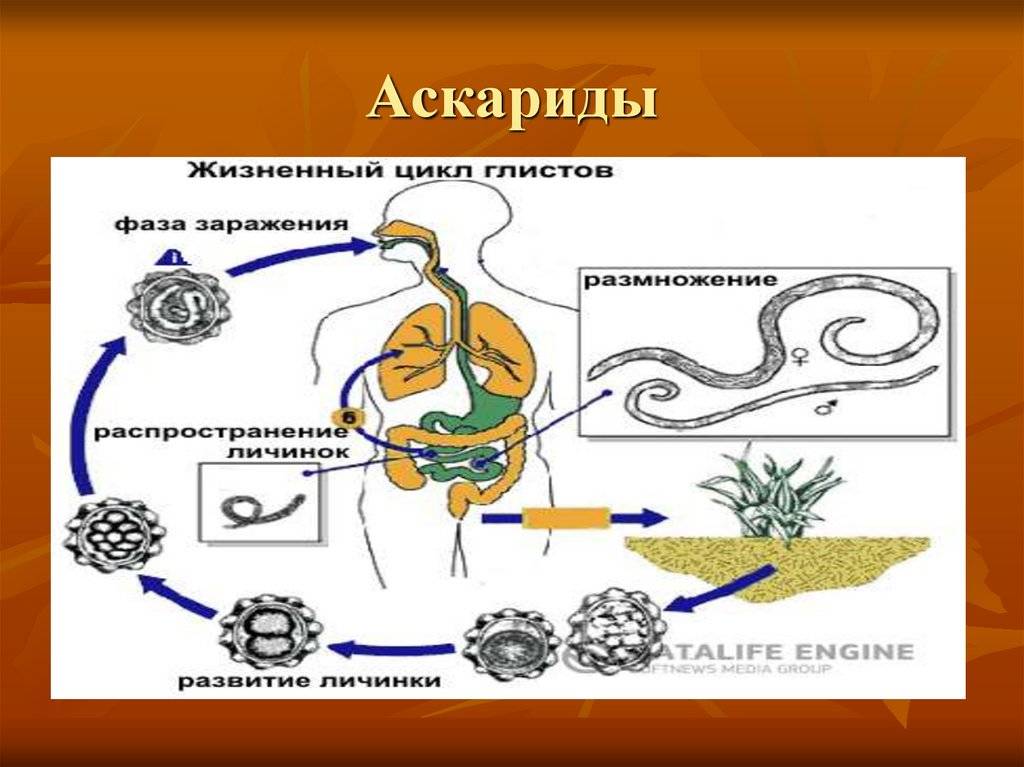
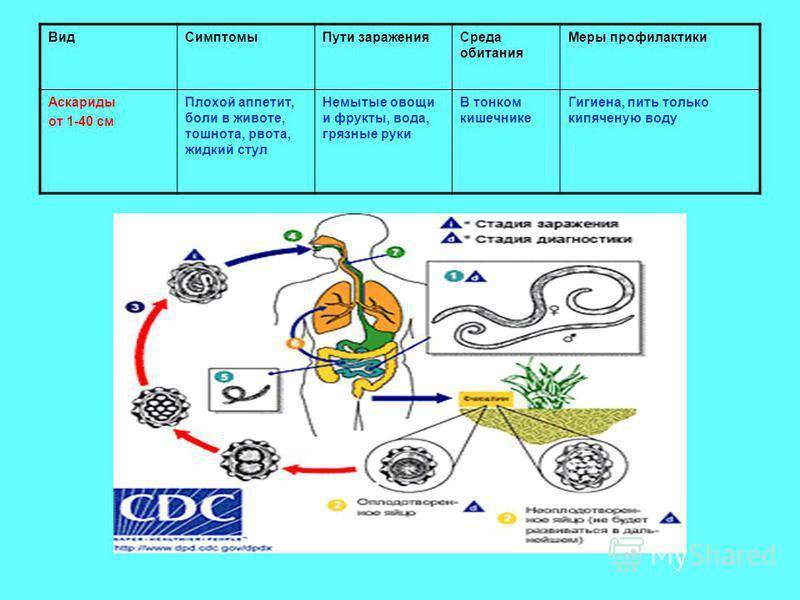
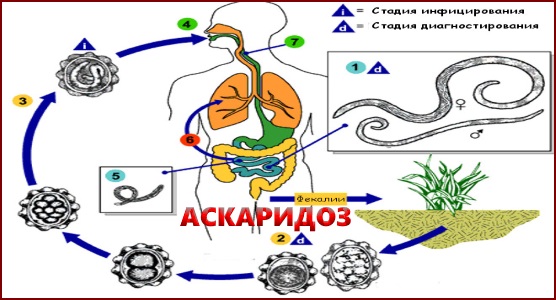
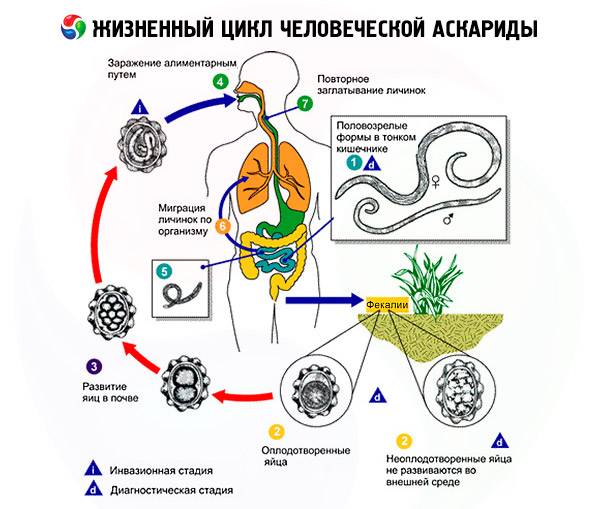
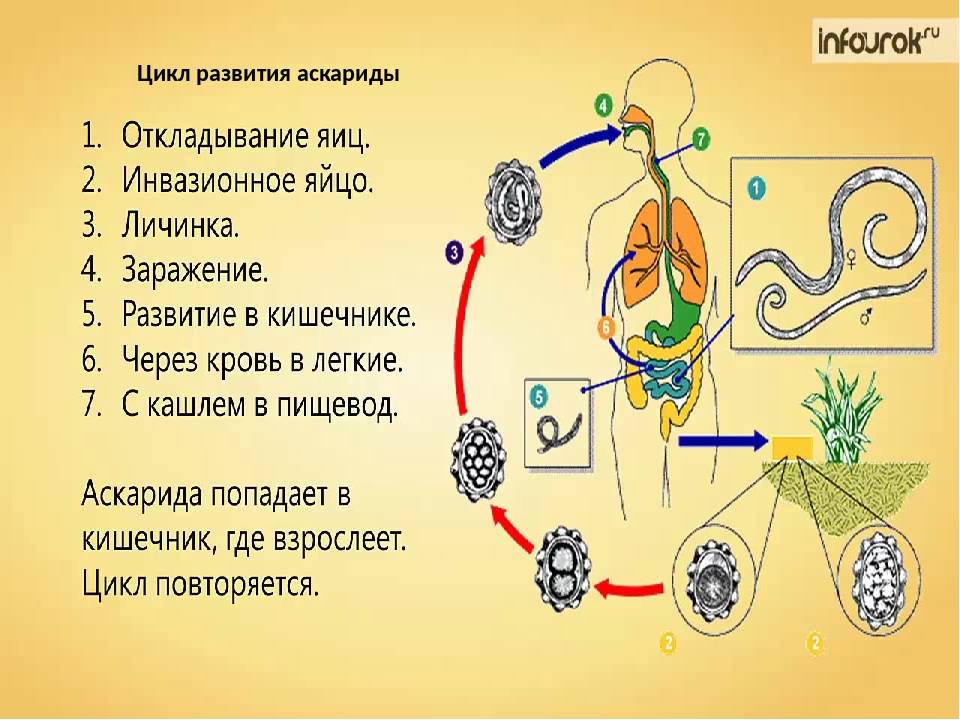
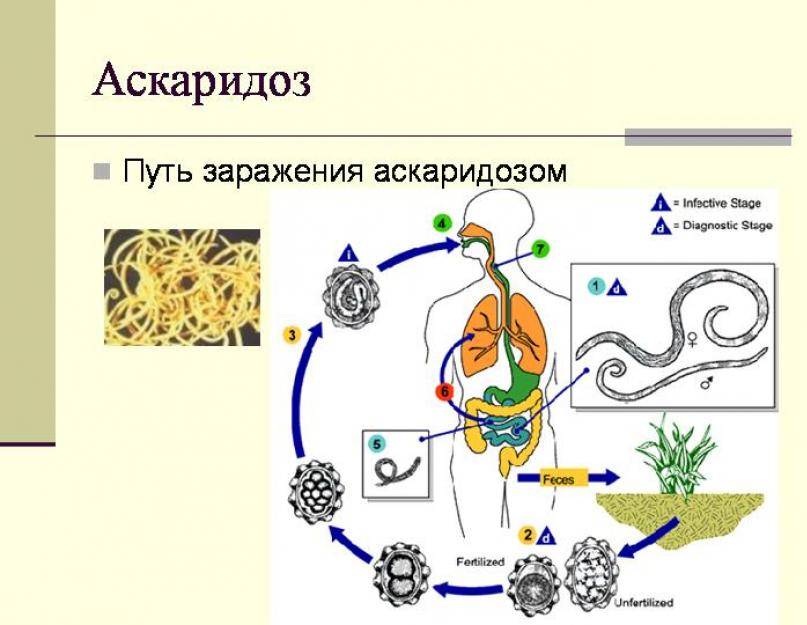
Единственно возможным источником инфекции является человек, в кишечнике которого паразитируют аскариды. Самка аскариды откладывает в сутки до 200 тыс. незрелых яиц, которые с испражнениями больного попадают во внешнюю
среду, где они могут сохраняться в течение многих лет (при благоприятных условиях — более 20 лет!). Яйца аскарид очень устойчивы к внешним воздействиям и остаются жизнеспособными под снегом при температуре до – 30°С. Незрелые яйца не могут вызвать заболевание. И только при определенной температуре и влажности (наиболее оптимальная для созревания личинок температура— 24—30°С ) и только оплодотворенные яйца созревают и превращаются в личинку. После этого личинка, уже обладающая подвижностью, линяет, сбрасывая верхний защитный слой, и приобретает способность вызывать заболевание.
Температура более 38 ° С является смертельной для личинок.
Механизм заражения аскаридозом – фекально-оральный, т. е. заражение происходит при проглатывании зрел яиц. В организм человека они попадают с грязными овощами, ягодами и фруктами, на которых остались частицы почвы. Например, как часто на даче мы срываем слелую клубнику и кладем ее в рот. Нередко источником заражения могут быть грязные руки.
После попадания в просвет кишечника человека личинки внедряется в стенку кишки. Затем они оказывается в кровеносных капиллярах и с током крови начинают мигрировать. Кровь от кишечника оттекает сначала в мезентериальные сосуды, а затем в воротную вену и печень, куда неминуемо попадают и личинки аскариды. По печеночным сосудам они продолжают свое путешествие в нижнюю полую вену и оказываются в правой половине сердца, которое выбрасывает их в
малый круг кровообращения. Оказавшись в густой сети капилляров легких, личинки повторно проделывают движения,
аналогичные тем, что они выполняли в кишечнике, но теперь
в другом направлении: из просвета сосудов — в альвеолы
легких. Личинки попадают сначала в бронхи, а затем в трахею, глотку и ротовую полость. Часть из них оказывается на воздухе и погибает, остальные же вместе со слюной заглатываются и повторно попадают в кишечник, где и превращаются во взрослую особь за 70—75 суток. Этот жизненный цикл наблюдается чаще, однако не является единственным. Вместе с током крови личинки могут задерживаться в печени, поджелудочной железе, сердечной мышце, легочной ткани . Вены головы и шеи не являются для них препятствием, так как в отличие от вен нижней части тела в них нет клапанов. Таким образом, личинки могут оказаться в носовых пазухах, слюнных железах, головном мозге и др.органах.
Считается, что аскариды могут проникать в другие органы и ткани не только на стадии личинки, но также будучи взрослой особью. Она может перемещаться по кишечнику в просвет желудка, пищевод, глотку, а оттуда в носовые пазухи и дыхательные пути. Накапливаясь в различных органах, возбудитель может нарушать естественный отток биологических жидкостей: желчи — при локализации в желчевыводящих путях, панкреатического сока — в поджелудочной железе, слюны — в слюнных железах.. Клубок аскарид в просвете кишечника может препятствовать пассажу кала, вызывая механическую кишечную непроходимость.
В течение заболевания отмечается одна особенность – к аскаридам вырабатывается своеобразный иммунитет, так как при повторном заражении проявления заболевания изменения в органах выражены гораздо меньше.
Продолжительность жизни аскариды – примерно 1 год, после чего она погибает и выделяется вместе с калом.
Аскариды оказывают на организм хозяина двоякое воздействие. Во-первых, продукты его жизнедеятельности являются сильными аллергенами, по-этому при любых проявлениях аллергии никогда нельзя исключать наличие глистной инвазии. Помимо аллергического действия, личинки благодаря своей подвижности прорывают стенки кишечника и капилляров, оказывая механические повреждения.
Какими осложнениями опасна болезнь?
Когда паразит прикрепляется к стенке кишечника, он выделяет вредный секрет, повреждает слизистую оболочку. В последнем случае образуются плохо заживающие язвы, возникают кровоизлияния. Если ткани повреждаются глубоко, появляются воспаленные гранулемы. Они состоят из аномально разросшихся клеток, лимфы и крови. Из-за того, что острицы травмируют кишечник, дети испытывают боли в животе. Нарушается микрофлора, возникает дисбактериоз.
Когда самка выползает наружу, она повреждает мягкие ткани. Перианальная область раздражается секретом глиста – появляются ссадины, трещины, экзематозная сыпь, нейродермит. Если гельминт проникает у девочек в половые органы, возможно развитие эндометрита и других гинекологических заболеваний.
В присутствии остриц снижается кислотность желудка, хуже усваивается пища, усложняется течение кишечных заболеваний. Паразиты снижают иммунитет, из-за них снижается действенность прививок и растет число побочных эффектов от них. Медицине известны случаи, когда острицы протыкали прямую кишку насквозь и выходили в брюшную полость с последующим перитонитом.
Находясь в органах желудочно-кишечного тракта, паразиты вызывают следующие осложнения:
Дифференциальная диагностика
Так как лямблиоз имеет достаточно не специфическую клиническую картину, напоминающую другие заболевания, проведение дифференциальной диагностики необходимо
В первую очередь, важно отличить лямблиоз от кишечных инфекций, потому что желудочно-кишечные изменения схожи
Дифференциальная диагностика:

- сальмонеллёз: характерный стул по типу «болотной тины», болезненность в правовой подвздошной области. Бактериологическое исследование позволяет выделить возбудителя заболевания;
- иерсиниоз: стул с примесью крови, слизи, увеличение лимфоузлов и печени. Также в правильной постановке диагноза помогает лабораторное исследование кала;
- ротавирусная инфекция: обильный, водянистый стул, частая рвота, сочетание данных симптомов за несколько часов может привести к обезвоживанию организма ребёнка. Наряду с вышеперечисленными изменениями, у детей нередко выявляют катаральные явления. Исследование кала выявляет ротавирус;
- амебиаз: болезненный живот в нижних отделах, стул с примесью крови по типу «малинового желе». Микроскопия кала не вызывает сомнений в постановке диагноза;
- острый аппендицит: заболевание развивается внезапно, состояние ребёнка ухудшается. Анализ кала будет без изменений. Консультация хирурга и проведение инструментального обследования ребёнка показано для быстрой и точной установки диагноза;
- шигеллёз: наблюдается характерный стул по типу «ректального плевка» – стул с примесью зелени, слизи, крови. Появляются тенезмы (ложные позывы к дефекации). Боли в животе носят схваткообразный характер. Бактериологическое исследование кала выявляет наличие шигелл.

Как можно выявить заражение у ребенка?
Чтобы у детей обнаружить аскариды, необходимо сдать некоторые анализы. Во-первых, нужно сдать анализ кала на яйца аскарид. Этот метод дает информацию и при бессимптомных формах, однако только в том случае, если самка успела отложить яйца. Если в кишечнике остались лишь самцы, яиц аскарид в кале не обнаружат, а симптомы будут продолжаться.
Обычная рентгеноскопия тоже может помочь в диагностике. В фазу миграции личинок можно выявить перемещение их скопления, если делать рентген грудной клетки раз в несколько дней. Если же провести рентген брюшной полости с контрастным веществом, то можно обнаружить самих аскарид в кишечнике. Наиболее современным и информативным методом является эндоскопия пищеварительного тракта (ФГДС). Этим методом глисты не только обнаруживаются, но и удаляются, особенно если они закупорили просвет какого-либо органа.
Популярный на сегодняшний день метод вегетативно-резонасного сканирования (Вега-тест) применяется только на территории СНГ. В США применение такого теста запрещено. В некоторых случаях требуется консультация инфекциониста, который назначает дополнительные анализы.
Клиническая картина
Симптомы лямблиоза напоминают клинику других заболеваний.
Инкубационный период продолжается от 1 до 3 недель. Чаще заболевание протекает бессимптомно. Но даже если имеются клинические проявления, то трудность диагностики состоит в том, что симптомы лямблиоза неспецифичны. То есть по клиническим проявлениям поставить диагноз невозможно. Заболевание маскируется под другими патологическими состояниями.
Основные группы симптомов лямблиоза
Симптомы можно разделить на несколько групп:

- синдром интоксикации: слабость, вялость, утомляемость, нарушение аппетита, нарушение сна, незначительное повышение температуры, головная боль, недомогание, раздражительность, плаксивость;
- желудочно-кишечный синдром: вздутие живота, метеоризм, тошнота, периодически возникающая диарея, боли в животе, снижение аппетита, рвота, в запущенных ситуациях – увеличение печени;
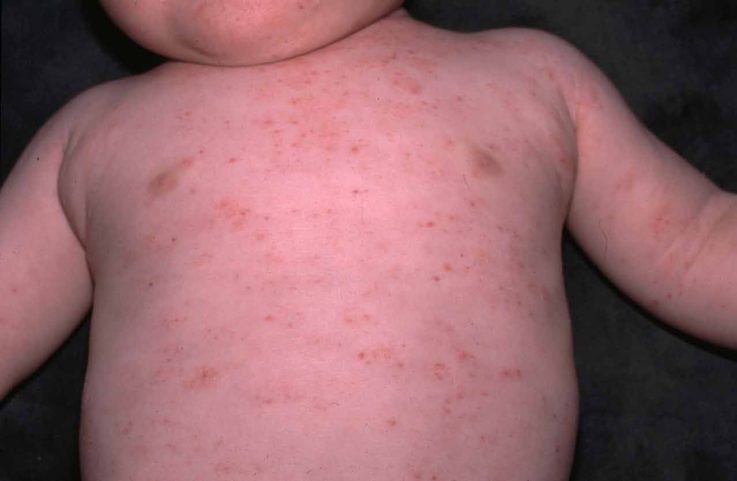
- синдром кожных проявлений: аллергические высыпания, сопровождающиеся зудом. Сухость кожного покрова, покраснение ладошек и стоп. Атопические проявления могут проявляться приступами бронхиальной астмы. В общем анализе крови – повышение числа эозинофилов.
Типичные проявления
При осмотре часто можно наблюдать обложенность языка, вздутие живота, болезненность в точках проекции жёлчного пузыря, иногда увеличение печени, поражение красной каймы губ (заеды, шелушения, трещины губ). Нередко отмечается замедленный рост волос, их истончение, выпадение. Жалобы сохраняются 7 – 10 дней. Существует мнение, что после перенесённого заболевания развивается иммунитет, и повторно заразиться уже невозможно. Но данное убеждение является не совсем верным. Всё-таки лямблиоз может проявиться у ребёнка после пройденного лечения, но риск повторного инфицирования существенно снижается.
Острая форма лямблиоза
Острая форма лямблиоза чаще встречается у детей раннего возраста, описаны случаи заражения 2 – 3 месячных младенцев. Чаще инфицирование грудных детей происходит от родителей, старших братьев или сестёр. У ребёнка появляется незначительное повышение температуры, снижение аппетита, недостаточный набор веса, плаксивость, необоснованные капризы. Частота акта дефекации увеличивается до 10 раз в сутки. Стул также меняется. Он становится водянистым и пенистым, а затем наблюдается большое содержание жира и зловонный запах. Такое состояние часто наводит на мысль присоединения кишечной инфекции. Боль в животе носит схваткообразный характер, доставляя значительный дискомфорт ребёнку. Но данная ситуация также отводит мысли родителей от первоначальной причины, склоняя их к физиологическим коликам. У большинства детей появляется аллергическая мелкоточечная или мелкопятнистая сыпь, иногда сопровождается зудом и исчезает через 3 – 5 суток.
Хроническая форма лямблиоза
Несбалансированное питание, преобладание в диете быстро усваивающихся углеводов и сахаров, снижение защитных сил организма – условия, улучшающие размножение лямблий и способствующие переходу в хроническую форму заболевания. Для такой формы характерны симптомы:
- изменения со стороны желудочно-кишечного тракта: диарея, которая периодически сменяется запорами, постоянные боли в животе, тошнота, рвота. Хроническая форма лямблиоза нередко приводит к синдрому мальабсорбции – патологический процесс, характеризующийся нарушением переваривания, всасывания питательных веществ в тонком кишечнике. Данный синдром включает вышеперечисленные симптомы со стороны желудочно-кишечного тракта, а также анемию, гиповитаминоз, нарушение электролитного обмена, в результате недостаточного усвоения питательных веществ;
- изменения со стороны общего состояния: снижение настроения, раздражительность, похудание, отставание в физическом и нервно-психическом развитии;

изменения со стороны кожного покрова: помимо аллергических высыпаний могет наблюдаться почесуха – кожное заболевание, которое сопровождается сильным зудом и появлением узелков. На коже ребёнка нередко визуализируются расчёсы, а это нарушение целостности кожного покрова является входными воротами для присоединения вторичной бактериальной инфекции.