Причины развития синдрома раздраженного кишечника
Точная причина развития синдрома раздраженного кишечника неизвестна. Считается, что это заболевание связано с рядом факторов, в том числе:
- с изменением моторики желудочно-кишечного тракта;
- аномальными сигналами нервной системы;
- повышенной чувствительностью к боли;
- пищевой непереносимостью.
Ниже перечислены факторы риска, которые, как считается, вызывают СРК:
- Аномальные движения толстой кишки и тонкой кишки (слишком быстрые или медленные или слишком активные).
- Повышенная чувствительность к боли, вызванной полным кишечником или накопившимися газами.
- Чувствительность к пище, возможно, вызванная плохой абсорбцией сахара или кислот в пище.
- Гастроэнтерит (желудочный грипп) – вирусная или бактериальная инфекция желудка или кишечника.
- Психологические нарушения, к которым относятся тревога или депрессия, наблюдаются у многих с СРК, хотя доказательств, что эти состояния служат прямой причиной синдрома не обнаружено.
Дисбаланс репродуктивных гормонов или нейротрансмиттеров.
Генетика считается возможной причиной СРК, но до сих пор эта наследственная связь не доказана.
Особые указания
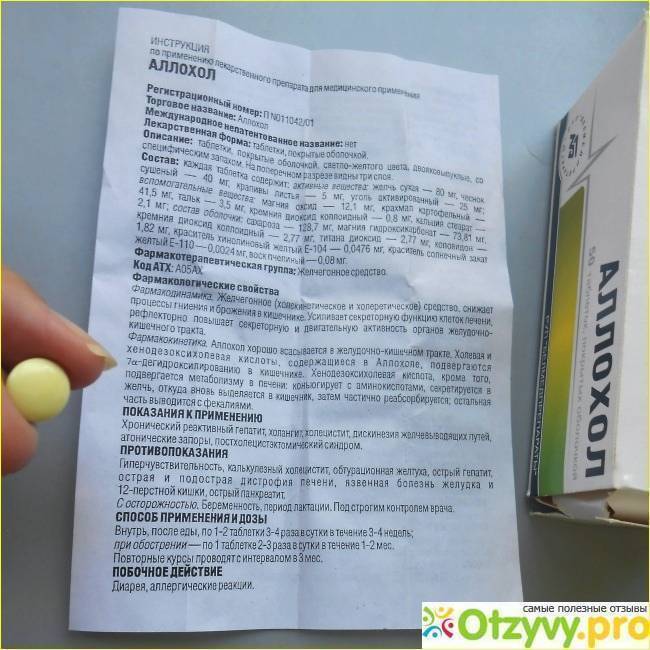
Лекарственное средство запрещено применять в следующих случаях:
- Гиперчувствительность к основным или вспомогательным веществам.
- Гепатит с острым течением.
- Острый и подострый жировой гепатоз.
- Нарушение оттока желчи по внепечёночным желчным путям (подпечёночная желтуха).
- Язва желудка и 12-перстной кишки.
- Воспаление толстого и тонкого кишечника с острым течением.
При самостоятельном увеличении дозировки или длительном применении проявляются следующие признаки: тошнота, жжение за грудиной, зуд на кожных покровах, понос, повышение концентрации трансаминаз (ферменты) в сыворотке крови.
Если вы заметили подобные симптомы, прекратите приём лекарственного средства и проконсультируйтесь с доктором. Врач проведёт симптоматическое лечение, специфический антидот отсутствует.
Препарат не рекомендуется комбинировать с медикаментами, которые содержат гидроксид алюминия, холестирамин и холестипол. Это объясняется тем, что данные вещества снижают абсорбцию действующих компонентов Аллохола и делают его менее эффективным.
При сочетании Аллохола с холеретиками повышается желчегонный эффект. Кроме того, препарат усиливает эффект слабительных средств. Не рекомендуется его сочетать с Варфарином, так как увеличивается длительность кровотечения. Терапевтический курс разрешено повторять дважды или трижды с интервалом в 90 дней.
Пациенты с мальабсорбцией фруктозы или глюкозы-галактозы должны принимать медикамент под присмотром врача. Это объясняется тем, что в состав Аллохола входит сахар. При лактации, беременности препарат принимают после согласования с врачом.
Препараты для лечения синдрома РК с диареей
При диарее, сопровождающей синдром РК, врач может назначить антидиарейные препараты, например:
- Лоперамид (Имодиум) или диоктаэдрический смектит (Смекта).
- Элуксадолин Eluxadoline (торговое наименование Viberzi). Рецептурный препарат для терапии СРК с диареей. В России пока недоступен и не разрешен. Но за рубежом рекомендован во многих странах.
- Рифаксимин (Альфа нормикс). Антибиотик для лечения СРК с диареей и вздутием живота.
- Секвестранты желчных кислот, включая холестирамин (Prevalite – Превалит), Колестипол (Колестид) или Колесевелам (Велхол). Но они могут вызвать вздутие живота.
Образ жизни и питания после удаления желчного пузыря
Среди факторов, приводящих к желчнокаменной болезни и удалению желчного пузыря, важное место занимают неправильное питание и малоподвижный образ жизни. После удаления оба эти аспекта, конечно, требуют контроля со стороны пациента
Питание
Самое главное правило, которое следует соблюдать – это регулярное питание небольшими порциями каждые 2-4 часа (дробное питание).
Следует придерживаться лечебной диеты (Стол №5), которая исключает тяжелые и вредные продукты: жареное, жирное, соленое, копченое. В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
Образ жизни и физическая активность
Заниматься спортом и вести активный образ жизни необходимо для правильной работы пищеварительной системы. Если операция прошла успешно и вы больше не ощущаете боли, тяжести, тошноты и других симптомов, то через 3-6 месяцев можно постепенно увеличивать физические нагрузки.
Можно ли заниматься спортом после удаления желчного пузыря?
Холецистэктомия, как и любая другая операция, требует восстановительного периода, на протяжении которого не следует активно заниматься какими-либо видами спорта. Возвращаться к стандартным спортивным тренировкам можно спустя 6 недель после операции. Однако наименее травмоопасные виды занятий, например ходьба, могут быть рекомендованы лечащим врачом уже в первую неделю послеоперационного периода
Виды спорта, не связанные с поднятием тяжестей и интенсивными нагрузками, обычно сравнительно хорошо переносится людьми, успешно восстановившимися после холецистэктомии. Оптимально – постепенно и осторожно возвращаться к видам спорта, которыми вы занимались до операции
Причины ДЖВП
Выделяют 2 вида дискинезии желчных протоков. В основу классификации положены причины, вызвавшие нарушение выброса желчи.
Причины первичного синдрома:
- Стрессовые факторы – острое или хроническое нервное перенапряжение как на работе, так и в личной жизни. Провоцирует несогласованность в работе сфинктеров желчного пузыря.
- Погрешности в рационе – пренебрежение правилами здорового питания, редкие приёмы пищи. Это приводит к нарушению продукции пищеварительных ферментов, гормонов. Со временем развивается дискинезия.
- Заболевания аллергического характера в хронической форме. Наличие аллергена приводит к раздражению сфинктеров, что провоцирует несогласованность их деятельности.
Причины вторичной дисфункции:
- Заболевания ЖКТ – гастриты, энтериты, язвы, отмирание клеток слизистых оболочек желудка и двенадцатиперстной кишки.
- Хронические воспаления в репродуктивной сфере, кистозные изменения в яичниках, заболевания почек.
- Патологии печени – гепатиты, холангиты, наличие конкрементов в желчном пузыре.
- Сальмонеллез в анамнезе.
- Прочие бактериальные и вирусные заболевания системы ЖКТ.
- Глистные инвазии.
- Врожденные пороки строения желчного пузыря – загибы, перетяжки.
- Эндокринные патологии, климакс у женщин.
Противовоспалительные и обезболивающие
Оптимальный способ убрать неприятные симптомы желчекаменной болезни – применение обезболивающих и противовоспалительных.
Препараты при желчекаменной болезни: ибупрофен, диклофенак, анальгин, парацетамол.
Принимать необходимо после еды, НПВС негативно влияет на слизистую желудку, может способствовать развитию язвы.
Обезболивающее при желчекаменной болезни запрещено принимать при развитии осложнение, особенно при холецистите, так как это мешает врачу поставить точный диагноз. Несвоевременное оказание помощи приведет к тяжелому состоянию пациента.
Противопоказания:
язвы желудка. 12-перстной кишки;
почечная недостаточность;
нарушение свертываемости крови;
заболевания почек.
Необходимо пройти обследование и консультацию у врача-гастроэнтеролога, чтобы исключить другие причины боли в правом подреберье.
Особенности лечения при беременности
На ранних сроках нарушение оттока желчи является основной причиной развития тяжелых форм токсикоза. Это проявляется в виде приступов тошноты, рвоты, отсутствуем аппетита, потерей веса.
В этом случае лучшим решением будет госпитализация женщины в гинекологическое отделение стационара.
Особенностью лечения беременных женщин с диагнозом ДЖВП является то, что многие лекарственные препараты запрещены в гестационном периоде. Основная тактика ведения пациентки заключается в соблюдении принципов рационального питания, еда по аппетиту. Запрещено «есть за двоих» как рекомендуют бабушки.
Допустимое медикаментозное лечения – это прием фитосборов. Например, отвары кукурузных рылец, укропа, мяты. Допускается прием спазмолитиков.
ДЖВП не является показанием к прерыванию беременности, к проведению кесарева сечения. Дисфункция не отражается на протекании естественных родов.
Народные средства от ЖКБ
Медикаментозную терапию можно совмещать или заменить лекарственными растениями, которые можно самостоятельно заготавливать и использовать с пользой для своего здоровья. Полезные компоненты снижают концентрацию холестерина, нормализуют билирубин, убирают спазм, улучшают работу пищеварительного тракта в целом. Препараты при желчекаменной болезни можно приготовить из барбариса, пижмы, бессмертника, кукурузных столбиков с рыльцами, шиповника, чистотела.
Тысячелистник
В своем составе имеет флавоноиды, обладающие спазмолитическим, желчегонным, сосудорасширяющим, диуретическим и противовоспалительным действием.
Необходимо приготовить настойку: 2 столовые ложки залить стаканом водки и дать настояться два дня. Принимать по 20 капель на ночь 1 месяц.
Сироп из тысячелистника и пижмы:
По одному стакану соцветия растений залить двумя литром воды и поставить на медленный огонь. Как только пойдут пузыри, выключить и дать настояться 2 часа. После чего повторить еще 3 раза. Далее настой нужно процедить отмерить полученное количество литров и добавить 3 стакана сахара на каждый литр. Варить сироп 10 минут, не забыв снять пенку. После варки добавить столовую ложку меда, хорошо перемешать и перелить в бутылку. Хранить в холодильнике, употреблять по 1 чайной ложке утром натощак и перед сном в течение трех недель, потом сделать перерыв в 7 дней и повторить курс.
Кукурузные столбики с рыльцами
Собирают растение в период созревания початков кукурузы. Благодаря богатому составу (эфирные масла, витамин К, ситостерол, сапонины) обладает желчегонным и мочегонным действием. Используют при хроническом течении холецистита, желчекаменной болезни, холангита.
Бессмертник песчаный
Стимулирует выделение желчи, тонизируя желчный пузырь. Одновременно снижает тонус мышечного слоя желудка. Пища дольше находится под действием желудочного сока, лучше проходят процессы физико-химической подготовки к дальнейшему перевариванию. Профилактика желчекаменной болезни может быть проведена с использованием отвара бессмертника.
Отвар готовят из расчета 15 гр. на 200 мл кипятка. Назначают по пол стакана перед едой 3-4 раза в день. Преимущество перед препаратами при желчекаменной болезни в отсутствии побочных явлений.
Побочное действие
Ниже представлены неблагоприятные реакции, наблюдавшиеся в клинических исследованиях, разделенные по системам органов с указанием частоты их возникновения в соответствии со следующими градациями, рекомендованными Всемирной организацией здравоохранения: очень часто (≥10 %); часто (≥1 %, <10 %); нечасто (≥0,1 %, <1 %); редко (≥0,01 %, <0,1 %); очень редко, включая отдельные сообщения (<0,01 %); частота неизвестна (по имеющимся данным частоту определить нельзя).
Со стороны нервной системы
Редко: головная боль, вертиго, бессонница.
Частота неизвестна: головокружение.
Со стороны сердечно-сосудистой системы
Редко: ощущение сердцебиения, снижение артериального давления.
Со стороны желудочно-кишечного тракта
Редко: тошнота, запор.
Со стороны иммунной системы
Редко: аллергические реакции (ангионевротический отек, крапивница, сыпь, зуд) (см. раздел «Противопоказания»).
Применение и дозировка
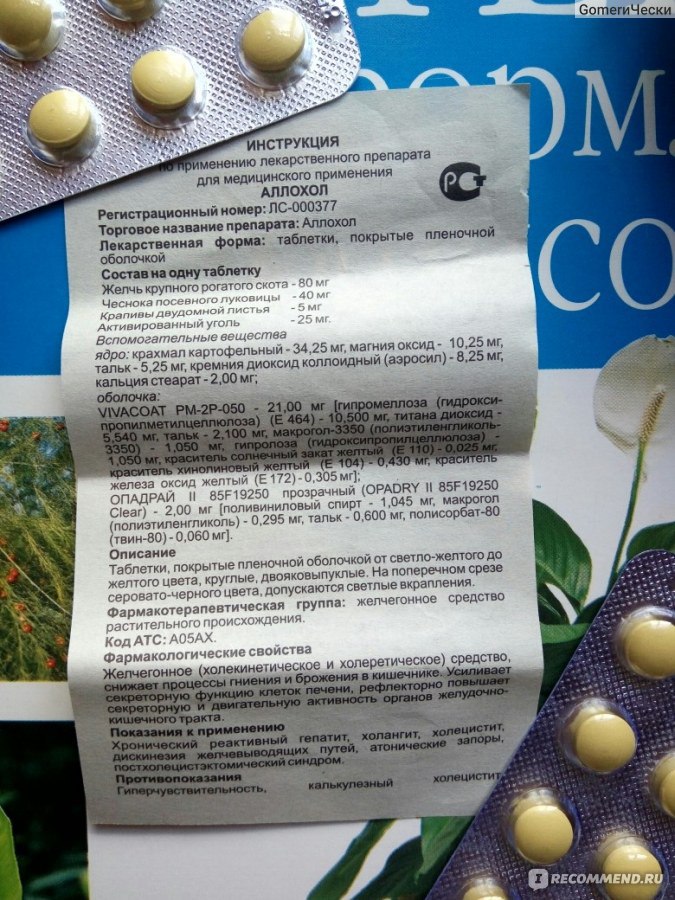
Суточная доза Аллохола при наличии заболеваний с хроническим течением – от 1 до 2 таблеток трижды или четырежды. Терапевтический курс длится около 4 недель.
Порция лекарства при хронических патологиях в период обострения – 1 таблетка дважды или трижды за сутки. Лечение составляет от 30 до 60 дней. После прохождения курса нужно проконсультироваться с доктором. При необходимости он назначит повторный курс через 3 месяца.
Препарат принимают только после приёма пищи. На голодный желудок медикамент запрещено употреблять, это объясняется тем, что лекарственное средство стимулирует выработку желудочного сока. Если желудок окажется пустым, то кислота повредит внутреннюю оболочку, а это грозит образованием язв.
Полезен ли глицин ребенку на самом деле?
Очевидно, что это вещество является важным для полноценной работы организма. И логично думать, что, если давать глицин ребенку, можно добиться положительного влияния на нервную систему в виде снижения ее возбудимости и улучшения памяти и обучения.
Но есть один важный момент: глицин, попадая в желудочно-кишечный тракт, не способен поступать в головной мозг. Почему? В кровеносных сосудах, которые доставляют кровь к мозгу, есть так называемый гематоэнцефалический барьер — «сетка», блокирующая поступление ряда веществ из крови к нейронам.
Это значит, что глицин, принимаемый в виде таблеток, из кишечника всасывается в кровь, которая идет к мозгу. И уже там гематоэнцефалический барьер просто не «пропускает» молекулы глицина: поскольку это важный нейромедиатор, организм самостоятельно регулирует его содержание.
До сих пор ведутся споры на эту тему, однако доказано, что те дозировки глицина, которые содержатся в лекарственных препаратах, зарегистрированных в РФ (100 и 250 мг), не попадают к тканям мозга.
Нет однозначного ответа по поводу приема больших дозировок (1 г и более) — такое содержание глицина на сегодня доступно только в форме БАДов (биологически активные добавки к пище). Но БАДы не являются лекарственными препаратами, а значит, не исследуются на эффективность и безопасность должным образом.
Есть работы о влиянии глицина на функции головного мозга, но в ходе исследований речь шла только о больших дозировках. Например, проводился анализ связи приема 3 г глицина и качества сна
А вот на память и внимание даже высокие дозировки никак не влияют. Однако не все эти исследования высокого качества, соответственно, учитывать их результаты некорректно, в особенности использовать их как аргумент, чтобы давать глицин детям
И, кстати, занимательная арифметика: в одной таблетке глицина — 100 мг действующего вещества (0,1 г). А в яичном белке — 2,8 г, в телятине — 1,6 г, в грецком орехе — 0,8 г и т.д. Список продуктов питания, которые содержат гораздо большее количество этого вещества, нежели таблетки по 100/250 мг, велик. Таким образом, получается, что при здоровом и разнообразном питании глицин поступает ребенку в организм в значительном количестве.
Препараты для лечения синдрома РК с запорами
Лекарственные средства для лечения СРК с запорами – это слабительные средства трех групп: осмотические, стимулирующие моторику, увеличивающие объем и размягчающие каловые массы.
- Осмотические средства. Из осмотических слабительных чаще всего назначается высокомолекулярный полиэтиленгликоль 4000 (макрогол, торговое наименование – Форлакс) и дисахарид лактулоза (Дюфалак, Нормазе). При их приеме замедляется всасывание воды и происходит увеличение объема содержимого кишечника с последующим раздражением рецепторов, что вызывает дефекацию. Привыкания не вызывают, не всасываются и не метаболизируются.
- Стимулирующие моторику средства. Бисакодил (Дульколакс) и пикосульфат натрия (Регулакс) относятся к эффективным средствам, стимулирующим моторику, но более 10 дней не применяются и назначаются, когда другие средства оказались неэффективными.
- Средства, изменяющие консистенцию кала. Семена псиллиума (Metamucil) и подорожника блошного со сливой (Фитомуцил) относятся к группе слабительных, увеличивающих объем кишечного содержимого. Могут помочь снять запор и поддерживать регулярные движения кишечника. Кроме того, они снижают уровень холестерина и нормализуют липидный состав крови, не раздражают кишечник, не вызывают привыкания.
Два лекарственных препарата, специально используемые для лечения СРК, – слабительные лубипростон (Amitiza) и линаклотид (Linzess) – в России недоступны.
Диагностика и лечение
Для выяснения причины боли и высыпаний женщине назначают:
- УЗИ молочных желез, выявляющее мастит, воспалительные процессы и опухоли.
- Бакпосев выделений из железы. Исследование позволяет обнаружить возбудителя, вызвавшего болезнь, и провести тест на чувствительность к антибиотикам.
- Анализы на гормоны – поскольку функция молочной железы связана с эндокринной системой, женщине назначаются анализы на пролактин, гормоны щитовидной железы, надпочечников, половые.
- Кровь на онкомаркеры СА 15–3, СА 27–29 сдается при подозрении на рак Педжета.
При лечении заболеваний применяются:
- Местные препараты, снимающие боль, воспаление и уничтожающие инфекцию.
- Антибактериальные средства, используемые в таблетках и уколах. При их применении в период грудного вскармливания молоко нужно сцеживать. Кормить ребенка можно будет только по окончании антибиотикотерапии.
- Противогрибковые лекарства, назначаемые при молочнице внутрь и наружно.
- Противовоспалительные и гормональные препараты, применяемые для лечения экземы и других кожных патологий.
- Общеукрепляющие и иммуностимулирующие средства, усиливающие естественную защиту организма.
- Удаление папиллом с помощью лазера. Процедура избавляет от наростов, не оставляя следов на груди.
При обнаружении злокачественной опухоли проводится операция с удалением патологического очага или всей молочной железы. При распространенном раке в дальнейшем назначаются химиотерапия, лучевое и гормональное лечение.
Аллохол для лактирующей женщины
Аллохол при грудном вскармливании разрешено принимать только после одобрения доктора и под его контролем. Составляющие препарата проникают в грудное молоко в минимальном количестве, а поэтому потенциальная опасность для ребёнка существует.
Чтобы минимизировать негативное воздействие Аллохола на новорожденного, принимайте таблетку при кормлении или сразу после него. Перед употреблением лекарства не забудьте перекусить.

Некоторые матери предпочитают на момент лечения перевести младенца на искусственное питание. Иногда это вынужденная мера, так как чеснок, который входит в состав медикамента, ухудшает вкус молока, и ребёнок от него отказывается.
Таким образом, Аллохол – это эффективный препарат для лечения болезней печени, жёлчного пузыря и желчных проток. При ГВ нужно получить разрешение доктора на приём медикамента. Лактирующая женщина должна соблюдать рекомендации врача и наблюдать за состоянием новорожденного. При возникновении негативных реакций следует отказаться от его применения.
Подписывайтесь на нашу группу Вконтакте
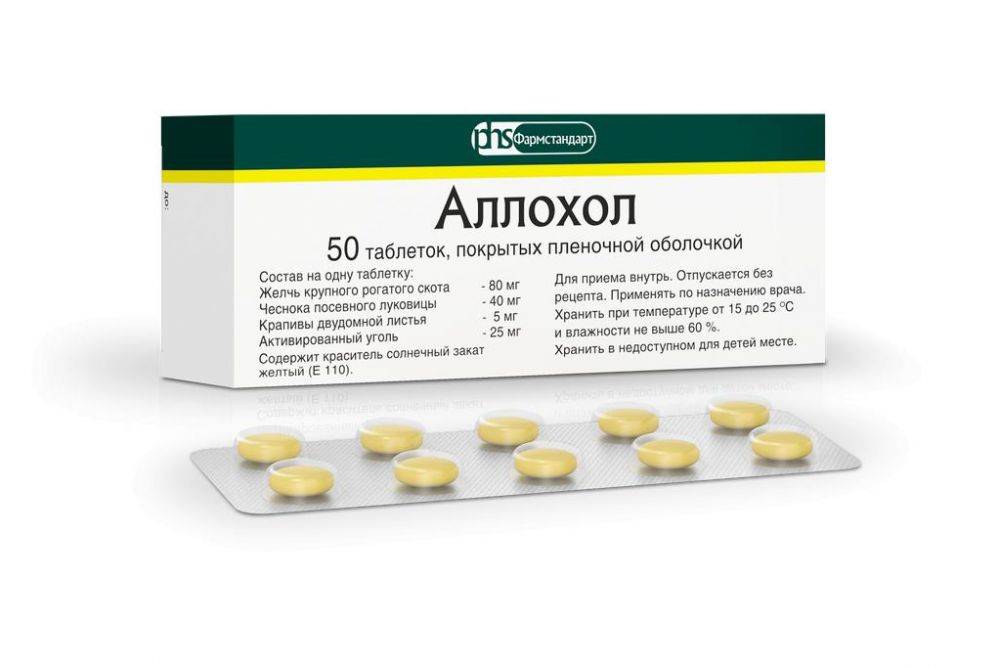
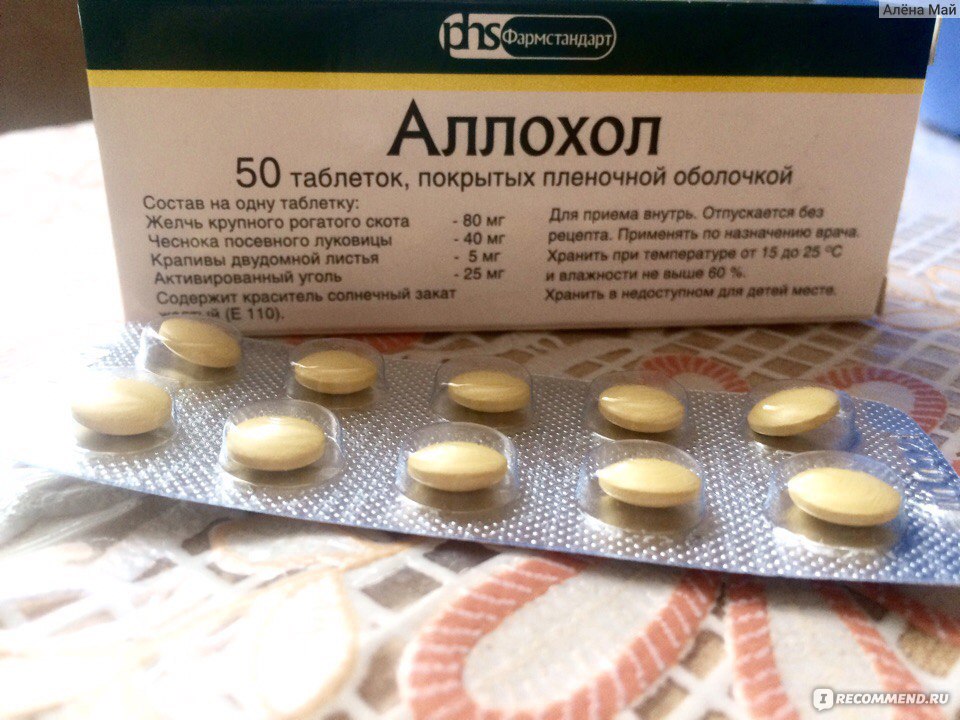
Аллохол: основные сведения
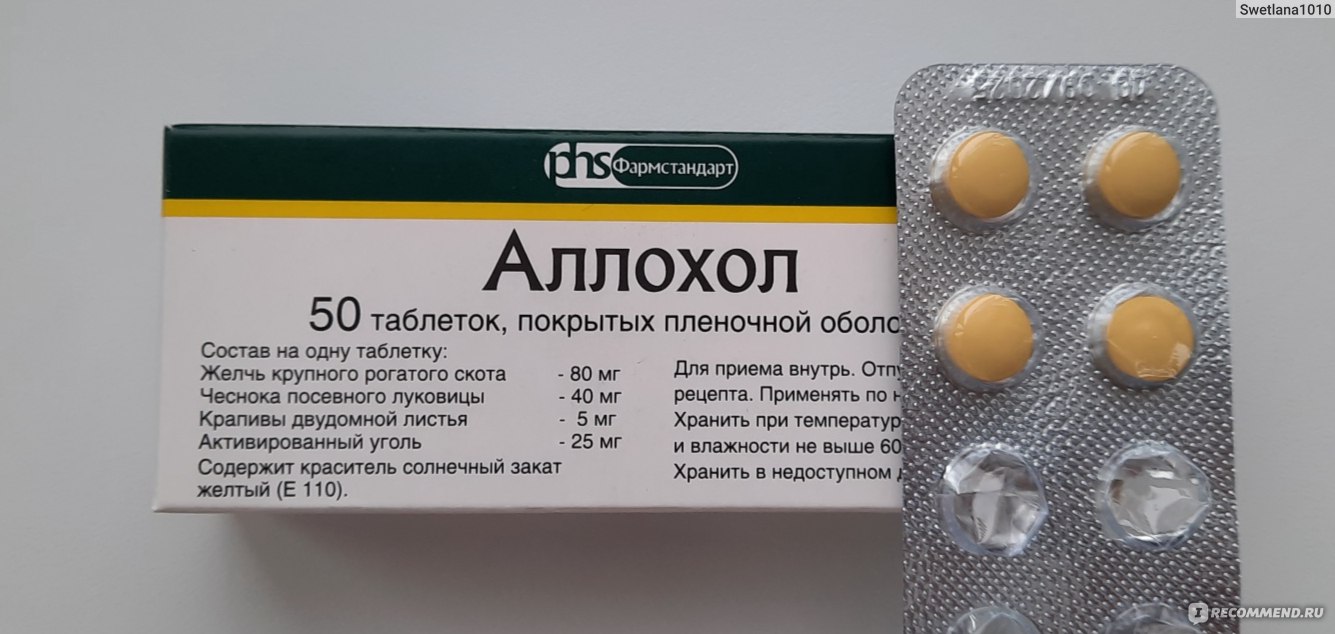
Препарат представлен круглыми таблетками в жёлтой оболочке, которые имеют следующий состав:
- желчь очищенная сухая;
- чеснок сушёный (порошок);
- крапива;
- активированный уголь;
- жжёная магнезия;
- крахмал картофеля;
- тальк;
- пищевая добавка Е551;
- кальций стеариновокислый.
Оболочка содержит сахар, пирогенный диоксид кремния, двуокись титана, воск пчелиный, пищевые красители и т. д.
Лекарство обладает желчегонным и абсорбирующим действием. Средство предотвращает застой желчи, улучшает её отток. После его применения улучшается синтез желчи, она вырабатывается в необходимом объёме. Как следствие, исчезает спазм, боль в животе.
За счёт нормализации желчегонной функции медикамент возобновляет деятельность печени, устраняет воспалительный процесс. Из-за усиленного оттока желчи уменьшается вероятность скопления холестерина в крови, из которого через некоторое время образуются конкременты в желчном пузыре.
Лекарство улучшает секреторную активность поджелудочной железы, желудка и других органов ЖКТ. Как следствие, вырабатывается больший объём энзимов и пищеварительных соков, из-за чего улучшается усвоение пищи. Через 7 дней систематического применения снижается выраженность симптомов при болезнях печени и жёлчного пузыря.
Медикамент назначают в следующих случаях:
- Гепатит в хронической форме.
- Цирроз печени (ранняя стадия).
- Воспаление жёлчных путей.
- Воспалительный процесс в жёлчном пузыре.
- Нарушение моторики желчных путей.
- Желчнокаменное заболевание.
- Функциональное расстройство желчевыделительной системы после удаления желчного пузыря.
- Запор в хронической форме вследствие снижения перистальтики кишечника.

Медикамент принимают только по медицинским показаниям.
Особенности лечения у детей
Согласно медицинской статистике, у 90% детей с диагнозом дискинезия присутствовали эпизоды воспалительных заболеваний системы ЖКТ, глистные инвазии. В более взрослом возрасте развитию этой дисфункции способствует вегетососудистая дистония. У девочек подобное расстройство диагностируют чаще, чем у мальчиков.
Они включают в себя минимизацию фаст-фуда, орешков, снеков, минеральной воды. Кроме этого, показано питание по требованию ребенка, по аппетиту. Не следует жестко придерживаться режимных моментов.
Перекусы разными вкусностями – орешки, конфеты, булочки – под строгим запретом. Лучшим выбором в этом случае являются фрукты.
Лекарственная терапия представлена препаратами для нормализации микрофлоры, спазмолитиками при болях, легкими успокоительными средствами на растительной основе, холеретиками. Дополнительно показаны массажи, электрофорезы со спазмолитиками, курс ЛФК.
Адекватная двигательная активность должна присутствовать на всех этапах лечения. Обязательные прогулки на свежем воздухе и положительные эмоции.
Новые исследования крови, позволяющие диагностировать СРК
Для диагностики синдрома разработано два относительно новых анализа крови. Один тест предназначен для синдрома с диареей, другой – для синдрома как с диареей, так и с запором (смешанный СРК). Для диагностики только СРК с запором тестов пока нет.
Оба анализа крови предназначены для определения антител против CdtB и винкулина. Считается, что эти антитела развиваются у некоторых пациентов после острого приступа гастроэнтерита, вызванного несколькими различными, распространенными типами бактерий. Разрастание этих бактерий в кишечнике провоцирует иммунную атаку на собственные кишечные ткани пациентов (аутоиммунитет) с последующим воспалением и повреждением тканей, вызывающими симптомы СРК.
Если обнаружены антитела, с большой вероятностью присутствует СРК. Тем не менее тесты имеют слабую чувствительность, поэтому, если антитела не обнаружены, у пациента все равно может быть СРК. Оба анализа крови не подвергались строгому тестированию и еще не одобрены FDA.
Кандидоз (молочница)
Грибок кандида может поражать не только половые органы, но и околососковую область. Часто такое состояние возникает во время грудного вскармливания. Возле соска и на нем образуется белый налет, при снятии которого видна воспаленная ткань, иногда покрытая язвочками.
Причины кандидоза:
- Выраженный дисбактериоз всего организма, наступивший из-за приема высоких доз антибиотиков.
- Сниженный иммунитет, при котором организм не сопротивляется инфекциям, в том числе грибковым.
- Инфицирование кандидозом ребёнка у кормящей матери. У детей при разрастании колоний кандида появляются белый налет и язвочки на нёбе, внутренней щечной поверхности и языке. При кормлении грибок переходит к матери и остаётся внутри млечных протоков, образуя инфекционный очаг.
- Долго не заживающие трещины. Очень часто такие поражения кожи возникают при кормлении. Если это состояние не лечить, на тканях может появиться грибок.
Типы дискинезии желчевыводящих путей
Выделяют 3 типа ДЖВП:
- Гипокинетическая (гипомоторная, гипотоническая). В этом случае наблюдается снижение тонуса желчного пузыря, снижение двигательной активности протоков.
- Гиперкинетическая (гипертоническая, гипермоторная). Здесь преобладают спастические явления, повышенная сократимость органа.
- Смешанная. При смешанной форме присутствует и изменение тонуса, и коликообразные боли.
Дисфункция по гипомоторному типу
Характеризуется недостатком желчи для процесса переваривания пищи. Продукция вещества не страдает, но в момент выброса не происходит достаточное сокращение желчного пузыря. Это приводит к тому, что пища не переваривается и не усваивается в полном объеме.
Пациент с дискинезией по гипотоническому типу – это человек в возрасте от 40 лет. Основной причиной дисфункции этого вида патологии считают стрессы, психологические расстройства.
Типичным признаком является тупая распирающая боль, распространяющаяся на спину и правую лопатку. Болевой синдром может длиться несколько дней.
ДЖВП по гипертоническому типу
Чаще развивается у женщин от 30 до 35 лет, подростков и детей. Приступ развивается внезапно в виде колики. При этом давление в желчном пузыре резко возрастает, наблюдается спазм сфинктеров Люткенса или Одди. Болевой синдром длится не более 20 минут. Развивается после приема пищи, по ночам.