Таблица набора веса при беременности по неделям
Нормы набора веса зависят во многом от исходных данных — массы женщины до беременности. Если ее вес соответствовал нормативам, то она может набрать до 14 кг. В том случае, когда присутствовал излишек — до 11 кг. В процентном соотношении прибавку разделяют следующим образом:
- плод — 35%;
- жировая прослойка — 30%;
- жидкости: кровь, межклеточная, околоплодные воды — 20%;
- ткань молочных желез — 5%;
- увеличение матки и появление плаценты — 10%.
После родов, как видно, 65% всего набранного веса уйдет, останется жировая прослойка и увеличенная грудь, которая подготовлена к лактации. Не стоит беспокоиться, а тем более паниковать. После завершения кормления ребенка — это от года до полутора, грудь придет в норму. При нормальном питании и отсутствии переедания уйдут и жировые отложения, локализованные в зонах живота и бедер.
Нормальная масса тела рассчитывается по такой формуле: ИМТ (индекс массы тела) = вес в килограммах делят на рост в квадрате. Полученная цифра означает индекс в трех параметрах:
- низкий — до 18,5;
- нормальный — от 18,5 до 25;
- разные степени ожирения — выше 25.
Общие нормы набора веса представлены в таблице 1.
Таблица 1
Масса тела | ИМТ | Прибавка при беременности в кг |
недостаток массы (низкая масса) | до 18,5 | от 12 до 19 |
норма | 18,5 — 25 | от 10 до 16 |
повышенная | от 25 | не более 10 |
I степень ожирения | выше 30 | не более 8-9 |
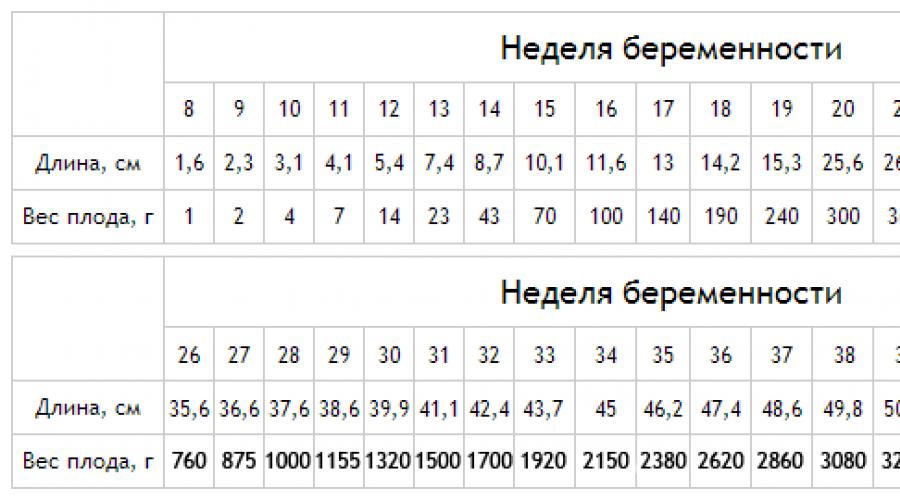
Чтобы отследить, плавно ли набирается вес или рывкообразно, можно свериться с таблицей 2, где набор веса распределен по неделям.
Таблица 2
Неделя | Общая прибавка в кг при исходной массе тела до беременности | ||
низкая | норма | повышенная | |
2 | +0,5 | +0,5 | +0,5 |
4 | +0,9 | +0,7 | +0,5 |
6 | +1,5 | +1 | +0,5 |
8 | +1,7 | +1,2 | +0,7 |
10 | +1,8 | +1,3 | +0,8 |
12 | +2 | +1,5 | +0,9 |
14 | +2,7 | +1,9 | +1 |
16 | +3,2 | +2,3 | +1,4 |
18 | +4,5 | +3,6 | +2,3 |
20 | +5,4 | +4,8 | +2,9 |
22 | +6,8 | +5,7 | +3,4 |
24 | +7,7 | +6,4 | +3,9 |
26 | +8,6 | +7,7 | +5 |
28 | +9,8 | +8,2 | +5,4 |
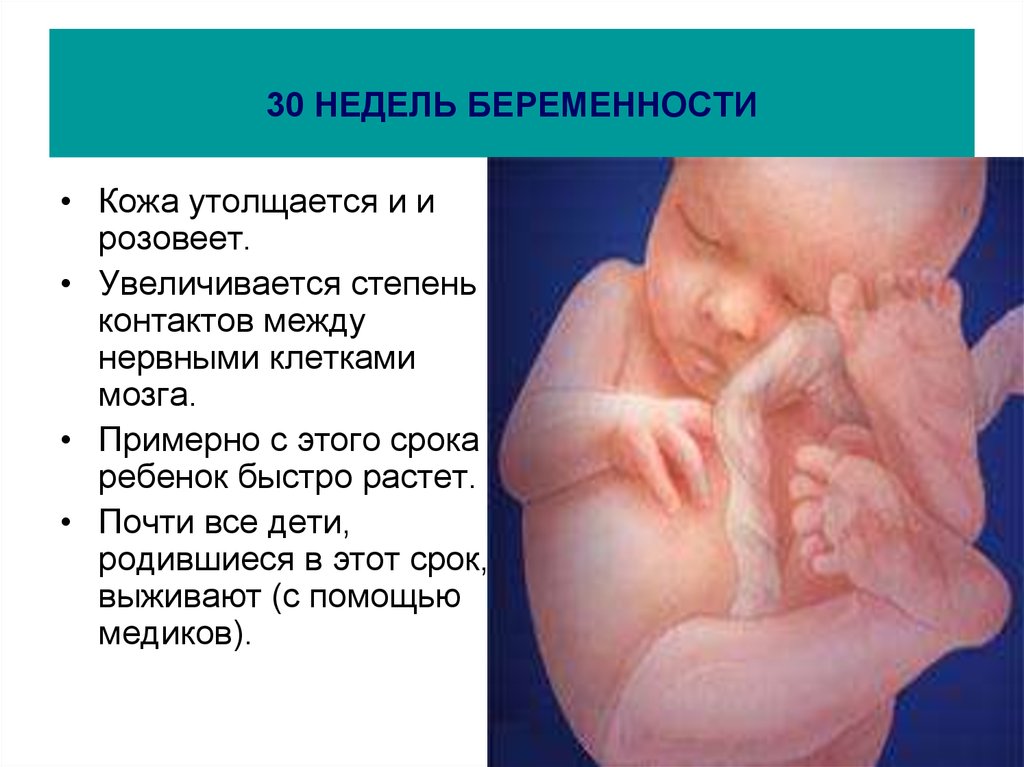
30 | +10,2 | +9 | +6 |
32 | +11 | +10 | +6,3 |
34 | +12,5 | +11 | +7,3 |
36 | +13,5 | +12 | +8 |
38 | +14,5 | +12,5 | +8,5 |
40 | +15 | +13 | +9 |
Консультация акушеров-гинекологов
Мамедова Роксана Зиадиновна
Врач высшей категории, кандидат медицинских наук, стаж 16 лет
Ближайшая дата приема 30.12.2022
Рейтинг врача
10 минут от метро Щелковская или Первомайская
Стоимость консультации
2200 руб.
1760 руб.
* цена при записи онлайн
Телефоны для записи
+7(495)5009390
ОНЛАЙН РАСПИСАНИЕ ПРИЁМА ВРАЧЕЙ
Пт., 30 Дек.
Сб., 31 Дек.
Пн., 02 Ян.
Ср., 04 Ян.
Платная консультация по видеозвонку on-line

Соседская Диана Александровна
Врач высшей категории,кандидат медицинских наук,стаж 24 года.
Ближайшая дата приема 29.12.2022
Рейтинг врача
10 минут от метро Щелковская или Первомайская
Стоимость консультации
2200 руб.
1760 руб.
* цена при записи онлайн
Телефоны для записи
+7(495)5009390
ОНЛАЙН РАСПИСАНИЕ ПРИЁМА ВРАЧЕЙ
Чт., 29 Дек.
Пт., 30 Дек.
Сб., 31 Дек.
Вт., 03 Ян.
Ср., 04 Ян.
Чт., 05 Ян.
Платная консультация по видеозвонку on-line
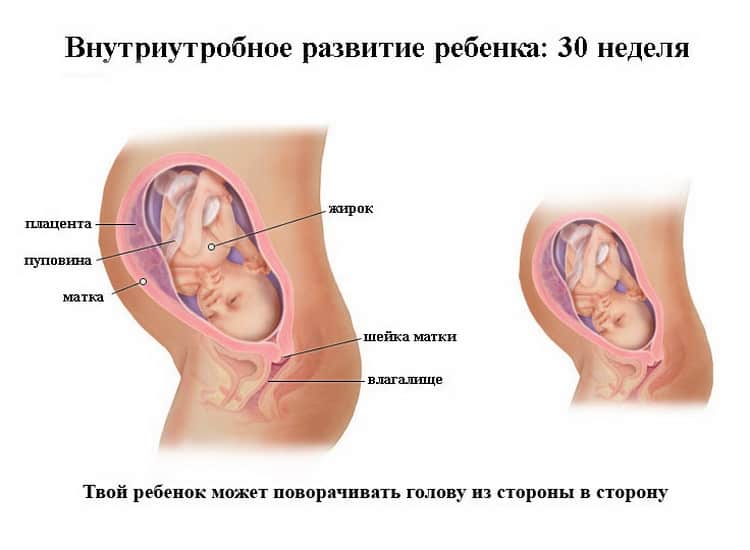
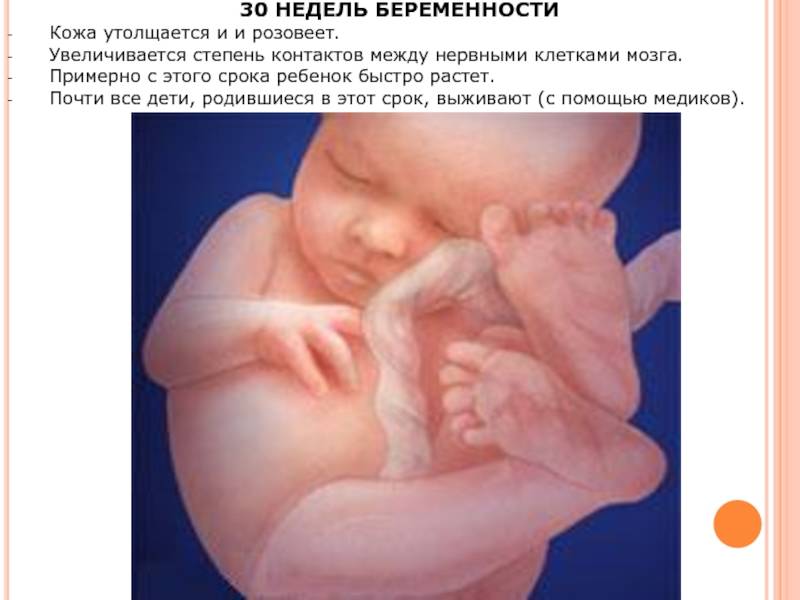
Что показывает УЗИ на 30 неделе беременности?
Обычно беременным назначают плановое УЗИ на сроке 32 недель. Однако если у гинеколога возникают сомнения по поводу состояния здоровья или правильного развития плода, допускается его проведение в 30-недельный и более ранние сроки.
Для чего же делают УЗИ в тридцать недель? Считается, что именно 30-ая неделя лучше всего подходит для определения патологических изменений, а также выявления дисфункций в работе органов и систем малыша. В этом периоде беременности при ультразвуковом обследовании живота будущей мамы врач может все подробно посмотреть и точно определить пол ребенка. Кроме этого, посредством УЗИ:
- определяется наличие или отсутствие нарушений в развитии органов малыша и его двигательной активности;
- контролируется правильность развития многоплодной беременности;
- определяются точные сроки, установление которых необходимо при оформлении декретного отпуска;
- проводится фетометрия крохи;
- определяется наличие угрозы преждевременных родов;
- измеряется длина шейки матки (подробнее в статье: короткая шейка матки в 30 недель беременности);
- выявляется обвитие пуповиной (либо его отсутствие);
- устанавливается вес плода, степень зрелости плаценты и ее функциональность;
- определяется расположение плода (он уже должен лежать головкой вниз).
Любая мамочка желает узнать пол своего малыша. Различные народные способы помогают по форме живота определить, кого ждать – мальчика или девочку, но самым достоверным все-таки является ультразвуковое исследование. Некоторые фото УЗИ, сделанные на высококачественном оборудовании, позволяют увидеть, как выглядит малыш.
Рекомендации для удачного перелета
- Одежда для полета должна быть удобной, свободного кроя и из дышащих материалов. В салоне можно использовать несколько подушек — под шею и еще куда-нибудь, чтобы обеспечить себе максимум удобства.
- Во избежание обезвоживания пейте как можно больше — по 500 мл жидкости в час (сок, негазированную воду) — и откажитесь от диуретиков (кофе, газированных напитков).
- Ремень безопасности пристегивать необходимо. Пропустить его следует под животом.
- Перед полетом снимите обувь. Не стоит сидеть нога на ногу — это затрудняет кровообращение в ногах. По 5–10 минут каждый час напрягайте мышцы голени, через каждые 45–50 минут ходите по салону самолета по 10–15 минут, надевайте в полет компрессионные гольфы с профилактической степенью сдавливания.
- Чтобы была возможность освежиться, возьмите с собой спрей с морской водой для промывания носа и аэрозоль с термальной водой.
- Обязательно иметь при себе обменную карту, а также записку с указанием телефона близкого человека (если вы летите одна или только с детьми).
Беременные женщины могут летать на самолетах при нормальном протекании беременности, хорошем самочувствии и с разрешения врача, которого стоит посетить накануне предстоящего полета. Индивидуальные рекомендации специалиста позволят сделать перелет для вас и малыша максимально безопасным.
Причины
К сожалению, полностью предотвратить развитие гестоза невозможно. Врачи до сих пор не могут выявить какую-то основную причину. На это влияет совокупность индивидуальных факторов: хронические болезни, наследственность, особенности течения беременности.
Выделяют группа риска женщин, которые имеют больше шансов для развития патологии:
- ранний возраст будущей матери до 18 лет или же, наоборот, поздний – 30;
- беременность с помощью ЭКО;
- зачатие при инцесте;
- хронические болезни (сахарный диабет, астма и другие);
- вынашивание нескольких плодов;
- перенёсшие инфекционные болезни при беременности;
- сопутствующие осложнения при гестации.
Пациентки, входящие в эту группу должны тщательнее следить за самочувствием и своевременно сдавать анализы, чтобы выявить патологию вначале и предпринять меры по устранению.
Эти же советы настоятельно рекомендуют выполнять гинекологи и остальным женщинам, даже если они не из группы риска. Сейчас большинство медиков сходится во мнении, что все-таки основная причина развития осложнения – нарушение внутренней работы сосудов, что провоцирует микротромбоз в органах и плаценте.
Что становится причиной набора массы тела
Кто и каким образом прибавляет вес при беременности — индивидуально в каждом случае. Нормы — это показатели, что применимы к среднестатистическим женщинам без особых нарушений здоровья. К основным факторам прибавления массы тела относят следующие:
- Генетика — при склонности к полноте беременная может набрать больше нормы. Худощавые от природы женщины без особых усилий удерживают вес в пределах стандартов.
- От роста зависит распределение кг на теле — чем ниже рост, тем визуально женщина кажется полнее. Поэтому нужно следить за показателями, а не судить по виду.
- Один крупный плод, или двойня-тройня. Если ребенок крупный, то причина может быть в генетике, или липидном обмене беременной. При значительной прибавке нужно искать причину с помощью врача.
- Увеличение веса за счет отеков. Большое количество межклеточной жидкости, слабая работа почек, нарушение солевого баланса — эти причины можно устранить как с помощью диеты, так и в условиях стационара медикаментозными средствами.
- Гормональные изменения, что провоцируют повышение аппетита.
Правильный и постепенный набор веса уменьшает риски создания лишней нагрузки на организм беременной
Важно придерживаться рекомендованных прибавок, так как дефицит или превышения опасны для формирования ребенка
На что может указывать артериальная гипертония
Повышенное давление не всегда бывает самостоятельной проблемой, иногда оно лишь симптом другого заболевания, или состояния, например, гестоза. Гестоз — это осложнение беременности, иногда его ещё называют “поздним токсикозом”. Симптомом гестоза является не только высокое давление, но и отёки, а также повышенный уровень протеина в моче. Гестоз может привести к отказу почек или других жизненно важных органов.
Высокое давление может указать и на фетоплацентарную недостаточность, т.е. препятствовать поступлению кислорода к плоду. “Кислородное голодание” может стать причиной остановки развития и гибели будущего ребёнка. Кроме того, высокое давление может спровоцировать преждевременную отслойку плаценты.
УЗИ плода на 30 неделе
На 30 неделе плод уже довольно большой, и не помещается целиком в экран. Зато крупным планом видны его детали, и можно рассмотреть всё желаемое. Некоторые родители идут на 3D-УЗИ, чтобы рассмотреть всё до мелочей, но и обычное УЗИ расскажет о подросшем малыше много нового.
Фотографии УЗИ на 30 неделе
Когда я, будучи беременной сыном, пришла делать УЗИ для третьего скрининга, я очень расстроилась, поскольку узнала, что обычно фото малыша на память делают на более раннем сроке, а теперь он целиком не поместится в экран. Врач утешила меня, сказав, что вместо этого я могу сделать очень милую фотографию личика ребёнка. И действительно, мы дождались когда ребёнок затихнет и не будет совершать резких движений, и сделали очень чёткое фото с обычного УЗИ-экрана, на котором я могла подробно рассмотреть черты лица своего сына.
УЗИ на 30 неделе беременности
За весь период беременности беременной проводят три ультразвуковых исследования. Первые два должны были быть сделаны в свой срок, а третье УЗИ проводится с 30 по 34 неделю беременности. В этот раз женщина уже не сможет увидеть своего кроху в полный рост, поскольку он вырос, зато будут видны его внутренние органы.
На данном обследовании узист определит все необходимые размеры плода и поставит по ним срок беременности. Также оценивается зрелость плаценты, количество вод и состояние других органов малого таза беременной. При необходимости УЗИ проводят с доплером, чтобы оценить кровоток плода и исключить возможные проблемы.
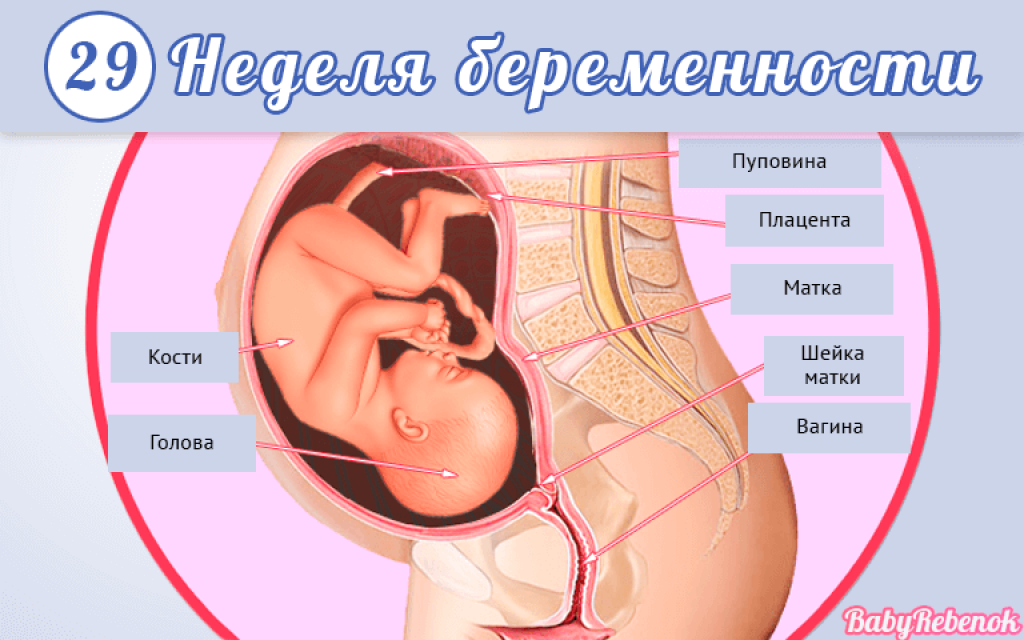
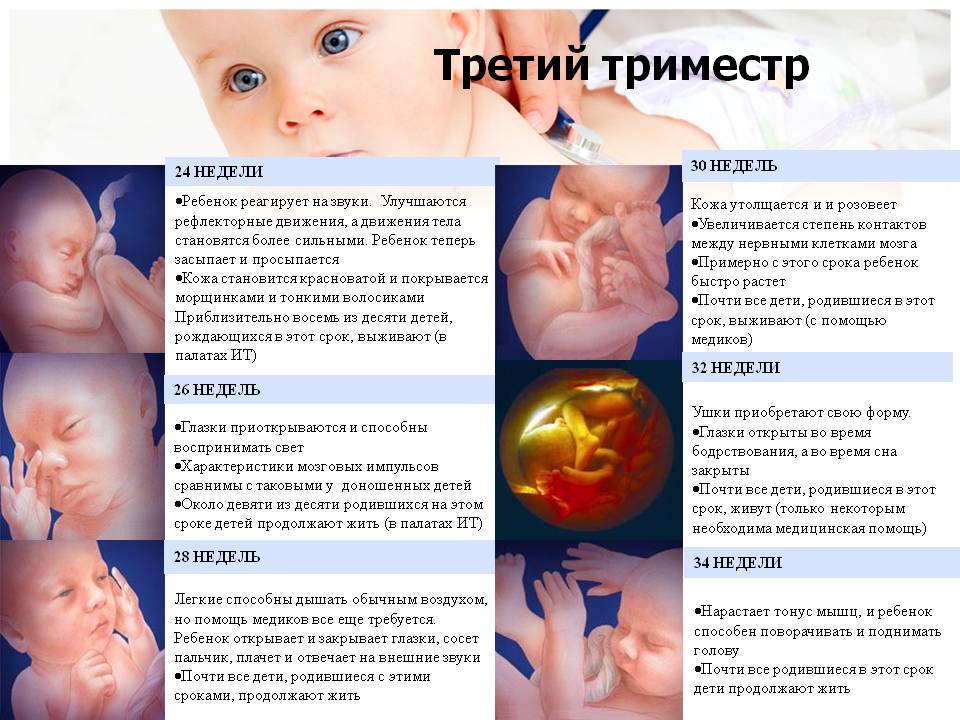
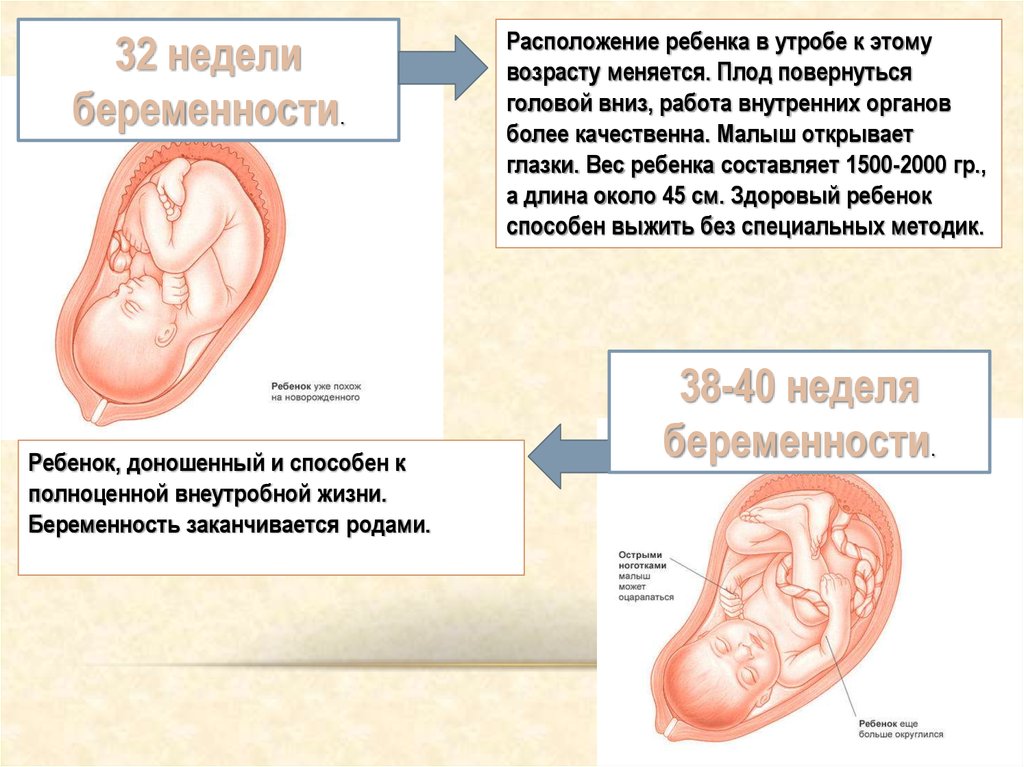
Важные события третьего триместра
Самое важное событие, которое может произойти в III триместр беременности – рождение крохи. Доношенная беременность длится от 38 до 42 акушерских недель, однако после 36 недели ребенок уже считается зрелым и может родиться вполне здоровым
К тому же, нередки случаи преждевременных родов, когда малыш появляется на свет раньше положенного срока. Родившись в III триместре, он имеет много шансов на здоровую жизнь в дальнейшем.
В сроке 30 недель женщина уходит в долгожданный декретный отпуск. Перед этим она всестороннее обследуется в женской консультации – сдает анализы и проходит инструментальную диагностику. Обследование, как правило, включает в себя:
клинический анализ крови (важно вовремя обнаружить снижение гемоглобина (анемию) или воспалительный процесс (о нем свидетельствуют повышенные СОЭ и уровень лейкоцитов));
биохимический анализ крови (имеют значение все показатели: глюкоза, почечные и печеночные пробы, уровень белка, микро- и макроэлементов, холестерина);
анализ крови на свертываемость (оценивая его результаты, врач определит риск развития кровотечения у женщины, если в родах что-то пойдет не по плану);
общий анализ мочи (особенно наличие белка и сахара, а также количество лейкоцитов, как признак воспалительного процесса в органах мочевыделительной системы);
анализ крови на TORCH-инфекции (определяет присутствие в крови антител к ряду возбудителей заболеваний, представляющих опасность для здоровья ребенка);
анализ крови на гормоны (назначается не всем женщинам, а если есть показания к исследованию; определяют уровень ТТГ, ХГЧ, прогестерона, эстрогенов и других важных гормонов);
мазок из половых путей на микрофлору (чтоб вовремя диагностировать некоторые инфекционные заболевания);
электрокардиография (покажет, как работает сердце будущей мамы);
УЗИ плода (проводят в 32-34 недели; позволяет оценить размеры плода и ряд важных параметров, характеризующих его жизнедеятельность);
допплерография (специальным аппаратом исследуют кровоток находящегося в матке ребенка, чтоб измерить ширину просвета сосудов и давление внутри них);
кардиотокография, или КТГ (позволяет выслушать характер и частоту сердцебиений плода).
Риски и угроза преждевременных родов на 30 неделе беременности
В начале 3 триместра угроза преждевременных родов достаточно велика, поэтому беременной следует прислушиваться к себе и насторожиться, если:
- Началось кровотечение, выделения стали коричневыми или в них заметна кровь.
- На 30 неделе беременности тянет низ живота. Стоит обратиться к специалисту, так как это могут быть начинающиеся схватки. Стоит опасаться, если они длятся продолжительное время, а интервал между ими сокращается. У беременных в этот период могут возникать и тренировочные схватки. Обычно они непродолжительны и прекращаются при смене положения тела.
- Признаком преждевременных родов является отхождение вод или пробки.
- Появление тошноты. Обычно к 3 триместру тошнота как признак токсикоза проходит, но иногда сохраняется на протяжении всей беременности. Если тошнота появилась вместе с другими симптомами (болью в пояснице и тянущей болью внизу живота), это может означать угрозу преждевременных родов.

Если малыш появится на свет на 30–32 неделе беременности, он выживет. Однако его кожные покровы не совсем готовы к такому повороту. Они нежны, легко травмируются, не способны удерживать тепло и выполнять защитную функцию. Это касается и внутренних органов, которые уже сформировались, но еще не до конца готовы к самостоятельному функционированию.
Хотя роды в 30 недель – весьма распространенное явление, их последствия могут быть непредсказуемыми. Рождение малыша – это огромнейший стресс для его маленького организма. Последствиями преждевременных родов для новорожденного могут быть:
- слабость из-за маленького веса;
- отказ от груди, неспособность самостоятельно кушать;
- в случаях неготовности легких и недостатка в них сурфактанта малыш может умереть;
- частичная или полная потеря зрения или слуха;
- ДЦП;
- неспособность поддерживать необходимую температуру тела.

Лечение
При подозрении на гестоз, и первых симптомах следует обратиться к гинекологу как можно скорее. Вначале осложнение поддаётся лечению дома. Но, конечно, лучше лечь в стационар, чтобы быть под постоянным контролем и в случае ухудшения состояния, медики смогут вовремя оказать помощь.
Врач назначит анализы и обследование, чтобы выявить провоцирующий фактор. После заключения пропишут корректное лечение. В тяжёлых случаях роженицу экстренно госпитализирует и возможно даже проведут операцию кесарево сечения.
При таком диагнозе женщина должна соблюдать определённую диету:
- нельзя острое, копчёное и маринованное;
- можно пить не больше литра жидкости в сутки;
- питание, насыщенное белками и витаминами.
Особенности питания
Питание беременной должно быть здоровым, витаминизированным и сбалансированным. В меню необходимо добавить каши, молочную продукцию, овощи и фрукты. В 3 триместре стоит себя ограничить в употреблении сладкого, мучных и кондитерских изделий. Они не только не принесут пользы, но и добавят веса, а также могут значительно поднять уровень глюкозы в крови.
На этом сроке нужно отказаться от консервированной и соленой пищи, которая способствует удержанию жидкости, а также влияет на увеличение количества белка в организме и повышение давления. Нужно ограничить себя в употреблении меда, цитрусовых, кофе, шоколада. Эти продукты могут привести к возникновению аллергии не только у мамы, но и у крохи.
Риски при перелете
1. Нехватка кислорода
Во время полета в салоне самолета концентрация кислорода уменьшается. С этим фактом связано немало волнений беременных женщин, которые сразу рисуют в голове жуткие картины кислородного голодания ребенка в утробе. Результаты исследований, изучивших влияние относительной гипоксии на организм здоровых беременных, не нашли поводов для беспокойства: отклонений не было ни в газовом составе крови матери, ни в реакциях плода. Так что в современной науке принято считать, что небольшое снижение насыщения крови кислородом не представляет опасности для здоровых беременных.
2. Перепады давления. Преждевременные роды
Беременные женщины крайне чувствительны к перепадам давления — неизбежному явлению во время перелета, особенно ощутимому во время взлета и посадки. Со стопроцентной уверенностью невозможно сказать, как женщина это перенесет. Существует мнение, что сильный перепад атмосферного давления способен вызвать преждевременные роды. Однако научных доказательств этого не существует. Разумеется, преждевременные роды — явление нередкое, они могут произойти и на земле. Но именно в воздухе не будет детской реанимации, бригады врачей и возможности оказать квалифицированную помощь.
3. Застой крови, венозная болезнь и тромбоз
Образование тромбоза — сгустка крови в венах ног — это самая серьезная опасность, которой подвергают себя беременные женщины, сидящие неподвижно во время длительных перелетов. Риск развития глубокого венозного тромбоза у беременных в пять раз превышает риск развития его у небеременных женщин приблизительно того же возраста. Беременность сама по себе является фактором риска венозной тромбоэмболии, а длительное сидение в кресле эконом-класса ситуацию явно не улучшает. Поэтому нужно всего лишь соблюдать нехитрые рекомендации гинеколога.
4. Возможное воздействие радиации
Пока мы живем где-то в районе уровня моря, под толстым слоем атмосферы (она служит естественным барьером для излучения), то ежегодно получаем дозу радиации, равную двум рентгеновским снимкам, что считается безопасным. Однако на высоте, где парят самолеты, не ставящие своей целью покорение космоса, защитный слой атмосферы значительно ниже, чем на земле. Пилоты самолетов за год облучаются практически так же, как на объектах с повышенной радиационной опасностью. Поэтому лучше минимизировать количество перелетов во время беременности.
Беременным, которые не работают пилотами, паниковать не стоит.
Исследователи полагают, что нечастые перелеты не оказывают негативного влияния на плод. К примеру, во время трансатлантического перелета (который длится не менее семи часов) человек облучается в 2,5 раза меньше, чем при рентгене грудной клетки. Что касается облучения, которое всегда страшно получить, проходя сквозь рамки металлоискателей в аэропорту, то тут и вовсе не стоит нервничать. Сотрудники аэропортов уверяют, что в основе работы рамок — лишь слабое магнитное поле.
Какими должны быть выделения из половых путей?
Выделения из половых путей являются одним из показателей здоровья женщины. К тридцатой неделе они могут стать обильнее. В норме выделения должны быть прозрачными или белого оттенка, однородными по консистенции, со слабым кисловатым запахом. Если цвет выделений стал серым, коричневым, зеленым или желтым либо изменилась консистенция (например, они стали творожистыми), это может свидетельствовать о наличии инфекционного заболевания.

Особенно опасным является появление кровянистых и коричневых выделений, даже в небольшом количестве. Это может говорить о начале преждевременных родов, поэтому при обнаружении примеси крови беременной необходимо вызвать скорую помощь. При любых других изменениях или отклонениях от нормы стоит посетить своего врача и сделать анализы.
Чем опасно высокое давление для беременной женщины
Высокое давление может привести к тяжёлым последствиям для организма мамы и малыша. В первую очередь на повышенное давление реагируют сердце и сосуды, артериальная гипертония препятствует полноценному кровоснабжению плаценты (преэклампсия), в результате чего могут возникать нарушения в развитии плода. Ребёнок может родиться с целым “букетом” заболеваний.
Женщина при этом может чувствовать непроходящие головные боли и боли в животе, тошноту и рвотные позывы, у неё может упасть зрение, могут появиться проблемы с дыханием, резко увеличиться вес
Иногда преэклампсия может протекать бессимптомно, но последствия будут такими же серьёзными, поэтому важно не доверять исключительно собственным чувствам и ощущениям, а контролировать давление и делать анализы крови и мочи, чтобы вовремя обратиться за дородовой помощью
Преэклампсия в ряде случаев может сопровождаться дополнительными осложнениями. Самым страшным из них является эклампсия, которая нарушает кровообращение мозга у женщины. Эклампсия может стать причиной внезапного сильного припадка, который сопровождается судорогами и может закончиться комой и выкидышем, а иногда и смертью матери.
Опасна ли простуда при беременности, если не обращаться к врачу
Всем будущим мамам очень важно избежать самых распространенных ошибок и при лечении обязательно учитывать мифы об ОРВИ, которые передаются из поколения в поколение и приносят вред
Миф 1. Витамин С вылечит от простуды.
Это неправда. Долгое время аскорбиновую кислоту считали едва ли не панацеей от гриппа и других простудных заболеваний. Но сейчас ученые пришли к выводу, что этот витамин не предупреждает развитие ОРВИ и не ускоряет лечение, если заболевание уже в разгаре.
В некоторых случаях аскорбиновая кислота способна уменьшить проявления клинических признаков заболевания. Также в сочетании с правильным питанием она повышает выносливость у здоровых людей. Тем не менее, если человек все же простудился, витамин С бессилен.
Миф 2. Избавиться от простуды помогут антибиотики.
Антибактериальные препараты – это величайшее достижение человечества, со дня своего открытия спасшее миллионы жизней. Казалось бы, если эти лекарства способны помочь при очень серьезных заболеваниях, неужели они не справятся с простудой? Нет, не справятся. По той причине, что антибактериальные препараты, как и следует из их названия, предназначены для борьбы с бактериями. Вирусы по своему строению отличаются от бактерий, и поэтому нет никакого смысла принимать антибиотики при ОРВИ и гриппе. Антибактериальные препараты принимают только в случае развития бактериальных осложнений – например, бактериальной пневмонии.
Не стоит принимать антибиотики для профилактики, стремясь предотвратить развитие осложнений. Этим вы только ослабите свой организм и нанесете вред будущему ребенку. И, конечно, никакие препараты во время беременности нельзя принимать без разрешения врача.
Миф 3. Заболеть простудой можно только один раз за сезон.
Это неверно. Как уже упоминалось, вирусы постоянно мутируют. Поэтому можно заболеть в начале осени, выздороветь, после организм выработает иммунитет к данному типу вируса, а затем заболеть еще не раз зимой и весной. Постоянно появляются новые штаммы, с которыми организм еще не знаком. Для того, чтобы уберечься от заражения, необходимо применять противовирусные препараты, которые борются со всеми типами вирусов.
Миф 4. Антибактериальное мыло защитит от простуды.
Это неправда. Такое мыло, что и следует из его названия, способно бороться только с бактериями. Как уже упоминалось, вирусы и бактерии отличаются разным строением, поэтому и методы борьбы с ними разные. Безусловно, это не отменяет необходимости регулярно мыть руки как беременным женщинам, так и всем остальным. Даже если мыло не уничтожит вирусы, оно способно помочь их смыть. Эффективность этой процедуры значительно повышается, если руки мыть с любым мылом не менее 30 секунд.
Миф 5. При простуде нужен постельный режим.
Несмотря на то, что простуда может привести к развитию ряда осложнений, все же без рекомендаций врача беременной женщине не стоит отказываться от прогулок и умеренной физической активности. Длительный постельный режим может привести к бронхиту или пневмонии, а также к нарушению функционирования сердечно-сосудистой системы. Если позволяет самочувствие, двигайтесь. И старайтесь чаще проветривать комнату.
Признаки высокого давления
Надежнее всего контролировать давление путём его регулярных замеров, но иногда давление может подскочить неожиданно, а тонометра может не оказаться под рукой. Насторожить могут и косвенные симптомы высокого давления, а особенно их сочетания:
- головокружение и головная боль;
- шум в ушах;
- “мушки” перед глазами;
- тошнота и рвота;
- сильная отёчность;
- появление красных пятен на коже после лёгкой физической нагрузки или стресса.
При появлении этих симптомов, необходимо измерить давление и, по возможности, отдохнуть. В период беременности состояние женщины не стабильно, но игнорировать симптомы повышенного давления или другие нетипичные симптомы тоже опасно. Лучше обратиться за консультацией к врачу и не пропускать плановые посещения врача.
Питание
Сейчас печень ребенка активно накапливает железо. Этот запас будет участвовать в процессе кроветворения на первом году жизни новорожденного. В течение суток женщине необходимо получать 18 мг железа, а в период беременности это количество увеличивается до 33 мг.
Основной источник железа — продукты животного происхождения, но и в растительной пище его можно найти.
- Чемпион по содержанию железа — шиповник (11,5 мг в свежем, 28 мг в сухом). Отвар этих плодов полезно пить ежедневно, ведь он также служит источником витамина С и бета-каротина.
- В шпинате железа поменьше (3 мг на 100 г листьев), но долю его в питании будущей мамы стоит значительно увеличить. Замороженный шпинат содержит столько же минеральных веществ, сколько свежий, так что из одной порции супа из шпината вы получите минимум 2,5 мг железа.
- Айва по количеству железа не уступает шпинату, а кизил даже превосходит. В рацион также стоит включить инжир, хурму японскую, яблоки, черешню.
- Достойными источниками железа признаны темно-зеленые овощи, фасоль, цельнозерновой хлеб, сыр тофу и особенно морская капуста (16 мг на 100 г).
Подводя итог…
Поздравляем, мама, вы это сделали! Почти целый год вы задавались вопросами, что можно и что нельзя, как не навредить младенцу и что сделать для того, чтобы его развитие прошло как можно более гладко и правильно. Питаясь полноценно, вы обеспечивали поступление в его организм всех необходимых витаминов и питательных веществ. Отказавшись от курения и алкоголя, снизили вероятность их токсического воздействия на кроху. Избегая стрессов, общаясь с ребенком в процессе вынашивания, напевая ему песенки и рассказывая сказки, вы стимулировали развитие его мозга, давали понять, что мир вокруг безопасен.
И вот новорожденный рядом с вами, а ваша следующая задача – помочь ему почувствовать, что снаружи столь же безопасно, как и в животике, а к тому же, интересно и разнообразно.