Лечение
Терапия грудного ребенка подразумевает три варианта — консервативные способы, выжидательная тактика и операция. Изначально врачи выжидают, пока канал раскроется самостоятельно. Назначают противовоспалительные лекарства, которые способствуют предотвращению гнойного процесса.
Если этого не происходит, применяют консервативные способы — медикаменты и массаж. Объединение этих методик позволяет значительно ускорить процесс выздоровления.
Медикаменты
Лечение медикаментами рекомендуется проводить стационарно, под наблюдением врача общей практики или офтальмолога. Это позволит снизить риск развития осложнений.
Первый этап — проведение массажа, для удаления излишком слизисто-гнойного отделяемого. Второй этап — применение антибактериальных капель. Детям прописывают Левомицетиновые или Тетрациклиновые.
Продолжительность лечения — 2 недели. Если дакриоцистит не вылечивается, назначается хирургическое вмешательство.
С целью дезинфекции прописывают отвар ромашки, раствор Фурацилина или капли Офтальмодек. Ими промывают глазки грудничка 2–3 раза в сутки. Все фармакологические средства прописывает доктор, он же назначает дозировку и количество применений.
Массаж
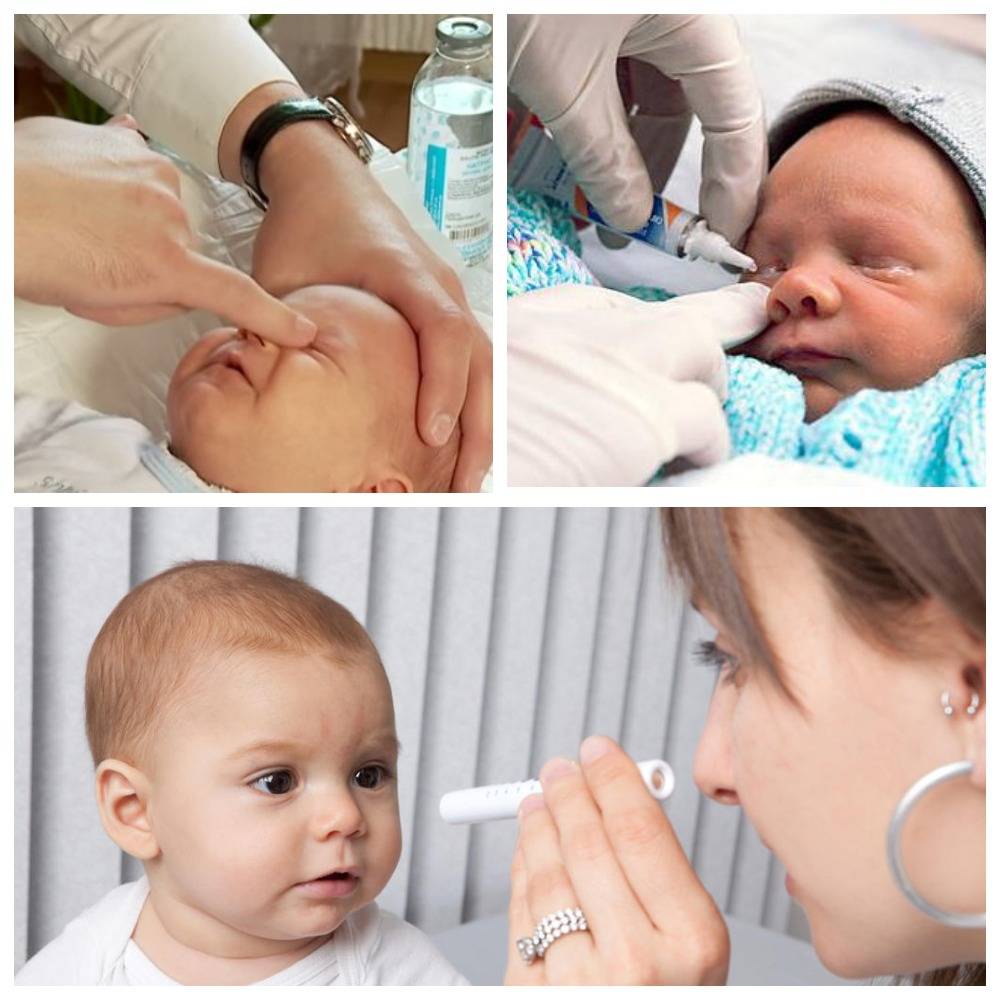
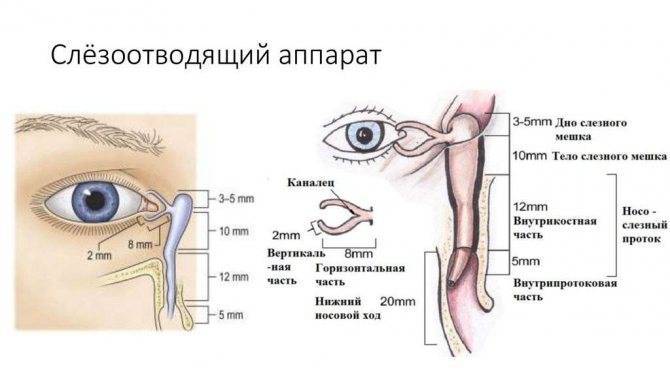
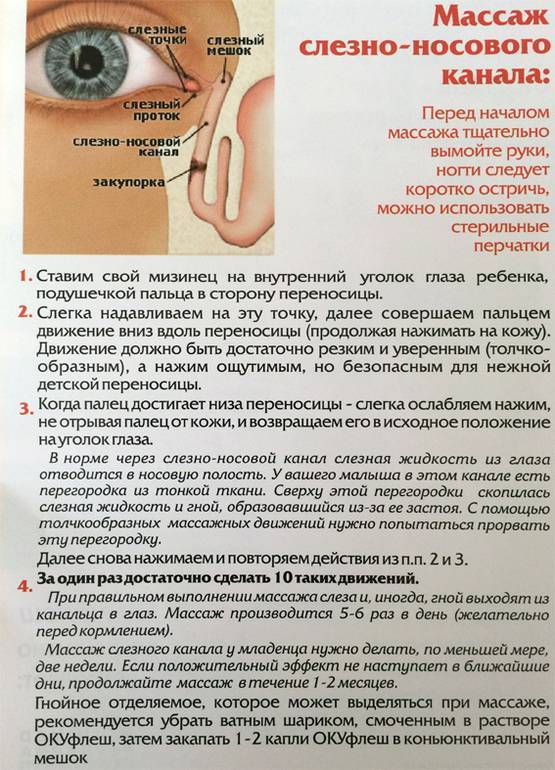
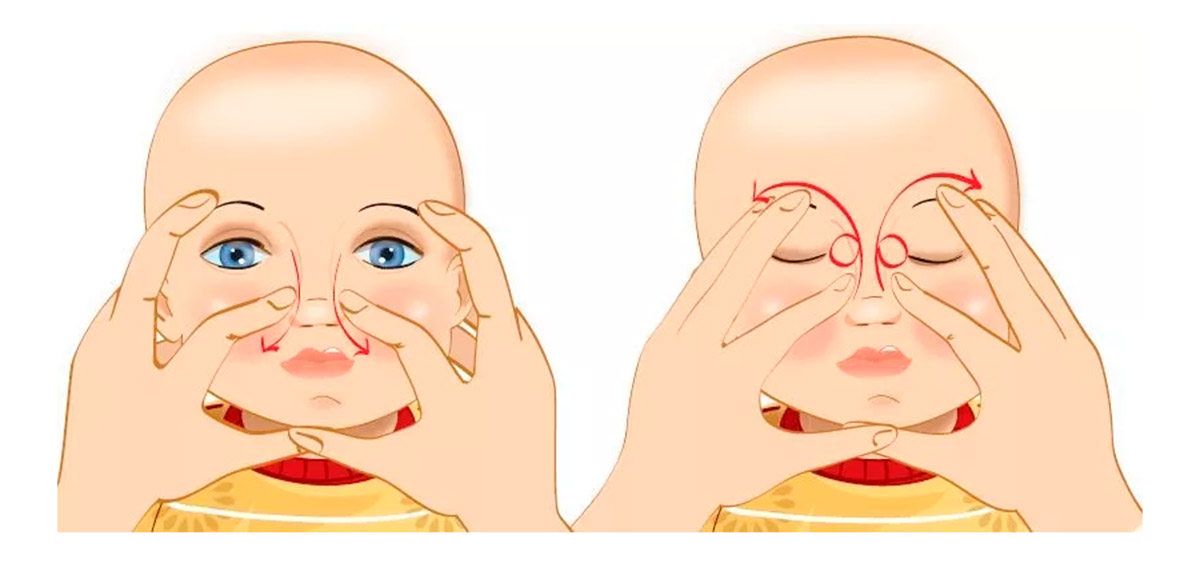
Массажными движениями разминают пленочку, препятствующую оттоку слезной жидкости. Массирование слезного канала безболезненное, представляет ряд несложных действий.
Перед манипуляцией тщательно вымыть руки с мылом. Оказывать давление на глазное яблоко нельзя. Массируют только уголочки, слезную точку.
Малыш изворачивается и плачет. Ему не больно, он просто не понимает, что с ним происходит, поэтому реагирует так, как положено грудничку.
Хирургическое вмешательство
Оперативная методика — наиболее эффективная в лечении непроходимости слезного канала. Согласно статистике, основной процент выздоровления дает хирургическое вмешательство, проведенное в возрасте 2–3 месяцев.
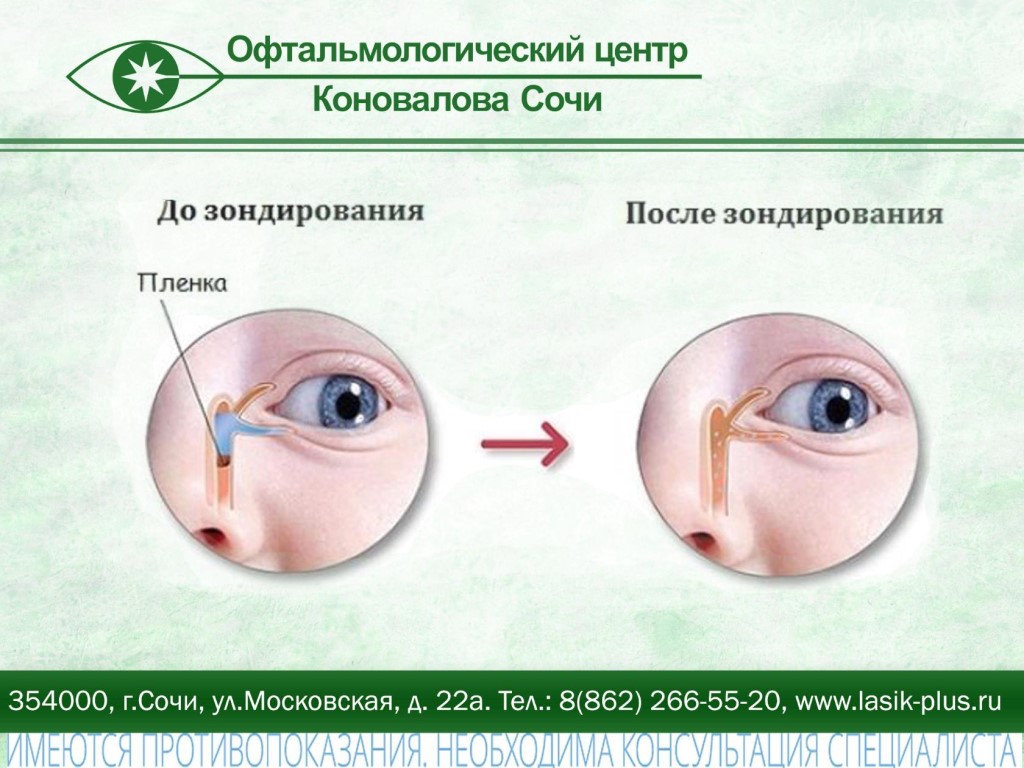
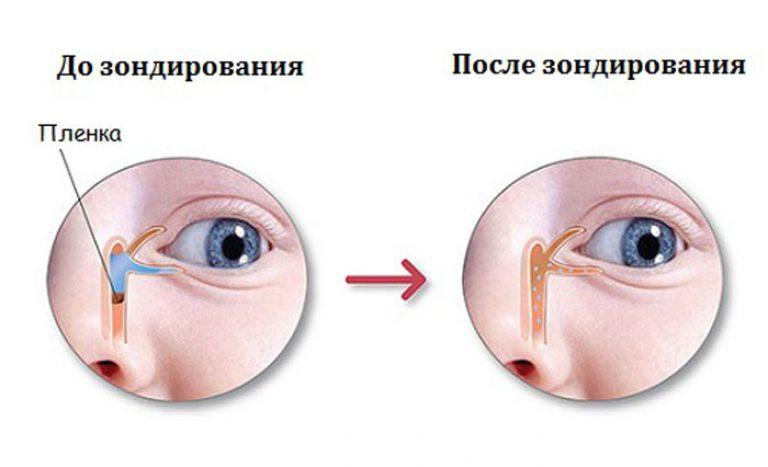
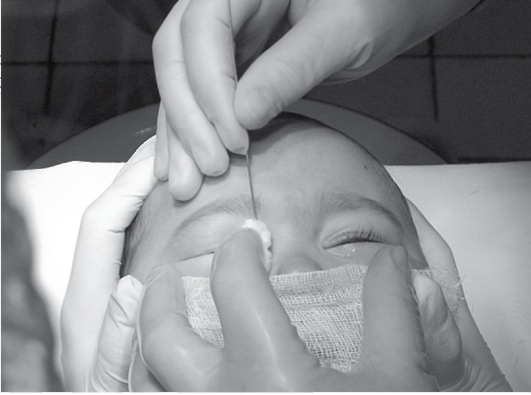
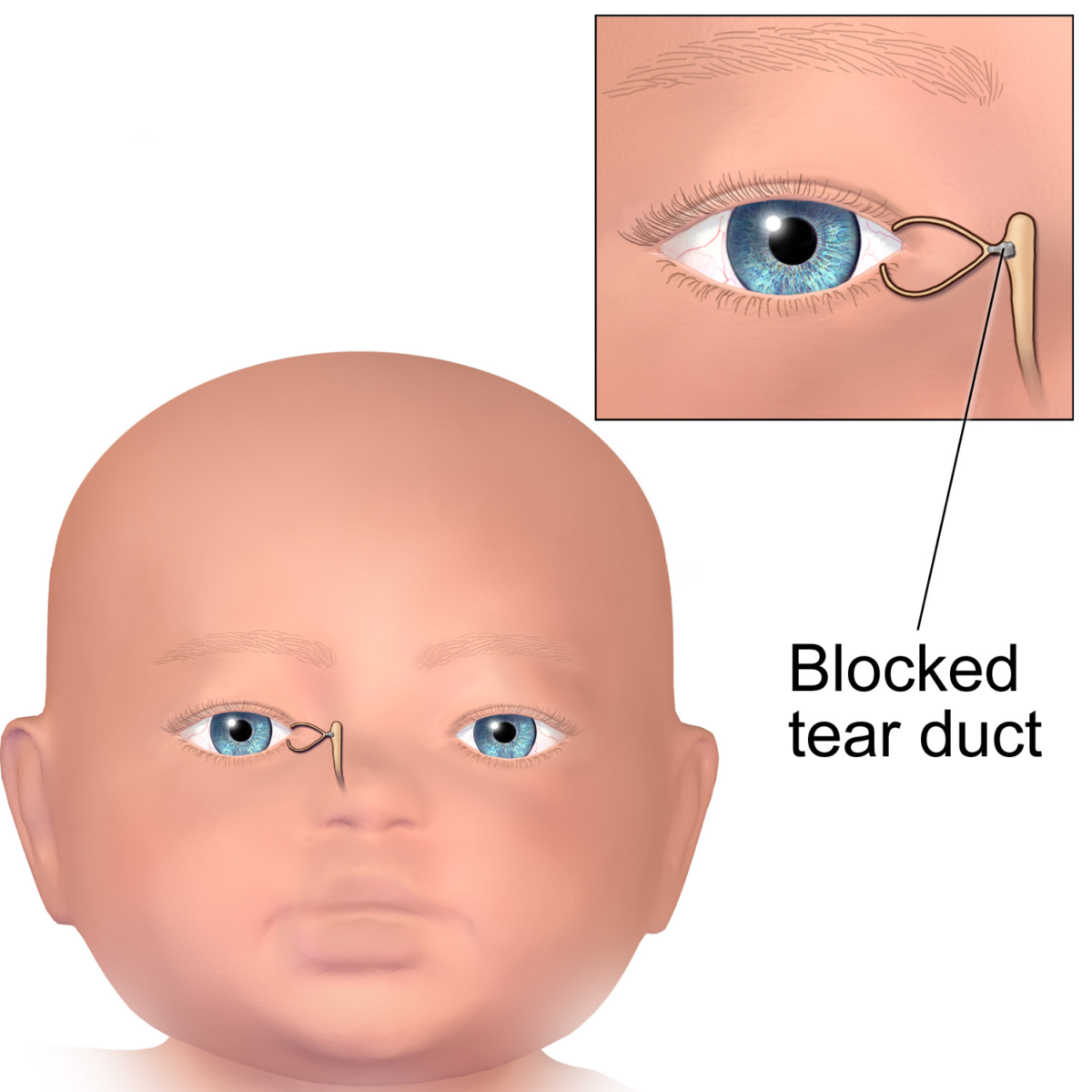
Зондирование позволяет восстановить проходимость носослезного канала. Операция выполняется в стационарных условиях квалифицированным доктором. Зондирование не выполняется, если забит слезный канал у ребенка, которому нет 1 месяца.
После процедуры ребенка можно сразу забирать домой. Алгоритм действий:
- местное обезболивание или общее;
- в слезную точку вводят микроскопический зонд Боумена;
- он выталкивает пробку;
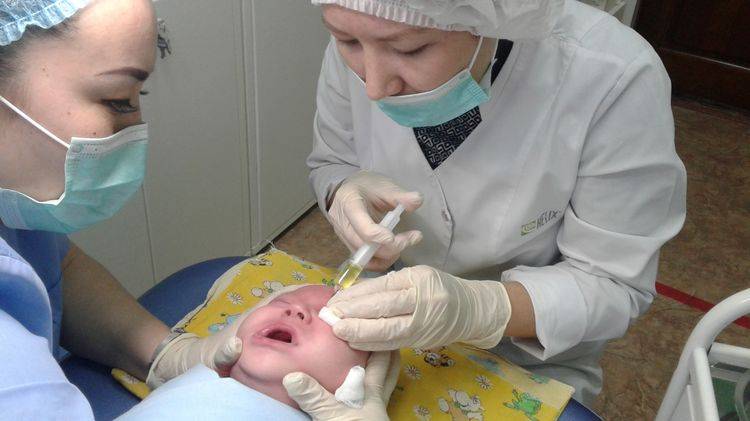
- слезные каналы промывают антисептическим раствором.
При успешном выполнении процедуры раствор выливается наружу через нос или попадает в носоглотку. Понять это можно по глотательному рефлексу малыша.
После процедуры ребенку назначают антибиотики и противоотечные препараты. Обязательно показано массирование в течение 10 суток. Массаж препятствует застою слезной жидкости.
Результат и возможные осложнения
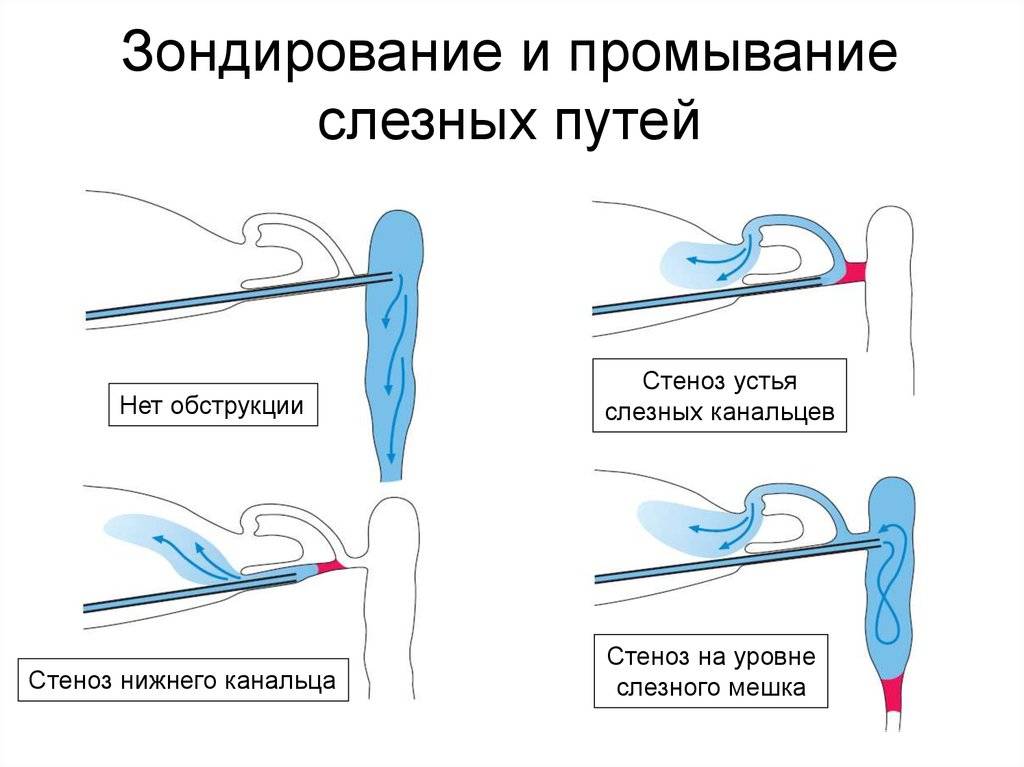
Далее врач проверяет, насколько успешно прошла операция. Используется специальный цветной раствор (колларгол), который закапывается в глаза малышу, при этом проход носовой полости закрывается ваткой на несколько минут. По истечении 3–5 минут вата убирается, если на ней остались цветные следы от раствора, то зондирование слезного канала у новорожденных проведено правильно. Проявившийся результат через 6–20 минут считается замедленным, а позже 20 минут – отрицательным. В таком случае необходимо провести повторную процедуру через некоторое время.
Результат после проведения заметен сразу, возможно небольшое воспаление канальцев в течение 1–2 дней. Плюс зондирования – возможность забыть о проблеме навсегда. Если же слезотечение и воспаление не прошли даже после хирургического вмешательства, возможно, причина в особенностях строения.
Не стоит забывать про возможные осложнения, появляющиеся в некоторых случаях.
Зачастую последствием операции при неправильной технике выполнения становится маленький рубец на слезном канале, который никакой опасности не несет.
Где можно сделать зондирование
Где делают зондирование слезного канала? Такую процедуру проводят в условиях стационара. В Москве зондирование делают в Офтальмологическом отделении Морозовской больницы (улица Мытная, дом 24). Здесь лечат самых маленьких пациентов грудного возраста. Для жителей Москвы процедура проводится бесплатно. Однако очередь на зондирование довольно большая. Предварительная запись проводится примерно за месяц.

Платно эту процедуру можно сделать в различных медицинских центрах. Цена зондирования зависит от медучреждения. В среднем стоимость процедуры составляет от 1000 до 3000 рублей (за один глаз).
Бужирование протока: что ждет пациента
Родители часто заранее интересуются, как делают зондирование слезного канала, чтобы убедиться в необходимости и безопасности процедуры для ребенка. Операция производится с помощью местного обезболивающего и длится 3-5, но не дольше 10 минут. За это время врач успевает:
- Обезболить глазки местным обезболивающим препаратом, чтобы ребенку было не больно;
- Ввести специальный зонд в отверстие слезного протока и почистить его от эмбриональных остатков;
- Промыть канал дезинфицирующим раствором для предотвращения попадания инфекции;
- Проверить, прочищен ли проток. Для этого он закапывает глаза красящего раствора и регистрирует попадание этого раствора в нос через открытый механическим способом проток.
Виды лечения
К лечению дакриоцистита нужно приступать как можно скорее. Иначе заболевание может привести к серьезным осложнениям. Воспаление может перейти на орган слуха и головной мозг.
Зондирование слезного канала является лишь одним из методов лечения дакриоцистита. На начальных этапах используют антибиотики для перорального приема, антибактериальные и противовирусные глазные капли, а также массаж. Если консервативное лечение оказывается неэффективным, то прибегают к хирургическим методам.

Зондирование необходимо делать в следующих случаях:
- Если заболевание перешло в хроническую форму.
- Если у больного наблюдается сильное слезотечение.
- Если в течение 2 недель отсутствует эффект от консервативного лечения.
- При врожденных аномалиях строения слезного канала.
Зондирование слезного канала у взрослых менее эффективно, чем у детей. Это связано с тем, что у зрелых пациентов слезный канал уже полностью сформирован и закупорку бывает трудно устранить. Обычно операцию делают методом бужирования или баллонной пластики.
Зондирование слезного канала у новорожденных обычно дает хороший эффект. Это довольно неприятная процедура, и малыш может плакать во время проведения такой манипуляции. Однако зондирование необходимо для предотвращения тяжелых осложнений и проблем со зрением в будущем.
Диагностика
Имейте в виду! Сначала врач выполняет первичный осмотр для определения наличия процессов слезотечения или напротив – застоя слезной жидкости.
Во втором случае наблюдается характерное выпячивание слезного мешка пораженного глаза.
После общего визуального осмотра специалист оказывает легкое давление на слезный мешок, из которого может происходить отделение экссудата.
Далее выполняются носовая и канальцевая цветовые пробы, в процессе которых ребенок должен находиться в лежачем положении на спине:
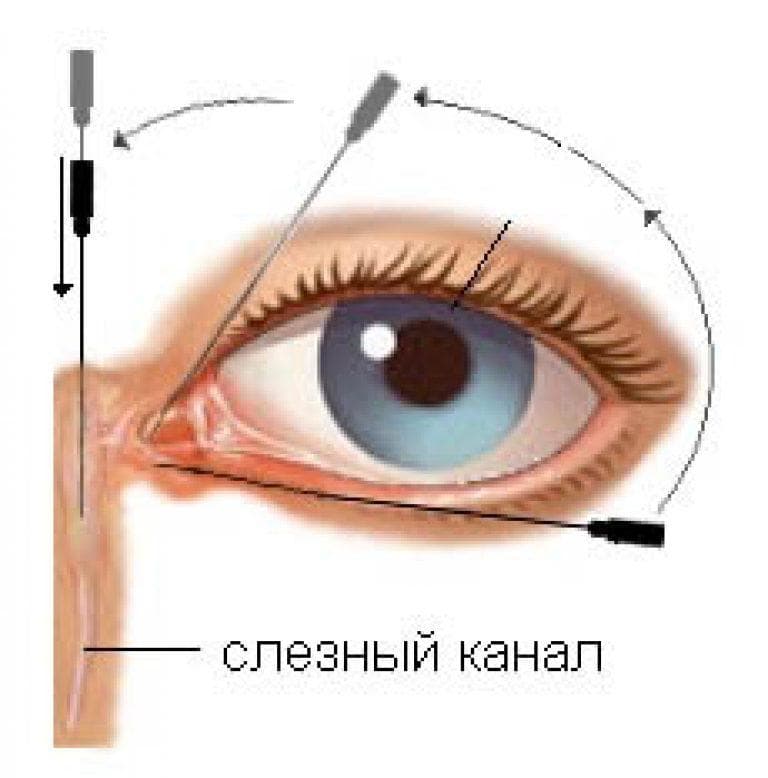
- При выполнении носовой пробы оценивается общая проходимость системы отведения слезной жидкости.Для этого в глаза младенца закапывается 3%-раствор колларгола (2 капли), затем через нос вводится специальный инструмент с кончиком, обмотанным ватой.
Если проходимость нормальная – на вате отпечатываются следы красящего вещества колларгола.
В норме жидкость должна пройти через слезовыводящую систему за пять минут.
Если проходит более 10 минут – значит, отток жидкости отсутствует. - Цель выполнения канальцевой пробы – оценка присасывающей функции слезной системы.
Снова закапывается то же красящее вещество, но на это раз врач просто наблюдает, в течение какого времени произойдет полное рассасывание колларгола в глазу.
Нормой считаются те же 5 минут, о нарушениях оттока говорит задержка более 10 минут.
Обратите внимание! Взятое из глаз отделяемое отправляется в лабораторию для исследований: это позволяет выявить наличие инфекций в экссудате и определить их тип.
Дополнительно выполняется общий анализ крови для исключения любых сопутствующих болезней и аллергических реакций.
Профилактическая терапия после зондирования
После того, как сделали зондирование, за новорожденным начинает ухаживать мама. Ей необходимо в течение 1-2 недель следовать рекомендациям врача, чтобы исключить возможные последствия. Обычно после бужирования рекомендуют:
- Антибактериальные капли для глаз в целях профилактики бактериальной инфекции на раздраженных после механических манипуляций глазах. Препарат и дозировку указывает врач.
- Очищение глаз противовоспалительными растворами. Обычно для промывания слезного канала у новорожденных рекомендуют использовать фурацилин.
- Массаж, помогающий продвижению жидкости по слезным каналам (делают сразу после промывания). Массажные движения точно такие же, как показывает Комаровский.

Подготовка ребенка к зондированию
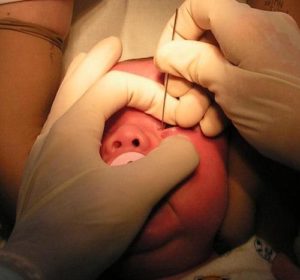 Оптимальный период проведения зондирования – новорожденность или возраст 1-5 месяцев. При откладывании операции на поздний срок увеличивается вероятность осложнений, в частности повторной закупорки, необходимости еще одного зондирования. Кроме того, в младшем возрасте ребенку не больно, нет неприятных ощущений. При взрослении пленка твердеет, ее удаление не так безболезненно.
Оптимальный период проведения зондирования – новорожденность или возраст 1-5 месяцев. При откладывании операции на поздний срок увеличивается вероятность осложнений, в частности повторной закупорки, необходимости еще одного зондирования. Кроме того, в младшем возрасте ребенку не больно, нет неприятных ощущений. При взрослении пленка твердеет, ее удаление не так безболезненно.
Перед прокалыванием канала ребенку следует посетить отоларинголога. При выявлении искривленной перегородки носа операция нецелесообразна. Необходимо другое хирургическое вмешательство.
Перед операцией новорожденного за 1,5-2 часа не следует кормить для предупреждения срыгивания. Для предотвращения случайных шевелений руки, ноги детям желательно туго спеленать. При необходимости применения лекарственных средств проконсультироваться с врачом на предмет их совместимости с используемыми медикаментами во время вмешательства и после него.
Перед операцией выполняются следующие мероприятия:
- постановка диагноза дакриоцистита, дифференциальная диагностика;
- посещение педиатра для исключения заболеваний, воспалительных процессов, служащих противопоказанием к зондированию в определенный период;
- сдача общего анализа крови;
- посещения аллерголога для предупреждения развития непереносимости анестезии, нежелательных реакций, выявления возможной аллергии;
- анализ содержимого слезного мешка, выявление возбудителей для последующего назначения медикаментов в реабилитационный период после зондирования;
- анализ крови на свертываемость;
- определение степени закупорки канала с помощью пробы Веста, когда в глаза закапывается окрашенная жидкость, в нос вставляется тампон, по количеству окрашивания делаются выводы.
После процедуры
Как только врачом была проведена манипуляция, то ребенка возвращают матери, а взрослый человек может сразу же отправиться домой. Далее в течение 2 месяцев необходимо посещать врача, чтобы тот смог оценивать состояние органов зрения.
Очень редко происходят ситуации, когда бужирование не дало положительных результатов. Чаще всего причиной неэффективности лечения остается неверно поставленный диагноз дакриоцистита или же проникновение зонда на недостаточную глубину.
При обнаружении определённых аномалий необходимо срочно уточнить диагноз, а также расспросить врача о дальнейших действиях. Он может провести повторное бужирование или же подойти к решению проблемы иначе. Но это только при условии, если причиной повышенного слезотечения оказался не дакриоцистит.
Уже через пару часов после манипуляции состояние пациента нормализуется. Глаза не закисают, слезы стекают в необходимое место. Чтобы получить максимальный эффект от проводимого лечения, необходимо будет в течение 10 дней применять антибактериальные капли. Еще необходимо протирать и промывать глаза каждый день по 2-3 раза в сутки. Использовать для этого можно как аптечные препараты, так и различные отвары, настои. Родители не должны забывать о массаже, который позволит избавиться от остатков перегородки навсегда.
Любая операция, в том числе и бужирование носослезного канала, имеет свои нюансы. Порой невозможно предугадать заранее, как пациент отреагирует на местную анестезию. А вот после операции необходимо четко соблюдать вес рекомендации врача. Только так можно будет избежать рецидива и ускорить реабилитационной период.
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный — это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Медикаментозное лечение
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Смотрите интересное видео с советами врача-педиатра о лечении болезни:
Массаж
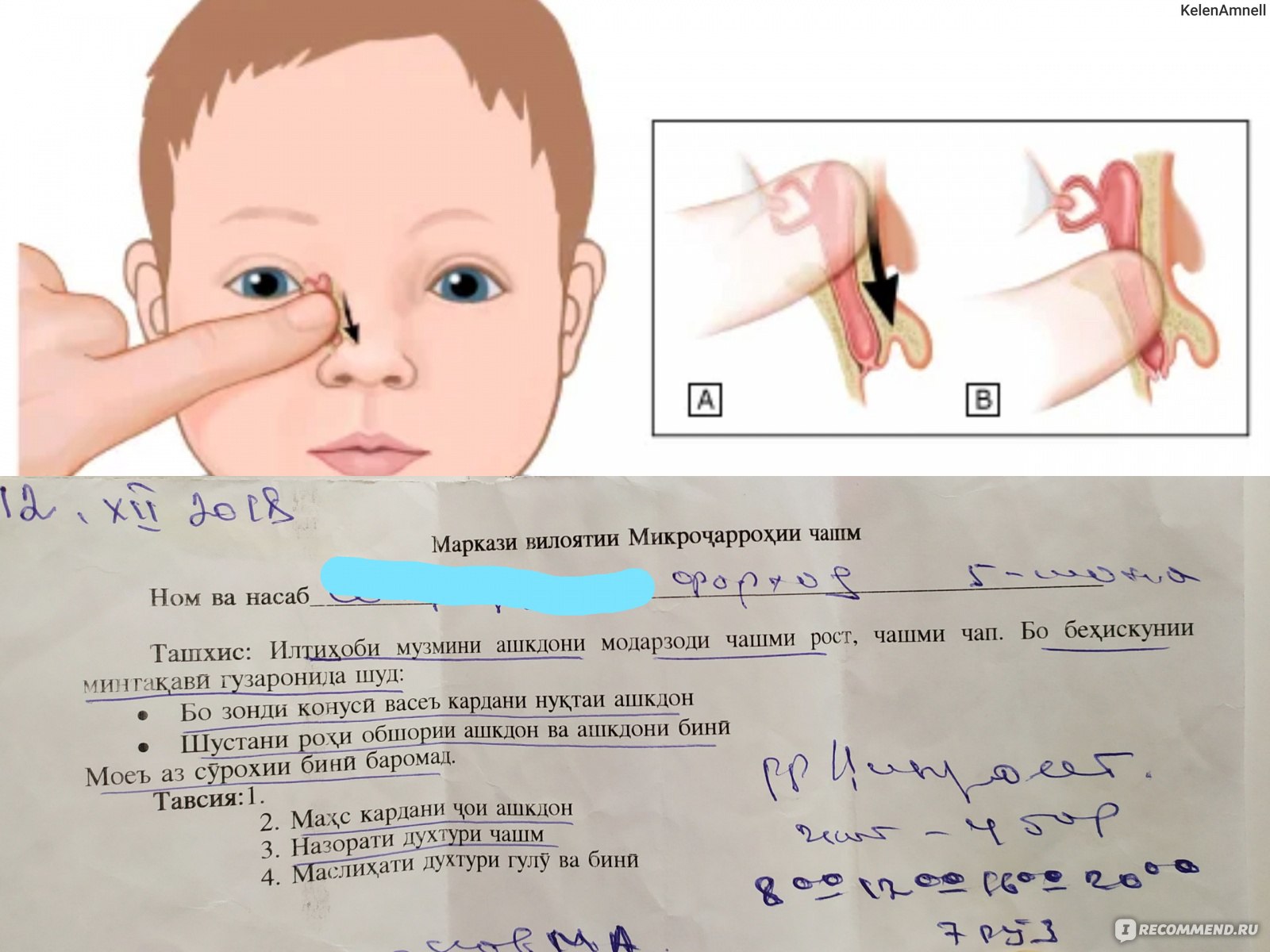
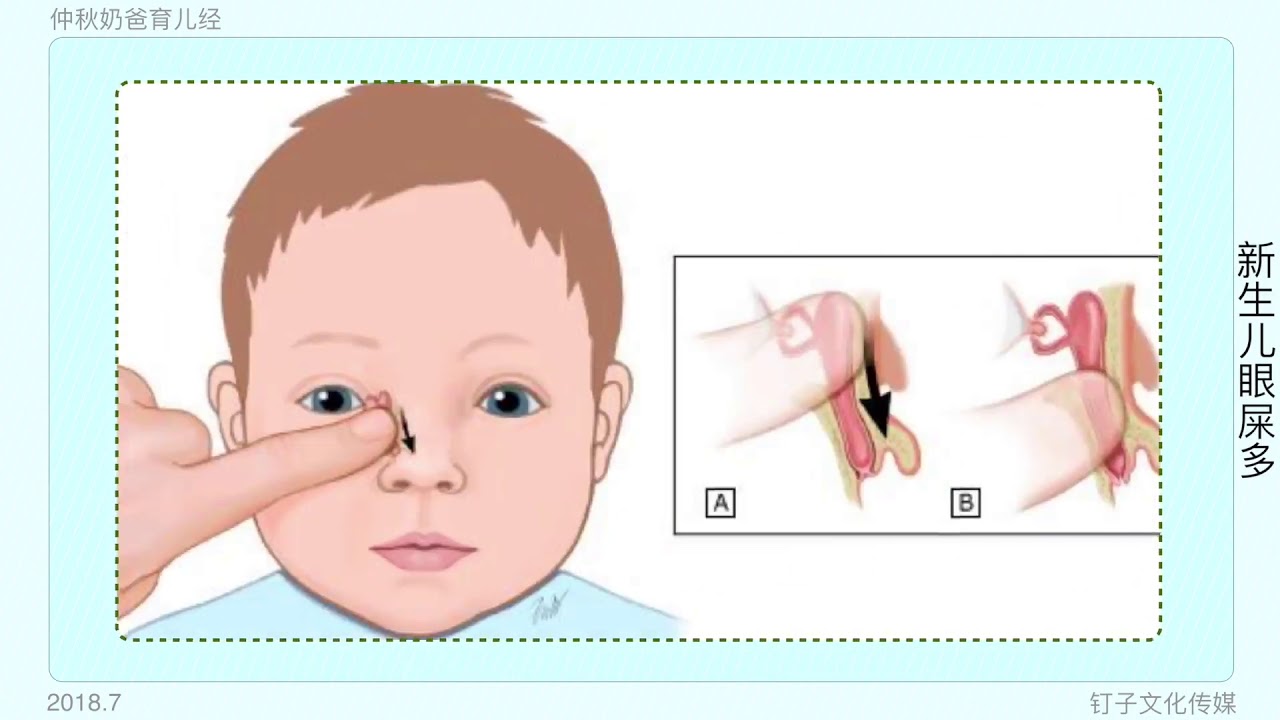
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является специальный массаж. Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу- необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Что говорит о массаже при воспалении слезного канала у детей самый известный педиатр страны – доктор Комаровский, можно посмотреть тут:
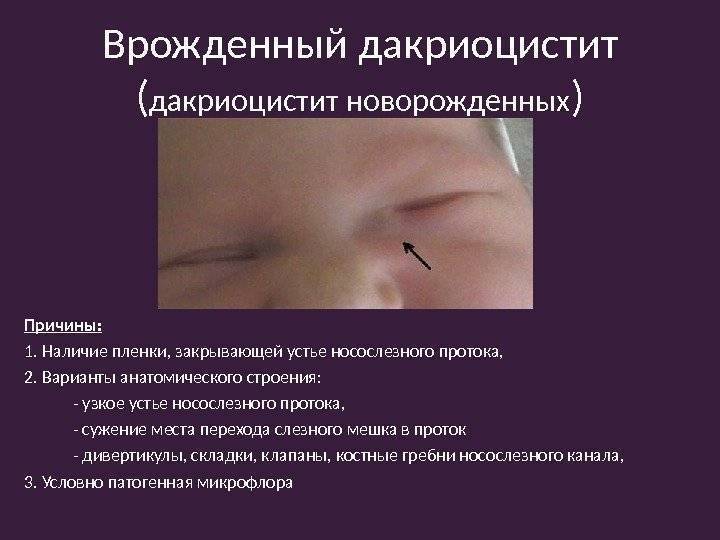
Симптомы дакриоцистита
Клиническая картина патологического процесса обнаруживается уже с первых дней жизни. Это должна заметить каждая мама, чтобы как можно быстрее отправиться к врачу. Хотя бывают ситуации, когда первая симптоматика начинает беспокоить через 1-2 недели после рождения.
Родители должны насторожиться, когда у грудничка будет присутствовать следующая симптоматика:
- органы зрения в течение длительного времени остаются влажными;
- с внутренней стороны глаза возникает застоявшаяся слеза;
- реснички будут постоянно склеиваться, особенно заметен этот симптом при должном уходе за глазами;
- постоянное слезотечение у грудничка.
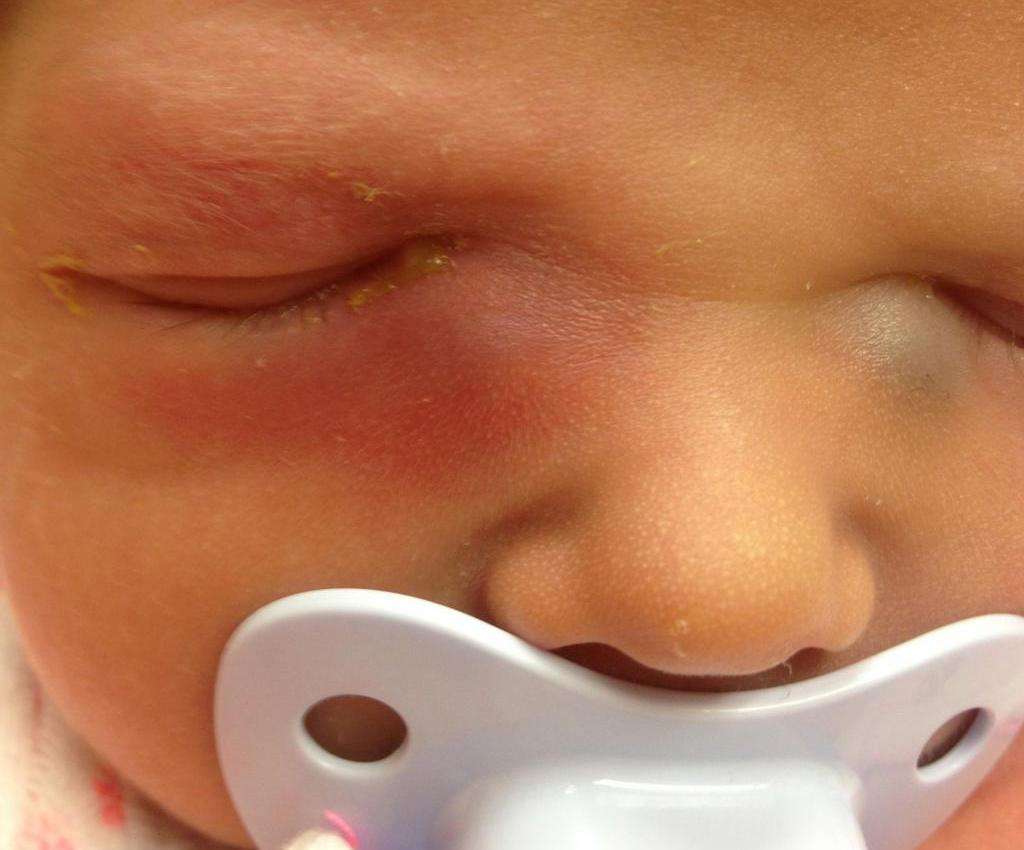
- формирование гнойничковых образований;
- отёчность век и их покраснение;
- закупорка протока.
Если родители стали обнаруживать эти симптомы у своего ребенка, то нужно немедленно его показать врачу. Лечить недуг необходимо в срочном порядке. Если вовремя этого не сделать, то дакриоцистит может перейти в хроническую форму. Кроме этого, определённые симптомы довольно похожи на признаки конъюнктивита. Чтобы не лечить заболевание неподходящими медикаментами, необходимо точно удостовериться в диагнозе.
Для лечения дакриоцистита могут применять медикаментозные средства или оперативное вмешательство. Аптечные препараты могут оказаться эффективными только при условии, если лечение было начато на ранней стадии развития недуга. Кроме этого, некоторые из них необходимо использовать даже после операции. Если заболевание протекает в запущенной форме, то врач принимает решение о проведении бужирования.
Причины патологии
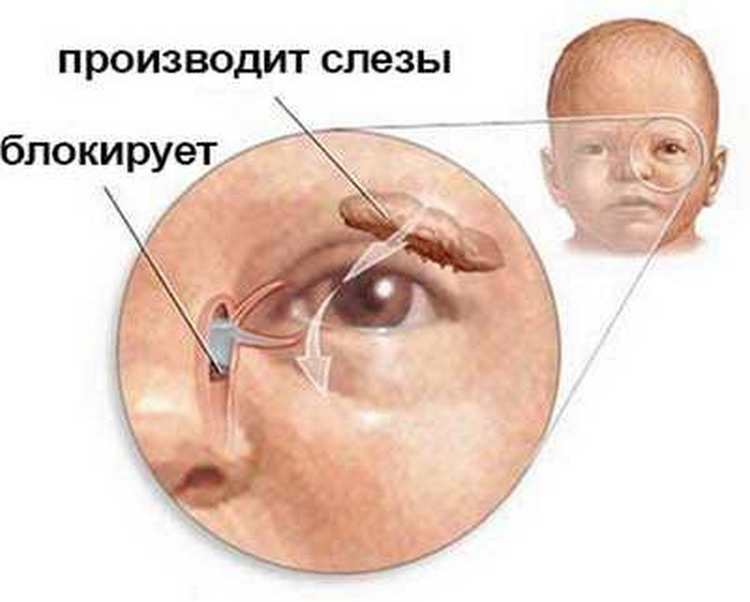
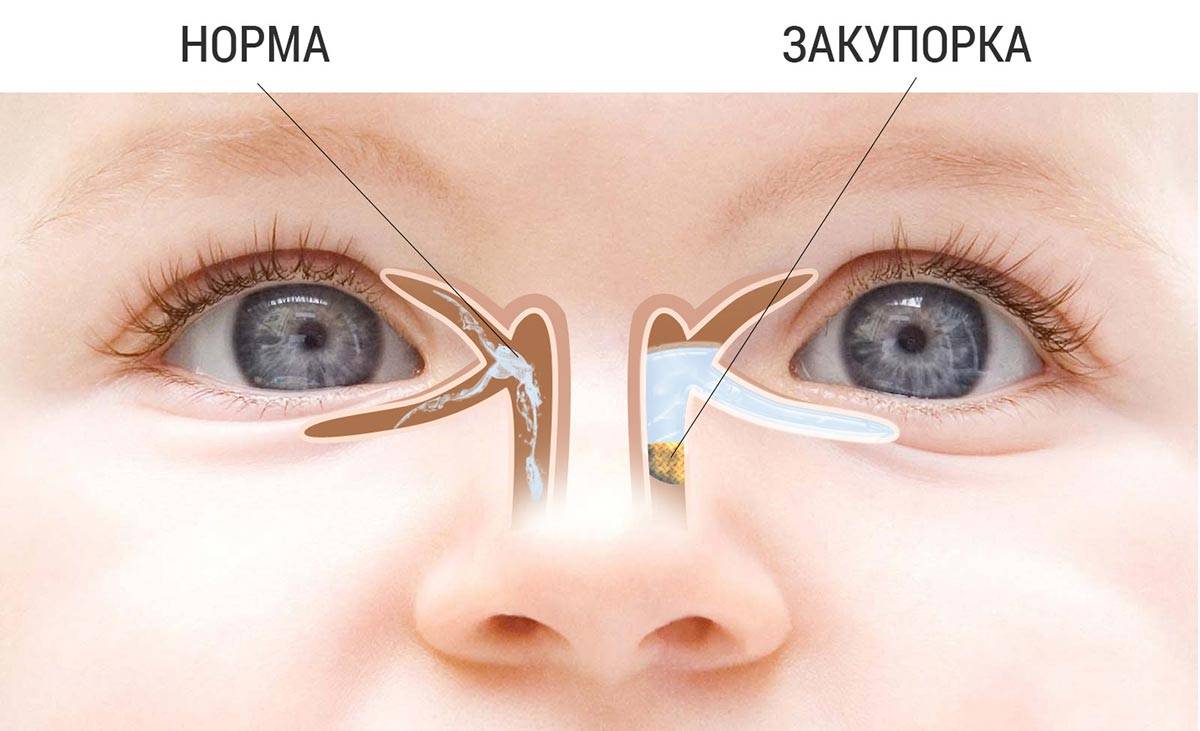
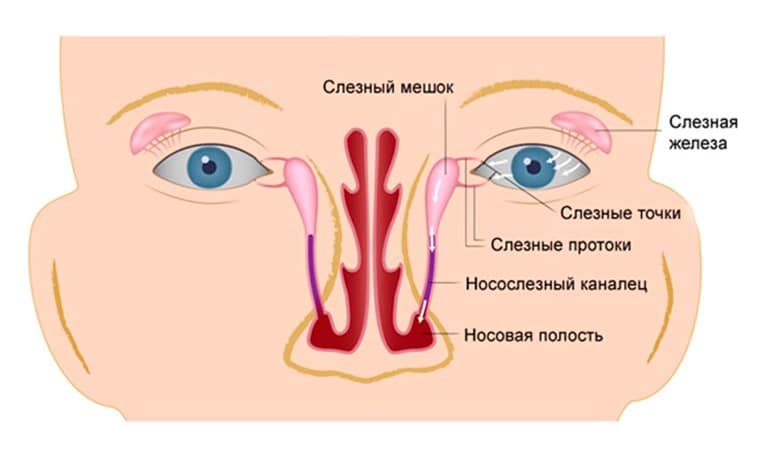
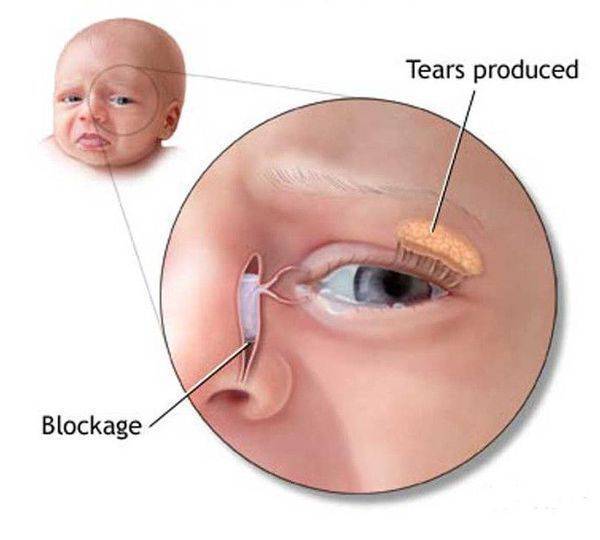
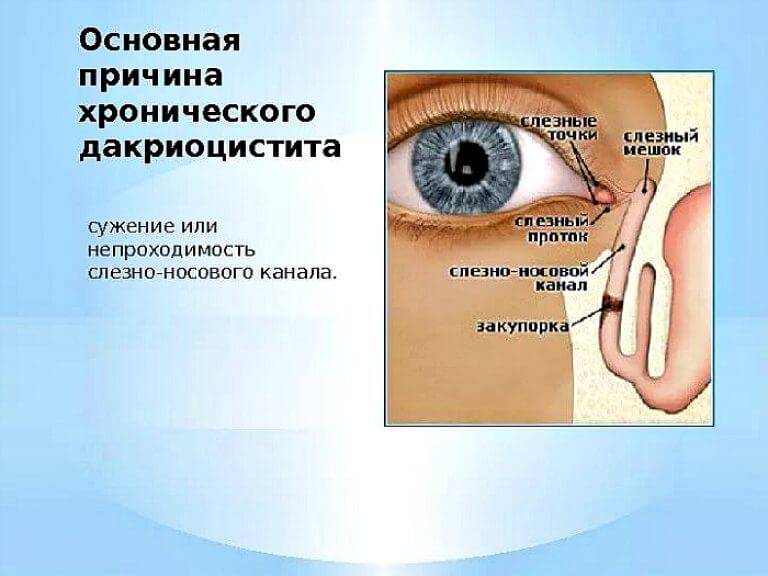
Чаще всего заболевание развивается на фоне врождённого сужения носослёзного канала, когда секрет слёзной железы не может отделяться из протоков с необходимой скоростью и застаивается в них. В застоявшейся слёзной жидкости образуется патогенная микрофлора. Воспаление под глазом возникает не только по причине врождённой особенности строения протоков, но и вследствие их закупорки.
К закупорке слёзных каналов приводят болезни:
- искривление перегородки носа;
- сахарный диабет;
- болезни глаз, провоцирующие воспаление (ячмень, конъюнктивит, блефарит, ирит);
- онкология глаз и носа;
- заболевания, активизирующие жизнедеятельность золотистого стрептококка и стафилококка (ангина, отит, гайморит);
- атеросклероз;
- киста слёзного мясца;
- образование камней в слёзных проходах.
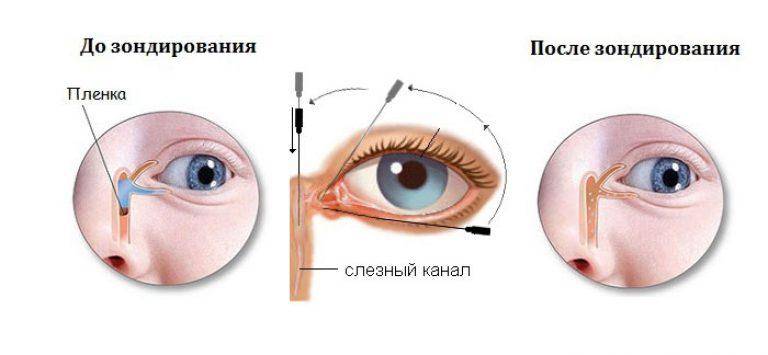
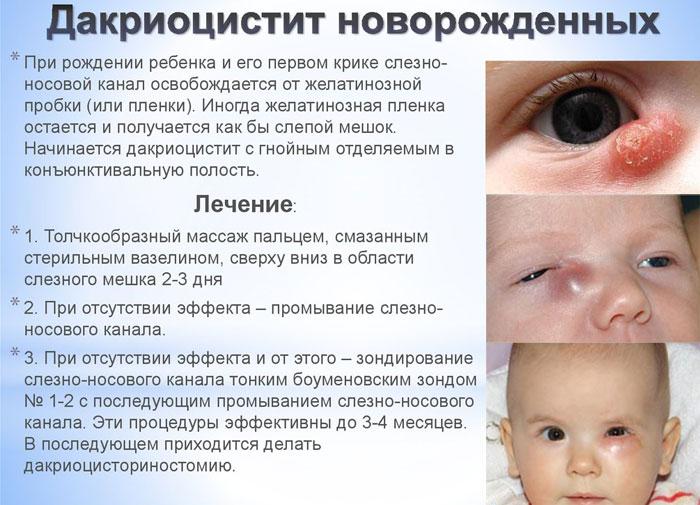
В период внутриутробного роста слёзный канал закрыт плёнкой, после рождения она разрушается, что позволяет слезам спокойно отделяться. Но иногда этого не происходит, и слёзный секрет, накапливаясь в протоках, провоцирует воспалительный процесс.
К воспалению под глазом также приводят:
- засорение слёзного канала инородными предметами и пылью;
- переохлаждение;
- повреждения глаз;
- неполное удаление косметики и плохая гигиена.
Систематическое переохлаждение организма приводит к стенозу канала – сужению просвета вследствие спазма.
Профилактика
Специально направленных мер на предотвращение дакриоцистита у новорожденных не существует, так как это врожденная патология и спрогнозировать ее появление невозможно.
Но в роддомах для предотвращения закупоривания канальцев и инфекционных поражений уже при устраненной пленке могут закапывать мягкие антибактериальные капли.

рекомендуетсявыполнять массаж слезоотводящих канальцев
В целом, родителям необходимо обращать повышенное внимание на любые ненормальные явления и симптомы у новорожденных. Хотя специалисты и утверждают, что некоторые болезненные состояния в этом возрасте не являются патологическими, но лучше перестраховаться, чем запустить болезнь
Хотя специалисты и утверждают, что некоторые болезненные состояния в этом возрасте не являются патологическими, но лучше перестраховаться, чем запустить болезнь.
Лечение дакриоцистита у новорожденных
При дакриоцистите у новорожденных в основном стараются обойтись без стационара. Чаще всего воспаление слезного мешка протекает у них в более легкой форме и связано с физиологическими особенностями организма. Обычно лечение дакриоцистита у грудничков производится методами:
Массаж при дакриоцистите
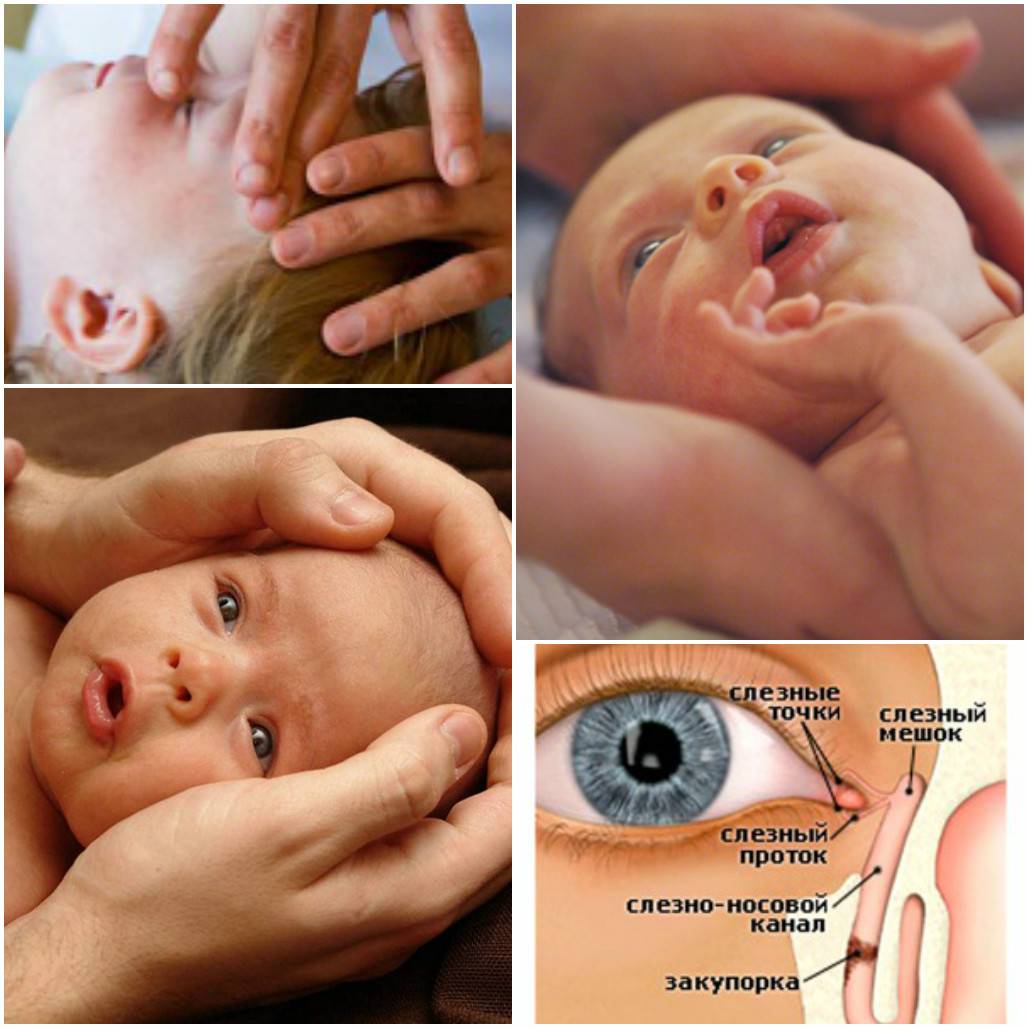
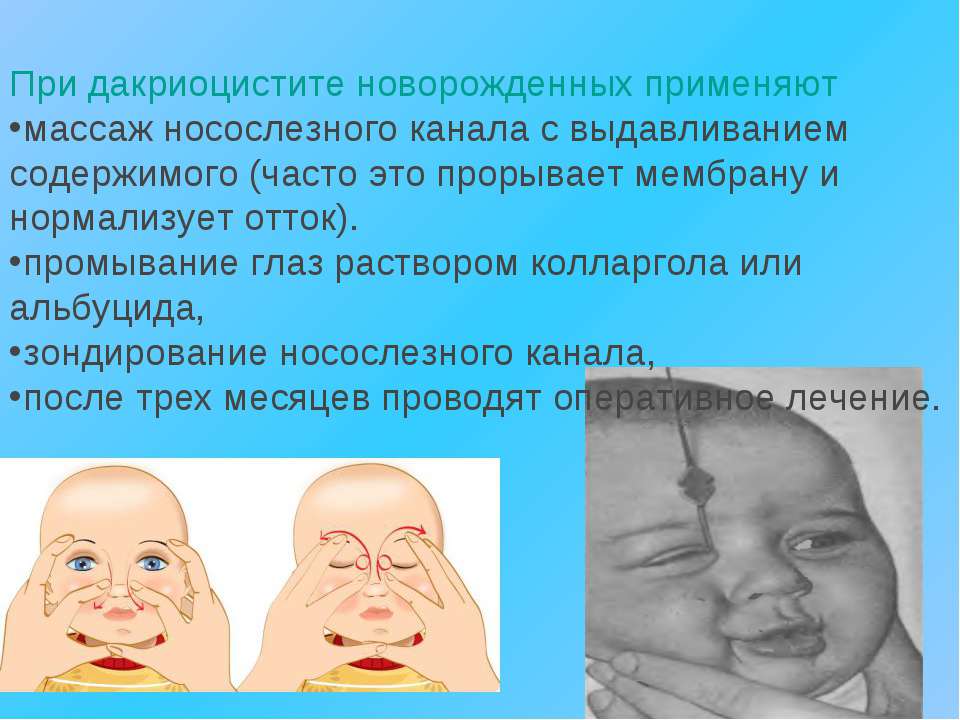
Массажем слезного мешка в течение 2-3 недель. Этот терапевтический метод эффективен в первые месяцы жизни ребенка в 90% случаев. При этом для массажа используются указательные пальцы. Обучиться массажу может каждый. Предварительно маме надо вымыть и продезинфицировать руки, а ногти обрезать коротко, сняв с них лак.
Методика массажа при дакриоцистите у новорожденных состоит из:
Легких постукивающих движений указательным пальцем в районе слезных мешочков (лучше делать одновременно на обоих глазах).
Проведением пальцем с легким нажатием от глазного уголка к переносице (10-15 раз)
Важно вести движения именно сверху вниз, для очистки канальцев от их содержимого. Менять направление движений нельзя
Нередко при этом из уголков глазиков может выходить секрет, что говорит об эффективности массажа. Убирать капельки секрета лучше стерильными ватными тампонами, смоченными в раствор фурацилина или отвара лекарственных трав (ромашка, календула).
Заканчивается сеанс легкой вибрацией области слезных желез.
Массаж обычно делают 3-4 раза в день, чаще перед кормлением. По окончании сеанса врачи нередко рекомендуют закапать малышу в глазки раствор фурацилина (1:5000) или мирамистина (0,01%). Если массажа при дакриоцистите оказалось недостаточно, врачи назначают другие методы лечения (промывание и зондирование канальцев).
Нельзя проводить массаж при малейшем подозрении на гнойное воспаление. Иначе это может закончиться распространением инфекции и развитием опасного осложнения – флегмоны.
Промывание
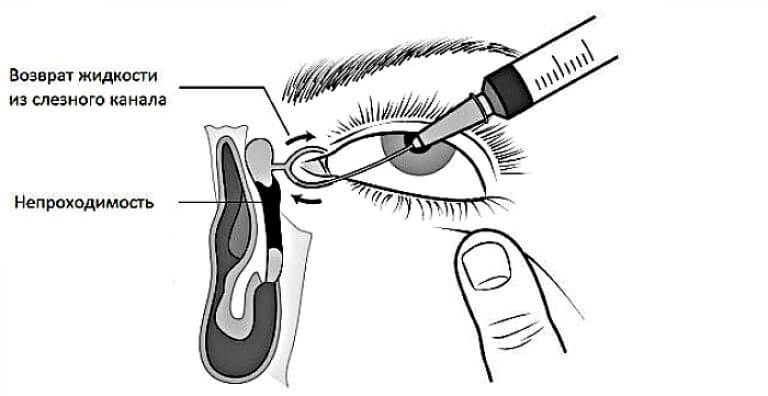
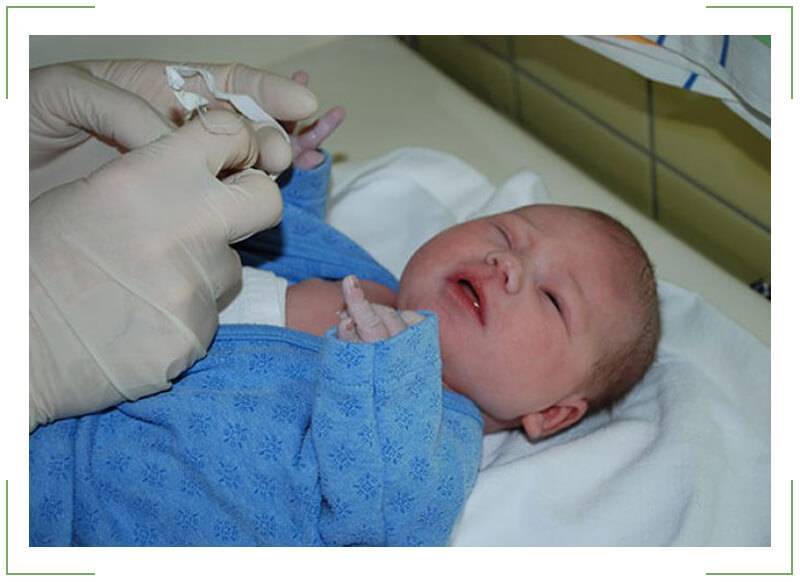
Промывание и параллельное зондирование (или бужирование) слезно-носового канала. Производится, если другие методы оказались неэффективными. Зондирование и бужирование производятся через слезные точки носослезного канала и являются щадящей заменой оперативного лечения. Манипуляции обычно производятся под местным обезболиванием и длятся несколько минут. При этом форма зонда в виде конуса расширяет канал и прочищает его. Подобные манипуляции безболезненны для малышей, однако могут быть им неприятны. Завершают процедуру введением длинного зонда и использованием антисептических растворов. После зондирования используют цветовую пробу Веста для определения степени проходимости канала. Нередко требуется повторное зондирование или бужирование с интервалом в несколько дней.
Обязательно посещать врача при амбулаторном лечении дакриоцистита не реже 2 раз в неделю. Через 2 недели лечения врач определит эффективность проводимого консервативного лечения.
Операция
Оперативное лечение редко используется у новорожденных. Если же без операции не обойтись, предпочтение отдается малоинвазивным методам (лазерный метод). Традиционная операция производится под общим обезболиванием. Перед операцией проводится обязательная антибиотикотерапия для профилактики послеоперационных осложнений.
Редким, но очень опасным осложнением операции новорожденных, является абсцесс головного мозга из-за попадания инфекции из глазного мешка с венозной кровью в головной мозг.
Восстановительный период
Процедуры проводят в стационарных условиях. Возможны ли осложнения после зондирования слезного канала? Последствия этого вмешательства могут быть следующими:
- спаечный процесс в канале;
- воспаление слезного мешочка;
- кровотечение;
- рецидив заболевания.
Кровотечение обычно бывает результатом хирургической ошибки или нарушения правил подготовки к процедуре. Остальные негативные последствия обычно возникают во время восстановления после вмешательства
Поэтому очень важно правильно провести реабилитационный период
Если во время процедуры возникло кровотечение, то необходимо остаться в стационаре еще на одни сутки. После этого человека выписывают домой. В течение 1 – 2 месяцев нужно беречься от инфекционных и простудных заболеваний, которые могут спровоцировать рецидив дакриоцистита.
После зондирования слезного канала в глаз нужно закапывать антибактериальные препараты. Дозировку и длительность применения капель определяет лечащий врач. Также в течение недели нужно делать массаж слезных канальцев, предварительно промыв глаз раствором “Фурацилина”. Движения при этом должны быть направлены от носа к внутреннему уголку глаза по ходу канала. Эти меры помогут предотвратить образование спаек и воспаления.
Показания для зондирования (бужирования)
Явной причиной для проведения зондирования является отсутствие положительной динамики в течение 14–21 дня с момента начала лечения или массажа. Процедура проводится для деток старше 1 месяца. Задуматься о бужировании следует, если в течение долгого времени сохраняется слезотечение, область вокруг глаз припухла, а терапия каплями или массажем не помогает. Процедуру необходимо провести при частых воспалительных процессах в слезном мешке или каналах, а также при какой-либо врожденной аномалии.
Лечение каплями с содержанием антибиотика не дает стойкого результата. Подобное самолечение лишь скрывает симптомы патологии и, в лучшем случае, избавляет от инфекционного заболевания. Единственным правильным решением при обнаружении симптомов болезни будет посещение педиатра. Он подберет наиболее подходящий способ восстановления оттока слез после подробной диагностики.
Лечение непроходимости носослезного канала
В случае приобретённого вида патологии лечение является обязательным. Оно также показано и при врождённой ННК, когда не происходит самостоятельного восстановления проходимости носослезного протока
Важно помнить о том, что, чем раньше будет проведена адекватная терапия, тем быстрее можно избавиться от патологии, а также избежать нежелательных осложнений и серьёзных проблем со здоровьем.
В современной медицине лечение непроходимости носослезного канала проводится двумя способами. Какой именно из них предпочтителен в каждом конкретном случае, определяет исключительно специалист на основании возраста больного, патогенетических механизмов развития болезни и прочих факторов.
Консервативный метод
В подавляющем большинстве случаев выявления недуга у младенцев применяются консервативные методики, направленные на улучшение состояния ребёнка. В случае их неэффективности врач определяет альтернативный вариант лечения.
Консервативная терапия дакриоцистита предусматривает прием:
- общих и местных лекарственных препаратов, обладающих противовоспалительным действием;
- антибактериальных препаратов;
- медикаментов с противоаллергическим эффектом.
Кроме этого в программу консервативного лечения непроходимости носослезного канала могут быть включены местные инструментальные методики:
Промывание слезных протоков посредством введения в них медикаментозных препаратов, обладающих противовоспалительными и антибактериальными свойствами, а также протеолитических ферментов и глюкокортикоидов, положительно влияющих на проходимость каналов.
Расширение слезного канала, проводимое без оперативного вмешательства (бужирование). Перед началом процедуры в конъюнктивальную полость закапывают обезболивающие капли. После этого специалист при помощи тонкого стержня разрушает плёнку, которая блокирует слезные точки
Инструмент аккуратно продвигается до места блокировки и осторожно вращается. Когда манипуляция завершена, орган зрения обрабатывается антисептиком.
Хирургическое лечение
Среди малоинвазивных оперативных методик, назначаемых для устранения ЗНК у пациентов взрослого возраста, стоит упомянуть баллонную дакриопластику. Проведение манипуляции имеет сходство с бужированием. Ключевое отличие состоит в применении баллонного катетера вместо зонда. Диаметр катетера находится в пределах от 2 до 3 миллиметров. Специалист вводит его в зону обструкции, после чего данный баллонный катетер раздувается. Несмотря на высокую распространённость процедуры при терапии дакриоцистита, ее эффективность находится на достаточно невысоком уровне, в связи с чем специалисты прибегают к более результативным хирургическим манипуляциям.
Для лечения непроходимости носослезного канала применяется и такой малоинвазивный метод как трансканаликулярная дакриоцисториностомия. По сути, это достойная альтернатива хирургии в традиционном понимании этого слова, которая проводится под эндоскопическим контролем. Специалист подводит лазерное волокно в зону обструкции с целью ликвидации соединительнотканных тяжей. Как только спайки разъединяются, происходит введение выполненного из силикона стента в слезные пути, где он остается как минимум на 3 месяца.
К хирургическим манипуляциям, направленным на устранение ННК, относится также дакриоцисториностомия. В ходе ее проведения возникает слияние носовой полости и слезного мешка за счет создания сообщения между слизистыми оболочками, а также обеспечение беспрепятственного выхода из конъюнктивального мешка слезной жидкости. Современная хирургия предусматривает эндоназальную методику проведения операции, являющуюся достаточно эффективной и в то же время щадящей. Манипуляция противопоказана пациентам младше 5-летнего возраста.
Ход операции
Длительность оперативного вмешательства составляет 5-20 минут. При этом нет необходимости нахождения в стационаре
После зондирования важно соблюдать рекомендации и предписания врача, своевременно приходить на осмотр к офтальмологу по месту жительства
Вначале операции кожа вокруг глаза обрабатывается антисептическими и дезинфицирующими медикаментами в виде растворов, в глаза вводится разрешенный по возрасту местный анестетик.
Для расширения слезных путей, придания им доступной и проходимой для вмешательства формы вводится зонд Зихеля в просвет канала. По достижению нужных размеров он удаляется, туда вводится зонд Боумена меньших размеров и диаметра. Офтальмолог его продвигает по просвету слезного канала, тем самым, разрушая гнойную пробку.
В конце манипуляции дезинфицирующим, антисептическим раствором обрабатывается кожа вокруг глаз, и вымываются остатки пробки и гноя.
Полное зондирование слезных путей определяется при выливании через носовой ход дезинфицирующей жидкости. При необходимости процедура может быть повторена.
Вместо зонда может использоваться специальный небольшой шарик. При наполнении его воздухом он проходит через слезные пути и нарушает целостность, устраняет пробку.
https://youtube.com/watch?v=2Ue6bOAFeO4
Лечение
Чем быстрее начать лечение – тем благоприятнее прогнозы.
Избавиться от дакриоцистита проще всего при комплексном подходе, который предполагает медикаментозную терапию, а также массажные процедуры и регулярные промывания.
Массаж при дакриоцистите у новорожденных
Техника массажа достаточно простая, и педиатры при постановке диагноза «дакриоцистит» обучают этим нехитрым манипуляциям родителей всего за несколько минут.
Достаточно установить указательный палец на внутренний уголок глаза ребенка, и нажав на нее, провести пальцем к внешнему уголку, параллельно совершая такие же несильные периодичные нажатия (движение выполняется по нижней части глаза, по нижнему веку и ведет к носу).
По мере приближения к внутреннему уголку движения должны быть менее интенсивными.
Стоит отметить! Повторить такую процедуру необходимо как минимум пять раз за один подход, подходов за один день можно сделать три-четыре.
На видео вы увидите как правильно делать массаж глаз грудничку при дакриоцистите:
Капли и медикаментозное лечение
Перед применением назначаемых специалистом медикаментозных препаратов ребенку необходимо промыть область конъюнктивы.
Для новорожденных лучше всего использовать фурацилиновый раствор или отвар ромашки.
В растворе смачивают марлю или ватный диск и аккуратно проводят вдоль разреза глаз, устраняя уже выделившийся гной.
Из медикаментовназначают антибиотики.
Но их вид напрямую зависит от выявленного возбудителя, так как разные микроорганизмы по-разному реагируют на такие препараты.
Учитывая, что в основном при дакриоцистите в слезных канальцах развиваются стрептококки, стафилококки и синегнойная палочка, в данном случае лучше всего подойдут вигамокс или тобрекс.
Возможно назначение препарата в виде капель альбуцида, но его применяют в крайнем случае, так как он может вызывать жжение и вдобавок кристаллизоваться на выходах каналов, а это может только затруднить отток жидкости.
Хорошо подойдет новорожденным препарат витабакт, который не взаимодействует с другими средствами и может использоваться для комплексного лечения.
Главное – помнить, что при использовании нескольких лекарств интервал между их введением должен составлять как минимум 15 минут.
Помните! Массаж и офтальмологические медикаментозные средства не всегда дают результат, и если спустя максимум неделю никакого эффекта не видно – новорожденным выполняют зондирование слезных путей.
В этом случае неустраненная пленка разрывается с помощью специального зонда, им же выполняется прочистка слезных канальцев.
Чаще всего достаточно однократного выполнения этой процедуры, но иногда необходим повторный сеанс (крайне редко процедуру требуется повторить многократно).