Профилактика появления аллергии
Предупредить возникновение аллергической реакции у новорожденного практически невозможно.
Однако, можно снизить риск появления неприятных симптомов:
- Начинать прикорм в положенный возраст и с небольшого количества;
- При кормлении грудью соблюдать специальное питание, которое снизит риск появления аллергенов;
- Применять для прикорма и искусственного вскармливания только неаллергические смеси;
- Ежедневно проводить уборку в помещении, где находится ребенок;
- Снизить риск контакта новорожденного с домашними питомцами;
- Использовать косметические препараты для ухода за ребенком без отдушек.
Соблюдение простых правил поможет снизить вероятность возникновения проблемы и при необходимости быстро определить аллерген.
Предотвращение аллергических проявлений у новорождённых дома
При обнаружении аллергии на ранних этапах и устранении возбудителей болезнь переходит в стадию ремиссии. С возрастом, есть шанс «перерасти» болезнь.
Врачи делают благоприятные прогнозы, в связи с тем, что тяжелую форму болезни удаётся держать под контролем благодаря лекарствам и диетическому питанию.

- Но для профилактики аллергии у новорождённых необходимо начинать ещё до рождения. Беременным рекомендуется ограничивать аллергенные продукты и избавиться от вредных привычек.
- После рождения сохранять грудное вскармливание минимально до полугода, далее вводить прикорм согласно рекомендованным схемам, поддерживать гипоаллергенный уклад.
- Детей с предрасположенностью к аллергии необходимо защищать от любых факторов.
- Чтобы уберечь малыша от укусов насекомых, необходимо одеждой прикрывать всё тело. На коляску можно повешать специальную сетку или пелёнку. Чтобы избежать раздражения от синтетики, для младенцев используют одежду только из натуральных тканей.





Если аллергия на шерсть, то необходимо по возможности контакт ребенка с животными. Обязательна частая влажная уборка. При аллергической реакции на пыль меры те же, что и при реакции на шерсть.

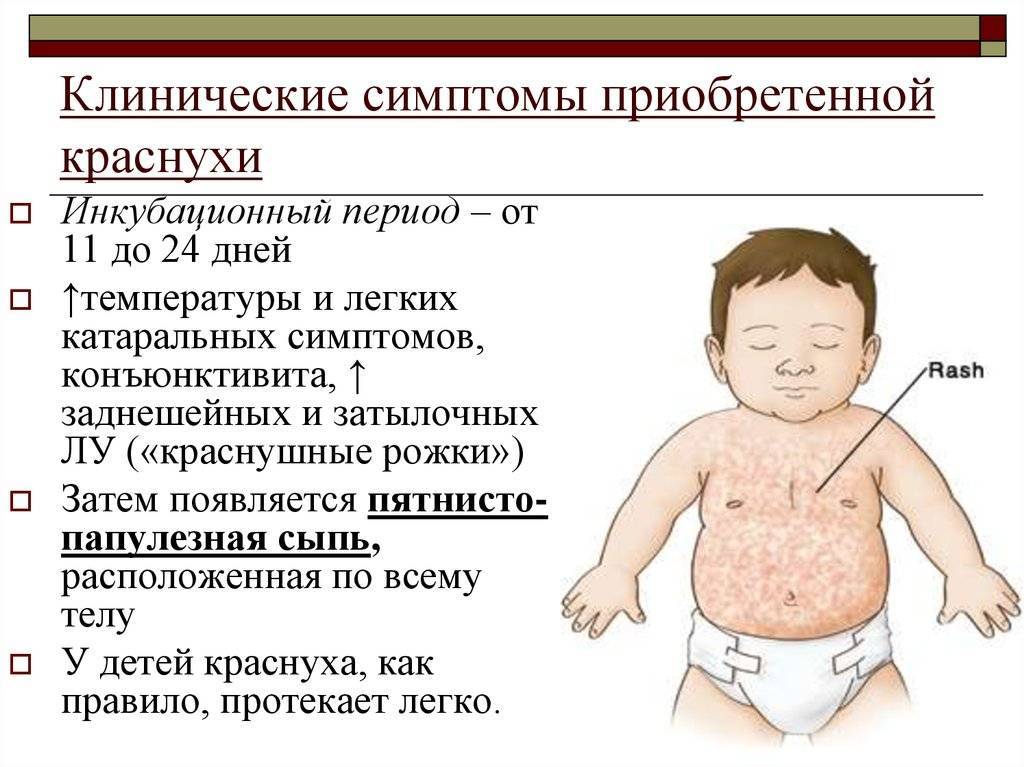
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.
Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
Другие статьи
Эльдарханова Паху Мутаевна
М-эхо, функциональная диагностика, энмг, ээг
ЭЭГ в Махачкале
Электроэнцефалография (ЭЭГ) — это метод регистрации электрической активности, который необходим для оценки состояния головного …
19 декабря 2022
Ханвердиев Рустам Абдулмажидович
детский хирург, обрезание, хирург
Младенческая гемангиома: диагностика и лечение
Младенческая гемангиома является врождённым пороком развития капилляров у ребёнка, которое классифицируется как доброкачественн…
7 декабря 2022
Гаджикулиев Нури Бабаевич
обрезание, уролог, хирург
Водянка оболочек яичек у детей: что это такое, как проявляется и как лечится?
Водянка оболочек яичка (гидроцеле) — это доброкачественный процесс, при котором в полости мошонки скапливается серозная жидкост…
25 ноября 2022
Гойтиева Наида Алидибировна
офтальмолог
Как распознать болезни глаз у ребенка?
У вас в семье радостное событие – родился ребёнок! Но вы должны помнить о том, что есть определённые правила осмотра этого ново…
17 ноября 2022
Лечение Лекарственной аллергии у детей:
Если возникли подозрения на лекарственную аллергию у ребенка, сразу отменяют те препараты, которые он получает. Если вызвана острая реакция, промывают желудок, назначают солевые слабительные, дают малышу энтеросорбенты, антиаллергические лекарства. Среди энтеросорбентов распространены активированный уголь, белый уголь, полифепан и т.д.
При тяжелых симптомах лекарственной аллергии у ребенка нужна срочная госпитализация – вызывайте скорую помощь. Ребенку назначают постельный режим и обильное питье, чтобы препараты как можно быстрее «вышли» из организма.
Анафилактический шок
Для лечения анафилактического шока как очень тяжелого состояния применяют кортикостероиды. Вводят преднизалон, доза которого 50-150 мг или больше, гидрокортизон (внутримышечно или внутревенно) – 50-200 мг. При асфиксии и удушье вводят эуфиллин в дозах, соответствующих возрасту. Также врачи могут назначить антигистаминные препараты: пипольфен (не всегда рекомендуется из-за выраженного гипотензивного действия), супрастин.
При появлении признаков сердечной недостаточности вводится корглюкон 0,06%-ный раствор 0,3–0,5-1,0 в изотоническом растворе хлорида натрия. Если аллергическая реакция развилась на введение пенициллина, то вводится 1 000 000 ЕД пеннициллиназы. Также для лечения применяют противошоковые жидкости (плазмазамещающие растворы).
При критическом состоянии проводятся реанимационные мероприятия: искусственное дыхание, закрытый массаж сердца, интубация бронхов. При отеке гортани проводят трахеотомию.
Отек Квинке
Прогноз благоприятный при расположении отека на коже. Опасность представляет отек в области жизненно важных органов, например, гортани (вызывает удушье). Срочно вводят антигистаминные средства, мочегонные препараты типа лазекса и фуросемида в дозах, адекватных возрасту больного. Тяжелые случаи требуют применения кортикостероидов.
Аллергическая гранулоцитопения
Нужно как можно быстрее прекратить контакт ребенка с лекарствами. Лечение проводится кортикостероидами в течение 7-10 дней. По показаниям производят переливание плазмы или лейкоцитарной массы.
Чесотка
Чесотка — это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит — чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
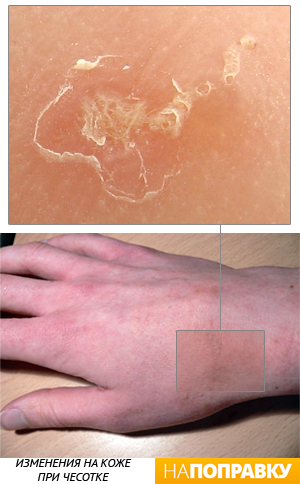
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски — ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.
Менингит
Причиной сыпи у ребенка может быть смертельно опасное заболевание — менингококковый менингит. Сыпь похожа на коревую или проявляется в виде красных пятен. Обычно летучая, то есть исчезает в течение 2-3 часов. При тяжелом течении и развитии опасных осложнений на коже могут появиться кровоподтеки. Возможные признаки менингита у детей:
- ребенок заторможенный, слабо реагирует на окружающих, его движения скованные и резкие;
- ребенок раздражителен, не хочет, чтобы его держали на руках;
- необычный плач;
- рвота и отказ от кормления;
- бледная и пятнистая кожа;
- потеря аппетита;
- застывшее выражение лица;
- сильная сонливость;
- высокая температура;
- пятнистая красная сыпь, не исчезающая при надавливании твердым предметом (например, стеклянным стаканом).
Лечение
Основной метод, который позволяет убрать высыпания и вылечить кожную патологию – это гигиенический уход
Важно менять подгузник сразу после стула и каждые три часа, подмывая ребенка проточной водой. Между сменами нужно делать воздушные ванны и на несколько минут оставлять малыша без одежды
При этом необходимо отказаться от синтетической одежды, некачественной детской косметики.
Купание проводят в воде с отваром лекарственных трав. Можно добавлять ромашку, тысячелистник, череду. После купания ребенка нужно хорошо осушить и припудрить кожу присыпкой.
Врачи рекомендуют установить температуру воздуха в детской на уровне 20-22 градусов и следить за влажностью, которая не должна превышать 50-70%. Хорошим решением станет приобретение увлажнителя воздуха, который поможет создать правильный микроклимат. Такие простые действия помогут избавиться от условий, которые повышают риск развития потницы.
Классификация заболевания
Существует четыре основных вида потницы, которые отличаются между собой характером сыпи, продолжительностью развития и тяжестью проявления симптоматики:
- Кристаллическая. Сопровождается развитием пузырьковой сыпи, которая чаще всего проявляется на голове, за ушами, на шее. Возможна и другая локализация высыпаний. Спустя 2-3 дня после появления пузырьки подсыхают и начинают шелушиться. Так как раздражение не сопровождается воспалением или инфекцией, кристаллическая форма является самой простой и безобидной.
- Красная. Более сложный вид, при котором пот воздействует на кожу более длительное время и, соответственно, вызывает более сильное раздражение. Сыпь в виде небольших воспаленных бугорков провоцирует небольшой отек и сопровождается зудом, жжением, дискомфортом. Длится около двух недель.
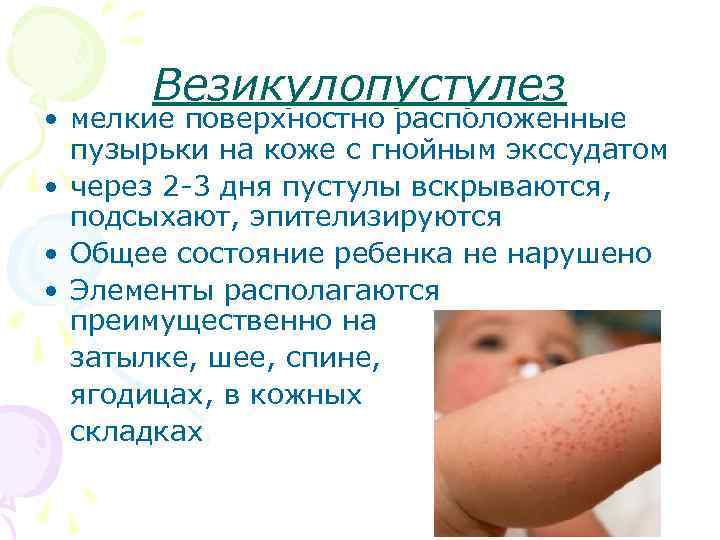
- Белая потница, или везикулопустулез. При таком типе на коже появляются пузырьки с беловатым или желтоватым заполнением. Когда пузырек лопается, после него остается светлый налет. Наличие окраса в пузырьковой жидкости говорит о том, что к высыпаниям присоединилась инфекция, зачастую – стафилококковая.
- Глубокая. В большинстве случаев потница вызывает только поверхностное поражение кожного покрова. При глубокой форме патологии страдают глубинные слои кожи. Болезнь сопровождается волдырями, наполненными светлым содержимым, которые рассасываются или самопроизвольно лопаются.
Как правильно увлажнять кожу?
Учитывая особенности строения кожи у детей как в области высыпаний, так и на неповрежденной коже, требует ЕЖЕДНЕВНОГО использования увлажняющих средств (эмолентов) в больших количествах. Может понадобиться до 250-500 г. эмолентов в неделю.
- Наносите увлажняющее средство не реже 2х раз в день.
- Многие дети лучше переносят нейтральные средства без отдушек, на основе вазелина.
- Наносите смягчающее средство в течение 3х минут после мытья.
- Для каждого ребенка подбирается своя форма выпуска соответственно проявлениям аллергического дерматита.
- Не массируйте и не слишком втирайте кремы или мази.
Смягчающие средства можно наносить до или после любых других препаратов, например, гормональных кремов, но лучше выдержать интервал 30 минут между разными препаратами.
Online-консультации врачей
| Консультация специалиста банка пуповинной крови |
| Консультация массажиста |
| Консультация гастроэнтеролога детского |
| Консультация пульмонолога |
| Консультация психиатра |
| Консультация инфекциониста |
| Консультация косметолога |
| Консультация невролога |
| Консультация генетика |
| Консультация иммунолога |
| Консультация хирурга |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация психоневролога |
| Консультация аллерголога |
| Консультация общих вопросов |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Как предотвратить появление
Существуют простые советы и действия, которые помогут вам сохранить кожу рук гладкой в любое время года. Проведение таких процедур не займет много времени, зато ваши руки будут вам очень благодарны. Простые советы по уходу кожи рук и предотвращению цыпок:
- Избегайте контакта с горячей водой. Это не значит, что нужно вовсе перестать использовать воду. Но делайте это в меру. Дело в том, что любая вода смывает кожный жир и высушивает кожу, а особенно горячая. Поэтому старайтесь подолгу не принимать ванные.
- Мытье рук детским мылом. Детское мыло не высушивает кожу, а наоборот увлажняет ее, при этом оно является отличным антибактериальным средством. Поэтому, если вам нужно часто мыть руки, мойте их детским мылом.
- Не используйте электросушку. Если вам приходится часто использовать электросушку, то помните о том, что она сильно высушивает руки. Пускай это более гигиеничное средство, чем полотенце, но оно вызывает такую неприятность, как цыпки на руках.
- Регулярно используйте крем для рук. Возьмите за привычку всегда носить с собой увлажняющий крем. Небольшой совет: крем лучше наносить в два этапа, сначала тонкий слой, а после того, как он впитается, следующий слой.
- Мойте руки и стирайте в резиновых перчатках. Как уже описывалось ранее, химические средства поражают кожу и, чтобы этого избежать вам следует использовать простые резиновые перчатки.
- Кушайте больше витаминов. Нехватка витаминов – это распространенная причина сухости кожи. Поэтому всегда употребляйте витамины А, В и Е. Эти витамины содержатся в овощах, яйцах, сметане, масле, печени и хлебе из отрубей.
- Защита рук в холода. И, конечно же, никогда не снимайте перчатки с рук, если на улице минусовая температура. Научитесь использовать телефон и производить другие действия в перчатках. Однако как лечить цыпки на руках, подробно указано в данной статье.
На фото – как выглядят цыпки на руках у ребенка:
Итак, подведем итог. Возникновение цыпок на руках – это распространенное явление, как у детей, так и у взрослых. Оно приносит массу неудобств, связанных с использованием воды и выполнения простых действий, также цыпки портят внешний вид рук. Причин возникновения этой проблемы достаточно много, но все из них можно запросто предотвратить. Если предотвратить появление цыпок не получилось, то следует принять своевременное лечение. На первых этапах их возникновения можно избавиться от неприятности за пару дней.
Лечение кожных заболеваний у детей
Поскольку детские кожные заболевания возникают под воздействием разных факторов, при появлении сыпи у ребёнка посетите дерматолога, он назначит анализы для выявления причин патологии.
Для борьбы с дерматозом используют препараты против основных возбудителей заболевания, применяют наружные средства и таблетки, действие которых направлено на устранение неприятных проявлений, укрепление иммунитета. В качестве дополнительных методов лечения используют физиопроцедуры – УВЧ, УФО, лазеротерапию.
Терапию проводят в домашних условиях, при хроническом течении кожных заболеваний детям выписывают путёвки в специализированные санатории.
Чем лечить кожные заболевания
| Название лекарственного препарата | К какой группе относится | Для чего назначают |
| Виферон, Панавир | Противовирусные | При дерматозах вирусного происхождения. |
| Ацикловир | Противогерпесное средство | При инфекциях, которые вызваны различными типами вируса герпес. |
| Колломак, Ферезол | Прижигающие средства | Помогают убрать бородавки. |
| Ламизил, Кетоконазол, Флуконазол, шампунь Низорал, Дермазол | Противогрибковые препараты | При микозах, себорее. |
| Тетрациклин, Эритромицин | Антибиотики | При гнойных поражениях, присоединении вторичных инфекций из-за расчёсывания сыпи. |
| Медифокс, Бензилбензоат, серная мазь | Акарицидные препараты | При чесотке. |
| Педикулен Ультра, Никс | Противопедикулезные препараты | При педикулёзе. |
| Трихопол, Метронидазол | Противопротозойные средства | При демодекозе |
| Зиртек, Цетрин | Антигистаминные | Назначают при всех видах дерматозов для устранения зуда, отёчности. |
| Преднизолон, Дипроспан, Гидрокортизоновая мазь, Лоринден | Глюкокортикостероиды | Устраняют сильные воспалительные процессы, нестерпимый зуд при тяжёлых формах кожных заболеваний. |
| Полисорб, активированный уголь | Энтеросорбенты | Выводят токсины, аллергены из организма, необходимы при всех видах кожных заболеваний. |
| Ибупрофен, парацетамол | Жаропонижающее | Снижают температурные показатели при инфекционных заболеваниях. |
| Иммунал, Полиоксидоний | Иммуномодуляторы | Укрепляют иммунитет, лекарства необходимы при любых видах дерматозов. |
| Бепантен | Наружные средства со смягчающим действием | При сильном шелушении кожи. |
| Мирамистин, Фукорцин | Антисептики | Для смазывания высыпаний при дерматозах. |
| Тенотен, Пантогам | Седативные средства | При нервных расстройствах. |
Если сыпь возникла на фоне заболеваний почек, печени, крови, органов пищеварительной системы, необходимо устранить основное заболевание.
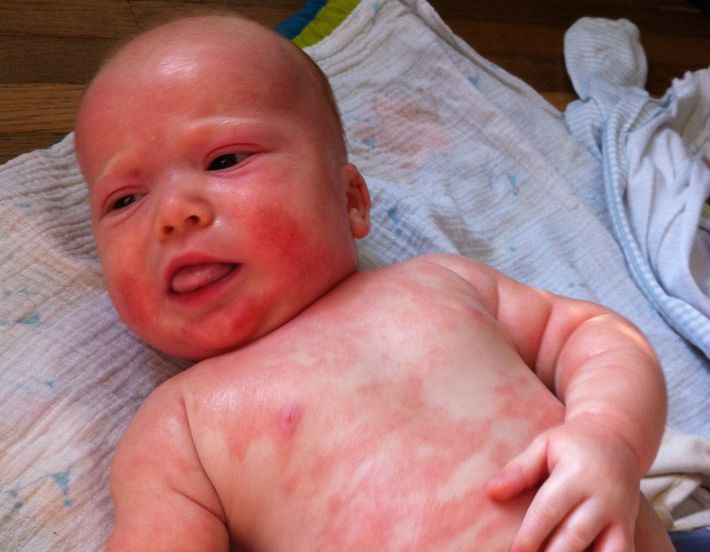
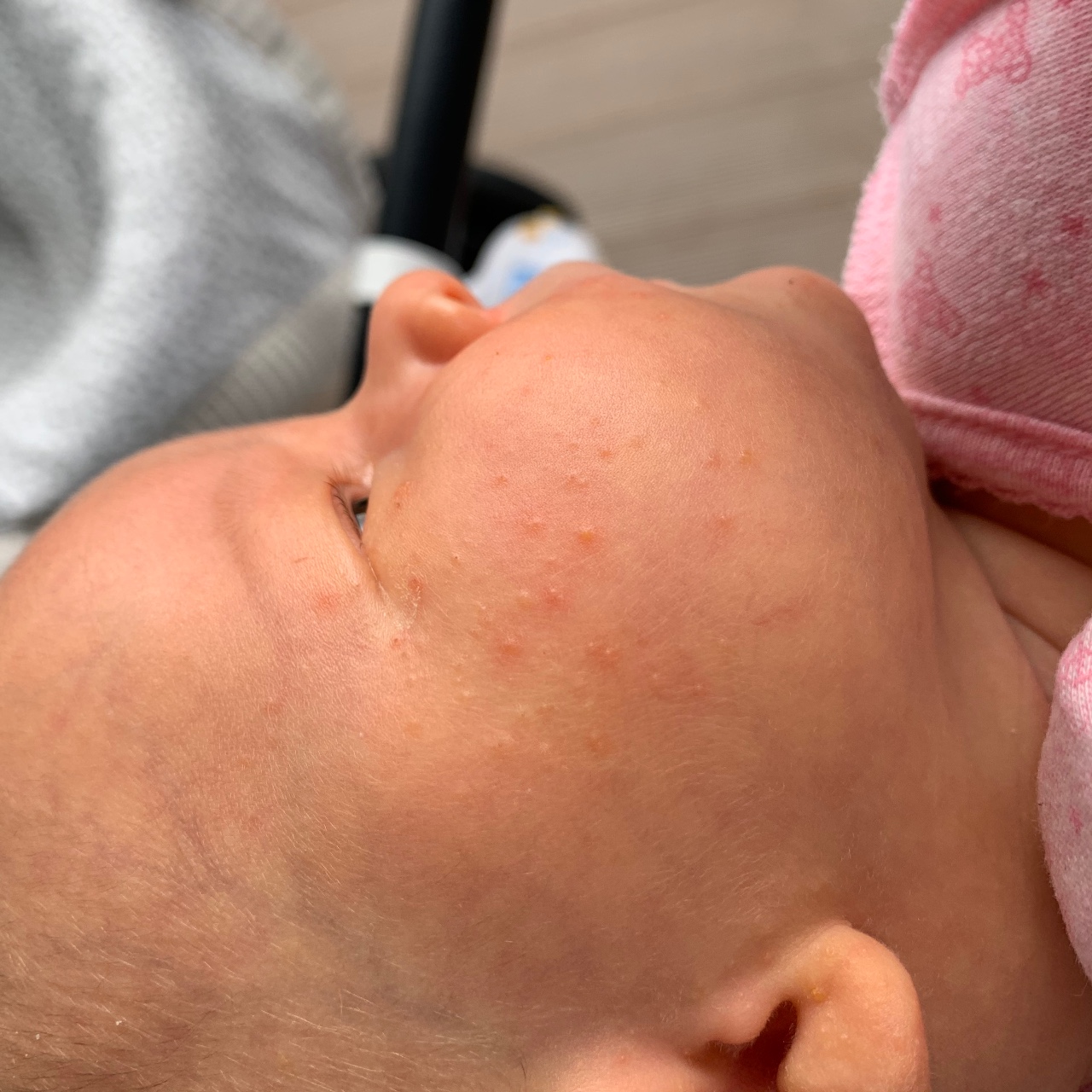
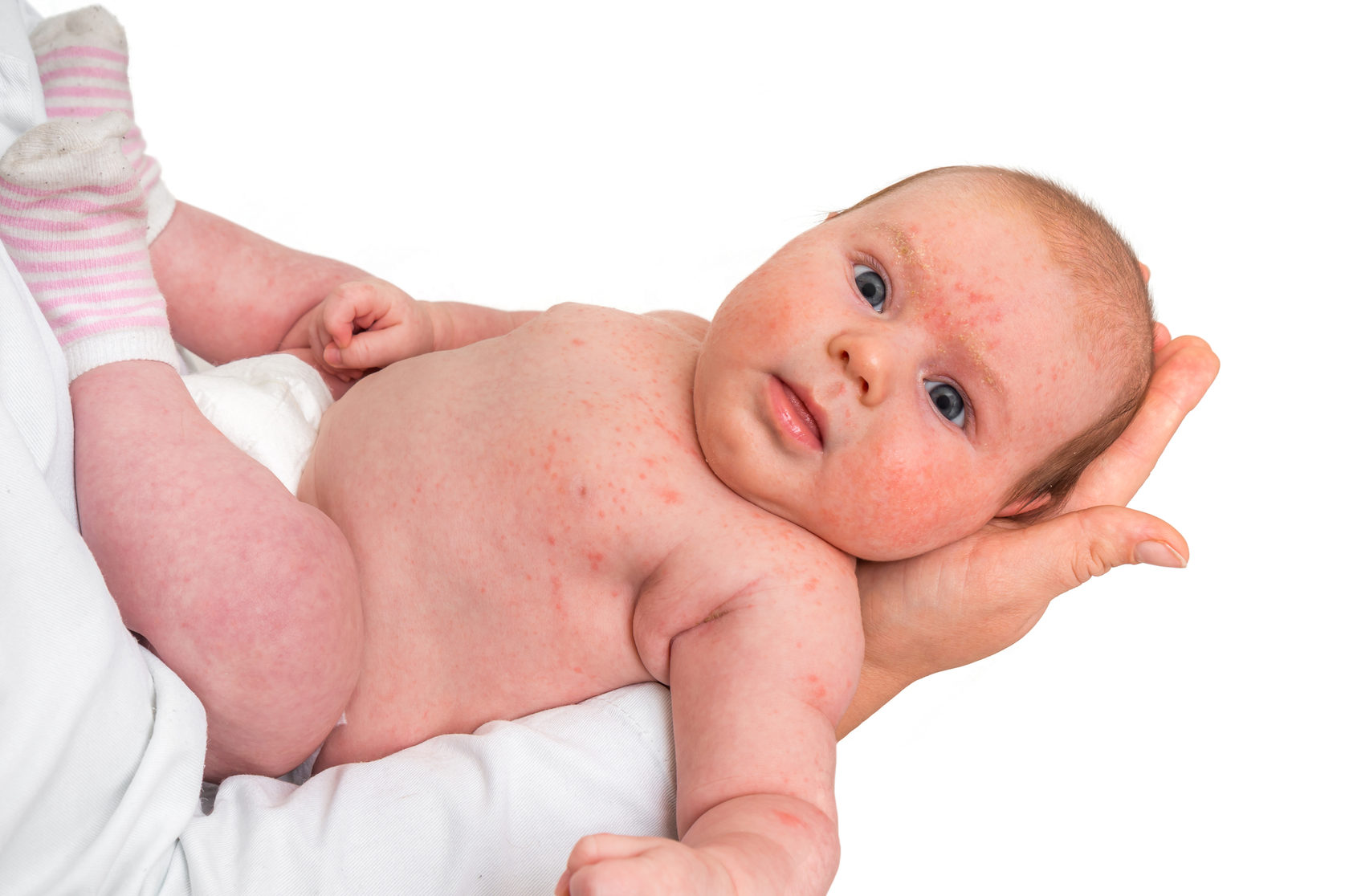
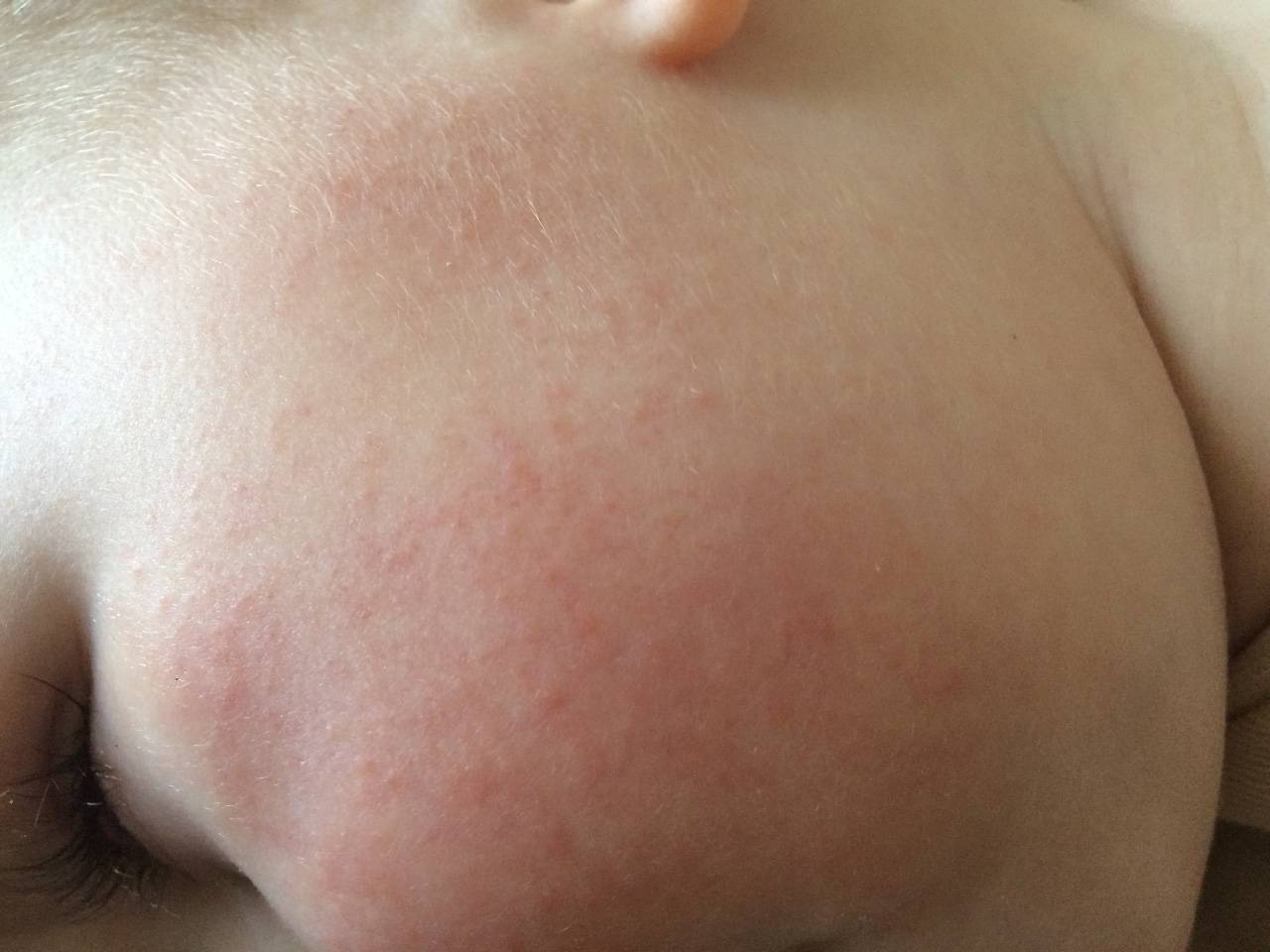
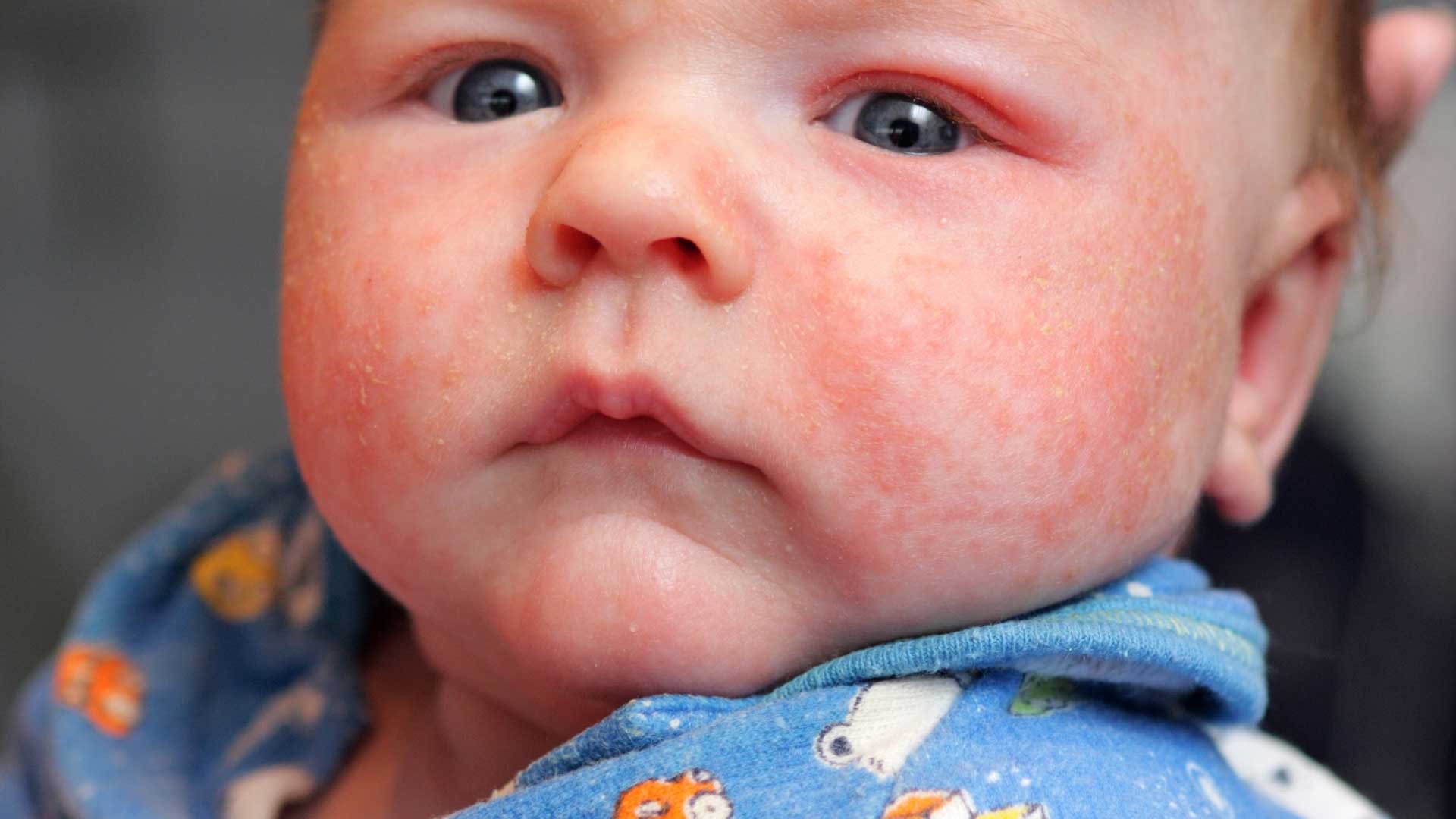
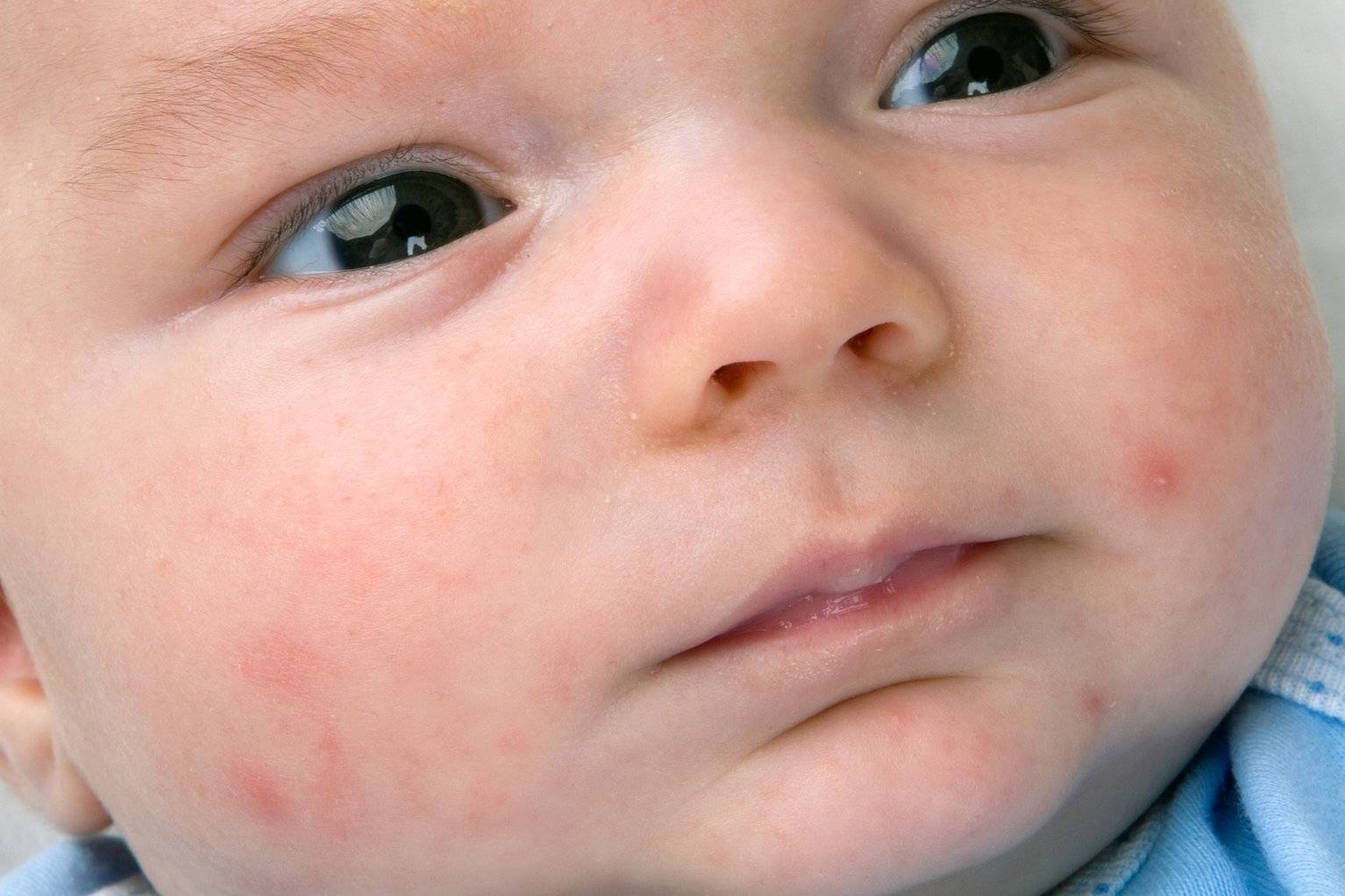
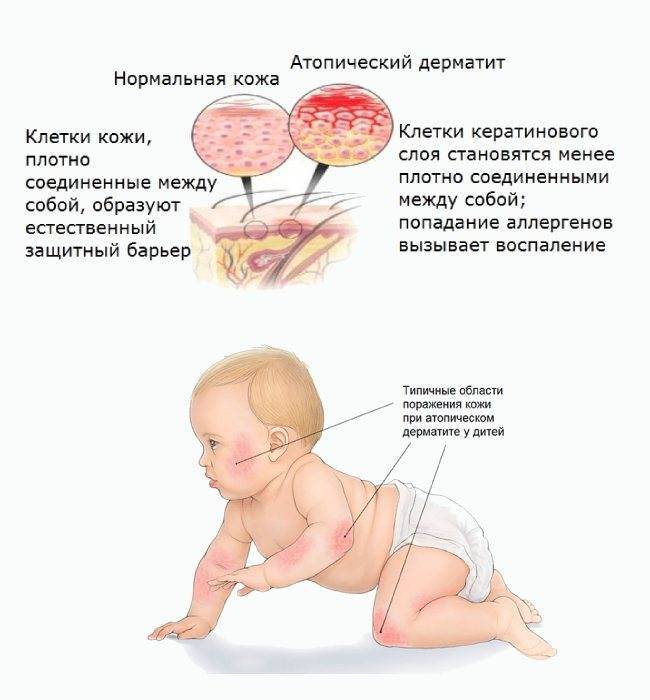
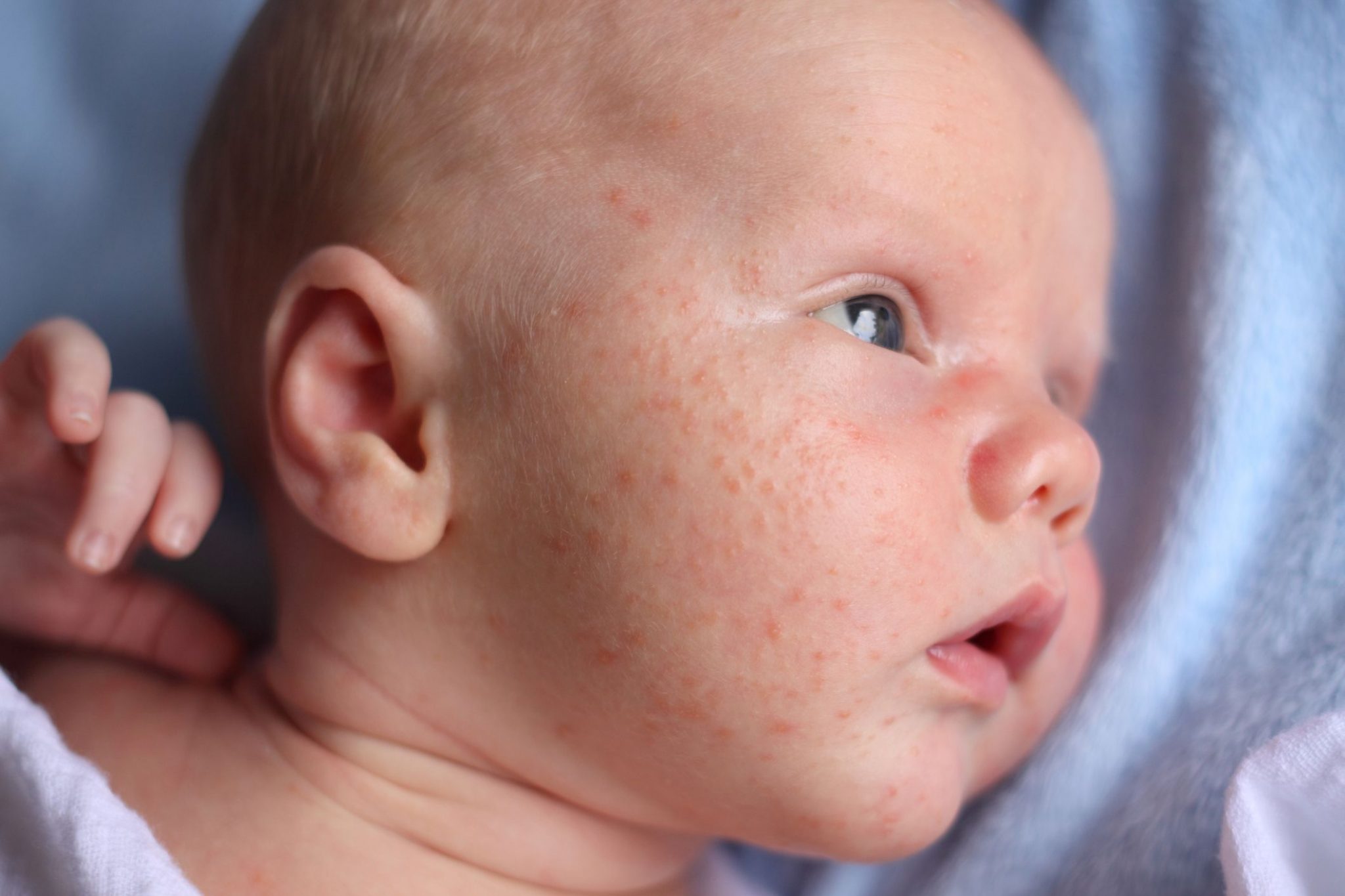
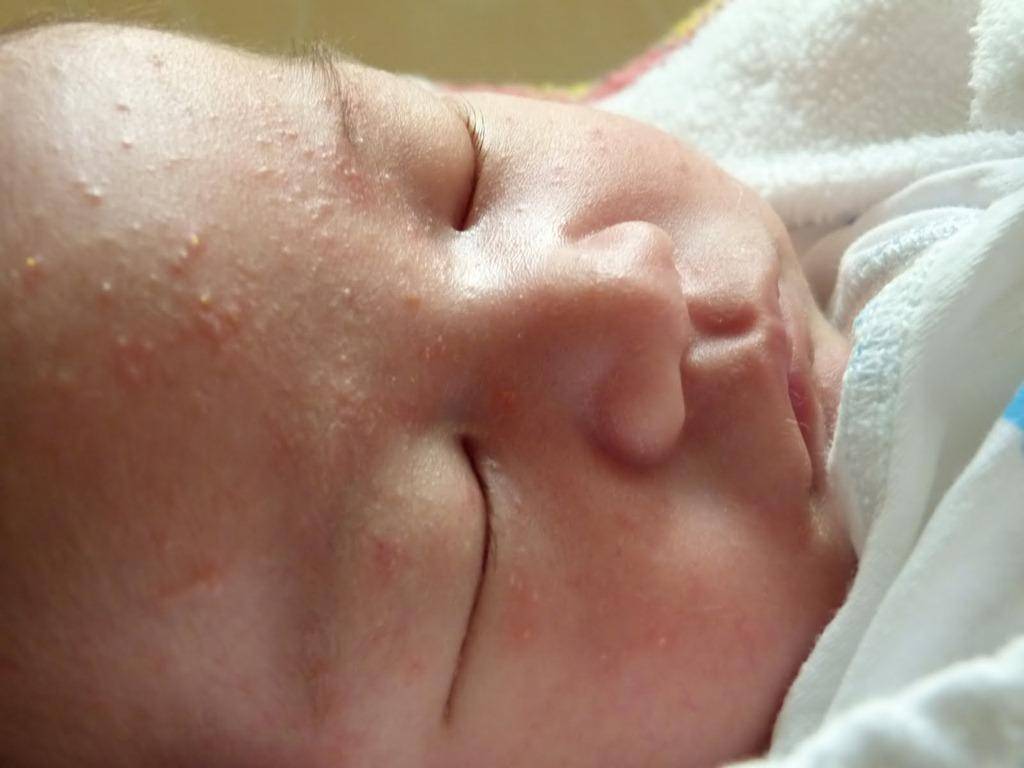
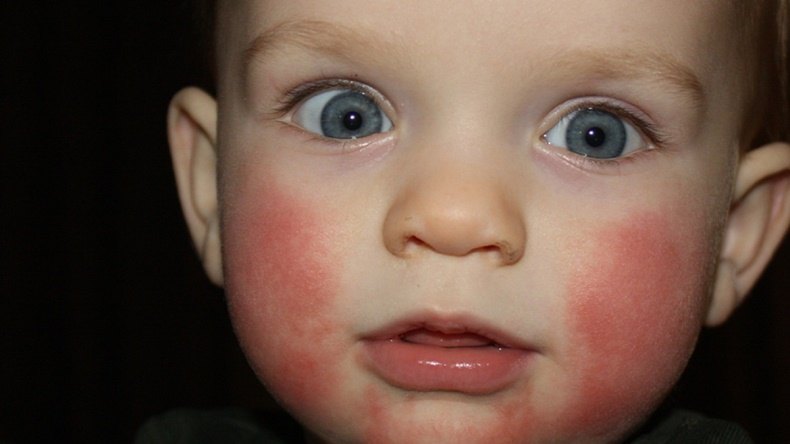
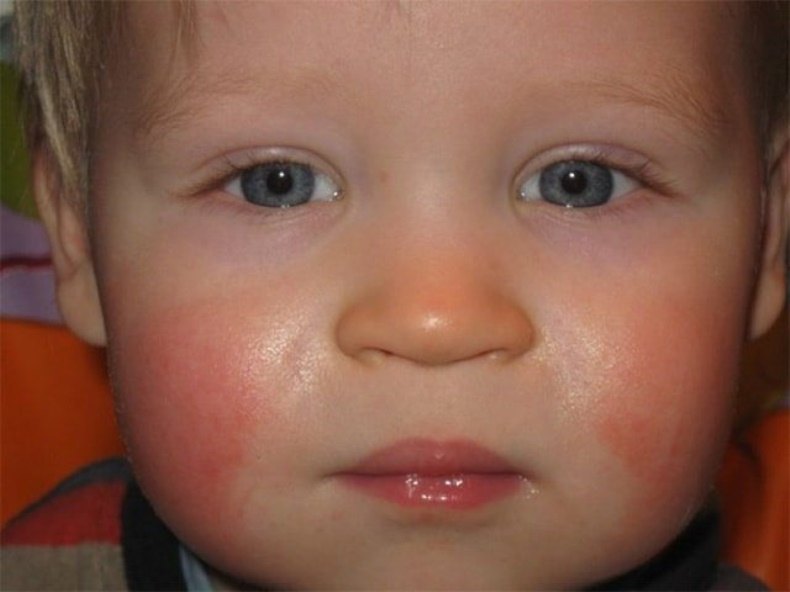
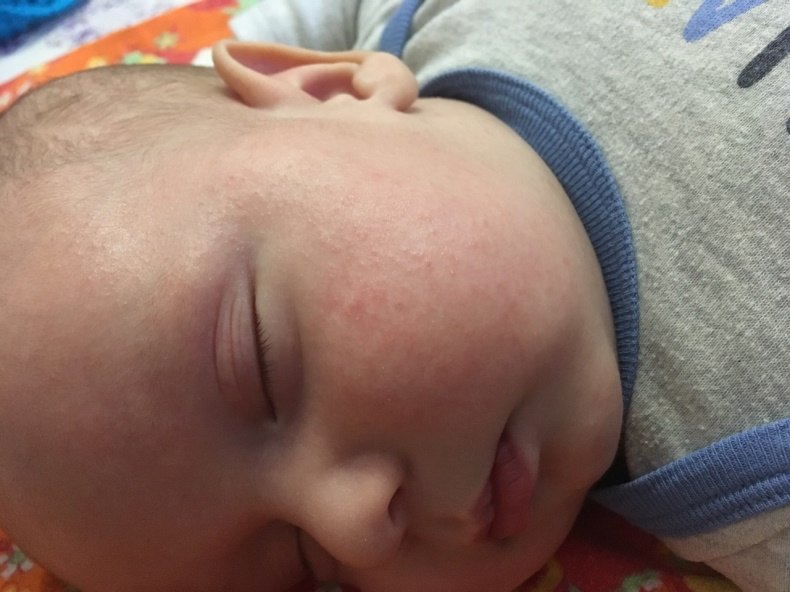
Как проявляется аллергия у грудничка?
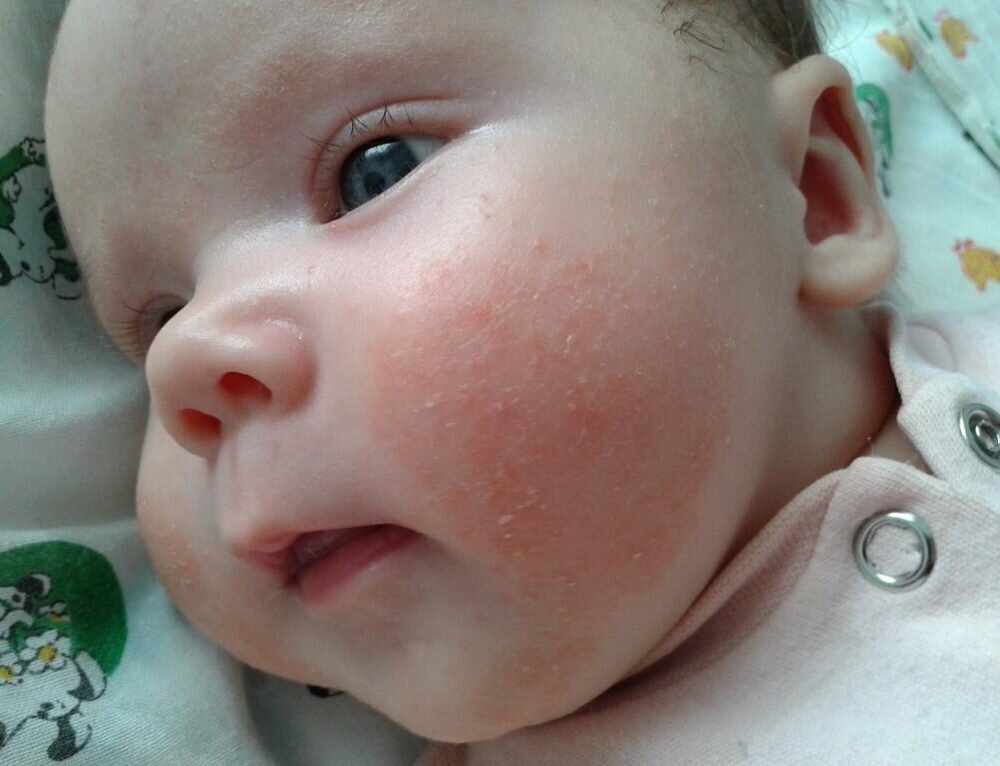
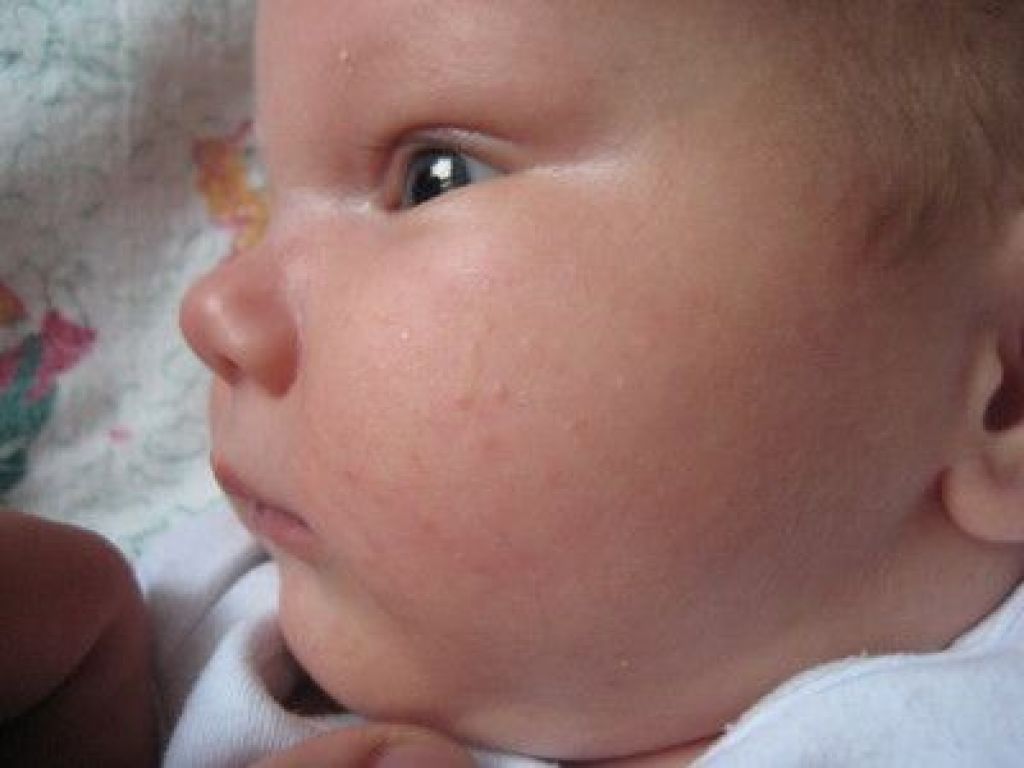
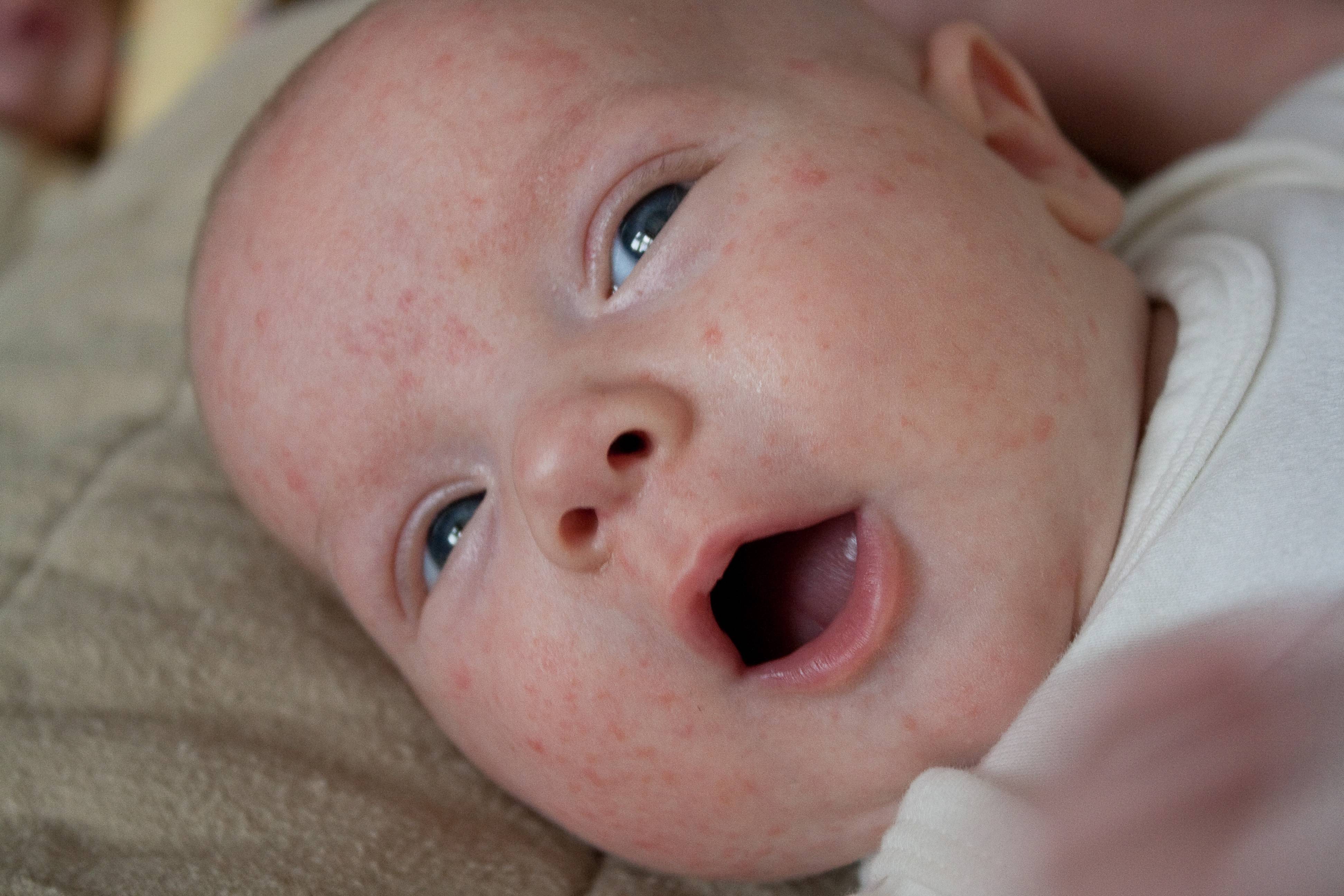
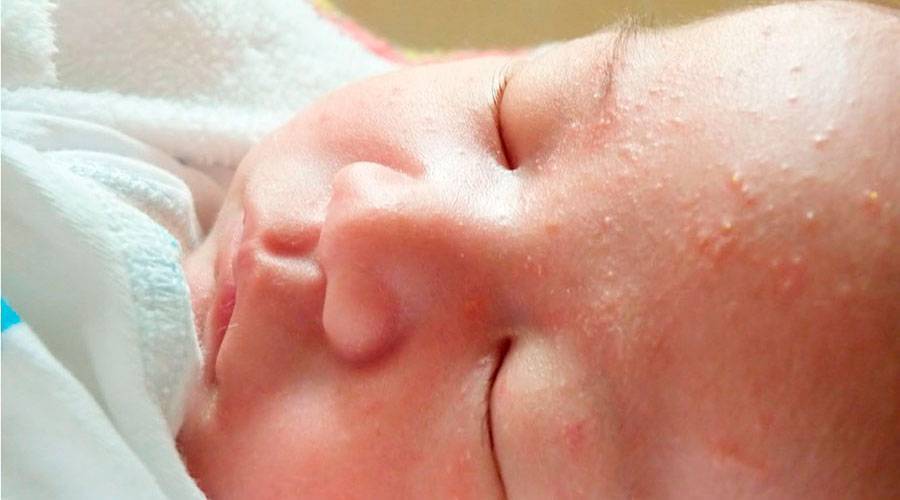
Аллергическая реакция у новорожденного чаще всего проявляется в покраснении щек, наличие набольшего шелушения в области лба и подбородка. Однако место локации сыпи может зависеть от причины, которые способствовали появлению такой аллергии.
Родители могут наблюдать у ребенка повышенное чувство капризности, вздутие живота, жидкий стул, который имеет в своем содержимом признаки пены.
При появлении аллергических симптомов необходимо предпринять соответствующие меры, так как отсутствие своевременного лечения может привести к появлению более тяжелых видов аллергии и перерасти в хроническую стадию, которая будет постоянно приносить ребенку неприятные симптомы.
Фото проявлений аллергии на лице у грудничков:
Опрелости (пеленочный дерматит)
Раздражение кожи под подгузником или пеленками называется опрелостью или пеленочным дерматитом. Он проявляется сыпью на ягодицах грудничка в виде красных пятен, узелков и пузырьков. Пузырьки могут лопаться с выделением жидкости. Сыпь может чесаться, причиняя беспокойство, но общее состояние малыша обычно не нарушается.
Причиной опрелости обычно является длительный контакт кожи с мочой или калом, реже — грибковая инфекция. Чтобы избежать пеленочного дерматита, старайтесь сохранить кожу вашего малыша сухой и чистой, а также используйте, при необходимости, крем под подгузник. В случае инфекции может пригодится противогрибковый крем.
Какие области поражает потница
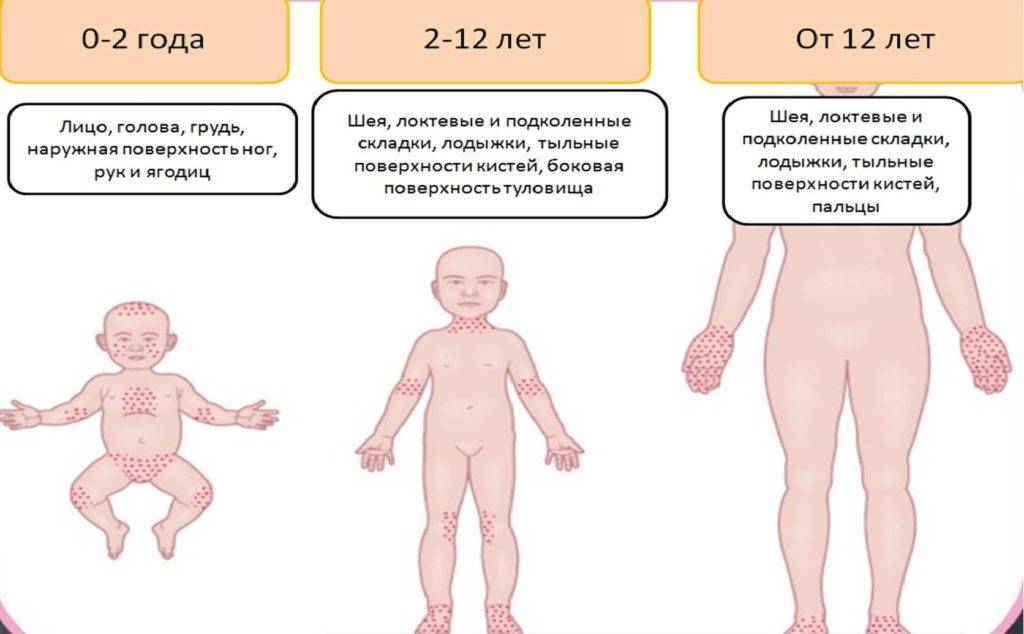
Место локализации может быть абсолютно любое, однако у новорожденных чаще всего страдают следующие зоны:
- Шея – провоцируется чрезмерно плотным воротником одежды или наличием шейных складок, свойственных младенцам. Кроме этого, когда инфекция распространяется с шеи, она может захватывать также зону лица.
- Голова – сыпь появляется в ситуациях, когда создается повышенная влажность кожного покрова. Ее могут провоцировать тесные шапочки или длинные волосы.
- Пах – страдает чаще всего из-за длительного ношения памперсов, использования большого количества крема, недостаточной гигиены.
- Подмышечная область, спина, сгибы локтей и под коленками – поражаются в случаях, когда происходит нарушение тепловой регуляции, в результате которого потовые железы начинают работать в полную силу.
У маленьких деток с избыточным весом высыпания могут появиться на любом участке
Поэтому рекомендуется после каждой гигиенической манипуляции тщательно осматривать все тело, уделяя повышенное внимание складкам.
потница у ребенка на ногепотница у ребенка на спинепотница у ребенка на шеепотница у ребенка на попе
Аллергия на лице у грудничков
При рождении новорожденный подвергается влиянию различных факторов на организм, многие такие воздействия проявляются в виде высыпаний на коже. Аллергии у детей встречаются очень часто, с которой сталкиваются практически каждые родители.
Детский иммунитет еще не в силах самостоятельно бороться с внешними аллергенами, в результате чего при малейшем контакте с аллергеном появляется реакция, которая чаще всего проявляется в виде сыпи.
При попадании аллергического возбудителя в организм заболевание не всегда может проявиться сразу, некоторые аллергены имеют свойство находиться в организме длительное время и вследствие чего проявляется острой формой.
Чаще всего аллергия у новорожденного проявляется на щечках и ягодицах, однако, если реакция на аллерген острая сыпь может покрывать все тело малыша. В результате чего ребенок ощущает неприятные симптомы, которые усиливаются при контакте с жидкостью.
Новорожденный становится очень капризным, и аллергия может вызывать даже повышение температуры. Многие родители считают, что при появлении сыпи можно просто воспользоваться детским кремом для устранения проблемы.
Однако это неправильно, в первую очередь следует устранять причины возникновения, так как аллергическая сыпь может появляться не только на коже, но и на внутренних органах новорожденного, визуально увидеть которые нет возможности.
Как отличить потницу у ребенка от аллергии и других заболеваний
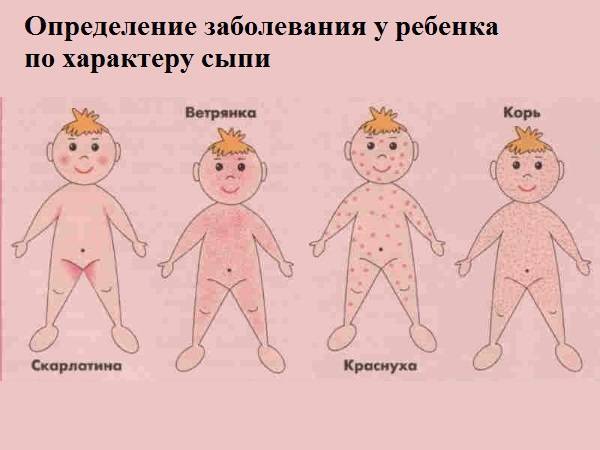
Когда на коже появляется сыпь, самое сложное для родителей – это отличить потницу от прочих болезней: аллергии, ветрянки, кори и др.
Во-первых, следует изучить места возникновения сыпи. В первом случае высыпания базируются в труднодоступных местах: в зоне под подгузником, в складках кожи, в волосяном покрове. При этом сыпь практически никогда не появляется на открытых участках кожи, которые хорошо проветриваются. Но если сыпь появилась на лице, открытых частях ручек и ножек, вероятнее всего, это аллергия.
Провести дифференциальную диагностику также поможет простой домашний тест. Нужно просто раздеть малыша и оставить его без одежды, подгузника на несколько часов. Если сыпь появилась в результате потницы, за это время она уменьшится, станет бледнее. Если же это аллергия, никаких изменений с ней не произойдет.
Отличить болезнь от кори, ветрянки и прочих вирусных патологий поможет дополнительная симптоматика. При инфекционных болезнях обязательно повышается температура, появляется интоксикация, а сыпь быстро распространяется по всему телу. В свою очередь, главный симптом потницы – это всего лишь высыпания.
Когда вызывать врача
Надо срочно консультироваться с врачом, если сыпь распространяется по телу или усиливается или уже появились признаки инфицирования, такие как нагноение, кровотечение, мокнутие.
Кроме того, сыпь бывает не только аллергической – часто она сопровождает опасные болезни: ветрянку, корь, скарлатину, краснуху, менингококковый менингит, вирусный гепатит. Выяснить, в чем причина кожной реакции, может только врач. Поэтому в случае высокой температуры, кашля, потери аппетита или постоянного плача нужно срочно показать малыша специалисту.
Если кожная сыпь сопровождается свистящим дыханием, отеком губ или языка, затрудненным дыханием, срочно вызывайте неотложку: это может быть анафилактическая реакция, чреватая очень серьезными последствиями.
Профилактика Лекарственной аллергии у детей:
Профилактические меры делят на первичные и вторичные. Первичные заключаются в том, что нужно более тщательно подходить к выбору лекарственных препаратов для ребенка с аллергией, в особенности если у него атопический диатез и аллергические заболевания.
Вторичная профилактика сводится к недопущению введения медикамента, на который ребенок уже давал аллергическую реакцию.
Сведения о первой аллергической реакции необходимо написать красными буквами на лицевой стороне поликлинической истории развития и истории болезни в стационаре.
Родители и дети старшего возраста должны быть информированы о нежелательной реакции на лекарство.
Отличия потницы от аллергии
Новорожденные дети зачастую подвержены аллергическим проявлениям, поскольку организм только начинает привыкать к окружающим условиям жизни. По этой причине многие родители путают потничку с аллергией и тем самым лишают своего малыша своевременного лечения.
Особенности аллергических проявлений
Такая сыпь характеризуется сильнейшим зудом, особенно, когда кожный покров контактирует с аллергеном. Прыщики, сливаясь в одно гиперемированное пятно, покрывают практически все тело. Также могут образовываться ранки и трещины, через которые в эпидермис попадает инфекция и провоцирует разные осложнения.
Особенности потнички
Сильный зуд возникает достаточно редко, однако в местах поражения практически всегда чувствуется жжение. Высыпания быстро и самостоятельно проходят при должном уходе, не требуют применения лекарств. При контакте с водой на воспаленных областях не возникает гиперемии.
Если есть даже малейшие сомнения, рекомендовано обращение к педиатру, который определит характер сыпи и при необходимости назначит терапию.
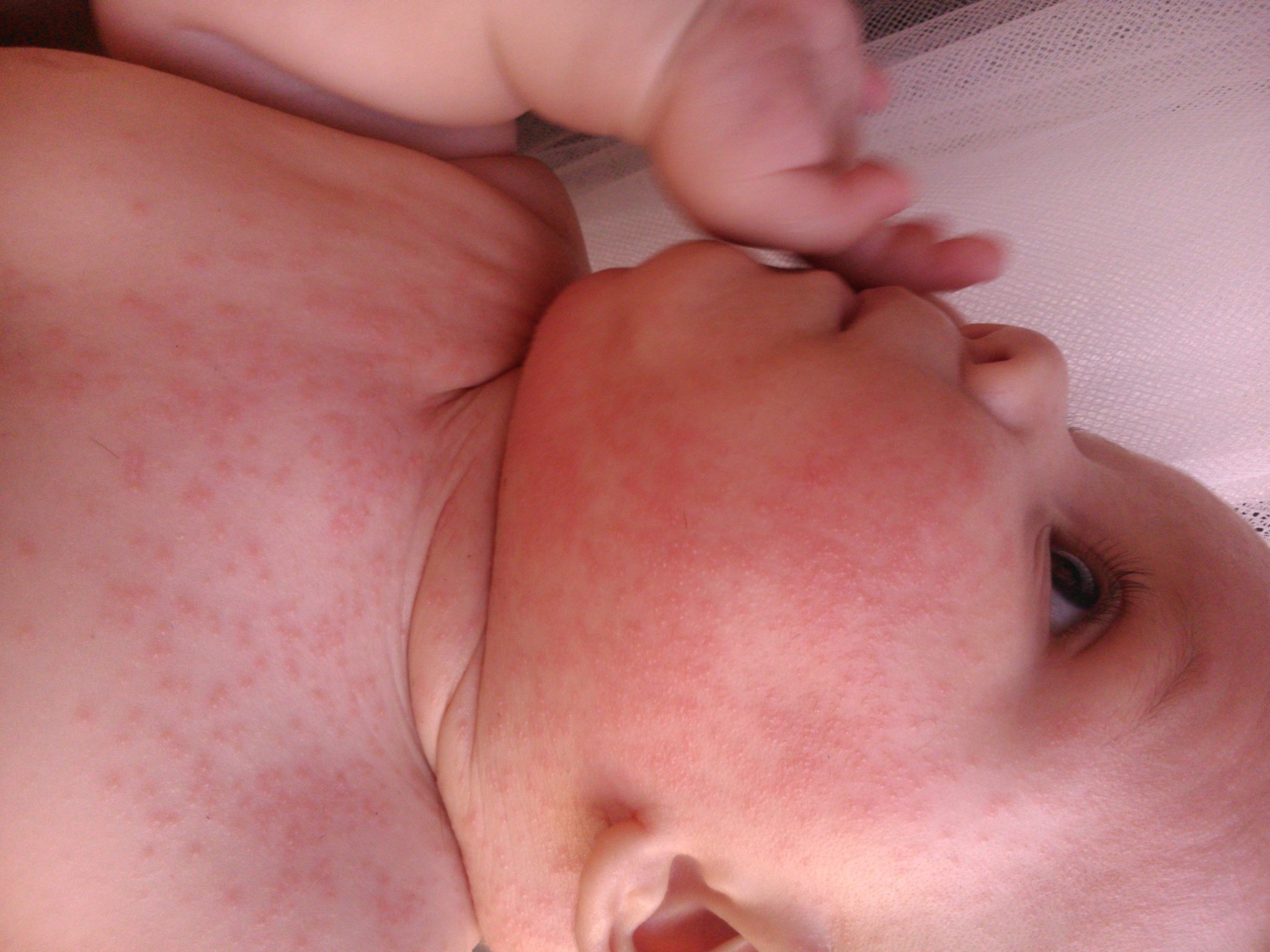
аллергическая сыпь на попе у новорожденного
Причины развития аллергии у грудных детей
Заболевание аллергия может проявляться у новорожденных по различным причинам.
Наиболее распространенные из них:
- Генетическая расположенность к аллергическим реакциям;
- Неправильное питание матери в период вскармливания грудью;
- Использование матерью во время кормления запрещенных продуктов;
- Злоупотребление вредными привычками в период беременности и грудного вскармливания;
- Первый прикорм;
- Химические вещества для уборки и комнаты и стирки детского белья;
- Косметические предметы, такие как мыло и детский крем;
- Частые случаи перекармливания новорождённого;
- Косметические вещества матери;
- Пыль;
- Шерсть животных;
- Использование лекарственных препаратов для лечения новорождённого;
- Подгузники;
- Игрушки, которые содержат токсические элементы.
Это далеко не все причины развития аллергической сыпи у новорожденного.
При появлении ребенка необходимо отдавать предпочтение натуральным продуктам и антиаллергическим препаратам для ухода за малышом и помещением где он находится.