Почему у беременных развивается преэклампсия
Несмотря на многолетние усилия, до сих пор не удалось выяснить однозначные причины заболевания. Существует множество гипотез об этиологии преэклампсии, в том числе аномальная инвазия трофобласта в стенки спиральных артерий в матке, иммунологическая непереносимость между плодно — плацентарной единицей (т. е. плодом и плацентой) и тканями матери (аналогично реакции отторжения трансплантата), неспособность адаптироваться к воспалительным поражениям сердечно-сосудистой системы при беременности, генетическая предрасположенность и дефицит питательных веществ.
За последние 10-15 лет был достигнут значительный прогресс в понимании патомеханизма преэклампсии. Все чаще считается, что клинический фенотип преэклампсии может быть результатом действия сосудистых факторов, включая избыточную выработку растворимой формы рецептора фактора роста эндотелия сосудов типа 1 (sFlt 1) и растворимого эндоглина (sеng).
Клинические и лабораторные наблюдения свидетельствуют о том, что преэклампсия — гетерогенное заболевание и может быть разделено на раннюю преэклампсию (возникающую до 34 недель беременности) и позднюю (возникающую после 34 недель беременности).
Предполагается, что первая форма становится результатом снижения плацентарного кровотока (плацентарная форма), вторая связана с уже существующими до беременности материнскими заболеваниями, такими как гипертония, заболевания почек, ожирение или диабет. Клинические наблюдения подтверждают, что клинически две формы заболевания различаются по акушерским и неонатальным результатам и по отдаленным результатам как для матерей, так и для новорожденных.
Причины патологии
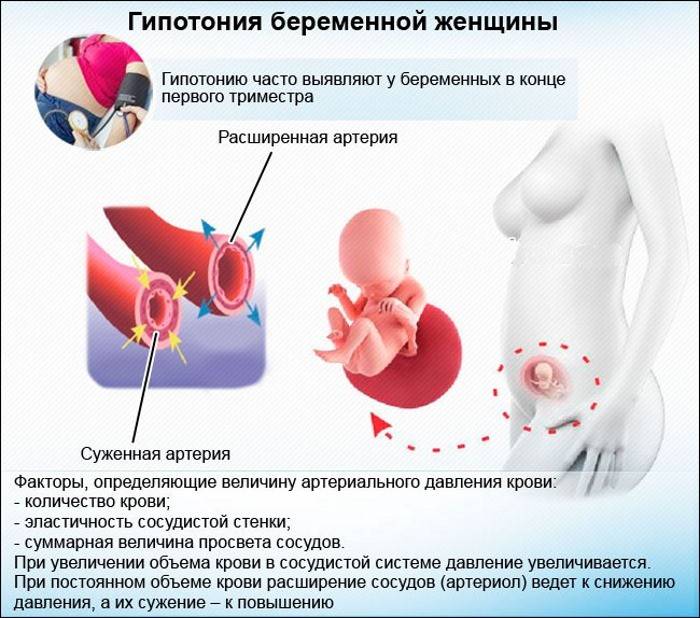
Повышение давления во время беременности – строго индивидуально, не имеет конкретной причины, зависит от физиологических особенностей женского организма и его компенсаторного потенциала. В 80% случаев АД растет на фоне уже существующей первичной гипертензии. Способствуют этому ряд провоцирующих моментов:
- генетическая предрасположенность;
- стрессы, депрессии;
- вредные привычки;
- сахарный диабет;
- ожирение;
- физическое перенапряжение;
- нарушение функции почек;
- сердечно-сосудистые патологии;
- черепно-мозговые травмы;
- погрешности в питании: соленая и копченая пища.
Остальные 20 % – это соматические заболевания, вызывающие вторичную гипертензию.
Третий триместр
К 30 неделям объем циркулирующей крови достигает максимума, и артериальное давление постепенно повышается, чаще всего не переходя границы нормы. В дальнейшем рост объема циркулирующей крови приостанавливается, несколько опускается дно матки, уменьшается высота стояния диафрагмы, и будущей маме становится легче. Артериальное давление выравнивается и возвращается к показателям, которые были до беременности.
Особое внимание! С 28-й по 32-ю неделю на сердечно-сосудистую систему женщины приходится максимальная нагрузка, поэтому в этом сроке может ухудшиться самочувствие у беременных с заболеваниями сердечно-сосудистой системы

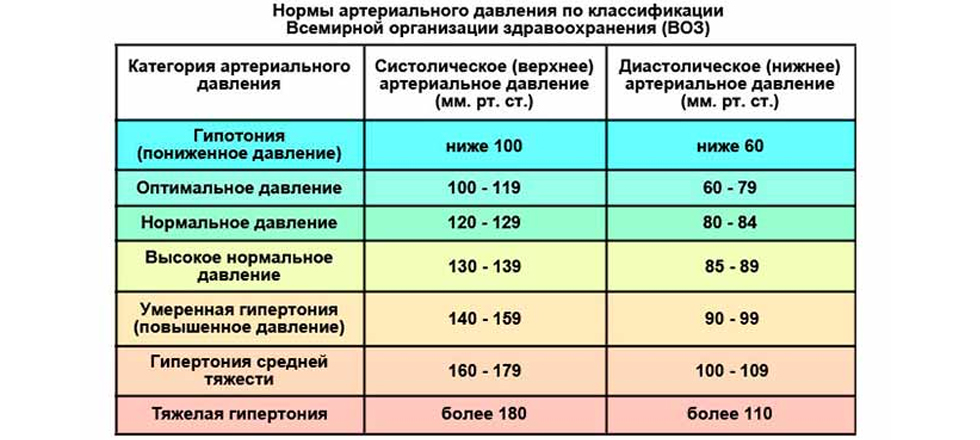
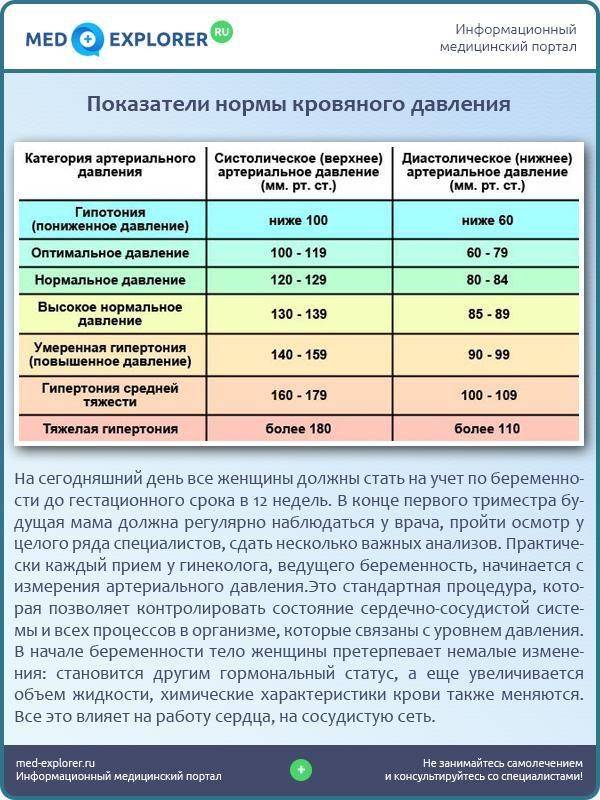
Норма давления у взрослых
У взрослых норма артериального давления выше, чем у детей. Есть также различия между цифрами у женщин и мужчин. На показатели нормы давления у женщин может повлиять период вынашивания ребенка и климактерические изменения.
Возрастная категория | Верхние показатели у мужчин | Верхние показатели у женщин | Нижние показатели у мужчин | Нижние показатели у женщин |
20-30 | 126 | 129 | 79 | 75 |
30-40 | 129 | 127 | 81 | 80 |
40-50 | 135 | 137 | 83 | 84 |
50-60 | 142 | 144 | 85 | 85 |
60-70 | 145 | 159 | 82 | 85 |
70-80 | 147 | 157 | 82 | 83 |
80-90 | 145 | 150 | 78 | 79 |
Нередко пациенты до 35-летнего возраста игнорируют какие-либо неприятные симптомы, которые могут свидетельствовать о развитии гипертонического заболевания. Но риск гипертензии остается в любом возрасте, поэтому периодически нужно измерять эти показатели. И если появляются какие-либо жалобы, вовремя обращаться к врачу, чтобы пройти обследование и при необходимости назначить курс терапии.
У детей стенки сосудов являются более эластичными, поэтому эти цифры отличаются от показателей у взрослых. По мере роста эти цифры увеличиваются.
Опасные осложнения гипертонии при беременности
У беременных высокое артериальное давление может привести к развитию преэклампсии. Это состояние характеризуется скачками давления, сопровождающимися протеинурией, отеками, судорогами, нечеткостью зрения и болью в верхней (обычно правой) части живота.
 Нечеткость зрения
Нечеткость зрения
Преэклампсия требует незамедлительного медицинского вмешательства и эффективного снижения артериального давления, иначе она может превратиться в опасные для жизни матери и ребенка состояния:
- эклампсию — тонико-клонические судороги;
- HELLP — гемолиз, поражение печени и тромбоцитопения.
Другие осложнения артериальной гипертензии во время беременности включают, среди прочего, преждевременную отслойку плаценты, задержку роста плода, преждевременные роды, выкидыш.
Каковы признаки и симптомы преэклампсии?
Признаки заболевания — это то, что кто-то другой может заметить у вас, например, у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не видят другие, например, боль в горле или головокружение.
Признаки и симптомы преэклампсии включают:
Изменения в зрении, такие как нечеткость, мигающие огни и пятна или чувствительность к свету.
Головная боль, которая не проходит
Тошнота (чувство тошноты в желудке), рвота или головокружение
Боль в верхней правой части живота
Внезапное увеличение веса
Затрудненное дыхание
Сильная рвота и тошнота
Многие из этих признаков и симптомов являются общим дискомфортом во время беременности. Если у вас есть хотя бы один признак или симптом, немедленно позвоните своему врачу.
Причины
Измерять давление при беременности врачи рекомендуют регулярно. Особенно это касается тех женщин, у которых и раньше наблюдалось его повышение.
Для этого используется тонометр. Некоторые медики считают, что более точные показатели показывает механический прибор. Но в домашних условиях намного удобнее будет использовать электронный тонометр.
Заподозрить у себя повышенное давление можно по таким признакам:
- частые головные боли;
- головокружение;
- возникновение «мушек» перед глазами;
- ухудшение общего состояния;
- тошнота, которая даже может заканчиваться рвотой;
- ощущение шума в ушах;
- покраснение кожи (чаще всего отдельных участков на лице или груди).
Хотя не исключено, что гипертония во время беременности не будет себя никак проявлять и будет выявлена только во время планового посещения врача.
Почему так происходит? Высокое давление во время беременности может быть следствием таких причин:
- Стрессовые ситуации;
В данный период ваш организм испытывает повышенные нагрузки, поэтому, в случае стресса, он просто не успевает быстро адаптироваться к возникшей ситуации, вследствие чего и повышаются показатели артериального давления.
- Наследственный фактор;
Если кто-то из ваших близких родственников страдает от гипертонии, то не исключено, что вы тоже рано или поздно столкнетесь с такой проблемой. Даже, если раньше вы никогда не сталкивались с этим, то, с наступлением беременности, организм может дать сбой.
- Недостаточность компенсаторных сил;
Сейчас ваш организм работает с удвоенной силой. Поэтому сердце может просто не справляться с тем, что через него теперь проходит больший объем крови.
- Сахарный диабет;
Данная патология не приводит к гипертонии, однако диабет может стать провоцирующим фактором.
- Курение будущей мамы;
Доказано, что никотин негативно влияет на состояние всего организма, но особенно беззащитна перед его действием оказывается сердечно-сосудистая система.
- Недостаточная физическая активность;
Если вы ведете малоподвижный образ жизни то, с наступлением беременности, сердце оказывается неподготовленным к повышенным нагрузкам, которые оно сейчас вынуждено испытывать.
Начните готовиться к родам по курсу «Пять шагов к успешным родам», где вас ждет не только комплекс дыхательных упражнений, но и рекомендации о подготовке тела к родам + нормализация вашего психологического состояния.
- Ожирение или высокая масса тела, в том числе и резкий набор веса;
Вы, наверное, слышали, что лишний вес негативно сказывается на состоянии сердца. Поэтому сейчас нужно внимательно следить за прибавкой в весе и не допускать того, чтобы она была слишком большой.
- Патологии почек;
Врачи уже давно отметили взаимосвязь между нарушением в работе этого органа с повышением артериального давления.
- Изменения в работе надпочечников, щитовидной железы или гипофиза. Вообще любые гормональные изменения в организме женщины могут привести к повышению давления.
Источники
- Пылаева Н.Ю., Шифман Е.М. Преэклампсия. Эклампсия. Анестезия и интенсивная терапия в родах и послеродовом периоде. Анестезия и интенсивная терапия в акушерстве, 2020.
- Российское общество акушеров-гинекологов, Ассоциация анестезиологов-реаниматологов, Ассоциация акушерских анестезиологов-реаниматологов. Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Клинические рекомендации, 2021.
- Мальцева Л. И., Васильева Э. Н. Витамин D и преэклампсия. Российский вестник акушера-гинеколога, 2016.
- Сидорова И. С., Никитина Н. А. Критические формы преэклампсии. Российский вестник акушера-гинеколога, 2017.
- Российское общество акушеров-гинекологов. Нормальная беременность. Клинические рекомендации, 2020.
- Всемирная организация здравоохранения. Рекомендации ВОЗ по профилактике и лечению преэклампсии и эклампсии. 2014.
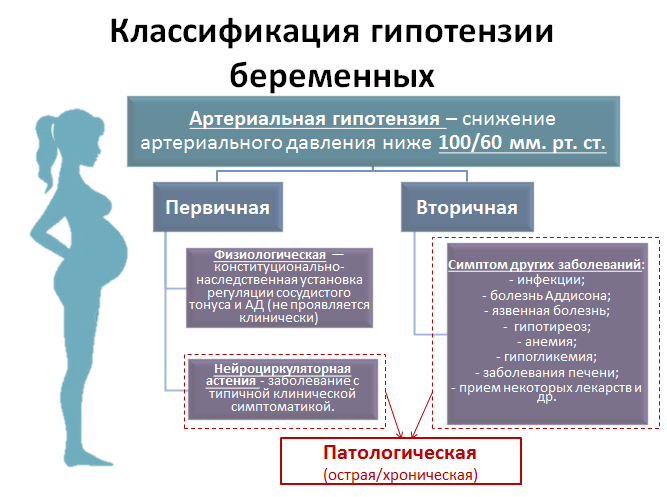
Виды гипертонии
- Первичная или эссенциальная гипертензия – высокое кровяное давление без других основных заболеваний.
- Вторичная артериальная гипертензия – повышение артериального давления, возникающее в результате другого заболевания. Она присутствует у 15% гипертоников.
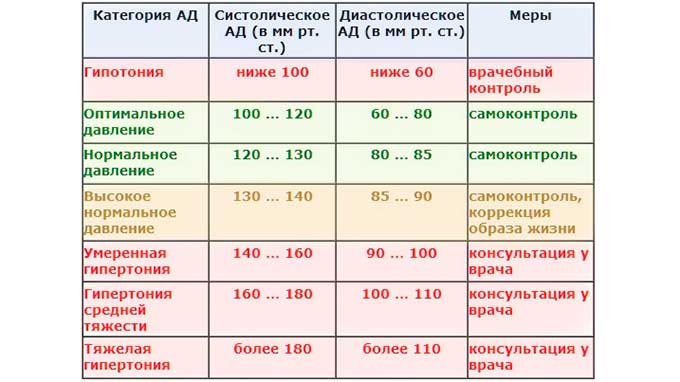
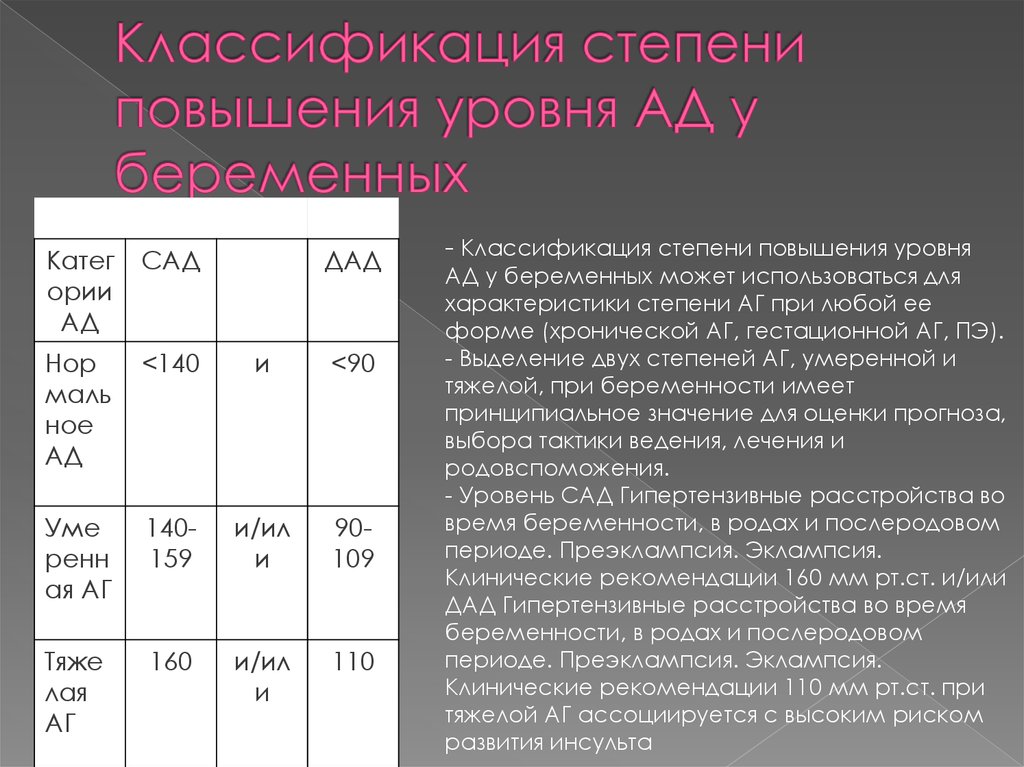
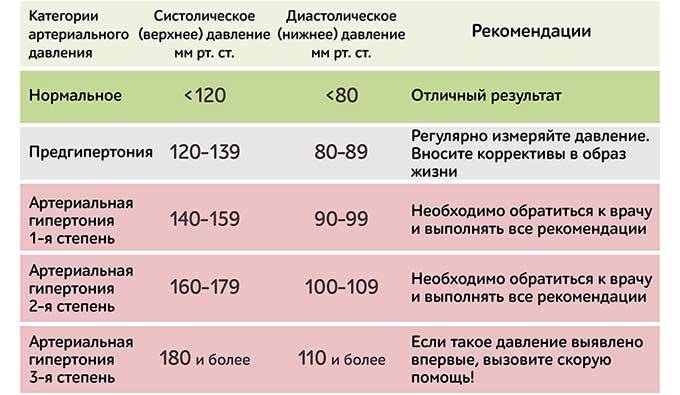
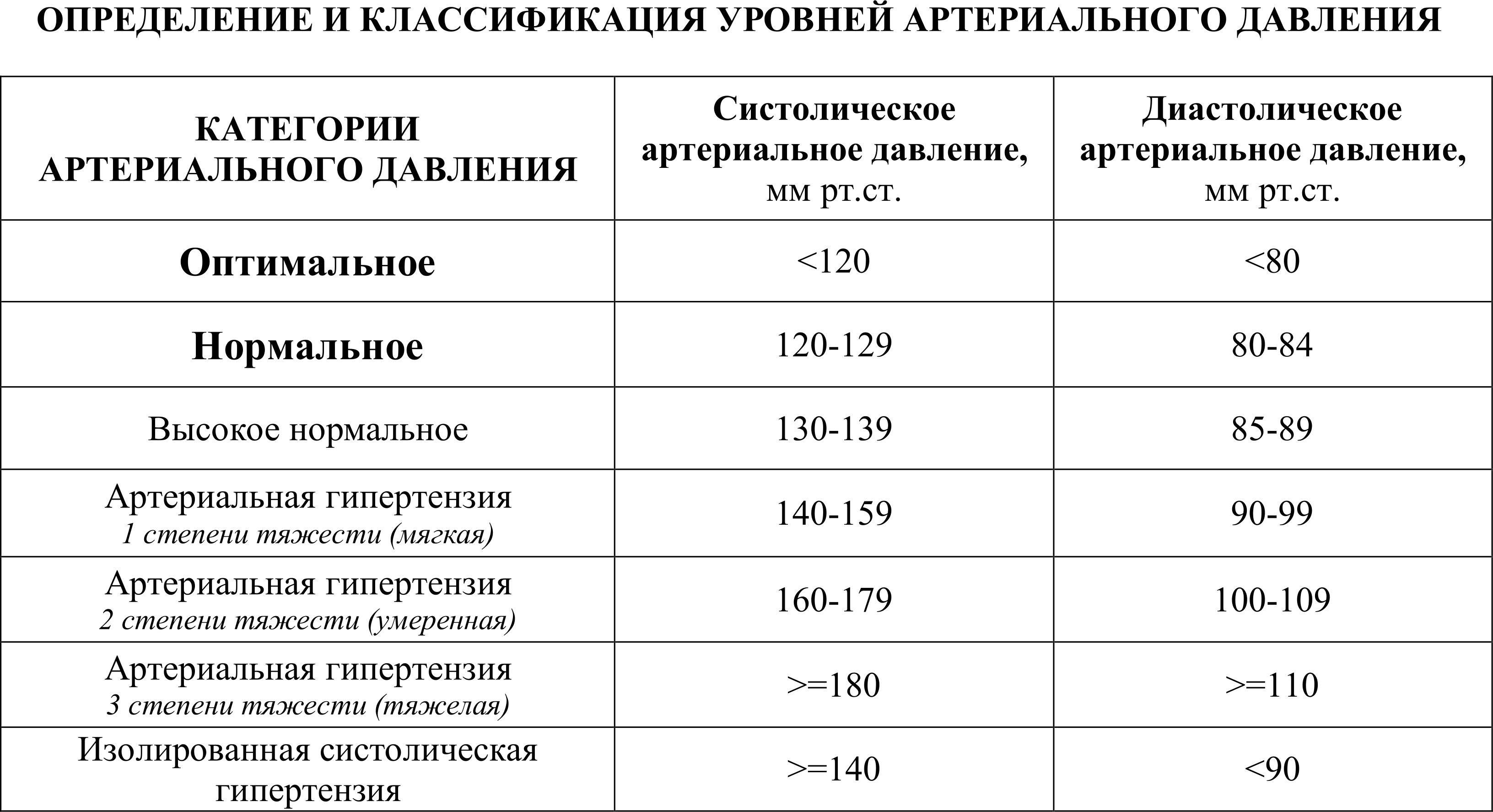
Классификация значений артериального давления — степени гипертонии
Диагностика повышенного артериального давления должна основываться на нескольких измерениях. Среднее значение можно получить с помощью повторных измерений артериального давления в кабинете врача или дома.
Таблица 1. Классификация артериального давления и определение степеней артериальной гипертензии
| Степень артериальной гипертензии | Систолическое давление, мм рт.ст. | Диастолическое давление, мм рт.ст. |
| Оптимальное давление крови здорового человека | 120 | 80 |
| Обычное давление крови здорового человека | 120-129 | 80-84 |
| Пределы нормы давления крови здорового человека | 120-139 | 80-89 |
| Гипертония 1 степени | 140-159 | 90-99 |
| Гипертония 2 степени | 160-179 | 100-109 |
| Гипертония 3 степени | > 180 | >110 |
| Изолированная систолическая гипертензия | > 140 | <90 |
Распознавание преэклампсии
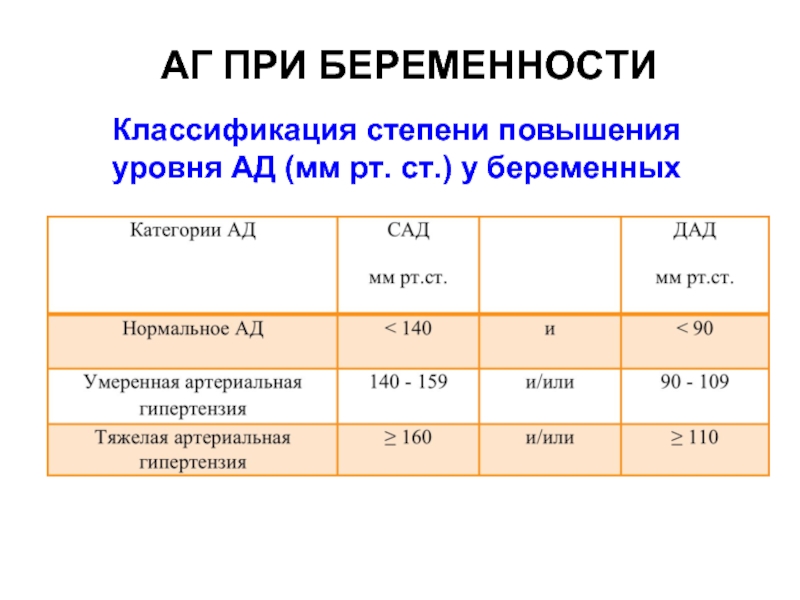
Диагноз ставится на основании двух основных клинических признаков: гипертонии (значения систолического давления ≥140 мм рт. ст. и диастолического давления ≥90 мм рт. ст., возникающие после 20-й нед. беременности у женщин с нормальным артериальным давлением) и протеинурии (экскреция с мочой белка в количество ≥300 мг/сут, или индекс белок креатинин ≥0,3 или оценка 1+ в тесте — полоски), или появление протеинурии у женщин с гипертонией, диагностированной до 20-й недели беременности. Однако следует помнить, что преэклампсия полиорганное заболевание, и поэтому могут появляться, особенно при обострении заболевания (тяжелая преэклампсия) другие симптомы.
Диагноз тяжелой преэклампсии ставится при обнаружении хотя бы одного из перечисленных ниже симптомов:
артериальная гипертензия: систолическое давление ≥160 мм рт. ст. или диастолическое давление ≥110 мм рт. ст., обнаруженное дважды, с интервалом не менее 6 часов у лежащей в постели пациентки;
протеинурия ≥5 г день или 3+ в тест — полоске (в двух образцах мочи, собранных с интервалом не менее 4 часов);
- олигурия <500 мл/ день;
- неврологические или зрительные;
- нарушения — отек легких или цианоз;
- боль в эпигастрии;
- повышенная активность ферментов печени;
- снижение количества тромбоцитов;
- значительное ограничение внутриутробного роста.
Тяжелое осложнение преэклампсии — эклампсия, то есть приступ тонико клонических судорог и потеря сознания, не имеющие другой причины, кроме гестационной гипертонии. Судороги могут появляться как во время беременности, родов, так и после родов (в течение первых 48 часов).
Возникновению эклампсии часто предшествуют предварительные симптомы:
- головные боли;
- нарушения зрения;
- боли в эпигастрии;
- возбуждение и двигательная тревога;
- резко повышенное артериальное давление.
Однако нужно отметить, что эклампсия может появиться внезапно, без перечисленных выше симптомов. В прошлом эклампсия была непосредственной опасностью для жизни, а смертность женщин достигала 30%. В настоящее время надлежащее интенсивное лечение значительно снизило заболеваемость эклампсией, и смерть матери из — за этого, к счастью — редкое событие.
Примерно у 10-20% женщин с тяжелой формой преэклампсии развиваются другие тяжелые, даже опасные для жизни осложнения — синдром HELLP (тяжелое осложнение во время беременности — характерная триада признаков: гемолиз, повреждение печеночной паренхимы и тромбоцитопения). С синдромом HELLP связаны многочисленные осложнения и у матери может развиться:
- острая почечная недостаточность;
- отслойка плаценты;
- эклампсия;
- острый асцит;
- отек головного мозга;
- субкапсулярная гематома печени;
- синдром внутрисосудистого свертывания крови;
- геморрагический инсульт.
У плода возможна перинатальная смерть, ограничение внутриутробного роста, преждевременные роды, тромбоцитопения новорожденных и респираторный дистресс синдром (респираторный дистресс синдром RDS).
Профилактика
Что делать, чтобы не было высокого давления у беременной? В качестве профилактических мер следует придерживаться следующих рекомендаций:
Нормальная продолжительность сна — залог нормального давления.
Отсутствие перегрузок эмоционального и физического характера
Если условия работы не позволяют обеспечить это требование, то нужно перейти к труду с меньшими нагрузками.
Нельзя отказываться от разумной физической активности.
Нормализовать артериальное давление можно, изменив ежедневный рацион, исключив из него продукты, способные возбуждать нервную систему.
Важно, чтобы увеличение массы тела при беременности, шло контролируемо.
Постоянный контроль за АД поможет избежать развития осложнений, в частности гестоза.. Следует понимать, что пренебрежение лечением и игнорирование высокого давления при беременности может иметь непоправимые последствия
Следует понимать, что пренебрежение лечением и игнорирование высокого давления при беременности может иметь непоправимые последствия.
Поэтому, если назначения врача не дают требуемого эффекта, то не стоит отказываться от госпитализации, так как только в условиях стационара можно обеспечить безопасность дальнейшего течения беременности и своевременных родов.
Диагностика преэклампсии
Риск преэклампсии начинают оценивать еще в первом триместре. Обычно это делают во время планового скрининга. Для этого акушер-гинеколог измеряет артериальное давление, назначает анализ крови. Также врач собирает данные анамнеза. Ему нужно рассказать об имеющихся и перенесенных заболеваниях, состоянии здоровья, самочувствии и жалобах. Уже в первом триместре назначается допплерометрия. Это ультразвуковое исследование, которое позволяет оценить кровоток в обеих маточных артериях.
В дальнейшем дополнительное ультразвуковое исследование может назначаться при подозрении на преэклампсию. При таком исследовании проводят фетометрию плода (анализируют его размеры, анатомическое строение, положение и пр.), а также оценивают состояние плаценты и околоплодных вод².
Важно!
Уже в первом триместре проводится диагностика, которая помогает оценить риск развития преэклампсии
Раннее определение этого риска позволяет проводить профилактику тяжелых осложнений, поэтому беременным женщинам важно своевременно вставать на учет в женской консультации — чем раньше, тем лучше
На каждом приеме у врача беременной женщине измеряют артериальное давление. Также врач регулярно назначает анализ мочи. Это нужно, чтобы контролировать риск преэклампсии. При повышении артериального давления до 140/90 мм рт. ст. (или более) и появлении белка в моче женщину направят на дополнительное обследование.
Результаты анализа крови на уровень белков sFlt-1, PlGF и их соотношение позволяют предсказывать преэклампсию за 4 недели до появления симптомов.
При подозрении на преэклампсию врач может назначить следующие анализы:
- анализ крови для определения уровня общего гемоглобина и оценки гематокрита;
- анализ крови для определения уровня тромбоцитов;
- биохимический анализ крови для оценки уровня общего белка, глюкозы в крови, креатинина, общего билирубина, мочевины, мочевой кислоты, определения АЛТ, АСТ.
Артериальное давление при диагностике измеряют минимум дважды, с интервалом в 4-6 часов (кроме экстренных случаев). Протеинурию диагностируют по суточному анализу мочи (потеря 300 мг белка или более). Также возможна диагностика по соотношению белка и креатинина или по результату исследования с индикаторной тест-полоской (1+ и выше).
Преэклампсия может диагностироваться даже в случаях, когда белок отсутствует в моче, при условии, что впервые появившаяся гипертония сочетается с любым из следующих состояний:
- тромбоцитопения;
- почечная недостаточность или нарушение функций печени;
- отек легких;
- нарушение зрения;
- нарушение функций головного мозга.
Отеки могут сопровождать преэклампсию из-за нарушения функции почек, но при диагностике их не рассматривают в качестве симптома, так как они могут возникать и при нормальном течении беременности.
Преэклампсию важно отличать от других состояний, возникающих при беременности в связи с высоким артериальным давлением (рис. 2):
- Хроническая артериальная гипертензия — наблюдается на сроке до 20 недель беременности.
- Гестационная гипертензия — возникает во второй половине беременности, не сопровождается протеинурией или другими симптомами преэклампсии.
После того, как исследования проведены, врач определяет тяжесть преэклампсии и назначает соответствующую терапию.
Как снизить давление у беременных
Если у беременной женщины диагностировали повышение давления, то ее дальнейшее ведение – прерогатива врача-акушера-гинеколога и терапевта или кардиолога. Методы лечения делятся на медикаментозные и без использования лекарств.
Без лекарств
Это, как правило, пересмотр своего образа жизни, режима дня:
- продолжительность ночного сна не менее 9-10 часов, дневного – 1-2 часа;
- исключение стрессов;
- отсутствие тяжелых физических нагрузок;
- отказ от вредных пристрастий;
- сбалансированное, регулярное питание, ограничение соли до 5 г/день;
- прогулки на свежем воздухе;
- контроль артериального давления и пульса.
Лечащий врач в любое время может назначить расширенное обследование пациентки в зависимости от того, как ведет себя АД. Цель – не пропустить серьезную патологию, осложнения. Если немедикаментозная терапия не дает желаемых результатов, переходят к коррекции лекарствами.
Лекарственные препараты
Самостоятельно понижать артериальное давление препаратами нельзя – чревато фатальными последствиями. Подбор лекарств должен удовлетворять двум условиям:
- ежедневной тонометрии утром и вечером;
- безопасность средства для плода даже при длительном применении.
Периодическое и незначительное повышение АД купируется фитопрепаратами: Новопассит, Валериана, Персен, Пустырник, настойка пиона. В сочетании с немедикаментозными приемами понижения давления – это работает.
Иногда тяжесть состояния роженицы диктует тактику кесарева сечения.
Всегда родоразрешение проводится с эпидуральным обезболиванием.
Стабильно высокое давление беременных снимают следующими препаратами:
| Название препарата | Триместр |
|---|---|
| Антигипертензивные лекарства с центральным механизмом воздействия Допегит или Метилдопа – препарат выбора, Клофелин | Возможно назначение во всех триместрах, но максимальный эффект – до 28 недель |
| Антагонисты кальция: Нифедипин, Нормодипин, Верапамил, Амлодипин | Средства экстренной помощи, применяются со второго триместра |
| Бета-блокаторы: Беталок, Лабеталол, Небиволол, Метопролол, Бисопролол | Не обладают тератогенным действием, показаны со второго триместра |
| Альфа-адреноблокаторы: Празозин | Назначаются аналогично бета-формам |
| Сосудорасширяющие: Натрия Нитропруссид, Нитроглицерин | Только при загрудинном дискомфорте, начиная со второго триместра |
| Улучшающие плацентарную микроциркуляцию: Пентоксифиллин, Аминофиллин, Дротаверин, Актовегин | С момента формирования плаценты по показаниям |
| Нормализующие белковый обмен: Орципреналин | В третьем триместре при риске преэклампсии |
В качестве фона могут быть использованы средства народной медицины – витаминные чаи из шиповника, мяты, мелиссы. Поскольку травы аллергизируют организм применять их можно только с разрешения врача.
Диагностика при гипертонии
В начале осмотра врач беседует с пациентом. История болезни или анамнез – ориентир для терапевта при диагностике артериальной гипертензии и последующей оценке результатов обследования.
Врача интересуют следующие вопросы:
- Есть ли наследственная предрасположенность к повышенному давлению или сердечным заболеваниям? То есть страдают ли близкие родственники гипертонией, были ли у них инфаркты, инсульты с повышенным уровнем холестерина (гиперхолестеринемией)?
- Есть ли у пациента проблемы с сердцем, диабет, заболевания почек, нарушение обмена веществ?
- Существуют ли другие факторы риска, например, ожирение, курение, пристрастие к алкоголю?
- Находится ли пациент в состоянии хронического стресса? Какие умственные или физические нагрузки он испытывает?
- Какие лекарства принимает?
- Страдает ли нарушениями сна, например, апноэ во сне?
Физикальное обследование
При физикальном обследовании артериальное давление измеряется несколько раз в спокойной обстановке. Однократное повышение артериального давления – не показатель гипертонии, поскольку, например, нервозность или испуг, движение по коридору или лестнице может вызывать временное повышение АД. Некоторые пациенты боятся «белых халатов», поэтому на приеме у них фиксируется только повышенное кровяное давление.
Артериальное давление в норме подвержено значительным колебаниям и реагирует на физические и умственные нагрузки. Таким образом, надежные результаты получают только при амбулаторном 24-часовом измерении или регулярном домашнем измерении артериального давления.
Измерения артериального давления проводятся в положении сидя поочередно на обоих руках, позже только на руке с более высокими значениями, после периода отдыха от трех до пяти минут в разные дни. Как правило, если артериальное давление повышено – более 140/90 мм рт. ст. при измерении несколько раз в разные дни, то у пациента диагностируется гипертония.
При оценке показателей артериального давления всегда необходимо учитывать возможные сопутствующие заболевания.
Во время базовой диагностики, в первую очередь предоставляющей информацию о других возможных факторах риска и поражении органов-мишеней, терапевт:
- взвесит пациента и определит его массу тела;
- прослушает легкие;
- прослушает сердце и крупные сосуды, например, сонные артерии с помощью стетоскопа;
- назначит анализы крови и мочи;
- проверит состояние почек – размер почки и состояние почечной ткани с помощью ультразвукового исследования или сонографии;
- назначит электрокардиограмму (ЭКГ) для диагностики возможного утолщения сердечной мышцы или сердечных аритмий.
При необходимости – в зависимости от уровня артериального давления, возраста, сопутствующих заболеваний и прочего – проводятся следующие обследования:
- длительное измерение артериального давления;
- ультразвуковое исследование сердца – эхокардиография;
- ультразвуковое допплеровское исследование почечных артерий для исключения или подтверждения стеноза почечной артерии;
- ультразвуковое исследование сосудов ног и шеи;
- осмотр глазного дна у офтальмолога;
- специальные лабораторные анализы.
Если основное заболевание вызывает высокое давление, т. е. у больного вторичная гипертензия, терапевт диагностирует патологию в рамках описанных обследований. Внезапно повышенные значения артериального давления и отсутствие ответа на медикаментозную терапию, как правило, указывают на вторичную гипертензию.