Акушерский поворот — как это происходит?
В современном мире есть множество способов, как повернуть малыша и изменить тазовое предлежание на правильное:
- гимнастика при тазовом предлежании плода. Занятия по методикам Брюхова, Грищенко и других специалистов дают хорошие результаты. 95% малышей, после выполнения комплекса упражнений, занимают головное предлежание.
- разговоры с малышом.
Ребенок в животике у мамы начинает слышать уже с 20 недели беременности. Родители могут ласково поговорить с будущим потомком и попросить его перевернуться. Ежедневное 10-20 минутное общение с ещё неродившимся малышом дает возможность изменения его положения на правильное. - Если гимнастика и разговоры с малышом не помогли, есть ещё один способ поворота плода – внешний акушерский поворот по методу советского акушера – гинеколога Архангельского.
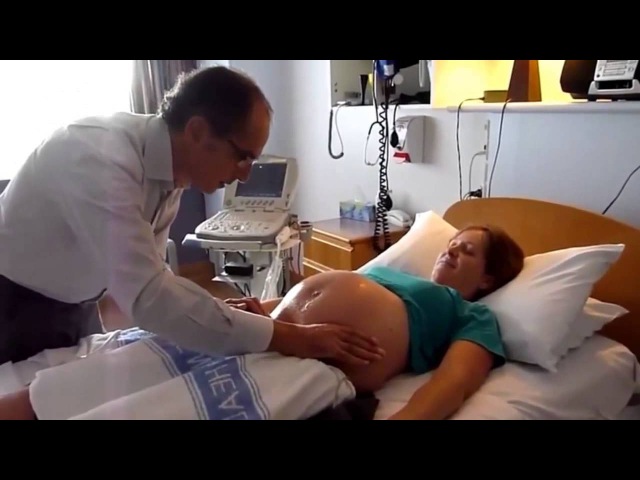
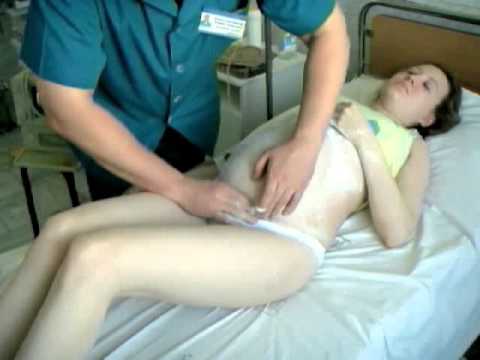
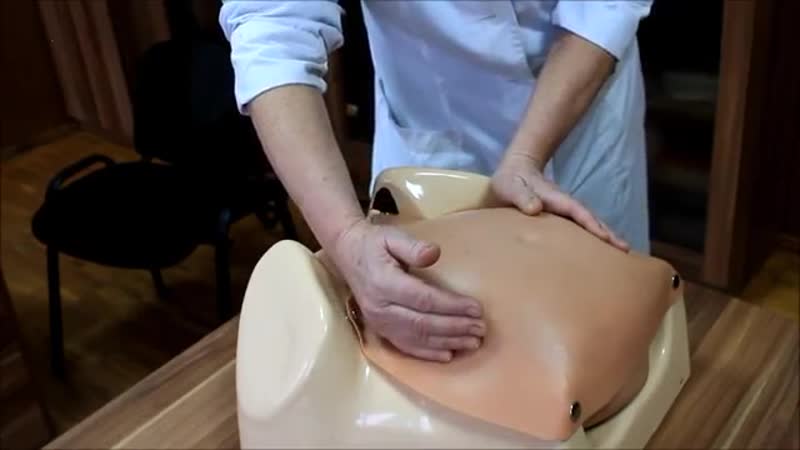
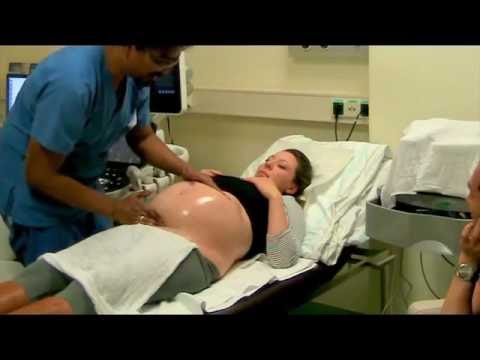
Если у женщины 37-38 неделя беременности, количество околоплодных вод в пределах нормы, наблюдается достаточная подвижность плода, нет аномалий в строении матки и нет признаков обвития пуповины, то она может воспользоваться процедурой акушерского поворота. Процесс внешнего поворота проводится обязательно в больнице, в стационаре. Беременная ложится на кушетку, акушер, совершая плавные движения по животу женщины, постепенно переворачивает малыша в правильное положение.
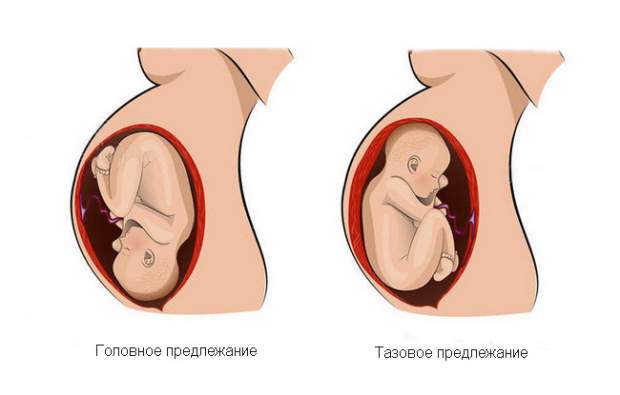
Причины формирования предлежания
Все причины, которые могут провоцировать неправильное положение, можно разделить на две группы. Первая вызвана особенностями или патологиями матери. К ним относятся:
- аномалии в строении матки;
- нарушение объема околоплодных вод (маловодие или многоводие);
- обвитие пуповиной, которая препятствует ребенку повернуться головкой вниз;
- беременность двойней (тройней);
- фиброма матки больших размеров, которая создает механические препятствия для нормального положения;
- пороки развития и аномалии в строении костей таза матери;
- аномалии в развитии плаценты;
- незначительный перерыв между беременностями, особенно если в предыдущей было кесарево сечение;
- снижение тонуса матки – чаще встречается у многократно рожавших или у тех, кто перенес множественные аборты, выскабливания, кесарево сечение или другие операции на матке;
- наследственный фактор.
Тазовое предлежание может быть вызвано аномалиями в развитии плода. Оно часто встречается у недоношенных детей, поскольку плод просто не успевает принять благоприятное положение. Ребенок с недостаточной массой тела, спровоцированной задержкой внутриутробного развития, также слишком активно перемещается в матке.
Наконец, причиной тазового предлежания могут стать такие внутриутробные патологии как гидроцефалия, увеличение щитовидной железы (зоб). Обычно такие патологии обнаруживают еще на ранних сроках беременности во время проведения УЗИ. Женщине может быть рекомендовано прерывание беременности.
Тазовое предлежание представляет определенные риски для ребенка. Смертность при родах в этом случае в 9 раз выше, чем при обычном головном предлежании. 80 % беременностей с таким показателем заканчиваются кесаревым сечением. При естественных родах у роженицы повышается риск разрыва внутренних половых органов, а у ребенка может развиться асфиксия, гипоксия, появиться гематомы. Роды часто осложняются слабостью родовой деятельности.
До 36-й недели плод может менять свое положение. Если у матери было отмечено тазовое предлежание до этого срока, это еще не значит, что оно сохранится до самых родов. В этом случае занимают выжидательную позицию. После 36-й недели шансы на естественное улучшение состояния минимальные. В этом случае необходима медицинская помощь.
Наружный поворот плода: показания и противопоказания
При тазовом положении ребенка до родов можно провести наружный акушерский поворот плода. Это серия манипуляций, которая признана акушерами всего мира, позволяет уменьшить частоту родоразрешения путем кесарева сечения.
Раньше при недостаточном развитии технических средств сложно было контролировать эффективность и безопасносность манипуляции. В настоящее время все проводится под контролем УЗИ и КТГ, поэтому риск развития осложнений значительно ниже, чем после операции кесарева сечения.
Процедура производится на 35-36 неделе. Вероятность сохранения головного предлежания после нее доходит до 60%. При выполнении в более поздние сроки эффективность значительно ниже. Обязательными условиями являются:
- хорошая подвижность плода;
- податливая брюшная стенка;
- таз беременной нормальных размеров;
- общее хорошее состояние матери и плода.
Нет необходимости выполнять акушерский поворот при тазовом предлежании, если запланированы роды путем кесарева сечения. Противопоказана манипуляция в следующих случаях:
- в анамнезе были преждевременные роды или антенатальная гибель ;
- оперированная матка;
- беременность осложнялась токсикозом, гестозом или кровотечением;
- многоплодная беременность;
- узкий таз;
- маловодие и многоводие;
- крупный плод;
- аномалии развития матки, миома.
АКУШЕРСКИЕ ОПЕРАЦИИ, УСКОРЯЮЩИЕ РАСКРЫТИЕ ШЕЙКИ МАТКИ
Кожно-головные щипцы (Уилт-Иванова-Гаусса) используются
для подтягивания головки плода к выходу из половых путей при неполном
раскрытии шейки с целью ускорения родов и попытки прижатия головкой
низко расположенной плаценты.
Показанияк
операции: необходимость ускорения родов при мертвом или
нежизнеспособном плоде; попытка головкой мертвого плода прижать
отслаивающуюся низко расположенную плаценту.
Условия: головное
предлежание; соразмерность таза и головки; мертвый плод; раскрытие
шейки не менее чем на 2-3 см; отсутствие кровотечения.
Техника операции. После
обычной обработки наружных половых органов дезинфицирующим раствором
при положении женщины на гинекологическом кресле во влагалище вводят
зеркала и обнажают шейку матки. Если плодный пузырь цел, разрывают его
оболочки и в матку входят двузубчатые пулевые щипцы, которыми
захватывают кожную складку головки. К рукоятке щипцов подвешивают груз
(грелку с водой) весом не более 500 г. Роженицу укладывают на родильную
кровать. Направление тяги должно соответствовать направлению родового
канала. Если головка во входе в таз, то подвешенную грелку можно
разместить между польстерами родильной кровати. После прохождения
головки широкой части полости малого таза бинт с подвешенной грелкой
пропускают через ножной конец кровати. Далее происходят самопроизвольные
роды.
Метрейриз – операция, направленная на
ускорение раскрытия шейки матки введенным за внутренний зев резиновым
баллоном (метрейритнер). Операция в настоящее время применяется крайне
редко в связи с опасностью инфицирования матки.
Показания. Искусственное прерывание беременности по медицинским показаниям
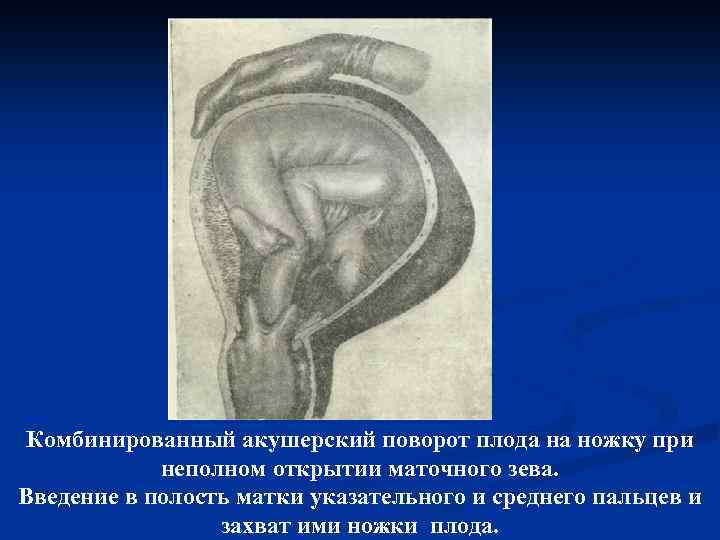
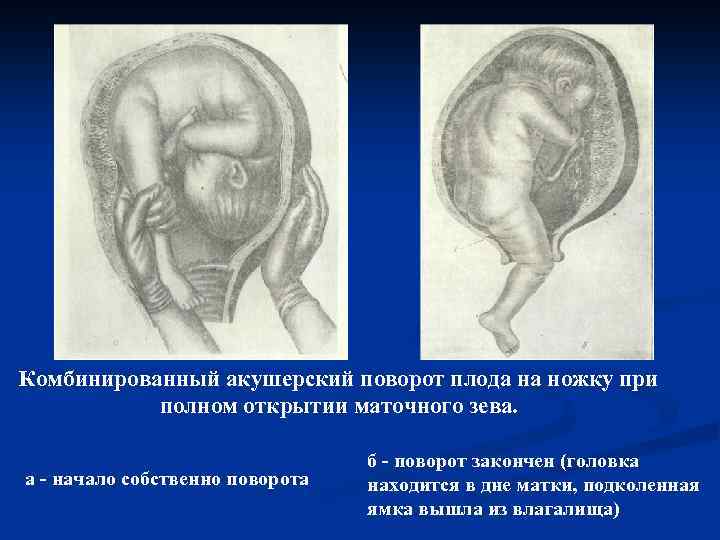
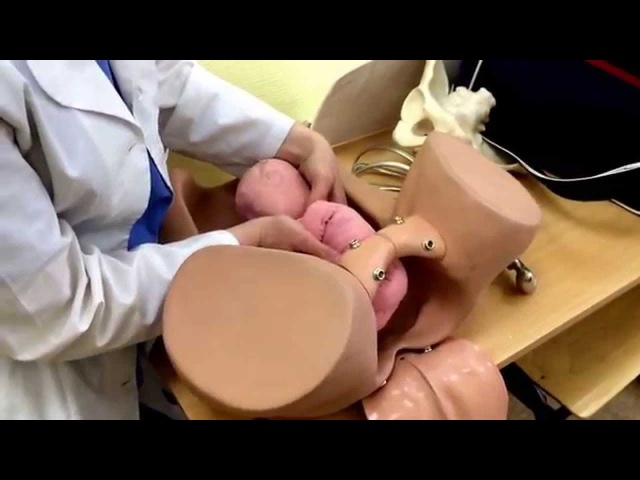
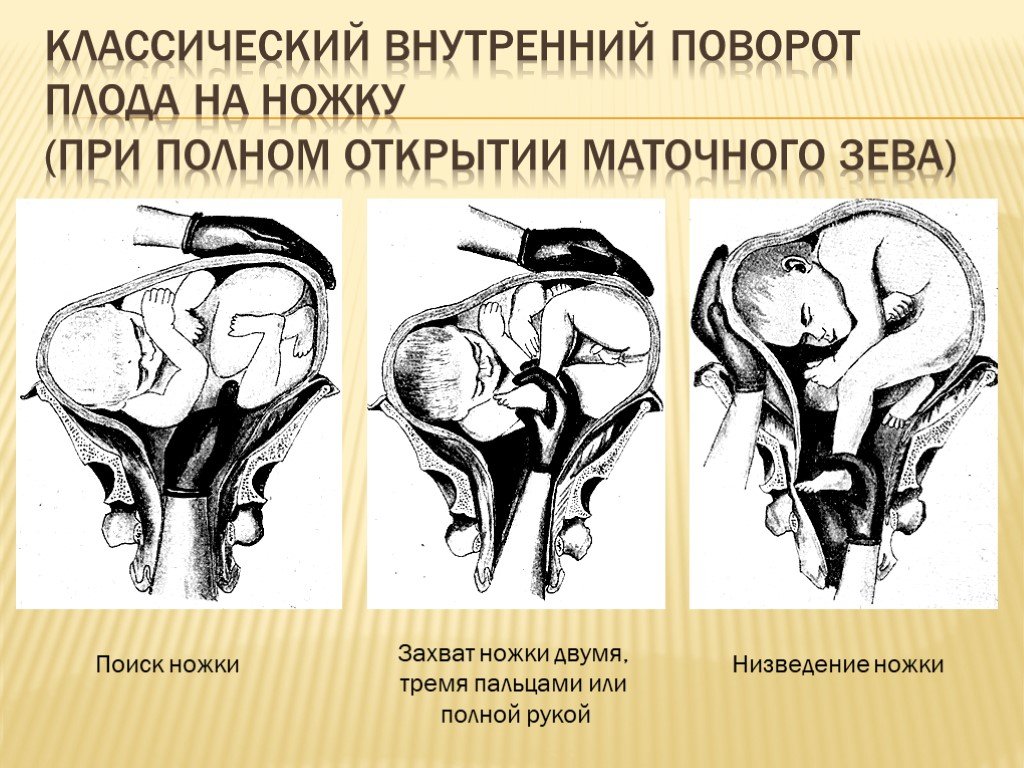
Условия для производства внутреннего поворота на ножку
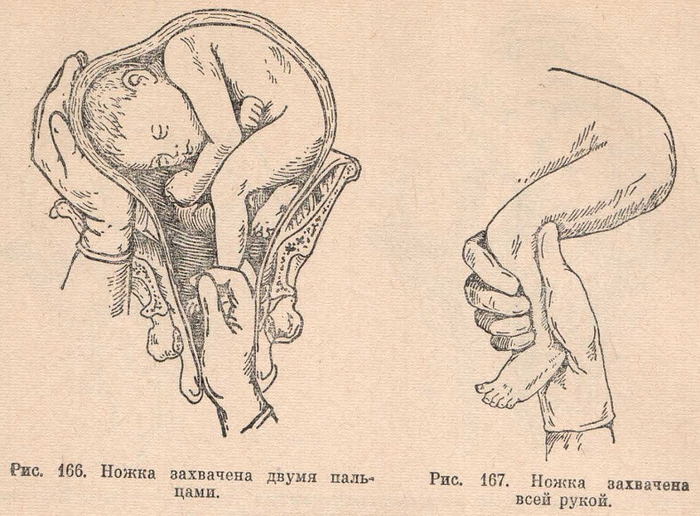
1. Плод должен быть подвижен в полости матки. Чтобы можно было отодвинуть предлежащую часть, проникнуть рукой в полость матки и повернуть плод, последний должен обладать необходимой подвижностью. Выше указывалось, что лучшим моментом для внутреннего поворота будет конец периода раскрытия, при наличии целого плодного пузыря. Это условие в полной мере может быть осуществлено только у повторнородящих. У первородящих иногда задолго до родов головка сто¬ит неподвижно во входе в таз, причем нижний маточный сегмент крепко обхватывает ее со всех сторон. Кроме того, стенки матки у первородящих очень упруги, что затрудняет выполнение операции (операция у первородящих трудная). Поэтому практический врач, особенно начинающий, не погрешит против правил акушерства, если будет считать показанием к повороту только indicatio vitalis со стороны матери, но не со стороны плода. Только владеющий оперативной техникой акушер может прибегнуть к повороту у первородящей в интересах спасения плода. При таком положении следует смотреть на операцию как на попытку к повороту. Малейшие затруднения, которые могут встретиться при такой попытке, должны заставить врача прекратить операцию и перейти к другому способу родоразрешения.
2. Маточный зев должен быть полностью раскрыт. Это условие диктуется двумя соображениями: во-первых, тем, чтобы иметь возможность проникнуть в матку всей рукой; во-вторых, чтобы в случае необходимости вслед за поворотом можно было извлечь плод за тазовый конец. Не так легко, как кажется с первого раза, распознать полное раскрытие маточного зева.
Когда головка спустилась в полость малого таза, она тем самым уже прошла через маточный зев, края его при влагалищном исследовании больше не прощупываются. Совершенно иначе обстоит дело, когда обычно приходится прибегать к повороту. Предлежащая часть, как указывалось выше, должна быть подвижной и находиться над входом в таз. Наружный маточный зев, таким образом, будет стоять ниже предлежащей части и ближе к исследующему пальцу. Так как зев в этом случае не растянут предлежащей частью (она находится выше), шейка матки свисает вниз в виде вялого мешка, поэтому кажется сглаженной. Чтобы убедиться, действительно ли шейка матки сглажена и зев раскрыт, надо пальцами растянуть края наружного зева и, если он растягивается вплоть до стенок таза, можно считать, что наружный зев раскрыт полностью и шейка сглажена.
Особое внимание, помимо наружного, следует обращать на внутренний маточный зев. Внутренний зев может оказаться еще не совсем раскрытым, в то время как наружный уже успел раскрыться полностью. Врач может оказаться в пренеприятном положении, если не будет обращать внимание па состояние внутреннего зева, особенно в те: случаях, когда вслед за поворотом потребуется извлечение плода
Надо иметь в виду, что сужение шейки матки в области внутренней зева может произойти в виде своеобразной стриктуры на почве повышен ной раздражимости матки после грубых и неумелых манипуляций В прошлом такие стриктуры нередко наблюдались после бесцельного и необдуманного применения в родах препаратов спорыньи и ее производных
Врач может оказаться в пренеприятном положении, если не будет обращать внимание па состояние внутреннего зева, особенно в те: случаях, когда вслед за поворотом потребуется извлечение плода. Надо иметь в виду, что сужение шейки матки в области внутренней зева может произойти в виде своеобразной стриктуры на почве повышен ной раздражимости матки после грубых и неумелых манипуляций В прошлом такие стриктуры нередко наблюдались после бесцельного и необдуманного применения в родах препаратов спорыньи и ее производных
3. Наконец, в числе главных условий, необходимых для производства внутреннего (классического) поворота, следует считать отсутствие значительных степеней сужения таза. Conjugata vera должна быть во всяком случае не менее 8-8,5 см.
4. Плодный пузырь должен быть цел или по крайней мере в полости матки должно быть еще достаточное количество околоплодных вод.
При малом количестве вод стенки матки плотно обхватывают плод, который, таким образом, теряет подвижность. При таких условиях поворот будет трудно сделать не только у первородящих, как на это указывалось выше. В случае отхождения вод трудности операции поворота будут возрастать прямо пропорционально времени, протекшему с момента разрыва плодного пузыря, и интенсивности схваток. В таких случаях надо в полной мере учитывать опасность, которая может угрожать роженице при форсированном повороте в случае отсутствия вод. Более благоразумно вовремя отказаться от поворота, чем форсировать его, что может повести к разрыву матки.
Возможные осложнения

Проведение наружного акушерского поворота осуществляется только в специализированном учреждении, поэтому риск развития осложнений составляет не более 1 %. В ряде случаев возможны следующие негативные последствия:
- преждевременное отслоение плаценты;
- дистресс плода;
- преждевременный разрыв плодного пузыря;
- появление сильного кровотечения;
- разрыв матки;
- инфекционные осложнения в послеродовом периоде.
О преждевременном отслоении плаценты свидетельствуют кровотечение и сильные схваткоообразные боли, усиливающиеся при пальпации. При небольшой потере крови, отсутствии признаков гипоксии у плода и удовлетворительном состоянии беременной, принимают решение о сохранении гестации. Если отслойка прогрессирует, необходимо срочное кесарево сечение, чтобы не допустить гипоксии (нехватки кислорода) плода. Недостаточное поступление кислорода ведет к развитию проблем неврологического характера и отставания ребенка в физическом и умственном развитии.
Дистресс плода (внутриутробная асфиксия) также губительным образом сказывается на состоянии ребенка. Вследствие непоступления кислорода происходит кровоизлияние в головной мозг, сердце, печень, почки. Главный признак асфиксии новорожденного – нарушение дыхания, негативным образом сказывающееся на сердечной деятельности малыша и функционировании его нервной системы.
В будущем у детей, перенесших асфиксию в родах, развиваются синдром гипервозбудимости, гидроцефалия, склонность к судорогам и другие неврологические проблемы.
Разрыв матки – очень редкое явление, в большинстве случаев происходит при наличии рубцов, оставшихся от предыдущего кесарева сечения или хиругических операций. Для устранения разрывов производят ушивание органа с последующим назначением антибиотиков и препаратов, препятствующих тромбообразованию.
Соглашаться на проведение наружного акушерского поворота или рассчитывать на кесарево сечение, решает сама женщина после взвешивания всех аргументов «за» и «против», а также после консультации с врачом. Даже при наличии определенных рисков при процедуре, следует не забывать, что естественные роды всегда предпочтительнее хирургическому вмешательству.
Наружный акушерский поворот
Наружный акушерский поворот производится при отсутствии эффекта от дородового исправления аномалий положения и предлежания плода методом физических упражнений, предложенным И. И. Грищенко, А. Е. Шулешовой и И. Ф. Диканем.
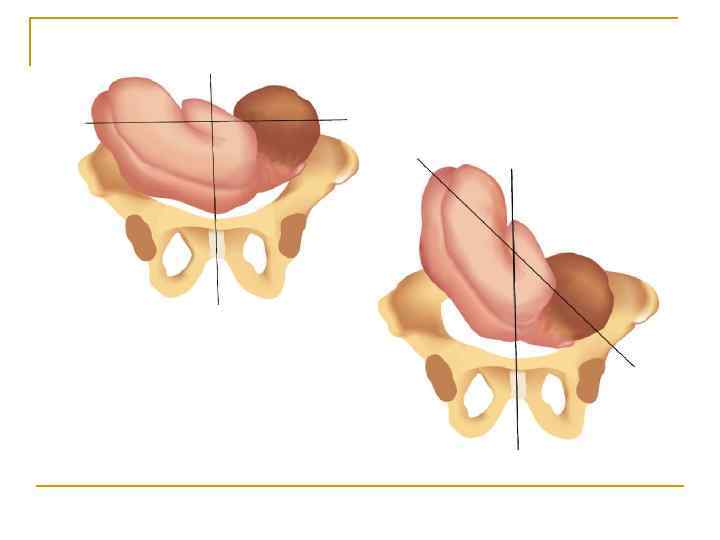
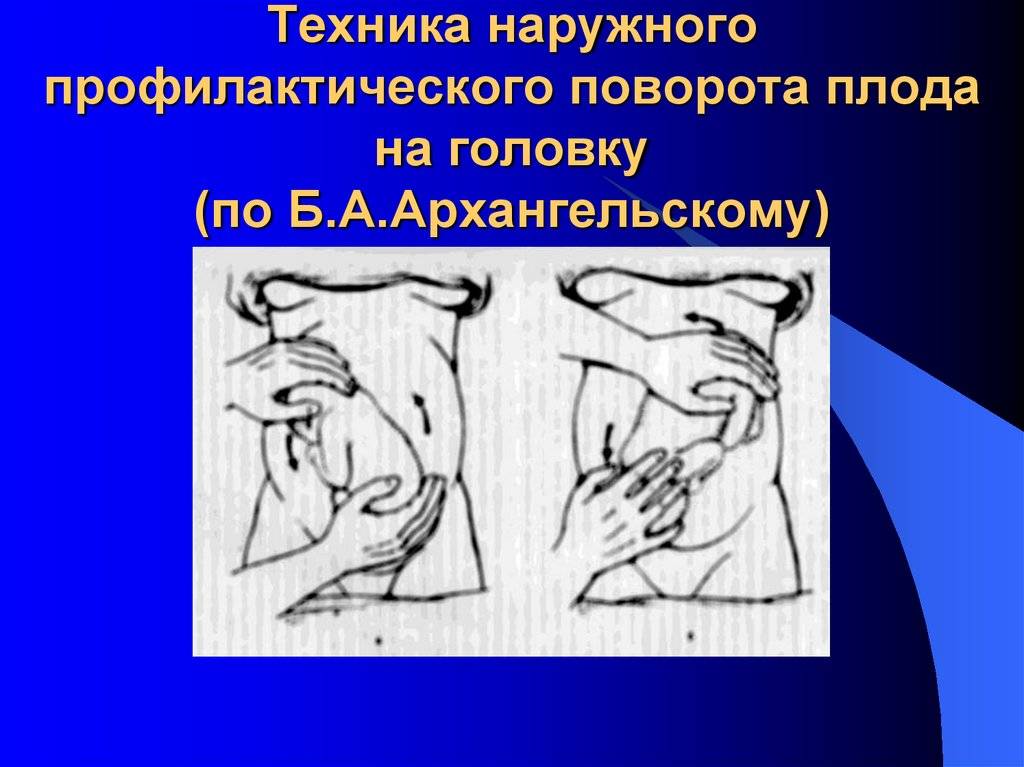
Наружный акушерский поворот на головку производят с учетом позиции плода по методике Б. А. Архангельского или без учета позиции, считаясь лишь с легкостью перемещения плода — по Виганду. По мнению большинства акушеров, уточнение вида и позиции плода является одним из непременных условий для наружного акушерского поворота.
Показания: поперечное или косое положение плода, тазовое предлежание. Условия: беременность 35-36 недель, хорошая подвижность плода, податливость брюшной стенки, нормальные размеры таза или отсутствие значительного сужения его, благоприятное состояние матери и плода.
Противопоказания: преждевременные роды и мертворождения в анамнезе, послеоперационные рубцы на матке, токсикозы и кровотечения при данной беременности, аномалии развития и опухоли матки, сужения таза (второй степени и ниже), маловодие, многоводие, крупный плод, многоплодная беременность.
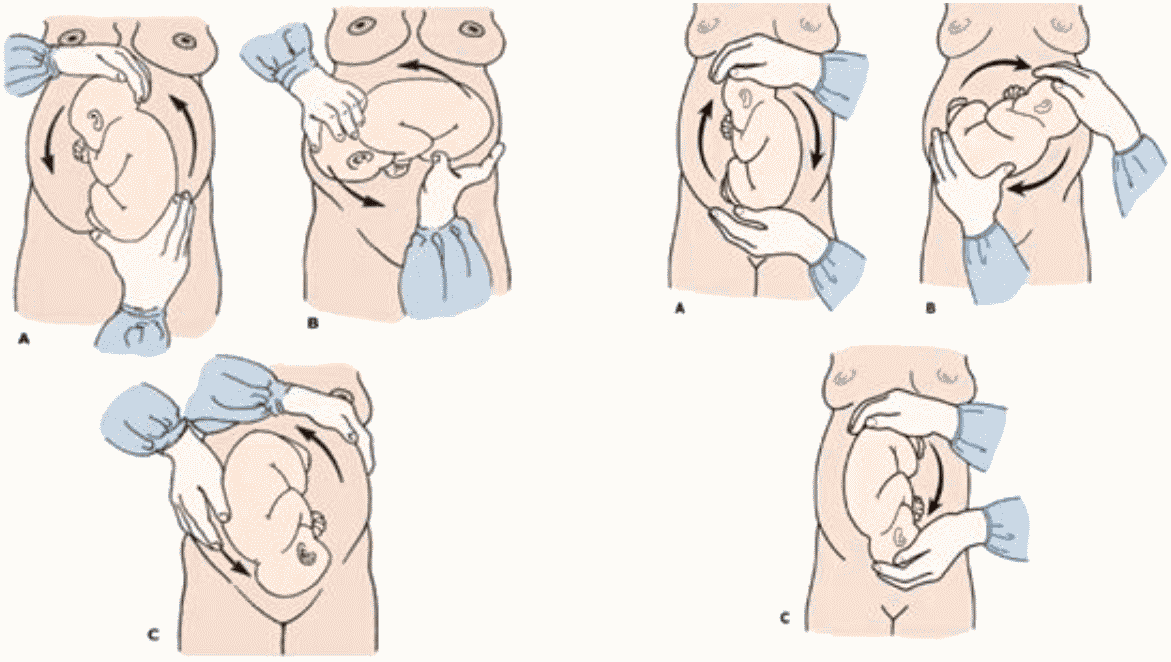
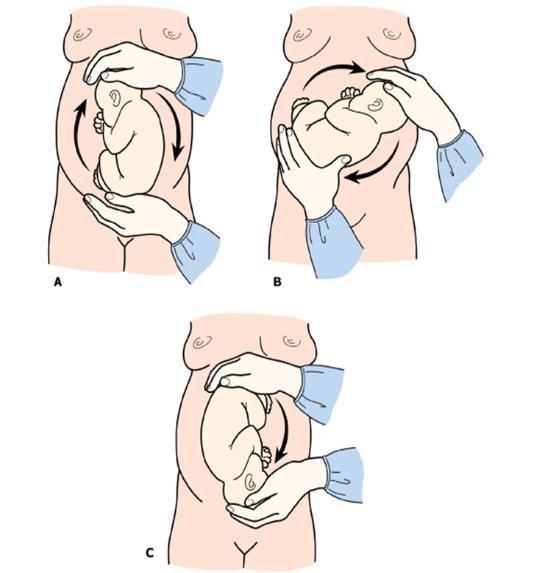
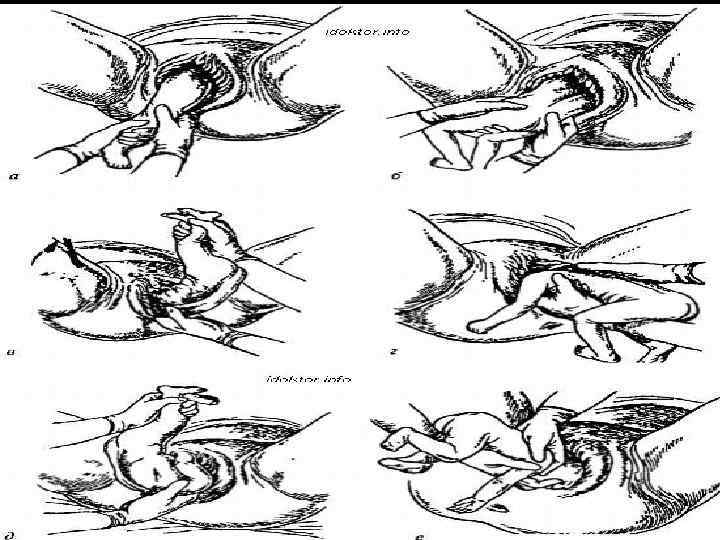
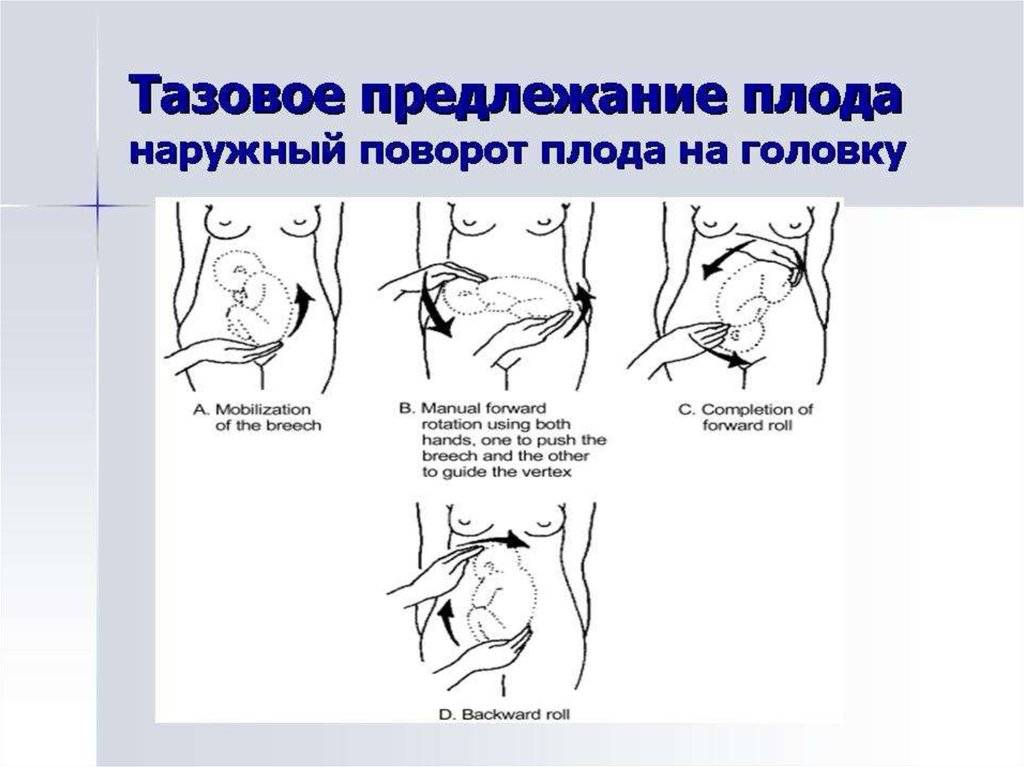
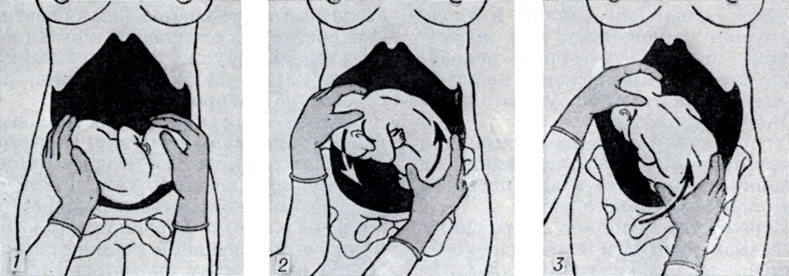
Наружный (профилактический) поворот по Виганду при поперечном и косом положении плода. Беременной опорожняют мочевой пузырь и укладывают ее на жесткую кушетку на спину с согнутыми в коленях ногами. Акушер кладет обе руки плашмя на живот беременной таким образом, чтобы одна рука обхватывала головку плода, другая — ягодицы (рис. 1, 1). Одновременным воздействием на головку и ягодицы, руководствуясь исключительно легкостью перемещения, без учета позиции плода, последний постепенно переводят в продольное положение. Головку оттесняют ко входу в малый таз, а ягодицы — ко дну матки.
Наружный (профилактический) поворот по Архангельскому при поперечном и косом положении плода. Беременной женщине под кожу вводят 1 мл 1% раствора промедола, опорожняют мочевой пузырь, укладывают на твердую кушетку, предлагают согнуть ноги. Врач садится справа лицом к беременной, точно определяет позицию плода, после чего одной рукой обхватывает головку сверху, другой — тазовый конец плода снизу. При переднем виде поперечного положения плода, когда спинка его обращена ко дну матки, осторожными движениями головку смещают ко входу в малый таз, тазовый конец плода — ко дну матки (рис. 1, 2). В случае, когда спинка плода обращена ко входу в малый таз, поворот производят на 270°, для этого сначала смещают ягодицы ко входу в малый таз, а головку — ко дну матки. Затем из ягодичного предлежания плод переводят в головное.
Общим правилом наружного поворота по Архангельскому при всех видах и позициях (при косых и поперечных положениях) плода является смещение ягодиц в сторону спинки, спинки — в сторону головки, головки — к брюшной стенке плода.
При выполнении указанных технических приемов плод после поворота оказывается в переднем виде. Архангельский считает, что при такой технике плод, сохраняя правильное членорасположение и форму овоида, остается в положении сгибания, что наиболее благоприятно для вращения его в полости матки.
Наружный профилактический поворот плода на головку при тазовых предлежаниях. Неблагоприятный прогноз при тазовых предлежаниях для матери и плода послужил основанием для применения профилактического исправления тазового, предлежания во время беременности путем наружного поворота на головку.
Условия и противопоказания для поворота из тазового предлежания на головку те же, что и для поворота при поперечном положении.
Беременной женщине опорожняют кишечник, непосредственно перед операцией — мочевой пузырь и укладывают ее на мягкую кушетку на спину. Врач садится справа от нее. Детально определяет позицию и вид плода.
Техника поворота: очень бережно манипулируя одновременно обеими руками, отодвигают ягодицы от входа в малый таз ко дну матки, в сторону спинки плода, а головку — ко входу в таз, в сторону брюшной стенки плода (рис. 1, 5).
После операции наружного поворота не исключена возможность рецидива, поэтому необходимо закрепить продольное положение плода. С этой целью Архангельский предложил особый бандаж в виде ленты шириной 10 см, который фиксируют на животе беременной на уровне пупка или несколько ниже него; это способствует увеличению вертикального и уменьшению горизонтального диаметра матки. Бандаж не следует снимать в течение 1-2 недель для исключения возможности перехода плода в поперечное положение.
Удержание продольного положения плода после наружного поворота на головку можно произвести при помощи двух валиков, скатанных из простынь, положенных по обеим сторонам плода, с последующим бинтованием живота.
Видео: Упражнения для беременных при тазовом предлежании плода
- Женщине необходимо лечь на твердую поверхность на бок и находится в этом положении 10 минут. Потом нужно перевернуться на другую сторону и также лежим 10 минут. Такое упражнение проделать 3-4 раза. На протяжении дня повторяем его несколько раз.
- Упражнение «Мост». Лечь на спину, затем под таз положить подушки, чтобы он оказался выше уровня плеч на 30-40см. Занять положение моста на 5-7 минут. В течении дня повторить 3 раза. Данное упражнение можно делать вместе с супругом. В этом случае ноги положите на его плечи так, чтобы ваши подколенные ямки располагались на его плечах;
- Коленно-локтевое положение. Выполнять данное упражнение можно начиная с 30 и по 36 недели. Женщине необходимо стать на четвереньки так, чтобы голова была опущена, а таз приподнят. Упражнение нужно повторять несколько раз в день по 7-10 минут;
- Лежа на спине, ноги разводим на ширину плеч. Прямые стопы разводим наружу или сводим в низ, пытаясь их положить на пол. Упражнение повторяем около 10 раз;
- Становимся на колени, опираясь на локти. Одну ногу поднимаем в верх и отводим в сторону. Касаемся ней пола, и возвращаем в исходное положение. Повторяем упражнение каждой ногой 5 раз;
- Стоя на четвереньках, ладошками ходим по полу вправо и влево;
- Ложимся на пол и выполняем диафрагменное дыхание.
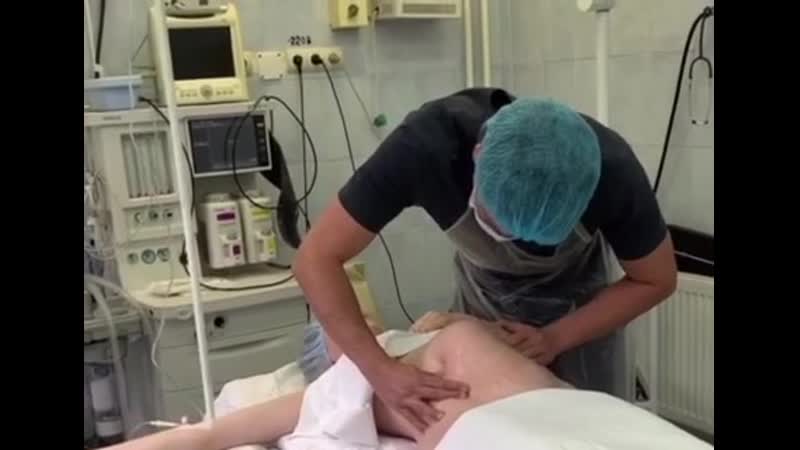
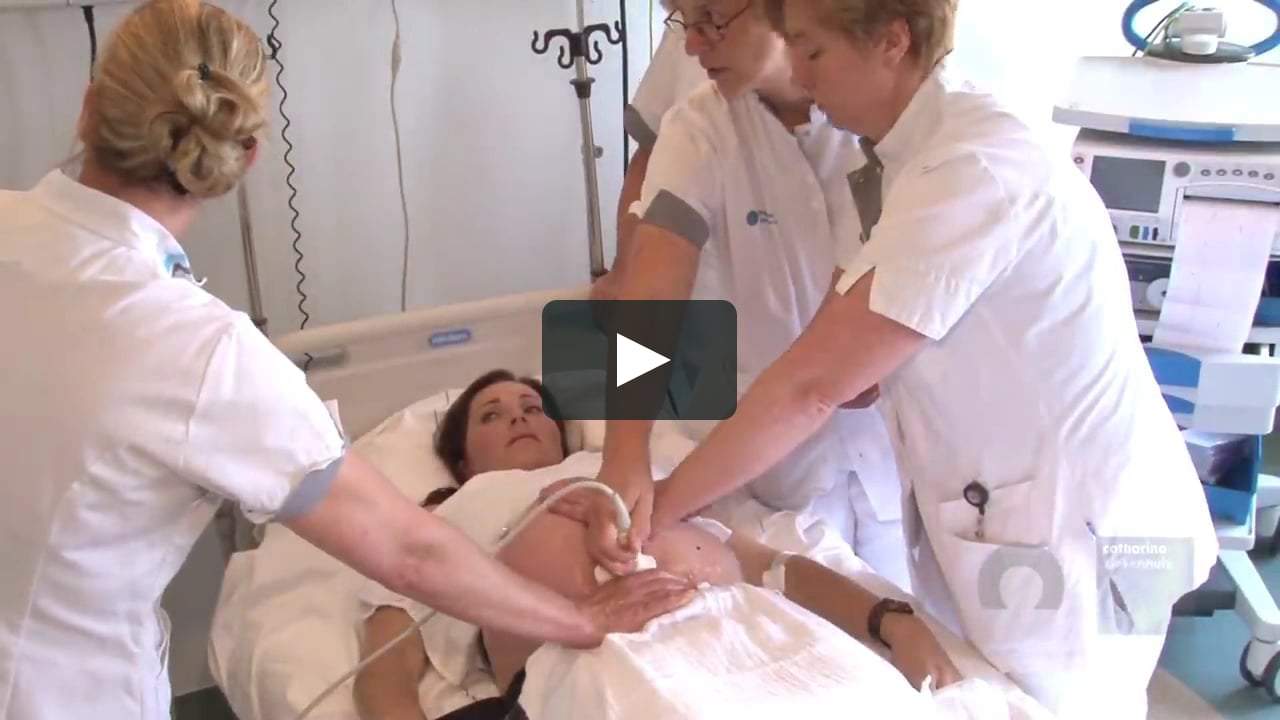
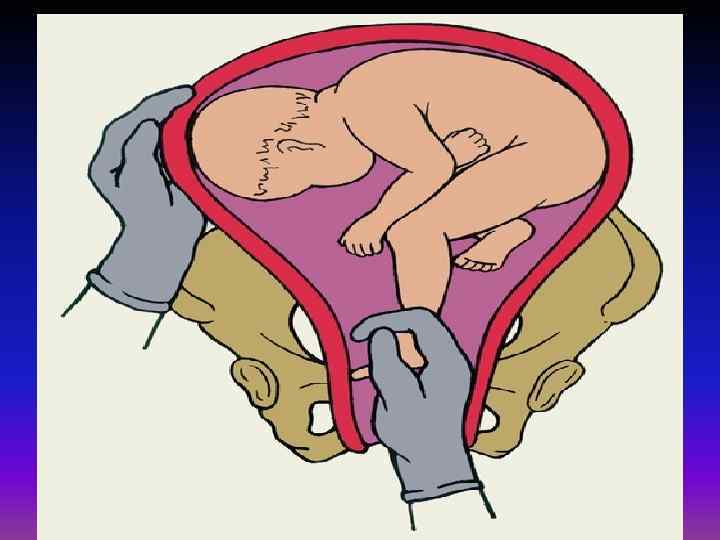
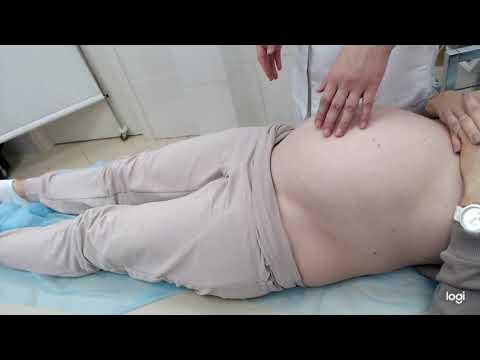
Как проводится наружный акушерский поворот
Беременную женщину укладывают на бок. С помощью плавных движений руками врач приподнимает малыша из полости малого таза и старается развернуть так, чтобы направить в сторону таза мамы головку ребёнка, а его ягодичную область расположить выше.
Сама процедура без подготовки занимает не более 5 минут. Для будущей мамы главное в это время – расслабиться, глубоко дышать и обязательно сообщать врачу о любых признаках дискомфорта. При появлении болезненных ощущений или при замедлении сердцебиения малыша, которое фиксируют медики, процедура поворота будет приостановлена или прекращена совсем. Не страшно, если малыша не удалось развернуть с первой попытки, за одну процедуру врач может сделать до 3-х попыток наружного поворота.
По окончании проводится контрольное УЗИ и также не менее 20 минут записывается кардиотокограмма. Если женщину ничего не беспокоит, поворот удался, а до родов ещё остаётся время, то она в тот же день может уйти домой из стационара.
Сегодня врачи акушеры-гинекологи не считают необходимым фиксировать положение малыша в матке после поворота, потому что перевязывание живота беременной женщины различными фиксирующими повязками, как показало время, не влияет на результаты процедуры. Иными словами – если ребёнку суждено развернуться в первоначальное положение, он это всё равно сделает.
Порядок выполнения 3,4,22,23
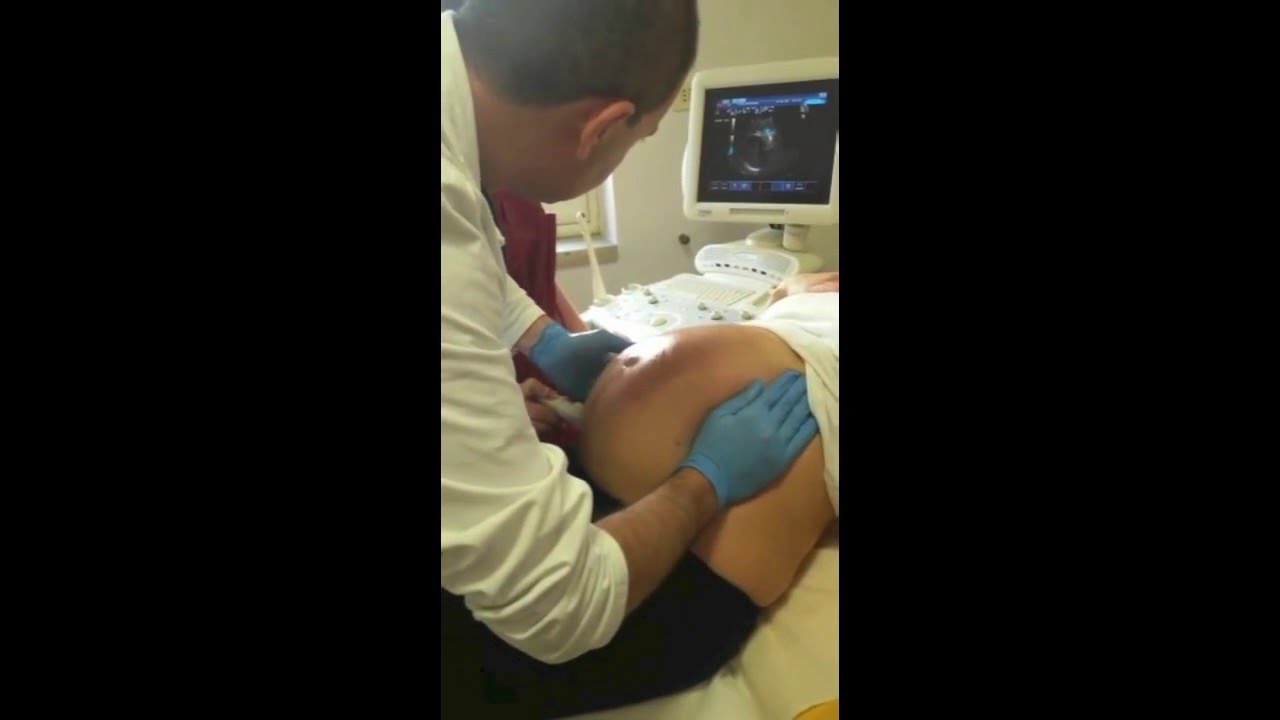
- Подтвердить тазовое предлежание и местоположение пуповины относительно шеи плода по УЗИ. Наличие пуповины рядом с шеей не является противопоказанием. УЗИ должно быть выполнено не позже, чем за 24 часа до процедуры.
- Получить письменное информированное добровольное согласие пациентки.
- Оценить и записать исходные данные матери: пульс, дыхание и АД.
- Выполнить КТГ в течение 20 минут.
- Антациды: ранитидин 150 мг перорально, однако, нет необходимости рутинного выполнения данной процедуры .
- Использование токолитиков (повышает вероятность успешного поворота) ,,,, (уровень доказательности А ): 10 мкг (1 ампула по 2 мл) гексопреналина сульфата развести в 10 мл изотонического раствора и ввести болюсно в течение 5-10 минут , с последующим 10-минутным контролем пульса, АД матери и ЧСС плода (КТГ). При увеличении ЧСС у матери более 140 уд/мин инфузию гексоприналина следует прекратить .
- Через 30 минут после токолиза (или когда пульс матери станет > 100 уд/мин) выполнить наружный поворот плода ,:
- Оснований использовать рутинно острый токолиз нет, особенно у повторнородящих. ,.
Условия: опорожнить мочевой пузырь, положение женщины на боку, под углом 10-15 градусов (для профилактики синдрома нижней полой вены). Можно успешно выполнить поворот и на спине, главное, чтобы женщине было удобно лежать и не развивался синдром сдавления нижней полой вены.
Техника:
- движения должны быть постоянными и длительными;
- пациентку просят во время процедуры расслабиться и глубоко дышать;
- процедура может сопровождаться дискомфортом, но не должна вызывать резких болезненных ощущений. Выраженная болезненность может быть причиной для остановки процедуры;
- периодически (не менее 2 раз за 5 минут) контролировать сердцебиение плода – при появлении брадикардии процедуру следует немедленно остановить;
- если ЧСС плода возвращается к норме, то процедуру продолжают. Если нормальный ритм не восстанавливается – вернуть плод в исходное положение, а пациентку перевести в операционную для немедленного родоразрешения путем КС;
- продолжительность процедуры не должна быть более 5 минут;
- после неудачной попытки поворота: прекратить процедуру и запланировать элективное кесарево сечение .
Возможные осложнения при проведении наружного акушерского поворота плода:
- Преходящая брадикардия плода.
- Дистресс плода.
- Отслойка плаценты.
- Фето-материнская трансфузия.
- Дородовое излитие околоплодных вод.
Наблюдение после завершения процедуры:
- Выполнить УЗИ: оценить, успешен ли поворот и расположение пуповины.
- КТГ в течение 30-40 минут.
В течение 30 минут контролировать у матери пульс, АД, болевые ощущения, вагинальные выделения (сразу после окончания процедуры, затем через 15 минут).
Если женщина резус-отрицательная, не имеет RhD-антител и ей ранее не проводилась профилактика резус-сенсибилизизации, следует профилактически ввести антирезусный иммуноглобулин 625 ME .
Можно отпустить женщину домой через 1 час после процедуры при условии:
результаты наблюдения за матерью нормальные;
- нормальный реактивный тип КТГ;
- нет признаков начавшихся родов, аномальных вагинальных выделений или болей в животе.