Диагностика фиброаденомы
Все начинается с беседы, во время которой женщине нужно рассказать обо всех подробностях своей жизни: менструальном цикле, беременностях и родах, хронических и перенесенных заболеваниях, наследственности и вредных привычках. Далее происходит физикальный осмотр молочных желез и регионарных лимфатических узлов.
Женщинам до 40 лет назначается УЗИ молочных желез, а по показаниям другие клинические обследования, после чего становится понятным характер опухоли. Женщинам старше 40 может быть назначено рентгенологическое исследование (маммография), уточняющее наличие кальцинатов или признаков озлокачествления.
Для уточнения диагноза врачи ЦЭЛТ могут использовать такие дополнительные методы обследования:
- молочных желез;
- РТМ-исследование или радиотермия, при котором фиксируется температура в разных квадрантах с точностью до полуградуса, метод позволяет выявить участки гипертермии (повышения температуры);
- Биопсия образования (при подозрении на злокачественный характер процесса) для гистологической верификации диагноза;
- ;
- исследование гормонального статуса – уровень эстрадиола, пролактина, прогестерона в крови;
- анализ крови на онкомаркеры;
- генетическое исследование;
- цитологический анализ выделений из соска.
Важно не пропустить начало злокачественного процесса, для этого надо вовремя обратится к врачу, а врачи ЦЭЛТ используют все возможные методы диагностики, на основании которых можно отличить доброкачественную опухоль от злокачественной
Как правильно наладить грудное вскармливание после родов?
О пользе грудного молока сказано очень много. Это неоспоримый факт. Любая женщина мечтает дать своему малышу все самое лучшее, но, чтобы наладить кормление новорожденного, нужно обладать соответствующими знаниями.
Грудное вскармливание — действительно совершенно естественный процесс. Как только женщина забеременела, ее организм уже готовится к этому посредством изменения гормонального фона.
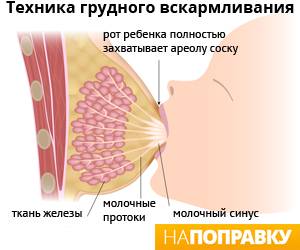
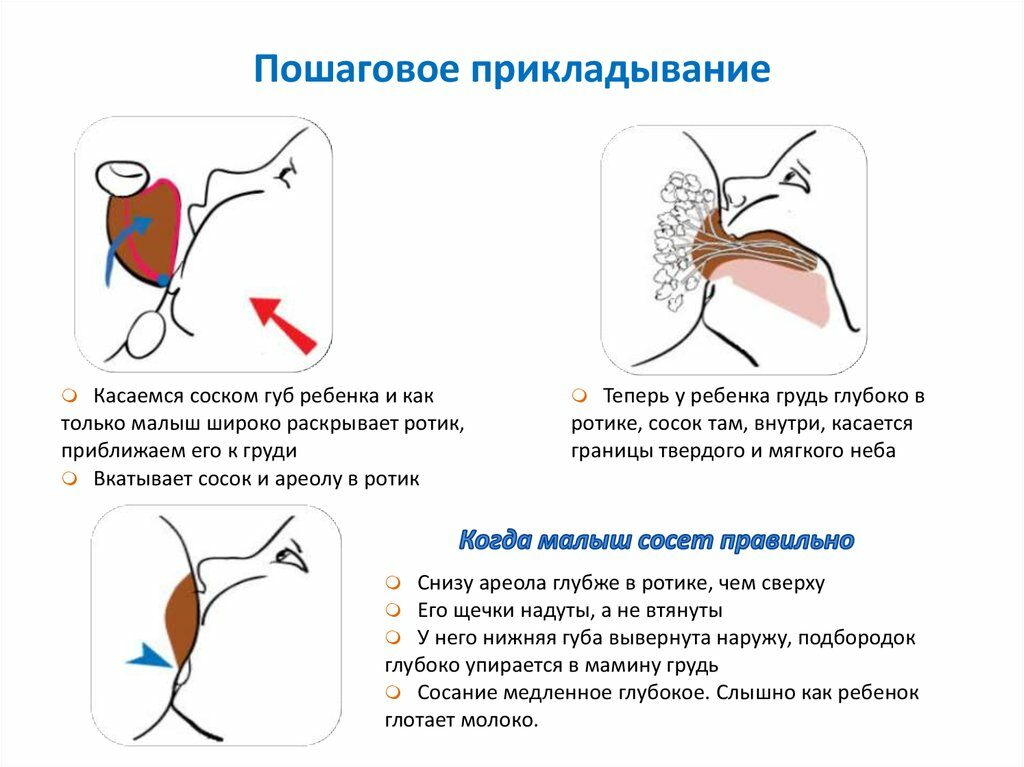
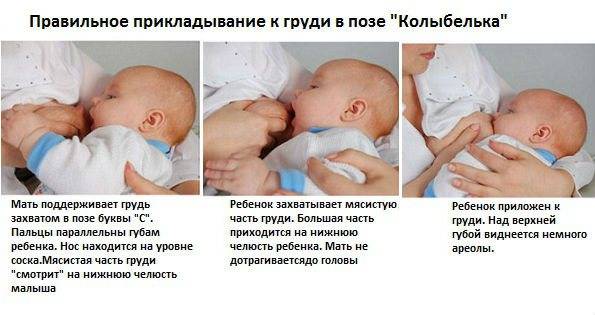
Особую важность представляет собой первое прикладывание новорожденного к груди мамы, которое должно произойти в самые короткие сроки, еще в родильном зале. Контакт «кожа к коже» и первые сосательные движения запускают цепочку биохимических процессов в организме мамы
Несмотря на то, что в молочных железах еще нет молока, именно акт сосания помогает наладить лактацию и стимулирует выработку гормона любви — окситоцина. Для женщины его значимость заключается и в том, что благодаря ему происходит сокращение матки после родов. Кстати, интересный факт: если малыша положить маме на грудь, он самостоятельно без чьей-либо помощи сможет найти сосок. Во время беременности ореолы груди приобретают более темный цвет, чтобы еще плохо видящий малыш мог найти грудь, а железы Монтгомери (точки вокруг соска) выделяют секрет, имеющий запах околоплодных вод, в которых ребенок пробыл всю беременность.
Первое, что получает новорожденный, — это молозиво. Его совсем немного, но младенцу достаточно! Молозиво — уникальный продукт, содержащий большое количество белка, альбуминов, антител, иммуноглобулинов (это мощнейшая защита ребенка от различных инфекций). Состав молозива и зрелого молока, которое приходит позже, различается: в первом в разы меньше жиров и углеводов, что позволяет полностью усваиваться в организме новорожденного и обеспечивать его силами и энергией.
Примерно на 3–7 сутки приходит зрелое молоко. Лактация на данном этапе нестабильна
Еще больше волнения возникает, когда после ежедневного взвешивания в роддоме мама слышит, что ребенок теряет вес! Ребенку не хватает молока?! Внимание: это физиологическая потеря массы тела. В норме она не должна превышать 8% от первоначального веса
Во всех остальных случаях ребенку достаточно молока.
Как часто следует прикладывать ребенка к груди? Как можно чаще — именно это и будет залогом успешной лактации в дальнейшем.
О том, как наладить грудное вскармливание после родов, читайте здесь.
Общие правила питания при хроническом гепатите
Еще в середине прошлого века в Советском Союзе была разработана система Певзнера из 15 диет для каждого заболевания, включая те, что связаны с печенью. Систему использовали во всех больницах и санаториях страны. С годами эти диеты совершенствовались, однако их не удалось избавить от недостатков, самый главный из которых — унифицированность. Вся система рассчитана на человека в возрасте 20–30 лет весом 70 кг.3 К тому же некоторые из этих диет имеют почти одинаковый химический состав и энергетическую ценность и незначительно отличаются друг от друга способами кулинарной обработки продуктов и содержанием соли
Поэтому важно понимать, что вашу индивидуальную диету врач может назначить после всех необходимых обследований и постановки диагноза.
Нужно ли вам особенное питание, если ничего не болит? Согласно данным российских авторов, даже при удовлетворительном состоянии пациентам с хроническим гепатитом назначается щадящая диета, специально разработанная для людей с заболеваниями печени. При обострениях (активном процессе воспаления) питание становится более строгим.4 Диета направлена на устранение функциональных нарушений печени и желчевыделительной системы, процесса пищеварения и синхронности функционирования ЖКТ.4 Для начала ознакомимся с основными принципами питания при хроническом гепатите.
Важно принимать пищу в строго определенные часы и не переедать, особенно перед сном. Так сохраняется нормальный режим работы желез внутренней секреции, участвующих в пищеварении.
Не стоит употреблять продукты, которые сильно раздражают слизистую желудка, двенадцатиперстной кишки и верхнего отдела тонкого кишечника, так как эти органы тоже могут быть вовлечены в патологический процесс.
К продуктам, прием которых следует ограничить, относят:
— приправы и пряности,
— копчености и острые блюда,
— овощи, богатые эфирными маслами (лук, редис, чеснок).
Мороженое, холодные соки, минеральные воды также не рекомендованы, поскольку они могут вызвать спазм привратника, сфинктера Одди и желчевыводящих путей.
Запрещается употребление алкоголя.. В период выздоровления или между обострениями пациентам обычно назначают основной вариант стандартной диеты
Она сбалансирована по содержанию белков (85–90 г), жиров (80–90 г) и углеводов (300–330 г). Энергетическая ценность диеты — 2200–2500 ккал.
В период выздоровления или между обострениями пациентам обычно назначают основной вариант стандартной диеты. Она сбалансирована по содержанию белков (85–90 г), жиров (80–90 г) и углеводов (300–330 г). Энергетическая ценность диеты — 2200–2500 ккал.
Как справиться с лактостазом?
Ни в коем случае не прекращать грудное вскармливание и перестать паниковать.
При лактостазе очень важно обеспечить хорошее опорожнение груди. То есть к больной груди стоит прикладывать ребёнка в два раза чаще, при этом, не забывая о здоровой, сцеживаться лучше не стоит.
Во время кормления можно массировать и поглаживать место застоя.
Также важно перед каждым кормлением делать лёгкий массаж груди по движению лимфы – от соска к основанию груди, достаточно будет 5 минут
Массаж включает в себя поглаживание, лёгкие надавливания и вибрацию. Можно сделать массаж струёй душа. После кормления или сцеживания можно к месту застоя приложить прохладный компресс на 5-10 минут.
Данные мероприятия стоит начинать делать с момента первых признаком лактостаза. Если вы всё правильно делаете, то в течение 2 дней наступят улучшения. Если этого не случилось или возниклы ухудшения, то необходимо обратиться к врачу. Если лактостазу более трёх дней и при этом вы не пытались его облегчить, то необходимо обратиться к врачу и сделать УЗИ молочных желёз.
Чего нельзя делать при лактостазе:
- мять грудь и разбивать комки;
- прикладывать компрессы со спиртом или согревающие;
- прекращать грудное вскармливание;
- перевязывать грудь;
- давай высосать молоко взрослому человеку, так как механизмы сосания у младенца и взрослого разные, так можно вовсе испортить себе грудь;
- ждать, что пройдёт само.
Не помогут:
- гомеопатия;
- Траумель;
- капустные листы/лопухи;
- компрессы со спиртом, димексидом, йодные сетки.
Если есть температура, грудь болит, появилась ломота в теле и боль в мышцах можно выпить парацетамол или ибупрофен.
И самое главное – пейте достаточное количество воды.
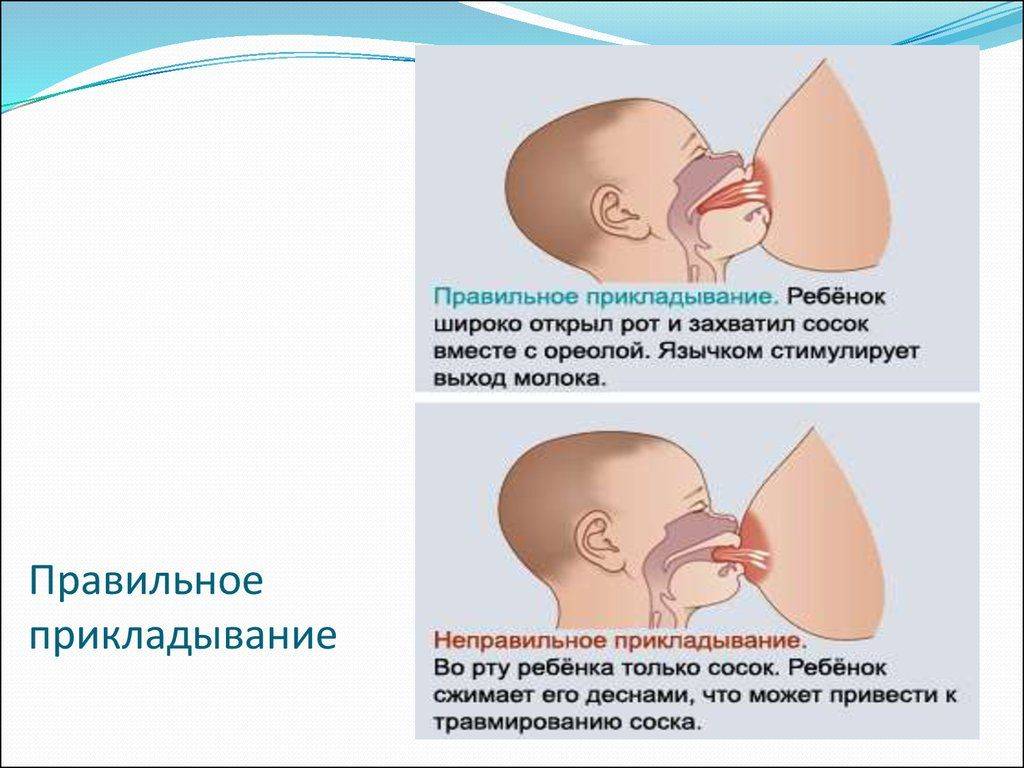
Если температура тела держится больше трёх дней, если болезненность увеличивается, если сохраняется гиперемия, уплотнение, то необходимо срочно попасть на приём к врачу, чтобы исключить гнойный мастит. Кстати, врач, к которому стоит идти с лактостазом и маститом – это хирург. Маммологи здесь не помогут, так как они определяют и лечат новообразования в молочных железах и застои – не их компетенция. То же самое относится к консультантам по грудному вскармливанию – они помогают научиться правильному прикладыванию, правильному сцеживанию или подскажут позы для кормления, но не вылечат лактостаз.
Диагностика лактоцеле
Осмотр маммолога. После сбора анамнеза (грудное вскармливание в прошлом, отсутствие болей, нормальное самочувствие) проводится осмотр молочных желез. Обнаруживается округлое образование, чаще всего в субареолярной области, эластичное, тугое, подвижное, не связанное с окружающими тканями.
Маммография. Маммографический вид галактоцеле может варьироваться в зависимости от содержания жира и белка, а также консистенции жидкости. Исходя из этого, галактоцеле может выглядеть как:
- Псевдолипома: из-за значительного содержания жира образование кажется рентгенопрозрачным.
- Уровень жировой жидкости в кисте: когда присутствуют жир и вода, а молоко находится в свежем жидком состоянии, наблюдается характерный уровень жирной жидкости из-за разницы в вязкости. Это можно продемонстрировать на медиолатеральном изображении, когда луч горизонтален по отношению к стоящему пациенту.
- Псевдогамартома: проявляется при старом содержимом молока и воды. Из-за очень вязкого старого молока невозможно значительное разделение жира и воды, что приводит к появлению гамартомы на маммограмме.
УЗИ. Внешний вид на УЗИ молочных желез может быть очень разнообразным. Сонографические характеристики согласно исследованиям следующие:
- кистозный/мультикистоз: ~ 50%;
- смешанный (кистозный + солидный): ~ 37%;
- твердые: ~ 13%.
Галактоцеле обычно проявляется на сонограмме как маленькие, круглые, гипоэхогенные узелки. У них обычно есть четко очерченные края с тонкими стенками, но иногда может казаться, что края нечеткие или микролобулированные.
Результаты маммографии и УЗИ могут ввести в заблуждение радиолога, который пытается исследовать кисту или новообразование в груди.
Аллергия при грудном вскармливании: как избежать?
Пока вы кормите малыша грудью, нужно избегать продуктов, которые вызывают аллергию у ребенка. Обязательно следите за реакциями крохи и наблюдайте, как изменения в вашем рационе сказываются на поведении малыша, состоянии его кожи, а также частоте и характере стула.
Есть несколько групп продуктов, которые во время кормления лучше исключить из своего рациона.
- Прежде всего, это кофе, чай, алкоголь, газированные напитки и шоколад;
- Также в список запретов попадают экзотические (особенно цитрусовые) фрукты, производные сои, морепродукты, сырая и слабосоленая рыба и продукты, содержащие различные химические добавки (консерванты, усилители вкуса);
- Сладкие, жирные десерты также стоит исключить на время грудного вскармливания.
Если у малыша обнаружена предрасположенность к аллергии, маме стоит особенно внимательно отнестись к своей диете. В этом случае нужно ограничить потребление белка коровьего молока. Если мама злоупотребляет этими продуктами, у малыша может появиться сильная аллергия, вздутие живота и другие неприятные симптомы.
Стоит сократить потребление другого белка — глютена, который присутствует во всех злаковых, кроме риса, гречки и кукурузы.
У детей с наследственной предрасположенностью к аллергии часто вызывает реакцию пигмент, который окрашивает в красный цвет овощи и фрукты
Поэтому стоит осторожно относиться к красным фруктам и ягодам в своем рационе.. Чаще всего аллергия возникает на белок коровьего молока, куриные яйца, орехи и рыбу (более половины всех случаев).
Чаще всего аллергия возникает на белок коровьего молока, куриные яйца, орехи и рыбу (более половины всех случаев).
Некоторые отвары так же, как и кофе, могут вызывать негативную реакцию у младенца. Это женьшеневый (возбуждает нервную систему), настой боярышника (понижает давление), донника (содержит вещества, ухудшающие свертываемость крови), а также мяты.
Любой новый продукт вводится в рацион кормящей мамы не чаще, чем раз в две недели.
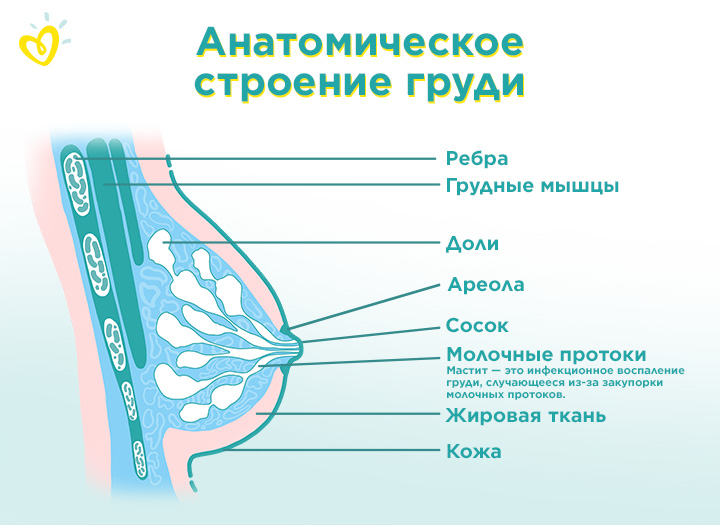
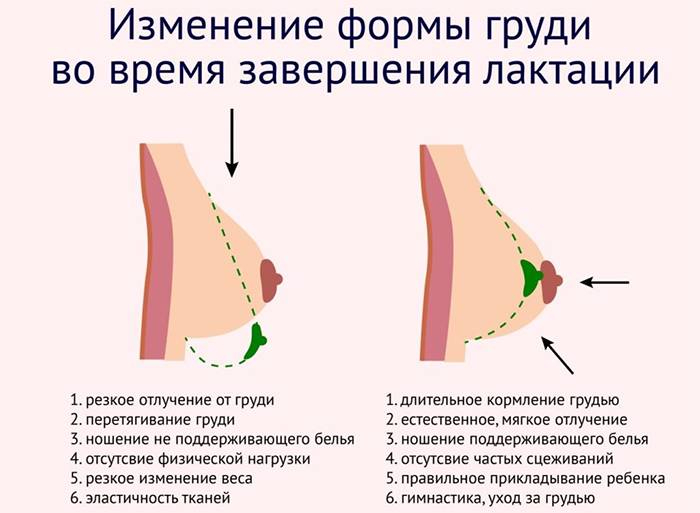
Как меняется грудь в течение жизни
Грудь стареет вместе с нами, и с этим нельзя ничего поделать. Скорость этого старения зависит от того, какие гены вам передали мамы и бабушки. Когда мы молоды, большую часть объема нашей груди составляет плотная железистая ткань. Жировой ткани очень мало. С возрастом соотношение меняется. Железистой ткани становится все меньше, а жировой – все больше. При диагностике молочные железы разделяют по плотности:
- 4 плотность – 75-100% от объема молочной железы составляет железистая ткань. Такая грудь у молодых девушек;
- 3 плотность – 50-75% железистой ткани;
- 2 плотность – 25-50% железистой ткани;
- 1 плотность – до 25% от объема – это железистая ткань, а все остальное – жировая.
Если плотность желез 3 или 4, то маммография чаще всего оказывается неинформативной. Наша плотная ткань может скрыть новообразования. Именно поэтому маммографию и назначают женщинам только после 40 лет, когда уже достаточно много жировой ткани.
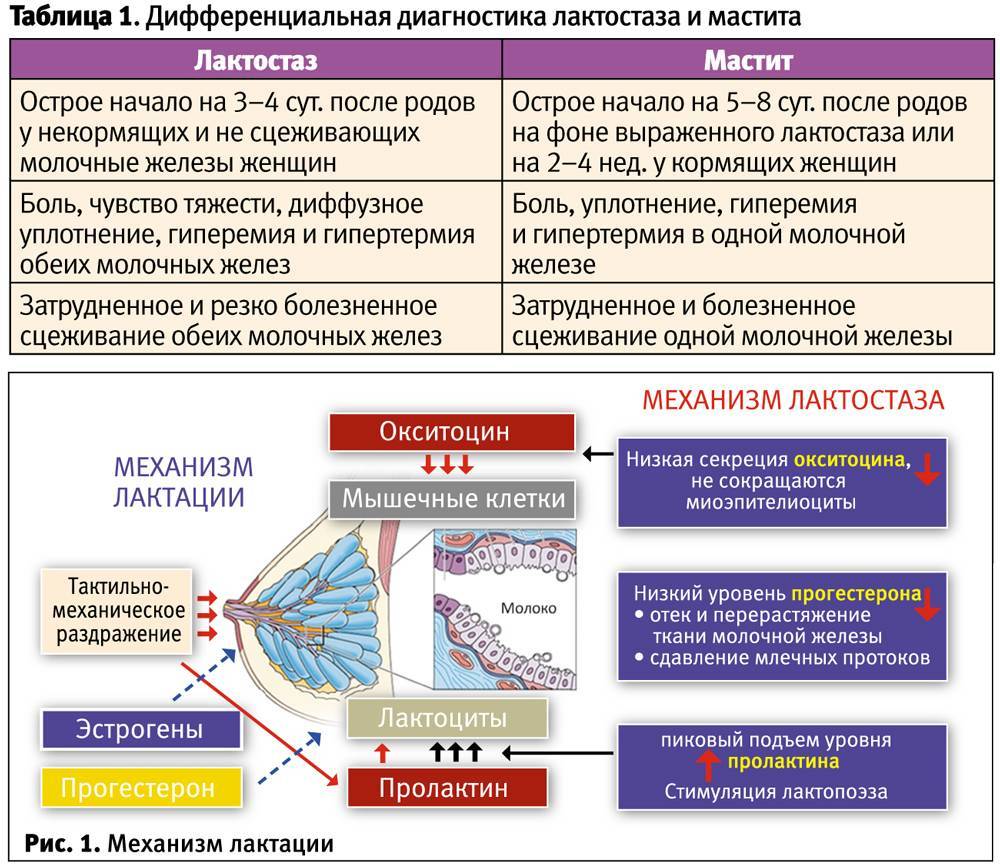
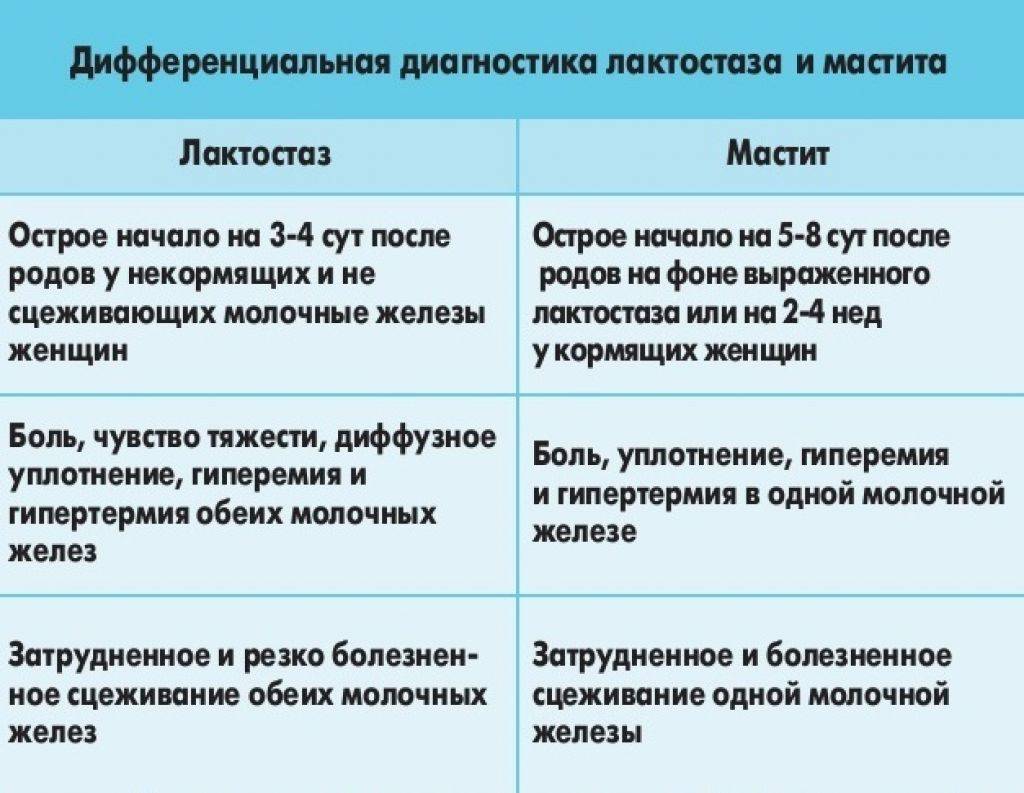
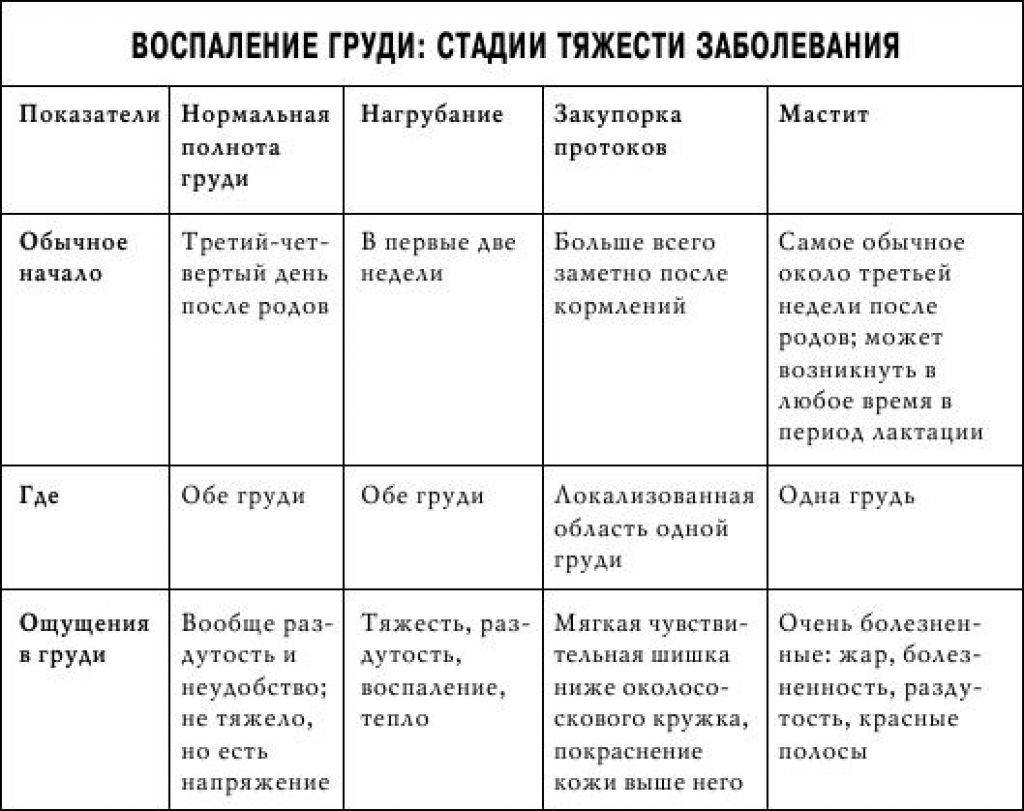
Как отличить мастит от лактостаза
Застой молока имеет типичные проявления в виде:
- уплотнения какого-то участка грудной железы и болезненности в нем;
- покраснения и бугристости затвердевшего сегмента железы;
- чувства тяжести и распирания в области груди;
Не всегда симптомы застоя молока связаны с уплотнением в местах болезненности. Нередко самым болезненным становится само кормление грудью, а после кормления проявления лактостаза ослабляются.
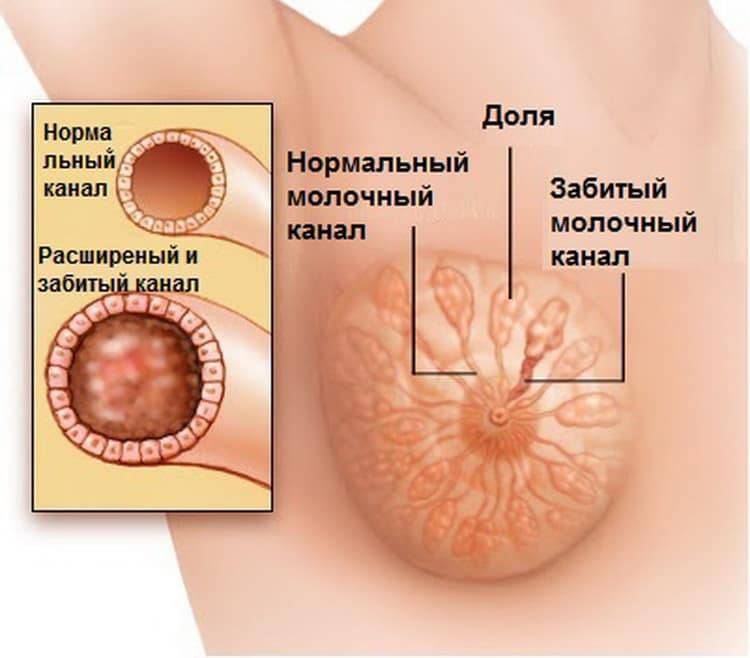
Молоко из пораженной железы сцеживается с трудом. При этом зона застоя может изменять свое расположение или увеличиваться.
Нередко лактостаз может переходить в мастит (воспаление грудной железы). Это происходит на фоне застоя и отека в молочной железе, когда молоко при лактостазе не удалили из груди. Часто женщины ошибочно называют маститом лактостаз.
При мастите в молочной железе к застою уже присоединяется воспаление. Такой мастит называют неинфицированным. Нередко в роли причин мастита являются трещины или ссадины сосков, простудные заболевания (ангина, грипп, ОРВИ и др.), хронические заболевания женщины (больные зубы, тонзиллит, пиелонефрит и др.) Такой мастит уже называют инфицированным.
Типичными проявлениями мастита являются симптомы:
- увеличения груди и ее покраснения в месте воспаления;
- горячего на ощупь и болезненного места поражения;
- отечности кожи в области груди, ее бугристостью;
- температуры до 38 градусов, озноба;
- ухудшения общего самочувствия;
- вялости;
- головной боли.
При начальной степени мастита состояние у женщины удовлетворительное. В запущенной стадии мастит может стать гнойным, с появлением бактериальной инфекции.
Отличия мастита от лактостаза
Как же отличить мастит от лактостаза? Таких основных различий несколько.
- При сравнении температуры в обеих подмышках при лактостазе разница может быть значительней, чем при мастите.
- Опорожнение груди при лактостазе быстро понижает температуру и улучшает самочувствие женщины. При мастите этого нет.
- Температура при лактостазе особо не ухудшает самочувствие женщины.
При лактостазе основным в лечении является регулярное прикладывание младенца к груди. При подозрении на неинфицированный мастит женщине назначают сцеживание, а лечение инфицированного мастита уже требует использования антибиотиков.
Категории
- Анализы и диагностика(0)
- Беременность и роды(86)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(3)
- Инфекционные болезни(0)
- Кардиология(3)
- Кожные болезни(5)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(1)
- Эндокринология(0)
Комплексное лечение
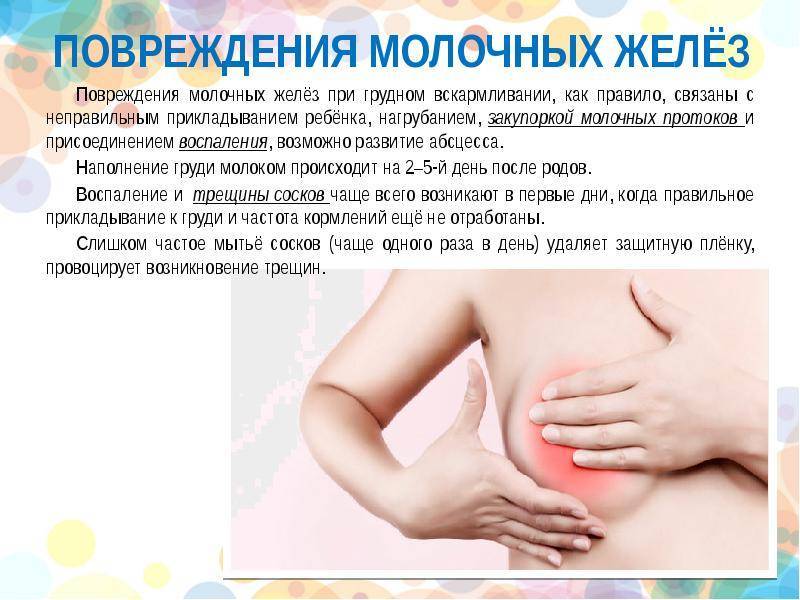
Лечение комков в грудине у женщин, возникших при кормлении, требуют комплексного подхода. Начинать борьбу с лактостазом следует сразу же, после его обнаружения. Через 12 часов сделать это уже намного сложнее, самочувствие женщины может ухудшиться, и значительно повышается вероятность возникновения инфекционного процесса.
Если температуры пока нет и состояние мамы удовлетворительно можно предпринять ряд мер, которые способствуют устранению шишек. Для этого нужно расцедить застой и полностью освободить долю молочной железы от молока. Как же избавиться от комков в груди?
Правильная подготовка
Перед тем, как приступать к непосредственным мерам по избавлению от шариков в груди при ГВ, необходимо подготовить грудь. Наиболее предпочтительным является теплый душ или компресс на несколько минут, после чего слегка разминают место уплотнения, пока оно не станет мягче.
Ни в коем случае нельзя прибегать к этим мерам в случае запущенного лактостаза и повышенной температуры, так как неизвестно на какой стадии воспаления находится поврежденная долька молочной железы.
Частые прикладывания
Самый лучший способ справиться с такой проблемой – постараться, чтобы застой рассосал ребенок. Если прикладывать младенца почаще к пораженной груди вначале назревания лактостаза, велика вероятность, что он с ним справится. Перед кормлением желательно сцедить немного молока – это поможет малышу сосать активнее.
Для того чтобы процесс сосания был наиболее эффективен, следует соблюсти важное правило – область уплотнения в груди при кормлении должна находиться под нижней челюстью ребенка. В том случае, когда поза кормления крайне неудобна, например, поражена верхняя часть груди, можно лечь с ребенком на кровать определенным образом
Компрессы
Они помогают размягчить место комка в грудной железе при кормлении, а также несколько снизить болевые ощущения. В зависимости от самого компресса может оказываться противовоспалительное и антисептическое действие.
Эффективным и наиболее простым в применении считается салфетка или полотенце, смоченные теплой водой, которые прикладывают к больной груди. Ее держат до момента остывания. Очень распространен и достаточно эффективен при заболеваниях груди – компресс из капусты. Капустный лист отбивают, пока не выделится сок, и прикладывают к больному месту. Считается, что он помогает при воспалительных заболеваниях молочной железы.
Сцеживания
Если с помощью малыша не удается расцедить уплотнение в молочной железе при грудном вскармливании, можно попробовать сделать это самостоятельно.
Чтобы сделать это правильно, необходимо следовать определенной технике, которая не усугубит ситуацию. Если лактостаз уже случался, а молока в избытке, следует немного сцеживать самостоятельно после окончания кормления, чтобы оно не застаивалось в груди надолго.
Мастит
Уплотнение в груди при грудном вскармливании может быть признаком мастита. Лактационный мастит появляется у женщин, которые только начинают кормить ребенка или когда они отнимают малыша от груди. Причинами могут быть застой молока, хронические заболевания (синусит, ангина и так далее), усталость, переохлаждение, неправильный уход или трещины в груди.
Как только ребенок родился, у женщины начинается лактация, но молока в этот период вырабатывается больше, чем нужно малышу, поэтому в молочной железе может появиться отек, который перекрывает молочные протоки. Это лактостаз.
Если женщина не принимает никаких мер, то у нее может начаться серозный мастит, который имеет следующие симптомы:
- температура до 38° С и выше;
- тяжесть и болезненность молочной железы;
- молоко плохо вытекает, часто ребенок не может получить ни капли молока;
- больная грудь отличается по размеру от здоровой;
- молочная железа может покраснеть.

После серозного мастита может наступить следующая стадия — интерстициальная. На этой стадии симптомы проявляются сильнее, грудь становится жесткой, температура высокая, женщину знобит, появляется суставная слабость.
Уплотнение в груди при кормлении малыша становится болезненным, молоко по протокам не проходит, малыш отказывается от еды, сцедить молоко невозможно. Если адекватного лечения не предпринимается, в течение 2-х суток интерстициальный мастит перейдет в гнойную форму, которая требует срочного хирургического вмешательства.
При этом температура поднимается до 40° С, грудь становится очень жесткая и болезненная, у женщины все симптомы интоксикации (жар, жажда, озноб, сильное потоотделение), из молочной железы может выделяться гной
Важно знать, что гнойный мастит — опасное для жизни состояние, нужно немедленно обращаться за врачебной помощью

Чего нельзя делать при гнойном мастите:
- Самолечением заниматься нельзя. Если высокая температура держится 2 дня, улучшений в состоянии нет, надо пойти на УЗИ.
- Нельзя мять, давить, тереть грудь. Такие действия приведут к увеличению отека и проблема усугубится. Только врач может показать как делать специальный массаж.
- Как и при любом другом воспалительном процессе, грудь при мастите нельзя греть, прикладывать грелки, делать ванночки, горячие компрессы, даже душ должен быть температуры тела.
- Нельзя ограничивать себя в жидкости, многие считают, что таким образом можно сократить объем молока. Это не так, количество молока останется тем же, а симптомы заболевания только усилятся.
Нужно обязательно стараться кормить ребенка. При кормлении признаки мастита могут не только уменьшиться, но и исчезнуть.
Симптомы
Мастит на каждой стадии развития проявляется различными симптомами. Серозная стадия характеризуется острым и бурным началом:
- повышение температуры тела до 38-39 град.;
- ухудшение общего состояния: головные боли, слабость;
- появление озноба и других признаков интоксикации;
- болезненность и чувство тяжести в молочной железе, особенно во время кормления или сцеживания;
- увеличение пораженной груди в размере;
- покраснение кожи груди в области поражения (при локализации очага близко к поверхности или развитии гнойника);
- возможно обнаружение при пальпации болезненных округлых образований плотно-эластической консистенции (может быть одиночным, множественным или охватывать всю железу).
Серозно-инфильтративная форма мастита
Через 2-3 суток с переходом в серозно-инфильтративную стадию наблюдается нарастание признаков интоксикации. В молочной железе точно нащупывается плотное болезненное образование с четкими границами и бугристой поверхностью.
Инфильтративно-гнойная форма
Клиническая картина при переходе из серозно-инфильтративной в инфильтративно-гнойную форму практически не меняется. Именно поэтому возникает проблема дифференциальной диагностики между этими формами. Все так же наблюдается повышенная температура до 38-39 град., озноб и другие признаки интоксикации, увеличенный объем молочной железы, наличие плотного болезненного инфильтрата.
Как правило, в области поражения кожа груди покрасневшая, но иногда, даже при развитии гнойного процесса, она может сохранять обычный цвет. На этом этапе инфильтрат состоит из множества мелких абсцессов различной величины по типу «пчелиных сот».
Пока не произойдет их слияния, признаки размягчения уплотнения и наличия гнойной жидкости (флюктуация) отсутствуют. Возможно увеличение и болезненность подмышечных лимфатических узлов.
Абсцедирующая форма
Затем заболевание переходит в абсцедирующую форму. Симптоматика предыдущей стадии сохраняется. Боли могут принять пульсирующий характер. В этом случае уплотнение в молочной железе увеличивается и имеет зону размягчения, или флюктуирующий гнойник. Зона гиперемии также увеличивается. Обнаруживаются расширенные вены, пальпируются болезненные подмышечные лимфатические узлы. В случае ретромаммарного расположения гнойного очага железа увеличивается, приподнимается и приобретает полушаровидную форму. В случае интрамаммарного и субареолярного железа деформируется, набухание наблюдается преимущественно в области гнойника.
Флегмонозная и гангренозная форма мастита
Флегмонозная и гангренозная являются осложненными формами мастита. Флегмонозная форма характеризуется усилением признаков интоксикации, значительным ухудшением самочувствия и общего состояния: головные боли и боли в молочной железе становятся все сильнее, нарастает слабость, снижается аппетит, кожные покровы приобретают бледность, а температура может превышать даже 39 град.
Наблюдается резкое увеличение объема молочной железы, интенсивное покраснение кожи груди и напряжение, местами с синюшным оттенком, при этом она становится блестящей. Сосок пораженной железы часто втянут. При пальпации груди ощущается резкая болезненность и отечность тканей. Четкие границы инфильтрированной ткани не определяются. Гнойник часто занимает 3-4 квадранта молочной железы.
Гангренозная форма
Для гангренозной формы мастита характерно очень тяжелое состояние пациентки. Указанная выше общая и местная симптоматика имеет резко выраженный характер. Кожа пораженной железы становится синюшно-багровой, отслаивается эпидермис и образовываются пузыри, заполненных геморрагической мутной жидкостью. Возникают темные участки – очаги некроза. В воспалительно-гнойный процесс вовлечены все квадранты железы. Молоко отсутствует, причем часто даже в здоровой железе.
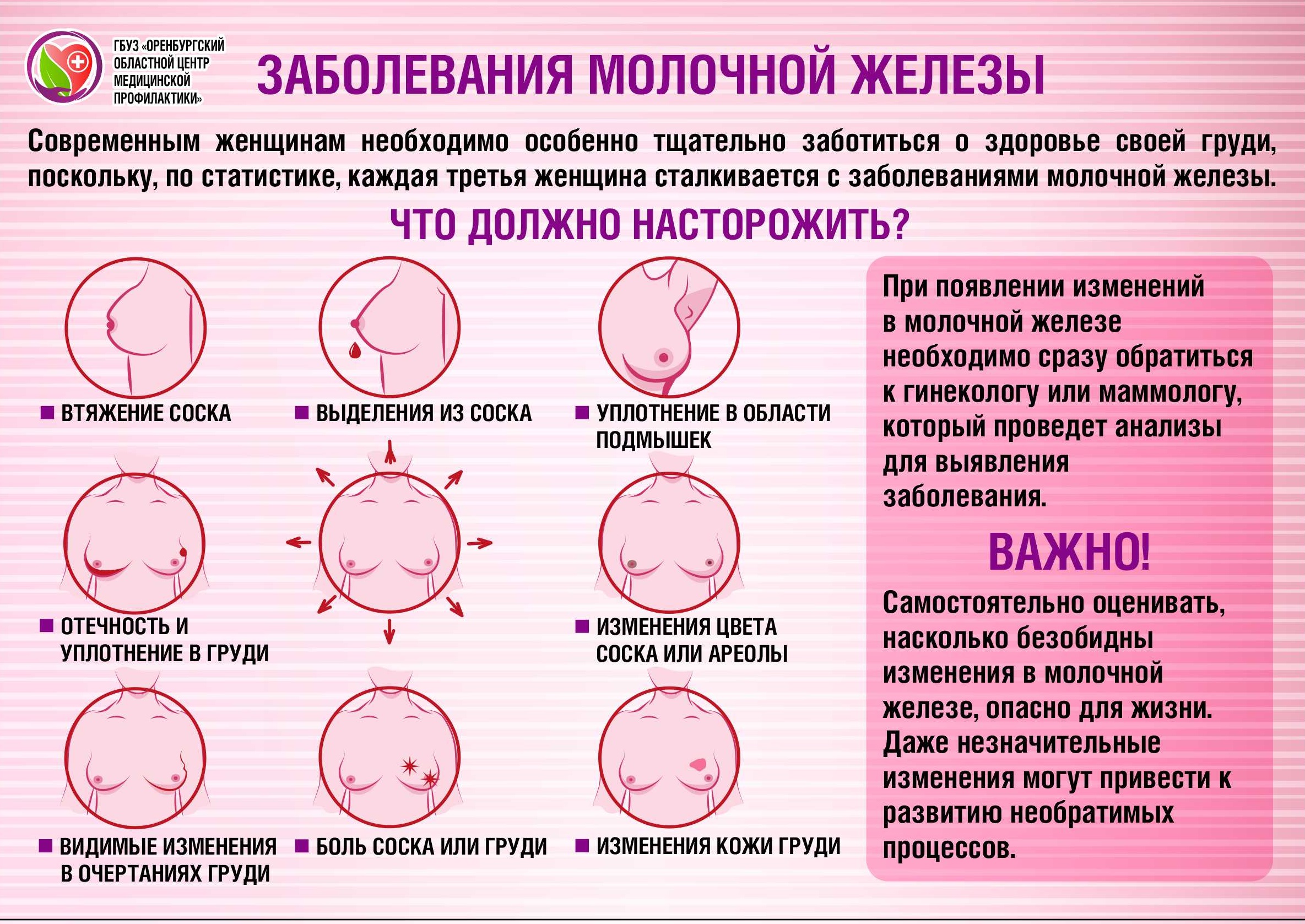
Диагностика мастопатии молочной железы
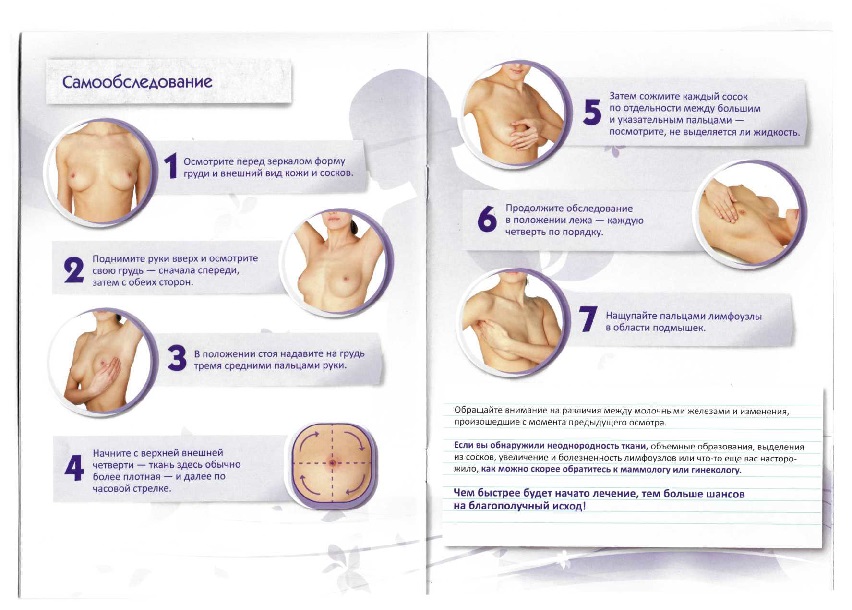
На первичном приеме маммолог выслушивает жалобы пациентки, осматривает молочные железы, изучает анамнез болезни
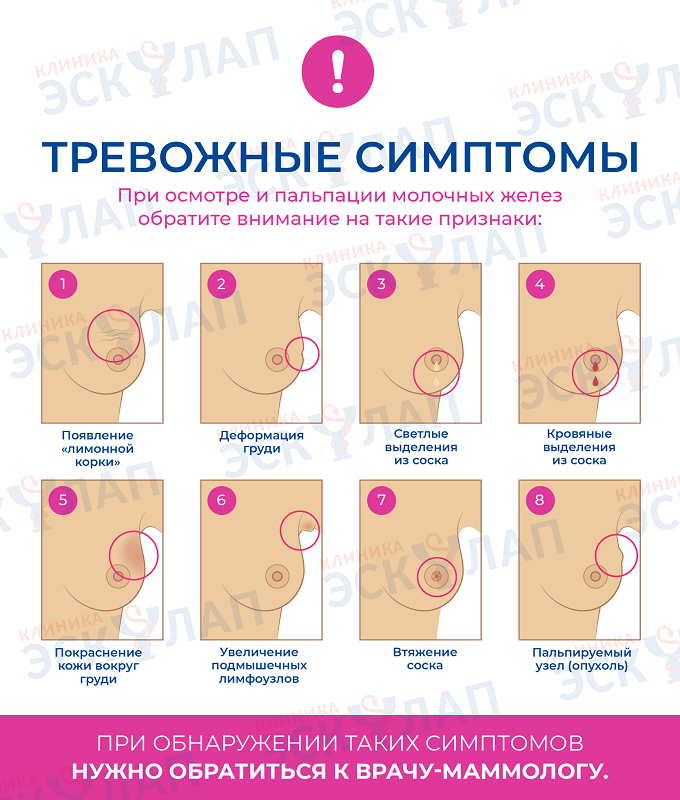
При осмотре груди врач обращает внимание на сформированность и симметричность молочных желез, на их форму и размеры. Также он осматривает кожный покров на наличие отечности, гиперемии, гиперпигментации, растяжек, рубцов, определяет, нет ли выделений из соска.
Диагноз «фиброзно кистозная мастопатия молочных желез» врач ставит только после получения результатов инструментального обследования.
В медицинском центре ОН КЛИНИК применяют несколько методов диагностики:
Пальпация
При пальпировании врач оценивает консистенцию груди, определяет, нет ли болезненности при надавливании, имеются ли уплотнения. При выявлении объемных образований он выясняет степень однородности, подвижность и размеры.
Пальпацию маммолог выполняет дважды, сначала в сидячем положении, а затем в лежачем. Во время осмотра он может попросить женщину положить руки на пояс или поднять их вверх. При регулярном менструальном цикле процедуру выполняют на пятый-седьмой день после начала месячных. В противном случае возможно искажение результатов из-за гормонального воздействия на ткани молочной железы. При менопаузе обследование можно проводить в любое время.
Помимо молочных желез, врач пальпирует прилегающие к ним лимфатические узлы и щитовидную железу.
Маммография
Этот метод позволяет выявить малейшие образования, которые не пальпируются, определить их характер, оценить степень распространения патологического процесса. Также он обнаруживает макрокальцификаты и микрокальцинаты, образующиеся при кистозных изменениях и расширении молочных протоков, дифференцирует узловую и диффузную мастопатию.
Рентгенографическая маммография является «золотым стандартом» исследования молочных желез. Она характеризуется высокой объективностью, эффективностью и информативностью, в 96% случаев обнаруживает патологические изменения.
Маммографию выполняют в двух проекциях – прямой и боковой. Процедуру проводят на пятый-десятый день (оптимальный вариант – с пятого по седьмой день) от начала менструации.
При подозрении на злокачественный характер неоплазии под контролем маммографии делают пункцию для получения биологического материала. Полученный материал подвергают гистологическому и цитологическому анализу.
В нашей клинике диагностики используют специальный аппарат, оборудованный экраном, усиливающим эффект и сводящий к минимуму лучевую нагрузку.
Ультразвуковое исследование
УЗИ делают в первую фазу менструального цикла. Но при необходимости экстренного обследования не обращают внимания на фазу.
Процедура выявляет патологические процессы в тканях молочных желез, включая расширение молочных протоков, присутствие кист и других узловых новообразований. Также она позволяет оценить диффузные отклонения.
УЗИ дополняет клиническую картину, полученную при помощи других диагностических методов. Не представляет вреда для беременных и лактирующих женщин.
Эффективность ультразвукового исследования для непальпируемых образований – 80%.
Пункционная биопсия
При фиброзно кистозной мастопатии существует высокая вероятность малигнизации. Поэтому пункцию делают в 98% случаев. После процедуры аспират направляют в лабораторию на цитологическое исследование.
Точность пункционной биопсии достигает 99-100%.
Дуктография
Внутрь протоков вводят контрастное вещество, после чего проводят рентгенографию. В результате удается выявить новообразования, расположенные в молочных протоках.
Пневмокистография
Делают пункцию кисты и удаляют из нее жидкость, после чего полость заполняют воздухом и выполняют рентгенографическое обследование. Этот метод позволяет диагностировать внутрикистозные патологии.
Радиотермометрия
Измеряют температуру внутренних тканей, благодаря чему обнаруживают новообразования на ранних стадиях.
Лабораторные исследования крови на гормоны и онкомаркеры
Остались вопросы? Хотите узнать больше и уточнить цены?
Вы можете связаться с нами по телефону+7 (910) 123-45-67 или Закажите звонок