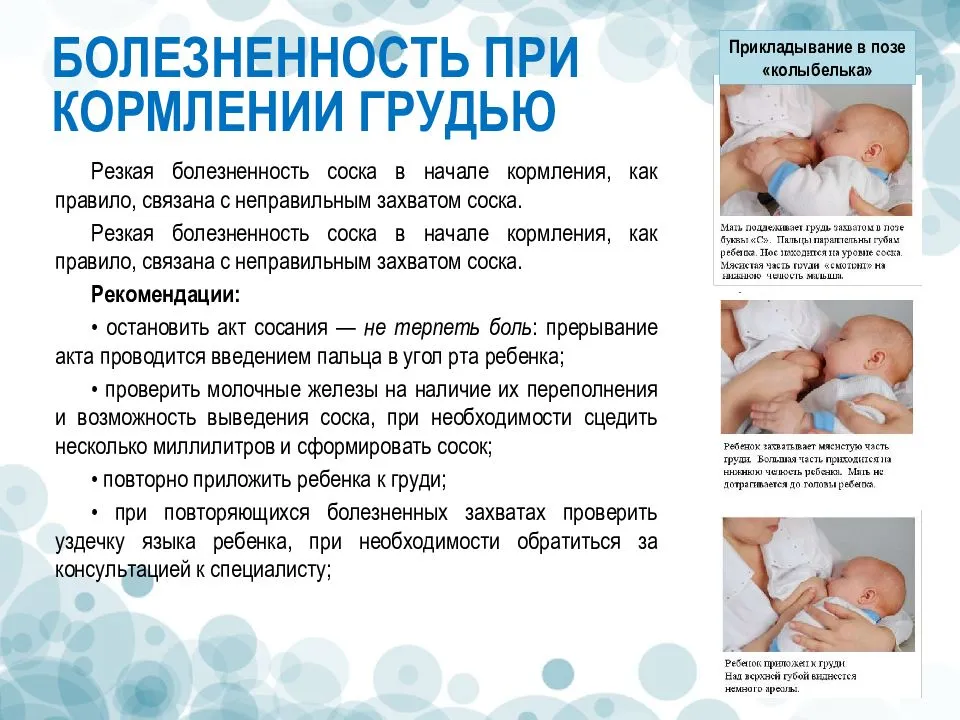
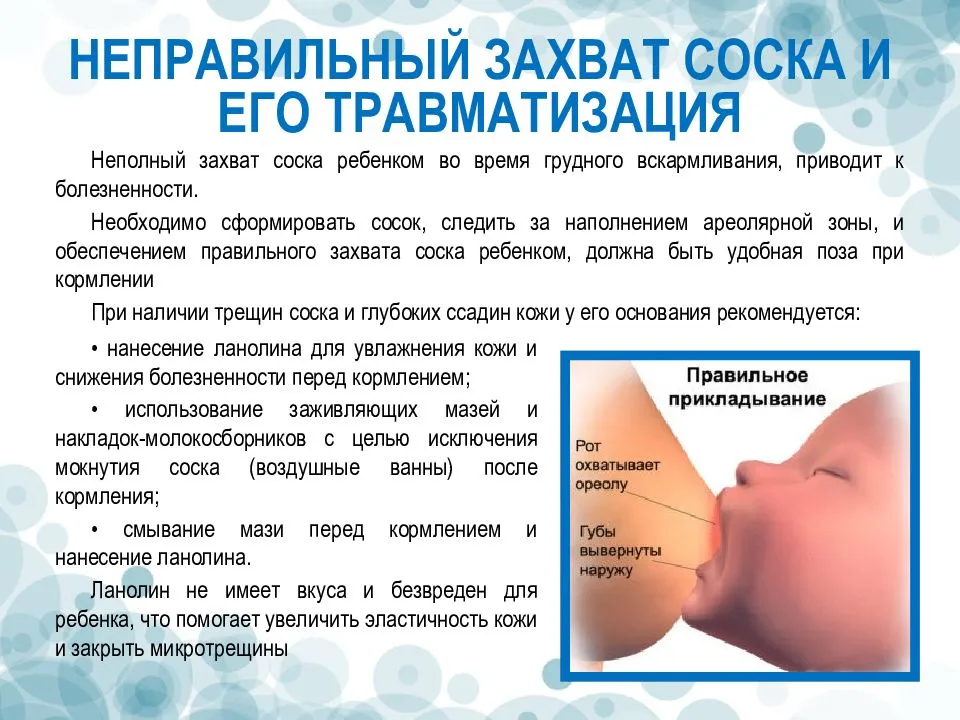
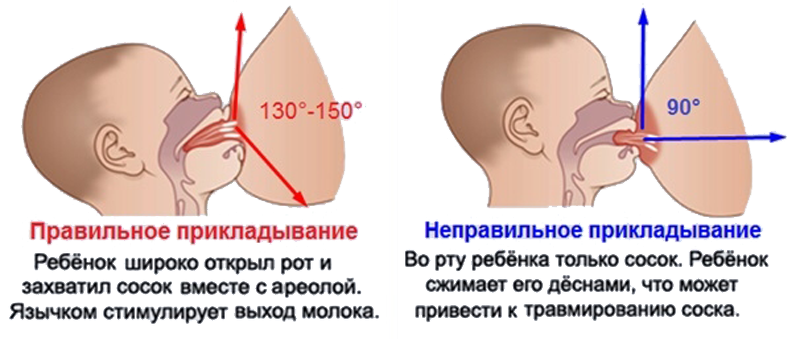
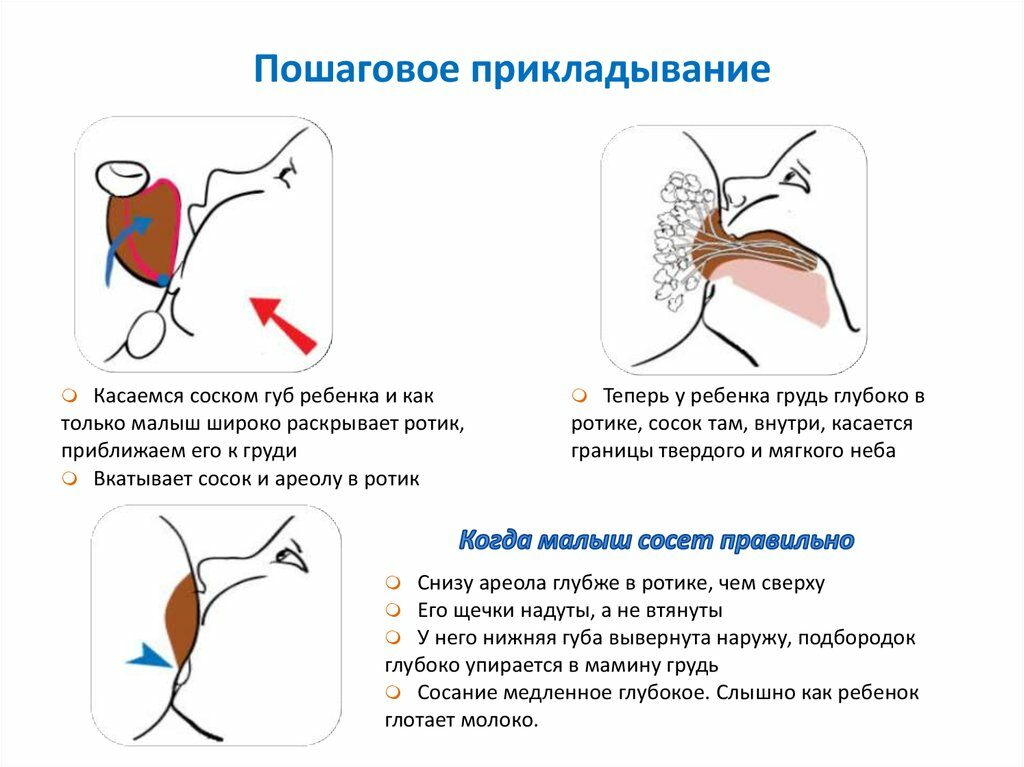
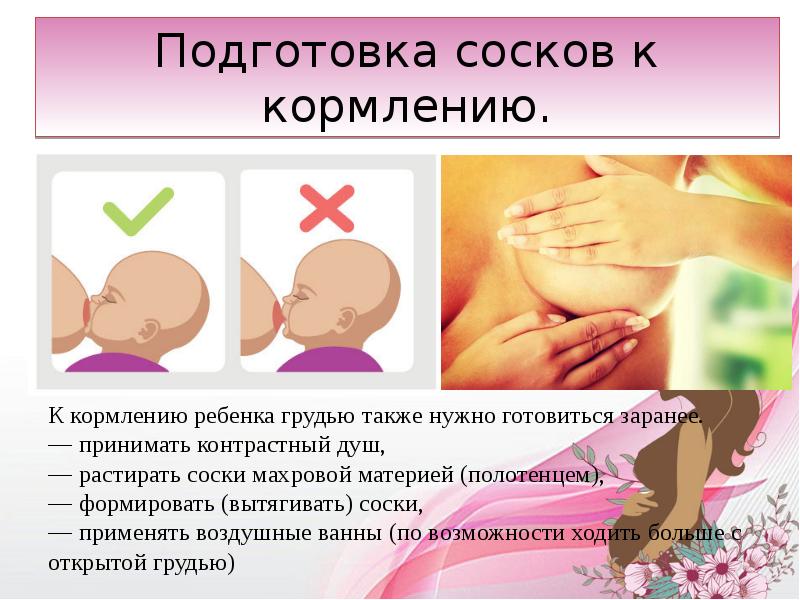
Чем отличается физиологическая мастопатия от мастита у новорожденных?
Что же происходит с грудными железами ребенка после его рождения? Эндокринная система активизируется, поэтому организм малыша все меньше нуждается в материнских гормонах.
Гипофиз маленького организма начинает вырабатывать эстрогены, в результате чего возникает выброс пролактина: это становится причиной нагрубания молочных желез у ребенка, из которых может выделяться молочнообразная жидкость.
В течение недели после рождения у ребенка возникает состояние, которое называется гормональным кризом. Природа устроена так, что именно гормональный криз заставляет организм адаптироваться к миру: пройдя через него, ребенок получает определенную защиту от проблем с иммунной и неврологической системой.
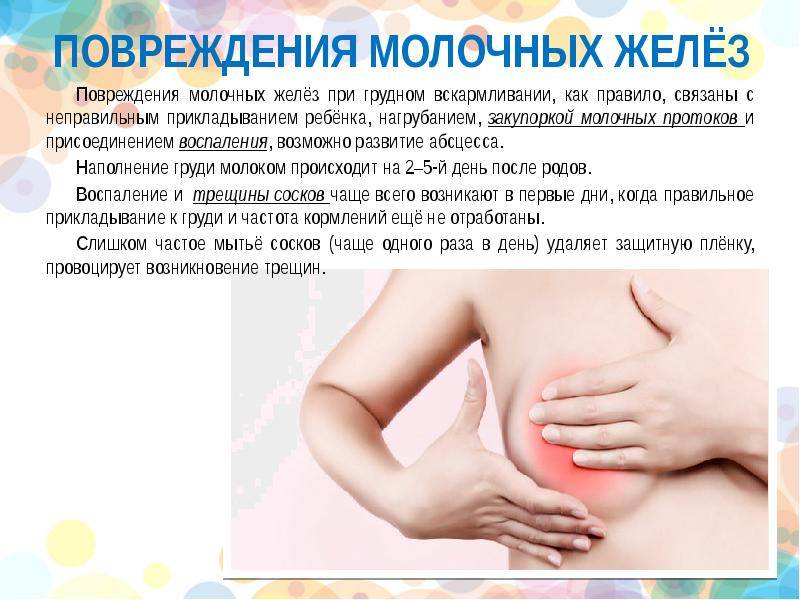
Симптомы мастита
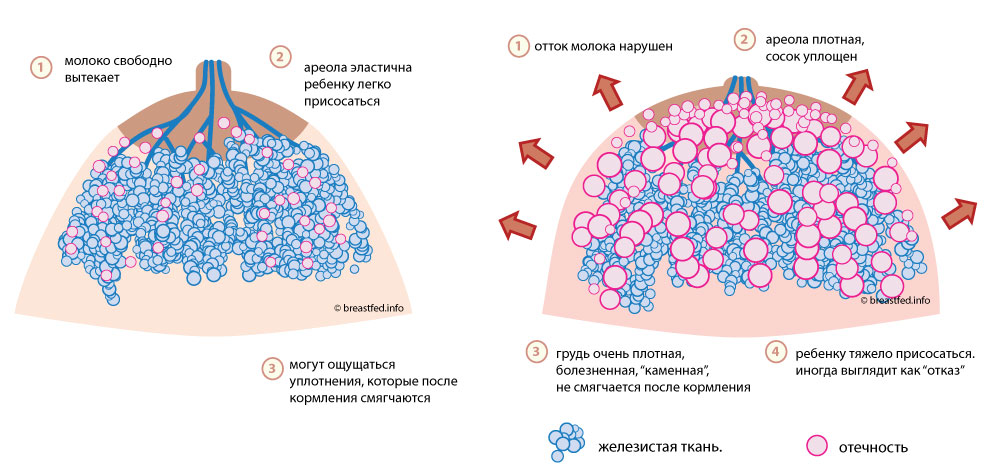
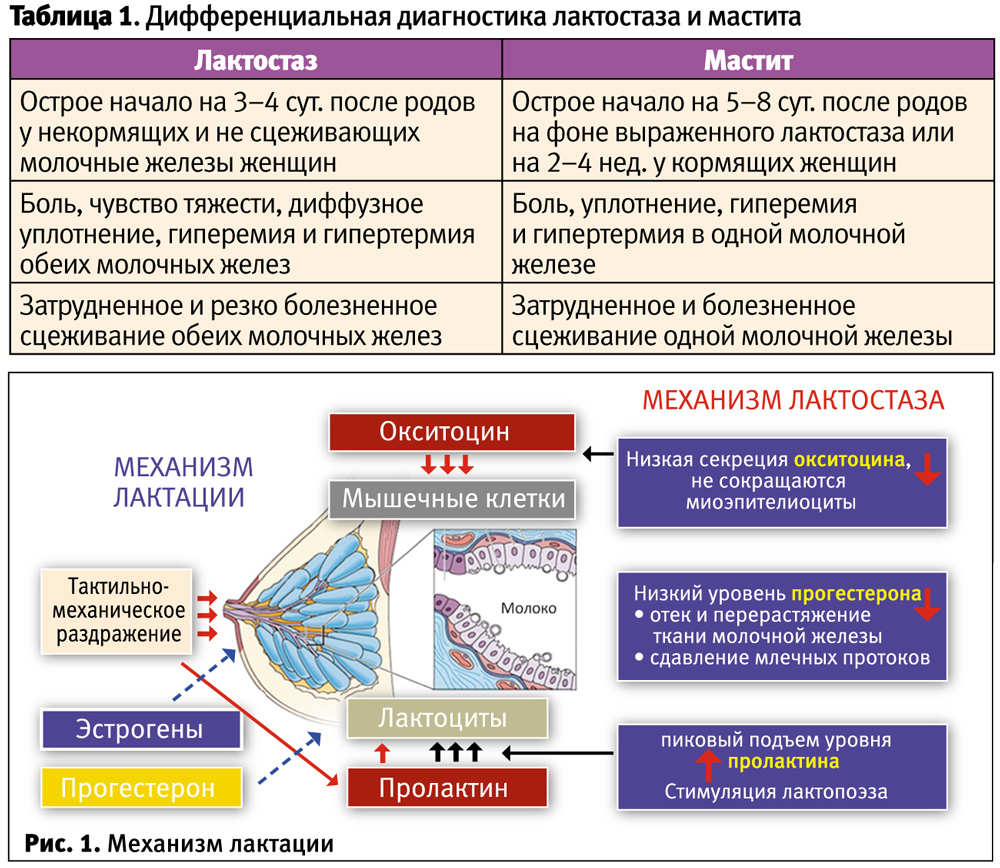
Мастит обычно возникает с одной стороны, чаще справа. Проявления мастита зависят от стадии заболевания. Так как ткань молочной железы богата кровеносными сосудами, молочными протоками и жировой тканью, инфекция очень быстро распространяется по молочной железе, не встречая на своем пути естественных преград, стадии сменяют друг друга.
Симптомы начальной стадии мастита — серозной, мало отличаются от лактостаза:
- чувство тяжести, распирания и боль в молочной железе, усиливающаяся во время кормления;
- увеличение размера молочной железы, покраснение кожи;
- болезненность при прощупывании долек молочной железы;
- молоко становится трудно сцеживать;
- температура тела повышается до 38-39оС.
Серозную стадию мастита сменяет инфильтративная стадия — на фоне сохранения симптомов в железе определяется участок уплотнения, резко болезненный при прощупывании. На этой стадии мастит можно остановить без операции, заставить инфильтрат рассосаться.
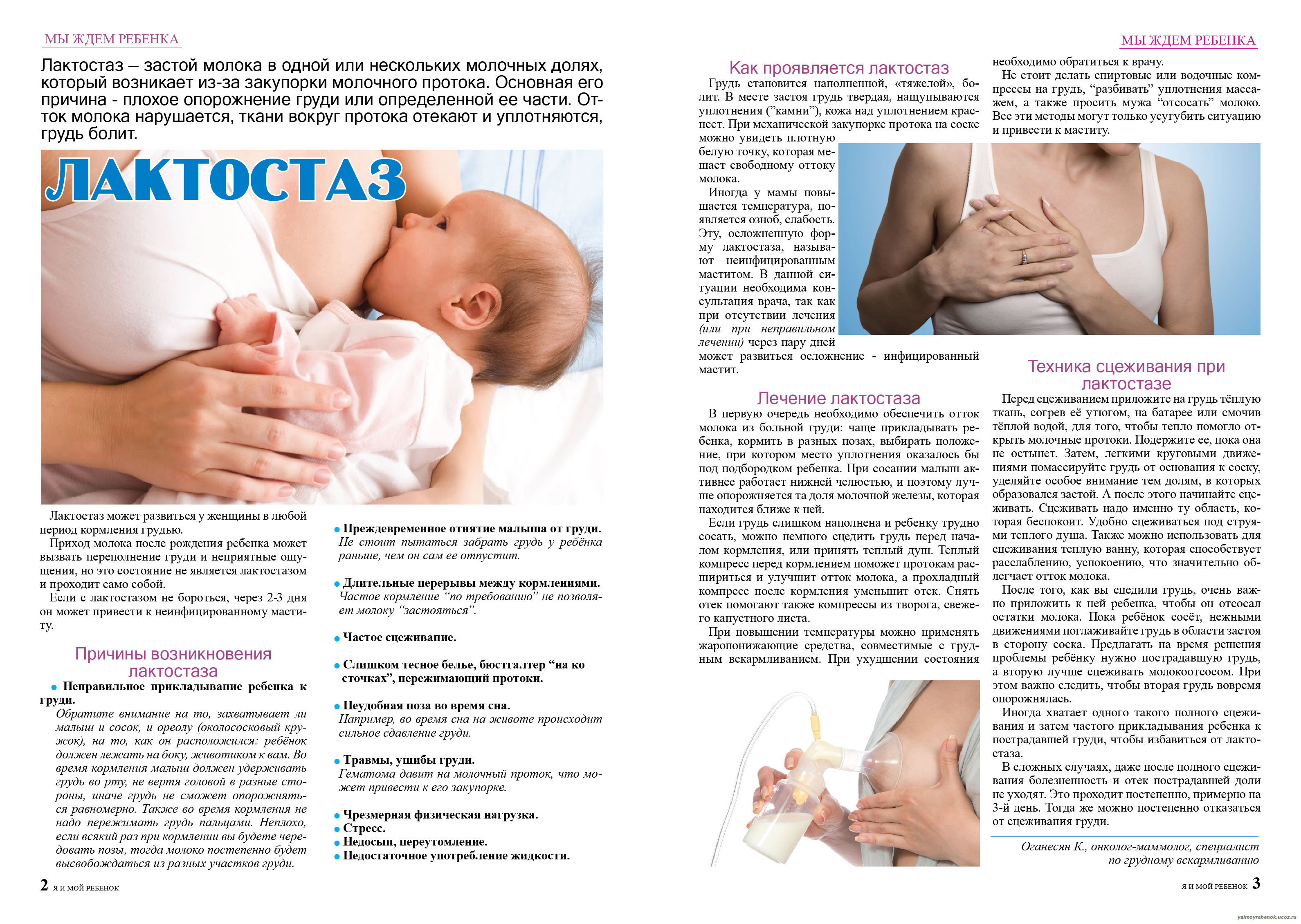
Народная медицина при лактостазе
Самые популярные рецепты для устранения застоя молока:
- Прикладывание капустных листьев к затвердевшим участкам груди. Для этого листок капусты моют под проточной водой, надрезают в нескольких местах и закладывают под бюстгальтер. Меняют листки через каждые три часа. Капуста при этом оказывает рассасывающее, обезболивающее и снимающее жар действие.
- Компрессы из семени льна. Залить чайную ложку семени льна половиной стакана кипятка и дать настояться до образования слизистой массы. Пока настой теплый, им пропитывают салфетку и прикладывают к участку с застоявшимся молоком. Сверху салфетку накрывают полиэтиленом и закутывают шарфом.
- Лепешка из меда отлично рассасывает затвердения и снимает воспаление. К подогретому на водяной бане меду (1-2тст.л.) добавляют столько же муки и перемешать. В теплом виде смесь накладывают на сцеженную грудь, накрывают полиэтиленом и теплой тканью. После этого грудь еще раз сцеживают. Очень хорошо на медовый компресс накладывать капустный лист.
- Компрессы из печеного лука. Запеченный лук прикладывают к груди теплой. После каждого кормления луковицу заменяют новой.
- Компресс из отвара ромашки. 2 столовые ложки травы ромашки заливают стаканом кипятка и настаивают полчаса. Теплым настоем пропитывают салфетку и прикладывают ее к груди.
Если за 2-3 дня народные рецепты не помогли, без обращения к врачу не обойтись. Иначе дело может закончиться маститом, при котором может понадобиться хирургическое лечение.
Профилактические меры
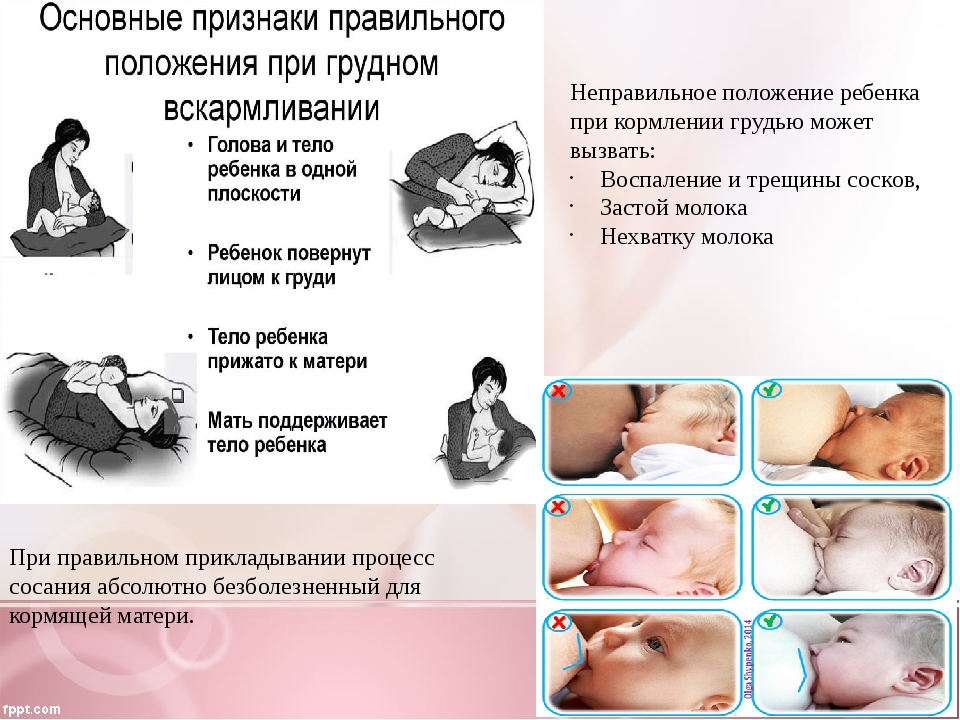
- Как можно чаще прикладывать малыша к груди —практиковать кормление по требованию, а не по режиму.
- Не сцеживаться после кормлений, если только в этом нет необходимости.
- Кормить в разных положениях.
- Не переохлаждаться.
- При первом же подозрении на лактостаз обратиться за консультацией к специалисту.
В первую неделю после родов прием жидкости (включая первые блюда и фрукты) может быть не очень большим, если нет отдельных для того показаний, — примерно до 800–1 000 мл в день.
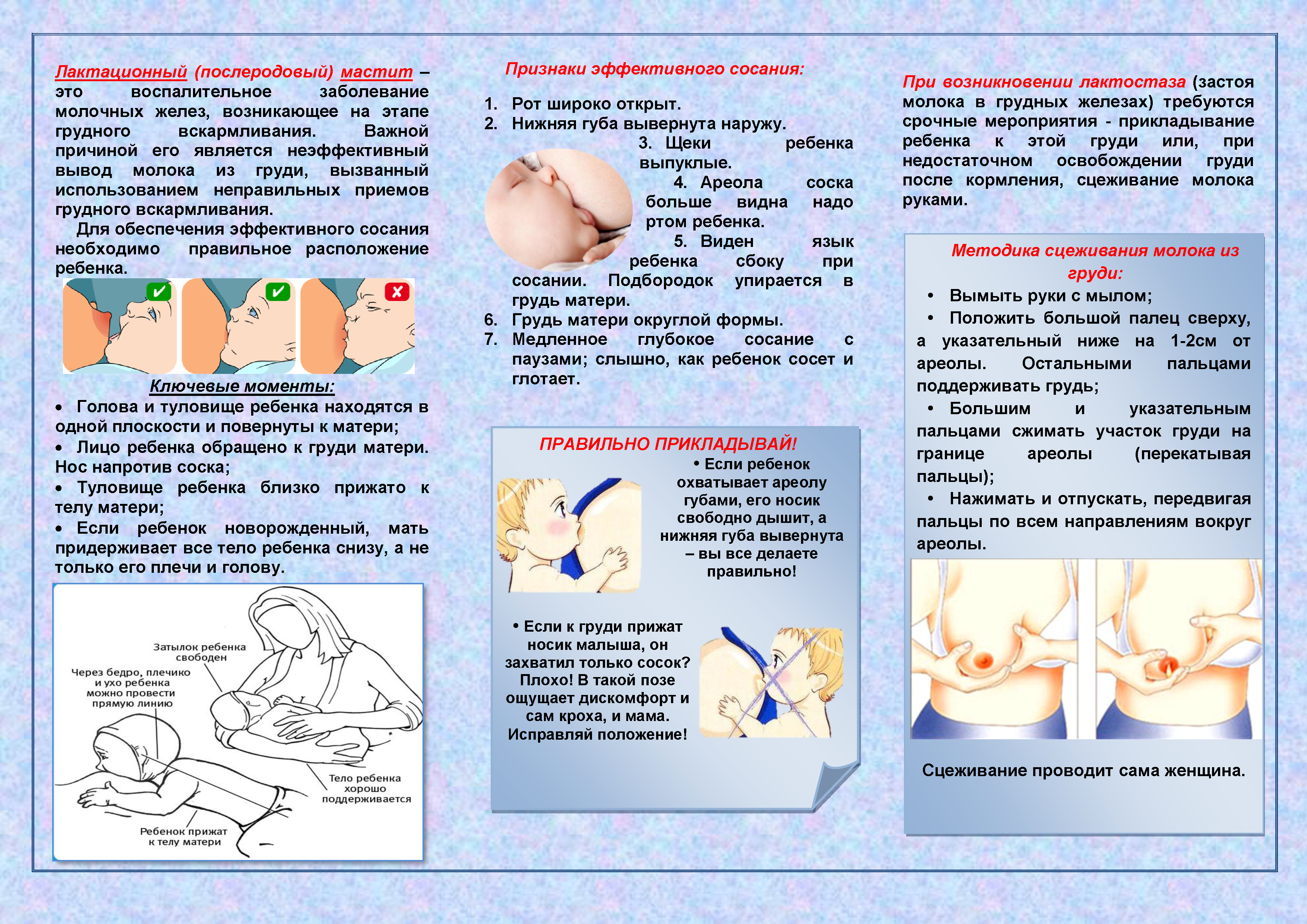
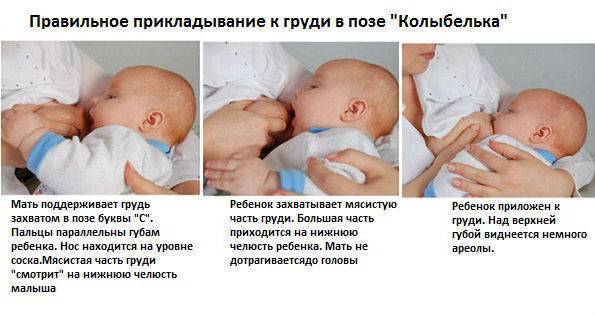
Если все-таки вы заподозрили у себя лактостаз, то первое, что нужно сделать, — приложить малыша к груди. Если застой — небольшой, малышу под силу его рассосать. Специалисты рекомендуют в случае возникновения лактостаза предлагать малышу болезненную грудь каждый час и держать его у нее как можно дольше.
Если же малыш отказывается, можно прибегнуть к сцеживанию, ручному или аппаратному, но обязательно после этого дать малышу отсосать остатки молока.
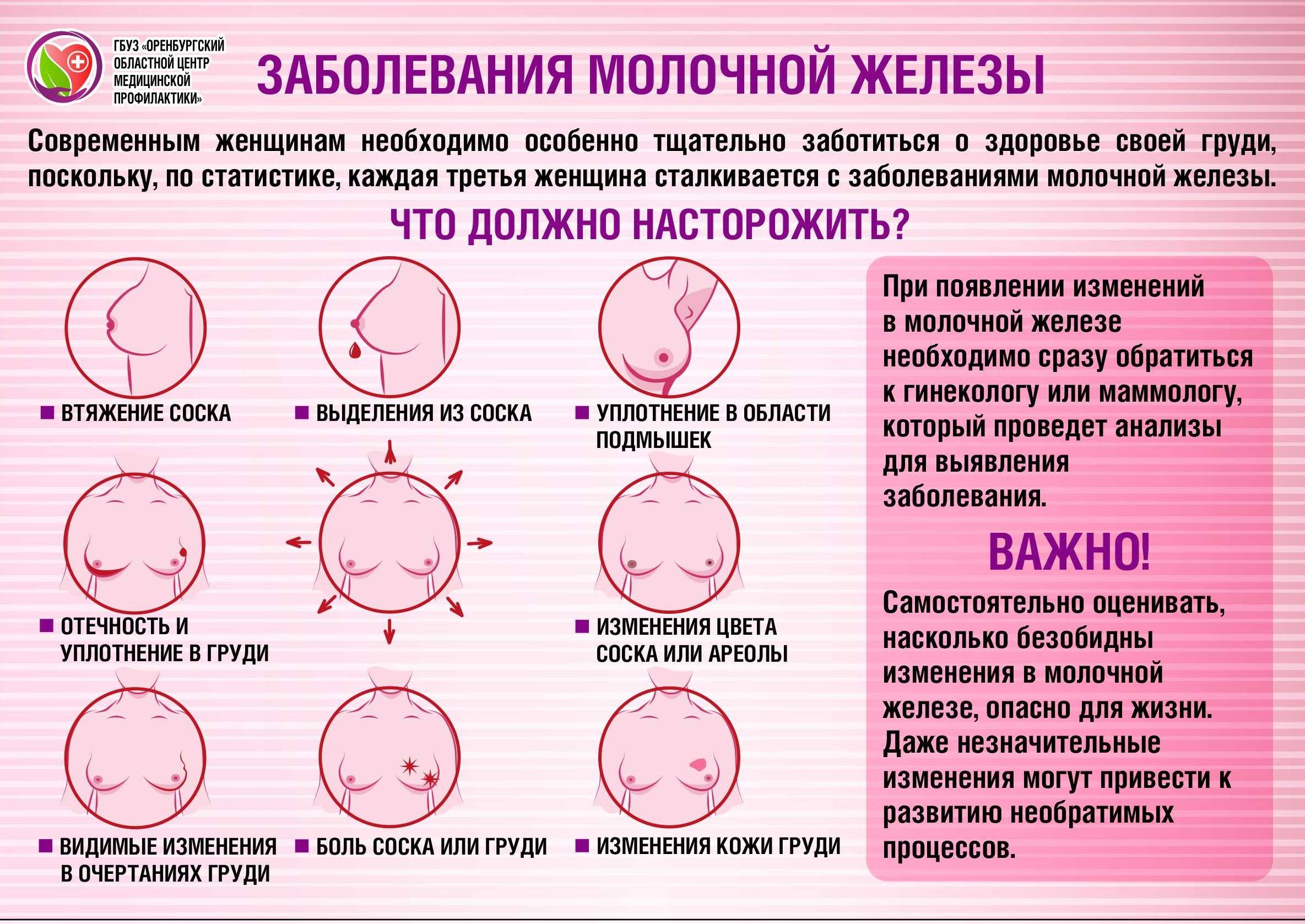
Признаки мастита у новорожденных
- как правило инфекция проникает в одну из желез (гораздо реже она поражает обе), из-за чего грудная железа становится более плотной, у малыша появляется сильная боль при прикосновении;
- в области заражения кожа краснеет;
- температура тела малыша поднимается до отметки 39 °С;
- ребенок плачет, когда его пеленают или переодевают;
- малыш отказывается от груди, становится вялым;
- позже в очаге инфекции скапливается гной, при надавливании на эту область ребенок очень сильно кричит, испытывая боль;
- при гнойном мастите из сосков новорожденного может самопроизвольно (без надавливания) выделяться гной.
Такое состояние является для ребенка чрезвычайно опасным. Поэтому уже при первых симптомах мастита следует обратиться к педиатру или вызвать скорую помощь. Если помощь не оказать вовремя — гной может расплавить находящиеся рядом с грудной железой ткани и проникнуть в другие ее отделы. Такое состояние способно привести к диагнозу флегмоны грудной стенки — гнойного воспаления жировой клетчатки. Более серьезные состояния, к которым может привести мастит новорожденного — сепсис и генерализованная инфекция (распространение инфекции по всему организму), что угрожает жизни ребенка.
Для новорожденной девочки мастит более опасен, чем для мальчика: если в процессе болезни гибнут ацинусы (составные части молочной железы), на их месте появляется соединительная ткань. В таком случае, когда девушка повзрослеет, ее грудь скорее всего будет развиваться асимметрично. А во время грудного вскармливания взрослая женщина рискует получить серьезный лактостаз (застой молока), вылечить который без операции будет сложно.
До какого возраста необходимо кормление ребенка по требованию?
Многих молодых родителей пугает, что малыш так и будет сутками «висеть» на груди или требовать грудь в самый неожиданный момент. Как наладить режим? Он наладится сам собой: с каждым месяцем, по мере взросления ребенка интервалы между прикладываниями будут увеличиваться. Если малыш не ограничен в контакте с мамой и получает грудь на каждый призыв, он не чувствует тревоги и ощущает себя в безопасности, поэтому и смысла в частых прикладываниях для себя не видит. В первые месяцы кормления чаще всего строятся вокруг снов: как правило, мама укладывает ребенка с грудью, и после пробуждения предлагает ее.
Позднее, когда в жизни ребенка появляется предсказуемый ритм дня и прикорм, грудное вскармливание тоже становится более предсказуемым. А грань между кормлением новорожденного по требованию или по часам стирается, потому что малыш просит грудь примерно в одно и то же время каждый день.
Как уменьшить боль, когда начинаются схватки
На сегодняшний день существуют относительно безопасные способы избавить роженицу от сильной боли при родах. Однако многие врачи настороженно относятся к этим мероприятиям. Дело не только в риске побочных эффектов (который хоть и не велик, но все-таки существует), но и в том, что препараты могут привести к ослаблению родовых функций.
Если врач все же принимает решение о необходимости обезболивания, выбор отдается одной из групп средств:
1. Лекарственное обезболивание. Сюда входят различные анальгетики, принимаемые, в основном, перорально (запивая водой).
2. Эпидуральная анастезия. Обезболивающее вещество (лидокаин, ропелокаин и др.) доставляется под оболочку спинного мозга с помощью тонкой иглы, которую врач вводит между позвонками. Метод эффективный (после введения чувствительность ниже спины пропадает полностью), но из-за ряда нюансов его используют только в исключительных случаях. Например, в результате такой анестезии женщина уже не может эффективно тужиться, поэтому может потребоваться инструментальное вмешательство.
Предпочтительнее, когда роды проходят естественно, без медикаментозного вмешательства3.
Для большего эффекта делаем смягчение давлением так:
Укладываемся на спину. Под лопатки – подушку – чтобы грудь оказалась еще выше.
Руку со стороны груди, с которой планируем работать, откидываем в сторону.
Несколько раз ребром ладони мягко гладим грудь от соска по направлению к подключичным лимфоузлам – т.е. к ключице, и к подмышечным – к подмышке. Движение – как будто разгоняем воду. Цель – немного предварительно «разогнать» отек. Это он дает боль и каменность, а не собственно молоко. (спасибо Джин Коттермен, Майе Больман, Татьяне Кондрашовой за идеи).
После этого – собственно смягчение давлением – ставим пальцы вокруг ареолы и держим «ромашку». Минимум одну минуту, дольше, если надо. Вы почувствуете, как ареола становится мягче, пальцы как бы проваливаются глубже.
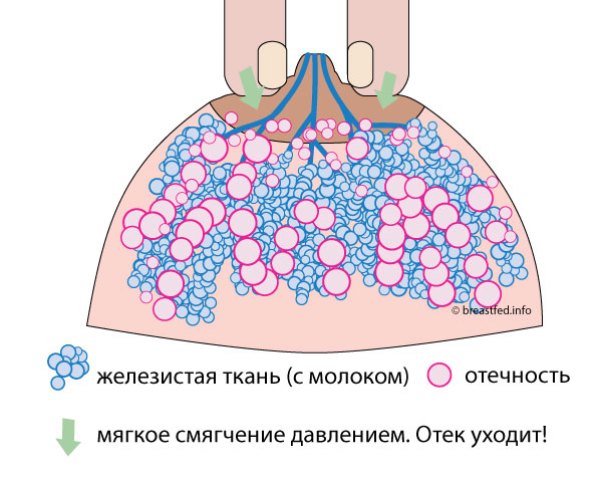
Ждете… Ждете… Помните — минимум минуту (по часам!), если надо — дольше… Ваша цель – ареола эластичная как губа или мочка уха. Может начать вытекать молоко – но держим и ждем дальше.
Для дополнительного эффекта можно после смягчения давлением дополнительно подцедить область вокруг ареолы руками.
Отличие — пальцы стоят ближе к соску, а не на границе темной и светлой кожи. Ваша цель — еще немножко смягчить ареолу. Вытечет немного молока, и ареола станете еще мягче.
Ареола совсем мягкая и безболезненная при сжатии? Все, можно прикладывать малыша (или сцеживать, если он пока не сосет). Теперь молоко будет вытекать, и сосание будет эффективным, грудь будет смягчаться дальше.
Прикладывание в положении, когда малыш лежит сверху на маме (мама полусидя), кстати, хороший вариант, чтоб и дальше убирать отечность. А у малыша так эффективнее работают его собственные рефлексы.
Мягко гладьте (или просто поставьте пальцы на них пальцы) болезненные участки груди во время кормления. Движения не должны вытаскивать сосок изо рта ребенка. Это поможет быстрее опорожнить дольки.
Не надо с силой мять всю грудь! Истории про «расцеживания» очень впечатляющи, но когда закрыт путь для молока (из-за отечности ареолы), это не только очень больно, но и очень бессмысленно. Помните, если смягчить ареолу, освободив протоки от сдавливания отеком, молоко потечет, и нагрубание можно и реально убрать практически безболезненно.
Для уменьшения отечности в промежутках между кормлениями на грудь можно прикладывать холод – прохладный, вымытый с мылом капустный лист – до увядания, или пакет со льдом или замороженными овощами – обязательно завернутый в полотенце! – на 15-20 минут. Это не «застудит» грудь, но очень хорошо поможет снять отечность.
Повторяйте подготовку ареолы, пока в этом есть потребность. Заложите себе немного больше времени до начала кормления. Не забывайте, что грудь не должна отдыхать!
Если ребенок ел-ел, заснул и в него явно больше не помещается, а грудь еще полная и некомфортная, можно дополнительно себе помочь, пойдя в душ (теплый, комфортный) и немного подцедив грудь, стоя под струями воды. Пусть вода течет по спине, по воротниковой зоне. Так молоко легко вытекает. Иногда в душе достаточно просто мягко помассировать грудь, наклониться, и молоко потечет само. Подцеживаем не «досуха», а до облегчения, только чтоб снять дискомфорт – для этого достаточно, чтоб вытекло около чайной ложки молока. Стало легче – вытираемся, одеваемся, отдыхаем, снова тормошим малыша. Подцеживания не заменяют прикладывания.
Если малыш очень вялый, сонный, теряет вес — возможно, имеет смысл собрать сцеженное молоко и отдать ему с ложечки или из шприца без иголки. Смотрите по обстоятельствам.
Степени асимметрии груди
В пластической хирургии асимметрию груди делят на 3 степени:
- Легкая степень. В этом случае разница между размером левой и правой груди незначительная, хирургическая коррекция не требуется.
- Средняя степень. При таком дефекте одна грудь меньше другой примерно на треть.
- Тяжелая степень. Здесь разница еще более значительная – 1/2 объема и более.
Асимметрия может проявляться по-разному. Иногда одна грудь увеличивается, иногда уменьшается. Также обе молочные железы могут иметь тубулярное строение и быть одинаковыми по объему, но разными форме, высоте, размеру и расположению ареолы и соска. Асимметрия также бывает вызвана разной степенью птоза левой и правой груди – в этом случае бюст тоже выглядит непривлекательно.
Коррекция асимметрии груди – фото до и после
Выраженная асимметрия груди практически всегда приводит к развитию у женщины психологических комплексов. Возникают проблемы с подбором красивого белья и одежды, дискомфорт при посещении бассейна, пляжа, бани, спортзала, при осмотрах у врачей. Часто из-за несимметричного бюста страдают отношения молодой мамы с мужем – появляются непреодолимые страхи, связанные с демонстрацией своего обнаженного тела.