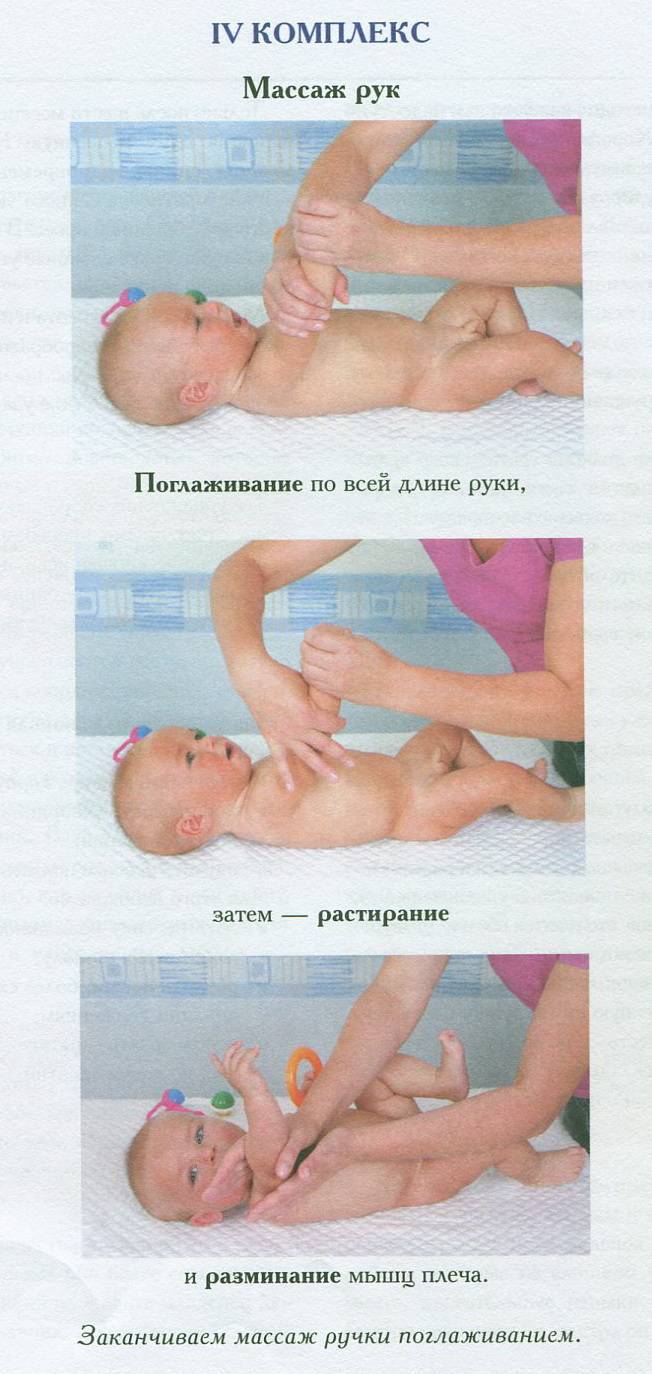
НЕКОТОРЫЕ ПРИЁМЫ МАССАЖА И УПРАЖНЕНИЯ, СПОСОБСТВУЮЩИЕ УКРЕПЛЕНИЮ МЫШЦ
многолетний опыт доказывает, что ежедневные занятия гимнастикой и массаж позволяют укрепить и развить мышечную систему ребёнка, что особенно важно для детей, имеющих сниженный тонус мышц (гипотонус), для укрепления мышц задней поверхности туловища (задней группы мышц шеи, спины, ягодиц) используют все приёмы массажа, которые выполняются более энергично, особенно растирание и разминание, широко применяются лёгкие ударные приёмы: поколачивание пальцами, похлопывание, стимулирующее пощипывание. Эффективен точечный массаж- тонизирующий метод
Быстрые, отрывистые надавливания подушечкой пальца (среднего, указательного или большого) на определённую точку (зону) вызывает напряжение соответствующих мышц. Упражнения подбираются в соответствии с возрастом и возможностями ребёнка: частое выкладывание на живот и рассматривание игрушек в положении на животе, если ребёнок плохо удерживает голову, то под грудь ему подкладывают валик. Повороты на бок с рефлекторным разгибанием позвоночника, повороты со спины на живот с помощью и без, рефлекторное ползание, ползание в полувертикальном положении, ползание на спине. Поза пловца- взрослый поддерживает ребёнка одной рукой под грудь, другой- за ноги, парение на животе с опорой- взрослый поддерживает ребёнка под грудь двумя руками, ноги малыша упираются ему в живот, парение без опоры ног. Удерживание туловища на весу- положите ребёнка на край стола так, чтобы плечевой пояс и грудь были на весу, удерживание ног на весу- ребёнок лежит на краю стола так, что ноги остаются на весу, в обоих этих упражнениях можно помогать малышу, стимулируя мышцы спины и ягодиц точечным массажем. Для более старших детей полезны наклоны из положения стоя, тачка- ходьба на руках, поднимание из положения на животе. Особенно полезны ползание и ходьба на четвереньках- это прекрасная тренировка всего тела ребёнка, в том числе мышц спины, шеи и ног, подлезание, лазание. Для укрепления мышц передней поверхности тела (передней поверхности шеи, брюшного пресса), кроме приёмов массажа живота, рекомендованных в возрастных комплексах, широко применяют стимулирующее пощипывание вокруг пупка и точечный массаж, в положении на спине полезны любые самостоятельные движения ногами. С полутора-двух месяцев можно делать специальные упражнения (расположены по степени увеличения сложности), включая их в ежедневный комплекс и занимаясь дополнительно: повороты на бок, повороты со спины на живот, переход из горизонтального положения в полувертикальное и обратно (это упражнение удобно делать, держа малыша у себя на коленях, следите, чтобы голова не запрокидывалась), выкладывание спиной на мяч, парение на спине или подготовка к нему, присаживание за отведённые в стороны руки, за согнутые руки, наклоны из положения стоя, поднимание выпрямленных ног (достань ногами до палочки), вначале с помощью взрослого, затем самостоятельно, повороты туловища в стороны (более старшие дети могут выполнять присаживание самостоятельно или за руку).
Развитие мелкой моторики
Казалось бы, какая связь между правильностью речи и движением пальцев? Оказывается, центр речи и моторики пальцев расположены в головном мозге рядом, стимулируя работу друг друга. Чем лучше развита мелкая моторика, тем лучше и быстрее происходит развитие речи.
Отступая немного от темы, хочется попутно объяснить родителям, что движение в целом способствует закреплению нейронных связей, позволяющих запоминать новую информацию. Малоподвижный ребенок трудно обучаем.
Разработка двигательной активности пальцев позволяет обогатить словарный запас, улучшить фонематическую сторону речи. Существует множество вариантов для развития мелкой моторики: лепка из пластилина; работа с бумагой (листы можно сминать, рвать, отщипывать кусочки, складывать в определенной последовательности); конструирование поделок, создание аппликаций, коллажа разовьет к тому же творческое мышление.
Специалисты используют пальчиковую гимнастику, специальные атрибуты для стимуляции двигательной активности пальцев:
- мочку уха зажать между большим и указательным пальцем. Пройти по краю ушной раковины массажными движениями;
- расставить широко пальцы. Хлопать ладонями, чтобы все пальцы соприкоснулись;
- согнуть пальцы. Массирующими движениями продвигаться от уха к макушке;
- на веревке ребенок завязывает узлы. Затем перебирает их пальцами;
- использование различных мячей – рифленых, с шипами, набитых шариками. Сжимание/ разжимание их руками;
- использование эспандеров;
- бельевые прищепки, компьютерная клавиатура, телефоны с кнопками.
Существует множество приспособлений, специализированных и бытовых, позволяющих работать на развитие мелкой моторики. О возможных вариантах родителям поведает специалист, разъяснит, как проводить занятия самостоятельно в домашних условиях.
Стадии заболевания
В зависимости от возраста ребенка и возникающих у него симптомов ДЦП, принято выделять следующие стадии развития этой патологии¹:
- Ранняя. Включает в себя период с рождения до 4-5 месяцев. Проявляется скованностью или вялостью, периодическими вздрагиваниями, судорожными припадками, угнетением врожденных рефлексов. Эти явления часто сочетаются с выраженными нарушениями дыхания, сердцебиения, повышенным внутричерепным давлением.
- Начальная резидуальная. Охватывает возраст с 6 месяцев до 3 лет. В этой стадии начинают проявляться задержки в умственном и моторном развитии, из-за чего поздно формируются навыки сидения, ползания, ходьбы и речи.
- Поздняя резидуальная. Наступает после 3 лет. При ней окончательно формируются признаки ранее упомянутых форм ДЦП, а также стойкие изменения – мышечные контрактуры и деформации. Становятся явными нарушения речи и интеллекта.
Симптомы детского церебрального паралича
Признаки и симптомы ДЦП сильно отличаются в зависимости от формы заболевания и особенностей поражения ЦНС. Наиболее типичные проявления³:
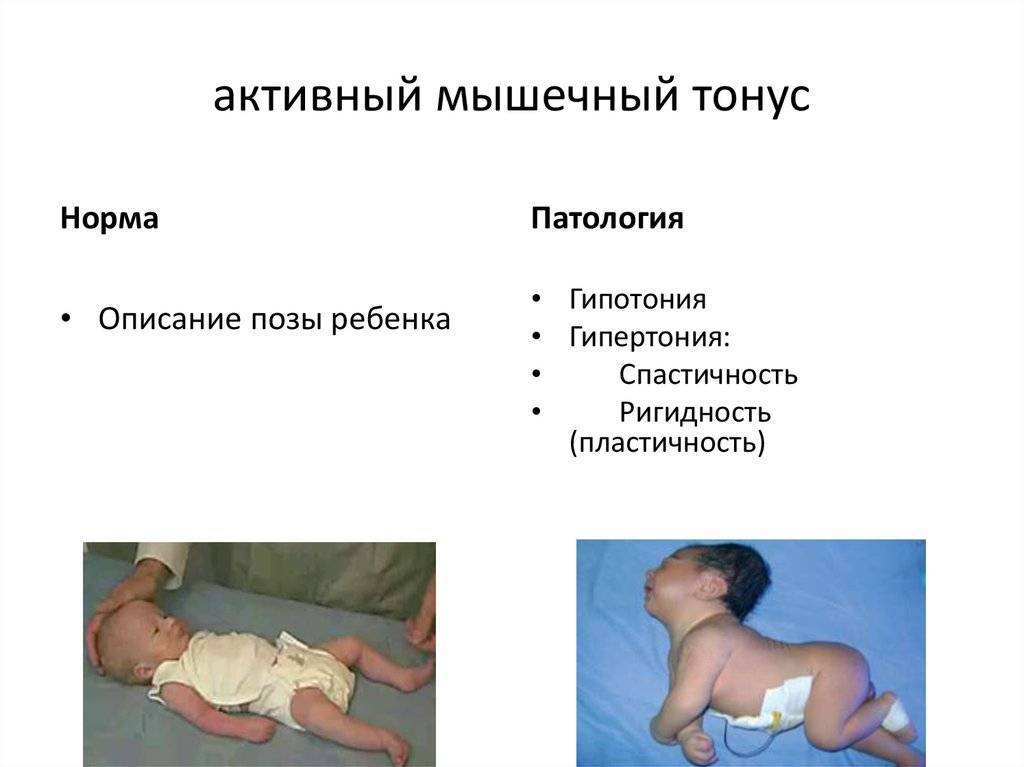
- Изменение мышечного тонуса – его повышенность (гипертонус) или слабость скелетных мышц (гипотонус).
- Скованность движений – спастичность.
- Отсутствие баланса и мышечной координации.
- Тремор или непроизвольные движения.
- Задержка в развитии моторных навыков: сидения, ползания, ходьбы.
- Боли при движении.
- Деформации конечностей, их различная длина или размер в целом.
- Деформации грудной клетки и позвоночного столба.
- Аномалии ходьбы, в том числе: ходьба на пальцах (видео 2), приседающая походка, чрезмерно широкие шаги, асимметричность шагов.
- Чрезмерное слюноотделение, проблемы с глотанием, слабость сосательных рефлексов.
- Задержки в развитии речи, неправильное произношение слов.
- Трудности в обучении.
- Невозможность выполнять точные движения, например застегнуть пуговицу.
- Эндокринные заболевания: ожирение, задержка роста, гипотиреоз.
При детском церебральном параличе патологический процесс может затрагивать все тело, а может ограничиваться одной конечностью или стороной туловища. При этом поражения ЦНС не изменяются со временем, поэтому симптомы обычно не ухудшаются с возрастом.
Видео 2. Прыгающая походка, хождение на пальцах при ДЦП.
Самые ранние признаки ДЦП
Первые признаки заболевания в раннем периоде (от 3 до 6 месяцев) включают в себя:
- Отставание головы от туловища при поднятии малыша с кроватки.
- Движения ручек и ножек происходят рывками, с усилием или практически полностью отсутствуют.
- При пребывании на руках младенец выгибает спину и шею так, будто пытается оттолкнуть от себя.
- При поднятии с кроватки ножки становятся излишне напряженными, часто пересекаются между собой «ножницами».
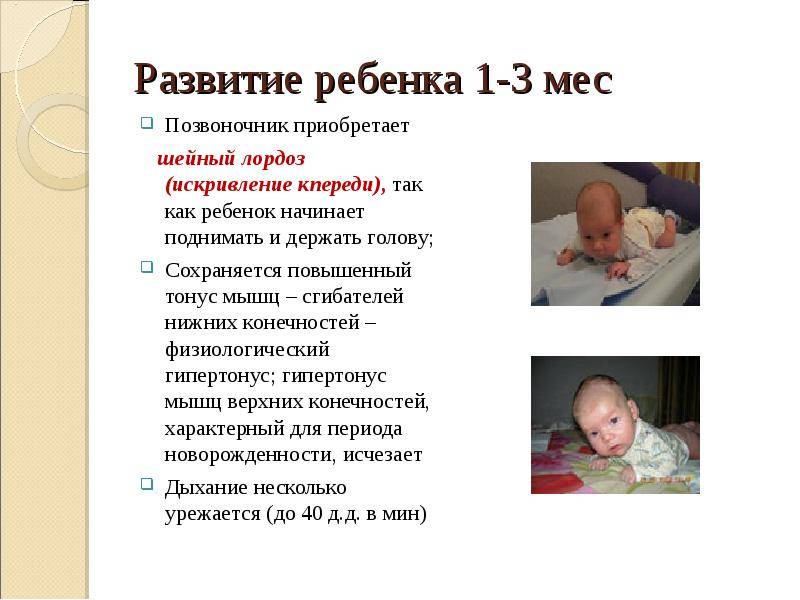
- У ребенка к 3-4 месяцам жизни не исчезают рефлексы, мешающие ему развиваться и ходить.
В возрасте 6-10 месяцев признаками ДЦП могут быть:
- Отсутствие поворотов на бок при лежании ребенка на спине.
- Невозможность соединить руки, видимые сложности при поднесении пальцев ко рту.
- Протягивание за игрушкой только одной руки, в то время как другая сжата в кулак.
- При ползании – отталкивание ребенка только одной рукой и ногой, подволакивание конечностей.
Некоторые симптомы родителям непросто заметить, но явные маркеры должны вызывать настороженность и стать поводом для обращения к неврологу. Проконсультироваться с врачом следует, если ребенок не может поднять и и не держит голову к 3-м месяцам жизни, к 6-ти месяцам не может перевернуться, не ползает и не сидит в 10 месяцев
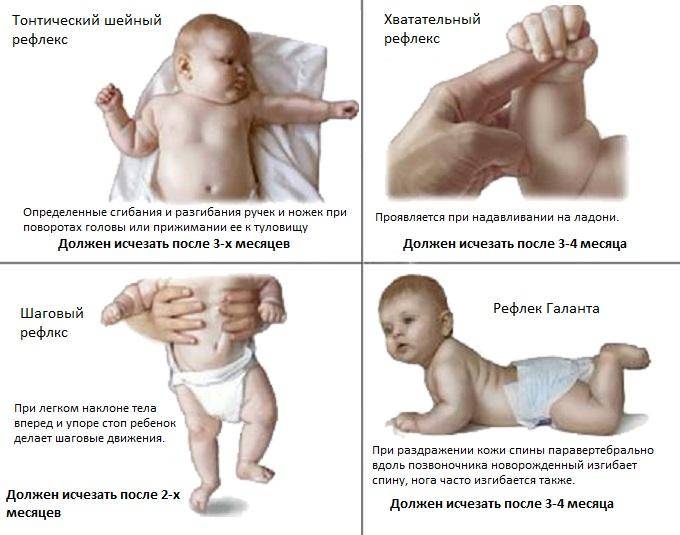
Рефлексы новорожденных, которые должны исчезнуть, если ребенок здоров. Фото: Samuel Finlayson / Wikipedia (CC BY-SA 4.0)
А – Асимметричный шейный тонический рефлекс.
B – Хватательный рефлекс. Фото: Wikipedia (Public Domain)
C – Рефлекс опоры. Фото: daihocyduoc / YouTube
D – Рефлекс Галанта. Фото: betapicts / YouTube
Аномалии мозга, связанные с церебральным параличом, могут также способствовать другим неврологическим проблемам, в том числе:
- Косоглазию, нарушениям зрения и слуха из-за патологии черепных нервов.
- Ограниченным интеллектуальным возможностям.
- Судорожным припадкам, эпилепсии.
- Нарушениям тактильного восприятия и чувства боли.
- Недержанию мочи.
Далеко не все дети с ДЦП имеют нарушения интеллекта. Зачастую сложно оценить умственные способности ребенка, которому сложно говорить и выполнять даже простые действия. Но это не означает наличие интеллектуального дефицита.
Категории
- Анализы и диагностика(0)
- Беременность и роды(86)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(3)
- Инфекционные болезни(0)
- Кардиология(3)
- Кожные болезни(5)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(1)
- Эндокринология(0)
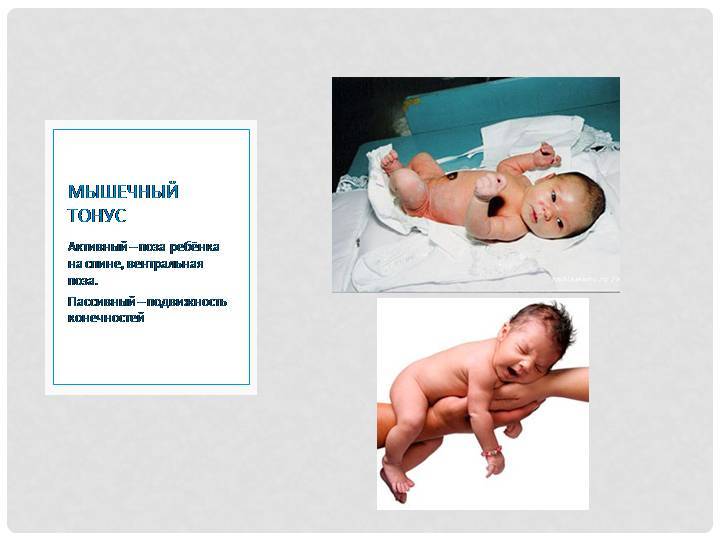
Что вызывает мышечную гипотонию
Сниженный мышечный тонус – это, скорее, симптом, нежели состояние. Гипотония мышц может быть следствием разных заболеваний, в том числе и наследственных.
У детей сниженный тонус мышц возникает при церебральном параличе, а также как осложнение после тяжелых инфекционных болезней, таких как менингит. Малыши, рожденные раньше срока (до 37 недели беременности), также страдают мышечной гипотонией, так как их мускулы до этого времени еще просто не успели полностью сформироваться. Но если нет никаких других основополагающих причин, то опорно-двигательный аппарат недоношенного малыша имеет все шансы правильно сформироваться (но на это, как правило, потребуется немного больше времени, чем здоровым доношенным детям).
Причины центральной гипотонии:
- церебральный паралич (врожденные неврологические нарушения, которые влияют на движение и координацию ребенка);
- повреждения головного или спинного мозга (в том числе инсульт);
- серьезные инфекционные заболевания, такие как менингит (воспаление мягкой мозговой оболочки) или энцефалит (воспаление вещества головного мозга).
Причины периферического гипотонуса:
- мышечная дистрофия (группа генетических состояний, которые постепенно приводят к ослаблению мышц, что в итоге заканчивается инвалидностью);
- миастения (у взрослых такое состояние обычно вызывает ненастоящую гипотонию мышц, а повышенную утомляемость мышц, но у ребенка, рожденного от матери с миастенией, возможна гипотония);
- спинальная мышечная атрофия (генетическое заболевание, вызывающее прогрессирующее снижение тонуса мышц, вплоть до невозможности передвигаться).
Возможные причины гипотонуса у новорожденных и малышей:
- синдром Дауна (генетическое расстройство, которое влияет на физическое развитие человека и его когнитивные способности);
- синдром Прадера-Вилли (редкое генетическое заболевание, которое вызывает широкий спектр симптомов, включая постоянный голод, замедленный рост и трудности с обучением);
- болезнь Тея-Сакса (очень редкое генетическое заболевание, которое вызывает непоправимый ущерб нервной системе);
- врожденный гипотиреоз (сниженная активность щитовидной железы);
- синдром Марфана и синдром Элерса-Данлоса (наследственные болезни, которые проявляются разрушением соединительной ткани, которая отвечает за поддержание структуры других тканей и органов в теле);
- проблемы с соединительной тканью (возникает, если в организме не хватает коллагена, который обеспечивает прочность разных видов тканей, в том числе связок и хрящей);
- рождение до 37 недели (на этом этапе развития у плода мускулы еще не полностью развиты).
Причины гипотонуса у взрослых (встречается крайне редко):
- рассеянный склероз (возникает, когда миелин, покрывающий нервные волокна, поврежден, из-за чего теряется способность передавать нервные импульсы от головного и спинного мозга к другим частям тела);
- боковой амиотрофический склероз, или болезнь моторных нейронов (редкое заболевание, которое повреждает нервные клетки, отвечающие за сокращение мышц).
Чем опасен для матери и малыша
Матка в тонусе не всегда является признаком осложнения в период гестации.
Например, условно-безопасный тонус характеризуется кратковременностью при смехе или кашлевом рефлексе.
Данное состояние может повторяться не более 6 раз в день.
Опасность представляет гипертонус. На будущей матери он отображается в виде болевого синдрома в области нижней части живота и поясничного отдела.
В более поздние сроки возможно подтекание амниотической жидкости. Это может свидетельствовать о преждевременной отслойке плаценты и о начале преждевременной родовой активности.
При антенатальной (внутриутробной) гибели плода также появляется гипертонус. Но в случае отхода околоплодных вод изменяется характер последних и появляется специфический запах.
Негативное влияние на плод при гипертонусе проявляется в нарушении маточно-плацентарного кровотока.
Что грозит:
- гипоксическому состоянию плода;
- синдромом внутриутробной задержки развития;
- плацентарной недостаточности, что выражается в нарушении деятельности ЦНС после рождения.
С чего начать лечение
Лечить любое заболевание необходимо начинать с правильной диагностики. Маленького пациента, в первую очередь, направляют на консультацию к неврологу. После осмотра специалист по необходимости назначает обследования:
- ЭЭГ;
- электромиография;
- МРТ;
- электронейрография;
- трансканальная магнитная стимуляция.
После установления диагноза ребенок отправляется к логопеду, который проводит специальные логопедические пробы. Они позволяют установить степень заболевания, форму. В дальнейшем к процессу подключаются психоневролог, дефектолог.
Различают четыре степени заболевания:
- 1 степень – диагноз устанавливается только посредством специальных тестов компетентным специалистом;
- 2 степень – речь понятна для восприятия, но имеет небольшие дефекты;
- 3 степень – речь понимают только близкие;
- 4 степень – речь непонятна для восприятия или отсутствует.
В зависимости от степени расстройства специалист назначает лечение, проводит коррекционные мероприятия.
Коррекция произношения
После налаживания работы артикуляционного аппарата, восстановления мышечной активности, логопед переходит к корректировке неправильного произношения.
Обычно у детей выявляют такие неточности произношения:
- пропуск отдельных звуков, чаще «р»;
- замена одних звуков другими – «вак» вместо «рак»;
- межзубное произношение, так называемая шепелявость;
- изолированно звук произносится правильно. Проблемы появляются при введении в слово.
Если подобные изменения были замечены родителями, то логопедическую работу стоит начинать сразу, не дожидаясь 5 лет.
Коррекция произношения требует индивидуального подхода. Специалист определяет, какие звуки сохранены, произносятся правильно. Работа начинается со звуками, искаженными в наименьшей степени. Перед их постановкой требуется научить детей различать их на слух.
Задача специалиста сводится к следующему:
- моделирование основных артикуляционных укладов – постановка шипящих, свистящих, сонорных, небных звуков;
- постановка изолированного звука;
- закрепление звука, автоматическое включение в речь. Сначала для фиксации используют слова, в которых звук присутствует в утрированной форме. Затем любые слова с нужным звуковым символом;
- произношение звука с оппозиционным по звучанию: са-ша, сфа-тфа.
Логопед, помимо произносительной стороны речи, обучает ребенка лексико-грамматическим основам, развивает фразовую речь, дает основы навыков письма, чтения.
Как проходит лечение?
В некоторых случаях невозможно полностью избавиться от проблемы, тогда лечебные мероприятия направляют на укрепление мышц шеи и недопущение развития деформации.
Лечение начинают после постановки диагноза. Главное – придать правильное положение. Для этого стимулируют повороты головы в разные стороны, применяют специальные укладки, контролируют правильное ношение на руках.
Что делать, когда у ребенка кривошея, а консервативное лечение малоэффективно? В такой ситуации при наличии показаний проводят хирургическую коррекцию с помощью рассечения и удлинения мышцы. Такие процедуры можно проводить с 1,5-2 лет.
При врожденной костно-суставной патологии назначают корригирующую иммобилизацию в несколько этапов. Чтобы вылечить заболевание, используют гипсовую повязку, пластиковый держатель для головы, воротник Шанца. Приспособления подбирают с учетом тяжести дефекта и возраста малыша.
Если подвывих вправить невозможно, рекомендуют спондилодез позвоночника (операцию, при которой позвонки обездвиживаются путем сращивания) в шейном отделе. При диагностировании нейрогенной патологии назначают фармакотерапию для снижения повышенного тонуса мышц, снятия возбудимости нервной системы. Хорошо помогает массаж. Дермо-десмогенную кривошею лечат иссечением рубцов, кожной пластикой.
Необходимо понимать, что на скорость лечения влияет возраст – проблемы у грудничка 2 месяцев решаются быстрее, чем у малыша 8 месяцев. Чем раньше начали лечение, тем больше вероятность быстрого и полного выздоровления.
Массаж в домашних условиях
Массаж рекомендуют выполнять три раза в день по шесть минут. Движения должны быть мягкими. Во время процедуры поглаживают ноги, руки, грудь, мышцы со стороны деформации и здоровую щеку.
Затем переходят к массированию боковой стороны туловища, живота, шеи, стоп. Ребенка выкладывают на живот и проходят массажными движениями по спине и шее. Переворачивают с одного на другой бок, заканчивают процедуру разминанием стоп.
Упражнения для малышей
- Положите ребенка на здоровый бок, голова должна выходить за пределы стола. Один родитель держит малыша, другой придерживает голову, периодически ослабевая поддержку. Упражнение нужно выполнять 4-8 раз.
- Положите малыша на спину, голова – за пределами стола. Наклоняйте голову к плечам в соотношении 1:3 – один раз к больному, три к здоровому.
- Возьмите ребенка на руки в вертикальном положении, удерживая голову со спины. Постепенно уменьшайте поддержку. Как только голова достигнет груди, повторите упражнение.
Физкультура в воде
Как лечить кривошею в домашних условиях? Выполняйте простые упражнения в воде. Наберите в ванну, используйте специальный надувной круг, который нужно надеть малышу на голову. Благотворное влияние теплой воды и поддержки способствует расслаблению мышц.
Приступайте к гимнастике, она поможет расслабить тело и убрать патологию. Малыша можно положить на спину, придерживая рукой. Нужно двигать головой в одну и другую сторону. Переверните на живот и ведите по ходу воды, придерживая за подбородок. При этом больное место нужно удерживать в воде.
Правильное положение тела
Внимательно следите за тем, как лежит ребенок. Создавайте условия, чтобы малыш поворачивал голову в разные стороны, наблюдая за игрушками. Перед укладыванием положите кроху сначала на здоровый бок. За спиной поставьте светильник или подвесьте игрушку, чтобы вызвать интерес, спровоцировать поворот головы.
Для малыша лучше купить матрас средней жесткости. Хорошо помогает ортопедическая подушка. Ее можно использовать только с разрешения врача и при достижении 6 месяцев. Предлагаем взять обычную пеленку и сложить ее, чтобы использовать вместо подушки.
Когда вы носите ребенка, держите его в вертикальном положении, контролируйте, чтобы плечи были на одном уровне. Чаще выкладывайте малыша на живот, чтобы улучшить состояние шейных мышц.
Как диагностируют гипотонус мышц
Опытный врач может приблизительно оценить тонус мышц пациента, но объективно и максимально точно измерить этот показатель опорно-двигательного скелета на сегодня не представляется возможным. Традиционно пациентам с подозрением на сниженный мышечный тонус для подтверждения диагноза предлагают пройти ряд обследований, включая:
- анализ крови;
- компьютерную томографию или МРТ (для выявления и определения аномалий в структурах нервной системы);
- электроэнцефалограмму (для изучения активности мозга);
- электромиографию (для определения активности мышц);
- исследование нервной проводимости (для определения скорости и силы передачи нервных импульсов);
- биопсию мышц (небольшую часть мышечной ткани исследуют под микроскопом на определение отклонений в структуре, в том числе злокачественного перерождения клеток);
- генетическое тестирование (проводят обычно для постановки диагноза младенцам).
Иногда, несмотря на многочисленные тесты, основная причина снижения мышечного тонуса может быть не найдена. Если речь идет о ребенке и болезнь не имеет прогрессирующего характера, говорят о наличии доброкачественной врожденной гипотонии мышц.
Отставание и задержка психомоторного развития при мышечной гипотонии, гипотонус
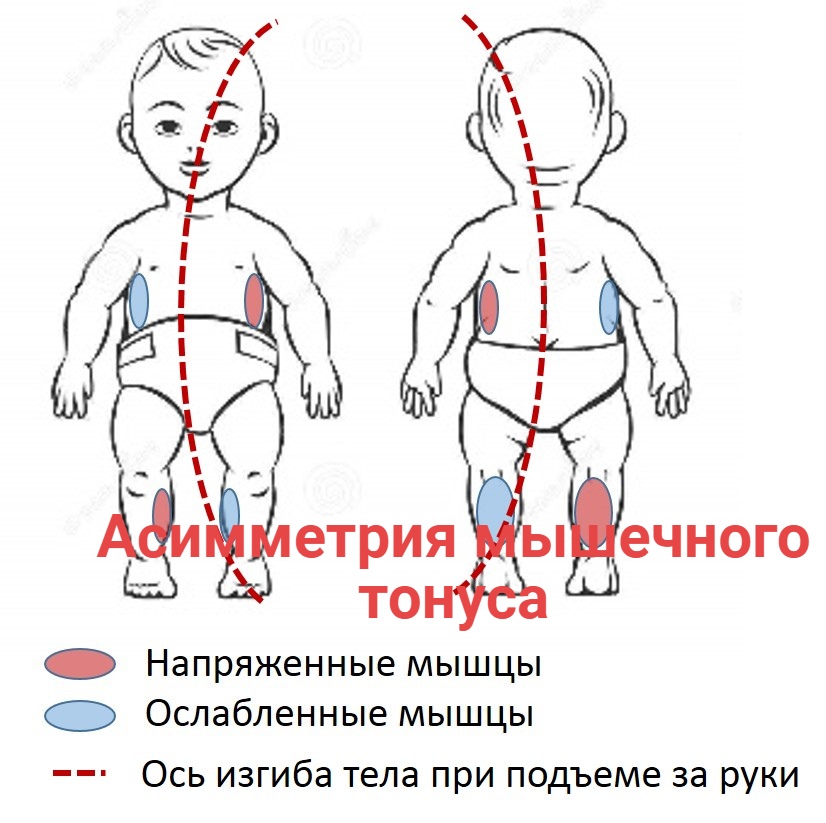
Если синдром мышечной гипотонии нерезко выражен и не сочетается с другими неврологическими нарушениями, он, либо не оказывает влияния на возрастное развитие ребенка, либо вызывает запаздывание моторного развития, чаще во втором полугодии жизни. Отставание идет неравномерно, задерживаются более сложные двигательные функции, требующие для своего осуществления согласованной деятельности многих мышечных групп. Так, посаженный ребенок 9 месяцев сидит, а самостоятельно сесть не может. Такие дети позже начинают ходить, и период хождения с поддержкой задерживается надолго. Мышечная гипотония может быть ограничена одной конечностью (травматический парез ног, акушерский парез руки). В этих случаях задержка будет парциальной.
Лечение
Гинеколог, осматривая женщину, оценивает риски прерывания беременности. Если они высоки, врач назначает препараты, снимающие напряжение мышц. Если тонус матки небольшой, можно будет обойтись без лекарств.
В лечении тонуса матки немаловажную роль играет психо-эмоциональное состояние беременной.
Первым делом нужно:
- Не нервничать, расслабиться и быть спокойной;
- Не заниматься ничем, связанным с физическими нагрузками;
- Соблюдать режим дня;
- Правильно питаться;
- Избавиться от вредных привычек.
Самое распространенное упражнение по укреплению маточного тонуса в домашних условиях – это «Кошка». Оно поможет вам снять напряжение и нормализует тонус матки.
Следует встать на четвереньки, приподнять голову и прогнуться в спине. Закрепится в этом положении, а затем не спеша вернуться в исходное состояние. Это упражнение можно делать несколько раз на дню. Даже, если все у вас хорошо и нет никаких признаков, можно использовать методику для профилактики.
Коррекция произношения
После налаживания работы артикуляционного аппарата, восстановления мышечной активности, логопед переходит к корректировке неправильного произношения.
Обычно у детей выявляют такие неточности произношения:
- пропуск отдельных звуков, чаще «р»;
- замена одних звуков другими – «вак» вместо «рак»;
- межзубное произношение, так называемая шепелявость;
- изолированно звук произносится правильно. Проблемы появляются при введении в слово.
Если подобные изменения были замечены родителями, то логопедическую работу стоит начинать сразу, не дожидаясь 5 лет.
Коррекция произношения требует индивидуального подхода. Специалист определяет, какие звуки сохранены, произносятся правильно. Работа начинается со звуками, искаженными в наименьшей степени. Перед их постановкой требуется научить детей различать их на слух.
Задача специалиста сводится к следующему:
- моделирование основных артикуляционных укладов – постановка шипящих, свистящих, сонорных, небных звуков;
- постановка изолированного звука;
- закрепление звука, автоматическое включение в речь. Сначала для фиксации используют слова, в которых звук присутствует в утрированной форме. Затем любые слова с нужным звуковым символом;
- произношение звука с оппозиционным по звучанию: са-ша, сфа-тфа.
Логопед, помимо произносительной стороны речи, обучает ребенка лексико-грамматическим основам, развивает фразовую речь, дает основы навыков письма, чтения.
Симптомы гипертонуса на ранних сроках
На разных этапах беременности могут наблюдаться различные проявления напряжения в области матки. На первых месяцах отмечаются следующие симптомы:
- В области малого таза возникает ощущение напряжения, могут появиться неприятные, болевые ощущения;
- Появление непривычных выделений. Они могут напоминать сгустки или быть с примесью крови.
В первом триметре гипертонус может спровоцировать тяжелые нарушения беременности. На этом этапе он появляется из-за нехватки протестерона. Его отсутствие провоцирует интенсивные сокращения в районе матки, что повышает риск выкидыша. Возникшие болевые ощущения могут отдавать в область поясницы или пах
Важно, заподозрив гипертонус матки, сразу же обратиться к доктору
Медикаментозное лечение
Лекарства при ДЦП используются с целью подавления тех или иных симптомов заболевания и играют вспомогательную роль. При сопутствующей эпилепсии могут назначать антиконвульсанты (препараты противосудорожного действия). Повышенный мышечный тонус снижается при помощи антиспастических средств. С целью улучшения работы ЦНС применяют ноотропы, метаболические препараты (АТФ, аминокислоты, глицин), антидепрессанты, транквилизаторы, нейролептики, сосудистые препараты.
Повышенное слюноотделение и питание ребенка с ДЦП
«Подходы к уменьшению слюноотделения обычно включают поведенческую терапию, лекарства – в первую очередь, и, если нет эффекта, то инъекции ботулотоксина в слюнные железы и хирургическое вмешательство. У некоторых детей слюнотечение улучшается с возрастом.
У детей с ДЦП высок риск попадания пищи в дыхательные пути (аспирации). Поэтому надо кормить понемногу, выбирать нужную консистенцию и следить, чтобы не давился. Если ребенок постоянно давится, кашляет, или его рвет сразу, после или во время еды, более того, он почти не набирает вес/набирает слишком много – это повод обсудить с педиатром изменение стратегии питания. Иногда выходом является питание через зонд специальными смесями».
Шемятовская Ольга Дмитриевна
эксперт
клиника DocMed, врач-невролог
Ботулинотерапия
При локальном гипертонусе и деформации конечностей эффективным подходом считается инъекция ботулотоксина, того самого, который широко используют в косметологии с целью избавиться от морщин. Он блокирует нервные сигналы, поступающие к мышцам, тем самым расслабляя их. Благодаря этому мышечный тонус снижается. Продолжительность эффекта составляет 3-6 и более месяцев, после чего инъекция повторяется.
Ботулинотерапия может применяться в комплексе с ЛФК, помогая уменьшить боль во время упражнений, оптимизировать движения и облегчить использование ортезов.
Интратекальное введение баклофена
При тяжелых двигательных нарушениях и выраженной спастичности при ДЦП может использоваться интратекальное (под оболочку спинного мозга) введение баклофена с помощью помпы¹.
Целями применения этого препарата являются:
- Снижение мышечного тонуса.
- Уменьшение боли.
- Улучшение позиционирования в сидячем и лежачем положении.
- Облегчение ухода и использования ортезов.
- Профилактика контрактур и вывихов.
- Улучшение качества жизни.
Ортопедическая хирургия
Ортопедические операции показаны при всех видах двигательных нарушений. Чем более выражена спастичность и дефекты, тем раньше проводится хирургическое вмешательство. Как правило, операции выполняют, начиная с трехлетнего возраста. Цель такого лечения – устранение и профилактика деформаций, контрактур и вывихов, стабилизация позы, оптимизация движений.
Физиотерапия
В качестве дополнительного лечения при ДЦП широко применяются физиотерапевтические процедуры. Чаще всего используют:
- Оксигенобаротерапию.
- Электростимуляцию нервов и мышц.
- Лекарственный электрофорез.
- Грязелечение.
- Тепловые процедуры.
- Водолечение.
- Подводный душ-массаж и вихревые ванны.
- Лазеротерапию (инфракрасный лазер).
Пример «домашнего» массажа для родителей
Уважаемые родители, вот некоторые примеры массажных движений и лёгкие гимнастические упражнения, которыми вы можете воспользоваться на период домашнего лечения:
- положите ребёнка на спинку. Согрейте ваши руки. Начинайте поглаживать в той области, где тонус наиболее высокий. Массаж ножек и рук необходимо осуществлять сверху вниз, то есть от бедер или плечиков к пальчикам. Желательно разговаривать в этот момент с вашим малышом, объяснять, что вы делаете;
- если у ребёнка спрятаны пальчики в кулачки или он сжимает пальчики на ногах, то необходимо в данных местах также произвести лёгкие поглаживания, направленные на расправление пальчиков. Возьмите ножку младенца и большим пальцем своей руки проведите по подошвенной стороне стопы от пятки к пальчикам. Кроха в этот момент растопырит пальчики. На кистях поглаживания будут направлены от лучезапястного суставчика к пальцам;
- профилактика косолапости будет заключаться в круговых движениях стопами ребёнка внутрь и столько же раз наружу. Не забывайте поддерживать положительный эмоциональный контакт с чадом;
- возьмите большой мяч. Ребёнка положите животиком на него. Совершайте покачивание вперёд и назад, вбок. Это упражнение должно понравиться даже самому капризному малышу.
Гипертонус у новорождённого можно исправлять следующими гимнастическими упражнениями.
- Ваш малыш лежит на спине. Голова обязательно должна быть по центральной линии, чтобы она не запрокидывалась назад и не перегибалась шея. Возьмите в свои руки ручки младенца (чаще они прижаты к грудной клетке). Осторожным движениями, не причиняя боль, расправьте их в стороны. И позвольте им самостоятельно вернуться в исходное положение, придерживая, чтобы малыш не ударил себя. Повторите несколько раз.
- Гипертонус ножек проходит при использовании похожих движений: расправляйте их и позволяйте вернуться в прежнее положение. Не забывайте переворачивать ребёнка на животик, помогайте располагать голову и конечности правильно.
Все рекомендации врача должны выполнять без перерывов. Массаж и гимнастика у детей до года проводятся в течение длительного времени, а отдельные упражнения могут производиться несколько раз в день. Соблюдая эти правила, тонус у ребёнка постепенно будет приходить в норму.