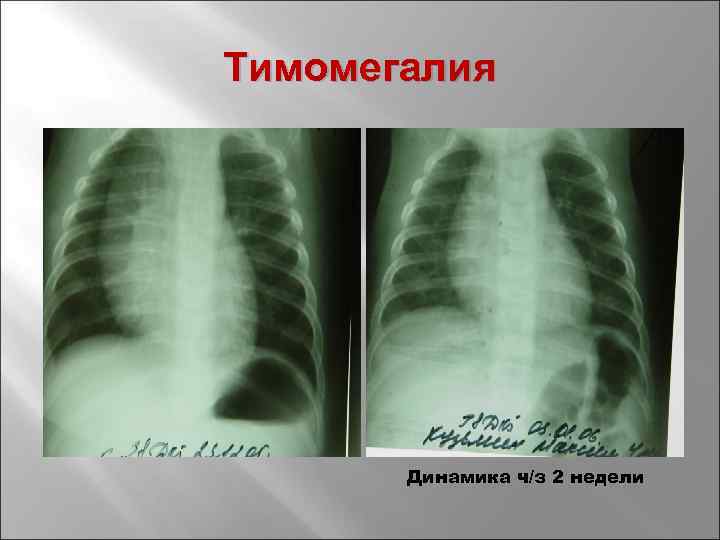
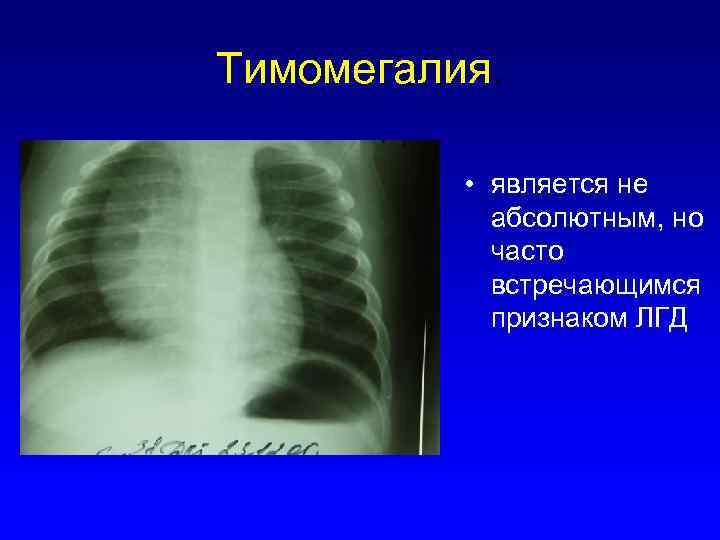
Причины развития тимомегалии
Причины разнообразны и во многом относятся ещё к периоду беременности матери. Врачи делят все причины развития тимомегалии на две группы, которые также могут комбинироваться между собой.
Эндогенные (возникающие внутри самого организма)
- Недоношенность и незрелость ребёнка при рождении.
- Долгий безводный период родов или длительный период прохождения ребёнка по родовым путям, в связи с чем у новорождённого возникает длительный недостаток кислорода.
- Травмы ребёнка в процессе рождения (родовые травмы).
- Нарушения дыхательной системы у малыша (врождённые и приобретенные заболевания дыхательной системы, а также длительное нахождение ребёнка на искусственной вентиляции легких).
- Наличие у грудного ребёнка длительно (более 3 недель) не проходящей и интенсивной желтухи.
- Перенесённые ребёнком ранее тяжёлые бактериальные инфекции.
- Врождённые нарушения лимфатической и эндокринной системы (лимфатико-гипопластический диатез).
- Нарушения предыдущих беременностей матери (выкидыши, аборты).
- Поздняя беременность матери (после 40-45 лет).
- Токсикозы во время беременности (преэклампсия, эклампсия).
- Наличие резус-конфликта (положительный резус-фактор крови у ребёнка и отрицательный у матери).
- Наличие инфекций у мамы до или во время беременности.
Экзогенные (возникающие вне организма)
Неблагоприятное воздействие внешней среды на мать во время беременности или ребёнка после рождения (длительное воздействие высокой или низкой температуры, повышенного или пониженного барометрического давления, ионизирующее излучение, попадание в организм едких и токсичных веществ, в том числе курение и употребление алкоголя матерью).
По результатам многих научных исследований подтверждён факт генетической обусловленности тимомегалии. Данная патология тимуса связана с HLA-антигенами В15; 18; 27, которые выявляли при генетическом исследовании у лиц с тимомегалией.
Что провоцирует / Причины Гиперплазии тимуса (вилочковой железы):
Гиперплазия тимуса может быть связана с изменением обычной структуры, что наблюдается при аутоиммунных заболеваниях: злокачественной миастении, системной красной волчанке, аутоиммунной гемолитической анемии, ревматоидном артрите. Так, при злокачественной миастении в 70-80% случаев обнаруживается увеличение мозгового слоя за счет атрофии коркового, появление зародышевых центров, характерных для лимфатических узлов, скопление плазматических клеток вокруг сосудов. При гиперплазии в железе образуются запрещенные иммунокомпетентные клетки, которые реагируют на антигены собственного организма и вызывают образование аутоантител.
Несмотря на появление дополнительных структур, размер тимуса может не увеличиваться.
От истинной гиперплазии следует отличать тимомегалию, которая наблюдается при некоторых эндокринных заболеваниях – тиреотоксикозах, акромегалии, болезни Аддисона, в некоторых случаях – бронхиальной астмы.
Наблюдение и профилактика дисплазии шейки матки
В настоящее время проводят вакцинацию с целью защиты от инфицирования самыми опасными штаммами ВПЧ. Используют вакцины “Гардасил” (четырехвалентная, содержит белки ВПЧ типов 6,11,16,18), “Церварикс” (двухвалентная, типы 16, 18). Презерватив не считают надежной защитой от вируса папилломы человека, так как вирусы могут находиться на незащищенных латексом участках наружных половых органов. Поэтому прививка показана не только женщинам, которые могут заболеть, но и мужчинам-переносчикам вируса. Наибольший эффект у женщин и мужчин вакцинация дает в возрасте от 9 до 26 лет. По данным некоторых клинических исследований вакцина у женщин работает, если вводить ее до 45 лет. Инфицирование от прививки невозможно, потому что она содержит не живые вирусы, а только их белки. Также нет данных о серьезных побочных эффектах, т.е. мифы о бесплодии после введения вакцин против ВПЧ не подтверждены фактами. Нужно знать, что полностью защитить от дисплазии прививки не могут.
Профилактика дисплазии включает еще несколько простых рекомендаций:
- не курить
- начинать половую жизнь в возрасте 18 лет или старше
- практиковать безопасные сексуальные контакты с использованием презерватива
- поддерживать моногамные отношения.
Если Пап-тест выявил изменения, то его повторяют через 6-12 месяцев. При отрицательных результатах Пап-теста и теста на ВПЧ – через три года.
Симптомы диатеза
Первые симптомы диатеза могут возникнуть еще на первом месяце жизни младенца. Начальным проявлением нередко становится себорейный дерматит – патология, которая характеризуется наличием на коже головы новорожденного сальных чешуек желтовато-коричневого цвета. Симптом может пройти самостоятельно или вызвать осложнения, провоцируя себорейную экзему.
Примерно со второго месяца жизни родители могут заметить на щеках ребенка яркие красные пятна, впоследствии покрывающиеся тонкими корочками. Диатезные высыпания могут носить сухой или мокнущий характер. Сухая сыпь склонна к шелушению, в то время как мокрые высыпания представляют собой множество мелких пузырьков, внутри которых содержится жидкость.
Кроме этого у ребенка могут возникать следующие проявления диатеза:
- опрелости;
- покраснение кожи;
- зуд;
- расстройства стула (частый и жидкий стул);
- боли в области живота;
- частые срыгивания;
- метеоризм;
- плаксивость;
- беспокойный сон.
Возникновение любых из указанных симптомов – серьезный повод для обращения в медицинскую организацию.
Симптомы диатеза у детей во многом зависят от его вида и причины развития, а также определяют метод лечения заболевания.
Симптомы экссудативно-катарального диатеза
Это наиболее распространенная форма диатеза у детей, имеющая аллергическую природу. Типичными признаками поражения являются:
- себорейный дерматит: появление корки на волосистой части головы, реже в области бровей, лба, за ушами, в кожных складках;
- опрелости в складках кожи (паховые, подмышечные и т.п.), а также на ягодицах;
- экзема с высоким риском перехода в нейродермит;
- неравномерная прибавка массы тела;
- склонность к развитию заболеваний ЛОР-органов и дыхательной системы;
- нарушения работы желудочно-кишечного тракта, метеоризм.
Симптомы лимфатико-гипопластического диатеза
Этот вид патологии обычно формируется в возрасте 2-3 лет и у большинства полностью проходит в подростковом возрасте. Характерными признаками являются:
- увеличение лимфатических узлов, аденоидов, миндалин, печени, селезенки;
- пониженное артериальное давление;
- склонность к ОРВИ.
Эта форма диатеза нередко сопровождается патологиями развития сердца, половых органов, почек.
Симптомы нервной-артритического диатеза
Это относительно редкая форма заболевания, характеризующаяся патологией обмена веществ и сохраняющаяся на протяжении всей жизни. В список типичных симптомов входит:
- повышенная возбудимость нервной системы, нарушения сна, энурез, заикание;
- боли в суставах;
- повышенное выделение солей с мочой;
- частые ацетонемические кризы;
- повышенная склонность к развитию аллергических заболеваний: бронхиальной астмы, крапивницы, нейродермита.
Профилактика и прогноз диатеза
Антенатальная профилактика диатезов у детей включает гипоаллергенное питание беременной, предупреждение гестозов и экстрагенитальных заболеваний. В постнатальном периоде важная роль принадлежит грудному вскармливанию ребенка, исключению из питания аллергизирующих продуктов, проведению профилактического массажа, закаливающих процедур, гимнастики, санации очагов хронической инфекции. Вакцинация детям с диатезами должна проводиться по индивидуальному графику, только в период ремиссии и после специальной подготовки.
При соблюдении лечебно-профилактического режима прогноз диатеза у детей благоприятный: в большинстве случаев его проявления исчезают к переходному возрасту. При лимфатико-гипопластическом диатезе и тимомегалии летальность у детей первого года жизни составляет 10%. Также неблагоприятным считается развитие в молодом возрасте аллергических, аутоиммунных, сердечно-сосудистых, обменных заболеваний.
Лечение диатеза у детей
Клиника «ПсорМак»: причины, симптомы и лечение диатеза у детей до и после года. Самые эффективные методы, индивидуальная схема терапии и диета.
Проблема аллергических реакций очень остро стоит у детей грудного и чуть старшего возраста. И дело здесь не только в реакции на внешние раздражители, а в повышенной чувствительности организма на них. Поэтому для лечения диатеза у детей недостаточно просто исключить аллергенный фактор. Важен комплексный подход в терапии, который поможет минимизировать воздействие всех возможных причин возникновения и обострения диатеза.

Классификация тимомегалии
Исследователи выделяют врожденную (первичную) и приобретенную (вторичную) тимомегалию. При врожденной тимомегалии вилочковая железа сформирована правильно, однако увеличена в размерах, что сопровождается снижением ее секреторной функции, гиперплазией лимфоидной ткани и дисфункцией нейро-эндокринной системы.
Приобретенная тимомегалия развивается вследствие первичного поражения других эндокринных желез: гипокортицизма, обусловленного аддисоновой болезнью, травмами, воспалительным или опухолевым поражением коры надпочечников; гипоталамического синдрома при окклюзионной гидроцефалии, васкулитах, опухолях головного мозга и пр.
Кроме этого, увеличение вилочковой железы может носить функциональный характер (например, при ОРВИ, пневмонии и др. заболеваниях); в этих случаях после выздоровления размеры тимуса и иммуногормональные показатели приходят в норму. Органическая тимомегалия связана с непосредственным поражением вилочковой железы.
Диета
Диатез у детей хорошо поддается лечению при соблюдении рекомендованной диеты. В период грудного вскармливания ее должна придерживаться мама малыша. Исключаются продукты-аллергены (сладкое, цитрусовые, яйца, мед и пр.). Во время введения прикорма во избежание развития диатеза следует отслеживать кожные реакции малыша на новый продукт, и при появлении признаков заболевания исключать его на три-пять месяцев, до следующей попытки. После введения прикорма основу меню должны составлять каши, нежирное мясо и рыба, овощи и фрукты. Употребление сладкого и продуктов с высоким содержанием пищевых добавок нужно максимально ограничить.
Обращайтесь к нам! Специалисты центра кожных заболеваний ПсорМак успешно занимаются лечением диатеза у детей на протяжении многих лет. Обращайтесь к нам за первичной консультации, наши врачи помогут вам сформировать полное понимание, как правильно лечить болезнь в острой стадии (при высыпаниях на коже). Кроме того, мы поможем составить диетический рацион питания, подскажем, какие еще меры по коррекции образа жизни ребенка следует принять для улучшения его здоровья и эффективного противодействия недугу. Запишитесь на прием по телефонам +7 (495) 150-15-14, +7 (800) 500-49-16
Генетические дефекты у детей — трисомы
Наиболее распространенной трисомией является трисомия 21-й хромосомы, также известная как синдром Дауна. Это происходит с частотой 1:700 родов, но вероятность рождения больного ребенка увеличивается с возрастом матери. Риск синдрома Дауна у ребенка у беременной в 35 лет составляет 1:360 и увеличивается до 1:100 в 40 и 1:30. когда женщине 45. Более чем в 60% беременностей с трисомией 21 у эмбриона или плода происходит самопроизвольный аборт.
 Синдром Дауна
Синдром Дауна
Существует несколько форм этой трисомии:
- полная трисомия, когда все клетки тела имеют дополнительную 21 хромосому;
- мозаичная трисомия — только некоторые клетки содержат дополнительную хромосому;
- транслокационная трисомия — дополнительный материал из 21 хромосомы может быть перемещен в другую хромосому.
Развитие ребенка с синдромом Дауна однако не зависит от типа трисомии.
К внешним признакам, позволяющим диагностировать трисомию у ребенка, можно отнести следующие признаки:
- косое положение щелей век;
- запавшая переносица;
- опущенные уголки рта;
- короткая шея;
- короткие широкие руки;
- яркие пятна, расположенные на радужной оболочке глаза.
Рост детей с трисомией 21 хромосомы ниже, чем у их сверстников, более того, они имеют тенденцию к полноте. Характерной чертой больных детей также является задержка в овладении вербальными навыками и моторикой.
Более того, люди с синдромом Дауна чаще страдают острым миелоидным лейкозом. Почти 90% заболевших в возрасте 35-40 лет имеют симптомы болезни Альцгеймера. Средний IQ больного — 35-49 (умеренная умственная отсталость). Мужчины обычно бесплодны, а женская фертильность значительно снижена.
В настоящее время люди с синдромом Дауна живут около 50-60 лет.
Еще одна трисомия — трисомия 13-й хромосомы, называемая синдромом Патау — частота этого синдрома составляет 1: 8000–12000 живорожденных (риск заболевания увеличивается с возрастом матери). Как и в случае с синдромом Дауна, он отличается полной, моизаподобной и транслокационной формой.
Новорожденный с трисомией 13 хромосомы имеет многочисленные врожденные аномалии — микроцефалию, кожные дефекты на голове, плоскую переносицу, низко посаженные уши, лишние пальцы или спайки конечностей. У детей наблюдается мышечная гипотензия, отсутствие речи и самостоятельной ходьбы, глухота. Однако большинство детей с синдромом Патау умирают в неонатальном периоде, и только 5% доживают до 1 года.
Еще одно заболевание, связанное с трисомией 18-й хромосомы, — синдром Эдвардса встречается с частотой 1: 8000 рождений — как и в случае синдрома Дауна-Патау, риск его возникновения значительно увеличивается с возрастом матери. Новорожденные с трисомией 18 хромосомы характеризуются низкой массой тела при рождении, выступающим затылком, маленькой челюстью и ртом, узкими трещинами век, низко посаженными и деформированными ушными раковинами, сжатыми руками, перекрывающимися пальцами и деформированными ступнями.
 Синдром Эдвардса
Синдром Эдвардса
Кроме того, больные дети страдают многочисленными пороками сердца, желудочно-кишечного тракта, мочевыделительной и костно-суставной систем. Синдром также включает судороги, затрудненное дыхание и тяжелые нарушения психомоторного развития. Большинство беременностей с трисомией 18 сопровождаются самопроизвольным выкидышем, тогда как новорожденные обычно умирают в первые недели или месяцы жизни (только 5-10% пациенток доживают до 1 года).
КАК ЗАПИСАТЬСЯ НА ПРИЕМ в Институт здоровой кожи «ПсорМак»
2. Заполните поля в появившейся форме. Обязательно проверьте правильность номера телефона, чтобы наш специалист смог до Вас дозвониться. После заполнения нажмите на кнопочку «Отправить».
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
Диагностика заболевания
Последующая компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяет врачу определить, где именно расположена опухоль. Врач может увидеть на этих изображениях, насколько она велика. Также обследования помогают выявить вторичные опухоли – метастазы.
Гистологическое исследование образца ткани может определить доброкачественность или злокачественность новообразования. Если есть подозрение на злокачественную тимому, гистологическое исследование подтверждает диагноз. Однако из-за расположения тимуса иногда бывает трудно получить образец ткани. Обычно это происходит только в контексте терапии, при которой врач удаляет опухоль при операции.

Новые диагностические методы, такие как позитронно-эмиссионная томография (ПЭТ), могут помочь в выявлении специфических новообразований. ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
Диагностика заболевания проводится специалистом – детским иммунологом, эндокринологом, а также включает несколько этапов:
- Анамнестический;
- Инструментальный;
- Лабораторный.
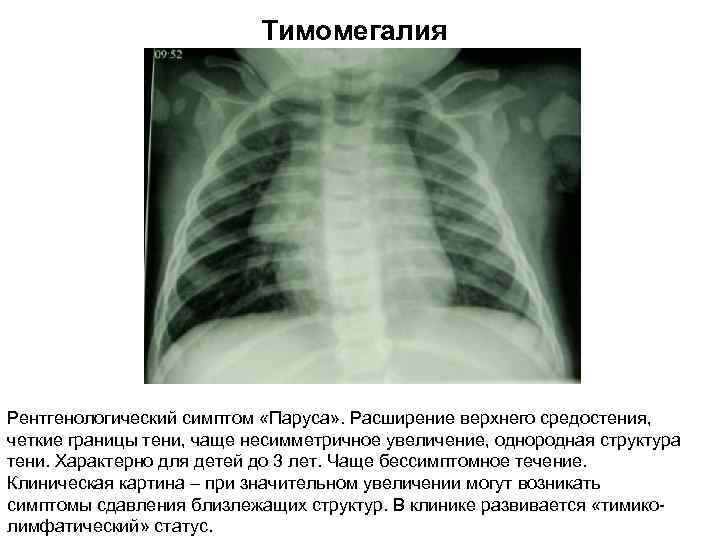
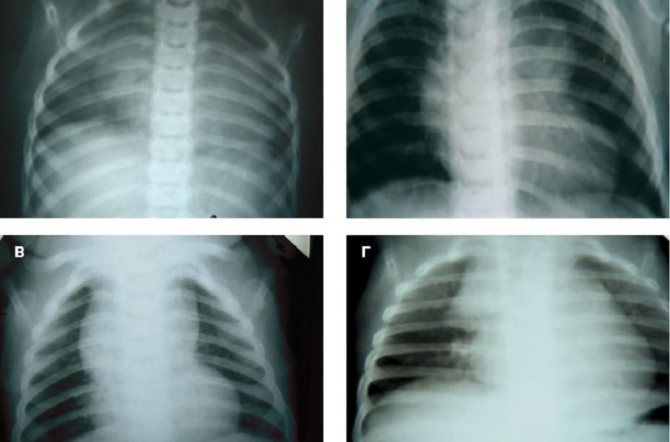
При оценке и анализе заболевания необходимо обращаться внимание на перенесенные ранее болезни, данные конституции, анамнез. Проводится инструментальное обследование – рентген грудной клетки, УЗИ органов, надпочечников. Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾
Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания
Если заболевание носит первую форму (степень), то тень тимуса занимает половину грудной клетки, при второй степени – от половины до ¾, а в случае третьей степени – более ¾. Благодаря проведению УЗИ тимуса, можно определить массу органа и его объем, а также составить более четкое представление о степени заболевания.
При наличии заболевания есть определенные показатели, которые характеризуются снижением субпопуляции Т-лимфоцитов, а также резким уменьшением количества клеток.
Одними из самых объективных методов распознавания тимомегалии считаются исследования с помощью рентгенодиагностики и УЗИ. Осмотр, пальпация и перкуссия применяются на первоначальном этапе постановки диагноза. Немаловажным фактором при этом является опыт врача.
Исследования, проведенные учеными, выявили предельные нормы веса и объема тимуса, выход за пределы которых, является проявлением тимомегалии. Наиболее точно данные показания устанавливаются с помощью УЗИ, во время которого предметом исследования является вилочная железа, органы брюшной полости и надпочечники. Проведенное УЗИ тимуса определяет степень заболевания.
При этом проводятся лабораторные исследования крови на превышение нормы Т-лимфоцитов, гормонов, назначается кардиограмма.
Тимомегалию чаще диагностируют у детей до года – до 34% случаев. Еще 12% приходятся на детей от года до 6 лет. К 7 годам тимус у детей значительно уменьшается в размерах, в связи с чем, тимомегалию ставят лишь у 2% маленьких пациентов.

Если родители заметили хоть один из симптомов болезни, необходимо обратиться за консультацией к педиатру. Он, в свою очередь, даст направление к эндокринологу и рентгенологу. Поставить точный диагноз можно только полного медицинского обследования, которое включает в себя следующие этапы:
- Визуальный осмотр пациента. Врач делает первичные выводы на основе данных о размерах шеи и грудной клетки. Также в этот этап входит пальпация вилочковой железы и осмотр кожных покровов.
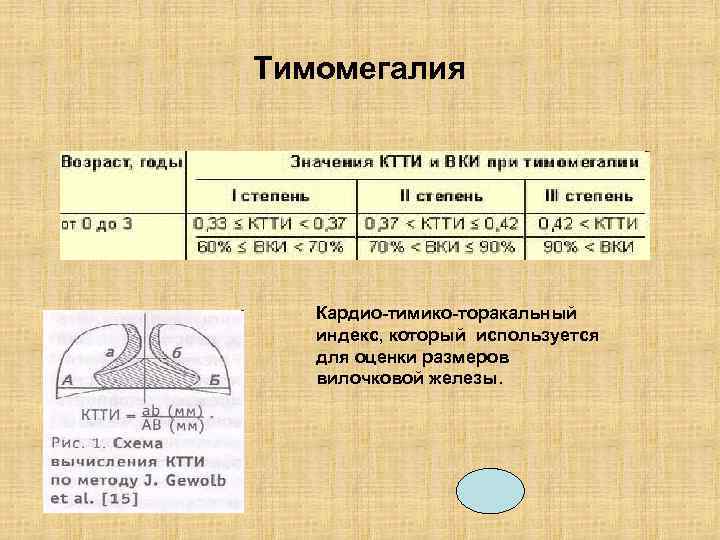
- Рентгенограмма. Данное исследование позволяет получить информацию о размерах и массе тимуса, а также рассчитать ККТИ. На базе этих параметров специалист выявляет степень тимомегалии.
- Ультразвуковое обследование. Медик проводит УЗИ вилочковой железы, брюшной полости и надпочечников.
- Иммунограмма, лабораторные исследования крови и мочи. Проводится для определения уровня главных клеток иммунитета и количества гормонов, которые вырабатывает тимус.
На основе полученных в ходе обследования данных, врач ставит диагноз и выявляет стадию увеличения вилочковой железы. После этого назначают действенную терапию, опираясь на особенности детского организма и хронические или врожденные патологии.
Симптомы лимфатико-гипопластического диатеза
Доля лимфатико-гипопластического диатеза среди аномалий конституции составляет 10-12%. Лимфатико-гипопластический диатез у детей формируется к 2-3 годам и при благоприятном развитии исчезает к пубертатному периоду. У отдельных лиц признаки тимико-лимфатического статуса сохраняются всю жизнь.
Развитие лимфатико-гипопластического диатеза связано с гипофункцией надпочечников и дисфункцией симпатоадреналовой системы, стойкой компенсаторной гиперплазией лимфоидной ткани, снижением функции центрального органа иммунной системы — вилочковой железы, нарушением гуморального и клеточного иммунитета.
Дети с лимфатико-гипопластическим диатезом имеют диспропорциональное телосложение (относительно короткое туловище при несколько удлиненных конечностях), бледную мраморную кожу, слабо развитую мускулатуру, пастозность и пониженный тургор тканей. Такие дети обычно вялые, адинамичные, быстро утомляются, склонны к артериальной гипотонии. Они страдают частыми ОРВИ, которые протекают с гипертермией, нарушением микроциркуляции и явлениями нейротоксикоза.
У детей с лимфатико-гипопластическим диатезом обнаруживается увеличение всех групп периферических лимфоузлов, гиперплазия аденоидов и миндалин, тимомегалия, гепато- и спленомегалия. После удаления аденоидов они имеют склонность к повторному разрастанию. При данном типе аномалии конституции могут выявляться другие аномалии развития – гипоплазия сердца, почек, желез, наружных гениталий. Считается, что синдром внезапной смерти чаще встречается среди детей с лимфатико-гипопластическим диатезом. При лимфатико-гипопластическом диатезе необходимо исключить лимфогранулематоз, ВИЧ-инфекцию.
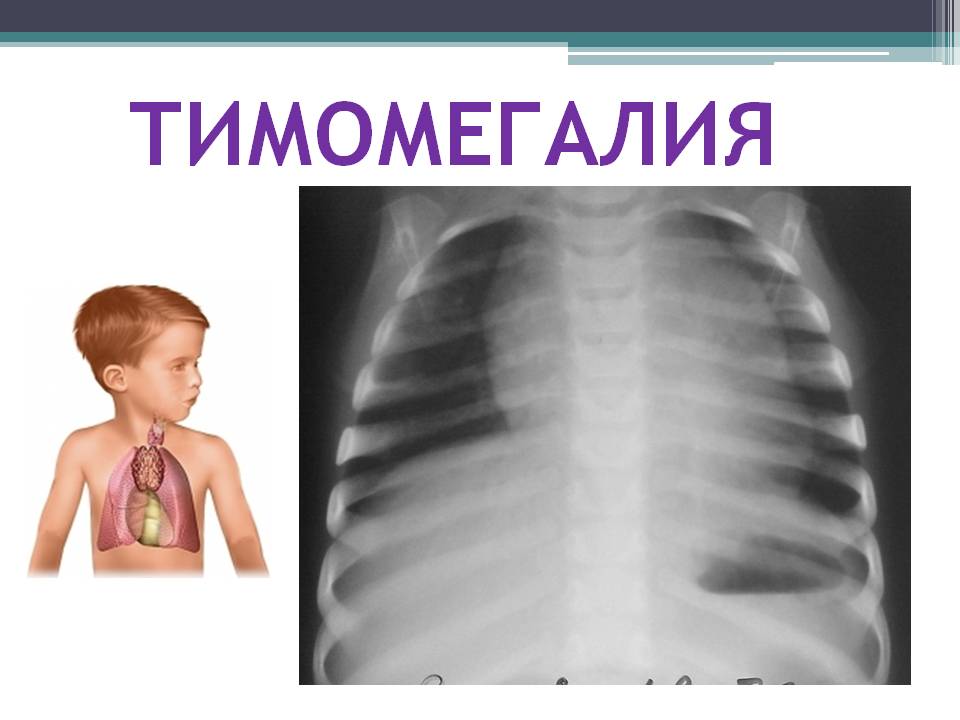
Как вылечить тимомегалию у детей
Тимомегалия у детей – это патологическое состояние, характеризующееся разрастанием вилочковой железы (тимуса) – важного органа иммунной системы. Диагностируется преимущественно в грудничковом возрасте, у детей старше 6 лет выявляется в редких случаях
Болезнь встречается у представителей обоих полов, но чаще подвержены патологии мальчики
Болезнь встречается у представителей обоих полов, но чаще подвержены патологии мальчики.

Что провоцирует развитие тимомегалии у детей и какие методы лечения применяются?
Причины тимомегалии у детей
Спровоцировать развитие патологии могут различные факторы: наследственная предрасположенность, патологии внутриутробного развития или инфекционное поражение женщины во время беременности. Повышает риск возникновения заболевания зрелый возраст беременной, сильный токсикоз, нефропатия, наличие резус-конфликта матери и ребенка.

Тимомегалия диагностируется у детей, которые подвергались воздействию алкоголя, лекарственных препаратов и рентгеновскому облучению, находясь в утробе женщины. К провоцирующим факторам относятся патологии родов: гипоксия, недошенность, родовые травмы.
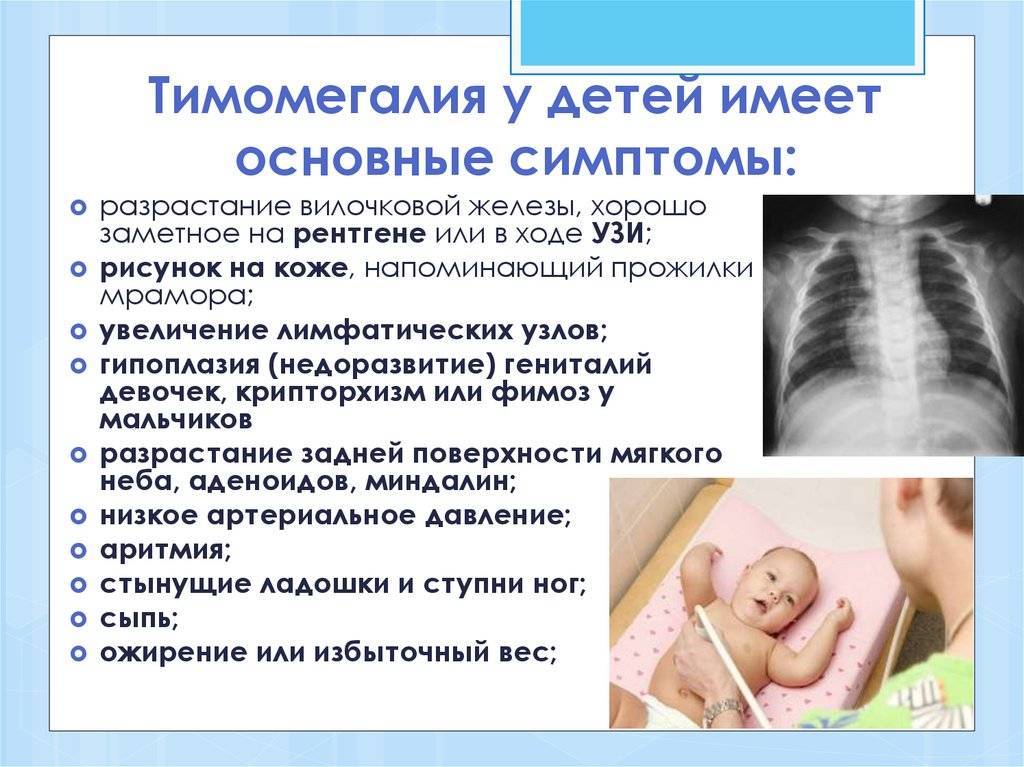
Признаки тимомегалии у детей
Заподозрить тимомегалию у новорожденных малышей позволяют следующие симптомы: большой вес ребенка, бледность кожных покровов и ярко выраженный венозный рисунок в области груди. У детей до года наблюдаются резкие изменения веса, посинение кожных покровов во время плача, нарушение сердечного ритма, повышенная потливость и частые срыгивания. Достаточно часто родители отмечают кашель без других признаков простуды, а также субфебрильную температуру.
У детей постарше сохраняются основные признаки и появляются новые. В области груди на коже четко проступает венозные рисунок, увеличиваются лимфатические узлы, проявляется дефицит или избыток веса. У девочек может диагностироваться недоразвитость половых органов, а у мальчиков выявляется фимоз или крипторхизм.

Больные тимомегалией чаще подвержены вирусным, бактериальным и простудным заболеваниям. Это обусловлено нарушением работы иммунной системы. У детей с тимомегалией чаще диагностируются аллергические реакции, проявляются эндокринные болезни. Кроме того, они склонны к развитию онкологических заболеваний.
Дети с тимомегалией подвержены нарушениям сердечного ритма, высокому артериальному давлению и появлению сыпи. После достижения шестилетнего возраста симптомы становятся смазанными, зачастую болезнь проходит или переходит в другие, более серьезные патологии.
Выделяют 3 степени заболевания согласно кардиотимикоторакальному индексу:
- I степень – КТТИ 0,33-037.
- II степень – КТТИ 0,98-0,42.
- III степень – КТТИ свыше 0,43.