Особенности родов при разных видах предлежания плода
Тактика ведения родов обычно определяется заранее и зависит от окончательного положения ребёнка, которое он принимает к 32-й неделе беременности. Существует три вида предлежания плода:
- головное;
- тазовое;
- поперечное (горизонтальное).
Головное предлежание
Нормой для естественных родов является головное предлежание плода, когда голова ребёнка располагается у входа в малый таз женщины, а ноги подтянуты к груди. При таком положении беременной разрешается рожать самостоятельно практически всегда.
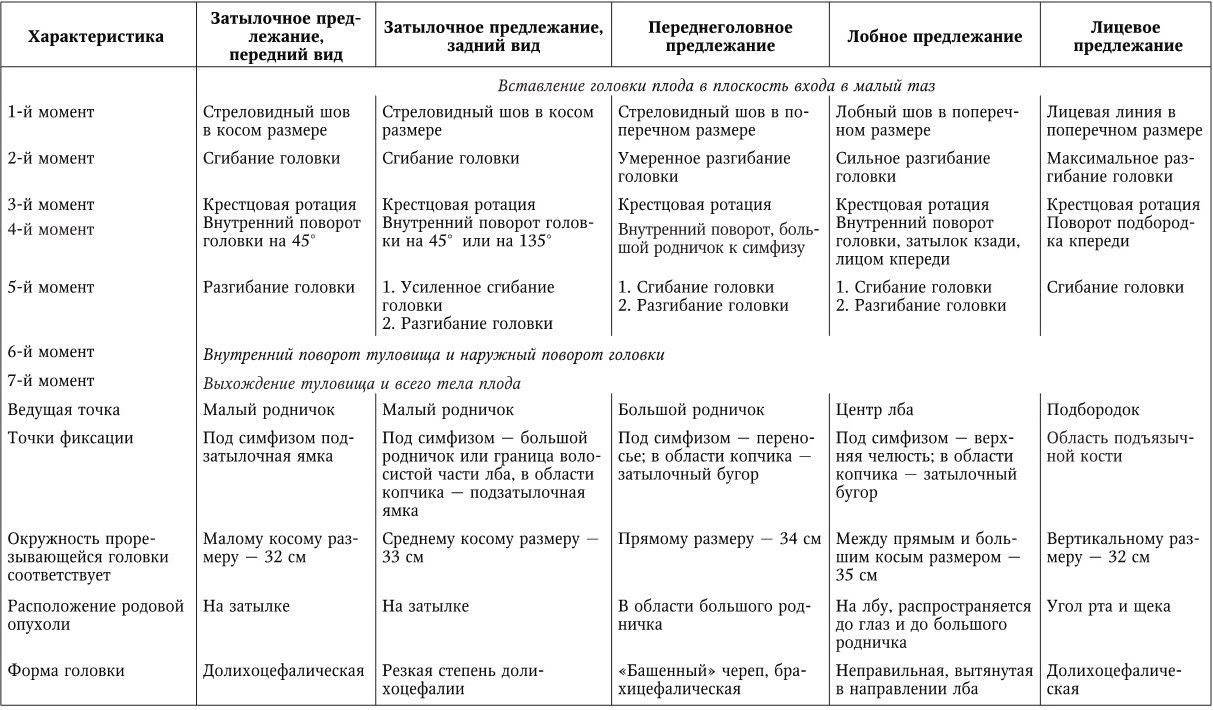
Различают следующие виды головного предлежания:
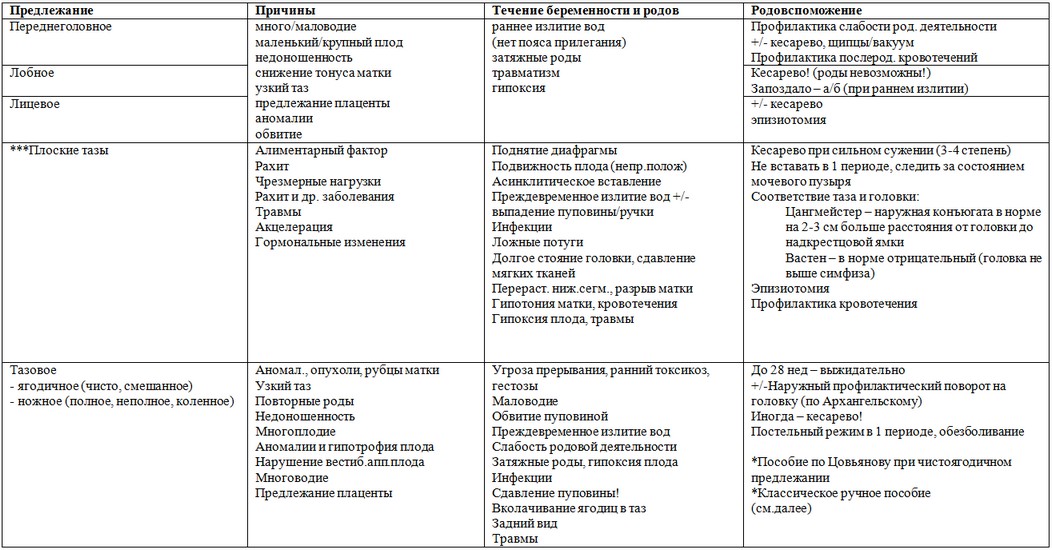
- затылочное — считается наиболее удачным положением: шейка матки сгибается таким образом, что при родах сначала появляется затылок, а проводящей точкой по родовым путям будет малый родничок. Хирургическое вмешательство при этом не требуется;
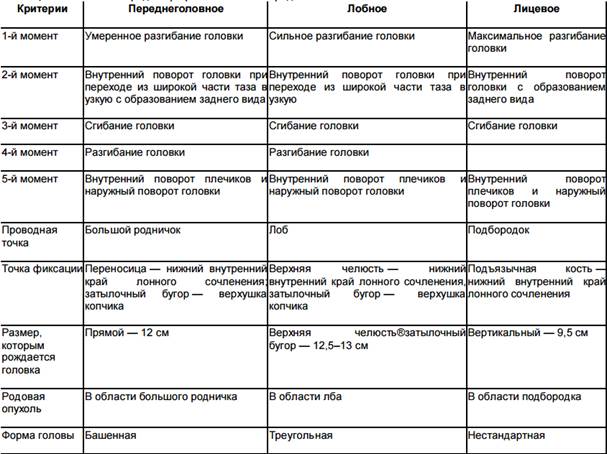
- переднеголовное — ведущей точкой является большой родничок на темени. Вмешательство акушеров практически не требуется, однако велик риск травм для роженицы и ребёнка. Роды протекают дольше и сложнее, чем при затылочном предлежании;
- лобное — по родовым путям малыш пойдёт лбом, поэтому самостоятельные роды запрещены;
- лицевое — ведущей точкой выступает подбородок, поэтому в этом случае чаще всего назначают кесарево сечение. Однако врачи могут разрешить и естественные роды, если таз женщины достаточно широк, а размер плода невелик.
Видео: биомеханизм родов при головном предлежании плода
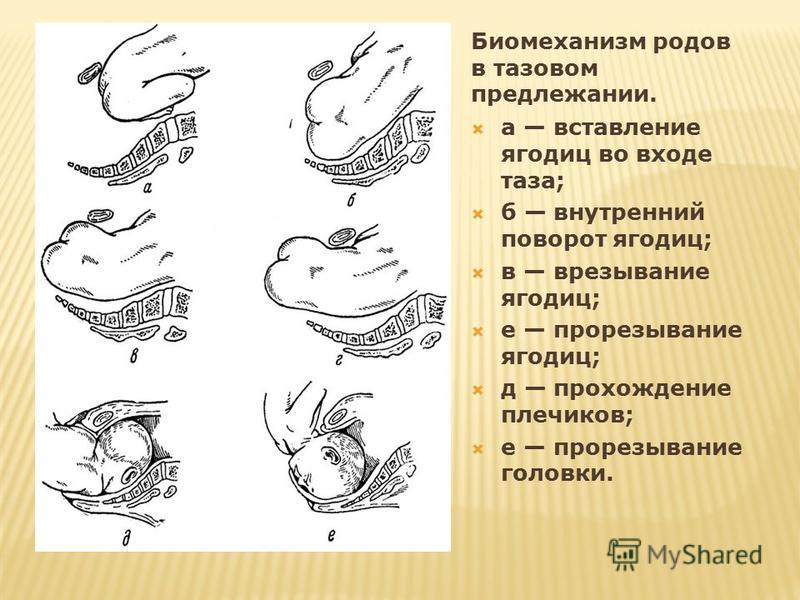
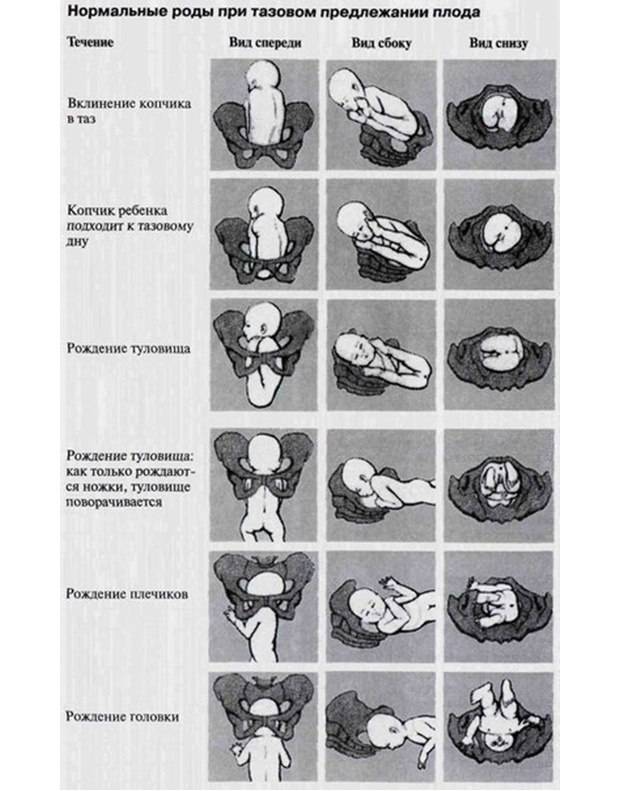
Тазовое предлежание
Тазовое предлежание — это такое расположение плода в матке, при котором он обращён ко входу в малый таз мамы ногами или ягодицами.
Различают виды тазового предлежания плода:
- ягодичное — ребёнок буквально сидит на попе, то есть обращён ягодицами к тазовому кольцу мамы, а его ноги согнуты в тазобедренных суставах и вытянуты вдоль туловища. В таком случае самостоятельные роды возможны, если нет противопоказаний;
- смешанное ягодичное — ко входу в малый таз женщины обращены не только ягодицы, но и ноги плода, согнутые в коленных или тазобедренных суставах. В этом случае гинеколог назначает плановое кесарево сечение;
- ножное — одно или оба бедра ребёнка разогнуты, а ножка находится у выхода из матки. Ножное предлежание может быть полным (ко входу в малый таз обращены обе стопы плода), неполным (ко входу в малый таз обращена одна стопа плода) или коленным (плод как бы стоит на коленках).
Вопреки общему мнению, при тазовом предлежании вполне допускаются естественные роды. Конечно, при этом акушеры и гинекологи оценивают множество факторов — от возраста матери до состояния матки и плода. Если что-то вызывает сомнение, будет проводиться операция. Кроме того, на выбор тактики ведения родов влияет вид тазового предлежания.
Видео: биомеханизм родов при тазовом предлежании плода
Поперечное предлежание
Если ребёнок к моменту родов располагается поперёк живота матери, то женщине назначают плановое кесарево сечение. Считается, что до 35 недель такое положение ребёнка можно исправить, если женщина будет выполнять специальные упражнения. Кроме того, в недавнем прошлом акушеры проводили операцию по перевороту плода. Однако такая манипуляция очень рискованна и малоэффективна, поэтому теперь гинекологи отправляют беременных с поперечным предлежанием на КС.

При поперечном предлежании плода оси позвоночников матери и ребёнка перпендикулярны друг другу
ПЛОД КАК ОБЪЕКТ РОДОВ
Наряду с размерами плоскостей малого таза для правильного понимания механизма родов и соразмерности таза и плода необходимо знать размеры головки и туловища доношенного плода, а также топографические особенности головки плода. При влагалищном исследовании в родах врач должен ориентироваться на определенные опознавательные пункты (швы и роднички).
Череп плода состоит из двух лобных, двух теменных, двух височных костей, затылочной, клиновидной, решетчатой кости.
В акушерской практике имеют значение следующие швы:
– стреловидный (сагиттальный); соединяет правую и левую теменные кости, спереди переходит в большой (передний) родничок, сзади – в малый (задний);
– лобный шов; соединяет лобные кости (у плода и новорожденного лобные кости еще не сросшиеся между собой);
– венечный шов; соединяет лобные кости с теменными, располагаясь перпендикулярно к стреловидному и лобному швам;
– затылочный (ламбдовидный) шов; соединяет затылочную кость с теменными.
В месте соединения швов располагаются роднички, из которых практическое значение имеют большой и малый.
Большой (передний) родничок располагается в месте соединения сагиттального, лобного и венечного швов. Родничок имеет ромбовидную форму.
Малый (задний) родничок представляет небольшое углубление в месте соединения стреловидного и затылочного швов. Родничок имеет треугольную форму. В отличие от большого малый родничок закрыт фиброзной пластинкой, у зрелого плода он уже выполнен костью.
С акушерской точки зрения очень важно различать при пальпации большой (передний) и малый (задний) роднички. В большом родничке сходятся четыре шва, в малом родничке – три шва, причем стреловидный шов заканчивается в самом малом родничке. Благодаря швам и родничкам кости черепа у плода могут смещаться и заходить друг за друга
Пластичность головки плода играет важную роль при различных пространственных затруднениях для продвижения в малом тазу
Благодаря швам и родничкам кости черепа у плода могут смещаться и заходить друг за друга. Пластичность головки плода играет важную роль при различных пространственных затруднениях для продвижения в малом тазу.
Диагностика тазового предлежания
До третьего планового УЗИ положение плода не имеет большого диагностического значения. До 32-34 недели у малыша ещё достаточно места внутри матки, и он может поменять своё положение. В описании к ультразвуковому исследованию предлежание указывается лишь как факт, но не как диагноз. Но после 34 недели шансы на то, что плод перевернётся, становятся минимальными. Соответственно, тазовое предлежание на этом сроке – это уже диагноз, определяющий тактику наблюдения за беременной.
Изначально тазовое предлежание определяет акушер-гинеколог по расположению головки ребёнка и путём прослушивания сердцебиения малыша. Для подтверждения диагноза проводится ультразвуковое исследование. УЗИ позволяет не только точно определить положение плода и его предполагаемую массу тела, но и выявить патологии развития, установить зрелость плаценты
Особое внимание во время исследования уделяется положению головки малыша и возможному обвитию пуповиной. Если головка разогнута и направлена вверх, назначается кесарево сечение, так как во время естественных родов ребёнок может получить травмы позвоночника. УЗИ с допплером позволяет оценить состояние плода при гипоксии
УЗИ с допплером позволяет оценить состояние плода при гипоксии.
Диагностика тазового предлежания плода
Разумеется, многих женщин интересуют, какие бывают признаки тазового предлежания плода. Дело в том, что женщина, у которой диагностировали тазовое предлежание плода, признаки патологии может не заметить. Никакие боли или выделения не свидетельствуют о том, что малыш занял неправильное положение. В связи с этим можно сказать, что обнаружить патологию может только врач. Для этой цели чаще всего используют методы наружного акушерского и влагалищного исследований.
Во время наружного исследования врач определяет предлежащую ко входу в таз крупную, мягкую и малоподвижную часть. В то же время в дне матки легко определяется твердая, круглая и подвижная часть, которая является головкой плода. Наблюдается также более высокое стояние дна матки, которое совершенно не соответствует сроку беременности. Что касается сердцебиения, то оно прослушивается на уровне с пупком или немного выше его.
Влагалищное исследование показывает при ягодичном предлежании мягковатую и объемную часть, на которой можно определить крестец, копчик и паховый сгиб. В случае смешанного или ножного предлежания врач определяет легко стопы плода. Стоит также отметить и то, что диагностировать патологию можно довольно легко с помощью УЗИ. Этот метод позволяет даже определить вид тазового предлежания плода. Во время диагностики также оценивается положение головки и степень ее разгибания. Кстати, чрезмерное разгибание головки может стать причиной осложнений во время родов вроде травм мозжечка, шейного отдела спинного мозга и других повреждений.
Родоразрешение при тазовом предлежании
В ситуациях, когда плод «сидит» в матке головой вверх, решение о способе его рождения принимается с опорой на следующие факторы:
- возраст роженицы;
- сопутствующие заболевания;
- размер таза будущей мамы;
- срок беременности;
- пол, масса ребенка, степень разгибания головки;
- вид тазового предлежания.
Рожать естественным образом при неправильном положении плода возможно, если:
- срок беременности – 37+ недель;
- масса плода – 2,5-3,5 кг;
- таз матери нормального размера;
- установлено, что плод женского пола;
- предлежание ягодичное либо смешанное.
Если некоторые из условий не соблюдаются, то показано кесарево сечение. Надо сказать, что даже при уже начавшихся естественных родах доктор может принять решение о кесаревом. Такое бывает в случаях, если в процессе родов наблюдаются:
- гипоксия плода;
- выпадение одной из конечностей малыша либо пуповины;
- отслойка плаценты;
- слабо выраженная родовая деятельность;
- дискоординация родовой деятельности (шейка матки не раскрывается, хотя схватки есть).
При подобных обстоятельствах оперативное вмешательство будет разумным решением, ведь от этого будут зависеть жизнь и здоровье малыша.
При естественных родах существует вероятность осложнений, некоторых проблем. К таковым относятся слабость родовой деятельности, возникшая гипоксия плода в результате зажатия пуповины, запрокидывание ручек и головы. Последнее грозит родовыми травмами. Поэтому если врач уверен, что плановое кесарево сечение – самый безопасный выход, то прислушайтесь к его мнению.
Ведение беременности
Беременные женщины, которые относятся к группе риска, подлежат медицинскому сопровождению, включающему с себя следующие мероприятия:
- исключение недостаточности связи организма матери и ребенка через плаценту;
- профилактика осложнений для ребенка;
- нивелирование нарушений функциональности матки.
Для этого в перечень рекомендаций включено правильное питание и полноценный отдых (ночной и дневной). Это в первую очередь направлено на исключение гипертрофии эмбриона.
Кроме того, профилактическая работа направлена на формирование здоровой психологической картины у беременной женщины (стабилизация нервного состояния, приемы мышечной релаксации, корректирующая гимнастика). В отдельных случаях показаны спазмолитические лекарственные средства, которые употребляются специальными прерывистыми курсами.
Планирование тактики проведения родов начинается на 38-39 недели гестации, когда пациентка помещается в стационар. При удовлетворительном состоянии беременной женщины и эмбриона (ягодичное предлежание неполное, соответствующие размеры таза и плода, физиологическая готовность матери) может быть принято решение о принятии родов естественным способом. В этом случае проводятся профилактические мероприятия для исключения вскрытия плодной оболочки, мониторинг состояния плода и матки, предупреждение гипоксии плода и аномалий родовой деятельности. Кроме того, в перечень мероприятий входит эпидуральная анестезия в процессе родов и акушерская поддержка, ориентированная на быстрейший вывод головки ребенка.
Кесарево сечение показано в следующих случаях:
- отягощенный анамнез беременной женщины (мертворождение, продолжительное бесплодие, невынашивание, резус-конфликт и т.п.);
- беременность при ЭКО;
- первые роды в возрасте старше 30 лет;
- предлежание плацены;
- крупный плод;
- нестандартная ситуация при естественных родах (экстренная операция);
- наличие рубца на матке и т.п.
Способы проведения родов
На выбор способа родов (естественным путем или при помощи кесарева сечения) влияют следующие факторы:
- данные анамнеза;
- возраст будущей матери;
- вид ТПП;
- срок беременности;
- наличие патологий;
- размеры таза и плода, пол плода;
Так, для естественных родов могут быть приемлемыми такие условия, как срок беременности до 37 недель, масса плода не более 2 500 гр., пол плода – девочка, ягодичное или смешанное ТПП. Все другие варианты сводятся к проведению кесарева сечения.
Кроме того, решение на проведение экстренного кесарева сечения может быть принято во время проведения родов естественным путем.
Это может быть сопряжено со следующими причинами:
- СРД (слабая родовая деятельность);
- нарушение координации родовой деятельности;
- гипоксия эмбриона;
- отслоение плаценты;
- выпадение пуповины или конечностей.
Будущим матерям важно понимать, что ТПП никоим образом не влияет на ход самой беременности, а беспокоиться о родах при диагностировании предлежания следует не раньше 32-ой недели беременности, так как до этого срока плод с большой вероятностью сможет поменять свое внутриутробное положение. И только после указанного срока будущая мать может приступить к специальным гимнастическим упражнениям
Однако это нужно делать только после консультации с медицинским специалистом. А все упражнения проводить после разминки.
Чем помогут врачи
При постановке диагноза «косое тазовое предлежание», доктора могут оказать женщине несколько видов помощи.
Коррекция патологического состояния до рождения ребёнка
Выявление патологии не всегда носит негативный характер. Бывают случаи, когда есть шанс исправить ситуацию. Если заболевание было выявлено на 32–34 недели вынашивания, то врачи назначают специальный курс гимнастических упражнений для беременной. Упражнения можно выполнять в домашних условиях, но в период терапии нужно систематически посещать гинеколога, чтобы минимизировать риски развития заболевания.
Этот метод лечения противопоказан, если у женщины:
- узкий таз;
- есть вероятность возникновения преждевременных родов;
- были выкидыши или обороты на предыдущей беременности;
- много/мало околоплодных вод;
- заболевания матки;
- в утробе 2 или 3 плода;
- гестоз;
- заболевания, запрещающие ЛФК.
Несмотря на то что метод имеет много противопоказаний, он очень эффективен и на ранних сроках вынашивания помогает перевернуться малышу. Но самолечением в этом случае заниматься нельзя, это грозит ещё большим ухудшением положения. Все мероприятия должны проходить под присмотром специалиста.
Акушерский поворот
Если отклонение было выявлено на 6–7 месяце беременности, то можно сделать акушерский поворот. Врач осуществляет определённые механические манипуляции, которые помогают плоду повернуться головой вниз. Такое действие может совершать только квалифицированный специалист в медицинском учреждении под контролем ультразвукового аппарата. Он помогает контролировать состояние ребёнка и прослеживать его переворот.
Перед тем как делать процедуру девушка должна пройти определённую подготовку. Нельзя есть на ночь перед процедурой, так как она делается только на пустой желудок. Кроме того, опорожняется мочевой пузырь, и вводятся внутримышечно лекарства расслабляющие мышцы. Это понизит риск возникновения спазмов и сделает процедуру менее болезненной. Акушерский поворот допускает лишь при некоторых видах заболевания и на ранних этапах беременности. Если же плод не встал на место к концу беременности, то назначается кесарево.
Кесарево сечение при тазовом предлежании плода
Кесарево делается для более безопасного извлечения ребёнка. При нём риски появления осложнений минимизируется. Чаще всего оно делается, если у девушки узкий таз, и естественное рождение младенца опасно для жизни двоих или же биомеханизм родов нарушен.
Кроме того, немаловажную роль играет расположение плода. Если при его предлежании рожать самостоятельно нельзя, то делают кесарево сечение. Операция предотвращает возникновение возможных проблем и защищает матку от повреждений. Отзывы врачей указывают на то, что это наиболее безопасный вариант при постановке при такой аномалии.
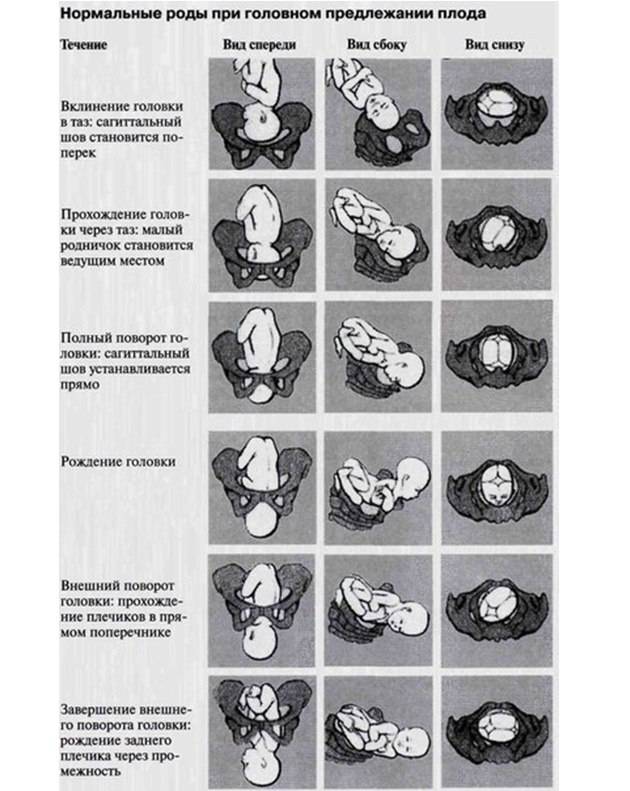
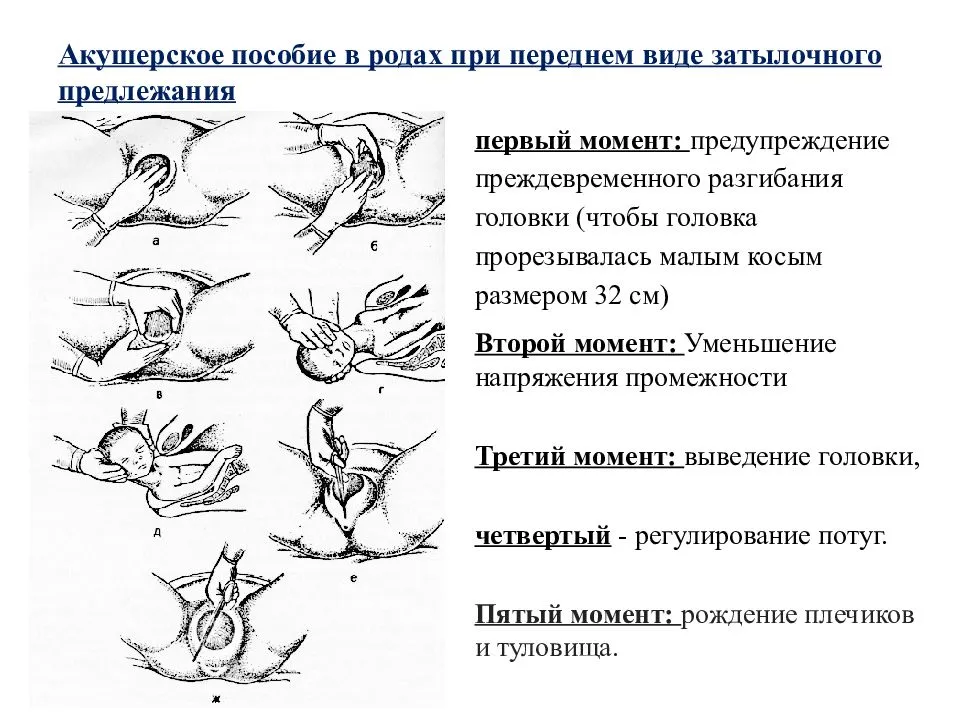
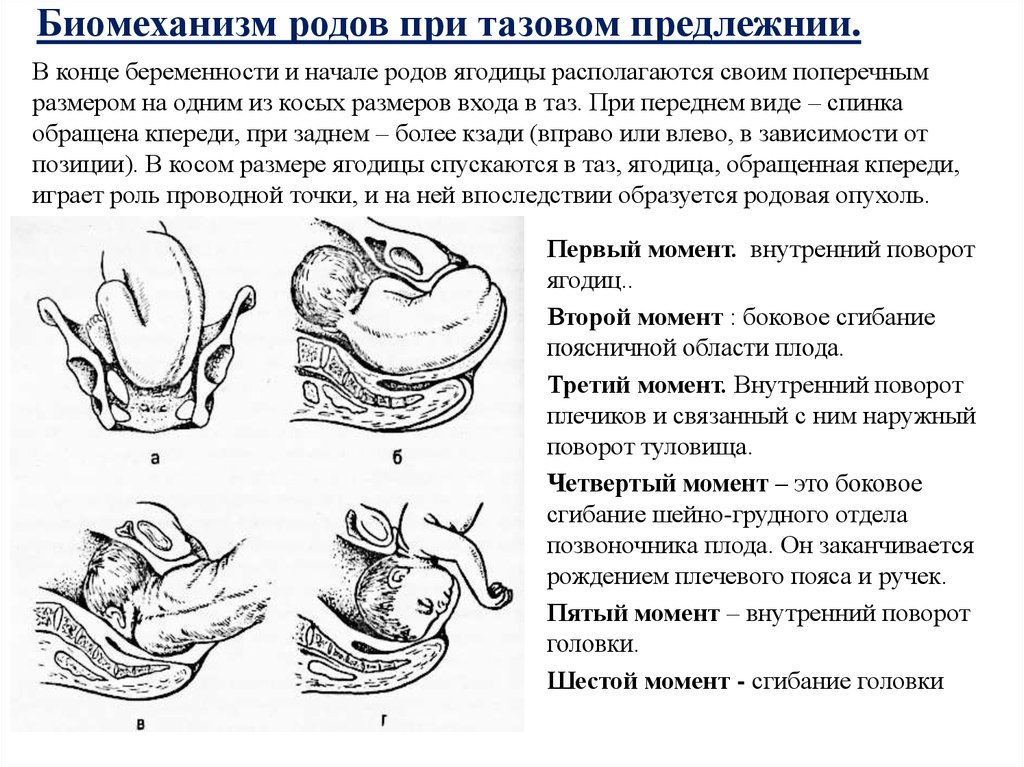
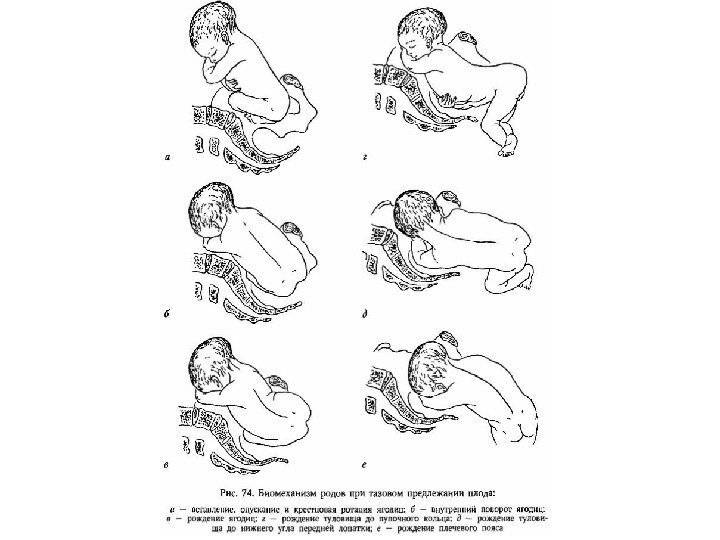
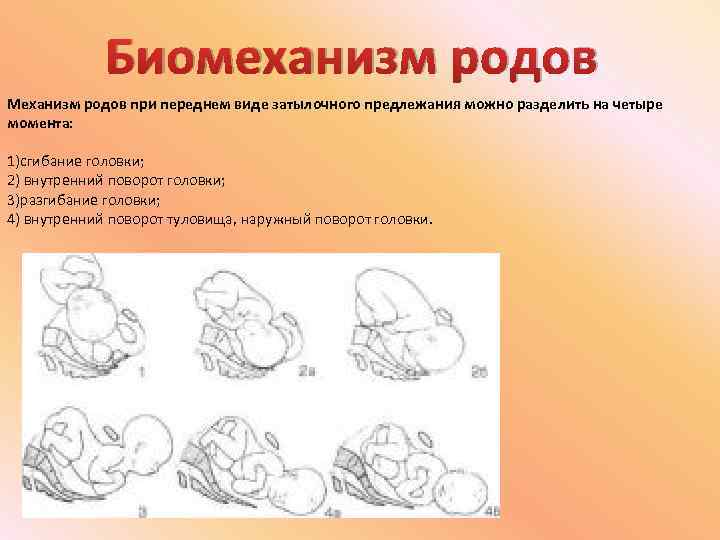
Биомеханизм родов при переднем виде затылочного предлежания плода
Биомеханизм родов при переднем виде затылочного предлежания имеет несколько основных фаз. О каждом моменте биомеханизма родов мы расскажем подробно:
- Головка ребенка сгибается. Сначала сгибается шейная часть таким образом, что подбородок малыша крепко прижимается к груди. Получается, что заточная часть головы опускается вниз, а лобная часть входит в малый таз. Начинается смещение родничков головы – малый располагается ниже большого. В таком косом состоянии голова проходит через малый таз.
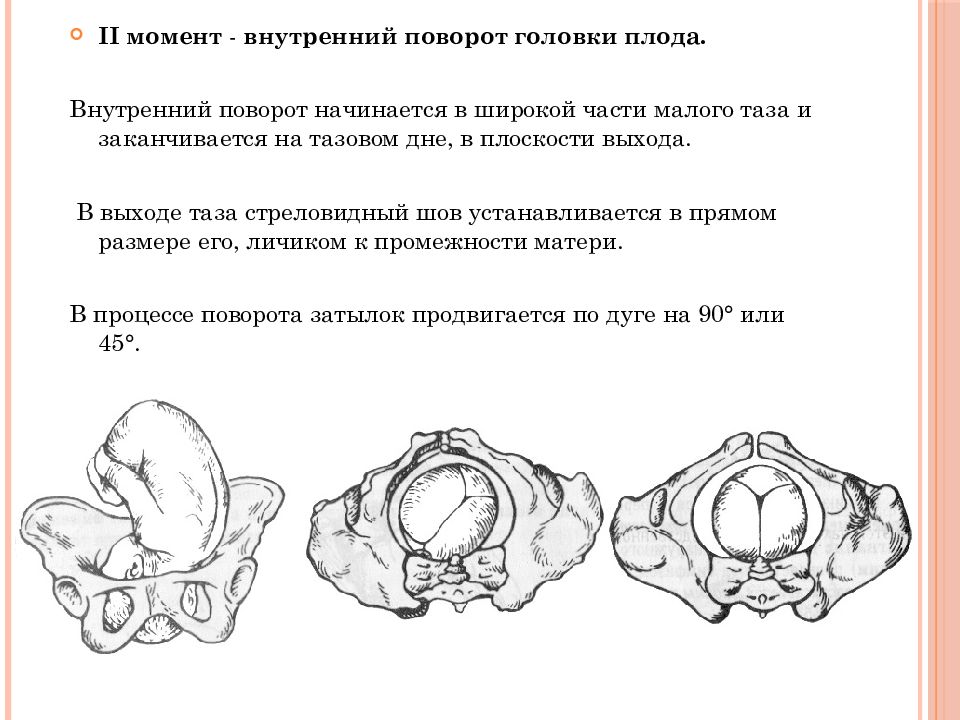
- Головка поворачивается вокруг своей оси правильно и входит в узкую часть малого таза. Затылок начинает скольжение по боковой тазовой стенке, а передний отдел головы отходит ближе к крестцу.
- Головка начинает разгибаться и отклоняется к лону так, что подзатылочная ямка упирается его нижний край. Происходит рождение затылка, а затем темени, лба, лица и подбородка.
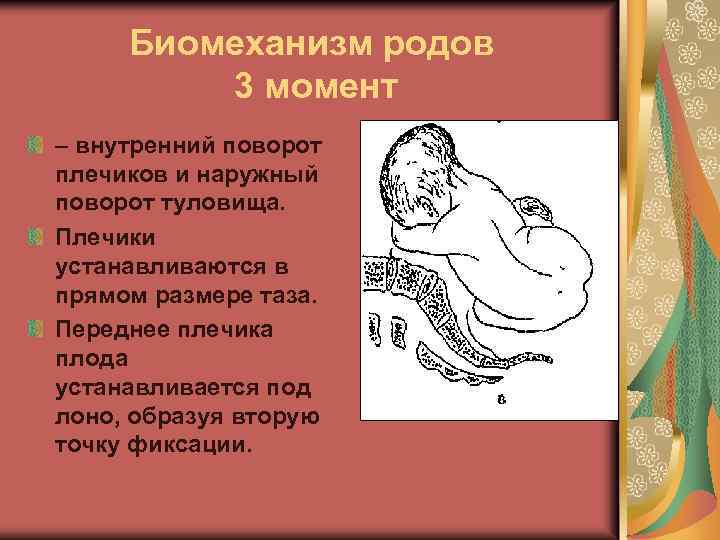
- Поворачиваются плечики и головка плода в узкой части малого таза. Это происходит под действием родовых сил. Плечики рождаются поочередно – сначала правое, а затем левое. Головка приобретает долихоцефалическую форму, вероятно возникновение на ней родовой опухоли, которая под воздействием специальных препаратов, быстро рассасывается.
- Рождается полностью все тело – этот процесс очень легкий и уже безболезненный для матери.
Диагностика тазовых предлежаний
Диагностика неправильного положения и предлежания для опытного специалиста не составляет труда.
Акушерские приёмы
Наружные приёмы пальпации живота (приёмы Леопольда) позволяют легко определить, в каком положении малыш находится. Исключение составляют случаи, когда повышен тонус матки, и имеются проблемы в области передней брюшной стенки, а также при многоплодной беременности и у женщин с ожирением.
Пальпация у дна матки позволяет нащупать плотную, округлую, легко смещаемую головку, над входом в малый таз прощупывается крупная мягковатая, несмещаемая тазовая часть или мелкие части – конечности.
Стетоскопом наиболее отчётливо сердцебиение плода прослушивается на уровне или чуть выше пупка.
Влагалищное исследование позволяет подтвердить диагноз, через своды влагалища гинеколог прощупывает крупную мягкую часть (чисто ягодичное) и/или мелкие части (смешанное ягодичное и ножное).
Инструментальные методы
Для подтверждения диагноза достаточно выполнения УЗИ исследования. С его помощью удаётся не только определить размеры плода и предлежание, но также вид предлежания, степень сгибания-разгибания головки, позицию конечностей, наличие обвития пуповины, её узлов. В сложных ситуациях для определения предлежания, его вида, позиции плода, степени сгибания-разгибания головки и размеров таза могут прибегать к компьютерной томографии, МРТ или рентгенопельвиометрии.
Лобное предлежание плода
Роды при средней степени разгибания головки возможны исключительно при небольших размерах, малой массе ребенка. Сначала голова разгибается, фронтальный шов находится в поперечном диаметре входа, проводным пунктом становится середина лобной области. Дальше проходит внутренняя ротация головки, после которой лобный шов находится в прямой величине выхода, обязательно создается задний вид. Следующим шагом является сгибание вокруг верхней челюсти, рождение лобной области, после чего голова разгибается около затылочного бугра, средним косым размером начинается рождение, поворот одновременно с плечиками, в конце момента они также рождаются.
Положение и предлежание плода в матке
Природой обусловлено, что внутриутробно ребёнок должен находиться в матке головкой вниз с согнутыми и приведёнными к телу конечностями – классическая «поза эмбриона». Именно такое положение является оптимальным для нормального протекания беременности и, что главное, родов. Головка первой проходит по родовому каналу, готовит его для прохождения всех остальных частей.
Но в силу определённых причин положение плода в матке может быть неправильным, что значительно повышает риск развития осложнений при беременности и в момент родов.
Головное предлежание
95% всех беременностей и родов протекает при нормальном положении ребёнка – головном. Название говорит само за себя – к входу в малый таз направлена головка. Это роды, которые протекают с наименьшим травматизмом. Существуют, конечно, разновидности головного предлежания, которые затрудняют процесс нормальных родов, повышают вероятность гибели ребёнка и процент травматизма, но встречаются они редко, поэтому их обсуждение пока опустим.
Тазовое предлежание
Как уже было сказано, тазовые предлежания составляют 3 – 6 % от всех беременностей. Плод при таком виде предлежания располагается головкой вверх, а проводной точкой во время родов служат ягодицы. Естественные роды при расположении плода ягодицами вниз возможны, но только при отсутствии противопоказаний со стороны мамы и малыша.
Поперечное и косое положение
Такое положение встречается редко, не более чем в 0,5% всех беременностей. Позвоночник малыша располагается почти или полностью перпендикулярно позвоночнику мамы (ось плода пересекает ось матки под прямым или косым углом).
Естественные роды при таком положении невозможны. До внедрения в практику операции кесарева сечения большинство беременностей с косым и поперечным положением заканчивалось гибелью ребёнка, а нередко, ребёнка и мамы.
Существуют, конечно, приёмы для исправления поперечного положения плода, но они крайне травматичны и малоэффективны, поэтому от них в последнее время просто отказались.
Особенности многоплодных и повторных родов
Существует мнение, что во второй и последующие разы рожать легче, а при многоплодной беременности родоразрешение намного болезненнее обычного. Рассмотрим особенности этих случаев и их отличия от обычных родов.
Разрешение многоплодной беременности
Многоплодная беременность зачастую длится на несколько недель меньше обычной, и роды наступают преждевременно. Если малыши рождаются на сроке 37–38 недель, то дети не проходят курс реабилитации и могут быть выписаны из роддома вместе с мамой.
Естественные роды двойни или тройни протекают так же, как обычные, описанные выше. Промежуток между появлением детей в таком случае составляет от 5 до 20 минут.
Роды при многоплодной беременности включают те же этапы, что и обычные, и во многом зависят от положения детей в полости матки
Кесарево сечение — частая тактика родов при многоплодной беременности. Плановое КС назначают, если:
- оба плода слишком крупные;
- первый ребёнок расположен ягодицами или ногами к родовым путям;
- есть показания, связанные со здоровьем матери.
Причины для экстренного КС те же, что и при обычной беременности.
Видео: родоразрешение при многоплодной беременности
Повторные роды
Вторые и последующие роды имеют следующие отличия от первых:
- проходят намного быстрее;
- их предвестники появляются раньше и выражены более явно;
- опущение живота и отхождение слизистой пробки обычно происходит непосредственно в день родов;
- первый этап родоразрешения длится от 3 до 8 часов;
- реже встречаются разрывы.
Всё это связано с тем, что шейка матки после первых родов остаётся эластичной, поэтому её раскрытие происходит намного легче и быстрее.
Однако среди врачей бытует мнение, что третьи и последующие роды протекают с осложнениями, если перерыв между ними слишком короткий и организм не успевает отдохнуть. Оптимальным промежутком между беременностями специалисты считают срок от 3 до 5 лет.
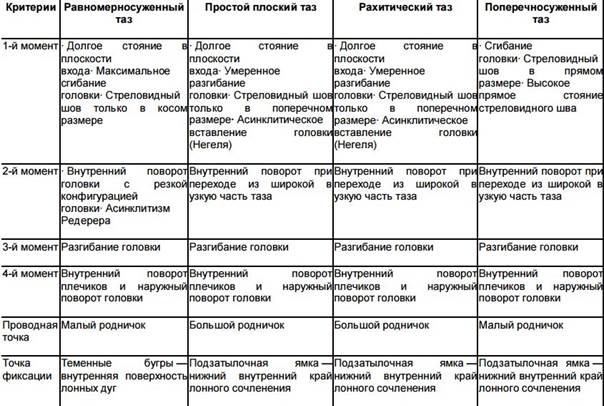
Биомеханизм родов при заднем виде затылочного предлежания плода
При этом биомеханизме родов затылок ребеночка повернут к крестцу. Из-за чего это может произойти:
- Если формы и емкости малого таза матери изменены.
- Если мышцы матки функционально неполноценны.
- Если форма головы ребенка имеет особенности.
- Если ребенок недоношенный или умер в утробе.
Как будет происходить родоразрешение при заднем виде затылочного предлежания плода:
- Головка плода сгибается и проходит через плоскость входа и широкую часть полости малого таза своим средним косым размером (10,5 см).
- Головка поворачивается на 45° или 90° и приобретает неправильное положение — малый родничок оказывается сзади у крестца, а большой – спереди у лона.
- Головка максимально сгибается, в ходе прохождения ее под нижним лоном, после чего рождается затылок головки до подзатылочной ямки.
- Головка разгибается под действием родовых сил, после чего рождается лоб, лицо, которое обращено к лону.
- Самый трудный момент в биомеханизме родов при заднем виде затылочного предлежания плода, когда должны повернуться головка и плечики. На этом этапе головка ребенка сильно сгибается. Здесь роженице нужно максимально поработать мышцами пресса, чтобы период изгнания ребенка не затянулся, в противном случае у малыша будет асфиксия – нарушения кровообращения в головном мозге.
До какого срока плод должен перевернуться головой вниз
Комплекс 2, который состоит из двух упражнений. Первое — основное, которое выполняется лежа на кушетке.
Необходимо лечь на тот бок, к которому обращена спинка ребенка при ягодичном предлежании или же противоположный тому, к которому обращена головка при поперечном предлежании.
Необходимо согнуть ноги в коленях, тазобедренных суставах, полежать спокойно 5 минут. Затем сделать глубокий вдох, повернуться через спину на другой бок, вновь полежать спокойно 5 минут.
На каком сроке ребенок переворачивается вниз головой? Когда плод переворачивается
К началу родовой деятельности активность зачастую идет на понижение, так как малышу все меньше остается свободного места в матке, околоплодные воды также минимизируются, соответственно, плавать ребенку практически негде.
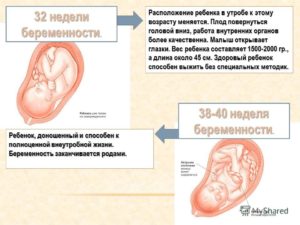
У каждой будущей матери в этот период появляется вопрос: «На каком сроке беременности ребенок переворачивается вниз головой?» Как правило, после поворота малыш остается в данном положении до родов. Зачастую это происходит после 30-й недели.
Но в пределах нормы ситуации, когда ребенок до начала родовой деятельности находится в другом положении. Когда плод переворачивается в утробе, у матери может измениться форма живота.
Положение плода в матке – когда ребенок начинает переворачиваться
Женщины должны знать срок, на каком ребенок переворачивается вниз головой, чтобы избежать излишнего беспокойства.
В этот период все плавательные и гимнастические движения считаются нормальными – когда ребенок начинает переворачиваться, он подготавливается к внеутробной жизни.
У него развиваются навыки сгибания-разгибания конечностей, он отталкивается от стенок плодохранилища, переворачивается вокруг собственной оси.
Рекомендуем прочесть: Отслойка плаценты на 9 неделе беременности
Когда ребенок переворачивается вниз головой
Плавает малыш в животике у мамы и ему удобно и комфортно. Околоплодные воды хорошо защищают его. С ним ничего не случится. Захочет вниз головой перевернется, захочет вверх головой плавать будет, ну а если устал, то вообще поперек маминого живота может лечь. Машет там ручками и ножками.
Мама только и видит, то один бугорок появился, то другой. Чем он там бугорки делает: ножкой, ручкой или головой? Мама может только догадываться. Малыш резвится, а мама переживает. Уже 32 неделя пошла, а малыш все переворачивается.
Надо бы ему уже вниз головкой лежать, готовиться к выходу в свет, да и мама не будет нервничать.
Эффективные упражнения для переворота плода при тазовом предлежании
Большинство малышей задолго до родов принимают в матке правильное положение тела — головное. Их головка расположена к выходу из матки.
Именно такой способ рождения считается самым безопасным и оптимальным, придуманным самой природой. Но нередко женщины слышат от врача, что их малыш находится в тазовом предлежании.
Как помочь ребенку принять наиболее подходящее для родов положение при помощи упражнений для беременных, расскажем в этом материале.
Во сколько недель ребенок переворачивается вниз головой
На какой неделе ребенок переворачивается вниз головой, зависит от многих индивидуальных особенностей мамы и малыша. Обычно плод занимает правильное положение после 30 недели беременности. Если кроха не перевернулся до 35 недели – это повод обратиться к врачу-гинекологу за консультацией.
Хотя и зафиксированы случаи, когда плод занимал правильное положение за сутки до родов. Это, по мнению специалистов, маловероятно, так как с приближением родов количество околоплодных вод уменьшается, в то время как размеры ребенка увеличиваются, в результате – ему остается все меньше места для движения.
Поэтому после 37-38 недели активность малышей обычно снижается.
Рекомендуем прочесть: 34 неделя беременности запор
Что делать чтобы плод перевернулся головой вниз
После очередного визита к гинекологу в третьем триместре беременности вы можете услышать, что ребенок пока не занял надлежащее положение в матке. То есть, он повёрнут вниз ножками и ягодицами.
В этом случае не нужно пугаться, поскольку правильную позу малыши занимают после 32-34 недели, некоторые и накануне родов. И всё же, как перевернуть ребёнка в головное предлежание? Попробуем разобраться.
Головное предлежание плода: причины, симптомы, признаки, фото
Наилучшим положением для легких и безопасных родов считается головное затылочное предлежание, где макушка повернута кпереди. При таком положении роды имеют благоприятный исход, так как происходят в соответствии с природными параметрами таза матери и размеров плода.
Что это такое?
Расположение малыша в материнской утробе является очень важным. Оно во многом определяет и течение беременности в целом. Так, если малыш расположен физиологично, то период вынашивания малыша меньше осложняется развитием каких-либо опасных патологий.
Предлежание плода в матке также является важным условием для выбора способа родовспоможения. Головное предлежание, по статистике, встречается в акушерской практике в подавляющем числе случаев. Затылочный вариант при этом является самым благоприятным.
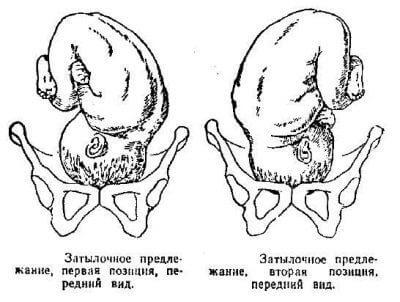
При затылочном предлежании малыш в материнской утробе находится в несколько согнутом положении. При этом его голова, а точнее, затылок находится ближе всего к родовому каналу. Во время рождения первым на свет появится именно затылочная часть головы, а затем и другие участки тела.


Врачи выделяют несколько вариантов затылочного предлежания:
- передний, который чаще всего развивается при первой позиции;
- задний, который развивается при второй позиции.