Что такое Сывороточная и лекарственная болезнь –
Артриты при этих состояниях относятся к истинно аллергическим поражениям суставов. Известно, что в основе сывороточной болезни лежит иммунокомплексный механизм, связанный с формированием антител против введенного в организм чужеродного белка. Подобного рода реакция антиген – антитело возникает при применении лечебных сывороток (противостолбнячной, противодифтерийной и др.) и переливании цельной крови. Аналогичная ситуация может создаваться при лекарственной болезни. Хотя сами по себе лекарства являются гаптенами, будучи введенными в организм и соединяясь с белками крови и тканей, они становятся полными антигенами. Комплексы антиген – антитело откладываются преимущественно в эндотелии сосудов многих органов и систем, в том числе и в суставах, вызывая ряд патологических реакций. Так, ИК, содержащие антитела IgM и IgG, связывают и активируют компоненты системы комплемента. Это ведет к хемотаксису нейтрофилов, высвобождению из них лизосомных ферментов и повреждению ими стенок сосудов, что клинически выражается в появлении петехий и кровоизлияний. Кроме того, накопление в очаге поражения таких вазоактивных веществ, как гистамин, серотонин, брадикинин, медленно реагирующая субстанция анафилаксии и другие, обусловливает дилатацию сосудов, пропотевание белков и жидкости из сосудистого русла в ткани и появление отека. Некоторые медиаторы аллергических реакций вызывают хемотаксис эозинофилов, бронхоспазм и др.
В развитии аллергических реакций немедленного типа, включая и те, которые проявляются бронхоспазмом, большая роль отводится IgE, которые, быстро связываясь, с одной стороны, с антигеном, а с другой – со специфическими рецепторами, расположенными на поверхности тучных клеток и базофилов, способствуют дегрануляции их и высвобождению гистамина и других веществ, участвующих в аллергическом ответе.
Как проходит диагностика методом кожных проб?
— Механизм довольно простой: на кожу наносится небольшое количество аллергенов, затем в этом месте делают царапины. Также родителям все-таки стоит понимать, что оба данных метода субъективны и не дают стопроцентной гарантии.
Единственный достоверный метод — ведение пищевого дневника. Это самый простой и малозатратный способ определить, на какой продукт реагирует детский организм. То есть мама записывает в колоночку абсолютно все продукты, которые в течение дня употребляет малыш.
К слову, аллергия может проявиться в период до трех суток. Анализ пищевого дневника позволяет выявить зависимость между употреблением продуктов и аллергическими реакциями. Минимальный срок ведения такого дневника — две недели. Такой метод, если записи ведутся тщательно, позволяет выявить аллерген с высокой достоверностью.
При необходимости сердце может мгновенно изменить режим работы
В норме сердце — это сильный мышечный насос, способный прокачать кровь по телу для обеспечения кислородом и питательными веществами всех органов и тканей организма, и вывести продукты их жизнедеятельности. Но, чтобы продвигать кровь по спазмированным сосудам, сердцу требуется больше усилий, чем при норме. Это приводит к тому, что его размер становится больше, особенно увеличивается левый желудочек. Из-за этого развивается слабость сердечной мышцы. Когда сердце перестает в нужной мере снабжать ткани и органы кислородом и питательными веществами, врачи ставят диагноз “сердечная недостаточность”. К ней могут привести нерегулярные сокращения сердца (сердечные аритмии). Опасно и может привести к сердечной недостаточности, когда у сердца более 140 ударов в минуту, так как при этом нарушаются процессы наполнения и выброса крови сердцем.
С сердечной недостаточностью можно много лет жить без диагноза. Это не самостоятельная болезнь, а исход различных заболеваний сердца. Он сигнализирует о себе в виде повышенной утомляемости, отеках ног, одышке, приступах удушья, беспричинной потере веса. Эти симптомы, если замечены по отдельности, проявляются при самых разных заболеваниях. Поэтому правильный диагноз устанавливают редко и обычно уже на поздних стадиях. Значительную потерю веса, которая типична для тяжелых степеней сердечной недостаточности, часто принимают за признак онкологического заболевания. А безобидные отеки ног, вызванные застоем лимфы, диагностируются как “сердечная недостаточность”. При некоторых первичных симптомах (например, отека легких) сразу же возникает угроза летального исхода. В течение 3-5 лет от сердечной недостаточности умирает 50% больных, а через 9 лет в живых остается лишь 2 человека из 1000 заболевших — конечно, при условии, что при этом не проводилось соответствующее лечение. Есть радикальный способ помощи — пересадка нового сердца. Но ограничения — возрастной лимит, дорогая операция, мало донорских сердец — делают его нереальным для большинства.
В последние годы медицинская наука, фармакология и врачебный опыт помогают достичь удивительных успехов в лечении даже тяжелых форм сердечной недостаточности. Больным можно не только сохранить жизнь, но и вернуть ее качество. Причем лечение может проходить в амбулаторных условиях, без пребывания в стационаре.
Лечение людей с сердечно-сосудистыми заболеваниями требует сил, времени и большого педантизма. Огромную роль играет быстрота и точность диагностики основного заболевания, которое стало причиной сердечной недостаточности. В 50% случаев — это ишемическая болезнь сердца, выявить и вылечить которую можно с помощью и . Лечить самые ранние, их называют доклиническими (то есть до проявления жалоб), формы сердечной недостаточности, можно только при применении инструментальных методов исследования: эхокардиографии, Холтер-мониторирования, нагрузочных проб.
Лечение Лекарственной аллергии у детей:
Если возникли подозрения на лекарственную аллергию у ребенка, сразу отменяют те препараты, которые он получает. Если вызвана острая реакция, промывают желудок, назначают солевые слабительные, дают малышу энтеросорбенты, антиаллергические лекарства. Среди энтеросорбентов распространены активированный уголь, белый уголь, полифепан и т.д.
При тяжелых симптомах лекарственной аллергии у ребенка нужна срочная госпитализация – вызывайте скорую помощь. Ребенку назначают постельный режим и обильное питье, чтобы препараты как можно быстрее «вышли» из организма.
Анафилактический шок
Для лечения анафилактического шока как очень тяжелого состояния применяют кортикостероиды. Вводят преднизалон, доза которого 50-150 мг или больше, гидрокортизон (внутримышечно или внутревенно) – 50-200 мг. При асфиксии и удушье вводят эуфиллин в дозах, соответствующих возрасту. Также врачи могут назначить антигистаминные препараты: пипольфен (не всегда рекомендуется из-за выраженного гипотензивного действия), супрастин.
При появлении признаков сердечной недостаточности вводится корглюкон 0,06%-ный раствор 0,3–0,5-1,0 в изотоническом растворе хлорида натрия. Если аллергическая реакция развилась на введение пенициллина, то вводится 1 000 000 ЕД пеннициллиназы. Также для лечения применяют противошоковые жидкости (плазмазамещающие растворы).
При критическом состоянии проводятся реанимационные мероприятия: искусственное дыхание, закрытый массаж сердца, интубация бронхов. При отеке гортани проводят трахеотомию.
Отек Квинке
Прогноз благоприятный при расположении отека на коже. Опасность представляет отек в области жизненно важных органов, например, гортани (вызывает удушье). Срочно вводят антигистаминные средства, мочегонные препараты типа лазекса и фуросемида в дозах, адекватных возрасту больного. Тяжелые случаи требуют применения кортикостероидов.
Аллергическая гранулоцитопения
Нужно как можно быстрее прекратить контакт ребенка с лекарствами. Лечение проводится кортикостероидами в течение 7-10 дней. По показаниям производят переливание плазмы или лейкоцитарной массы.
Диагностика

Разговор с пациентом и его родителями.
При сборе анамнестических данных врач обращает внимание на предрасположенность к аллергическим заболеваниям, введение сыворотки или вакцины незадолго до развития болезни. Осмотр пациента
Осмотр пациента.
Диагноз устанавливается врачом-аллергологом, выявившим признаки сывороточной болезни. Врач дифференцирует сыпь, замечает ее локализацию, место появления и широту распространения. В случае необходимости показана консультация смежных специалистов для выявления заболеваний других органов и систем.
Лабораторное подтверждение.
При подозрении на сывороточную болезнь нужно обязательно провести лабораторную диагностику с целью уточнения диагноза.
Анализ крови.
В продромальный период в клиническом анализе наблюдается лейкоцитоз, невысокая СОЭ, а в период разгара болезни – высокая СОЭ, снижение лейкоцитов, относительный лимфоцитоз. В некоторых случаях отмечается снижение тромбоцитов, низкий сахар крови. В сыворотке крови повышается уровень С-реактивного белка, увеличиваются трансаминазы.
Анализ мочи.
При развитии болезней почек в моче определяется белок, микрогематурия, гиалиновые цилиндры, что говорит о поражении клубочков почек.
Аллергологические исследования.
Благодаря этим исследованиям определяют концентрацию иммунных комплексов методом иммуноферментного анализа, иммунодиффузии. Определяют уровень иммуноглобулина Е, проводят базофильный тест Шелли.
Причины и симптомы
Сывороточная болезнь является одним из видов замедленной аллергической реакции, возникающей от четырёх до 10 дней после инъекционного введения некоторых антибиотиков или антисыворотки.
Обычно сывороточная болезнь проявляется такими симптомами, как:
- тяжёлые кожные реакции, которые возникают преимущественно на ладонях и подошвах ног;
- лихорадка, иногда достигающая 38 — 39 °C, как правило, появляется до появления высыпаний на коже;
- боль в суставах, наблюдается в 50% случаев. Обычно болят большие суставы, но также иногда могут быть вовлечены суставы пальцев рук и ног;
- отек лимфатических узлов, особенно вокруг места инъекции, наблюдается в 10 — 20% случаев;
- также возможен отёк головы и шеи.
 Инъекция — причина сывороточной болезни
Инъекция — причина сывороточной болезни
Другие симптомы могут возникать со стороны сердца и центральной нервной системы. Они проявляются изменениями в зрении и трудностью в движении. Нередко возникают расстройства дыхания. Симптомы, как правило, развиваются через 10 дней после введения первой дозы антисыворотки или других лекарств. Однако у пациентов, которым уже вводили препарат раньше, симптомы могут наблюдаться через 1-3 дня.
Традиционно, антитоксины ранее были наиболее распространённой причиной сывороточной болезни, но эти отчёты датируются тем временем, когда большинство изготовлялись из лошадиной сыворотки. В 16% пациентов, которым вводилась антирабическая сыворотка, полученная от лошадей, развивалась сывороточная болезнь. Риск реакции на антитоксины резко упал, так как производители начали использовать вместо лошадиной сыворотки человеческую.
 При сывороточной болезни у человека может появиться сыпь
При сывороточной болезни у человека может появиться сыпь
Хотя антитоксины являются наиболее распространённой причиной сывороточной болезни, существует ряд препаратов, которые также могут её вызвать.
Следующий список не является полным, но показывает некоторые из препаратов, которые связаны с этим типом реакции:
- аллопуринол;
- барбитураты;
- каптоприл;
- цефалоспорины;
- гризеофульвин;
- пенициллины;
- прокаинамид;
- хинидин;
- стрептокиназа;
- сульфаниламидные препараты.
Наиболее часто сывороточную болезнь вызывают антибиотики цефалоспоринового ряда. В дополнение к этим веществам, приводят к патологии также аллергенные экстракты, которые используются для тестирования и иммунизации, гормоны, и вакцины. Несколько моноклональных антител могут также стать причиной сывороточной болезни. К ним относятся инфликсимаб (ремикейд), который применяют в лечении болезни Крона и ревматоидного артрита, омализумаб, используемый для лечения аллергии, астмы, и ритуксимаб, его используют в лечении различных заболеваний, в том числе и аутоиммунных заболеваний, смешанной криоглобулинемии и лимфомы.
Укусы насекомых из отряда перепончатокрылых (например, пчёлы, комары) также могут вызвать эту патологию.
Инфекционные заболевания, связанные с циркулирующими иммунными комплексами (например, гепатит B, инфекционный эндокардит) могут привести к сывороточной болезни, что часто связано с криоглобулинами.
КЛАССИФИКАЦИЯ И ФУНКЦИИ РАЗЛИЧНЫХ КЛАССОВ ИММУНОГЛОБУЛИНОВ
Иммуноглобулины являются одними из важнейших факторов гуморального иммунитета и обеспечивают защиту от всех видов патогенов и большинства опухолевых клеток. У человека иммуноглобулины представлены 5 классами (G, M, A, E и D). При первичном контакте иммунокомпетентных клеток с чужеродными антигенами происходит инициация синтеза специфических иммуноглобулинов класса М (IgМ), затем под влиянием Т-клеток и цитокинов В-клетки переключаются на синтез иммуноглобулинов класса G (IgG) и других классов. IgG составляют 75% общего количества антител и подразделяются на 4 подкласса (IgG1–IgG4) в зависимости от наличия одного из четырех типов тяжелых цепей (γ1–γ4) и уровня содержания в сыворотке. Количественно больше всего антител относится к подклассу IgG1, наименьшее количество – IgG4, составляющие всего 4% относительной концентрации иммуноглобулинов сыворотки крови .
В нормальных условиях гуморальный иммунный ответ на большинство антигенов приводит к синтезу антител всех четырех подклассов IgG. Это осложняет понимание роли каждого из подклассов в элиминации антигена из организма. По одной из наиболее вероятных концепций предполагается, что антительный ответ растянут по времени с постепенным подключением все новых классов и субклассов иммуноглобулинов по мере невозможности эффективной элиминации антигена предыдущими. По этой концепции первичный (острый) ответ на антиген начинается с IgM (многократно подтверждено в эксперименте и клинической практике), затем к нему подключаются IgG3 (и/или IgE). Если элиминации антигена не происходит, активируется синтез IgG1 и IgG2. И, наконец, если и этого недостаточно, начинается продукция IgG4. Считается, что параллельно с переключением субклассов IgG происходит увеличение аффинности антител, за счет чего антитела следующего субкласса обладают преимуществом в связывании антигена, невзирая на их общее количество.
Таким образом, IgG4 является маркером хронизации иммунного ответа или показателем многократности иммунного ответа на один и тот же антиген. Например, возрастание титров IgG4-антител обнаруживается при хронических паразитарных инфекциях, при проведении длительной аллергенспецифической терапии пациентам с атопией или при хронических вирусных инфекциях .
Точная функция IgG4-антител неизвестна. Из доказанных фактов: IgG4-антитела вырабатываются в основном в ответ на полисахаридные или карбогидратные антигены; часто являются бивалентными и не способны активировать комплемент (что суммарно затрудняет элиминацию антигена из организма с их помощью); проникают через плацентарный барьер (так же, как IgG1 и IgG3); имеют умеренную аффинность к Fc-рецепторам на фагоцитах, причем в основном к субтипу этих рецепторов, обеспечивающему противовоспалительную активность, – очевидно, с клинической точки зрения это должно проявляться в виде снижения симптоматики заболеваний на фоне продолжения патологического процесса. Данный феномен обусловлен выработкой противовоспалительных цитокинов при соединении IgG4 с Fc-рецепторами на фагоцитах, что будет более подробно описано ниже .
Симптомы сывороточной болезни
Сывороточная болезнь симптомы может иметь различные. После того как прошёл инкубационный период, а он в большинстве случаев никак не проявляет себя, начинается появление первых её признаков. В продромальный период возникают «малые симптомы». Кожный покров становится не выражено покрасневшим, а также характеризуется возникновением сыпи в том месте, куда вводилось лекарство, и увеличением лимфатических узлов.
В остром периоде характерными признаками являются:
- повышенная температура тела. Она чаще всего увеличивается до 38 ºС, но у некоторых детей до 39 – 40 ºС. При этой реакции организма также возникает скованность и боль в суставах;
- наличие высыпаний. В последующем характерно появление уртикарной сыпи, которая сопровождается с сильным зудом. Из-за того что высыпания полиморфны, их можно спутать с аллергическими и инфекционными заболеваниями. В начале появления первых симптомов сывороточной болезни она напоминает корь, скарлатину, крапивницу. Отличительной чертой является то, что если у ребёнка сывороточная болезнь, то сыпь будет на месте инъекции;
- наличие суставных проявлений. Когда появляются высыпания, сразу происходит снижение температуры, но усиливается скованность движений, добавляется ощущение болезненности и припухлости в коленных, голеностопных, лучезапястных суставах;
- расстройство кровообращения. Оно возникает в то время когда появляются высыпания. У больного появляются отёки на лице, увеличиваются лимфатические узлы, и они становятся слегка болезненными при прикосновении. У некоторых детей происходит увеличение селезёнки;
- появление болезней сердца. При сывороточной болезни могут диагностироваться миокардиты, ишемия, инфаркты и т.д. Эти проявления возникают из–за поражения сердечной мышцы. Ребёнок жалуется на возникновение болей в груди, одышку при прежних нагрузках, ощущение сердцебиения;
- возникновение нарушения пищеварения. В тяжёлых случаях поражается пищеварительная система и развивается диарея, рвота, тошнота, боль в животе;
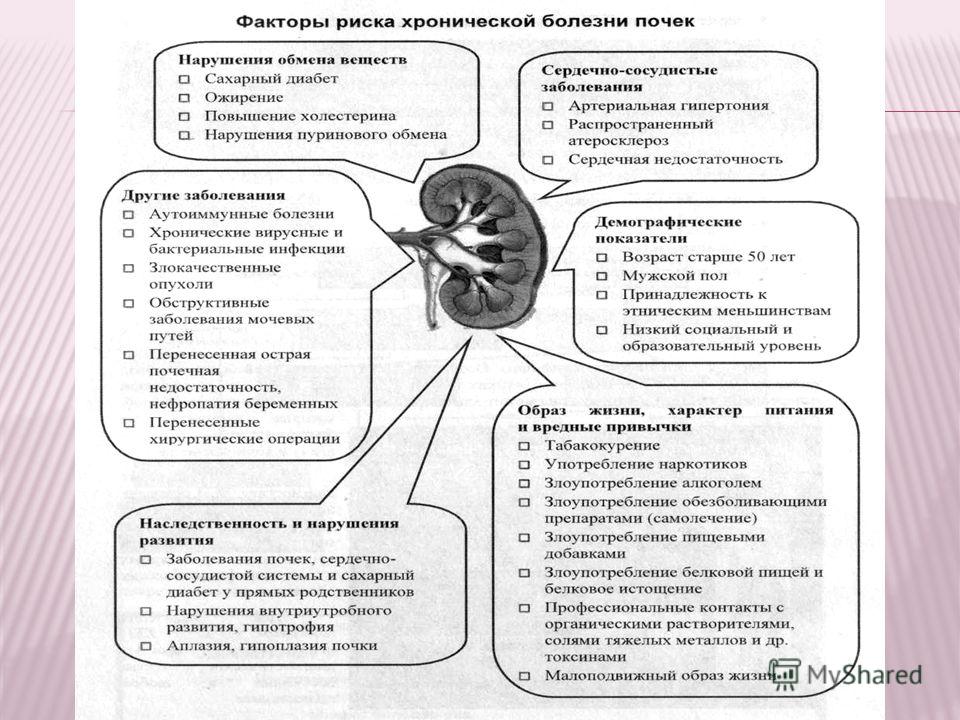
- возникновение болезней мочевыделительной системы. Это происходит из-за поражения иммунными комплексами тканей сосудов почек, в результате чего появляется хронический воспалительный процесс – гломерулонефрит. По истечении времени происходит прогрессирование заболевания, из-за этого развивается почечная недостаточность и отёчный синдром;
- наличие поражений со стороны других органов и систем. Если процесс распространяется дальше, возникают серьёзные заболевания. К примеру, если он затрагивает лёгкие, характеризуется появлением эмфиземы и отёка лёгких. При повреждении печени бывает гепатит, а если поражена нервная система – неврит, менингоэнцефалит.
В зависимости от того какая форма и течение сывороточной болезни, будет меняться симптоматика заболевания. Если у ребёнка лёгкое течение, может возникать только нарушение самочувствия, небольшая температура, сыпь. У половины детей болезнь протекает именно так, и при правильном лечении малыш быстро выздоравливает. Если у ребёнка среднетяжёлое или тяжёлое течение заболевания — симптоматика более выражена и поражаются другие органы и системы. В этих случаях возможны тяжёлые неврологические осложнения и смертельный исход.
Причины развития сывороточной болезни
Сывороточная болезнь развивается при:
внутривенном введении препарата. Чаще всего она возникает после того, как ребёнку произвели внутривенную инъекцию. Сывороточная болезнь также может развиться, если малышу внутримышечно или подкожно ввести лекарственный препарат, но частота её появления и симптоматика будут менее выражены.
При пероральном применении препарата сывороточная болезнь почти никогда не возникает;
повторном применении медикаментов. При каждом новом введении лекарства и назначении курсовой терапии увеличивается риск возникновения этой болезни.
В случае появления аллергической реакции у ребёнка на любой лекарственный препарат необходимо обязательно сказать об этом педиатру! Потому что могут развиться более серьёзные осложнения при повторном применении медикаментов;

большом количестве лекарства. В зависимости от количества введённого медикамента увеличивается или уменьшается риск возникновения этого заболевания. При применении больших дозировок препаратов усиливается развитие этой болезни;
плохом качестве препарата. Если препарат имеет высокий уровень очистки, прошёл контроль качества, то сывороточная болезнь возникает реже;
наследственной предрасположенности. Люди, которые имеют наследственную предрасположенность и склонность к другим аллергическим заболеваниям чаще страдают от сывороточной болезни.
Клиническая картина язвенной болезни
Наиболее постоянным и важным симптомом язвенной болезни является боль. Боли при язвенной болезни имеют четко выраженную ритмичность (время возникновения и связь с приемом пищи), и сезонность обострений.
По времени возникновения и связи их с приемом пищи различают боли ранние и поздние, ночные и «голодные». Ранние боли возникают спустя 0,5–1 ч после приема пищи, длятся 1,5–2 ч и уменьшаются по мере эвакуации желудочного содержимого. Такие боли более характерны для язвенной болезни желудка в верхнем его отделе.
Поздние боли появляются через 1,5–2 ч после приема пищи, ночные — ночью, а «голодные» — через несколько часов после еды и прекращаются после приема пищи. Поздние, ночные и «голодные» боли более характерны для локализации язвы в антральном отделе желудка или язвенной болезни двенадцатиперстной кишки.
Характер и интенсивность болей могут различаться (тупые, ноющие, жгучие, режущие, схваткообразные). Локализация болей при язвенной болезни различна и зависит от расположения язвы: при язве на малой кривизне желудка боли чаще возникают в подложечной области, при дуоденальных язвах — в подложечной области справа от срединной линии
При язвах кардиального отдела желудка боль может быть за грудиной или в области сердца, в этом случае важно дифференцировать язвенную болезнь со стенокардией или инфарктом миокарда. Боль часто происходит после приема антацидов, молока, пищи и даже после рвоты
Лечение язвенной болезни
Лечение язвенной болезни преследует 2 основные задачи:
- Уничтожение (эрадикация) Helicobacter pylori;
- Снижение уровня кислотности желудочного сока, что ведёт к уменьшению боли и заживлению язв.
Для осуществления поставленных задач в лечении используют ряд препаратов различного механизма действия:
- Ингибиторы протонной помпы (омепразол, эзомепразол, пантопразол, лансопразол и их аналоги).
- Блокаторы H2 гистаминовых рецепторов (ранитидин, фамотидин и др.) — последнее время используются реже в связи с большей эффективностью ингибиторов протонной помпы.
- Антациды (альмагель, гастал, маалокс, фосфалюгель и др.) — действуют быстро, но кратковременно.
- Препараты, защищающие слизистую оболочку желудка и двенадцатиперстной кишки (цитопротективные препараты)- де-нол, вентер.
- Антибактериальные средства (лечение H.pylori).
- Диета.
Пищу следует принимать часто (5–6 раз в день) мелкими порциями. При обострении язвенной болезни необходимо исключить вещества, являющиеся сильными возбудителями желудочной секреции:
- алкоголь,
- блюда с экстрактивными веществами (мясные, рыбные, грибные, овощные бульоны),
- черный хлеб,
- жирные и жареные блюда,
- соленья,
- копчености,
- кофе,
- крепкий чай,
- продукты, богатые эфирными маслами (редька, лук, чеснок, хрен, корица),
- консервы,
- газированные напитки.
Можно употреблять продукты, являющиеся слабыми раздражителями желудочной секреции:
- молоко,
- сливки,
- творог,
- яичный белок,
- мясо, птица, рыба, освобожденные от кожи, фасций, сухожилий,
- из овощей — вареные, тушеные картофель, морковь, кабачки, цветная капуста,
- супы слизистые, молочные, крупяные (из риса, гречневой, овсяной и манной круп), на втором бульоне,
- суфле мясное, рыбное, куриное, творожное.
Стараться избегать стрессовых ситуаций.
Следует отказаться от курения. Курение воздействует на защитный барьер слизистой оболочки желудка, делая его более восприимчивым к развитию язв. Табакокурение также увеличивает кислотность желудочного сока и замедляет заживление слизистой.
Также необходимо исключить употребление алкоголя. Злоупотребление алкоголем может вести к раздражению и разъеданию слизистой оболочки желудка, вызывая появление воспаления и кровотечения.
По возможности следует исключить приём нестероидных противовоспалительных средств (НПВП), таких как: Ацетилсалициловая кислота (Аспирин), Ибупрофен (Нурофен), Диклофенак (Вольтарен, Ортофен). Данные лекарственные средства вызывают появление и/или усиление воспаления в желудке.
Вместо этих лекарственных средств при необходимости возможен приём Ацетаминофена (Парацетамол).
Если вы отмечаете у себя наличие симптомов, похожих на проявления язвенной болезни, то вам следует обратиться к врачу гастроэнтерологу или терапевту по месту жительства.
Автор статьи — врач гастроэнтеролог Соловьева Е. В.
ТЕРАПИЯ IGG4-АЗ СЕГОДНЯ И В ПЕРСПЕКТИВЕ
По данным международного консенсуса по лечению IgG-АЗ 2015 г., 87% экспертов придерживаются мнения о том, что медикаментозная терапия показана всем пациентам с симптомами активной фазы заболевания, тогда как пациенты с бессимптомным течением не всегда требуют немедленного начала терапии . Тем не менее своевременное начало лечения ведет к более быстрой и полной ремиссии. В качестве препаратов первой линии для индукции ремиссии предлагаются глюкокортикостероиды (ГКС) либо их комбинация базовыми противовоспалительными препаратами (БПВП) .
В метаанализе 2019 г. рассматривали различные варианты индукции ремиссии у пациентов с IgG4-АЗ . Так, комбинация ГКС и БПВП ассоциирована с более высокой вероятностью ремиссии по сравнению с монотерапией ГКС, БПВП и ритуксимабом . В качестве поддерживающей же терапии наибольшей эффективностью обладает ритуксимаб, а наиболее безопасна в плане развития побочных эффектов монотерапия БПВП .
Часто в комбинации с ГКС назначают тамоксифен – селективный антагонист эстрогена, который может быть использован в качестве монотерапии (у пациентов с резистентностью к ГКС) или как адъювантная терапия с целью уменьшения дозы ГКС. Данный препарат снижает экспрессию TGF-β, что может приводить к замедлению фиброзирования ткани. Описано несколько случаев уменьшения очага соединительной ткани и редукции симптомов основного заболевания на фоне терапии тамоксифеном . В клинических обзорах обсуждаются дозы тамоксифена в диапазоне от 10 до 20 мг/cут . При резистентности к терапии ГКС/комбинации ГКС с тамоксифеном или монотерапии тамоксифеном рекомендуется лечение ритуксимабом . Ритуксимаб представляет собой генно-инженерные химерные моноклональные антитела мыши или человека, обладающие специфичностью к CD20-антигену (CD20-АГ), локализованному на поверхности пре-B-лимфоцитов и зрелых B-лимфоцитов. По структуре ритуксимаб относится к IgG1. Fab-фрагмент ритуксимаба связывается с CD20-АГ на лимфоцитах и при участии Fc-домена инициирует иммунологические реакции, опосредующие лизис В-клеток . Cнижение уровня IgG4 на фоне несущественных изменений других подклассов IgG при терапии ритуксимабом может объясняться тем, что клетки IgG4+ более короткоживущие, чем клетки, экспрессирующие другие подклассы IgG . Антифиброзирующий эффект ритуксимаба может быть обусловлен снижением активности миофибробластов у пациентов с IgG4-АЗ . Ритуксимаб представляется многообещающим препаратом для лечения IgG4-АЗ, особенно случаев, резистентных к другой терапии, и с эпизодами рецидива в анамнезе. При этом базальные уровни IgG4 и IgE в сыворотке крови являются достоверными предикторами рецидива .
Оценка продукции интерферона 1 типа (I-IFN) и интерлейкина-33 (I-IFN/IL-33) может быть интересна в качестве терапевтической мишени у пациентов с IgG4-АЗ, поскольку при данных заболеваниях повышается продукция плазмацитоидными дендритными клетками I-IFN и, как следствие, увеличивается уровень IL-33, играющего важную роль в воспалительных заболеваниях и фиброзе .
При отрицательном ответе на консервативную терапию и, как результат, увеличении щитовидной железы со значительной компрессией трахеи и пищевода проводится оперативное лечение (тиреоидэктомия). При этом частота хирургических осложнений (парез возвратного гортанного нерва, гипопаратиреоз и др.) приближается к 39% случаев, даже в экспертных руках, вследствие плотной спаянности щитовидной железы с окружающими тканями. В таких ситуациях для устранения симптомов компрессии ограничиваются гемитиреоидэктомией или удалением перешейка .