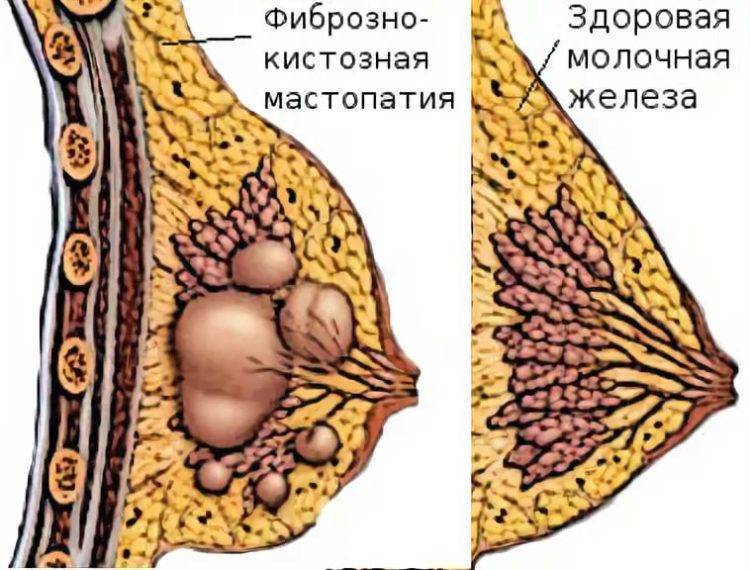
Классификация и стадии
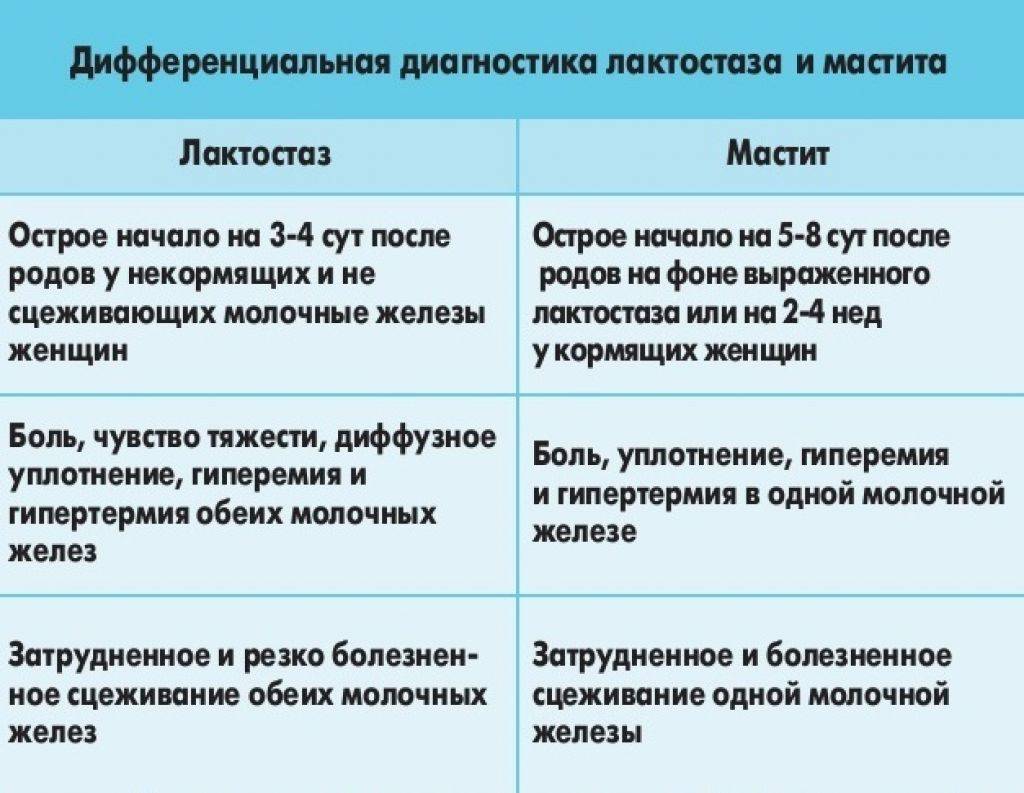
По форме течения мастит разделяют на острый и хронический. В первом случае болезнь проявляется острыми болями, резким повышением температуры и сильным распиранием груди. О хроническом течение заболевания можно говорить, если пациента «перетерпела» период острых болей, и они стали менее интенсивными, но не ушли совсем. По прошествии полугода с этого момента можно говорить о хроническом течении болезни.
Хронический мастит создаёт массу проблем. Во-первых, он в любой момент способен принять острую форму и вызвать сильнейшие боли. Во-вторых, может образоваться свищ, который вскрывается только хирургическим путём.
Также мастит разделяют по характеру воспаления. Здесь выделяют гнойный и негнойный заболевания. Они отличаются течением и имеют разные терапевтические назначения.
Стадии болезни обычно протекают последовательно:
- Начальная стадия серозного заболевания. Пациентка чувствует недомогание, как при ОРВИ, локально повышается температура и присутствует боль.
- Следующая стадия заболевания — инфильтративная. Описанные ранее проявления становятся острее, температура тела повышается, в частности грудь становится горячей.
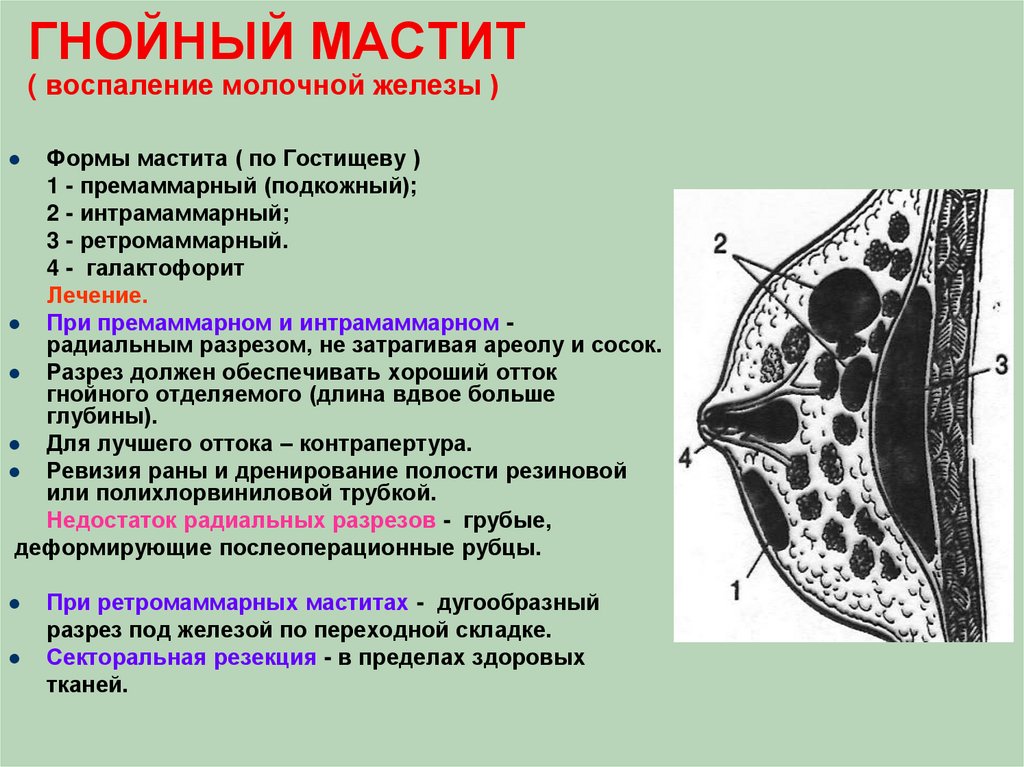
- С выделением гноя. С начала проявления воспалительного процесса должно пройти около трёх дней, когда развивается гнойная форма заболевания. Выделяют несколько форм мастита, которые отличаются степенью поражения и областью локализации болезни.
Может возникнуть тотальный мастит, который поражает грудь в целом. Он требует немедленного вмешательства врачей.
Комплексное лечение
Лечение комков в грудине у женщин, возникших при кормлении, требуют комплексного подхода. Начинать борьбу с лактостазом следует сразу же, после его обнаружения. Через 12 часов сделать это уже намного сложнее, самочувствие женщины может ухудшиться, и значительно повышается вероятность возникновения инфекционного процесса.
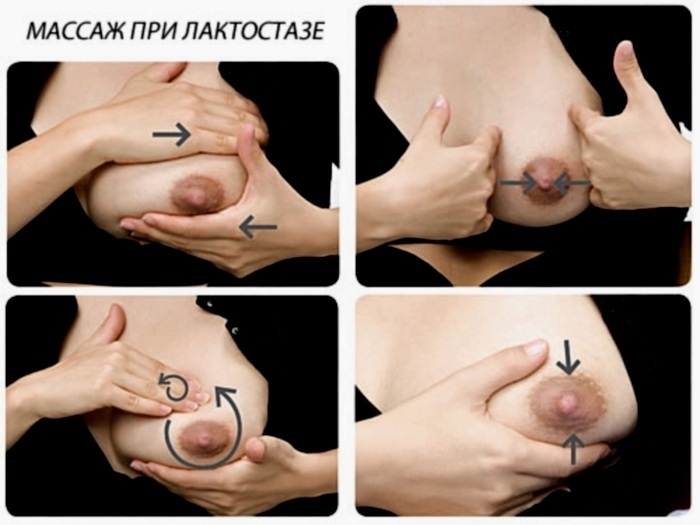
Если температуры пока нет и состояние мамы удовлетворительно можно предпринять ряд мер, которые способствуют устранению шишек. Для этого нужно расцедить застой и полностью освободить долю молочной железы от молока. Как же избавиться от комков в груди?

Правильная подготовка
Перед тем, как приступать к непосредственным мерам по избавлению от шариков в груди при ГВ, необходимо подготовить грудь. Наиболее предпочтительным является теплый душ или компресс на несколько минут, после чего слегка разминают место уплотнения, пока оно не станет мягче.
Ни в коем случае нельзя прибегать к этим мерам в случае запущенного лактостаза и повышенной температуры, так как неизвестно на какой стадии воспаления находится поврежденная долька молочной железы.

Частые прикладывания
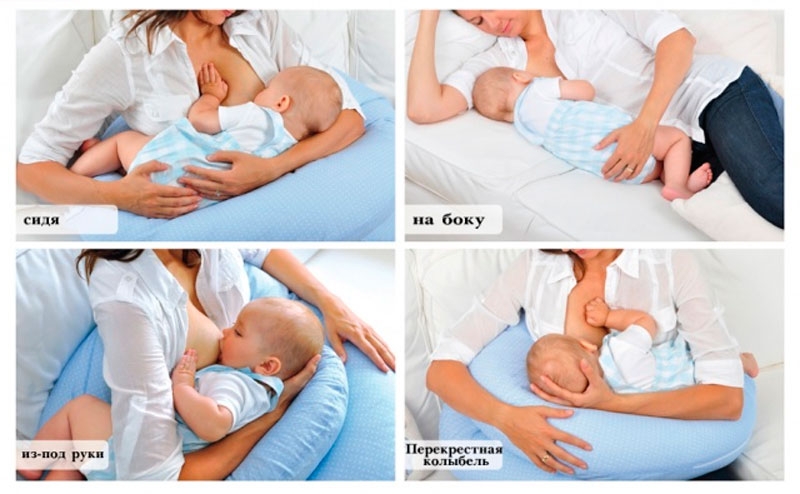
Самый лучший способ справиться с такой проблемой – постараться, чтобы застой рассосал ребенок. Если прикладывать младенца почаще к пораженной груди вначале назревания лактостаза, велика вероятность, что он с ним справится. Перед кормлением желательно сцедить немного молока – это поможет малышу сосать активнее.
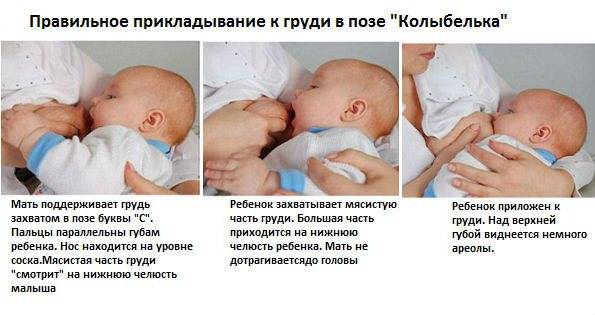
Для того чтобы процесс сосания был наиболее эффективен, следует соблюсти важное правило – область уплотнения в груди при кормлении должна находиться под нижней челюстью ребенка. В том случае, когда поза кормления крайне неудобна, например, поражена верхняя часть груди, можно лечь с ребенком на кровать определенным образом
Компрессы
Они помогают размягчить место комка в грудной железе при кормлении, а также несколько снизить болевые ощущения. В зависимости от самого компресса может оказываться противовоспалительное и антисептическое действие.
Эффективным и наиболее простым в применении считается салфетка или полотенце, смоченные теплой водой, которые прикладывают к больной груди. Ее держат до момента остывания. Очень распространен и достаточно эффективен при заболеваниях груди – компресс из капусты. Капустный лист отбивают, пока не выделится сок, и прикладывают к больному месту. Считается, что он помогает при воспалительных заболеваниях молочной железы.
Сцеживания
Если с помощью малыша не удается расцедить уплотнение в молочной железе при грудном вскармливании, можно попробовать сделать это самостоятельно.
Чтобы сделать это правильно, необходимо следовать определенной технике, которая не усугубит ситуацию. Если лактостаз уже случался, а молока в избытке, следует немного сцеживать самостоятельно после окончания кормления, чтобы оно не застаивалось в груди надолго.
Нужно ли лечить?
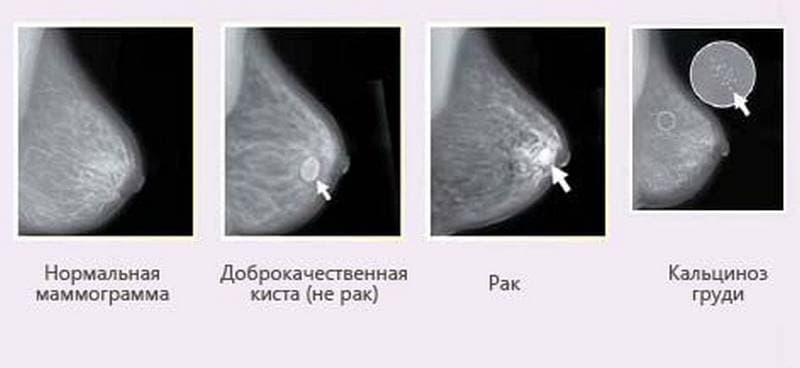
Зачастую доброкачественное уплотнение в груди требует лечения лишь, когда достигают больших размеров или вызывает боль. Некоторые типы уплотнений в груди, например, фиброаденомы, кисты в молочной железе и жировой некроз, со временем могут проходить без лечения. Если лечение не требуется, врач может попросить вас вновь прийти на осмотр через какое-то время для контроля за размерами шишки в груди, а также при появлении каких-либо изменений в молочных железах. Ниже описаны общие принципы лечения доброкачественных уплотнений в груди.
Лекарственная терапия назначается, если уплотнение вызывает боль или причиной заболевания является инфекция. Могут быть рекомендованы следующие препараты:
обезболивающие, например, парацетамол или нестероидные противовоспалительные препараты (НПВП);
- тамоксифен, даназол или бромокриптин иногда назначаются при боли в груди;
- антибиотики для лечения мастита или абсцессов в молочной железе, образовавшихся в результате бактериальной инфекции.
Некоторым женщинам для того, чтобы облегчить боль, достаточно лишь сократить потребление насыщенных жиров и носить подходящий по размеру бюстгальтер. Иногда требуется откачать жидкость из кисты в молочной железе. Это называется пункцией. После местного обезболивания под контролем УЗИ в кисту вводится игла и с помощью неё удаляется содержимое. Затем образец жидкости могут отправить на анализ для подтверждения диагноза.
Иногда после процедуры киста вновь наполняется жидкостью. При появлении каких-либо жалоб после пункции обязательно следует обратиться к врачу. Жидкость можно откачать повторно, но если киста продолжит заполняться, ее могут удалить хирургическим путем.
Причины
Неправильные действия мамы или особенности малыша приводят к возникновению уплотнения в грудных железах при кормлении. Причин, которые вызывают лактостаз достаточно много, но все они сводятся к тому, что из некоторых отделов груди молоко не выходит.
Этому способствуют:
- неправильный режим кормления малыша,
- повышенная лактация, когда образуется слишком много молока, которое младенец не в состоянии съесть,
- ребенок сосет грудь не активно,
- введение прикорма, что значительно сокращает время нахождения ребенка у груди,
- неудобная поза в период ночного сна,
- закупорка молочного протока, которая возникает из-за трещин на сосках или очень жирного молока,
- неправильная поза при кормлении или поддержание груди рукой, при которых некоторые дольки молочной железы пережимаются и не опорожняются.
Одной из распространенных причин уплотнений в груди при грудном вскармливании является однообразная поза при кормлении. Например, самая большая подмышечная доля, плохо освобождается от молока, когда ребенок берет грудь в стандартном положении «сидя». Если закупорка произошла по центру в верхней части груди, то, скорее всего, мама, кормя младенца, придерживает грудь, так, что сосок оказывается сверху пережатым указательным пальцем, а снизу – средним.
Определяем цвет
По цвету выделений врач способен легко определить заболевание, которое является причиной заболевания:
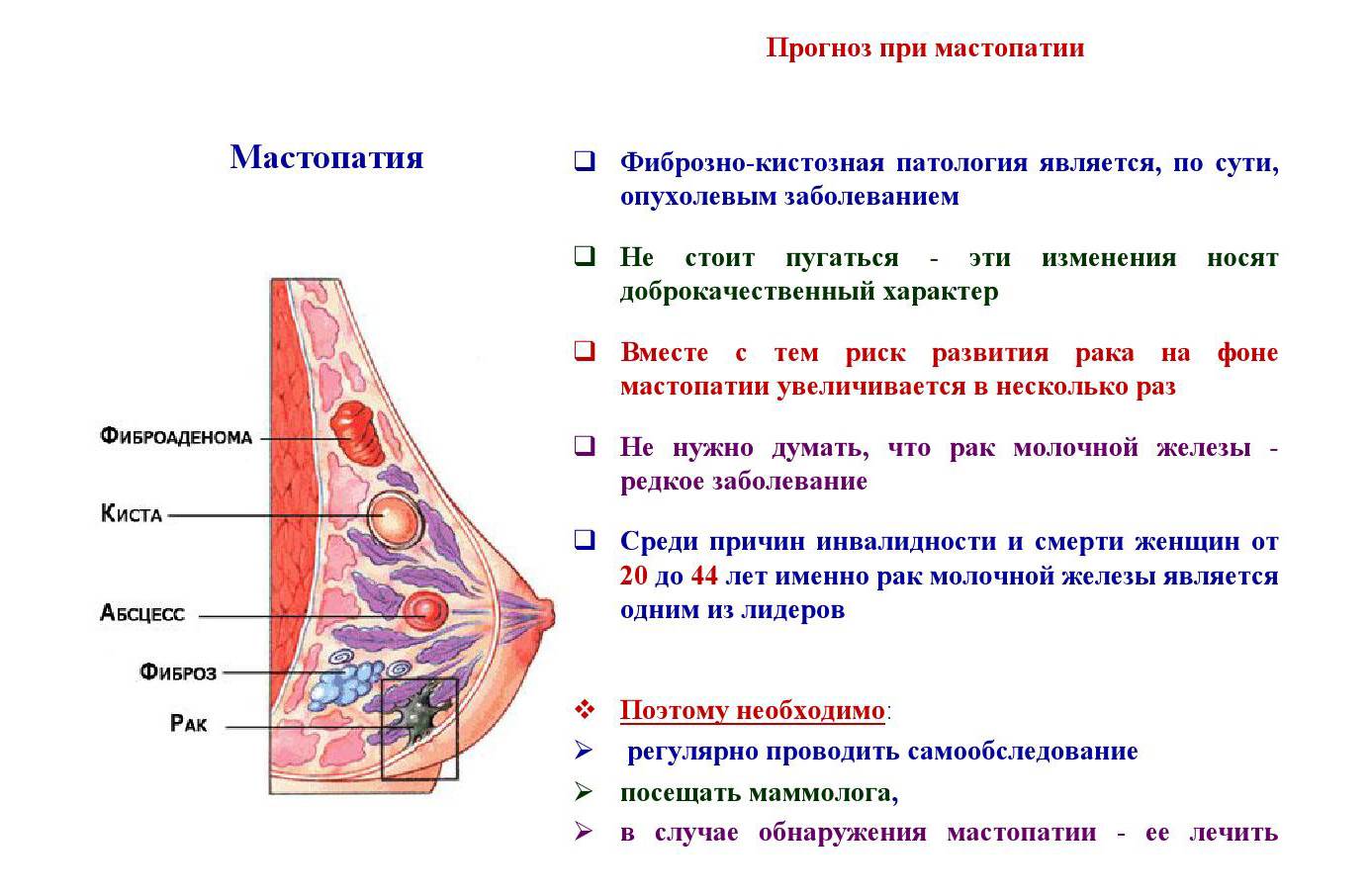
- Желтые. Выделения желтого цвета с кремовым оттенком (молозиво) выделяются после родов в первые дни. Если появляется желтоватый оттенок перед менструацией и сопровождается болью, то можно предполагать мастопатию.
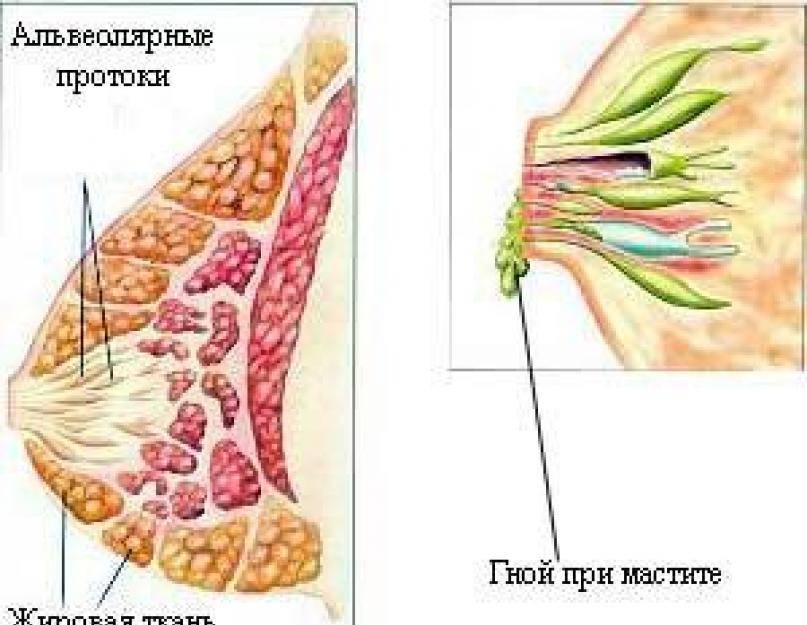
- Гнойные. Появляются при развитии нарыва внутри протоков, наблюдаются при мастите. Опасными являются выделения кровянистого характера. Часто они свидетельствуют о злокачественном новообразовании.
- Белые. Появляются после приема противозачаточных средств и при опухоли гипофиза.
- Зеленые. Окраску темно-зеленого цвета придает гной, который выделяется при мастите.
- Коричневые. Возникают при образовании кисты или опухоли в молочной железе. Жидкость темного цвета выделяется при попадании в молочные протоки крови, когда повреждены капилляры.
- Прозрачные. Если появляются перед менструацией, то это является нормой.
- Кровяные. Это признак развития злокачественного новообразования или повреждения кровеносных сосудов.
- Черные. Наблюдаются при распаде злокачественного новообразования.
Объем выделяемой жидкости может быть незначительным или достаточно обильным, когда необходимо использовать прокладки для груди.
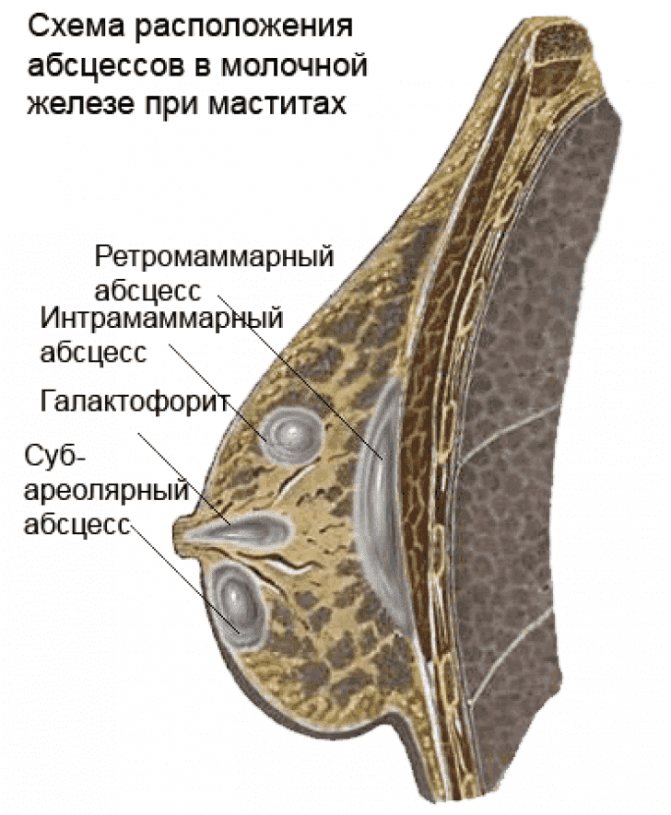
Что такое абсцесс груди и у кого он развивается
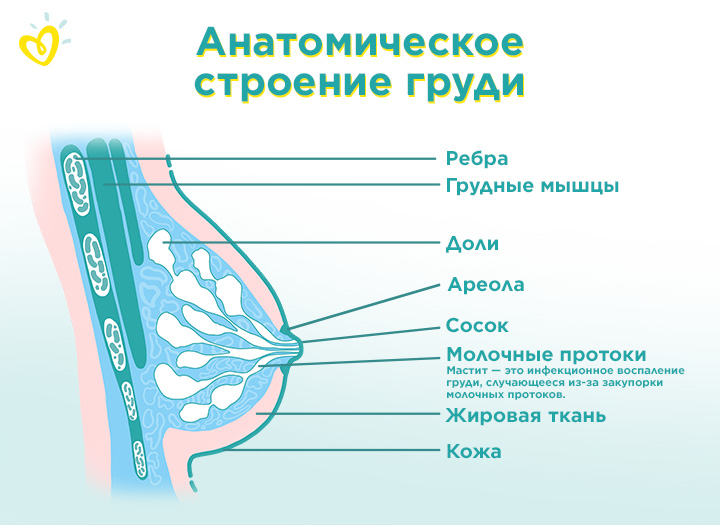
Абсцесс груди – это болезненный, заполненный гноем очаг под кожей груди, вызванный инфекцией.
Инфекции молочной железы делятся на:
- лактационные и нелактационные;
- послеродовые и не связанные с деторождением.
Они могут быть связаны с поверхностной кожей или основным поражением.
Абсцессы молочной железы, как осложнение, развиваются у 3-11% женщин с маститом, причем у кормящих женщин регистрируется частота 0,1-3%. Также абсцессы диагностируются и у женщин, не кормящих грудью. Согласно доказанным данным от 2018 г., абсцессы, не связанные с лактацией, обычно образуются у людей с ожирением и курящих.
Абсцесс молочной железы
Примерно у 50% новорожденных с неонатальным маститом развивается абсцесс молочной железы.
Абсцессы молочной железы у кормящих и некормящих женщин представляют собой два различных клинических образования, каждое из которых имеет отдельный патогенез. Лактационные абсцессы молочной железы остаются более распространенными, хотя в последние годы их частота снижается.
Около 90% нелактационных абсцессов молочной железы являются субареолярными. Остальные нелактационные абсцессы молочной железы обусловлены редкой гранулематозной, бактериальной или грибковой этиологией. Нелактационные, субареолярные абсцессы, как правило, возникают у женщин ближе к концу их репродуктивного периода
При диагностике абсцесса важно исключить более серьезную патологию – рак груди
Подавляющее большинство этих инфекций возникает у женщин, но они могут возникать и у мужчин. Диагностика и лечение абсцессов груди несложны, но частота рецидивов высока.
Болезненность в груди после рождения ребенка
В течение последних месяцев беременности происходит особо стремительное увеличение объема молочных желез. Говорят, что это «прибывает молоко». Действительно, организм женщины активно подготавливается к грудному вскармливанию. После родов этот процесс еще более ускоряется. И второй-третий дни после появления малыша на свет являются критическими в плане развития застоя молока. В это время очень вероятно возникновение уплотнения в железе (лактостаза). Но диетическое питание и рациональный водный режим в сочетании с правильной техникой кормления грудью являются наилучшими средствами профилактики развития данного осложнения.
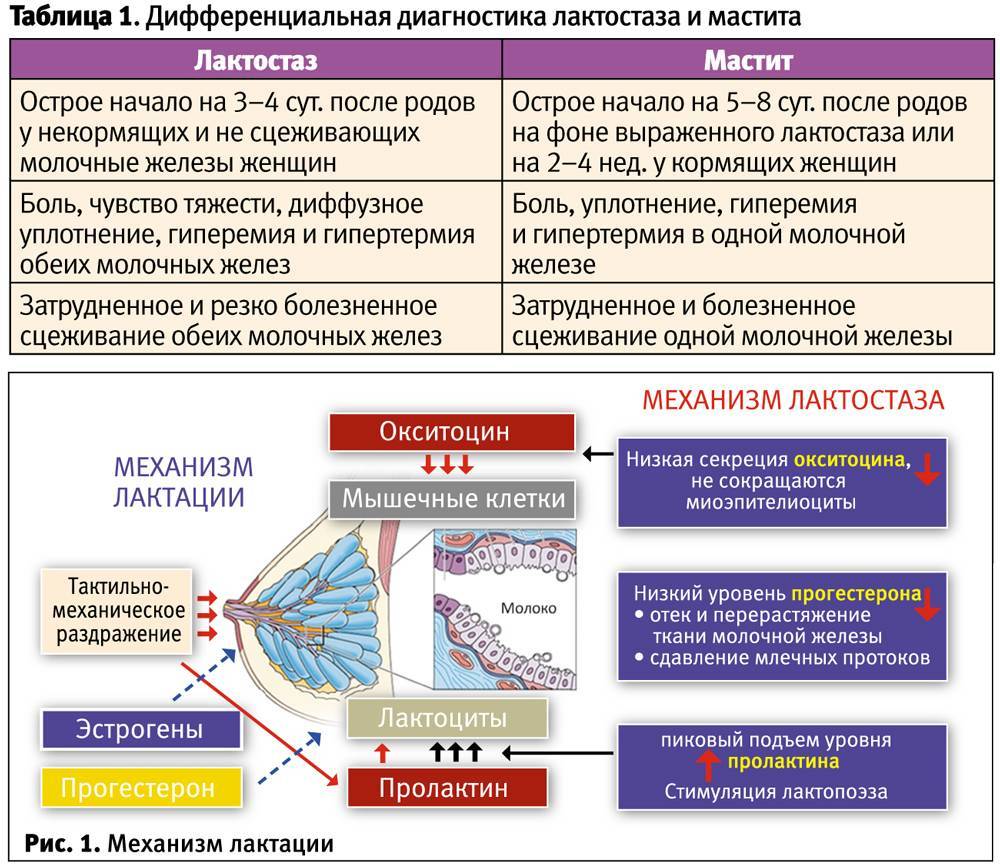
Сама болезненность в груди на вторые-третьи сутки после рождения ребенка в большинстве случаев связана с застоем молока. Это состояние имеет характерные симптомы:
- наличие болезненного уплотнения в груди;
- сильный отек молочной железы;
- покраснение кожи в области проекции уплотнения;
- возникновение сложностей при грудном вскармливании;
- упадок сил, слабость и даже незначительное повышение температуры (до субфебрильных цифр).
Как часто вы посещаете гинеколога?
Раз в год
35.38%
Уже не помню, когда была в последний раз
27.26%
Раз в полгода
14.89%
Каждые 2-3 месяца или чаще
8.9%
Раз в 3 года и реже
7.38%
Раз в 2 года
6.19%
Проголосовало: 83210
Статистически, такое состояние случается с 90% женщин
И крайне важно суметь предотвратить его дальнейшее развитие. Потому что, как известно, грудное вскармливание — это один из важнейших аспектов налаживания теплых доверительных отношений между матерью и ребенком
Вскармливание грудью сроком до года является лучшей профилактикой заболеваемости раком молочной железы. Именно поэтому так важно сохранить лактацию, как для малыша, так и для его мамы.
Симптомы
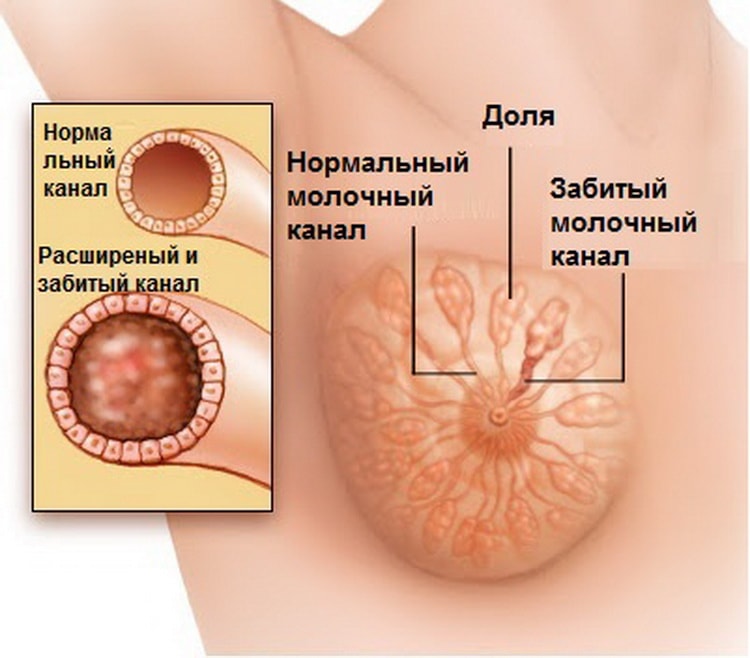
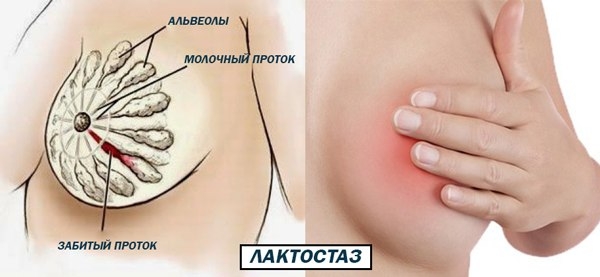
Закрытие протоков может привести к развитию инфекции, поэтому нужно знать признаки лактостаза и способы лечения в домашних условиях.
Симптомы проявляются медленно, чаще затрагивая одну грудь:
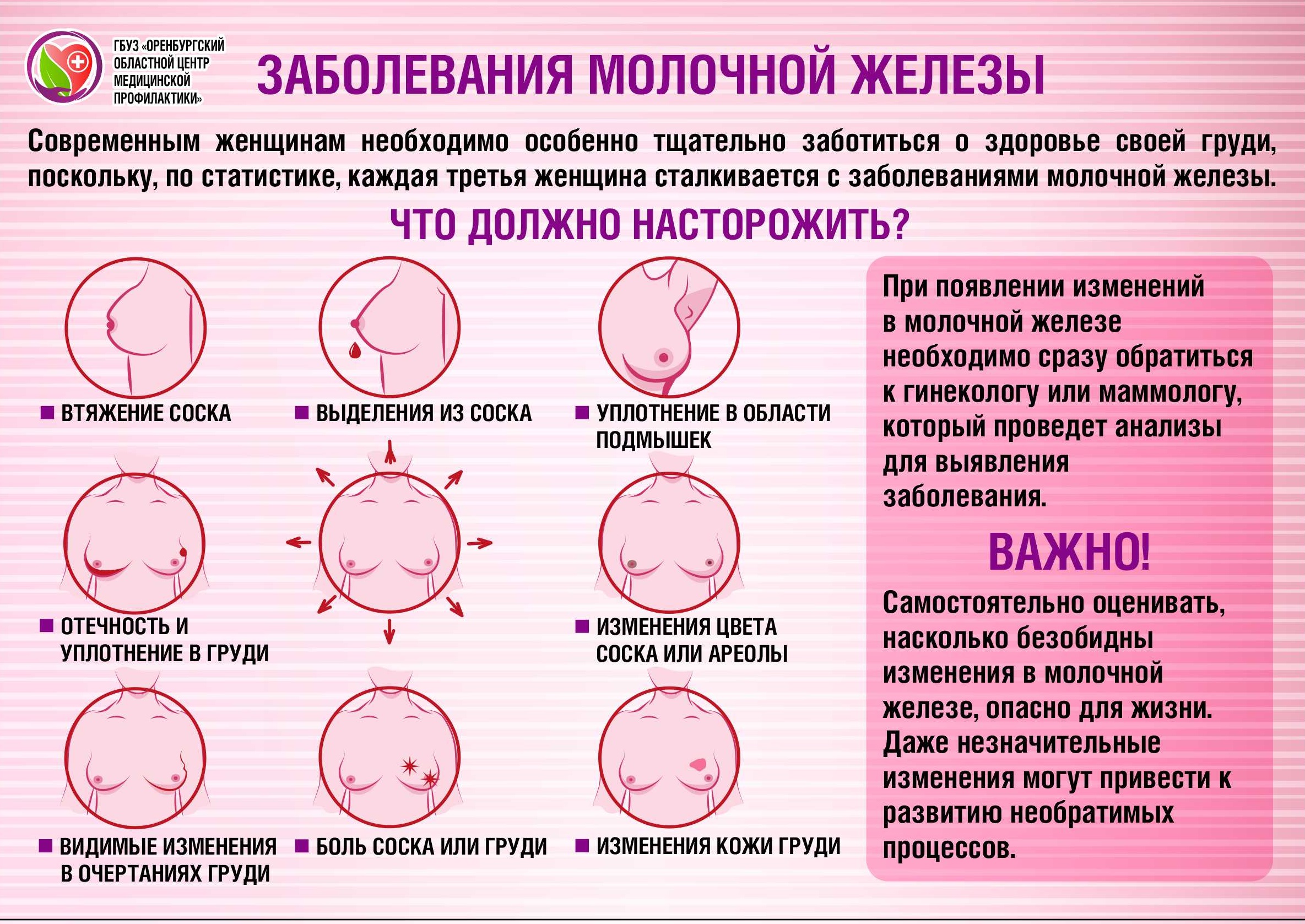
- Болезненная при прикосновении, твердая шишка в груди
- Нагрубание вокруг припухлости
- Уменьшение или перемещение уплотнения после кормления, сцеживания
- Боль во время кормления
- Дискомфорт, который проходит после кормления, сцеживания
- Молочная пробка на соске
- Слабая, сгущенная струя молока в виде ниточек или крупинок
- Ухудшение общего самочувствия, слабость в теле, повышение температуры тела
Почему возникает шишка?
Трещины на сосках — явление временное, которое проходит, как только малыш начинает правильно захватывать грудь
Но этому нужно уделить время и внимание, чтобы точно переучить малыша
Читайте важную статью о трещинах на сосках при кормлении>>>
А вот шишки при грудном вскармливании могут возникать на протяжении всего периода лактации и сильно беспокоить женщин.
Почему они появляются? Шишка (или небольшой шарик) в груди — это уплотнение, вызванное закупоркой молочных протоков. Молочная железа твердеет, место застоя молока может покраснеть, поднимается температура.
Если с такой проблемой столкнулась мама, которая только начинает налаживать процесс грудного вскармливания, ничего удивительно в этом нет.
Первое время молоко активно прибывает, грудь должным образом не опорожняется, поэтому возникают застои.
В течение первых трёх месяцев молочная железа обязательно приспособится к потребностям малыша и будет вырабатывать столько молочка, сколько нужно крохе. Подробнее читайте в статье Зрелая лактация>>>
Однако с уплотнением в груди женщины могут сталкиваться на протяжении всего периода лактации.
Обратите внимание, если при грудном вскармливании появились шишки, причиной могут быть:
- кормление ребёнка не по требованию, а по часам (подробнее о кормлении по требованию>>>);
- ношение неудобного белья;
- сон на животе;
- индивидуальная особенность женщины — суженые молочные протоки;
- резкий переход на искусственное вскармливание или кормление, при котором помимо грудного молока мать даёт ребёнку и смесь;
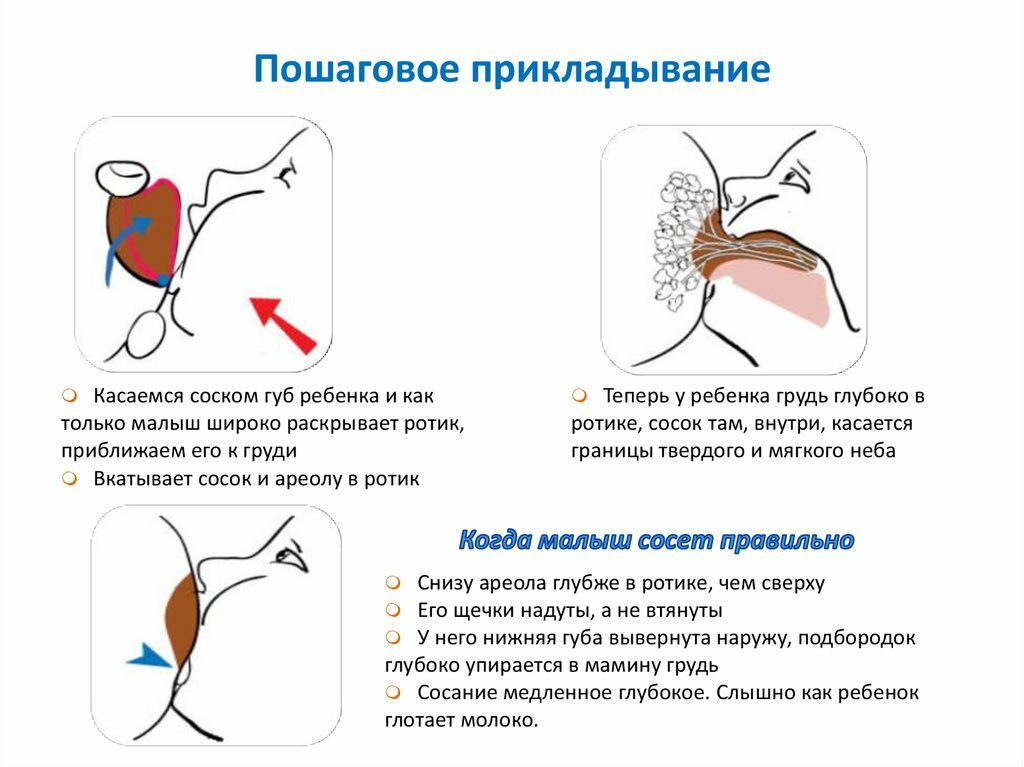
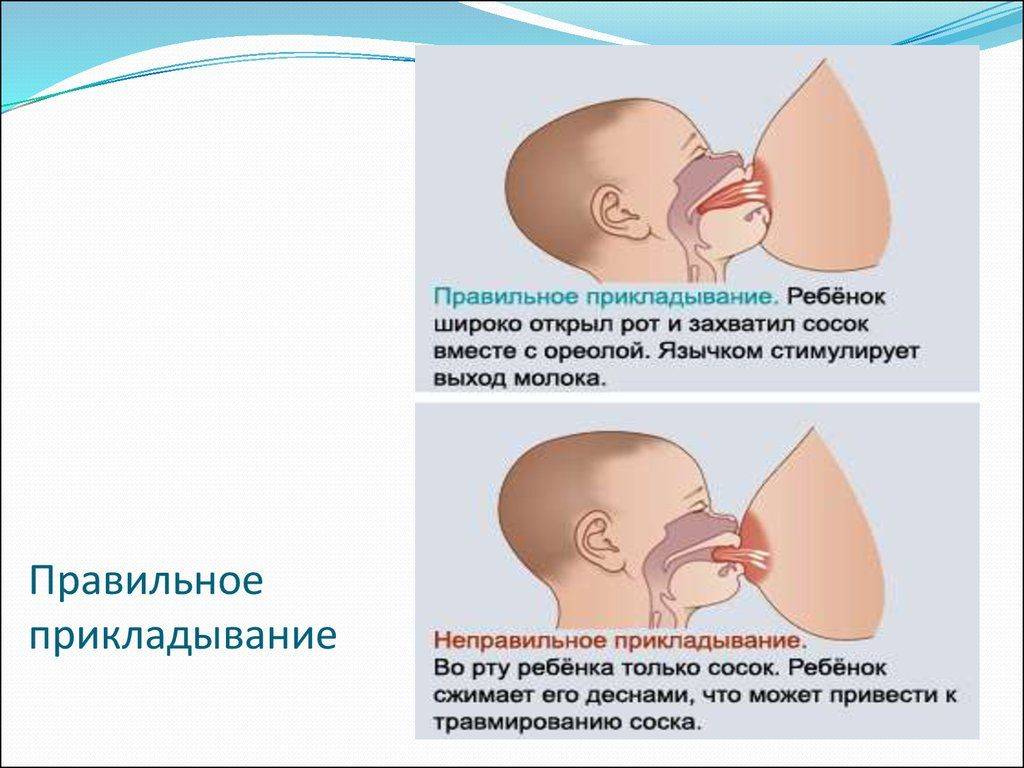
- плохое опорожнение груди, вызванное плохим захватом груди (подробнее о правильном прикладывании к груди>>>);
- механические травмы.
Важно! Шишка под мышкой при грудном вскармливании пугает мам довольно часто. Многие принимают уплотнение за воспаленный лимфоузел
Однако это, скорее всего, лишь дополнительная молочная долька. В норме она рассасывается сама собой.
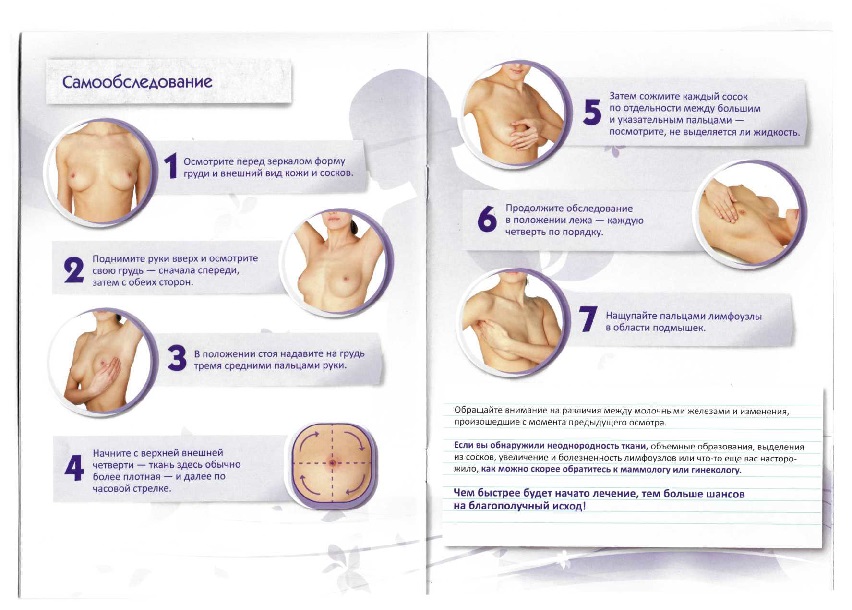
– Какой врач занимается диагностикой заболеваний молочной железы? Осмотр молочных желез может проводится как врачом-маммологом, так и врачом-гинекологом. В чем специфика? Какие на сегодняшний день существуют способы обследования?
Диагностикой занимаются маммологи, гинекологи, рентгенологи (маммография), специалисты по ультразвуковому исследованию (УЗИ), цитологи, гистологи, генетики, молекулярные генетики. Больше всего женщины общаются с гинекологами, на них, обычно, ложится первый этап диагностики: посмотреть, всё ли в порядке с молочными железами. По данным осмотра направить на плановое обследование (маммография или УЗИ) или на уточняющую диагностику к маммологу. Но маммологи не отказываются и от первичных осмотров, совсем не обязательна такая последовательность, при которой на первом этапе должен быть гинеколог.
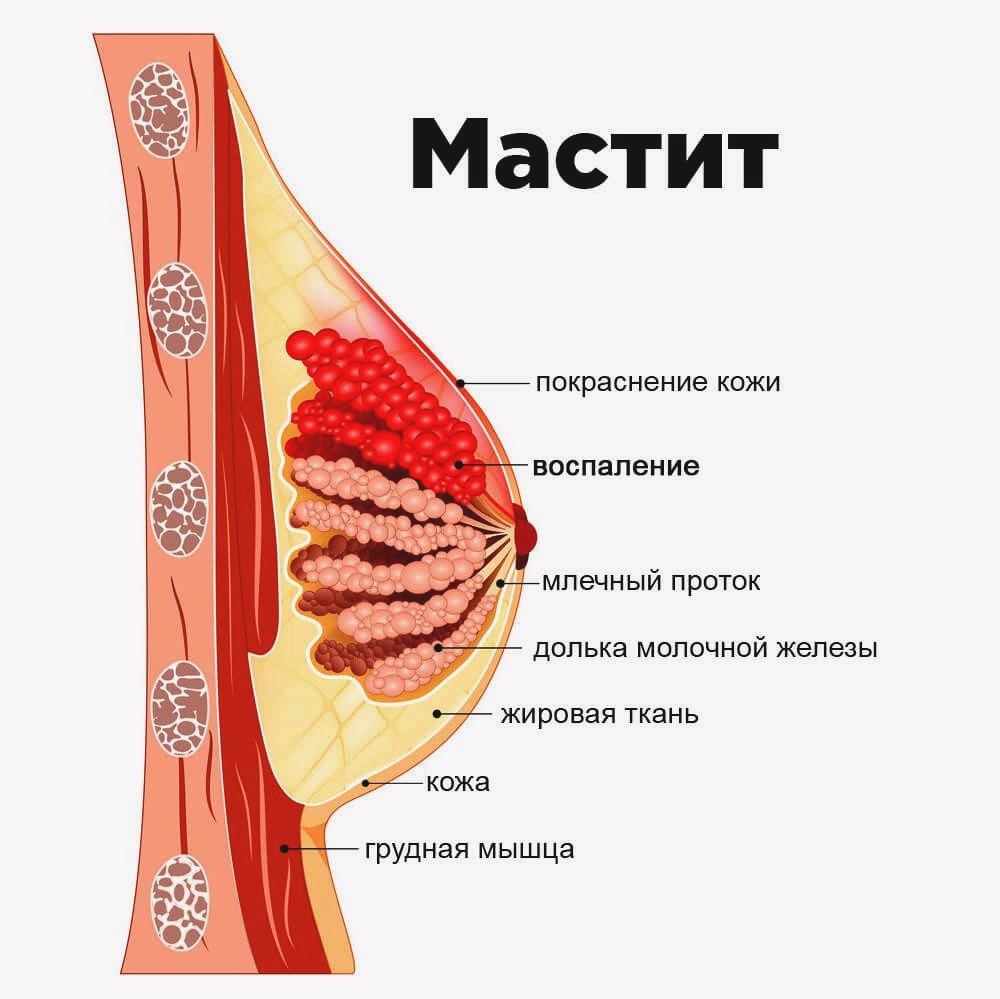
Причины воспаления молочной железы
Выделяют наиболее частые причины мастита:
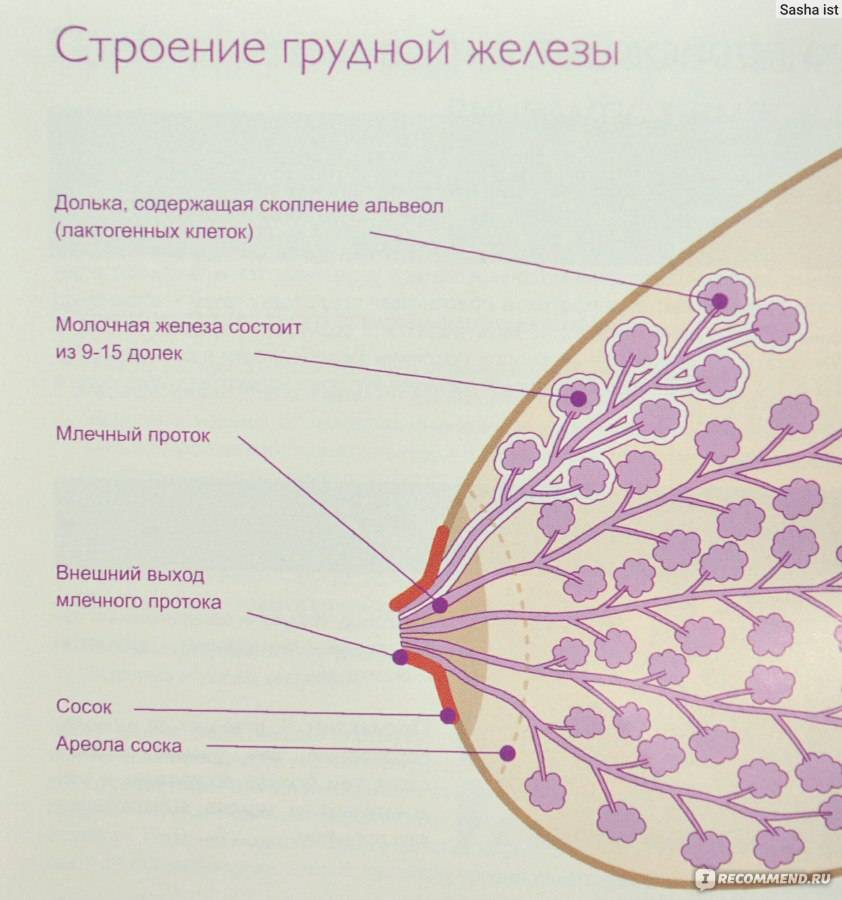
- Появление лактостаза как результат застоя молока из-за его большого количества в первые дни после рождения ребенка. В этот период малышу еще не нужно большое количество молока, потому оно остается (застаивается) в материнской груди.
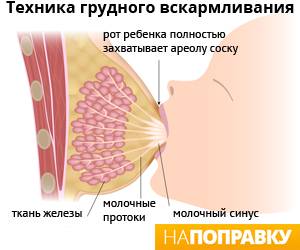
- Неправильное прикладывание младенца к груди во время кормления. Как результат – малыш не может полностью высосать молоко из молочных синусов. Остатки молока находятся в одной или нескольких рядом находящихся железах. При этом остальные синусы остаются в порядке, процессы воспаления и уплотнения наблюдаются только в части груди, где ткани мягкие и не поражённые.
- Анатомическое несовершенство структуры соска.
- Травмирование протоков молочной железы.
- Царапины кожи груди, через которые проникает какая-либо инфекция.
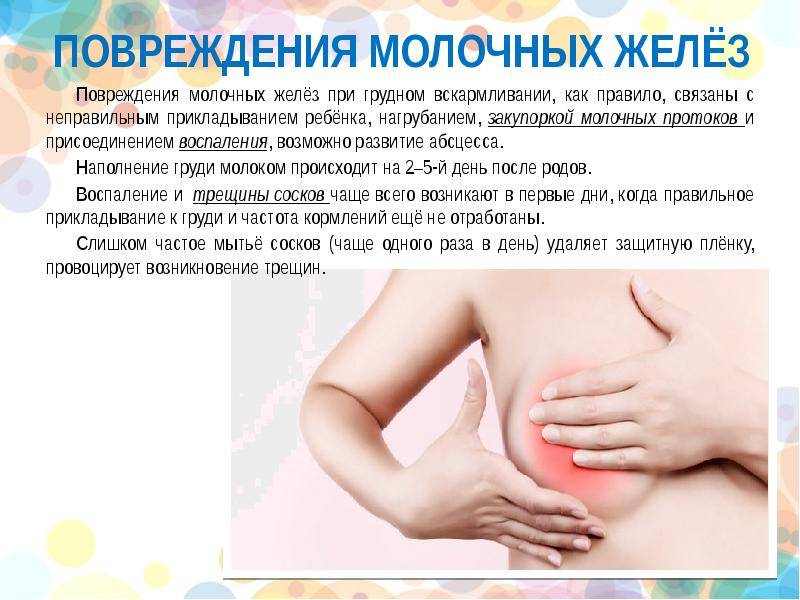
- Повреждения соска в результате начала грудного вскармливания, через которые проникают различные патологические микроорганизмы. Это становится причиной развития инфекционной болезни. Всё ухудшается, когда скапливается молоко – в этой среде размножается патогенная флора.
- Большой размер молочной железы. Как следствие — отделы груди спадают вниз, а молоко из них не выводится полностью.
- Воспалительные процессы в организме. Из других зон и органов инфекция попадает с кровью в грудь. При этом бактерии размножаются в молоке, потому воспалительный процесс прогрессирует достаточно быстро.
- Ослабление иммунитета вследствие недавно состоявшихся родов.
- Переохлаждение груди (мать была одета не по погоде и т.д.)
Вне периода лактации у женщин причинами воспаления молочной железы могут быть такие факторы:
- Переохлаждение груди
- Гормональный дисбаланс в организме
- Обострение радикулита шейного и грудного отделов
- Снижение иммунитета организма общего характера
- Длительный срок лечения любых инфекций
- Травмирование молочных желёз, из-за чего в грудь попадают инфекции
- Опухоли груди (злокачественные или доброкачественные)
- Стрессовые ситуации
Мастит у мужчин может быть вызван такими причинами:
- Нарушения метаболизма
- Эндокринные нарушения в организме, из-за чего нарушается правильное соотношение гормонов. Как следствие — уменьшение выработки андрогенов, которые являются типично мужскими гормонами
- Травмы молочных желёз и попадание туда инфекции
- Некоторые болезни из ряда урологии
- Изменения патологического характера в строении молочных желёз у мужчин
- Ряд опухолевых процессов в надпочечниках, что приводит к увеличению количества в крови женских половых гормонов (например, эстрогенов)
Дисбаланс гормонов в мужском организме может быть объяснен такими причинами:
- Применение без назначения доктора ряда препаратов, которые служат для понижения артериального давления, и транквилизаторов.
- Регулярное употребление в больших количествах спиртных напитков, особенно пива.
- Ряд болезней ЖКТ, которые приводят к ложной или истинной гинекомастии (увеличение молочных желёз у мужчин)
- Употребление анаболических гормонов разных видов (типично для профессиональных спортсменов-силовиков)
Что нельзя делать с грудью во время беременности
Сегодня существует немало мифов вокруг того, как нужно (и нужно ли вообще) готовить грудь к предстоящей лактации.
Например, есть такое мнение, что соски необходимо обязательно тренировать, а для этого делать растирания мягким влажным полотенцем. Это вроде бы позволяет избежать возникновению трещин на них.
Множество рекомендаций по подготовке к вскармливанию груди несут малый эффект, а потому в необходимости в них нет. Кроме того, некоторые из них могут и вовсе причинить вред. Как известно, врагом хорошего называют лучшее. Поэтому не стоит излишне усердствовать.
На самом деле, соски женщины, которая родила, вполне могут выдерживать кормление без каких-либо предварительных «тренировочных» воздействий. И подготовка ареол сосков к «жесткому» воздействию кормящегося младенца – также излишня. Различные «тренировочные» методы, на самом деле, вредны. Если говорить о трещинах, то появление их может быть вызвано не излишней чувствительностью. Причина такой неприятности, зачастую – в неверном прикладывании младенца к груди.
К тому же следует учитывать следующее: ареола способна выделять свою защитную жидкость, следовательно, есть определенный защитный слой, позволяющий адаптироваться коже к лактационному периоду. И, если делать регулярные растирки груди, часто мыть ее, тем более – с мылом, защитный слой эти и подобные манипуляции будут разрушать. Что и приводит в итоге к образованию на сосках трещин.
Не рекомендовано активное растирание сосков также и при тонусе матки: это чревато усилением мускулатурного напряжения.
Также маркетологи занимаются активной рекламой различных масел и кремов от растяжек на груди, трещин на сосках. Эффективность при этом подобных средств не доказана научно. Число растяжек, в частности, больше связывают с наследственной эластичностью кожи.
Кремы, призванные избавить от растяжек либо предназначенные для смягчения сосков, на самом деле, если и имеют коэффициентом полезного действия, то он довольно мал. Итоги «деятельности» подобных средств малозначительны. Когда говорят о сохранении упругости груди, с такой задачей способен справиться не хуже контрастный душ.
Поэтому существует лишь одна рекомендация – вариант, который подходит всем. Так, чтобы избежать проблемы с трещинами сосков, следует правильно и своевременно подбирать нижнее белье. Оно должно быть качественным, хорошо поддерживать грудь. Идеальный вариант, когда белье бесшовное, сшито из натуральной ткани, в нем комфортно. Специальное белье как для беременных, так и для кормящих женщин, гарантированно обеспечивает необходимую поддержку груди в такой важный период.
Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
- медикаментозное лечение;
- физиотерапия – ударно-волновое воздействие; лазерное лечение;
- рентгенотерапия;
- массаж;
- лечебная физкультура и гимнастика;
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
- нестероидные противовоспалительные средства (НПВС): средства на основе индометацина, диклофенака, ибупрофена в виде таблеток, инъекций и местных средств (кремов, мазей, обезболивающих пластырей);
- кортикостероидные препараты продленного действия (дипроспан и его аналоги), вводятся непосредственно в фасцию для остановки воспалительного процесса;
- антибиотики при наличии гнойного воспаления или при инфекционной природе заболевания.
Экспертное мнение врача
Исаджанян Ашот Дереникович
Директор, главный врач, врач-ортопед-травматолог
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
- электрофорез: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- грязевые и минеральные ванны.
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
- разрушению отложений кальция;
- уменьшению воспаления и отечности;
- активации регенерации тканей.
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.