Послеродовый
Период после родов также считается временем, когда нельзя обойтись без консультации гинеколога.
Впервые осмотр проводится женщинам через 1,5-3 суток после того, как роды подошли к концу. Этот осмотр направлен на выявление ярких послеродовых отклонений и повреждений органов. Если они выявляются, то принимается решение о том, как их лучше всего скорректировать.
Если беременность и роды протекали без отклонений от нормы, то повторный поход к врачу женщина совершает тогда, когда из влагалища перестанет выделяться в больших количествах кровь и другие сгустки. Медицинский работник в этом случае оценивает состояние родовых путей, тонус матки и ее возвращение к прежним размерам.
Если накладывались какие-либо швы, то дополнительно оценивают степень их заживления. Как и у обычных женщин, у женщин после родов обязательно берется мазок из влагалища. Это необходимо, чтобы оценить микрофлору и своевременно выявить бактериальные инфекции, которые могли осесть на половые пути в родовом или послеродовом периоде.
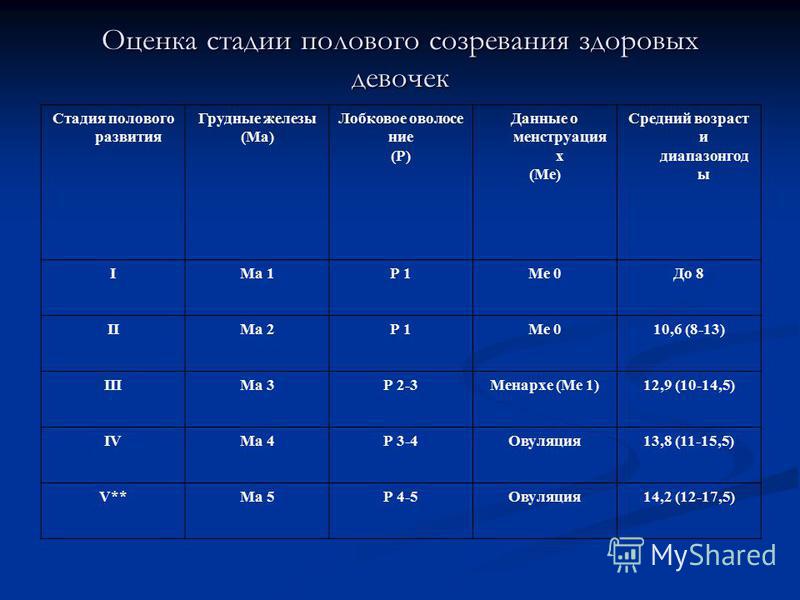
Развитие груди у девочек
Вот обзор этапов развития груди.
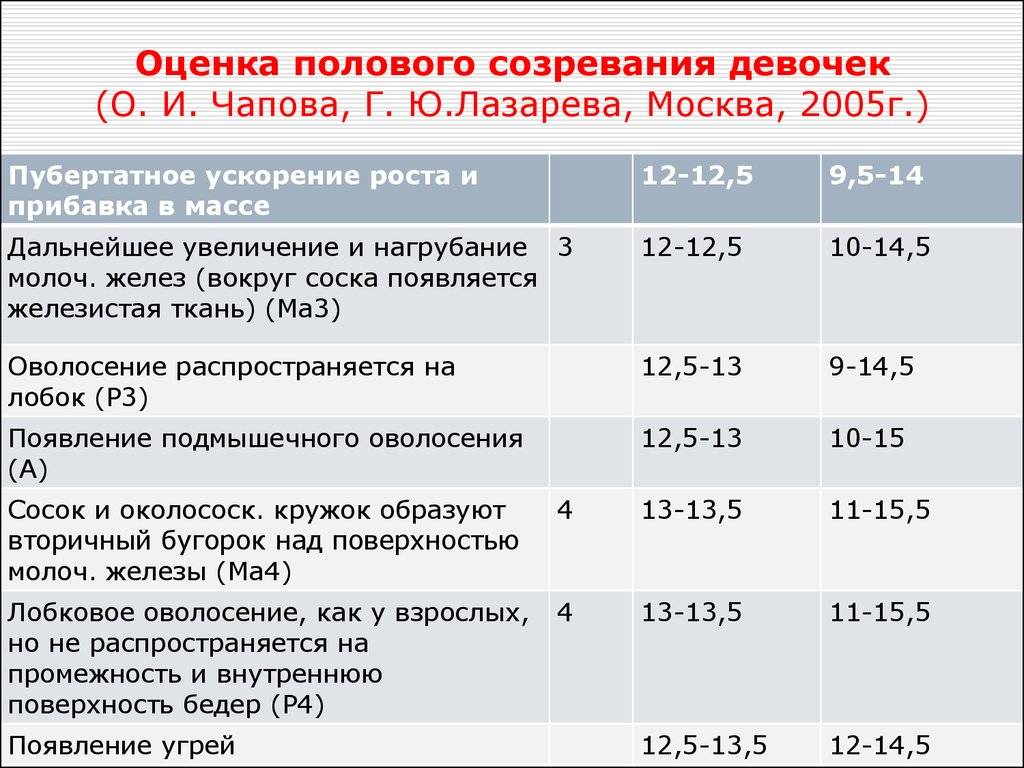
Этап груди 1 : это этап до начала полового созревания. Ткань груди отсутствует, ареола прилегает к груди.Стадия груди 2 : под ареолой имеется небольшое количество ткани груди.Стадия груди 3 : дальнейшее увеличение ткани груди и ареолы. Ареола все еще прижата к груди.Стадия груди 4 : ткань груди продолжает расти и отличается от стенки грудной клетки. Ареола и сосочек (небольшие бугорки ткани вокруг соска) теперь приподняты над грудной стенкой.Стадия груди 5 : ареола снова сглаживается до изгиба груди. Ареола темнеет, сосок начинает выпирать, начинают развиваться сосочки. Грудь перестает расти к тому времени, когда женщине исполняется 20 лет.
Причины вульвита и вульвовагинита у девочек и девушек
- Причиной вульвита и вульвовагинита у девочек является снижение иммунитета детского организма. Снижение иммунитета возникает на фоне острых инфекционных заболеваний и хронических воспалительных процессов, приводит к нарушению паритета (равновесия) между иммунной системой детского организма и микрофлорой влагалища. Выделения из влагалища у девочки, девушки весьма часто возникают после заболевания простудного характера.
- Вульвит у девочек часто возникает при наличии аномалии строения мочевыделительной системы.
- Причиной вульвита и вульвовагинита у девочек и девушек является несоблюдение правил гигиены половых органов. Несоблюдение правил гигиены половых органов может способствовать колонизации (попаданию и заселению) влагалища девочки острицами и бактериями (кишечной палочкой, клебсиеллой, энтерококком и др.) из кишечного биотопа (из прямой кишки). О гигиене половых органов у девочек и подростков подробно…
| Фото кандидозного вульвовагинита у девочки 13 лет. Вульвовагинит у девочки возник вследствие активизации дрожжевой флоры после обильного употребления шоколада |
Причиной вульвита и вульвовагинита у девочек и девушек нередко является аллергическая реакция. Аллергический вульвит, вульвовагинит возможны как резко выраженная реакция на гигиенические прокладки, крема, продукты питания и прочее независимо от наличие или отсутствие непосредственного контакта аллергического фактора с наружными половыми органами.
Как правило, Аллергический вульвит, вульвовагинит наблюдается у девочек и подростков с эксудативным (влажным, мокнущим) диатезом и другими проявлениями аллергии.
| Фото аллергического вульвита у девочки 11 лет как реакция на гигиенические прокладки |  |
Вульвит у девочек нередко возникает вследствие ношения тесного и раздражающего нижнего белья и последующего развития инфекционного процесса на участках микротравм.
| Фото вульвита у девочки 14 лет после купания в морской воде и последующего ношения новых кружевных трусов |
Девочка рождается со стерильной влагалищной средой, т.е. микрофлора (бактериальная флора) отсутствует.
На 5-7 день жизни влагалище заселяет анаэробная (способная существовать без кислорода) условно-патогенная микрофлора: стафилококки, стрептококки.
Коккам принадлежит ведущая роль в формировании биоценоза (микрофлоры) влагалища и вульвы до начала периода полового созревания.
Среда во влагалище в этот период нейтральная (рН 7,0).
В период полового созревания девочки (8-9 лет) слизистая оболочка влагалища увеличивается до 25 слоев, начинает вырабатывать гликоген, появляются лактобактерии (молочнокислые палочки, палочки Додерлейна), влагалищная среда становится кислой (рН 4,0-4,5).
У менструирующих девочек и подростков микрофлора влагалища приближается по качественному и количественному составу к микрофлоре женщин репродуктивного возраста.
Что такое Нарушения полового развития девочек –
Нарушения полового созревания у девочек составляют 3-4%. Существенную роль в развитии заболевания играет наследственная предрасположенность, а также неблагоприятные факторы (радиация, гипоксия, вирусные инфекции, некоторые лекарственные препараты). Аномалии половой системы чаще встречаются у детей, рожденных от больных алкоголизмом, наркоманией, эндокринными заболеваниями, а также от пожилых родителей.
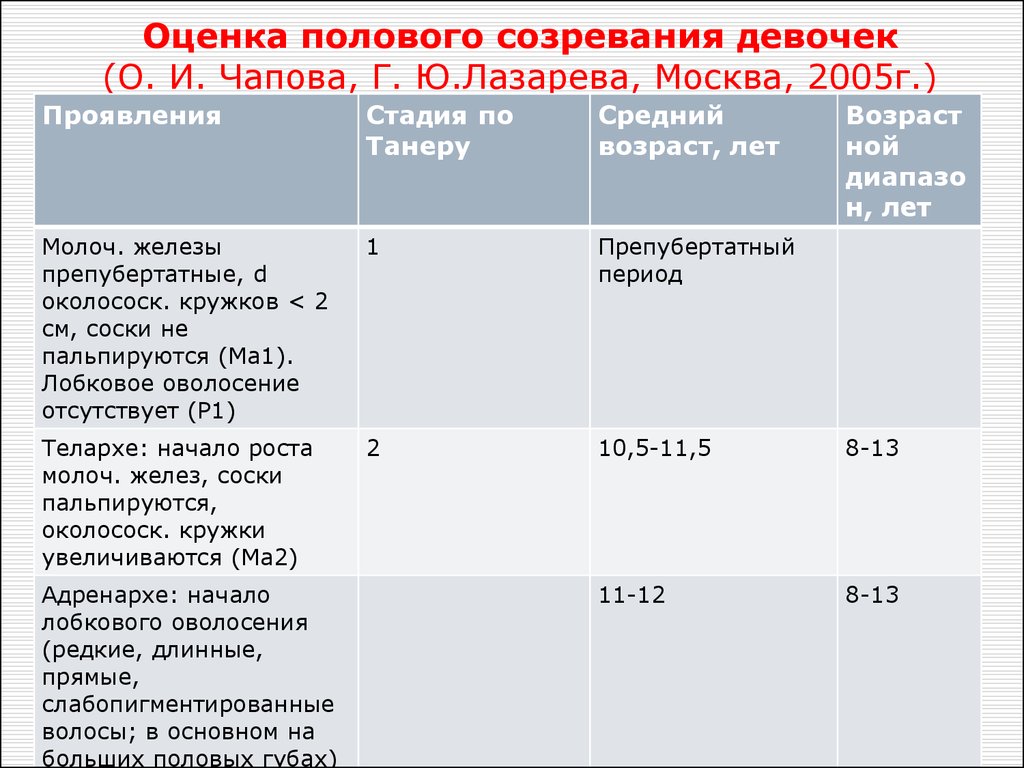
Половое развитие – это генетически запрограммированный процесс, который начинается в возрасте 7-8 лет и заканчивается к 17-18 годам. Появление вторичных половых признаков и менст-руальноподобных выделений до 7 лет следует расценивать как преждевременное половое развитие (ППР). Недоразвитие или отсутствие вторичных половых признаков до 15-16 лет относится к задержке полового развития.
Диагностика
Как понять, маленькая ли у вас грудь или нет? Диагностика, помимо сбора анамнеза и осмотра, включает изучение женского гормонального фона, а также проведение маммографии или УЗИ.
Осмотр проводят в положении лежа на спине и стоя. Помимо осмотра доктор проводит пальпацию груди, после чего оценивает ее внешний вид. Помимо этого, оценивается форма сосков и состояние ареол.
У пациенток с маленькой грудью отмечается визуально небольшой объем, недостаточно развитые соски и ареолы, при односторонней форме возможна асимметрия.
Субъективно одним из признаков гипомастии молочных желез является отсутствие конуса.
При опросе пациентки специалисту необходимо выяснить:
- соответствуют ли ее жалобы реальной картине (снижение чувствительности, небольшой объем, затрудненная лактация);
- нет ли нарушений цикла, как протекали роды (если они были), число абортов;
- есть ли связь между циклом, лактацией и размерами груди;
- имеются ли у пациентки сопутствующие заболевания.
Акция
Лечение недоразвития молочных желез
Существует несколько методик терапии, при помощи которых можно вылечить данную проблему:
- прием гормонов — терапию назначает врач, данная методика наиболее эффективна для молодых женщин (15-18 лет), когда еще можно нормализовать гормональный фон, что автоматически запустит рост молочных желез, такое лечение помогает не всем, эффект зависит от того, связана ли проблема с гормональным сбоем, результат у всех разный;
- упражнения на развитие мышц груди — помогают увеличить размеры молочных желез примерно на полразмера за счет роста мышечной массы, кроме этого, грудь приобретает привлекательную форму и становится упругой;
- набор веса — увеличивает размеры груди за счет жировой ткани, такая методика подходит худым девушкам, однако, нужно понимать, что при похудении прежние размеры груди вернутся.
Можно одновременно комбинировать сразу несколько методик. Однако, результаты всех вышеприведенных мероприятий обычно довольно скромные. Что делать, если вышеперечисленные методики не дают результата?
Самым эффективным методом, безусловно, является маммопластика. Наиболее безопасным методом считается протезирование современными имплантатами. Использование гелей и любых других составов на сегодняшний день запрещено, так как представляет опасность не только для здоровья, но и для жизни пациентки.
Увеличивать грудь можно с 18 лет, когда полностью закончится естественный процесс ее формирования. Перед операцией нужно пройти полное обследование, включая сдачу анализов, УЗИ груди, прием эндокринолога и маммолога. Это позволяет исключить возможные противопоказания.
После этого совместно с доктором обсуждается размер и форма протезов, проводится компьютерное моделирование, чтобы женщина могла видеть примерный результат операции. Современные протезы имеют форму, максимально приближенную к анатомической и заполнены безопасными для здоровья гипоаллергенными материалами. Сверху они покрыты сверхпрочными оболочками, что практически полностью исключает вероятность разрыва внутри организма.
Пластика проводится под общим наркозом. Место оперативного доступа хирург определяет индивидуально для каждой пациентки, с учетом анатомических особенностей ее груди.
После операции женщина некоторое время находится в клинике, отходит от наркоза. Ей назначают обезболивающие, противоотечные средства. В течение месяца необходимо носить специальное компрессионное белье. Постепенно грудь приобретает окончательный вид. Полное заживление занимает около 6 месяцев.
Источники статьи:
- Алгоритм одноэтапной коррекции асимметрии молочных желез у пациенток с гипомастией. Шаробаро В.И., Баева А.А., Мокшина Н.В. Клиническая практика. 2016. №2. с. 3-13
- Маммопластика при врожденных деформациях грудной клетки. Аляутдин С., Решетов И., Миланов Н. Врач. 2015. №4. с. 50-53
- Заболевания молочных желез у девочек-подростков. Гуменюк О. И., Черненков Ю. В. Саратовский научно-медицинский журнал. 2011. №2. с. 465-470
- Аномалии развития молочных желез. Сибирская Е.В., Аргун М.З., Ли К., Турчинец А.И., Кальченко Д.Д., Колтунов И.Е., Выхристюк Ю.В. Трудный пациент. 2021. №6. с. 40-44
Как часто проводятся медосмотры?
Начну с того, что редкому ребенку сейчас удастся избежать визита к гинекологу или урологу до столь позднего возраста. Осмотр требуется даже при поступлении в детский сад! Еще раз посетить этих врачей нужно будет перед школой. Графы для их «вердикта» предусмотрены в медицинской карте. Однако для подобного вмешательства необходимо письменное согласие родителей несовершеннолетнего. Некоторые мамы и папы, не считая необходимым посещение гинеколога и уролога в столь раннем возрасте, принимают решение написать отказ от осмотра этими узкими специалистами.
Интересно, что их поддерживают и депутаты Заксобрания Санкт-Петербурга. В обращении к министру здравоохранения РФ они просят внести изменения в приказ «О порядке прохождения несовершеннолетними медицинских осмотров» (вступил в действие в сентябре 2013 г.), в частности, отменить осмотр гинеколога и уролога перед поступлением в детский сад или школу. В предварительном обсуждении и самом документе депутаты ссылаются на увеличение нагрузки на врачей поликлиник, нецелесообразность и даже безнравственность подобных вмешательств.
Более того, некоторые дети испытывают значительное потрясение от визита к врачу. Ведь несмотря на то, что, как правило, проводится лишь внешний осмотр (иногда берутся мазки), не всегда гинекологи или урологи в достаточной мере деликатны. Именно поэтому хорошие детские специалисты высоко ценятся родителями, информация о чудо-докторе передается из уст в уста. Некоторые малыши уже с ранних лет становятся пациентами этих врачей: про болезни мальчиков мы уже писали ранее, а у девочек диагноз «синехии» (сращения) стал очень распространенным.
Школьники проходят ежегодный медицинский осмотр с 5-го класса (с 12 лет). Он может проводиться как в самой школе (медицинский кабинет, специально выделенный класс), так и в поликлинике, к которой приписано учебное заведение.
Чтобы найти хорошего детского гинеколога и детского уролога во Владивостоке, читайте отзывы на форуме vladmama.ru.
С какого возраста необходимо наблюдаться?
Первый женский осмотр начинается еще с периода новорожденности в родильном доме, когда врачом уточняется строение наружных половых органов девочки по женскому типу. Как правило, его проводит либо неонатолог (врач для новорожденных) или взрослый акушер-гинеколог. Затем консультация специалиста рекомендуется в конце первого года жизни малышки в детской поликлинике. В последующем профилактические осмотры девочек проводятся в возрасте 3,7,12,14,15,16,17 лет.
Это важно! Если у маленькой девочки нет никаких жалоб, то посетить детского гинеколога необходимо «перед детским садом», «перед школой», затем в период полового созревания (в возрасте 12-14 лет). После появления первой менструации девочка-подросток должна посещать гинеколога ежегодно.
Причины для внепланового визита ребенка к гинекологу
- Боли в нижних отделах живота, причина которых не ясна;
- Неприятные ощущения, зуд, жжение в области гениталий;
- Рези при мочеиспускании;
- Выделения из половых путей различного характера (гнойные, кровянистые, с запахом);
- Раннее половое созревание (до 10 лет);
- Отсутствие менструальных кровотечений к 14-15 годам;
- Нерегулярные, обильные или длительные месячные у девочки.
Лечение Нарушений полового развития девочек:
Терапия ППР включает в себя лечение основного заболевания, вызвавшего ППР, и торможение ППР. При ППР церебрального генеза лечение проводят невропатологи или нейрохирурги. Для торможения полового созревания используют препараты, действие которых направлено на гипоталамические структуры, регулирующие синтез люлиберина или блокирующие действие гормонов на органы-мишени (декапептил-депо, диферелин, андрокур). Дети с конституциональной формой ППР нуждаются только в динамическом наблюдении. Опухоли яичников подлежат удалению с последующим гистологическим исследованием. Через 1,5-2 мес после операции у этих пациенток все признаки ППР подвергаются регрессу. Фолликулярные кисты немедленно удалять не рекомендуется, так как не превышающие 3-4 см в диаметре кисты в течение 2-3 мес претерпевают обратное развитие, и признаки ППР исчезают.
ППР гетеросексуального типа связано с гиперпродукцией андрогенов и наблюдается при врожденной дисфункции коры надпочечников (адреногенитальный синдром) или вирилизирующей опухоли надпочечников.
Причины образования синехий
В младенческом возрасте проблема синехий возникает редко, поскольку в организме малышки еще присутствует некоторое количество эстрогенов от матери. Со временем гормон разрушается.
Низкий уровень эстрогенов для маленьких девочек является физиологической нормой. Однако именно этим обусловлена высокая чувствительность слизистых оболочек интимных зон и склонность к образованию спаек под воздействием провоцирующих факторов. Причинами синехии вульвы у девочек могут быть:
- инфекционно-воспалительные заболевания мочевыводящей системы или половых органов (вульвит, вульвовагинит, уретрит, цистит);
- чрезмерно активная интимная гигиена;
- травмы слизистых;
- применение агрессивных моющих средств для подмывания;
- недостаточная гигиена половых органов;
- регулярный контакт с аллергенами (пищевыми, бытовыми);
- осложнения при беременности или в родах;
- злоупотребление подгузниками (как следствие, перегрев половых органов и нехватка контакта с воздухом).
По мере взросления уровень женских гормонов у девочки повышается, что обеспечивает утолщение слизистой половых органов и снижение ее чувствительности к раздражителям.
Синехии у девочек выглядят как тонкая пленка между малыми и/или большими половыми губами с отчетливо заметной срединной линией. Возможно частичное (на ⅓, наполовину) или полное сращение. Пленка способна закрывать отверстие мочеиспускательного канала. В таком случае микция становится затруднительной. Чтобы опорожнить мочевой пузырь, девочке приходится тужиться. Из-за дискомфорта ребенка проблематично усадить на горшок.
«Трудный» возраст
Вот наконец-то настало то время, когда вы столкнулись с замечательным, хоть и трудным возрастом.
Если вы мама, то он труден для вас осознанием того, что ваша малышка становится старше и теперь мысли в её голове могут в одночасье стать бабочками разноцветными или глянцево-чёрными. В этом возрасте мамина девочка пытается отстаивать свой характер, думая, что сама со всем справится.
А тем временем она не успевает уследить за изменениями в своём организме, которые бесспорно тревожат её. И вам, как самому близкому человеку, доверена ответственность рассказать, помочь, направить в нужное русло всю энергию, которая с головой накрывает ваше чадо.
Если вы молодая девушка, у вас уже возникало множество вопросов относительно всего, что связано со взрослой жизнью женщины. Но эти вопросы можно было раньше отложить, так как это было далеко, может, не очень интересно, никак не связано с той жизнью, когда вы были беззаботной девчонкой.
Половое воспитание девочек – сложный и трудоёмкий процесс, к которому нужно подходить осторожно. Участие в процессе должна принимать не только мама, но и папа.. Начнём с изменений в девочке
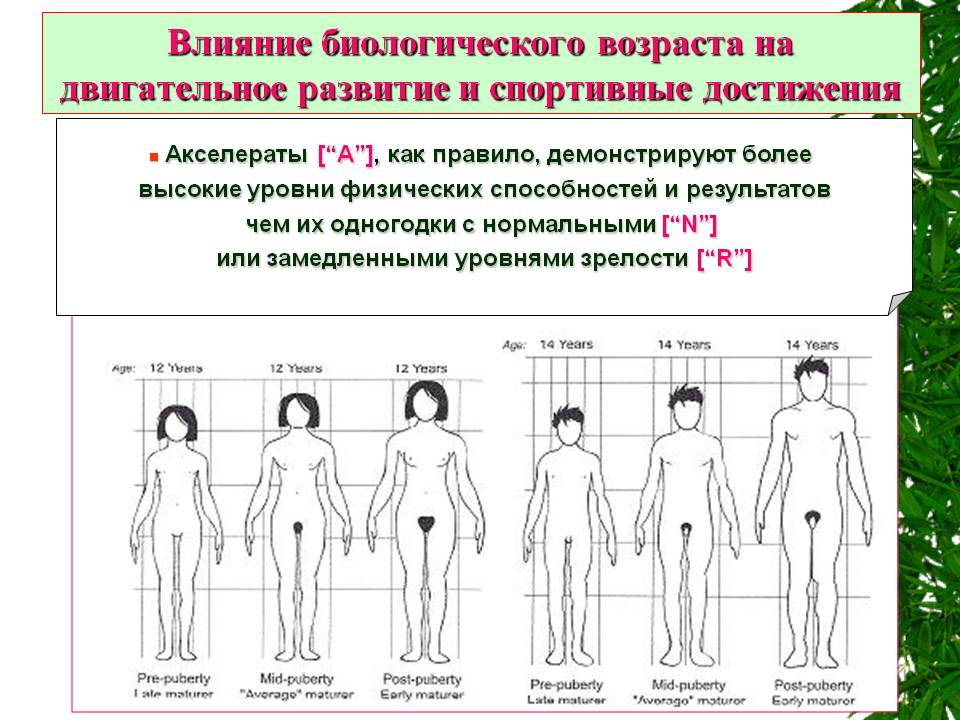
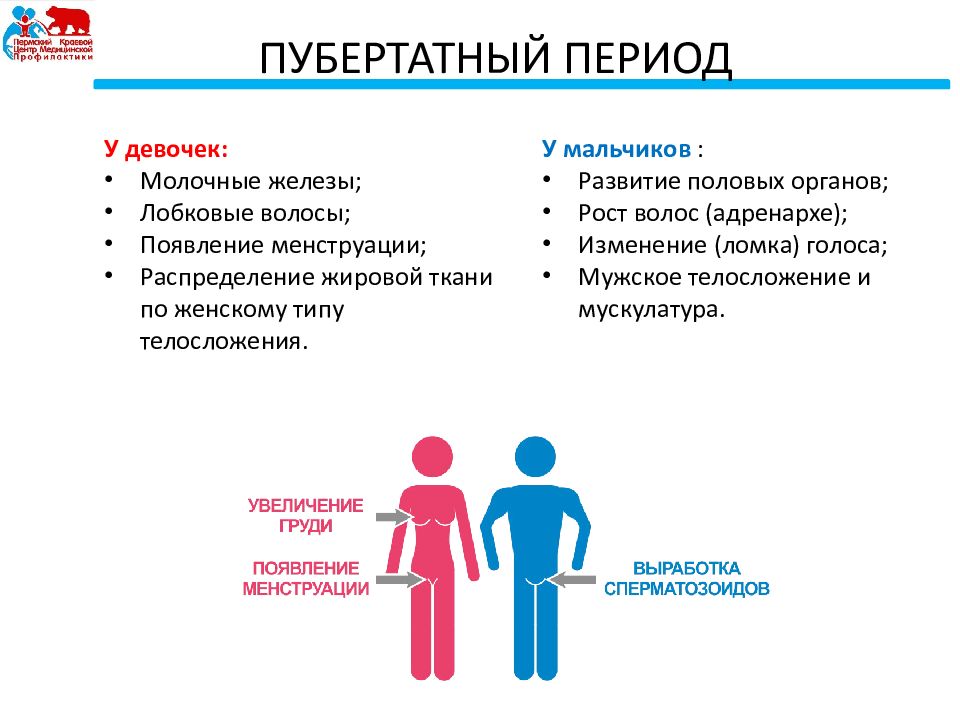
Именно в девочке, ведь перестройка начинается не тогда, когда появляются вторичные половые признаки, а гораздо раньше. В среднем половое созревание продолжается 10 — 12 лет. За это время девочка заметно меняется на глазах окружающих
Начнём с изменений в девочке. Именно в девочке, ведь перестройка начинается не тогда, когда появляются вторичные половые признаки, а гораздо раньше. В среднем половое созревание продолжается 10 — 12 лет. За это время девочка заметно меняется на глазах окружающих.
Препубертат — период, который начинается в 7 — 8 лет и заканчивается с приходом первой менструации. Обычно это (месячные) случается через 1 — 3 года после появления вторичных половых признаков. Уже с такого раннего возраста можно заметить изменения в теле ребёнка. Гормоны начинают свою активность, хоть и не циклическую. Но выбросы гормонов происходят постоянно. В связи с чем и происходят превращение девочки в девушку.
Как проводит осмотр детский гинеколог?
Гинекологическое обследование детей делится на общее и специальное.
К врачу девочка должна прийти в чистом нижнем белье. Накануне рекомендуется очистить кишечник и опорожнить мочевой пузырь. С собой необходимо взять пеленку, медицинскую карточку и страховой полис.
При общем осмотре врач определяет особенности телосложения, правильность развития организма, выраженность вторичных половых признаков и их соответствие возрасту осматриваемой девочки.
Детский гинеколог оценивает половое развитие ребенка: смотрит состояние молочных желез, оценивает степень выраженности подмышечного и лобкового оволосения, спрашивает о том, начались ли месячные.
Специальный осмотр проводится на кушетке (для малышей и девочек дошкольного и младшего школьного возраста) и на гинекологическом кресле (для девочек старше 11-12 лет).
У годовалых малышек доктор проводит осмотр для выявления синехий, при необходимости назначает их лечение и дает рекомендации маме по гигиене половых органов девочки и выбору крема под подгузник.
В возрасте от 3 до 7-10 лет врач смотрит степень развитости наружных половых органов, определяет их соответствие возрасту, ощупывает живот для исключения образований малого таза. В этом возрасте доктор редко прибегает к использованию специальных инструментов и обследований. При необходимости может взять мазок из влагалища на бактериологическое исследование или сделать УЗИ для исключения патологии половых органов.
В 11 лет и старше гинекологическое обследование проводится на специальном кресле. Гинеколог оценивает характер лобкового оволосения, строение клитора, половых губ, выделения из половых путей. Также проводит осмотр девственной плевы (ее форма, эластичность, целостность).
С 11-12 летнего возраста начинают применять ректоабдоминальное исследование. Для этого 2 пальца (указательный и средний) правой руки (одетой в перчатку) врач вводит ребенку в прямую кишку, а ладонь левой руки располагает на передней стенке живота. «Прощупывающими» движениями он определяет положение матки, ее подвижность, состояние яичников, а также исключает патологические образования малого таза.
В 13-15 лет, когда начинает устанавливаться менструальный цикл, девочка должна показываться женскому врачу ежегодно, и ректоабдоминальное обследование для нее является уже обязательным.
Прогноз и профилактика
Прогноз при правильном ведении подростковой беременности и выборе оптимального метода родоразрешения благоприятный. Средняя продолжительность гестации в подростковой группе короче, чем у взрослых, и составляет в среднем 37,9 недели. Обеспечение адекватного медицинского сопровождения позволяет существенно снизить риски возможных осложнений. Профилактические мероприятия должны быть направлены на предупреждение раннего начала половой жизни, использование контрацептивов, целенаправленную просветительскую работу со школьниками и особенно девочками из групп риска (проживающими в асоциальных семьях, употребляющими алкоголь и наркотики).
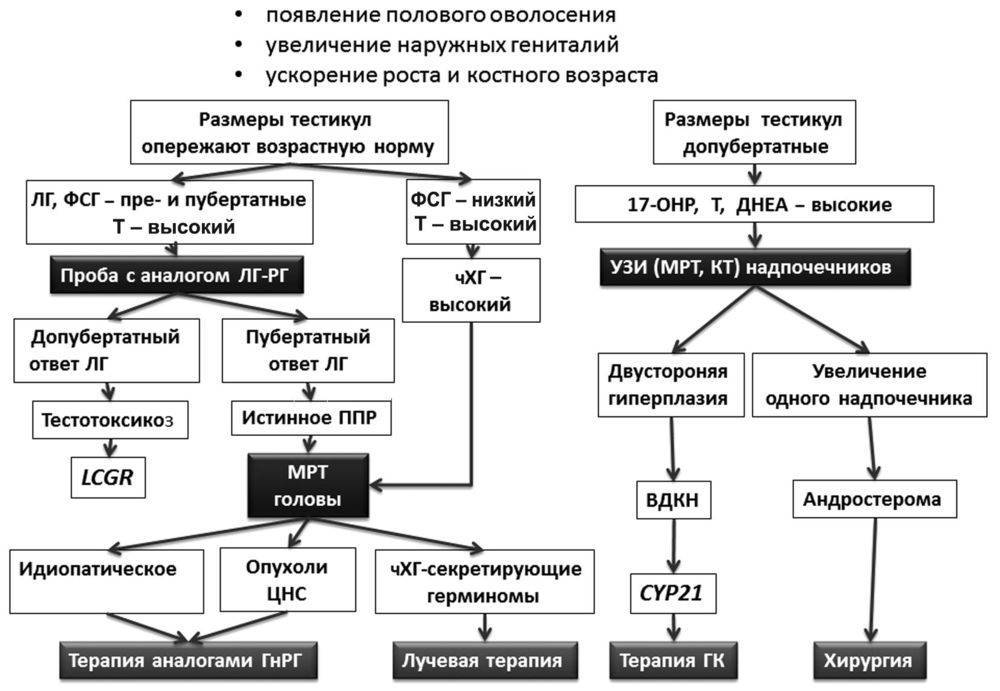
С чем связано преждевременное половое развитие (ППР)?
О преждевременном развитии половой системы у детей говорят в тех случаях, когда у девочек в возрасте до 8 лет, а у мальчиков — до 9 лет начинают формироваться вторичные половые признаки.
Разделение ППР на центральное и периферическое базируется на причинах его развития:
- Центральное ППР обусловлено патологическими изменениями в гипоталамо-гипофизарной системе, где синтезируются гонадотропные гормоны. Избыточный синтез гонадотропинов приводит к активизации выработки половых гормонов в яичках (андрогены) и яичниках (эстрогены).
- Периферическое ППР связано с чрезмерной продукцией гормонов в самих половых железах. Этот процесс может наблюдаться при формировании гормонпродуцирующих кист, объемных образований.
Пубархе
Начало роста лобковых волос обычно происходит после телархе, примерно в 11 12 лет, и часто сопровождается ростом аксилярных волос. Пубархе обычно происходит после телархе, но одновременное развитие телархе и пубархе также является нормальным. У представительниц черной расы пубархе может предшествовать телархе, что не является патологией.
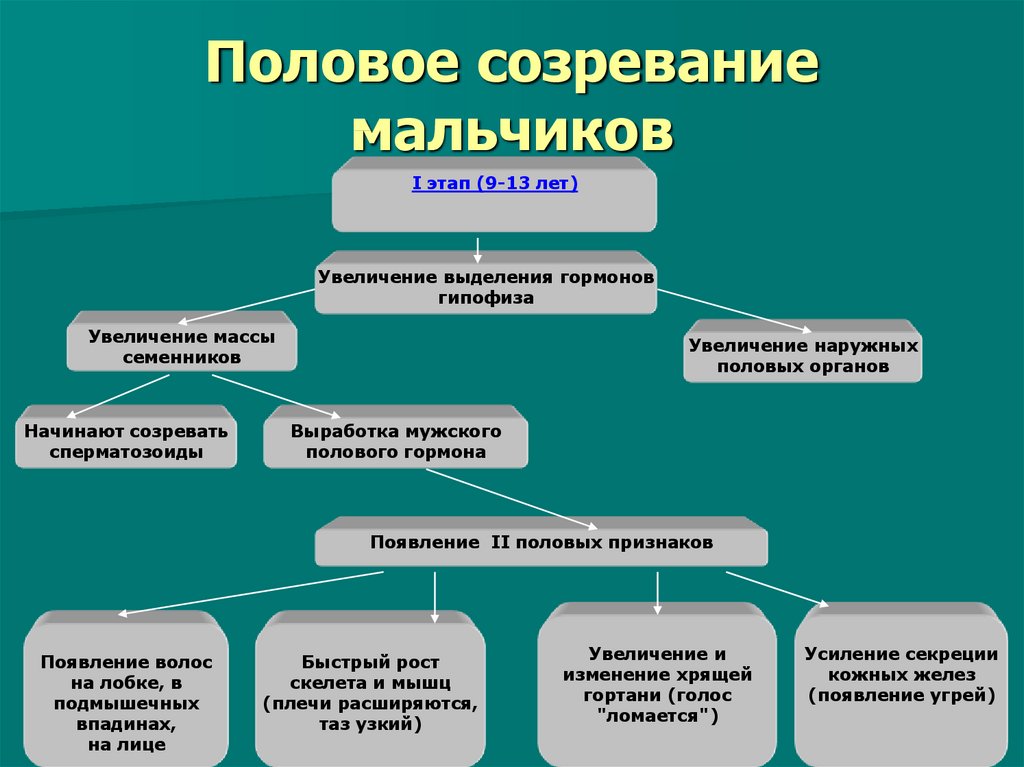
Развитие лобкового и аксилярного оволосения происходит вторично вследствие увеличения концентрации циркулирующих андрогенов. Иногда понятие пубархе и адренархе употребляют как синонимы, но это не совсем верно. Пубархе — развитие лобкового оволосения, что происходит под действием надпочечниковых андрогенов в возрасте после 10 лет в стадии пубертатного развития, а адренархе — активизация синтеза андрогенов в надпочечниках, что происходит между 6 и 8-м годами жизни и предшествует началу пубертатного развития.
На приеме у врача
При посещении кабинета гинекологии детей и подростков врач обязательно осмотрит девочку, оценит соответствие ее физического и полового развития возрастным нормативам. Не следует нагнетать обстановку и заранее рассказывать девочке дошкольного возраста все подробности приема у детского гинеколога. Достаточно только настроить ее на то, что она должна правильно назвать свое имя и возраст, уметь показать язык, грудь, подмышки, живот и спину.
Детский гинеколог в доброжелательной форме предложит девочке лечь на спину или, нагнувшись вперед, встать в коленно-локтевое положение (на кушетке, на кресле или на коленях у матери в зависимости от индивидуальной реакции на осмотр). При позиции ребенка на спине, предлагая принять позу лягушки, врач бережно разведет ноги и осмотрит наружные половые органы. Если при осмотре будет выявлена какая-либо патология (покраснение кожи вокруг наружных половых органов, слизистой оболочки влагалища, выделения, неправильное строение, опухолевидные или другие образования мочеполовой системы), то гинеколог предлагает маме произвести ее дочери специальный осмотр с помощью приспособленных для детского возраста: гинекологических инструментов, не вызывающих дискомфорта у ребенка и не нарушающих анатомию строения девочки.
Осмотр детский гинеколог производит в одноразовых резиновых перчатках, что необходимо для обоюдной безопасности врача и пациента.

Тревожные симптомы
У девушек в период полового созревания перемены в теле происходят настолько стремительно и порой болезненно, что трудно не испугаться. И совершенно не понятно, какие из симптомов считать нормой, а какие — патологией. Наиболее часто встречаемые «пугающие» симптомы следующие:
ПМС (предменструальный синдром)-хоть и нечасто, но встречающейся у девочек-подростков. В преобладающем большинстве случаев, ПМС у женщин стартует после 20 лет. В зависимости от проявления — головные боли, раздражительность, боли внизу живота или в молочных железах — гинеколог назначит обследование и лечение, которое, в основном — гормональное. После 16 лет могут назначаться современные гормональные средства (низкодозированные контрацептивы) с лечебной целью, для нормализации гормонального фона. Причем их можно принимать, даже если девушка не живет половой жизнью”. Но, ни в коем случае, их нельзя назначать себе самостоятельно.
Неустойчивый цикл — в норме менструальный цикл должен урегулироваться в течение первых двух лет после первой менструации (менархе), но, возможны колебания цикла и если они укладываются в рамки от 21 до 37 дней — это нормально. Если не укладываются, возможно, потребуется гормональная коррекция.
Обильные выделения из половых путей. Дело в том, что с началом полового развития происходит заселение влагалища различными микроорганизмами — нормальной и условно-патогенной микрофлорой. По сути, там идет постоянная «борьба за место»: одни бактерии заселяются, другие вытесняются. Вагина — самоочищающийся орган, и потому наличие светлых, слизистых, белых или прозрачных выделений из половых органов — это норма. При появлении желтых или зеленоватых, густых выделений, а тем более — при появлении зуда и жжения нужно обратиться к врачу.
Угри — появляются не у всех, при этом, камедоны (черные точки) появляются и жирность кожи повышается у подавляющего большинства (в том числе у мальчиков). Процесс может начаться еще в 10−12 лет. Это связано с резким повышением уровня половых гормонов — для организма эта непривычная ситуация, и он вот таким неэстетичным способом на нее реагирует. Обычно за пару лет (при правильном уходе за кожей) все приходит в норму. Длительное сохранения высыпаний, скорее всего, обусловлено повышением уровня андрогенов (мужских половых гормонов), которые в норме у девочек (и у женщин) вырабатываются в минимальном количестве. При их повышении, как правило, образуются угри. Если к 16−17 годам не удается справиться с проблемой косметическими методами, то могут быть назначены гормональные препараты (контрацептивы) с антиандрогенным эффектом для снижения уровня мужских половых гормонов). По этой же причине могут появится — усики. Если это не семейная /национальная особенность, то нужно провести обследование на определение уровня анрогенов и, при необходимости, провести гормональную коррекцию.
«Плохой», типично подростковый характер, а именно — подростковая обидчивость, скандальность, агрессивность, которая мальчикам свойственна ничуть не меньше, чем девочкам, у девочек почему-то объясняется «гормонами». «Гормональная перестройка, безусловно, влияет на характер и поведение подростков, но чаще всего подростковые „бунты“ не связаны с гормональными изменениями и требуют, разве что, психологической коррекции».
Как происходит осмотр – развеиваем мифы
Многие родители полагают, что осмотр ребенка будет проходить «по-взрослому». Однако это не так. В первую очередь гинеколог собирает информацию о возможных жалобах. Это является «трамплином» первого этапа обследования, на основании которого врач делает выводы. Далеко не всегда может понадобиться внутренний осмотр, зачастую достаточно устной постановки вопроса и ультразвукового обследования.
В других случаях гинеколог должен использовать комплексный подход на приеме, после сбора информации могут понадобиться дополнительные анализы. Могут использоваться инструменты детской гинекологии, они являются абсолютно безопасными и не травматичными, их использование разрешено с грудничкового возраста.
Поэтом мамам не следует бояться подобного визита с дочерью. Осмотр будет проводиться в соответствии с возрастом юного пациента, учитывая психологические особенности. Однако предварительная беседа родителей с чадом является базой для доверия со стороны ребенка к врачу.
Контрацепция
– Дочери 16 лет. Начала половую жизнь. Можно ли ей спираль поставить? Или её только рожавшим ставят? Пьёт также Регулон, уже 3 месяца (посоветовали). Предохраняются плюсом презервативами. У врача не были ещё. Месячные идут с 12 лет. Какие ещё можно меры противозачаточные принять?
– С.В.: Нерожавшим девушкам не рекомендуется ВМК. Подросткам желательно использовать двойной метод контрацепции – презервативы и противозачаточные таблетки.
ООО «Медицинский центр «Шанс» Адрес: Екатеринбург, ул. Уральских рабочих 55-Б, Уральских рабочих 55-А, Уральских рабочих 53-А “Уралмаш”, “Проспект Космонавтов” Время работы: пн-сб 8.00-20.00, вс 8.00-16.00 Забор анализов: пн-вс 8.00-11.00 Расписание работы врачей уточняйте у администраторов (343) 307-75-64 (343) 330-32-06 (343) 307-71-51Сайт детского отделения |
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Если что-то пошло не так
pexels.com
Есть серьезный повод для беспокойства, если все этапы развития пройдены, все вторичные половые признаки появились, а месячных нет.
Важно отметить о начале половой жизни девочки, особенно, первый сексуальный контакт происходит в подростковом возрасте. Если девочка-подросток начинает жить половой жизнью еще до появления первой менструации, следует исключать или подтвердить факт беременности, поскольку первая овуляция — это фаза менструального цикла, наличие которой свидетельствует о возможности зачатия
Очень редко, но бывает, что при наличии всех признаков полового созревания менструации не наступают из-за такого дефекта девственной плевы — как отсутствие в ней отверстия, и менструальные выделения из матки скапливаются во влагалище. Это опасное состояние, проявляющейся болями внизу живота, в поясничной области, в половых органах — все указанные симптомы являются показанием для обращений к врачу (гинекологу). При повышении температуры на этом фоне — требуется экстренная помощь (желательно обратится в «скорую». Обычно проблема решается с помощью хирургического рассечения девственной плевы.