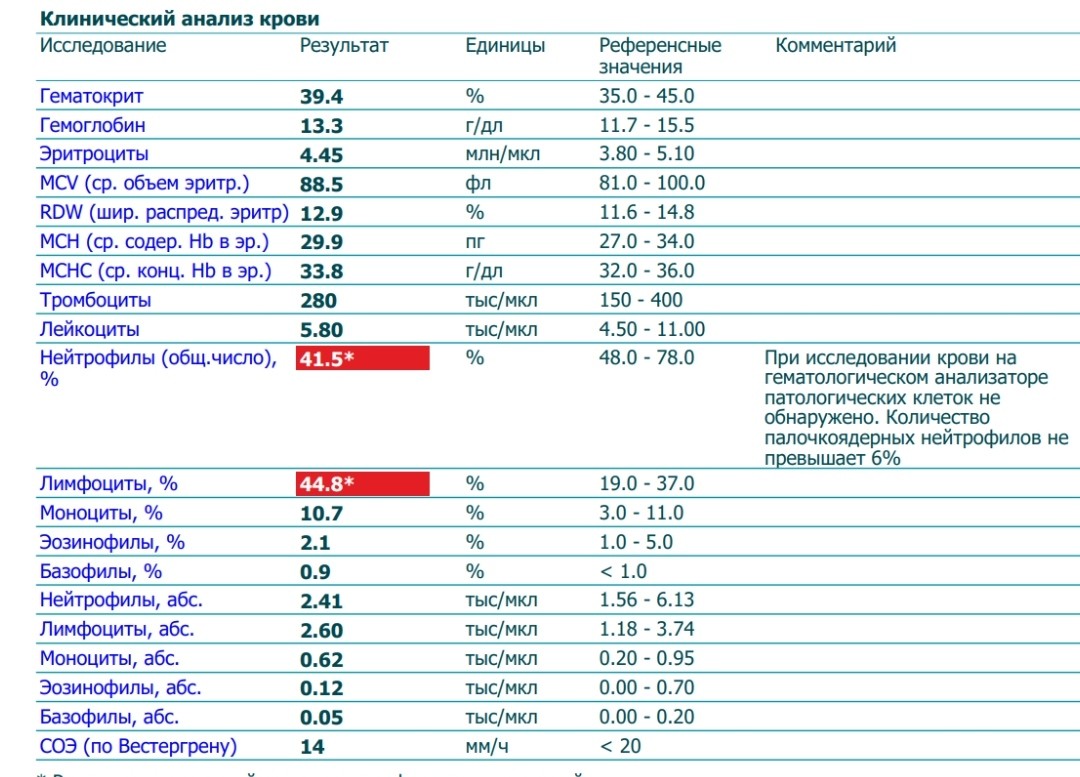
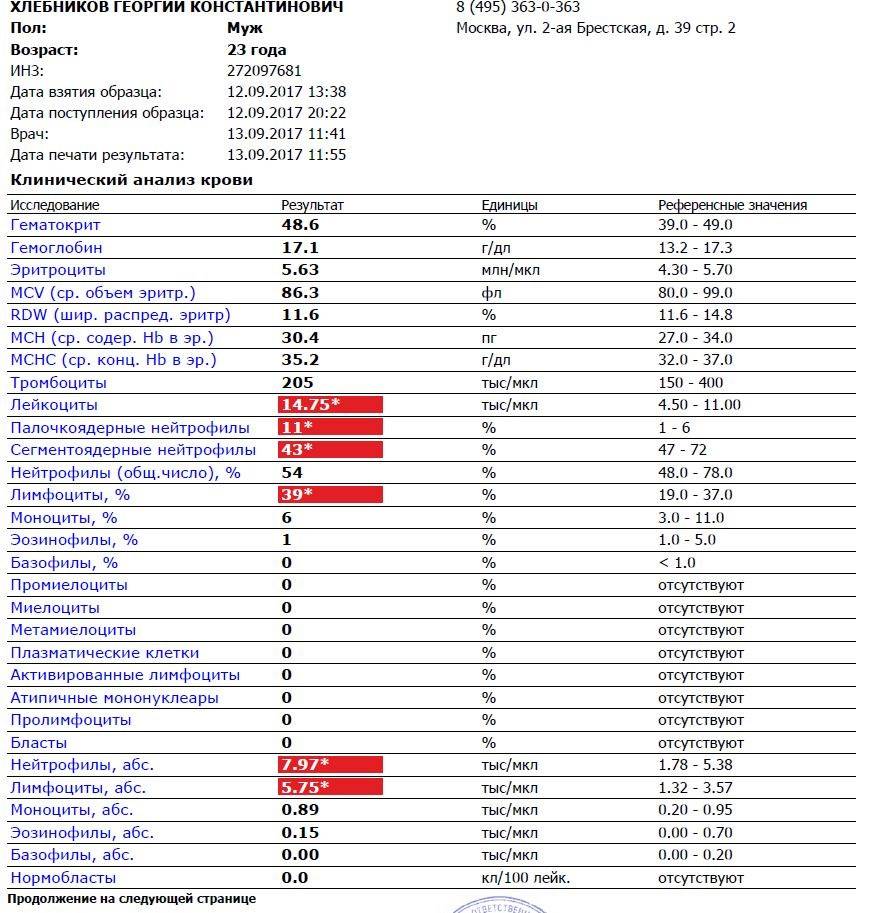
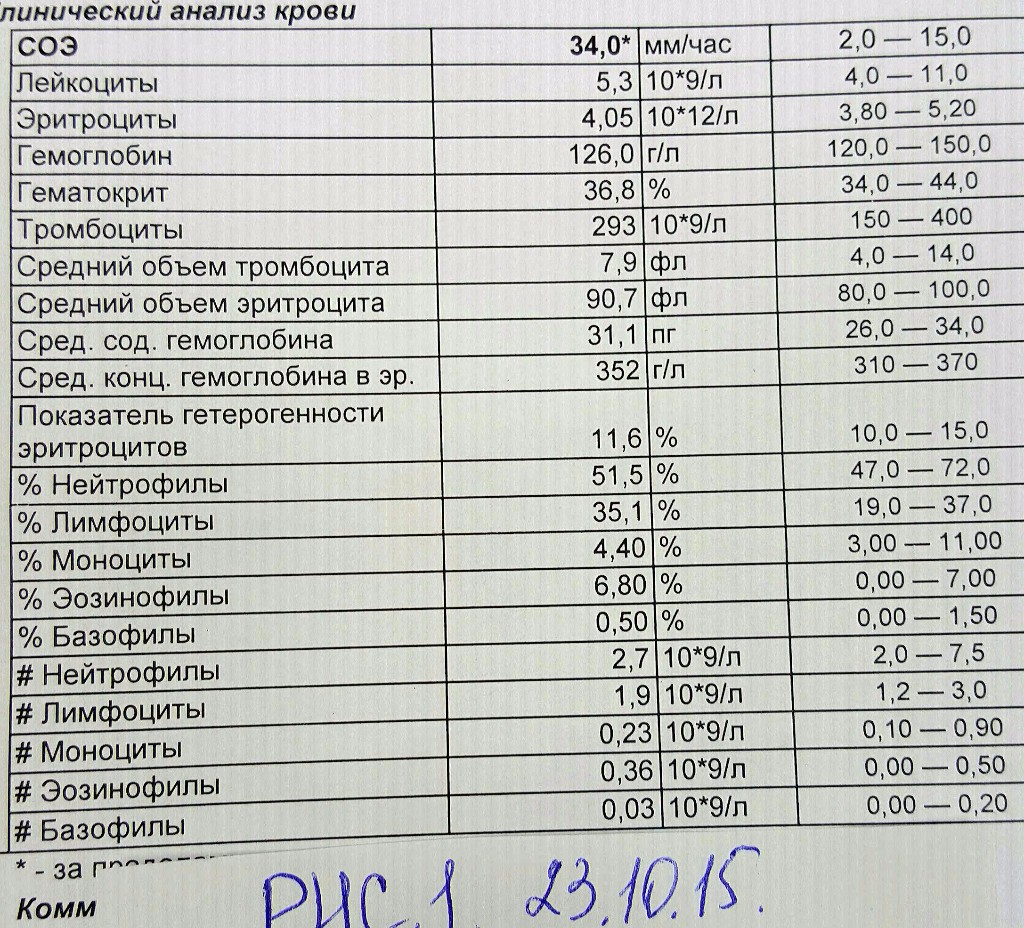
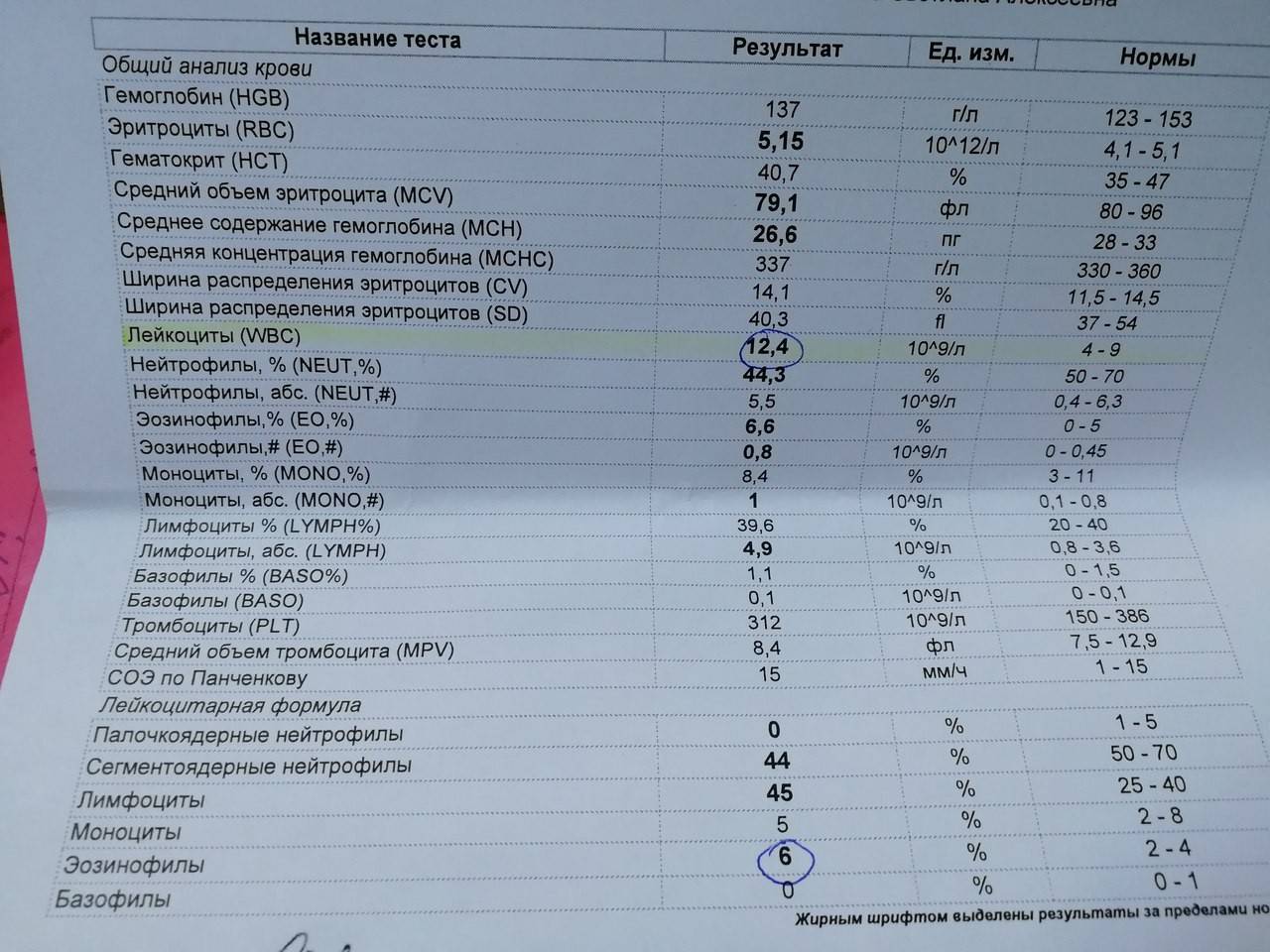
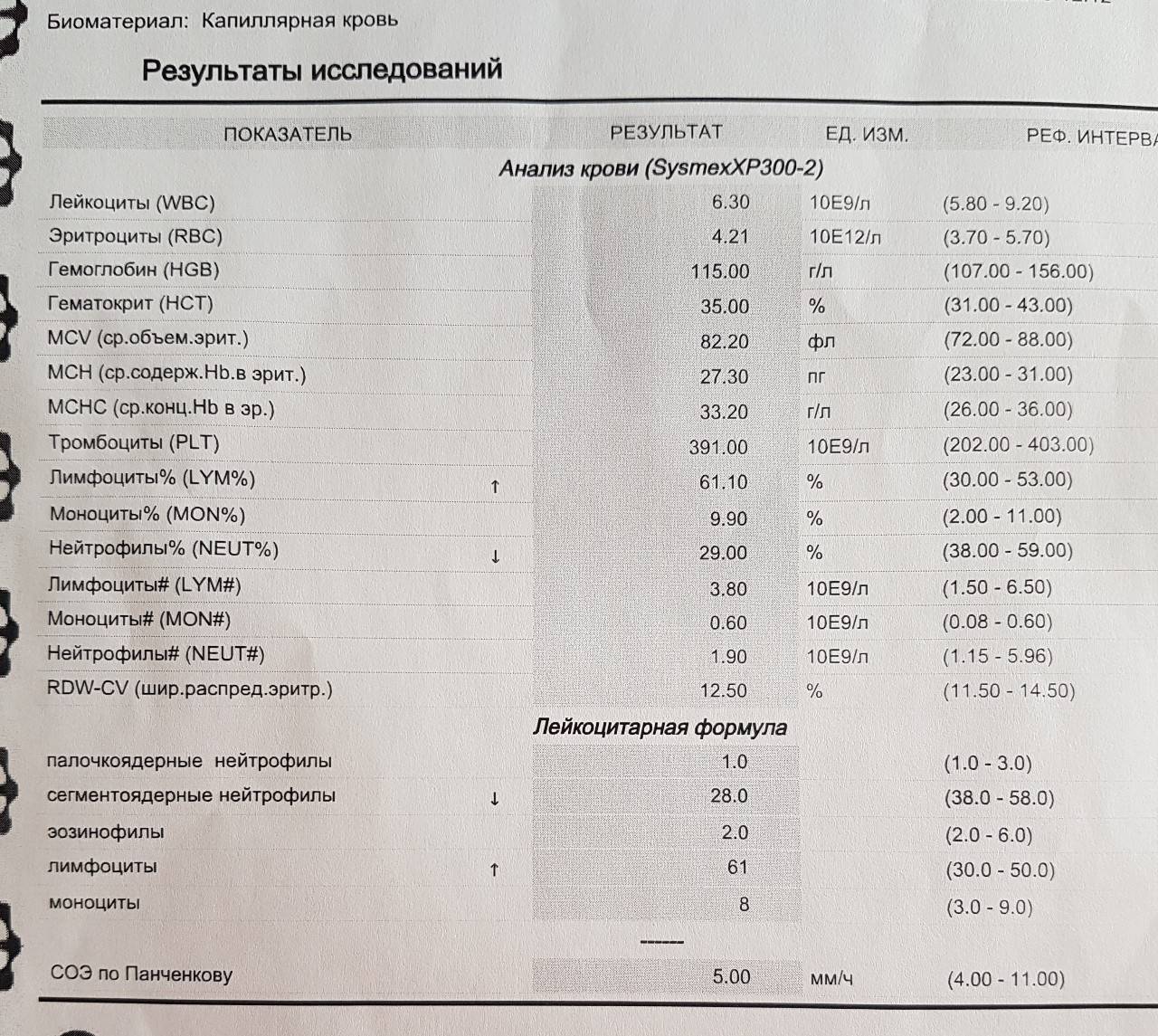
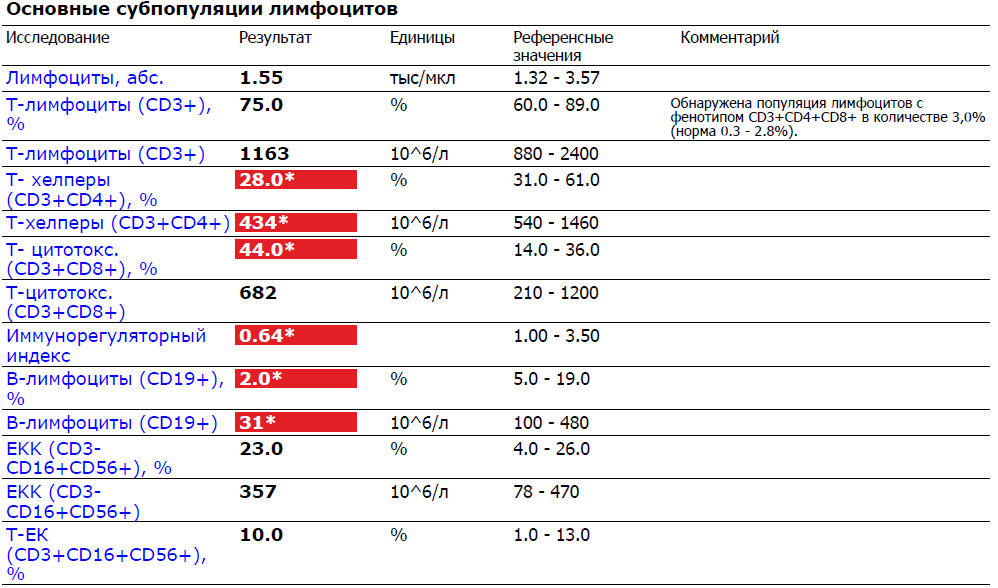
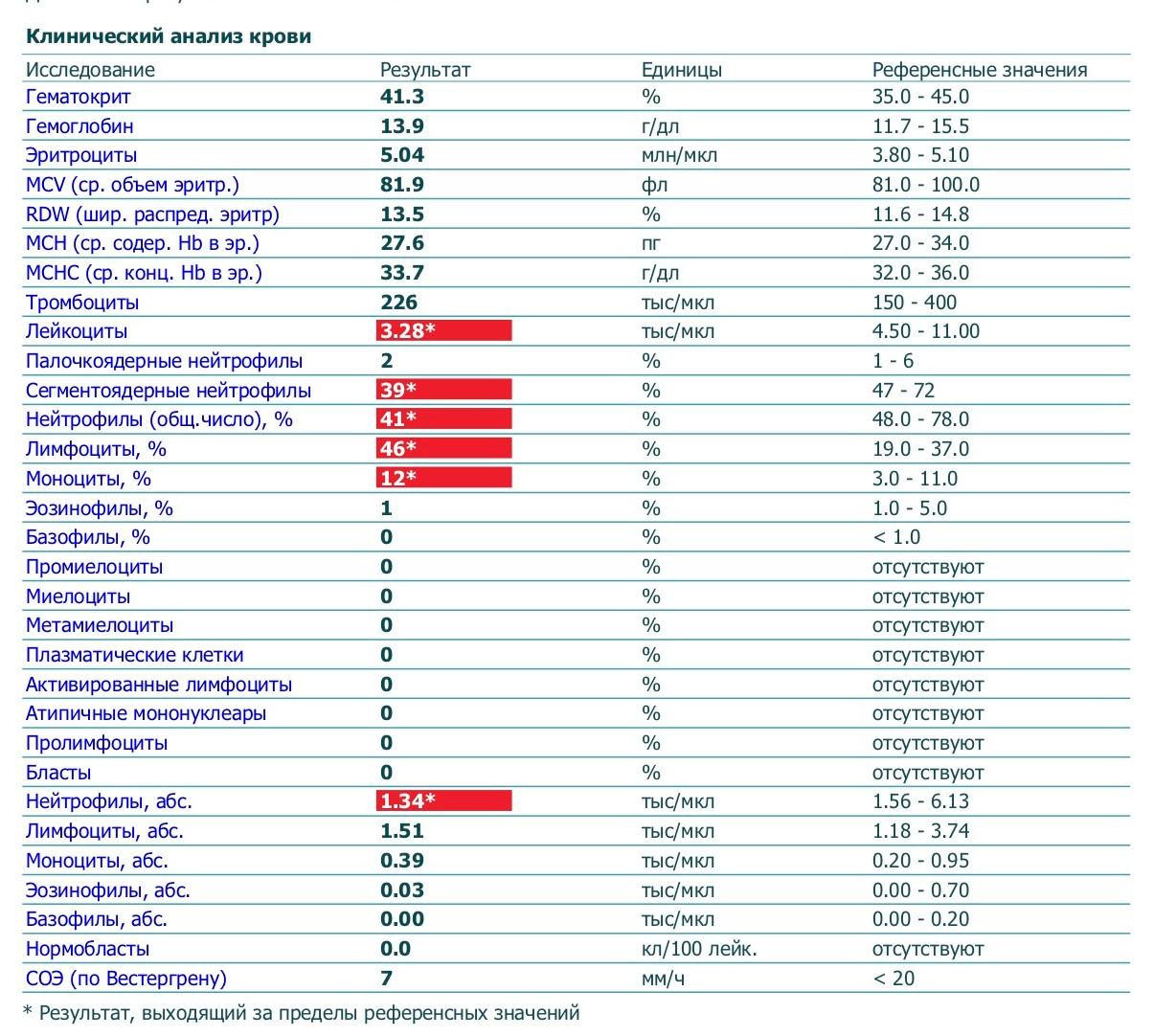
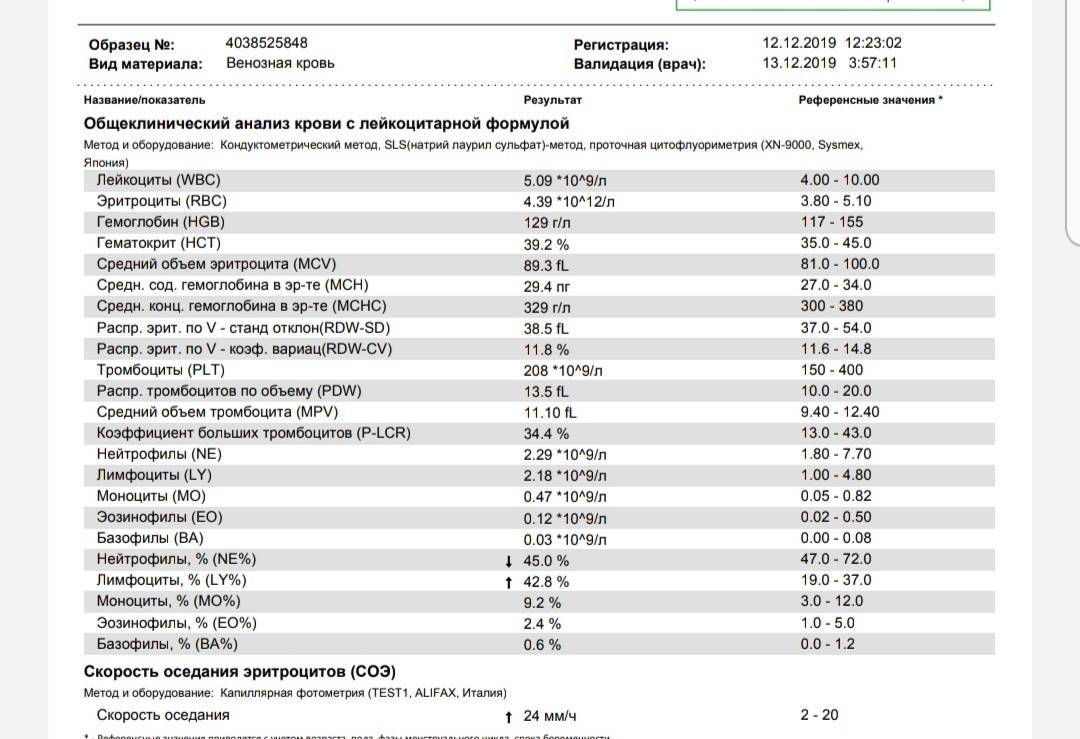
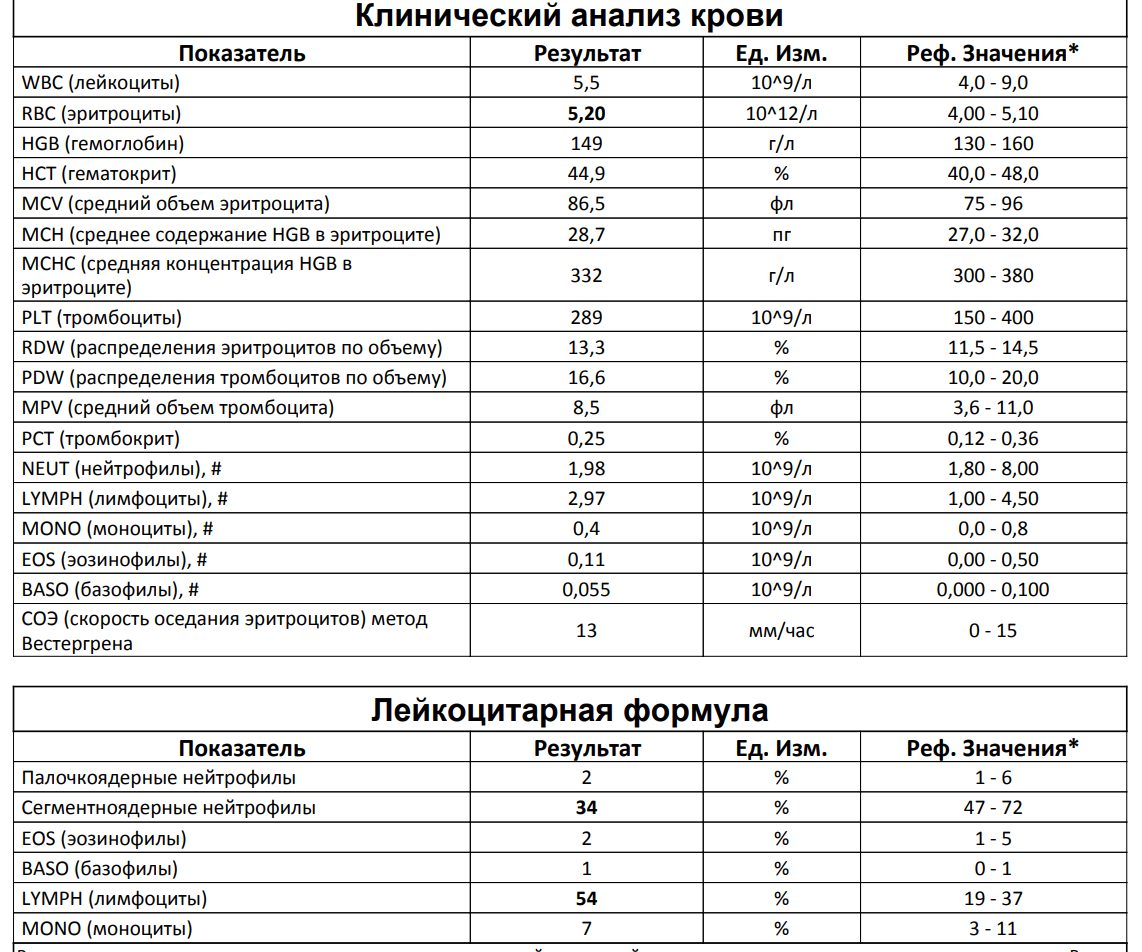
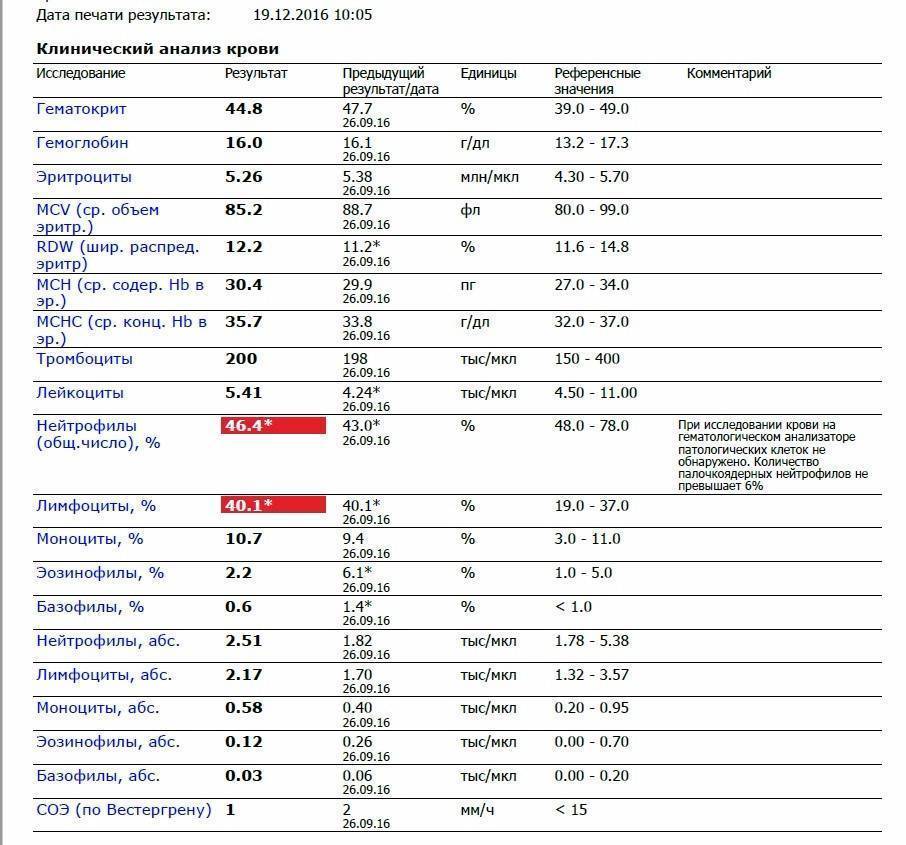
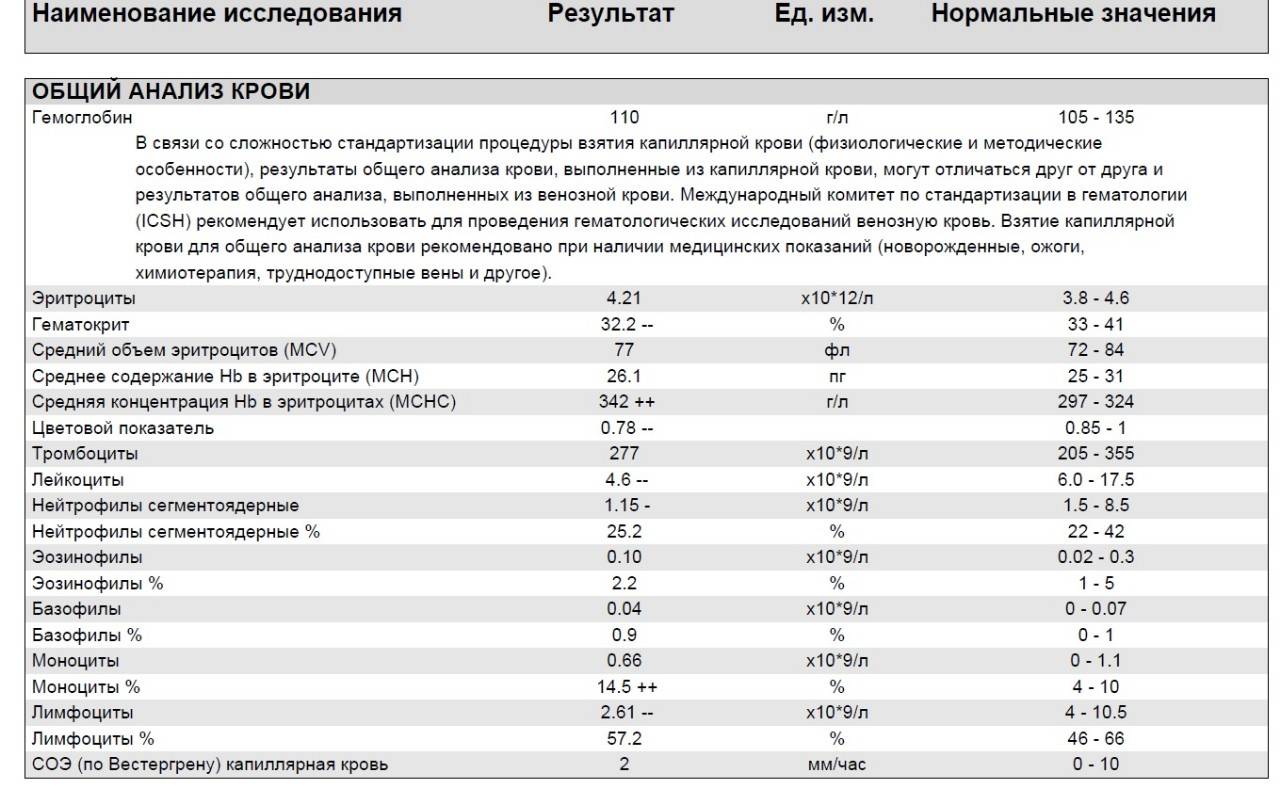
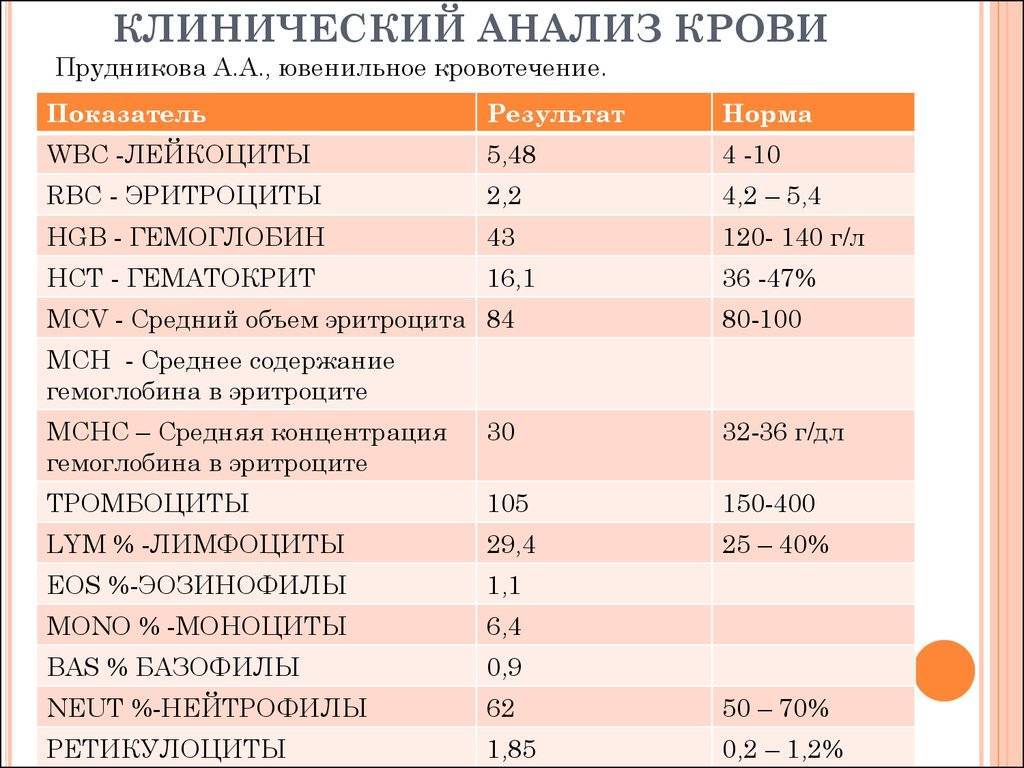
Причины повышения лимфоцитов у женщин
Все причины лимфоцитоза делятся на три вида. В соответствии с этим выделяют и причины повышения лимфоцитов в крови у женщин.
Относительный лимфоцитоз
При инфекционном заболевании происходит повышение лимфоцитов в крови
Если показатели уровня других клеток организма находятся в норме, то повышенные лимфоциты в крови могут указывать на:
- Вирусную инфекцию в острой форме. Лимфоциты являются первым барьером, когда организм сталкивается с болезнетворными вирусами. Поэтому при заболеваниях на острой стадии количество Т-LYM повышается раньше, чем уровень других клеток крови.
- Ревматоидный артрит. Данное заболевание характеризуется поражением соединительной ткани как на локальном, так и на системном уровнях. Причины и механизм возникновения артрита еще до конца не изучены. Некоторые исследователи склоняются к мнению, что этиология болезни имеет бактериальную природу, поскольку установлено около 25 разных видов бактерий, которые принимают участие в процессе.
- Повышенный уровень некоторых гормонов щитовидной железы. Проблемы в работе щитовидки часто сопровождаются аутоиммунными сбоями, когда организм не может адекватно распознавать “свои” и “чужие” клетки. В таком случае иммунная система активизирует механизмы защиты с двойной силой, что сопровождается повышенной выработкой лимфоцитов.
- Хроническую недостаточность надпочечников. Болезнь является вторичной и возникает по причине заражения бактериальной инфекцией (туберкулезом, к примеру) или после интоксикации особо опасными химическими соединениями.
- Аномальное увеличение селезенки. Здесь уровень лимфоцитов будет зависеть от выраженности патологии. К примеру, при инфекционных болезнях и аутоиммунных нарушениях увеличение проявлено слабо, а при малярии – сильно.
- Брюшной тиф. Эта инфекционная болезнь имеет характерную клиническую картину, а потому доктор быстро определит причину повышения лимфоцитов в крови.
LYM могут повышаться как побочное действие на фоне приема некоторых лекарственных препаратов.
Абсолютный лимфоцитоз
Абсолютный лимфоцитоз у женщин может наблюдаться по следующим причинам:
- Инфекция вирусного характера. Особенно остро проявлен при гепатите, цитомегаловирусной инфекции, мононуклеозе.
- Коклюш. “Детская” инфекция, сопровождающаяся длительным мучительным кашлем.
- Патологии лимфатической системы, перерастающие в злокачественные новообразования. Для них характерно чрезмерное скопление Т-лимфоцитов в лимфоузлах, печени, селезенке.
- Токсоплазмоз. При инфицировании в период беременности высока вероятность того, что ребенок погибнет при рождении. Те, кто выжил, страдают от тяжелых патологий (болезни ЦНС, олигофрения и т.д.).
- Туберкулез. Современная медицина может легко диагностировать данное заболевание. Чем раньше пациент пройдет полную диагностику, тем больше вероятность того, что болезнь удастся быстро победить.
Лимфоцитоз при беременности
Беременная девушка может не знать о ненормально высоком уровне лимфоцитов у себя в крови, поэтому часто этот факт выявляется только при детальном обследовании и сдаче анализов
В период беременности в женском организме наблюдается уменьшение количества лимфоцитов, что является нормой. Это выработанная тысячелетиями на генетическом уровне тактика организма, благодаря которой плод защищен от иммунной системы матери. В противном случае иммунитет активировал бы все защитные механизмы, чтобы побороть чужеродный биоматериал отца. Каждая беременная женщина должна знать об этом и понимать, что для неё норма лимфоцитов будет другой.
Здесь любые отклонения от должного уровня лимфоцитов могут свидетельствовать о каких-либо нарушениях в организме матери, что может отразиться и на развитии плода. Потому сдавать кровь беременным следует регулярно для своевременного выявления любых возможных проблем.
О чем говорят повышенные лимфоциты?
Здоровый ребенок должен ежегодно сдавать анализ крови, а при наличии хронических болезней – 3–4 раза в год. Это позволяет педиатру контролировать состояние его здоровья. Забор биоматериала осуществляется с фаланги безымянного пальца у детей постарше, а у грудничков – из пятки.
Если количество лимфоцитов увеличено, это не всегда значит, что малыш болен. У новорожденных завышенные показатели – норма, причиной этому является незрелость иммунитета. У них лимфоцитов больше по сравнению с другими типами лейкоцитов, но такое положение сохраняется до момента, пока их постепенно не начнут замещать другие клетки.
Когда в организм ребенка проникают болезнетворные микроорганизмы, обычные лимфоциты становятся активированными и начинают борьбу с возбудителем инфекции. Их содержание в анализе крови значительно увеличивается.
По характеру течения специалисты выделяют 2 типа лимфоцитоза:
- злокачественный, сопровождающий онкологические болезни;
- реактивный, как резкий ответ организма на внедрение болезнетворного агента.
Чаще всего повышение лимфоцитов говорит о том, что малыш болен инфекционным заболеванием или недавно выздоровел. В частности, причиной завышенных значений могут быть вирусные болезни, которые часто диагностируются у малышей: герпес, корь, ветрянка, ОРВИ. Есть и другие причины, провоцирующие увеличение числа белых клеток в анализе:
- пневмония, ангина и другие серьезные болезни органов дыхания;
- инфекционный мононуклеоз, сопровождающийся увеличением лимфоузлов;
- бактериальные поражения (бруцеллез, туберкулез и другие);
- паразитарные заболевания;
- вирусные болезни печени;
- анемия;
- дефицит B12;
- эндокринные нарушения;
- аутоиммунные болезни;
- аллергия;
- интоксикация вследствие отравления тяжелыми металлами или другими веществами;
- авитаминоз;
- недавняя вакцинация;
- прием некоторых анальгетиков, антибактериальных и других препаратов;
- травмы и наличие гнойных очагов;
- стрессы;
- хронический лимфолейкоз.
У подростков количество лимфоцитов может немного повышаться вследствие неправильного питания, несоблюдения режима дня и гормональной перестройки. Также такое состояние может провоцироваться чрезмерными физическими нагрузками. Слишком высокие показатели, иногда доходящие до критического уровня, бывают при гипериммунитете, когда лимфосистема агрессивно отвечает на любой чужеродный агент.
Гематологические заболевания
Высокий лимфоцитоз отмечается при болезнях системы кроветворения и лимфатической ткани. Злокачественные заболевания вызывают пролиферацию – бесконтрольное деление клеток и разрастание тканей. При миелопролиферативных и лимфопролиферативных заболеваниях происходит соответствующее изменение клеток в костном мозге.
Самые распространенные болезни кроветворения, которые вызывают лимфоцитоз, – это лимфосаркомы, лимфогранулематоз, хронический лейкоз. Показатели лимфоцитов при таких патологиях способны достигать 70-90%. Рост происходит постепенно, достигая максимума через несколько лет после начала заболевания. Для лечения лимфоцитоза необходимо воздействовать на основную причину, которая привела к увеличению числа лимфоцитов. Курсы химиотерапии, пересадка костного мозга помогают привести показатели лимфоцитов в норму.
Помимо злокачественных болезней системы кроветворения, лимфоцитоз возникает на фоне анемии, вызванной дефицитом витамина B12 и фолиевой кислоты. У пациентов, которые перенесли переливание крови, рост числа лимфоцитов может проявиться как один из признаков посттрансфузионного синдрома.
Что такое лимфоциты?
Лимфоцитами называется определенная категория клеток крови. Она очень важна для функционирования иммунной системы человека.
Все белые клетки крови, выполняющие иммунную функцию, носят название лейкоцитов. Они делятся на несколько категорий:
- Нейтрофилы,
- Эозинофилы,
- Базофилы,
- Моноциты,
- Лимфоциты.
Каждая из этих групп выполняет строго определенные задачи. Если сравнить иммунные силы организма с войском, то эозинофилы, базофилы и моноциты – это специальные рода войск и тяжелая артиллерия, нейтрофилы – это солдаты, а лимфоциты – это офицеры и гвардия. По отношению к общему количеству лейкоцитов количество клеток данного типа у взрослых людей составляет в среднем 30%. В отличие от большинства других лейкоцитов, которые, столкнувшись с инфекционным агентом, как правило, погибают, лимфоциты могут действовать многократно. Таким образом, они обеспечивают длительный иммунитет, а остальные лейкоциты – кратковременный.
Лимфоциты вместе с моноцитами относятся к категории агранулоцитов – клеток, у которых отсутствуют зернистые включения во внутренней структуре. Они могут существовать дольше, чем другие клетки крови – иногда до нескольких лет. Их разрушение, как правило, осуществляется в селезенке.
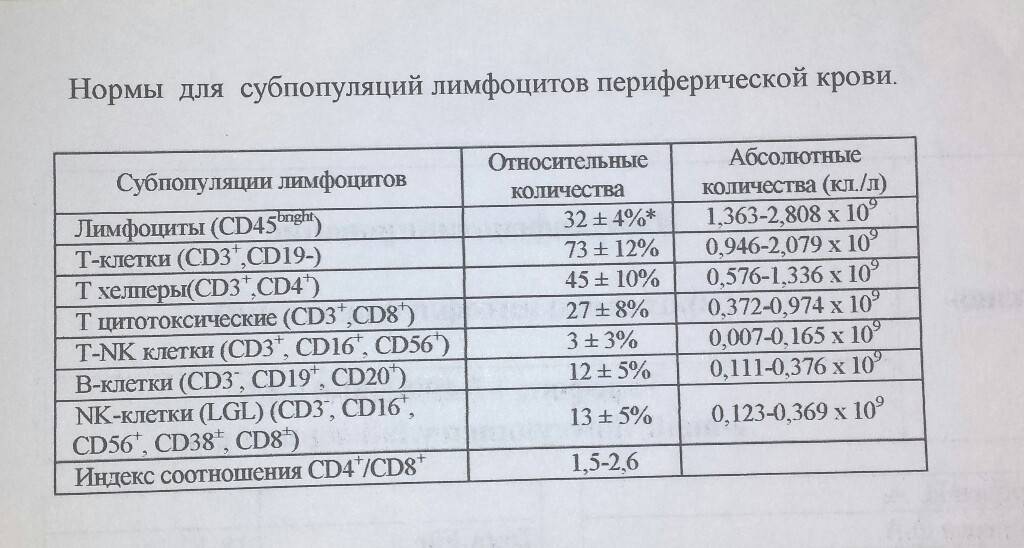
За что отвечают лимфоциты? Они выполняют самые разнообразные функции, в зависимости от специализации. Они отвечают как за гуморальный иммунитет, связанный с выработкой антител, так и за клеточный, связанный с взаимодействием с клетками – мишенями. Лимфоциты делятся на три основные категории – T, B и NK.
T-клетки
Они составляют примерно 75% от всех клеток данного типа. Их зародыши образуются в костном мозге, а затем мигрируют в вилочковую железу (тимус), где и превращаются в лимфоциты. Собственно, об этом говорит и их название (Т обозначает тимус). Их наибольшее количество наблюдается у детей.
В тимусе T-клетки «проходят обучение» и получают различные «специальности», превращаясь в лимфоцитов следующих типов:
- Т-клеточные рецепторы,
- T-киллеры,
- Т-хелперы,
- Т-супрессоры.
Т-клеточные рецепторы занимаются распознаванием белковых антигенов. Т-хелперы – это клетки-«офицеры». Они координируют иммунные силы, активируя другие типы иммунных клеток. T-киллеры занимаются «антидиверсионной деятельностью», уничтожая клетки, пораженные внутриклеточными паразитами – вирусами и бактериями, и некоторые опухолевые клетки. T-супрессоры – это относительно немногочисленная группа клеток, выполняющих тормозящую функцию, ограничивая иммунный ответ.
B-клетки
Среди других лимфоцитов их доля составляет примерно 15 %. Образуются в селезенке и костном мозге, затем мигрируют в лимфатические узлы и концентрируются в них. Их основная функция – обеспечение гуморального иммунитета. В лимфатических узлах клетки типа B «знакомятся» с антигенами, «представленными» им другими клетками иммунной системы. После этого они начинают процесс образования антител, агрессивно реагирующих на вторжение чужеродных веществ или микроорганизмов. Некоторые В-клетки обладают «памятью» к чужеродным объектам и могут сохранять ее в течение многих лет. Таким образом, они обеспечивают готовность организма встретить во всеоружии «врага» в случае его повторного появления.
NK-клетки
Доля NK-клеток среди других лимфоцитов составляет примерно 10%. Эта разновидность выполняет функции, во многом схожие с функциями T-киллеров. Однако их возможности гораздо шире, чем у последних. Название группы происходит от словосочетания Natural Killers (Природные убийцы). Это настоящий «антитеррористический спецназ» иммунитета. Назначение клеток – уничтожение переродившихся клеток организма, прежде всего, опухолевых, а также пораженных вирусами. При этом они способны уничтожать клетки, недоступные для Т-киллеров. Каждая NK-клетка «вооружена» специальными токсинами, смертельными для клеток-мишеней.
Зачем нужна иммунограмма
Иммунитет – сложная система. Планируя лечение, мы должны четко представлять себе, какие именно нарушения в иммунной системе произошли и почему. Тогда и лечение можно с уверенностью направить именно туда, где оно требуется. Не существует лекарства «Для всей иммунной системы». Современные лекарства позволяют избирательно, «точечно» помочь тому или иному иммунному процессу, а иммунограмма помогает определить эффективные и безопасные точки приложения лечения. Такое лечение и надежнее, и требует меньше медикаментов и отвечает критериям безопасности.
Мы можем предложить Вам полноценное лабораторное обследование иммунитета и помощь аллерголога-иммунолога при “расшифровке” анализов на иммунитет. Действует выгодное спецпредложение
| Вид иммунограммы | Результат иммунограммы |
| Иммунограмма стандартная | 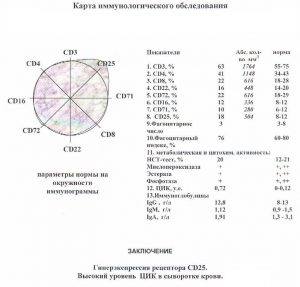 |
| Иммунограмма расширенная | |
| Интерфероновый статус | 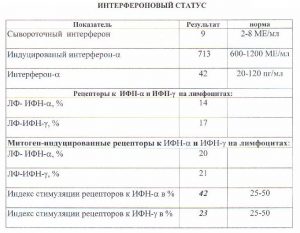 |
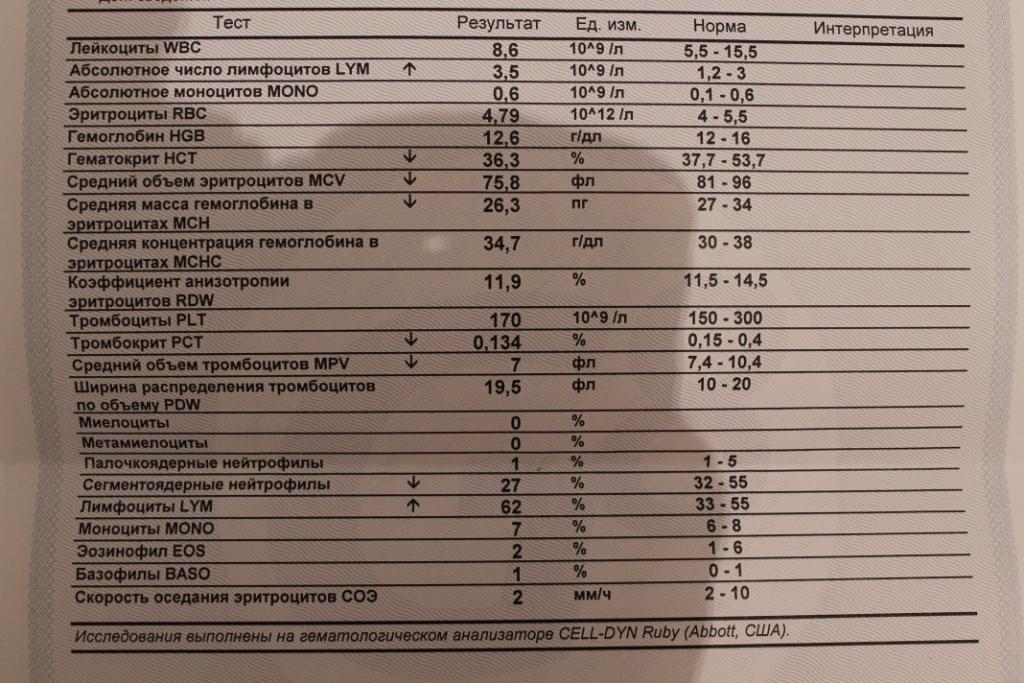
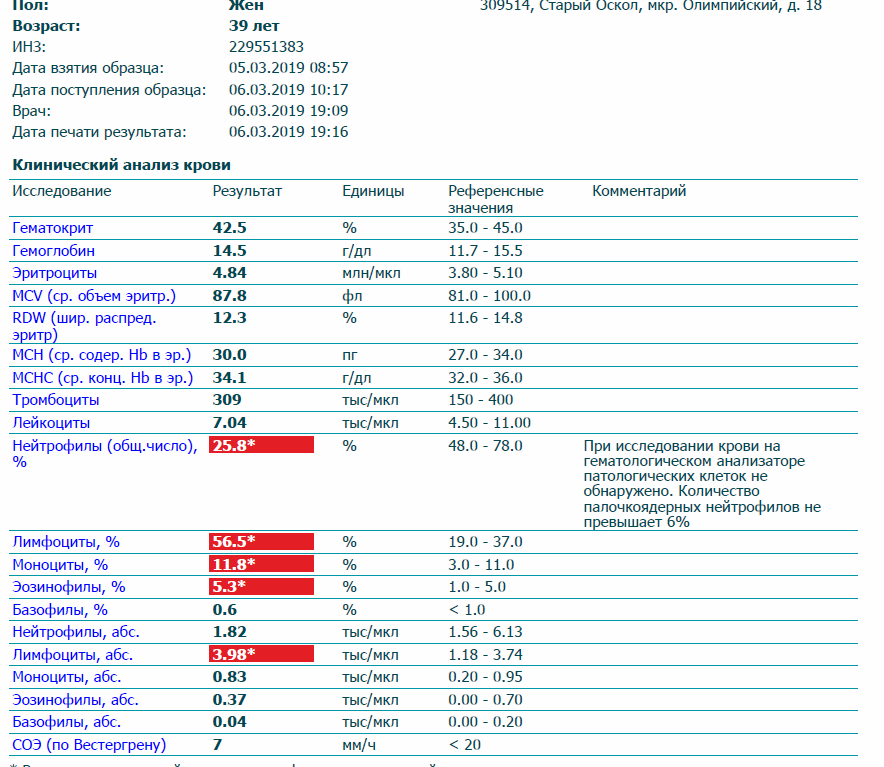
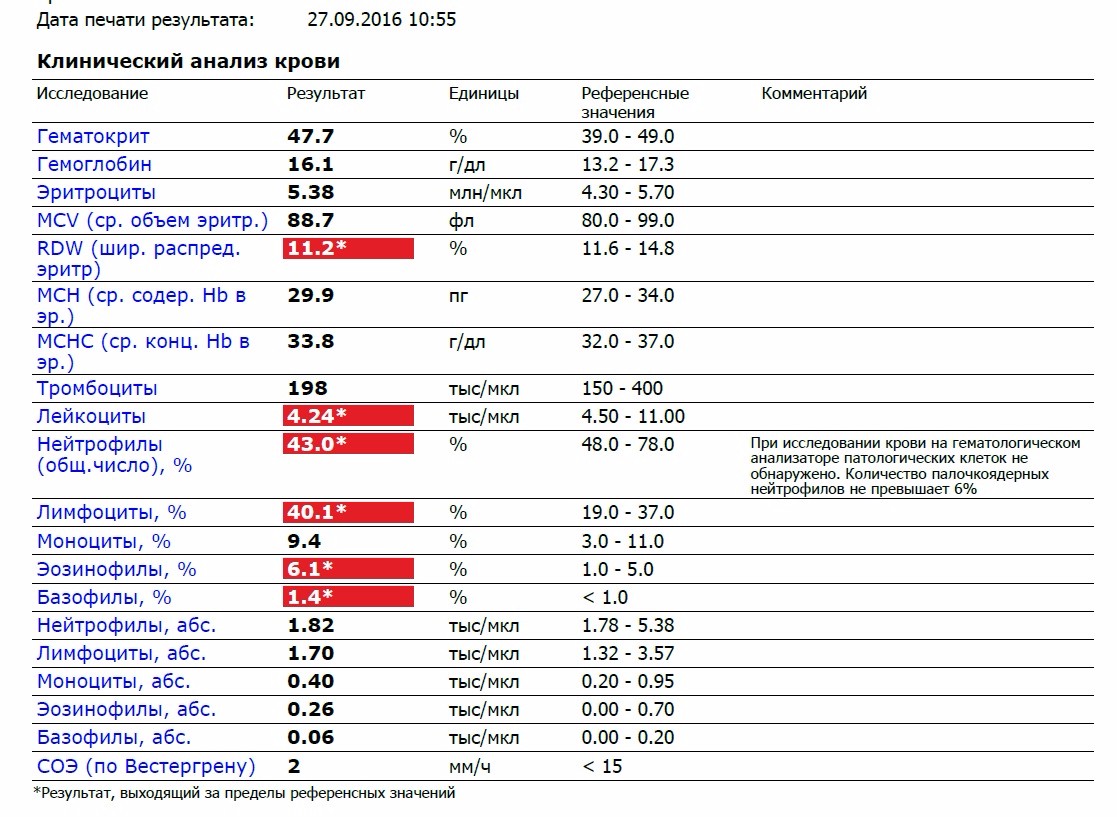
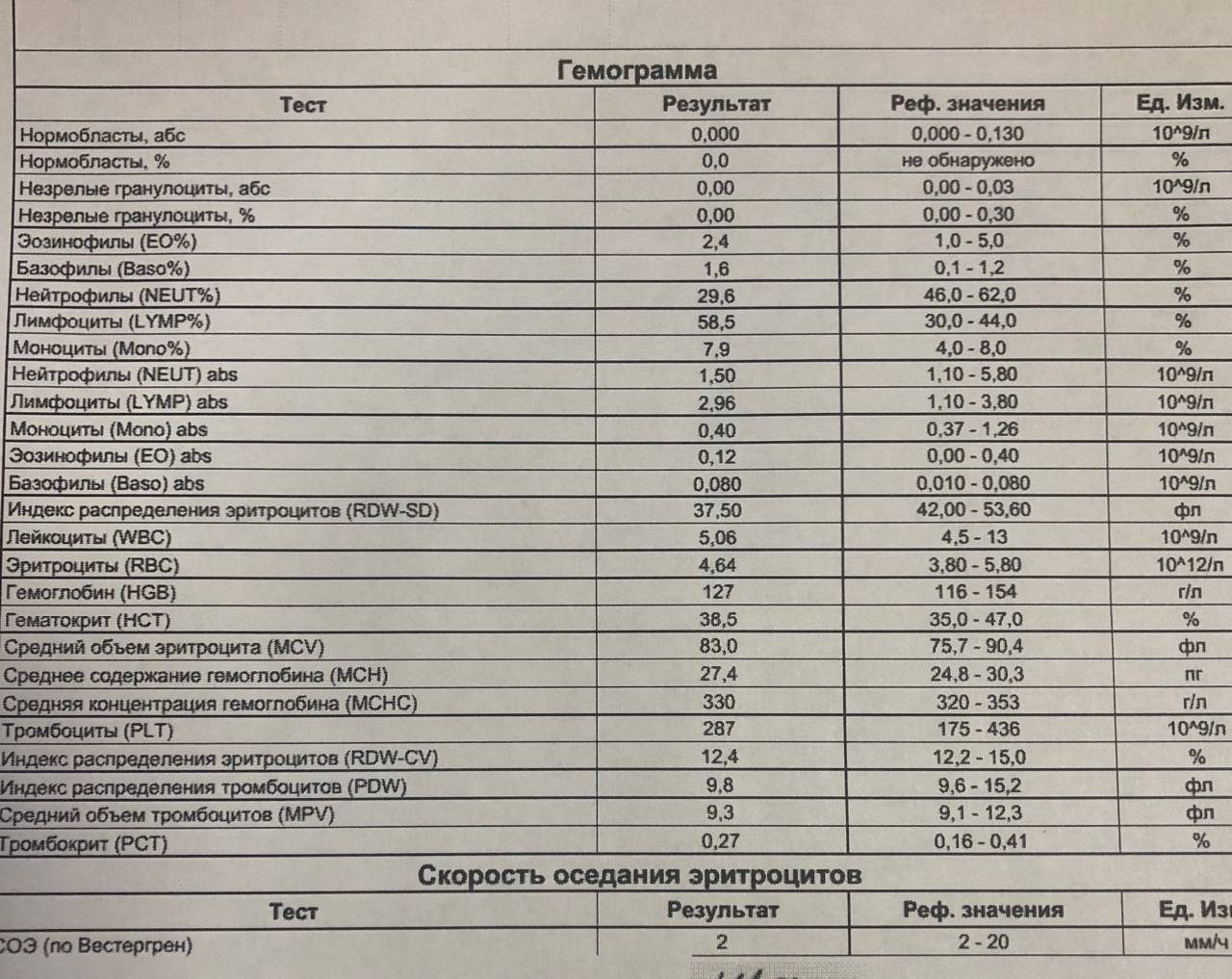
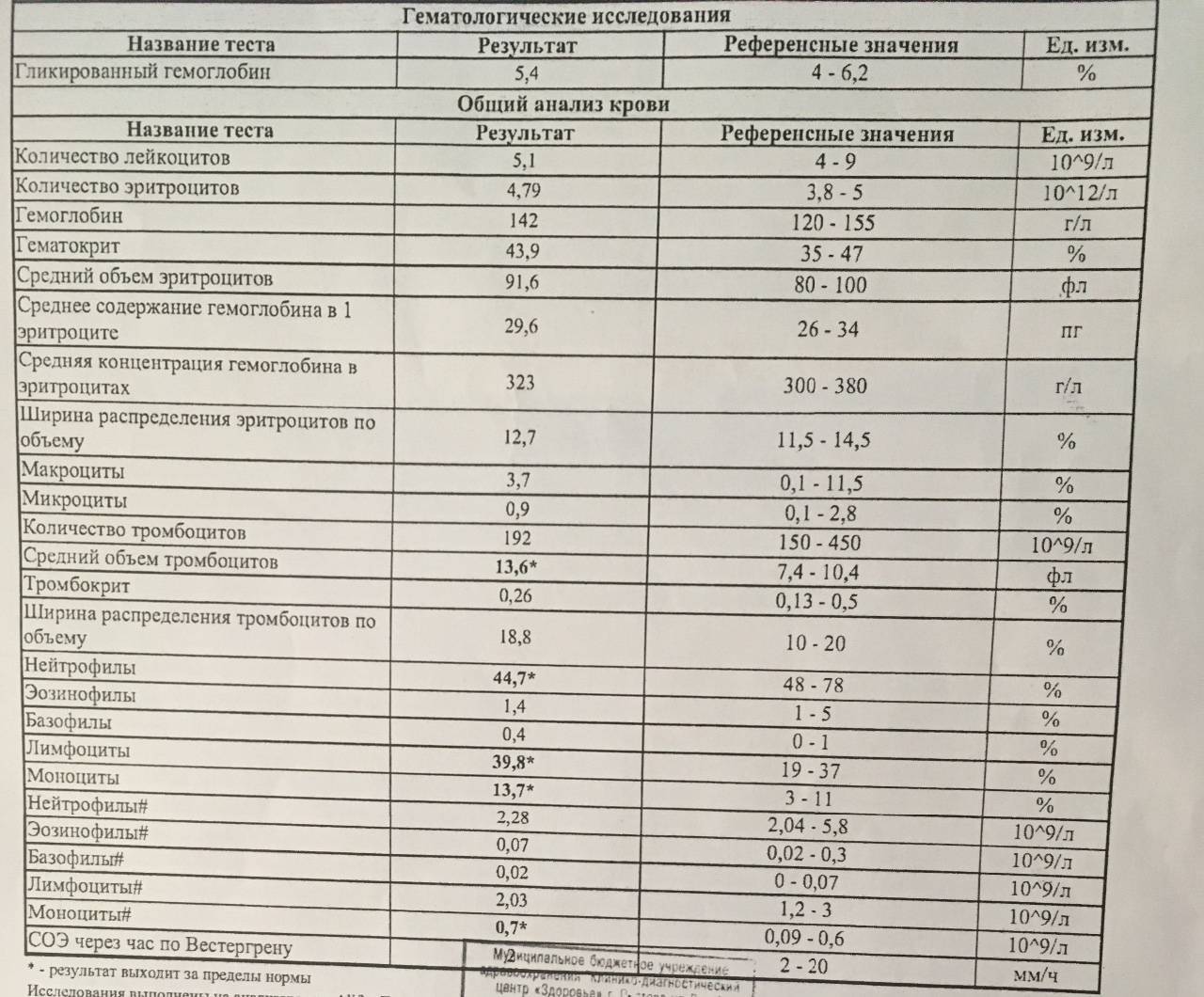
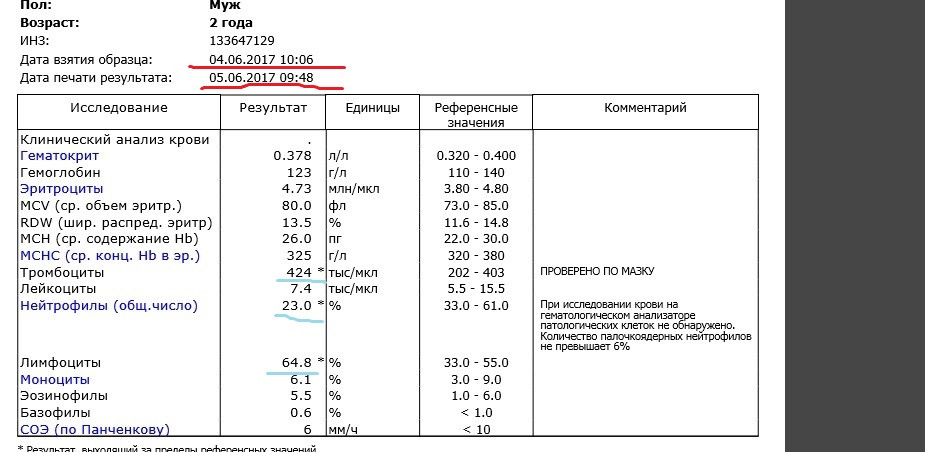
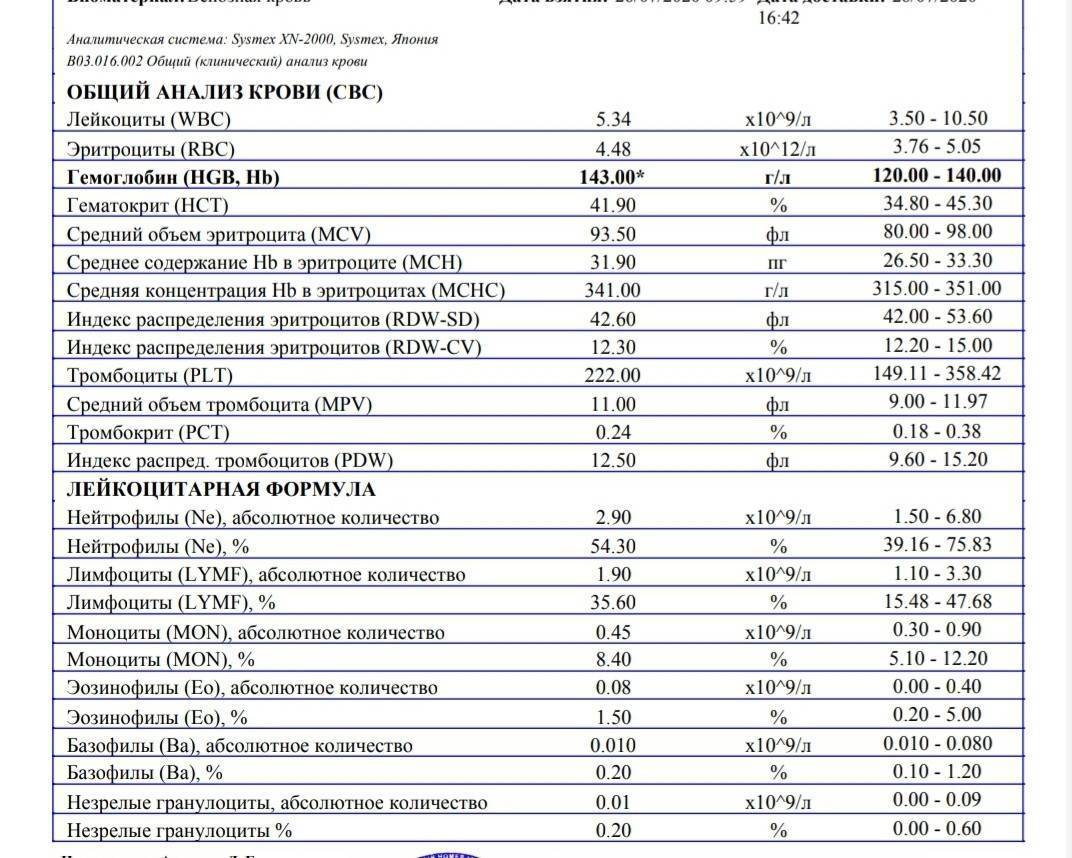
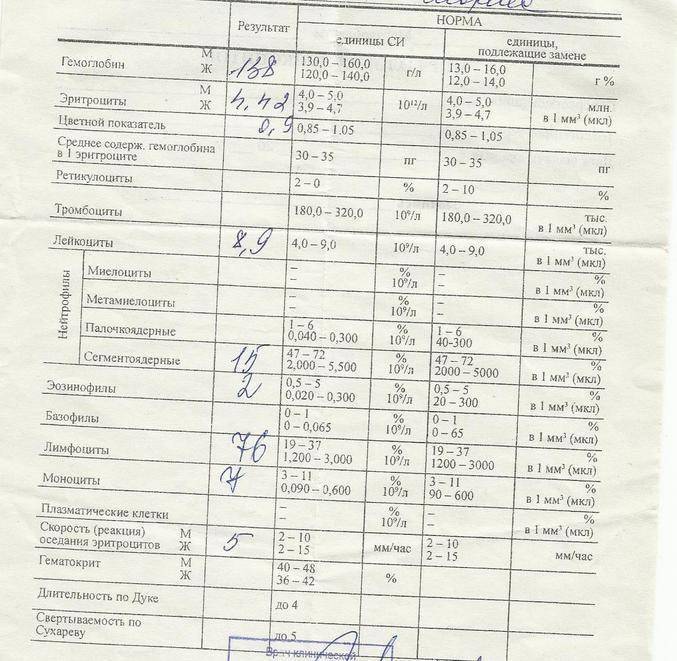
Образцы результатов исследований с расшифровкой
Профилактика лимфоцитоза
Профилактика лимфоцитоза заключается в первую очередь в профилактике заболеваний, вызвавших увеличение лимфоцитов. Чаще всего лимфоцитоз встречается при вирусных инфекциях, поэтому выполняя нехитрые правила профилактики, можно минимизировать риск заболевания ребёнка.
К ним относятся:
- рациональное питание и вскармливание ребёнка;
- своевременная вакцинация ребёнка;
- избегание контактов с инфекционными больными;
- прогулки на свежем воздухе;
- периодический приём курсов витаминотерапии;
- выбор одежды для ребёнка соответствующей погодным условиям (не допускать перегревания и переохлаждения малыша).
Методы диагностики
Как правило, пациент не подозревает, что у него повышены лейкоциты, так как особых симптомов это состояние не вызывает. Проявляет себя лишь заболевание, которое привело к изменению лейкоцитарной формулы. Человека может беспокоить повышенная температура, боли, утомляемость и другие признаки.
Если в крови выявлено превышение нормы белых клеток, назначается дополнительное обследование.
В первую очередь, проводится бактериальный посев биоматериала: выполняется лабораторное обследование крови, мочи, мокроты. Благодаря ему можно выявить возбудителя болезни. В качестве основного способа диагностики используют иммуноферментный анализ, который выявляет антитела к вирусам и бактериям.
Если имеются признаки аллергической реакции, используют иммуноферментный анализ, который помогает определить содержание иммуноглобулина Е – основного маркера аллергии. Также проводят базофильные тесты, пациенту назначаются различные аллергопробы, чтобы определить тип аллергена.
Рентгенография – универсальный метод, который применяют при пульмонологических заболеваниях, ревматоидном артрите, болезнях костной ткани. Это же относится и к методу УЗИ. Его используют, чтобы выявить возможные изменения в тканях при воспалении почек и других органов.
Метод ЭКГ используется для оценки состояния миокарда и сердечных клапанов.
При подозрении на лейкоз проводят гистологические исследования, материал для которых получают методом пункции.
Сопутствующая симптоматика
При незначительном понижении уровня лимфоцитов у детей, как правило, других симптомов не возникает. Недостаток белых телец может заявить о себе заметно уменьшившимися в размерах лимфатическими узлами и миндалинами. Критическое снижение уровня телец у ребенка сопровождается следующими симптомами:
ЧИТАЕМ ТАКЖЕ: что значит, если лейкоциты в моче у ребенка 25?
- покраснением и побледнением кожных покровов;
- появлением эрозии на слизистых оболочках;
- увеличением лимфоузлов;
- частыми ОРЗ и ОРВИ;
- развитием кожных болезней (дерматита, экземы);
- изменениями в поведении (нервозностью, бессонницей, общей утомляемостью);
- увеличением селезенки.
Недостаток лимфоцитов приводит к тому, что дети часто подхватывают различные инфекции. Защитные функции организма снижаются, и на этом фоне развиваются серьезные заболевания. В таком случае родители должны немедленно отвести ребенка к врачу и пройти все необходимые обследования. Биохимическое исследование крови помогает выяснить процентное содержание белых телец, по результатам анализа педиатр разработает тактику лечения.
Ревматологические, аллергические и паразитарные заболевания
У пациентов с системной красной волчанкой, ревматоидным артритом, ревматической лихорадкой наблюдается изменение лейкоцитарной формулы крови в сторону увеличения количества лимфоцитов.
Аллергики, пациенты с бронхиальной астмой также испытывают подобное состояние.
При заражении шистосомозом – паразитарной инфекцией, которая вызвана гельминтами рода Schistosoma, уровень лимфоцитов повышается на фоне поражения внутренних органов. К наиболее редким причинам лимфоцитоза относят тропические инфекции: малярию и болезнь Шагаса. Переносчиками таких инфекций являются насекомые, заражение происходит при укусе. В нашей стране риск заражения такими болезнями имеют путешественники, которые посещают страны Латинской Америки, Африки, государства западной части Тихого океана.
Зачем организму нужны эозинофилы?
Каждая клеточка нашего организма выполняют свою роль. Сейчас речь пойдёт об эозинофилах.
Что собою представляют эозинофилы?
Все знают, что в нашем организме есть эритроциты (красные клетки крови) и лейкоциты (белые клетки крови).
Но мало кто знает, что лейкоциты подразделяются ещё на:
- клетки, содержащие гранулы в цитоплазме. К ним относятся базофилы, нейтрофилы, эозинофилы;
- клетки, не содержащие гранулы в цитоплазме. Представителями этой группы являются моноциты и лимфоциты.
Таким образом, эозинофилы – разновидность лейкоцитов, которые содержат в своём составе гранулы. Что же это за гранулы? Эти гранулы находятся в цитоплазме. Поэтому при окраске клеток именно они придают эозинофилам ярко-красный цвет.
Что содержат гранулы эозинофилов? Эозинофилы содержат ряд веществ, которые и обеспечивают выполнение их функций. К ним относятся:
- главный основной белок – способствует разрушению паразитов за счёт своего токсического действия;
- катионный белок эозинофилов – также обладает токсической активностью по отношению к гельминтам, подавляет синтез антител, помогает во взаимодействии с другими клетками;
- эозинофильная пероксидаза – способствует окислению веществ, в результате которого образуются активные формы кислорода. Они в свою очередь способны подвергать клетку гибели;
- нейротоксин эозинофилов – проявляет свою активность против вирусов, активируя клетки иммунной системы на развитие воспалительной реакции.
Помимо того, что у эозинофилов есть специфические гранулы, эти клетки способны вырабатывать различные сигнальные молекулы. Они называются цитокины. Они обеспечивают функционирование цитокинов в очаге воспаления, участие в активации работы иммунной системы.
Место синтеза
Все клетки крови созревают в костном мозге. Там же из универсальной клетки-предшественницы происходит созревание эозинофилов (рисунок 1).
Рис.1. Схема созревания эозинофилов.
В кровеносное русло выходит зрелая клетка – сегментоядерный эозинофил. Если же в крови обнаруживаются молодые формы, это может свидетельствовать об избыточном разрушении эозинофилов или о поступлении большого количества сигналов в костный мозг для стимуляции образования этих клеток.
В костный мозг пришёл сигнал о необходимости синтеза эозинофилов, и уже через 4 дня эти клетки ждут своей очереди для выхода в кровоток.
Циркулируют в крови эозинофилы лишь несколько часов, после чего уходят в ткани и стоят на страже порядка. В тканях они находятся около 10 – 12 дней.
Небольшое количество эозинофилов находится в тканях, которые граничат с окружающей средой, обеспечивая защиту нашему организму.
Какие функции выполняют эозинофилы?
Ранее уже звучало то, какие эффекты могут выполнять эозинофилы за счёт специфических гранул в цитоплазме. Но для того чтобы эозинофилы были активированы, то есть для высвобождения содержимого гранул, необходим какой-либо сигнал. В основном этим сигналом служит взаимодействие активаторов с рецепторами на поверхности эозинофилов.
Активатором могут быть антитела классов Е и G, система комплемента, активированная компонентами гельминта. Помимо прямого взаимодействия с поверхностью эозинофилов тучные клетки, например, могут вырабатывать фактор хемотаксиса – соединение, которое привлекает в это место эозинофилы.
Исходя из этого, к функциям эозинофилов относятся:
- участие в аллергической реакции. При аллергической реакции из базофилов и тучных клеток выделяется гистамин, который и определяет клинические симптомы гиперчувствительности. Эозинофилы мигрируют в эту зону и способствуют расщеплению гистамина;
- токсический эффект. Это биологическое действие может проявляться по отношению к гельминтам, патогенным агентам и др;
- обладая фагоцитарной активностью, способны уничтожать патологические клетки, однако у нейтрофилов эта способность выше;
- за счёт образования активных форм кислорода проявляют своё бактерицидное действие.
Основное, что нужно запомнить – эозинофилы участвуют в аллергических реакциях и борьбе с гельминтами.
Роль щелочной фосфатазы
Щелочная фосфатаза – это фермент из группы гидролаз, который осуществляет отщепление фосфатной группы от органических молекул, проявляет высокую активность при щелочном уровне рН. Фермент преимущественно содержится в гепатоцитах и желчных путях, костях, слизистой оболочке кишечника, почках и плацентарной ткани, в других органах ее содержание в разы меньше. В зависимости от этого выделяют фосфатазу органоспецифичную и неспефицичную. В костной ткани данный фермент содержится в остеобластах и обеспечивает процесс минерализации.
Фосфатаза щелочная располагается снаружи и принимает участие в транспорте фосфора, поскольку многие фосфорилированные соединения не способны проходить через цитоплазматическую мембрану. В крови активность фермента невелика и определяется скоростью обновления клеток. Повышение показателя щелочной фосфатазы в крови указывает на повреждение специфичных органов и усиленный распад клеток. В этом случае проводится дополнительное обследование организма, на основании которого врач устанавливает источник повышения и назначает лечение.
Как правильно сдавать анализ?
Чтобы результат анализа был точным и отражал действительно то, что происходит в нашем организме, надо правильно подготовиться. Тем более, что при подготовке к сдаче этого анализа нет ничего сложного.
Прежде всего, необходимо подготовиться морально и родителям, и ребёнку. Лучше всего, чтобы ребёнок не плакал, не паниковал, вёл себя спокойно. Для этого стоит родителям объяснить малышу, что будет происходить в больнице, что ничего страшного в этом нет. Может быть можно даже пообещать что-нибудь ребёнку взамен, если он будет вести себя хорошо.
Также важно не давать ребёнку бегать по коридорам больницы в ожидании своей очереди в кабинет забора крови. Физическая активность может повлиять на результаты исследования. Также одним из самых важных правил подготовки к анализу крови является то, что необходимо сдавать натощак
Если ребёнок уже большой (старше 4 лет), тогда можно потерпеть и сдать кровь после ночного голодания. Разрешается попоить ребёнка водой
Также одним из самых важных правил подготовки к анализу крови является то, что необходимо сдавать натощак. Если ребёнок уже большой (старше 4 лет), тогда можно потерпеть и сдать кровь после ночного голодания. Разрешается попоить ребёнка водой.
Грудничков рекомендуется не кормить в течение 1 – 1,5 до сдачи крови.
Кровь чаще всего берётся из пальца, у совсем маленьких – из пяточки.
Немаловажным при подготовке к сдаче крови является приём назначенных медикаментов. Ряд лекарственных средств может оказывать влияние на результаты анализа. Поэтому желательно поговорить с врачом об этом. Самостоятельно ничего не предпринимайте!
Некоторые лекарства могут повлиять на уровень определяемого показателя. Так, например, Преднизолон может привести к снижению уровня эозинофилов и моноцитов крови.
Если родители правильно подготовятся к сдаче крови, то им не придётся повторно сдавать анализ, погружая своего ребёнка в стрессовую ситуацию.
Причины высоких значений
Завышенные лимфоциты в крови обычно свидетельствуют о различных болезнях, возбудителем которых является вирусная инфекция. Причины повышения количества этих клеток такие:
- мононуклеоз;
- скарлатина;
- коклюш;
- ОРВИ;
- ОРЗ;
- парагрипп;
- аденовирусная инфекция;
- туберкулез;
- паротит;
- грипп;
- гепатит;
- микоплазмоз;
- ветрянка;
- уреаплазмоз;
- вирус Эпштейна-Барра;
- цитомегаловирусная инфекция;
- лишай опоясывающий;
- герпес;
- энтеровирусная инфекция;
- бруцеллез.
Также возможно развитие лимфоцитоза при попадании в организм болезнетворных бактерий.
Высокие лимфоциты могут свидетельствовать о ВИЧ-инфекции и сифилисе. Кроме того, показатель выше нормы обычно является признаком наличия онкологического процесса в организме:
- лимфолейкоза хронической формы;
- лимфосаркомы;
- острого лимфобластного лейкоза.
Большой показатель клеток может указывать на токсоплазмоз, малярию, трипаносомоз, лейшманиоз, а также на заболевание, вызванное грибком, например, криптококкоз, кокцидиоз или споротрихоз.
Увеличенные лимфоциты могут быть при болезнях ревматического происхождения, дистрофии и гиповитаминозе. Также такое явление может говорить о тяжелой интоксикации.
Вызывают повышение у детей и другие факторы:
- гормональное нарушение;
- стрессовые ситуации;
- прием некоторых медикаментозных препаратов;
- голодание;
- вакцинация;
- аллергические проявления;
- операции на селезенке;
- нарушения эндокринной системы;
- гиповитаминозы;
- повышение физических нагрузок;
- интоксикация из-за свинца или мышьяка.
Часто высокие лимфоциты обнаруживаются у грудничков. Это может свидетельствовать о незрелости защитной системы детского организма после рождения. Такой процесс считается физиологической нормой.
Чтобы определить, что стало причиной повышения уровня лимфоцитов, необходимо пройти комплексное обследование. Для этого назначаются дополнительные методы, например, ультразвуковая диагностика, томография (магниторезонансная или компьютерная), рентген и другие.
Что такое лейкоциты, их роль, виды
Лейкоциты образуются в костном мозге. Проходя ряд промежуточных стадий развития, в кровь попадают уже зрелые клетки, способные бороться с инфекцией. Однако срок их жизни довольно короткий (варьируется от 4 до 20 дней), поэтому обновление происходит регулярно. Резкое увеличение выработки лейкоцитов происходит в ответ на любое повреждение тканей или возникновение вредоносных агентов для того, чтобы вовремя дать воспалительный ответ, целью которого является изоляция повреждения, уничтожение возбудителя и восстановление тканей.
Клетки лейкоцитарного ряда делятся на 5 типов, каждый из которых обладает индивидуальными особенностями и функциями:
- Базофилы. Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены;
- Эозинофилы. Являются основными эффекторными клетками при инфекционных, паразитарных, аллергических и онкологических заболеваниях. Именно они выделяют токсичные для тканей медиаторы, которые поддерживают воспаление;
- Моноциты. Это самый большой вид лейкоцитов, основной функцией которых является фагоцитоз, иными словами — поглощение, в том числе и довольно крупных инородных частиц;
- Лимфоциты. Они, пожалуй, выполняют одну из самых важных защитных функций – отвечают за иммунитет. Именно они вырабатывают антитела, которые препятствуют повторному заболеванию. Составляют от 25 до 40% от общей массы лейкоцитов в крови;
- Нейтрофилы. Это своеобразные универсальные бойцы, которые способны покидать кровяной поток и устремляться к инфекции, активно способствуя воспалению. Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
Инфекционные причины
Существуют инфекционные и неинфекционные причины повышения лимфоцитов крови.
Воспаление и увеличение лимфоцитов крови является реакцией организма на повреждение. При развитии инфекционного заболевания, вызываемого бактерией, вирусом, простейшими, происходит активация иммунного ответа. Результатом является повышение лимфоцитов в крови человека. Это нормальная реакция и длится до тех пор пока не стихнет воспаление.
Из этого правила есть исключение. Существуют возбудители (микобактерии туберкулеза, вирус иммунодефицита человека, сепсис) при которых уровень лимфоцитов понижается, но воспаление в организме присутствует.
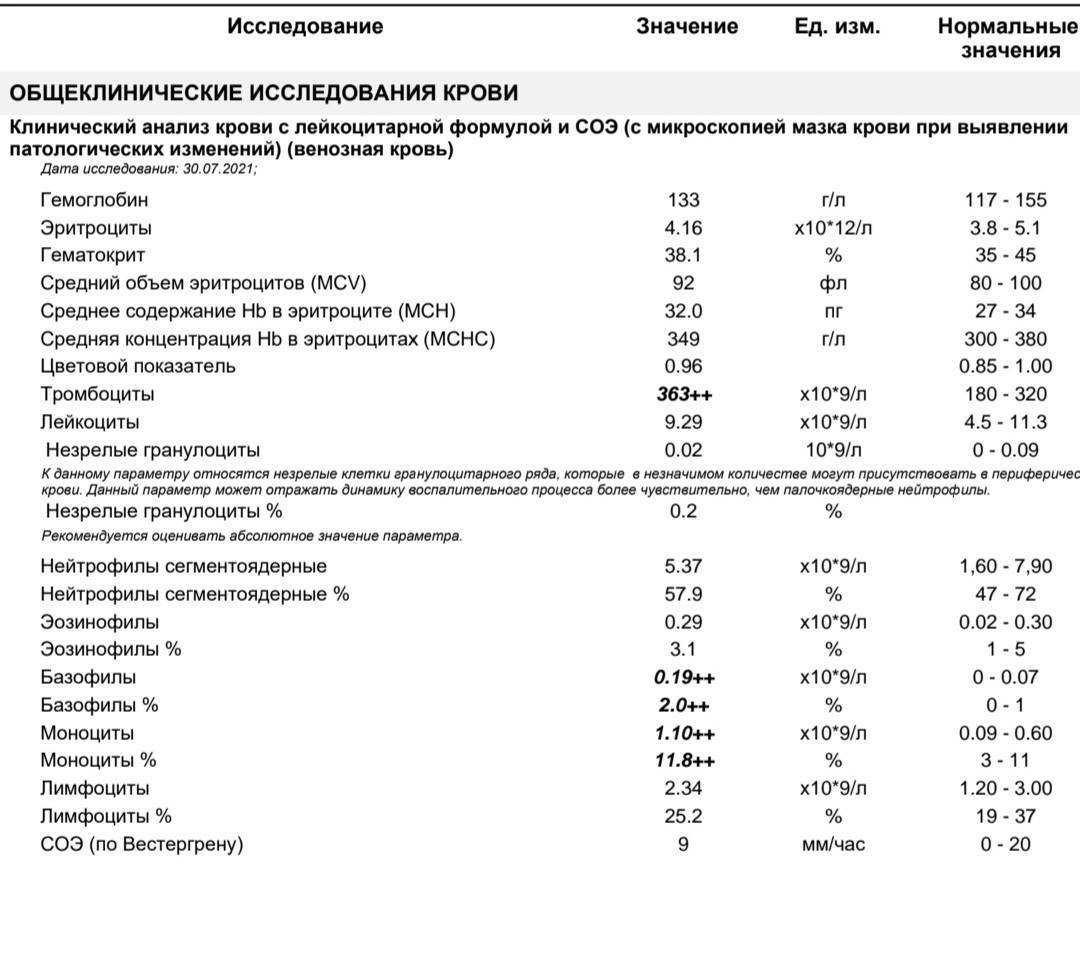
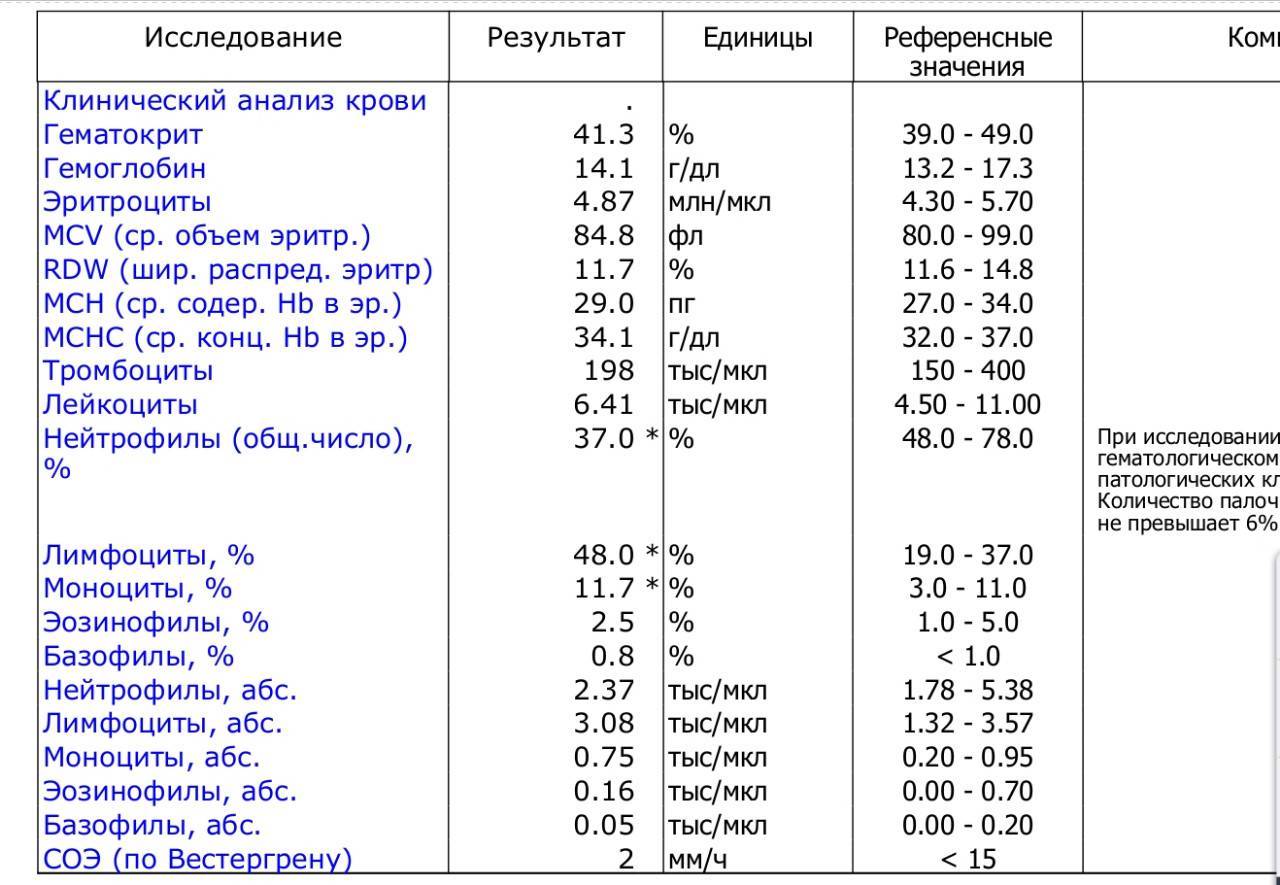
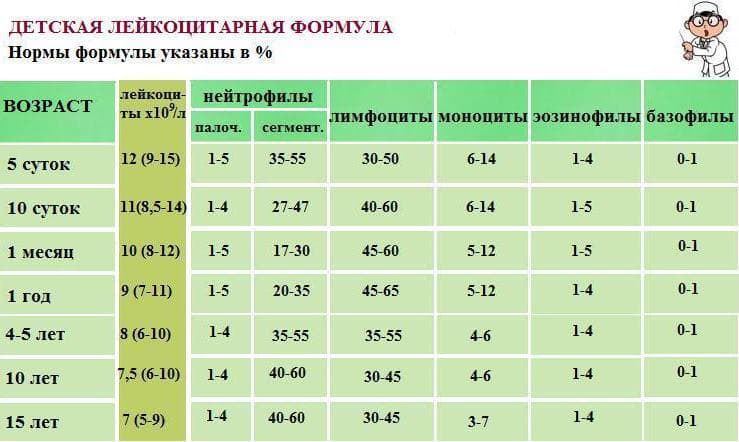
Нормальный показатель
При исследовании учитывается не только общее количество лимфоцитов, но и их процентное отношение к лейкоцитам. Этот показатель в медицинской терминологии называется лейкоцитарной формулой.
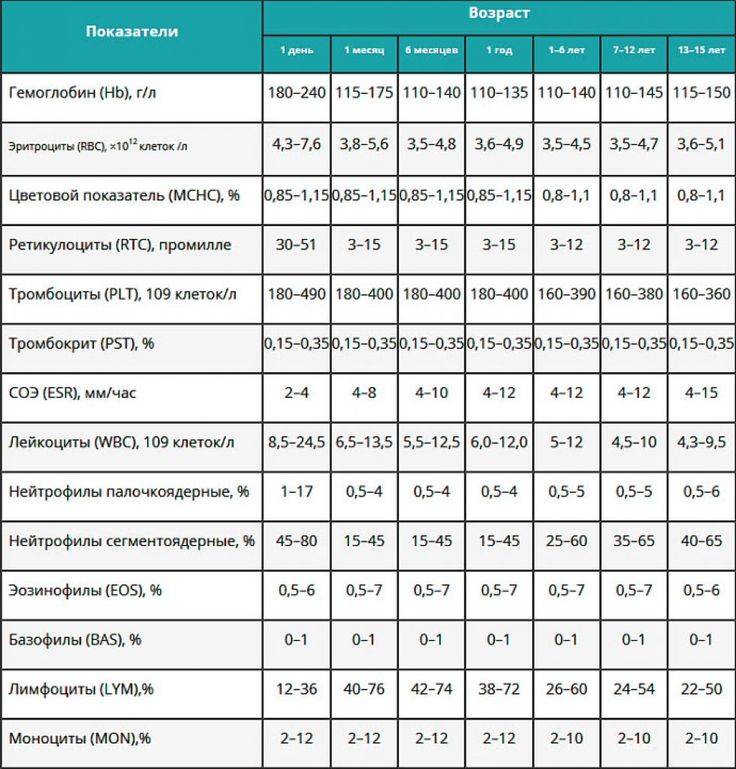
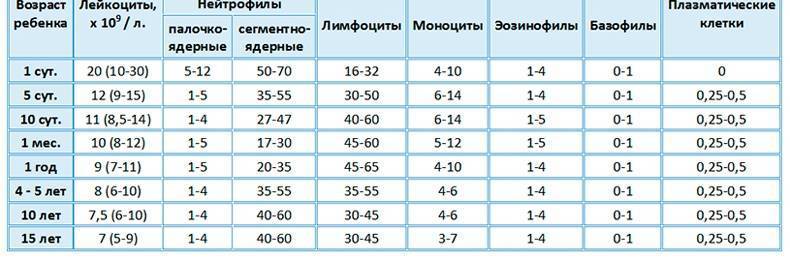
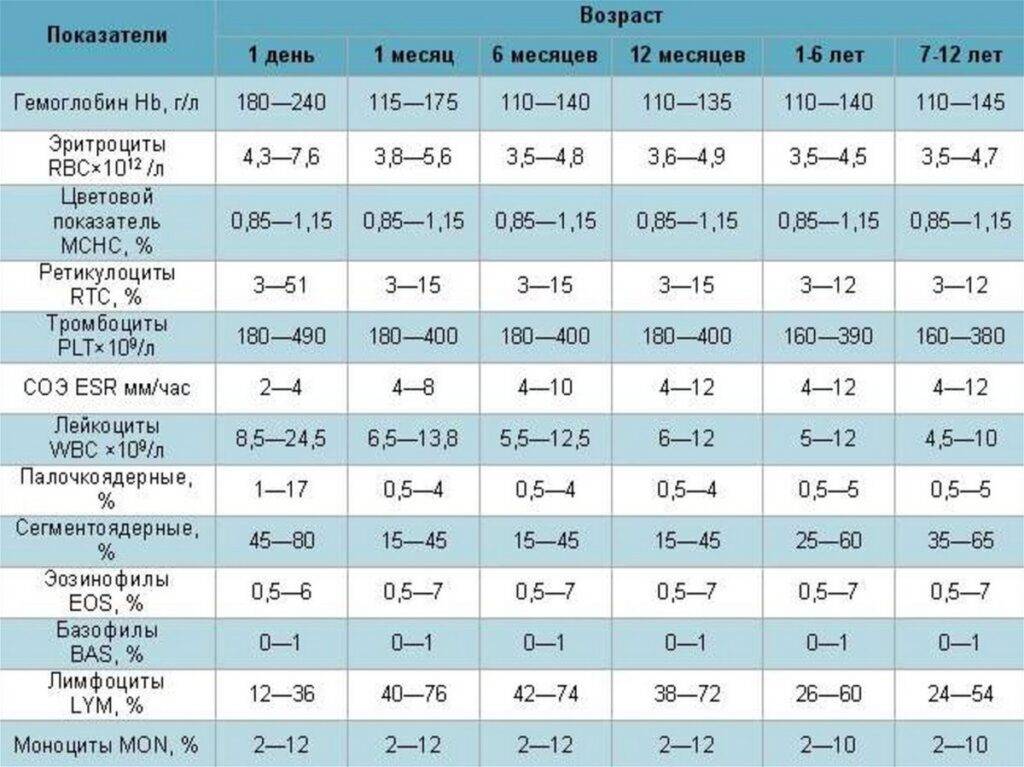
Норма зависит от возрастного критерия. В процентном количестве показатель у детей должен быть следующим:
- у новорожденного – от 15 до 37 %;
- у грудничка в один месяц – от 20 до 56 %;
- в 6 месяцев – от 40 до 77 %;
- до года – от 37 до 75 %;
- до 6 лет – от 36 до 69%;
- до 12 лет – от 24 до 50%;
- до 16 лет – от 30 до 40%.
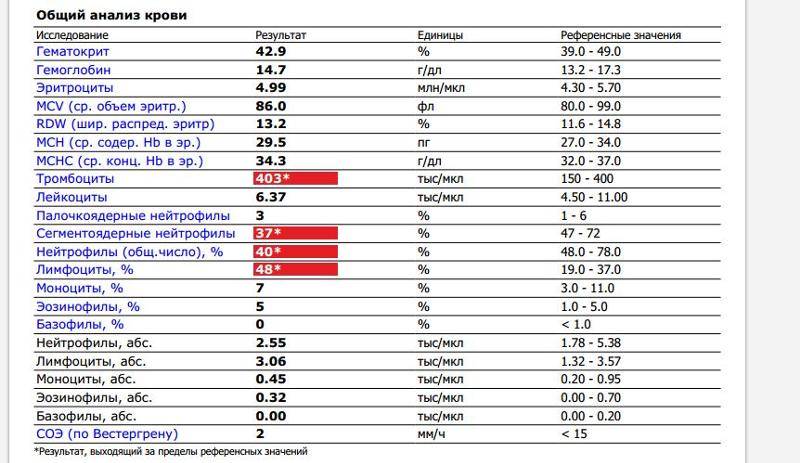
Повышенное содержание лимфоцитов в медицинской терминологии называется лимфоцитозом. Оно обнаруживается при расшифровке результатов анализа крови. Провоцировать такое состояние могут многие патологические процессы.
Если уровень ниже нормы, то говорят о лимфоцитопении, которая также является признаком различных болезней.
Как оценивать одновременное повышение моноцитов и лимфоцитов
Моноциты и лимфоциты — два основных вида клеток, определяющих иммунитет, их рост говорит об усиленной работе по уничтожению микроорганизмов. Подключение к защите всех этапов иммунитета тканевого и гуморального (за счет клеток крови) указывает на хорошую реакцию организма ребенка.
Когда лимфоциты и моноциты повышены во время выздоровления от инфекционного заболевания, педиатр может быть спокоен за исход болезни. Подобные изменения расцениваются, как положительные в послеоперационном периоде. При этом уровень лимфоцитов у малышей до года превышает 72%, а после 6 лет — 60%.
Если ребенок болен вирусной инфекцией (корь, коклюш, вирусный гепатит, краснуха, свинка), и при контрольном анализе к имеющемуся лимфоцитозу добавляется моноцитоз, это значит, что возможно присоединение бактериальной инфекции
Следует проверить места уколов, обратить внимание на покраснения, опрелости на коже, гнойные пробки в горле
Низкие или высокие моноциты в анализе крови должны рассматриваться только в связи с другими результатами исследований, жалобами и объективными симптомами болезни.
Причины лимфоцитоза
К заболеваниям, из-за которых в крови детей завышены лимфоциты, относят:
- ОРВИ.
- Вирусный гепатит.
- Корь.
- Инфекцию, вызванную аденовирусом.
- Ветряную оспу.
- Краснуху.
- Грипп.
- Герпесную инфекцию.
- Токсоплазмоз.
- Заражение ВИЧ.
- Инфекционный мононуклеоз.
- Энтеровирусную инфекцию.
- Коклюш.
- Заражение цитомегаловирусом.
- Бруцеллез.
- Заражение паразитами или простейшими.
- Туберкулез.
- Лейкоз, который может быть как острым, так и хроническим лимфолейкозом.
- Злокачественную тимому.
- Неходжскинскую лимфому.
- Болезнь Смита – редкое инфекционное заболевание с лимфоцитозом.
- Болезнь Франклина. Так называется еще одна редкая патология, при которой разрастается лимфоидная ткань и повышается продукция иммуноглобулинов.
Тем не менее, высокий процент лимфоцитов не всегда связан с вирусной инфекцией или опухолевым процессом. Если лимфоцитоз относительный, причиной такого результат анализа крови выступают факторы, уменьшающие число других видов лейкоцитов, например, нейтропения вследствие дефицита витамина В12 или применения некоторых лекарственных средств, угнетающих нейтрофилы.
Также к неинфекционным причинам появления лимфоцитоза относят:
- Отравление мышьяком или свинцом, а также дисульфидом углерода или тетрахлорэтаном.
- Аутоиммунные болезни.
- Гипертиреоз.
- Бронхиальную астму.
- Авитаминоз.
- Удаление селезенки, в результате чего кровяные клетки не могут утилизироваться в нужном объеме.
- Действие некоторых лекарственных средств – медикаментов против эпилепсии, гормональных лекарств, антибиотиков, наркотических анальгетиков и других.
Отдельно следует отметить, что после выздоровления уровень лимфоцитов не сразу возвращается к нормальным показателям. У большинства детей в течение нескольких недель, а иногда и месяцев, после того, как болезнь завершилась, лимфоциты будут определяться в повышенном количестве, но постепенно их уровень снизится.
Подходы к лечению состояний, при которых повышаются лимфоциты в крови у ребенка
Лечение детей с лимфоцитозом зависит от причины, вызвавшей такие изменения в общем анализе крови. Если речь идёт о вирусной инфекции, то лечение в большинстве случаев назначается симптоматическое. То есть при высокой температуре даются жаропонижающие препараты, при наличии ринита назначается санация носа, при наличии кашля противокашлевые препараты и/или ингаляционная терапия и так далее.
Обязательно назначение обильного питьевого режима и постельного режима на лихорадочный период.
На сегодняшний день нет противовирусных препаратов, прошедших многоцентровые рандомизированные исследования, говорящие об их эффективности!
Поэтому назначение этих препаратов, заполонивших всю аптечную сеть с красивой рекламой и обещаниями быстрого выздоровления, не оправдано. Исключения составляют только такие препараты, как озельтамивир (применяемый при гриппе), ацикловир (назначаемый при герпетических инфекциях и в некоторых случаях при ветряной оспе) и препараты ганцикловира и его производных (при цитомегаловирусной инфекции). Следует упомянуть, что популярные сейчас гомеопатические препараты в лечении вирусных инфекций также не имеют никакой эффективности, то есть не работают.
От части вирусных (корь, краснуха, гепатит В и А, эпидемический паротит) инфекций единственным эффективным средством профилактики на сегодняшний день остаётся проведение вакцинации.
При развитии этих заболеваний этиотропного лечения, то есть действующего на конкретного возбудителя, на сегодняшний день нет нигде в мире!