Стоит ли переживать из-за жидкого стула у грудничка?
Когда вы видите какие-то какашки у своего ребенка, которые вас пугают и заставляют беспокоиться, смотрите в целом на самочувствие ребенка.
Если он:
- веселый,
- улыбчивый,
- розовощекий,
- толстенький,
- ножки-ручки в перетяжках,
- температура в норме,
- хорошо прибавляет в весе,
- развитие по возрасту,
значит с ним ВСЕ ХОРОШО! И такой стул для него – вариант нормы.
Он просто какает вот так. Если есть проблема, какие-то физиологические отклонения, это все равно будет отражаться на самочувствии ребенка.
Все остальные вещи в порядке нормы: и белые, и слизь, и эти жгутики тягучие.
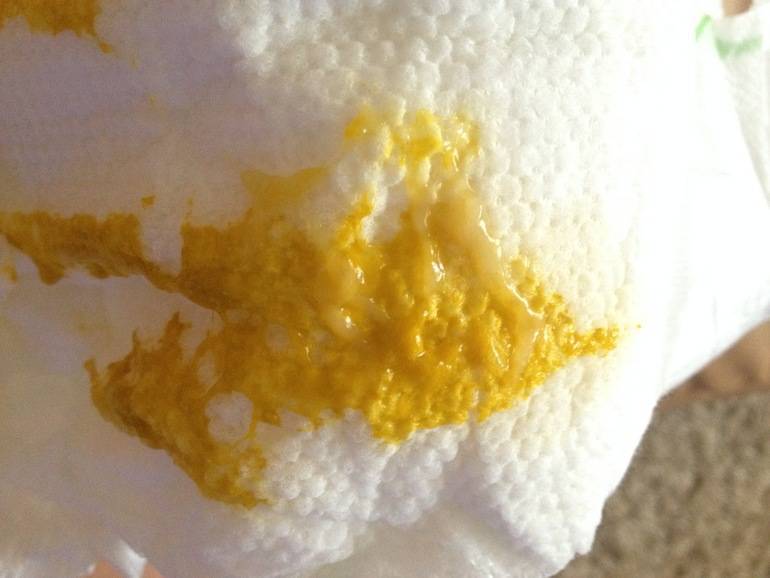
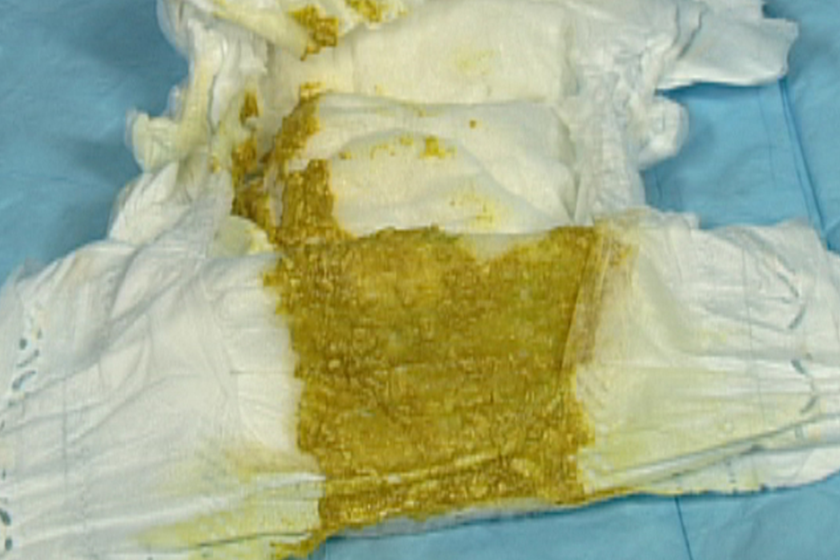
Вообще, чаще всего, цвет стула у ребенка на исключительно грудном вскармливании – это желтовато-оранжевый цвет с белыми вкраплениями молочка. Иногда их побольше, иногда их вообще практически нет. Это уже индивидуальные особенности ребенка.
Если у вас есть проблемы с грудным вскармливанием, смотрите интернет-курс Секреты грудного вскармливания, где объясняю основные правила кормления, как убедиться, что молока хватает ребенку, как сохранить грудное молоко и увеличить его количество.
Итак, жидкий стул у грудничка на грудном вскармливании – это норма. Не нужно переживать, просто правильно кормите его грудным молочком, следите за правильностью прикладывания к груди.
Если еще остались переживания и вопросы, смотрите интернет-семинар про стул грудничка.
Диета при поносе
Специалисты рекомендуют при диарее исключить из рациона жареное, жирное, соленое, острое, копченое, молочные продукты, а также пищу, богатую грубой растительной клетчаткой (орехи, фрукты, бобовые, овощи). Не стоит в период болезни пить кофе и алкогольные напитки.
Все блюда лучше готовить на пару, варить или запекать. При поносе можно есть разваренный рисовый слизистый суп (то есть без мяса, рыбы, грибов и растительной клетчатки), сухой хлеб, яйца, печеный картофель, галеты. Также рекомендуется пить много жидкости: чай, вода.
В среднем диеты нужно придерживаться 3–4 дня, в случаях с острой бактериальной диареей этот период может продлиться до 20 дней.
Лучший способ предотвратить диарею — соблюдать профилактические меры. ВОЗ рекомендует:
пить только чистую воду. Если вы не уверены в ее качестве, лучше прокипятить или купить бутилированную;
часто мыть руки с мылом — обязательно перед каждым приемом пищи, а также по возвращении с улицы. Если в процессе приготовления еды вы отвлеклись, нужно снова помыть руки;
выбирать только проверенные продукты, например, пастеризованное молоко, овощи и фрукты без признаков гниения, которые перед употреблением нужно тщательно помыть;
подвергать продукты тщательной термической обработке: мясо перед приготовлением размораживать и следить, чтобы оно хорошо прожарилось;
хранить готовую и сырую пищу раздельно — так бактерии с сырых продуктов не попадут на готовые;
есть приготовленную еду сразу: при остывании блюда начинается процесс размножения бактерий, следовательно, увеличивается риск отравления. Если возможности сразу съесть пищу нет, поместите ее в холодильник.
Если вы часто путешествуете, лучше бронировать проживание с включенным питанием: это безопаснее, чем покупать продукты у местных продавцов. Также для создания кратковременного иммунитета существуют вакцины для профилактики брюшного тифа и холеры.
Соблюдение этих правил не дает 100 % гарантии защиты от кишечной инфекции, однако значительно снижает риск ее возникновения. Также помните, что при симптомах острой бактериальной диареи без интоксикации и ухудшения общего состояния всегда можно принять «Рефурокс». Он отпускается без рецепта, подходит взрослым и детям с трех лет.
Возрастные нормы
Новорожденный младенец, находящийся на естественном вскармливании, может опорожнять кишечник столько раз, сколько раз его кормят. Если у ребенка первых 3 месяцев жизни стул 1-2 раза в сутки и реже, необходимо проконсультироваться с врачом. Для детей, находящихся на искусственном вскармливании, до года запором считается отсутствие самостоятельного стула в течение суток.
Частой причиной запоров у грудных детей на естественном вскармливании
являются нарушения вскармливания и усвоения питательных веществ. При количественном недокорме или хорошем всасывании грудного молока матери объем каловых масс у ребенка не достаточен, чтобы возбудить позыв к дефекации. В таких случаях не относят к истинным запорам задержку стула на 2–3 дня. К возникновению запоров у детей в грудном возрасте, находящихся на грудном вскармливании и прикорме, способствует недостаток продуктов, содержащих растительную клетчатку. Избыток жира в пище при этом усугубляет запоры, способствуя образованию в кишечнике мыл и тем самым еще большему затвердению кала.
Помимо снижения частоты актов дефекации при запорах у детей может наблюдаться снижение аппетита, боли в животе. При хроническом запоре увеличивается объем стула.
Методы диагностики
Кал – это достаточно информативный биологический материал. По его характеру можно безошибочно определить вид нарушения ЖКТ. Поэтому детский гастроэнтеролог может назначить следующие виды исследования:
- Копрограмма – это ни что иное, как общий анализ кала. Он позволяет судить о составе каловых масс, примесях, наличии паразитов.
- Анализ кала на скрытую кровь – самый точный метод определения при подозрении на кровотечение из верхних отделов ЖКТ.
- Фекальный кальпротектин. Этот тест выявляет воспаление.
- Посев кала на микрофлору проводится для выявления дисбактериоза.
Не утратил своей актуальности анализ на обнаружение гельминтов. На основании полученных результатов детский гастроэнтеролог сможет поставить правильный диагноз. Не исключено, что ребенку потребуется пройти другие виды обследования.
Многопрофильный детский центр “Эдкарик” имеет все необходимое, чтобы ежедневно оказывать качественную медицинскую помощь маленьким пациентам. Наша клиника известна не только в Калининграде, но и далеко за пределами Балтийского региона.
Тревожные симптомы
Теперь остановимся на признаках, которые должны насторожить родителей.
- Запоры или редкие эпизоды нормального опорожнения кишечника. Это очень серьезная проблема, которую ни в коем случае нельзя оставлять без внимания. Причин появления запоров очень много, поэтому потребуется тщательная диагностика под контролем детского гастроэнтеролога в Калининграде. Учащенный стул не всегда говорит о патологии. Если другие параметры нормальные, то нет повода для беспокойства. Возможно, причиной подобного изменения является богатая клетчаткой пища.
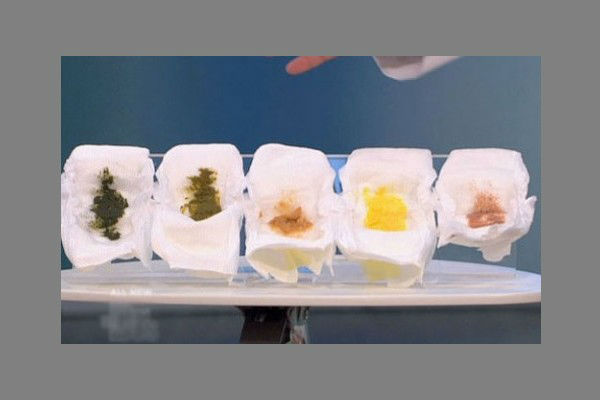
- Изменение консистенции и формы кала. Фрагментированный (овечий) или плотный кал по Бристольской системе – это тип 1-2, то есть явное отклонение от нормы. Но кашицеобразный стул и в виде хлопьев тоже нельзя считать нормальным.
- Неустойчивый стул. Под этим определением подразумевается изменение частоты, консистенции и прочих параметров.
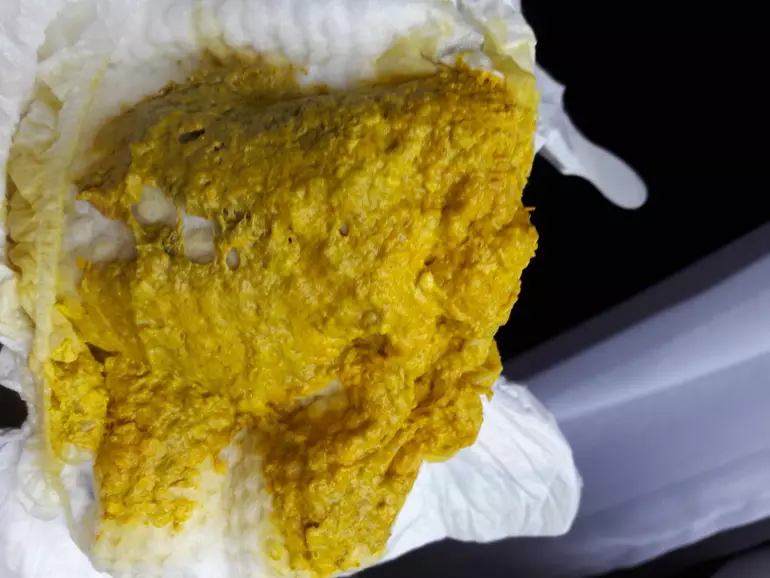
- Изменение цвета. О нормальной цветовой гамме говорилось выше. Но не всегда каловые массы соответствуют этим условиям. Особую тревогу у родителей должен вызвать стул нестандартных оттенков: серого, черного, зеленого и ярко-желтого цвета. Самый грозный и четкий симптом – это черный кал. Он говорит о неинтенсивном кровотечении в желудке или 12-ти перстной кишке.
- Примеси. Присутствие в кале свежей крови алого цвета говорит о массивном кровотечении. В такой ситуации требуется экстренная медицинская помощь. Слизь в кале в большом количестве – это характерный признаки колита, а понос со слизью часто наблюдается при кишечных инфекциях.
- Фрагменты непереваренной пищи в кале свидетельствуют о нарушении переваривания. Такому очевидному симптому тоже нужно придавать серьезное значение.
При появлении любого из перечисленных признаков надо показать ребенка детскому гастроэнтерологу. Пусть тревога окажется ложной, но это намного лучше, чем впоследствии пожинать плоды беспечности.
Как лечить
Если определили, что у грудничка понос, то нужно немедленно вызвать врача. Особенно, при наличии следующих симптомов:
- если грудничок отказывается пить или не может этого делать из-за сильной рвоты;
- в рвотных массах и кале примесь крови:
- рвота и понос сочетаются с сыпью;
- налицо признаки выраженного обезвоживания (сухость кожи и слизистых, отсутствие мочеиспускания в течение 6 часов и более).
Доктор Комаровский считает, что в большинстве случаев, для лечения кишечной инфекции достаточно адекватного восполнения водно-солевого баланса и специальной диеты.
Показания к антибактериальной терапии по рекомендациям ВОЗ:
- гемоколит (наличие крови в кале);
- тяжелые формы холеры и подозрение на нее;
- некоторые длительные поносы (например, при лямблиозе).
Со рвотой и поносом организм ребенка теряет много жидкости и солей. Этим и страшны кишечные инфекции, можно умереть от обезвоживания. Поэтому самым важным компонентом лечения является обильное питье и применение растворов для регидратации. Грудное молоко поможет быстрее справиться с возбудителем, за счет содержания иммунных компонентов и восполнит потери жидкости.

Кроме воды и грудного молока, малышу нужно дать один из следующих растворов: регидрон, глюкосолан, оралит. Это комплексы солей натрия и калия, упакованы в пакетики в виде порошка. Перед тем как дать ребенку, их разводят в кипяченой воде. Эти препараты продаются в каждой аптеке, но если нет возможности купить, то можно делать дома самим.
Комаровский предлагает следующий рецепт:
- 2 столовые ложки сахара;
- 1 чайная ложка соли;
- 1 чайная ложка соды;
- 1 литр воды.
Все компоненты перемешивают. Нужно дать раствор подогретым до температуры 37 градусов, так лучше усваиваются все ингредиенты.
Дополнительным препаратом для лечения поноса у детей является препарат Смекта. Он разрешен к применению даже у новорожденных. Помогает уменьшить неприятные симптомы (колики, вздутие), которыми сопровождается понос, обволакивает кишечную стенку, защищая от раздражения токсинами.
Специальная диета требуется тем грудничкам, которые уже получают прикорм. Первые сутки лучше ничего не давать, кроме грудного молока. Затем, по мере улучшения состояния, можно в небольших количествах давать безглютеновые каши, овощные пюре. Исключить на время все продукты животного происхождения.

Такого питания рекомендуется придерживаться еще неделю после выздоровления, пока не восстановятся все ферментные системы пищеварения. Если грудничок находится только на грудном вскармливании или получает адаптированную смесь, то специальной диеты не требуется. Главное, не перекармливать.
Если есть температура, то ее снижают, так как она усугубляет обезвоживание организма. Для этого дают жаропонижающие препараты (нурофен или парацетамол в виде сиропа или свечей). Аспирин категорически запрещен маленьким детям из-за серьезных побочных эффектов.
Помещение, в котором находится малыш проветривают, воздух увлажняют. Делать это нужно регулярно.
Пищеварение грудного ребенка
Новорожденный постоянно находится в состоянии адаптации к новым условиям жизни. Его органы и системы продолжают развиваться, совершенствуются и физиологические механизмы дефекации.
У взрослого человека удержание кала в прямой кишке обеспечивают непроизвольные и произвольные, то есть подвластные воле, сокращения ее мышц – сфинктеров.
Позыв к дефекации возникает при соприкосновении кала с нижними отделами кишки. Взрослый человек способен сдержать позыв, а новорожденный ребенок – нет.
Молоко попадает в желудок и запускает желудочно-кишечный рефлекс, порождающий волну перистальтики во всем желудочно-кишечном тракте. Кал опускается в прямую кишку и вызывает позыв к дефекации. Не осознавая, что условия для дефекации, мягко сказать, не подходящие, кроха поджимает ножки и натуживается. Опорожнение кишечника освобождает место для новой порции еды.
Частота стула у новорожденного часто совпадает с частотой кормлений, но может быть и два раза сутки3. Кал при этом имеет желтый или желто-коричневый цвет, иногда с зеленоватым оттенком, кашицеобразную консистенцию с примесью пены и включений, напоминающих творог, и запах кислого молока.
Начиная примерно с 2 месяцев, частота стула начинает постепенно уменьшаться. К моменту введения прикорма (к 4-6 месяцам) большинство грудничков опорожняют кишечник 2 раза в сутки, а некоторые – и раз в 2 дня3. Кал уплотняется и приобретает колбасовидную форму – таким он должен быть у всех маленьких детей.
Чем может быть вызвана проблема у грудничка
Для того чтобы определить и понять, что у новорожденного понос, а не обычный жидкий стул, нужно знать из-за чего может начаться диарея. Система пищеварения новорожденных детей налаживается постепенно. В первые месяцы их жизни она еще несбалансированная и расстройство стула может возникать под влиянием различных внешних неблагоприятных факторов.
Чаще всего причиной поноса у новорожденных являются:
- погрешности в питании матери, если ребенок кормится только грудным молоком;
- нарушение баланса микрофлоры в кишечнике;
- прием определенных лекарственных препаратов;
- лактазная недостаточность;
- введение прикорма;
- кишечная инфекция;
- прорезывание зубов.
В период кормления грудью женщине рекомендуется тщательно следить за рационом. Она должна понимать, что потребляемое ею пища напрямую влияет на функционирование органов ЖКТ у ребенка, особенно в первые месяцы его жизни. Желательно воздержаться от употребления продуктов, слабительного действия и других, способных спровоцировать вздутие живота у малыша.
Дисбактериоз кишечника возникает по причине приема матерью и некоторых лекарственных средств в особенности антибиотиков. Также нарушение баланса может произойти в результате раннего введения прикорма либо перевода ребенка с грудного молока на смесь. Некоторые груднички могут страдать от лактазной недостаточности. Это патология характеризуется неспособностью расщепляться молочный сахар – лактозу.
В этом случае у малыша наблюдается длительный понос, сопровождающийся болями в кишечнике, повышенным газообразование и недобором в весе. Прямой причиной возникновения диареи считается кишечная инфекция. Болезнетворные микроорганизмы могут передаваться малышу воздушно-капельным или бытовым путем.
Испражнения ребенка имеют зловонный запах, а также в них может обнаруживаться слизь и кровь, у ребенка повышается температура.
Если в кале ребенка обнаруживаются кусочки непереваренной пищи, то диарею следует связывать с реакцией на введение прикорма. Нужно выявить, на какой определенный продукт у ребенка пошла реакция, и на время исключить его. Нередко на фоне полного здоровья у ребенка начинается понос. Тогда необходимо проверить десна малыша, вполне возможно, что у него прорезываются зубы.
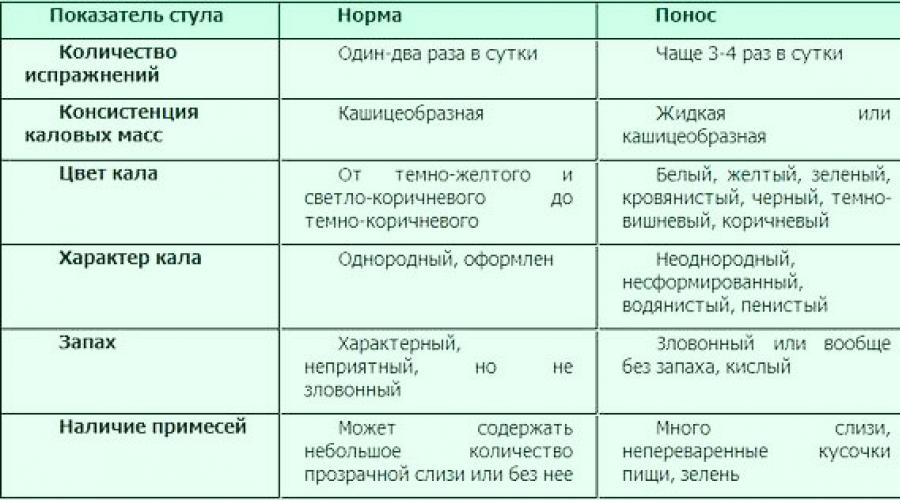
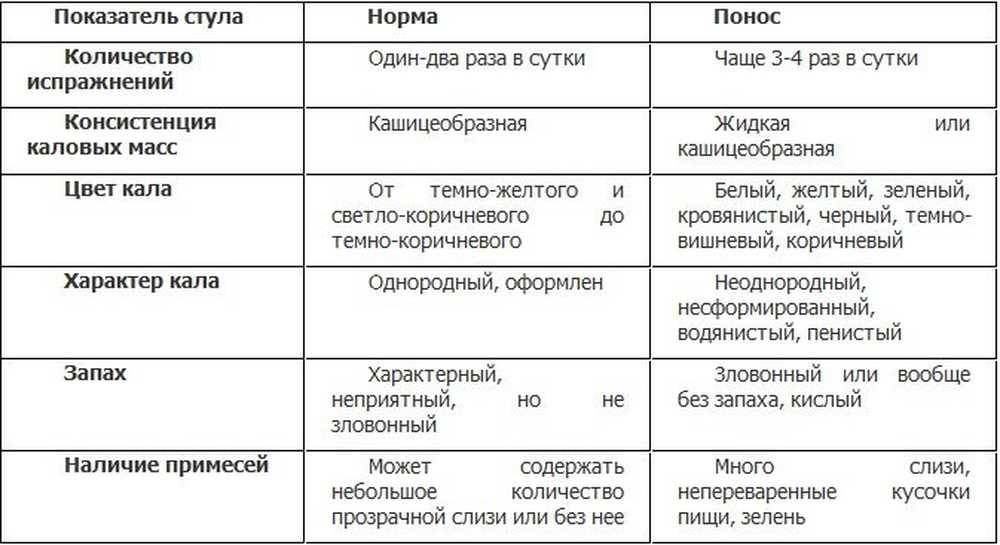
 Определяющими при выявлении поноса являются консистенция, объем и запах испражнений
Определяющими при выявлении поноса являются консистенция, объем и запах испражнений
Важно суметь распознать, что у ребенка понос, поскольку от этого будет зависеть его дальнейшее самочувствие, а также это будет основанием для обращения к педиатру за лечением. Так как у младенцев кал изначально не может быть сформированным, порой становится трудно отличить его от диареи
У детей, которые уже получают прикорм, легче определить по калу неблагополучие его здоровья.
Поэтому важно обращать внимание не только на характер испражнений, но и на самочувствие ребенка. Если оно, в общем, не нарушено, то, вероятнее всего, жидковатый стул может расцениваться в качестве нормы. Важно донести до родителей, что для детей грудного возраста диарея представляет большую опасность
Сильное обезвоживание грозит летальным исходом в случае отсутствия лечебных мер
Важно донести до родителей, что для детей грудного возраста диарея представляет большую опасность. Сильное обезвоживание грозит летальным исходом в случае отсутствия лечебных мер
Профилактика гастроэнтерита у детей
Так как гастроэнтерит очень легко передается от одного человека другому, важно принять меры, чтобы ваш ребенок не заразил других детей. Следуйте данным рекомендациям, чтобы предотвратить распространение инфекции:
Следуйте данным рекомендациям, чтобы предотвратить распространение инфекции:
- следите, чтобы ребенок тщательно мыл руки перед едой и после туалета;
- тщательно мойте горшок или унитаз с дезинфицирующим средством после каждого приступа поноса или рвоты, обязательно мойте сиденье и ручку двери;
- регулярно мойте руки, особенно после того, как вы сменили ребенку подгузник или чистили горшок;
- выделите ребенку отдельные полотенца, белье, столовые приборы и посуду;
- при попадании кала на одежду или постельное белье стирайте их отдельно от других вещей при максимально высокой температуре (например, для постельного белья — 60°С или выше), сначала удалив кал.
Соблюдайте карантин:
- не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты;
- не позволяйте вашему ребенку ходить в бассейн, по крайней мере, две недели после приступа поноса — даже если у него больше нет симптомов; исследования доказали, что в течение этого периода ротавирус может передаваться другим детям через воду.
Прочитайте подробнее о профилактике распространения микробов.
Соблюдение правил гигиены питания позволит избежать поноса и рвоты в результате пищевого отравления. Выполняйте следующие действия:
- регулярно мойте руки, поверхности и посуду горячей водой с мылом;
- не храните вместе сырую и готовую пищу;
- храните продукты в холодильнике при надлежащей температуре;
- соблюдайте правила приготовления пищи;
- никогда не ешьте продукты с истекшим сроком годности.
Прочитайте подробнее о кишечной инфекции (пищевом отравлении).
Прививка от ротавирусной инфекции. Сейчас детям можно сделать прививку от ротавирусной инфекции. Вакцина дается в виде капель в рот, в три этапа. Рекомендуется прививать детей в интервале 6-32 недели. Промежуток между приемом последующих доз вакцины — 4-10 недель.
Связан ли зеленый стул со слизью с дисбактериозом?
Очень часто при наличии каких-либо «отклонений от нормы» в отношении цвета или консистенции стула можно встретить рекомендации сделать анализ кала на дисбактериоз. И многие родители, увидев стул зеленого цвета со слизью у младенца, спешат в поликлинику.
Здесь нужно уточнить, что ни в одной международной классификации болезней диагноза «дисбактериоз» нет (даже в Международной классификации болезней МКБ-10, которая используется в нашей стране). Нигде, кроме постсоветского пространства, этот термин не только не используется, но и не рассматривается как причина всевозможных изменений со стороны ЖКТ. Даже если предположить, что количественный и качественный состав микрофлоры кишечника может повлиять на состояние здоровья, сам по себе анализ кала не является информативным. Лабораторное исследование кала ограничено примерно 20 видами бактерий, которые анализируются в ходе данного исследования. А в нашем кишечнике обитают тысячи видов микроорганизмов, поэтому судить о работе ЖКТ посредством этого анализа нелогично.
Признаки и лечение обезвоживания у младенца во время диареи
Самое тяжелое последствие поноса – обезвоживание, которое происходит при постоянном опорожнении, вымывании жидкости из организма и недостаточном ее поступлении вовнутрь с питьем. Признаки обезвоживания:
- редкое мочеиспускание, моча при этом темная и концентрированная;
- серьезная тенденция потери веса;
- пересохший язык и отсутствие слез при плаче;
- темные круги под глазами и бледность кожных покровов;
- вялость и малоподвижность;
- западание переднего родничка.
Резкая потеря жидкости влияет на работу всего организма. Падает сопротивляемость, снижается иммунитет, начинаются необратимые изменения в ЦНС и кроветворной системе. Восполнять потерю жидкости нужно быстро, хотя бы кипяченой водой, чтобы восстановить водно-солевой баланс.
Для этого нужно выполнять следующее:
- как можно чаще, по требованию и без, прикладывать малыша к груди, в случае, если понос не вызван перекармливанием или аллергией на компоненты молока матери;
- давать малышу аптечные солевые растворы – к примеру, Регидрон;
- после каждого опорожнения можно принимать рисовый отвар, обычную кипяченую воду или специальный травяной детский чай в гранулах.
Помните, что понос у ребенка, который находится на грудном вскармливании, случается нередко. Мама и папа должны делать все, чтобы не допустить обезвоживания организма младенца и правильно понять причину диареи. В случае, если что-то в поведении ребенка вас смущает, лучше вызвать врача, ведь своевременное лечение нужно малышу значительно быстрее, чем взрослому человеку.
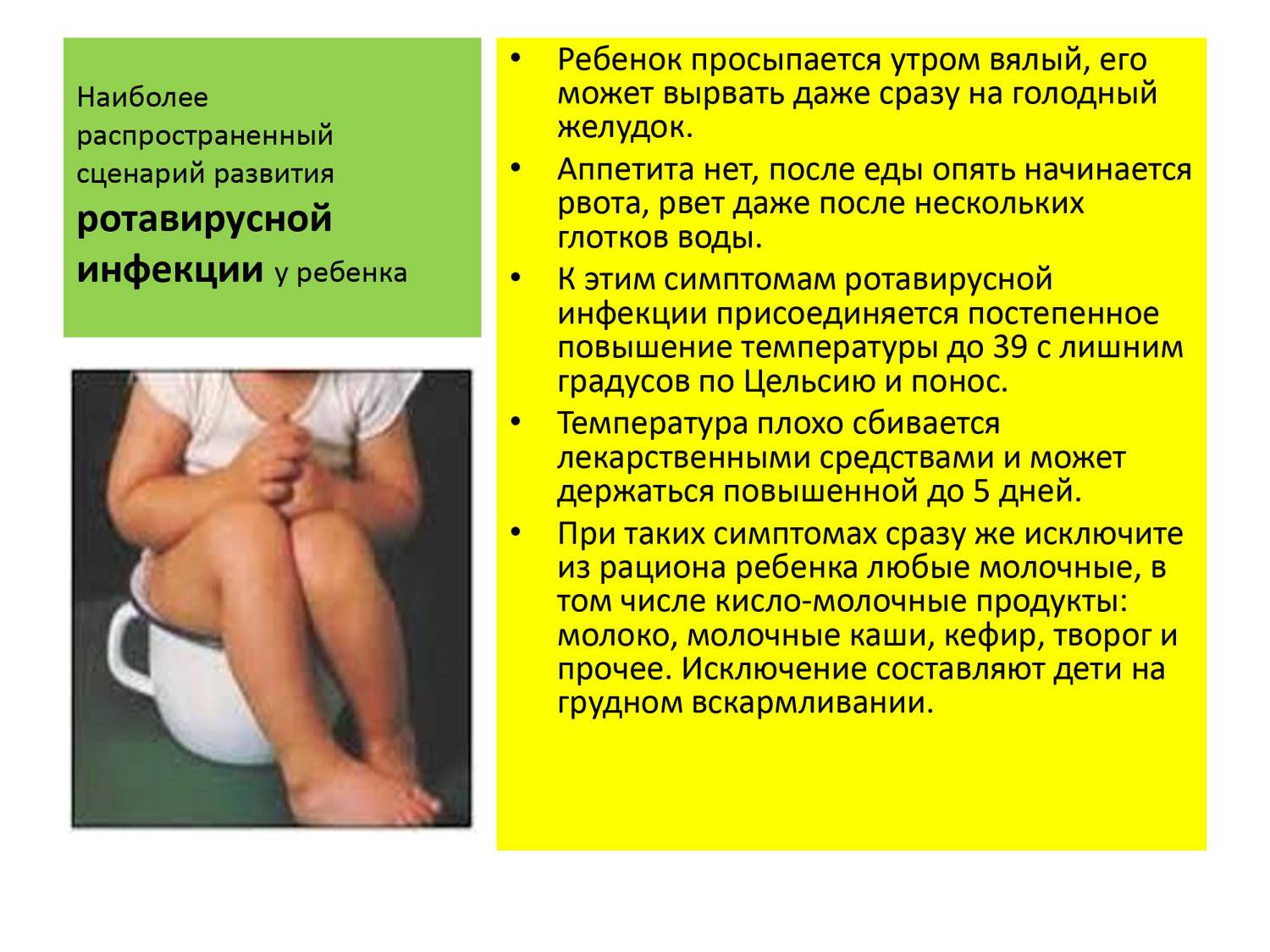
Причины поноса у грудничка
При поносе у грудничка причин может быть довольно много:
- Грипп, ОРЗ, ОРВИ, ангина и другие вирусные заболевания.Для неокрепшего организма ребенка эти болезни могут стать серьезным испытанием, среди которых может быть и понос. Если вы обнаружили у ребенка первичные симптомы заболевания, проконсультируйтесь у педиатра о диагнозе и лечении.
- Краснуха, скарлатина или корь.Понос у грудничка может сопровождаться высыпаниями на коже, что может свидетельствовать о наличии этих заболеваний. Поэтому в случае обнаружения сыпи обязательно вызовите врача на дом.
- Пищевое отравление. У ребенка может быть аллергия на некоторые продукты или они оказались некачественными, просроченными, содержащими пестициды и т. д. Понос у младенца в этом случае будет проявлением реакции ЖКТ на их употребление (как самим ребенком, так и через молоко матери).
- Серьезные хирургические болезни и патологии вроде аппендицита или заворота кишок.Часто эти заболевания, помимо диареи, у грудничка сопровождаются еще и рвотой. Поэтому если вы заметили эти симптомы, нужно срочно оказать ребенку медицинскую помощь.
- Дисбиоз.Он возникает тогда, когда количество и концентрация полезной микрофлоры в кишечнике теряет нормальный баланс. С этой проблемой сталкиваются 90 % детей в возрасте до года.
Причины возникновения дисбиоза, который приводит впоследствии к диарее у грудничка:
Понос у грудничка на ИВ — явление не редкое. Неподходящая смесь способна вызвать диарею, нежелание ребенка есть, рвоту, потерю в весе или его избыток. Если у вас возникли затруднения с подбором подходящего питания для ребенка, вам поможет консультация неонатолога.
Несбалансированный рацион
Чтобы не допустить понос у грудничка, очень важно следить за его питанием.
Непереносимость молочного белка. Если у ребенка с детства наблюдается непереносимость лактозы, понос у грудничка может быть ответной реакцией на лактозу.
Синдром неправильного переваривания
Из-за него в организме ребенка происходит нарушение всасывания питательных веществ.
Аллергические реакции. У грудничка понос может возникнуть также из-за попытки избавиться от аллергенов (пищевые, химические, бытовые, прививка и т. д.).
В любом случае необходима консультация хорошего педиатра.
Способы клинической диагностики
Чтобы точно установить диагноз и исключить другие заболевания, проводятся:
Очень важно отличить инфекцию кишечника от других болезней с похожими симптомами. Например, от небактериального отравления пищей или лекарствами, воспаления аппендикса, пневмонии
Если появились симптомы, нужно обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или дополнительные серологические способы диагностики, чтобы выявить антитела к возбудителям инфекции. При вирусных инфекциях ухудшается общее состояние, поднимается высокая температура, а при бактериальных возникают четкие локальные симптомы.
Причины возникновения диареи
Прежде чем задаваться вопросом «как лечить диарею», следует разобраться в причинах ее возникновения. Чаще всего проблема возникает вследствие пищевой токсикоинфекции, после употребления непригодных или несовместимых между собой продуктов, из-за приема алкогольных напитков или кофе. Кроме того, обилие в рационе жирной и острой пищи так же может стать причиной возникновения диареи.
Причины диареи у взрослых требуют детального изучения, особенно, если она не вызвана употреблением лекарств или продуктов не первой свежести. Чаще всего диарея выражается в качестве прямой симптоматики нарушения работы ЖКТ, провоцируемые бактериями, вирусами и паразитами. Вирусная диарея может очень быстро передаваться между людьми через немытые пищевые продукты, загрязнённую воду или между людьми при несоблюдении должной гигиены. При этом больной начинает испытывать симптомы, характерные для острой интоксикации: повышенная температура тела, ломота в мышцах, общее плохое самочувствие, отсутствие аппетита, тошнота. Тяжелая кишечная диарея нередко приводит к развитию эрозий и язв, из-за чего в стуле может оказаться кровь.
Помимо всего этого, диарея может выть вызвана иными серьезными проблемами со здоровьем пациента:
- недостаточностью ферментов поджелудочной железы при ее патологиях;
- доброкачественными или злокачественными опухолями в поджелудочной железе;
- при ишемических проявлениях в тонком и толстом кишечнике;
- дисбиозом кишечника;
- при резекциях желудка или кишечника;
- при врожденных патологиях процессов впитывание кишечником полезных веществ из пищи;
- сахарным диабетом;
- вследствие приема некоторых медикаментозных препаратов;
- из-за невралгических расстройств.
Не стоит забывать, что диарея нередко предстает в виде симптоматики какого-то иного, серьезного заболевания.
Желудок и кишечник, вовлеченные в патологические процессы, неизменно сопровождаются обезвоживанием, которое пагубно влияет на всю работу кишечника в целом. Длительная диарея вымывает воду и электролиты из организма, за счет чего начинается их критическая потеря. При этом у человека может развиться витаминная и минеральная недостаточность, что впоследствии становится причиной развития анемии.
Самая опасная проблема — продолжительная диарея у маленьких детей. Быстрая потеря влаги из организма, тахикардия и низкое артериальное давление, которым сопровождается заболевание, могут привести к летальному исходу.
Лоперамид
Изобретен в 1969 г, внесен в перечень основных ЛС (ВОЗ). Производится с 1973 г под брендом Имодиум. В РФ производится под торговыми наименованиями: Диара, Лопедиум, Веро-лоперамид, Лоперамид-Акри, Лоперамид.
Лоперамид обладает антисекреторной активностью, но этот вклад в его клиническую эффективность незначителен. Считается препаратом первой линии при самолечении. Изучался в различных рандомизированных контролируемых исследованиях, польза препарата установлена. Правда, в сочетании с антибиотиком, в одних испытаниях эффект есть, в других – нет.
Лоперамид, и другие агенты, снижающие моторику, не рекомендуются для детей и младенцев из-за потенциальных побочных эффектов со стороны ЦНС и теоретической возможности угнетения дыхания. Обычно не рекомендуются и при дизентерии из-за риска расширения толстой кишки, связанного с инфекционным колитом.
Тем не менее доказано, что лоперамид безопасен при лечении бактериальной дизентерии, если используется в сочетании с антибиотиками. Предполагается, что средства, снижающие моторику, увеличивают перенос кишечных энтеропатогенных бактерий в фекалиях, но доказательств мало.
По клинико-фармакологической и фармакотерапевтической группам лоперамид относится к противодиарейным средствам.
Механизм действия:
- Снижение тонуса, моторики гладких мышц кишечника. Эффект достигается за счет связи с опиоидными рецепторами, расположенными в стенке;
- Снижение перистальтики, удлинение продолжительности прохождения химуса по кишечнику. Эффект достигается за счет ингибирования высвобождения ацетилхолина, простагландинов;
- Замедление секреции и жидкости, и электролитов. Эффект доказан in vivo и in vitro, на животных и на людях. Достигается различными путями. Например, лоперамид воздействует на простагландин Е2, а PGE2 способствует выведению воды и солей. Кроме того, лоперамид напрямую воздействует на эпителиальные клетки кишечника, что приводит к ингибированию ионов хлора (хлоридов);
- Урежение позывов и повышение тонуса анального сфинктера.
Действие наступает быстро, продолжается 4-6 часов.
- Фармакокинетика. Абсорбция – около 40%. При первом прохождении через печень, подвергается интенсивному метаболизму. Через ГЭБ (гематоэнцефалический барьер) не проникает. В системный кровоток поступает лишь незначительное количество. Основной метаболизм – через печень.
- Показания. Снятие симптомов диареи различного происхождения (вирусная, аллергическая, лекарственная, инфекционная). При бактериальной диарее назначают в комбинации с противомикробными средствами.
- Дозирование. Взрослым принимать первоначально однократно 4 мг, затем 2 мг после каждого опорожнения кишечника. Максимальная дозировка в сутки – 16 мг. Для применения у детей необходима предварительная консультация со специалистом, детям от 9 до 12 лет назначают 2 мг (кратность 4 раза в день), детям 4-8 лет по 1 мг (кратность 3-4 раза в день).
- Побочные действия. Со стороны ЖКТ: вздутие, тошнота, запоры. Также сонливость, головокружение, утомляемость (со стороны ЦНС). Иногда кожная сыпь.
Противопоказания:
- запор;
- метеоризм;
- кишечная непроходимость;
- язвенный колит (в фазе обострения);
- псевдомембранозный колит, вызванный антибиотиками широкого спектра действия;
- дети до 4 лет;
- беременность (I триместр);
- непереносимость.
Особые указания:
Во время беременности (II и III триместры) назначают, если польза превышает риск для плода
В период лактации не рекомендуется, поскольку проникает в грудное молоко.
При нарушении функции печени назначают с осторожностью, особенно при недостаточности.
Если эффект отсутствует в течение 1, максимум 2 дней, необходимо обратиться к врачу.. Лекарственное взаимодействие:
Лекарственное взаимодействие:
- колестирамин уменьшает эффективность (но предположительно);
- ко-тримоксазол, ритонавир при одновременном приеме повышают биодоступность лоперамида, поскольку его метаболизм при первом прохождении через печень замедляется.