Проявления пищевой аллергии
Проявления заболевания разнообразны по форме, локализации, степени тяжести и прогноза.
Наиболее ранним и типичным проявлением истинной пищевой аллергии является развитие ротового аллергического синдрома. Он характеризуется появлением зуда в полости рта, онемением и/или чувством «распирания» языка, твердого и/или мягкого неба, отечностью слизистой полости рта после употребления виновного пищевого аллергена.
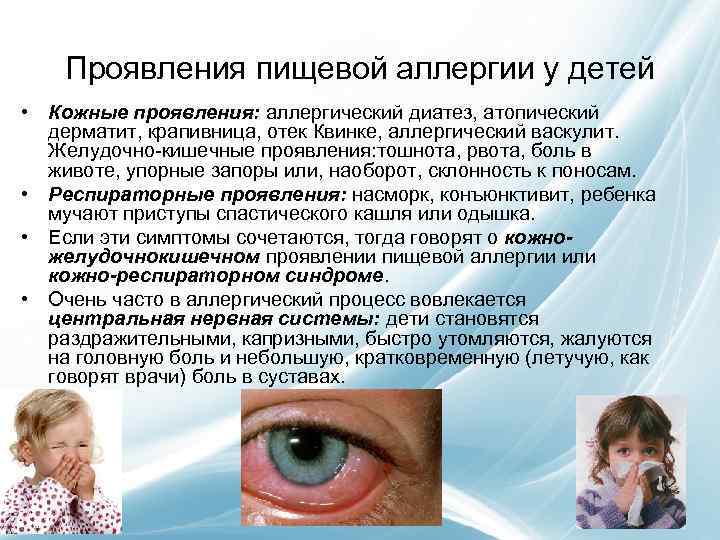
К наиболее частым желудочно-кишечным проявлениям заболевания относятся:
- рвота
- колики
- потеря аппетита
- запоры
- диарея
- аллергический энтероколит.
Рвота при пищевой аллергии может возникать за время от нескольких минут до 4—6 часов после приема пищи, чаще больного рвет съеденной пищей. Иногда рвота принимает упорный характер. Возникновение рвоты в основном связано с сокращением привратника при попадании пищевого аллергена в желудок.
Аллергические коликообразные боли в животе могут наблюдаться сразу после приема пищи или спустя несколько часов и обусловлены спазмом гладкой мускулатуры кишечника. Боли в животе носят, как правило, выраженный характер. Боли в животе при пищевой аллергии могут быть и не столь интенсивными, но постоянными, сопровождаются снижением аппетита, наличием слизи в стуле и другими расстройствами.
Отсутствие аппетита может быть избирательным по отношению к причинно-значимому пищевому аллергену либо может отмечаться общее снижение аппетита. Запоры при пищевой аллергии обусловлены спазмом гладких мышц разных участков кишечника.
Частый, жидкий стул, появляющийся после приема причинно-значимого пищевого аллергена, является одним из наиболее распространенных признаков пищевой аллергии как у взрослых, так и у детей. Особенно часто диарея наблюдается при пищевой аллергии к молоку.
Аллергический энтероколит при этом заболевании характеризуется резкими болями в животе, наличием метеоризма, жидким стулом с отхождением стекловидной слизи. Больные с аллергическим энтероколитом жалуются на резкую слабость, снижение аппетита, головную боль, головокружение.
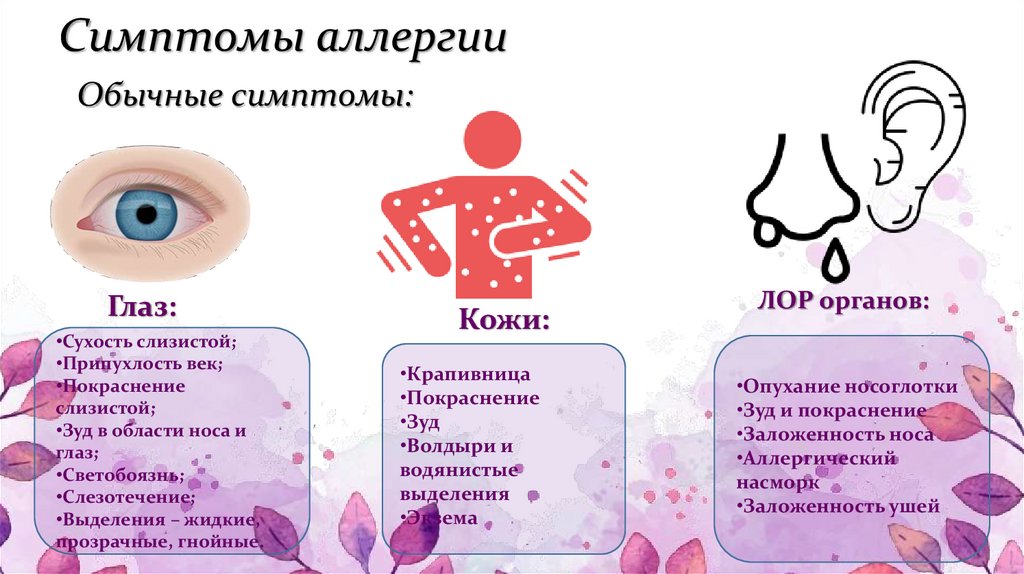
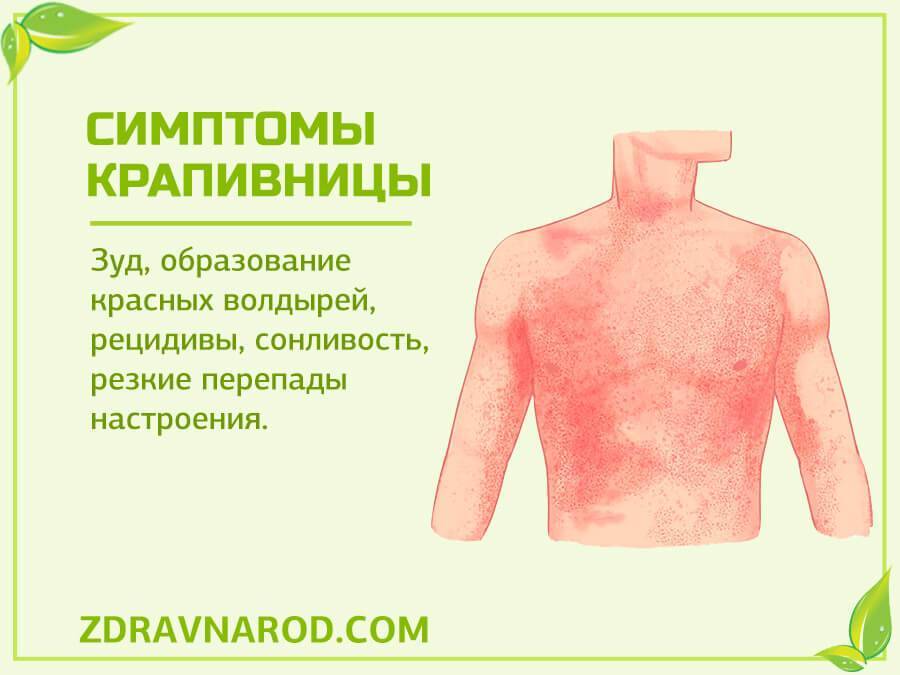
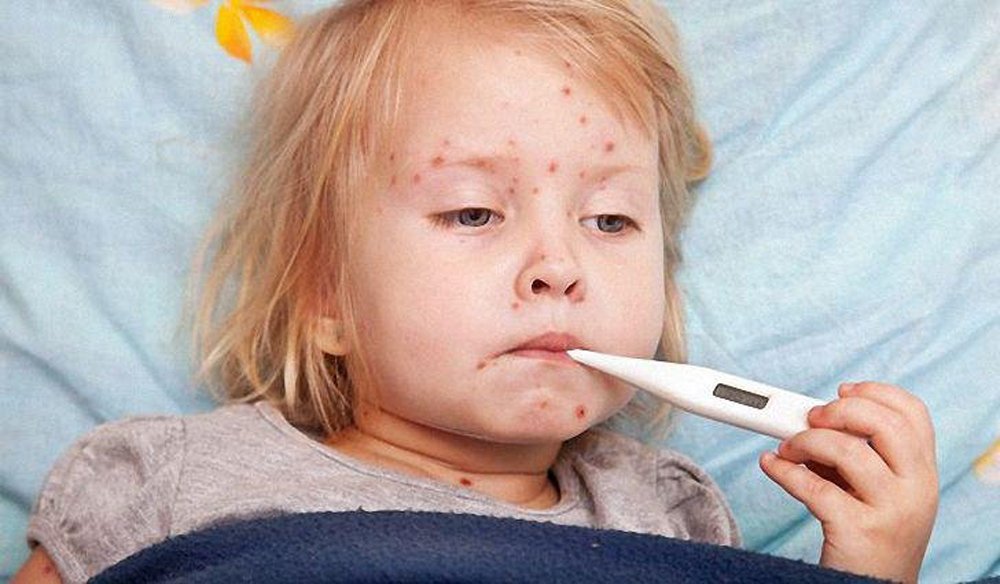
Кожные проявления, или аллергодерматозы, при пищевой аллергии распространены наиболее широко, причем как у взрослых, так и у детей.
Для истинной пищевой аллергии наиболее характерными кожными проявлениями являются
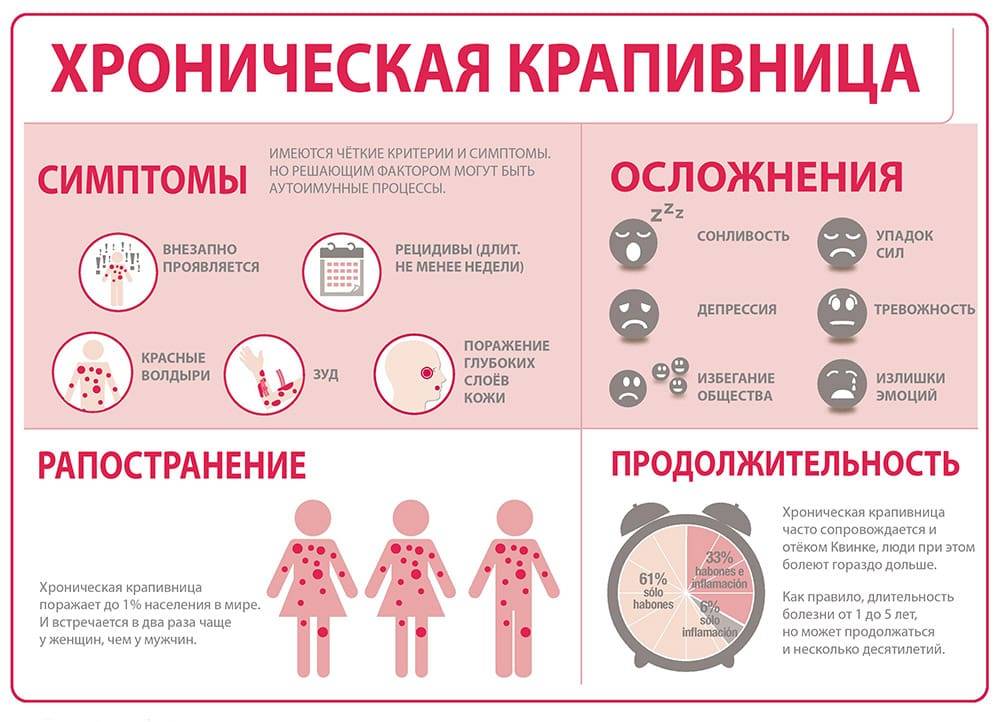
- крапивница,
- отек Квинке
- атопический дерматит.
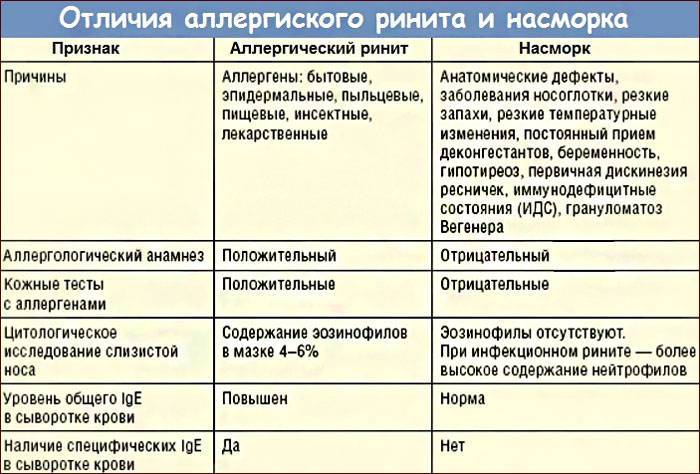
Аллергический ринит при заболевании характеризуется появлением обильных слизисто-водянистых выделений из носа, иногда заложенностью носа и затруднением носового дыхания.
Симптомы пищевой аллергии у грудничков
У детей до года одним из первых признаков болезни могут служить
- упорные опрелости при тщательном уходе за кожей,
- появление дерматита вокруг заднепроходного отверстия и зуда вокруг заднего прохода, возникающих после кормления.
Локализация кожных изменений различна, но чаще они появляются сначала в области лица, а затем могут распространяться по всей поверхности кожи. В начале заболевания при пищевой аллергии выявляется четкая связь кожных обострений с приемом причиннозначимого пищевого аллергена, но со временем аллергические изменения со стороны кожи приобретают стойкий характер и постоянно рецидивирующее течение, что затрудняет определение причинного фактора.
Причины
Формирование аллергии в детском возрасте
Формированию пищевой аллергии способствуют нарушения питания у женщины во время беременности и кормления (злоупотребление определенными продуктами, обладающими выраженной аллергизирующей активностью: рыба, яйца, орехи, молоко и др.).
Провоцирующими факторами развития заболевания являются
- ранний перевод ребенка на искусственное вскармливание;
- нарушения питания у детей, выражающиеся в несоответствии объема и соотношения пищевых ингредиентов весу и возрасту ребенка;
- сопутствующие заболевания желудочно-кишечного тракта,
- заболевания печени и желчевыводящих путей и др.
Нормальное переваривание и всасывание пищевых продуктов обеспечивается состоянием эндокринной системы, строением и функцией желудочно-кишечного тракта, желчевыводящей системы, составом и объемом пищеварительных соков, составом микрофлоры кишечника, состоянием местного иммунитета слизистой кишечника (лимфоидная ткань, секреторные иммуноглобулины и т. д.) и другими факторами.
В норме пищевые продукты расщепляются до соединений, не обладающих аллергизирующими свойствами, а кишечная стенка является непроницаемой для нерасщепленных продуктов.
Причины возникновения у взрослых
Развитие пищевой аллергии провоцируется общими для взрослых и детей факторами.
- В первую очередь это повышение проницаемости стенки кишечника, которое отмечается при воспалительных заболеваниях желудочно-кишечного тракта.
- Нарушение (снижение или ускорение) всасывания пищевых соединений может быть обусловлено нарушением этапов переваривания при недостаточной функции поджелудочной железы, недостаточности ферментов, дискинезии желчевыводящих путей и кишечника и др.
- Беспорядочное питание, редкие или частые приемы пищи приводят к нарушению секреции желудка, развитию гастрита и другим расстройствам, вызывающим формирование пищевой аллергии или псевдоаллергии.
- На формирование повышенной чувствительности к пищевым продуктам белковой природы оказывает влияние не только количество принятой пищи и нарушения диеты, но и кислотность желудочного сока (Уголев А., 1985).
В основе истинных аллергических реакций на пищевые продукты лежит повышенная чувствительность и иммунный ответ на повторное введение пищевого аллергена. Когда пищевой продукт поступает в организм впервые, то в кровоток попадают антигены пищи, в ответ на которые в организме начинают синтезироваться антитела, относящиеся к классу иммуноглобулинов A. У здорового человека всасывание антигена пищевого продукта и поступление его в кровоток обеспечивает «равнодушие» иммунной системы при последующем попадании его в организм, и этот процесс находится под генетическим контролем.
Пищевая аллергия может развиваться при генетической предрасположенности к формированию аллергии на пищевые антигены с участием антител класса иммуноглобулинов E.
Иногда аллергия может развиваться на некоторые пищевые добавки, особенно азо-красители (в частности, тартразин).
Нередко причиной развития псевдоаллергической реакции на пищевые продукты является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета и обеспечивающие длительность хранения. К разряду пищевых добавок относится большая группа веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и др.
Среди наиболее распространенных пищевых красителей можно упомянуть тартразин, обеспечивающий оранжево-желтое окрашивание продукта; нитрит натрия, сохраняющий красный цвет у мясных продуктов, и др. Для консервирования применяют глютамат натрия, салицилаты, в частности ацетилсалициловую кислоту, и др.
Вазоактивный амин — бетафенилэтиламин, содержащийся в шоколаде, в продуктах, подвергающихся ферментированию (например, сырах), ферментированных бобах какао, вызывает псевдоаллергические реакции.
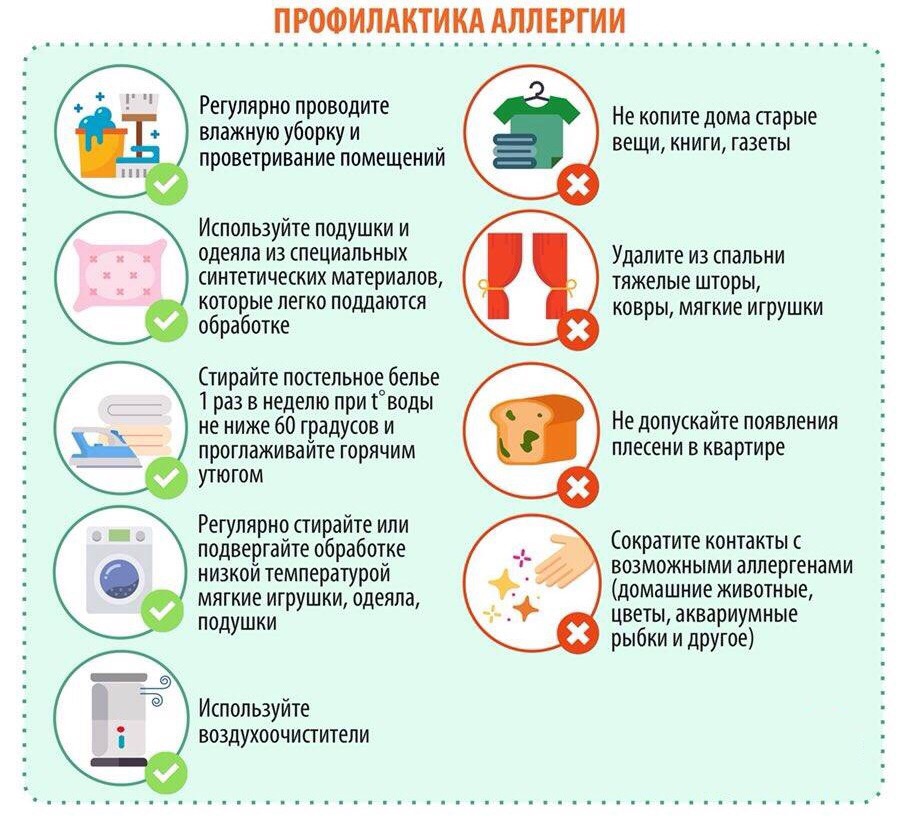
Профилактика
Любое заболевание легче предотвратить, чем лечить. Поэтому, если вы желаете избежать любых аллергических проявлений у вашего крохи, придерживайтесь следующих правил:
не вводите прикорм ранее, чем это рекомендует ВОЗ (с 6 месяцев) и только после консультации со специалистом. Многие мамы стремятся «побаловать» малыша вкусненьким как можно раньше, не задумываясь о том, как на это отреагирует организм грудничка;
любой теоретически аллергенный продукт кормящая мама должна пробовать по чуть-чуть и внимательно следить за реакцией крохи. Исключить из рациона цельное молоко, орехи, мед, яйца, копчености, кофе и продукты с усилителями вкуса;
при выборе детской смеси четко придерживаться указаний педиатра;
поддерживать оптимальный климат в детской комнате (с температурой не выше 20–22 ˚С и влажностью 60–70%) и как можно чаще проводить в ней влажную уборку;
одевать ребенка по погоде. Давно доказано, что перегрев намного хуже, чем переохлаждение;
по возможности ограничить контакт ребенка с домашними животными;
стирать детскую одежду специальными порошками и тщательно выбирать уходовую косметику.
Эти несложные рекомендации позволят значительно снизить риск развития аллергии у грудничка и станут лучшим подспорьем в борьбе с уже существующим заболеванием.
Главные аллергены
Деревья и кустарники: береза, ольха, лещина или орешник, дуб, клен, тополь, ясень, вяз и другие.
Береза — наиболее частая причина появления сезонной аллергии. Имеет очень летучую пыльцу. Сезон аллергических реакций на березу начинается еще когда не сошел снег — в марте, апреле или мае, в зависимости от того, насколько холодная, долгая и снежная зима. В ветреную погоду пыльца может распространяться на десятки километров. Берез в нашей стране очень много, поэтому исключить аллерген из жизни практически не возможно.
Ольха — второй по распространённости аллерген.
Коварство кустарников заключается в том, что их сложно идентифицировать, пока не появились листики, например, трудно отличить орешник от ольхи.
Злаковые и луговые травы: рожь, пшеница, тимофеевка, овсяница, мятлик, пырей, костер, гречиха и другие.
Коварство аллергенных трав заключается в том, что не многие знают, как эти травы выглядят.
Причиной аллергии также может стать обычная газонная трава. Если вовремя не подстричь газон, то трава зацветет и начнет пылить. Газоны могут пылить несколько раз в год. Сок свежескошенной травы при попадании на кожу человека также может стать причиной аллергической реакции, которая выражается в виде крапивницы.
Сорные травы: полынь, лебеда, одуванчик, амброзия, конопля, крапива, лютик и другие.
Одуванчики — очень аллергенны. Имеют тяжелую пыльцу, поэтому чтобы началась реакция, нужен близкий контакт с аллергеном, например, надеть венок из одуванчиков себе на голову или уткнуться лицом в цветок.
Полынь — достаточно аллергенная. Растет вдоль канав и заброшенных мест.
Плесневые грибы. Водятся в прелой листве, в картофеле, во влажных помещениях. «Если у ребенка аллергическая реакция на плесневые грибы, то шуршание опавшими листиками, которое так любят дети, приведет к заложенному носу, кашлю, начнут чесаться глаза», — сообщила Надежда Магарина.
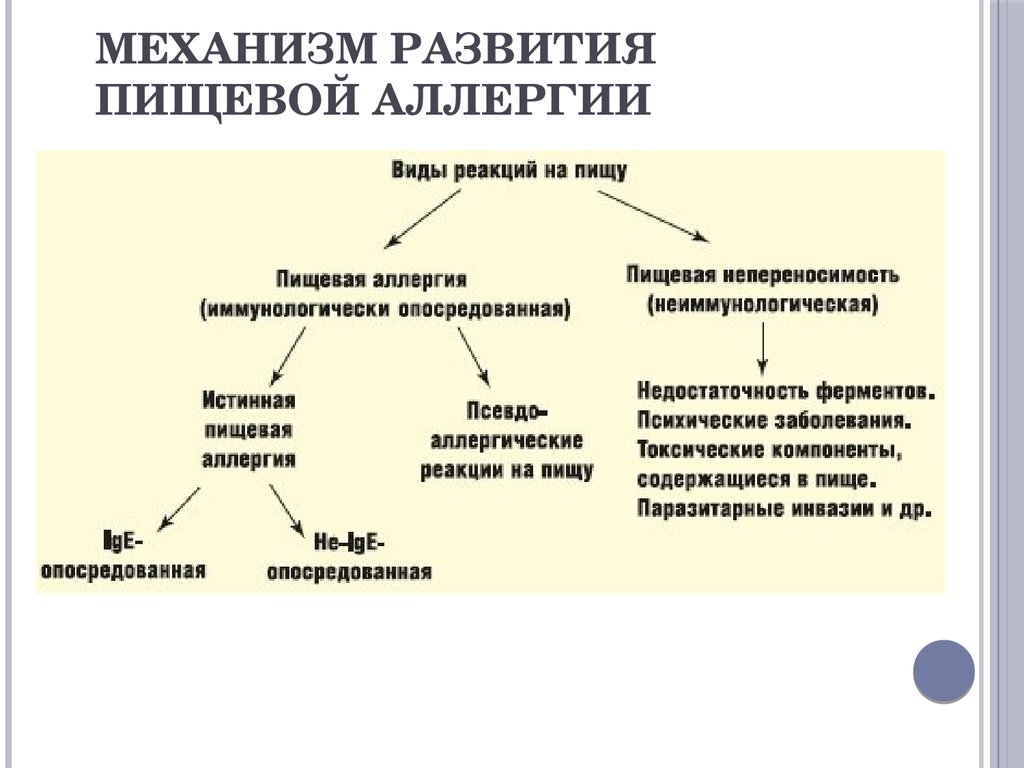
Причины развития пищевой непереносимости
Прямая причина развития пищевой непереносимости – это нарушение нормальной функции кишечного барьера. Повышенной проницаемости кишечника могут способствовать:
- пищевые отравления;
- прием антибиотиков;
- иммунные нарушения.
Неспособность IgG адекватно реагировать на белки пищи в конечном итоге приводит к развития аллергической реакции. «Открытие» кишечного барьера позволяет крупным белковым молекулам проникать в кровоток. Иммунная система в ответ на постороннее вмешательство начинает вырабатывать защитные антитела. В итоге развивается характерная воспалительная реакция и симптомы заболевания.
В некоторых случаях пищевая непереносимость обусловлена генетическими особенностями организма. Наличие наследственной предрасположенности далеко не всегда свидетельствует о том, что непереносимость появится в детстве. Известно большое количество случаев, когда пищевая непереносимость с генетической предрасположенностью развивалась у людей зрелого возраста.
Профилактика развития аллергии у детей
Однако иногда бывает так, что определить, что именно стало причиной развития аллергии у ребенка, довольно сложно. Как быть? Методом исключения попробовать идти методом от противного, последовательно исключая возможные аллергены во всех трех группах.
Пища и питье
Если ваш ребенок недавно отлучен от груди, то при вскармливании необходимо использовать специальные гипоаллергенные смеси. При введении в рацион питания ребёнка на первом году жизни прикорма, не стоит торопиться. Необходимо постепенное введение разных продуктов, для правильного адаптивного питания ребенка. Если малыш находился на искусственном вскармливании, то при появлении аллергических реакций и при исключении лактазной недостаточности (непереносимости молока), необходимо для кормления использовать гипоаллергенные аминокислотные смеси.
Если вы точно знаете, что у вас есть аллергия или непереносимость некоторых пищевых продуктов или напитков – полностью исключите их из своего рациона питания. Внимательно читайте состав, список ингредиентов, описание технологии изготовления на упаковках, прежде чем купить тот или иной продукт – это касается и кисломолочных продуктов, и мяса, и фруктов-овощей
Особое внимание уделите правильному хранению продукта и сроку годности. Не стоит рано вводить в рацион ребенка консервированные продукты, острые, пряные, соленые блюда, маринады
Чем проще детский рацион, тем лучше: супы на овощной основе, отварное нежирное мясо, кефир, творог, гречневая и рисовая каша, овощи и фрукты, вместо сахара можно использовать фруктозу. Если есть аллергия на молоко, можно использовать кисломолочные смеси, а молоко подвергать кипячению.
Не стоит перекармливать ребенка (это особенно касается искусственного вскармливания). Между наполнением желудка и ощущением сытости должно пройти 10-15 минут.
Следите за частотой стула у ребенка: при нерегулярном стуле, запорах проявления аллергии (аллергического дерматита) могут усиливаться.
Контактный путь
Купать ребенка, а также стирать детскую одежду и другие вещи, которыми пользуется ребенок (посуду, игрушки) лучше в мягкой воде с отсутствием хлора. Этого можно добиться с помощью хорошего фильтра для воды. Приготовить такую воду можно с помощью кипячения. После стирки можно опускать эти вещи на 2-3 минуты в очень горячую кипяченую воду
Если ребенок хотя бы иногда спит с родителями, постельное белье, на котором вы спите, а также родительская одежда для сна также должно подвергаться этой же процедуре.
Для профилактики развития детской аллергии, а также в том случае, если аллергия уже есть, при купании необходимо использовать специальные средства: детский шампунь, детское мыло, стиральные гипоаллергенные детские порошки.
Необходимо уделять пристальное внимание одежде ребенка: предпочтительна одежда белого или светлого тонов, материал – лен или хлопок. Уделите внимание также и температуре в детской комнате: чем прохладнее помещение, в котором спит ребенок, тем лучше, т.к
симптомы аллергии сильнее проявляют себя, если ребенок потеет. 18-20 градусов и влажность не менее 50% – оптимальные условия для хорошего сна.
Респираторный путь
- То, что вдыхает ваш малыш, может стать причиной развития аллергической реакции: это и всевозможные аэрозоли, и парфюмерные средства, домашняя пыль, а также домашние животные. Присутствие домашнего любимца в непосредственной близости от малыша придется прервать как минимум на 6 месяцев (в жилых помещениях уменьшение количества аллергенов животного происхождения начинается приблизительно через 30-40 дней, а снижается значительно чаще всего в течение 6 месяцев).
- Следите за чистотой и влажностью в помещении: ежедневно рекомендуется делать влажную уборку, использовать увлажнители воздуха, проводить больше времени на природе, желательно за городом и т.д.
Что провоцирует / Причины Пищевой аллергии ребенка:
Факторы, которые влияют развитие пищевой аллергии у детей:
– попадание антител в организм ребенка, пока он находится еще в материнской утробе, а также с молоком матери
– генетическая предрасположенность к развитию аллергий
– природа аллергена, его дозы, частота введения
– недлительное естественное вскармливание (грудью)
– повышенная проницаемость слизистой оболочки желудочно-кишечного тракта
– возраст ребенка при первом контакте с аллергеном
– изменение состава микрофлоры кишечника
– снижение местного иммунитета кишечника
Наиболее сильные и распространенные пищевые аллергены:
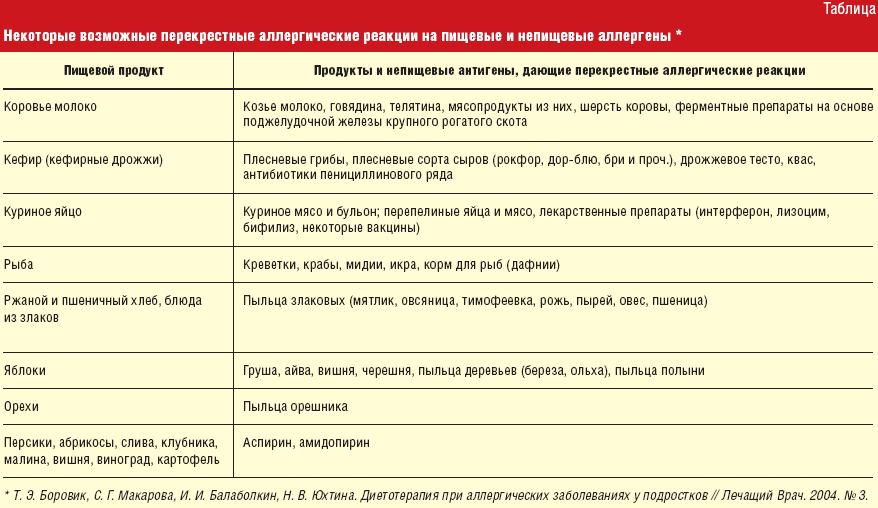
1. Коровье молоко
Провоцирует аллергию у 90% детей. Аллергия начинается, как правило, у детей до 12 месяцев, когда ребенка переводят на искусственное вскармливание, отучая от груди.
2. Белки рыб
Почти у всех детей с пищевой аллергией наблюдается реакция на рыбу. Реакция возникает на игру, омаров, креветки, устриц, прочие виды моллюсков. С возрастом степень чувствительности к белкам рыб может не уменьшаться, аллергия возможна у подростков и взрослых.
3. Белки яиц
Часто у ребенка с непереносимостью яичного белка наблюдается аллергия на куриное мясо и бульон.
4. Злаковые: рожь, пшеница
5. Фрукты, овощи, ягоды
6. Также может быть аллергия на кефир, сдобу, квас – продукцию, в ходе изготовления которой были применены грибки. При такой аллергии реакция возникает на:
- некоторые сорта сыра
- уксус
- приправы
- кефир
- витаминизированное молоко
- йогурты
- молочные напитки с солодом
- хлеб из ржи, пшеницы
- пивные дрожжи
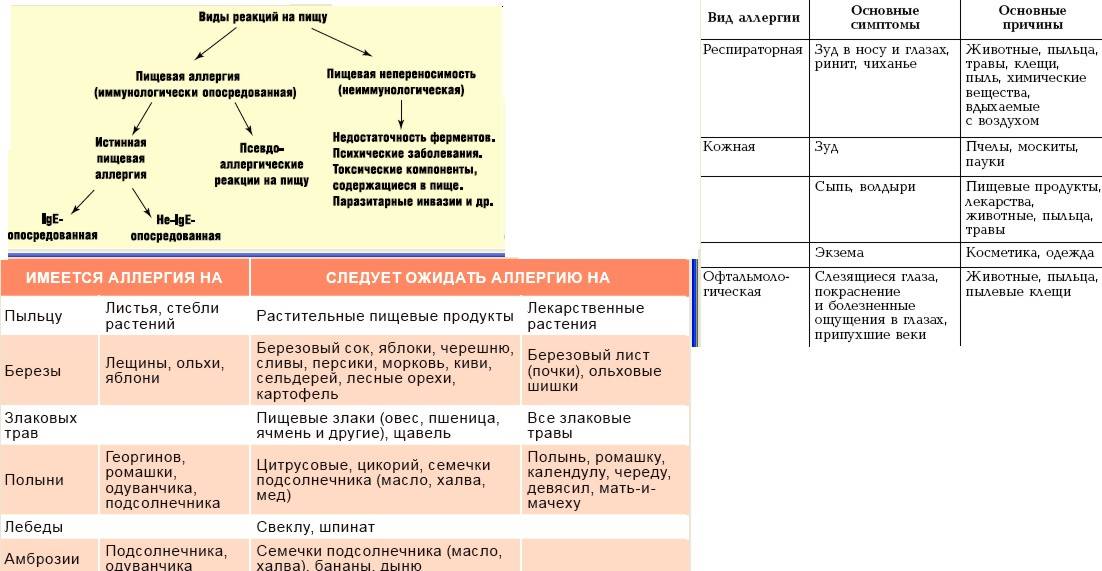
Пищевые факторы по степени аллергизирующей активности
| Высокая | рыба, коровье молоко, цитрусовые, яйца, мед, орехи, куриное мясо, грибы, малина, клубника, ананасы, земляника, хурма, дыня, гранаты, черная смородина, ежевика, шоколад, кофе, какао, томаты, горчица, морковь, свекла, сельдерей, рожь, пшеница, виноград и т.д. |
| Средняя | абрикосы, персики, клюква, красная смородина, кукуруза, рис, гречиха, картофель, перец зеленый, горох, индейка, свинина, кролик и т.д. |
| Слабая | патиссоны, кабачки, тыква (светлых тонов), репа, кисло-сладкие яблоки, миндаль, бананы, крыжовник, белая смородина, чернослив, арбуз, слива, конина, салат, баранина и пр. |
Аллергию могут провоцировать не только продукты, но и пищевые добавки: ароматизаторы, красители, консерванты, эмульгаторы.
Причины развития пищевой аллергии у детей до 12 месяцев
– нарушение функционирования или структуры органов ЖКТ (снижена выработка ферментов, не сформирован состав микрофлоры у новорожденных)
– наследственность
– экологическое неблагополучие окружающей среды (в том числе курение матери во время беременности и другие ее негативные привычки)
– гестоз у матери
– инфекционные болезни, перенесенные беременной женщиной, и лечение их антибиотиками
Список запрещенных продуктов
Обычно аллергическая реакция становится очевидной после употребления в пищу того или иного продукта. Если источник не выявлен, можно сделать аппликационный и элиминационный тесты, сдать анализ крови на иммуноглобулины E и G. Когда нет такой возможности или тесты не помогли определить аллерген, применяется исключающая диета. В основе рациона — запрет на все потенциально опасные аллергику продукты. По достижении ремиссии под контролем врача постепенно вводят новые ингредиенты, которые ранее были запрещены
Здесь важно отслеживать реакцию и не начать есть все и сразу после длительного перерыва. К продуктам-аллергенам относятся:
- цитрусовые (лимоны, мандарины, апельсины, грейпфруты);
- фрукты, в том числе экзотические (манго, киви, папайя, ананас, хурма, нектарин, персик, банан);
- орехи ;
- грибы;
- бобовые (соя, нут, фасоль, арахис);
- красное мясо;
- молоко;
- куриные яйца;
- пшеница;
- копченые продукты;
- корнеплоды (редька, редис);
- некоторые овощи (помидоры, свекла, баклажаны, сладкий перец — в основном красного и оранжевого цвета);
- соусы (майонез, горчица, уксус);
- ягоды (клубника, брусника, малина, черешня, арбуз);
- кофе, какао и шоколад;
- мед ;
- некоторые специи (куркума, корица, имбирь, мускатный орех);
- травяные чаи;
- алкоголь.
«Если человек съел запрещенный продукт и реакция сильная, то необходимо срочно обращаться к врачу, — комментирует Эльмира Гереева, психолог, нутрициолог, консультант по коррекции веса и пищевого поведения, руководитель учебного департамента «Школы эмоционального интеллекта». — На данный момент существуют достаточно слабые доказательства в пользу антигистаминных препаратов для людей с острыми и опасными для жизни симптомами пищевой аллергии. Для профилактики их также не стоит принимать, чтобы не маскировать ранние симптомы ».

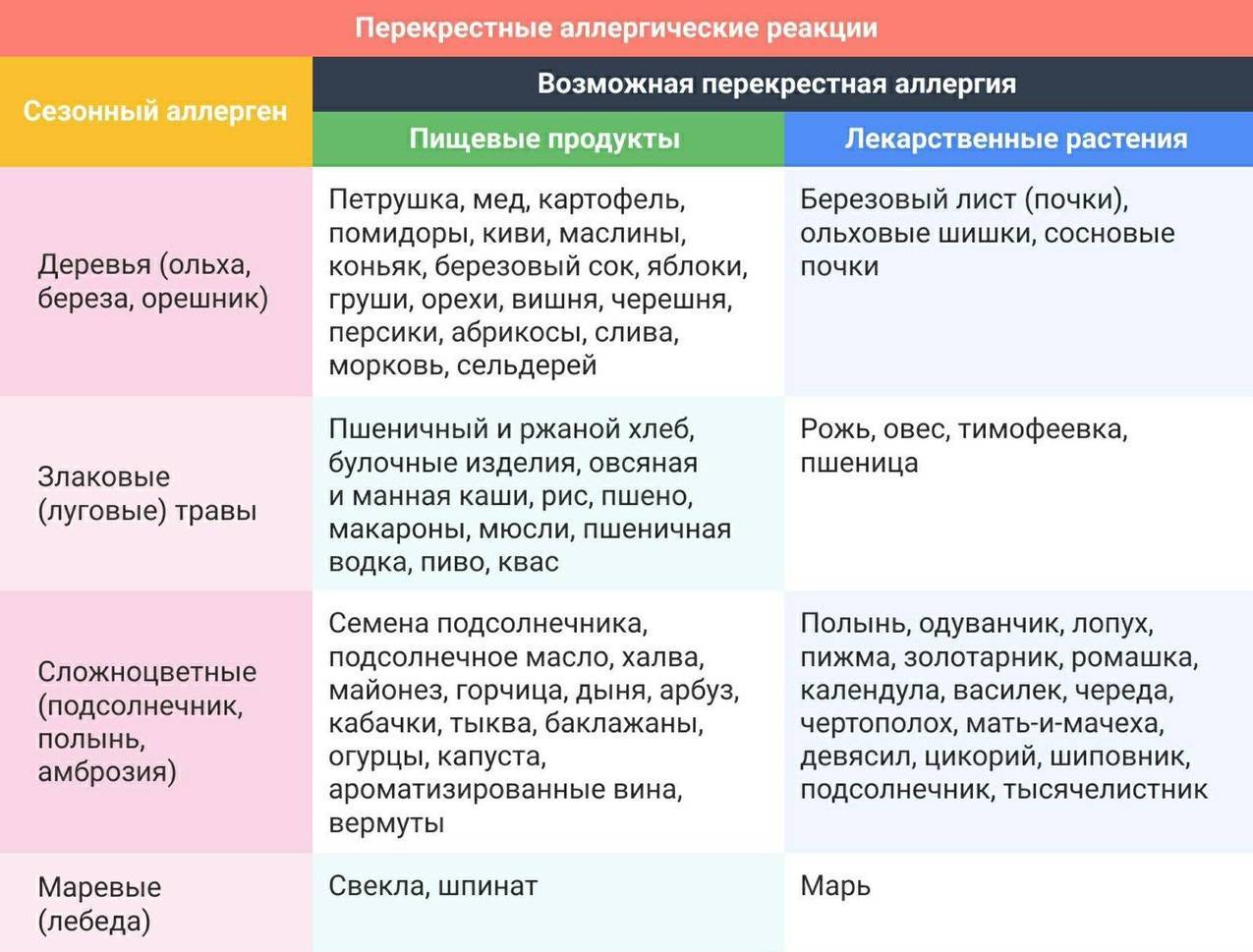
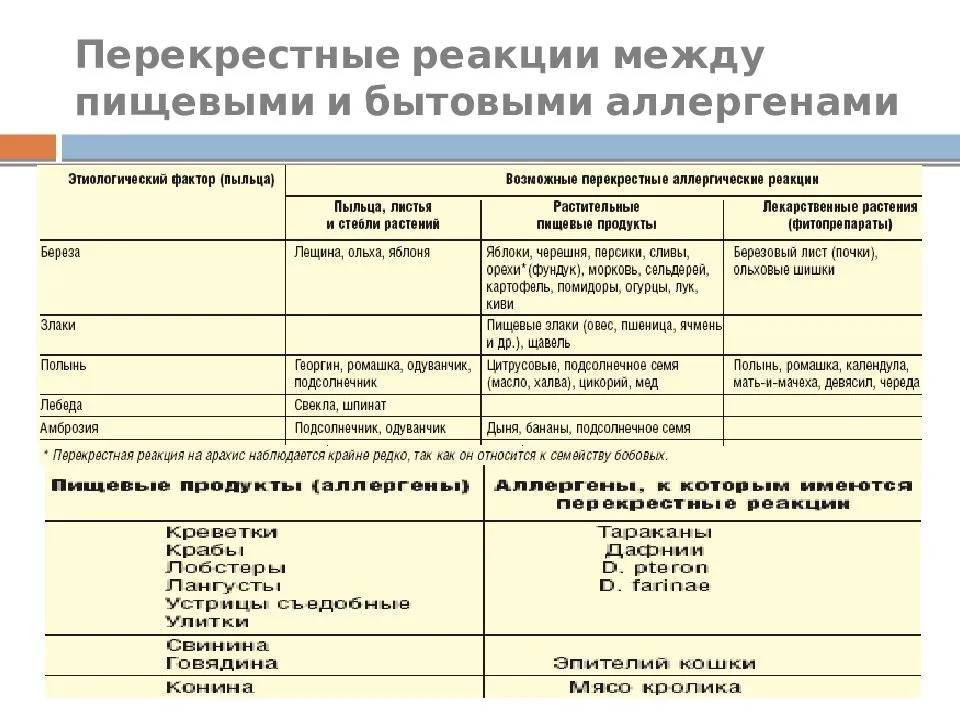
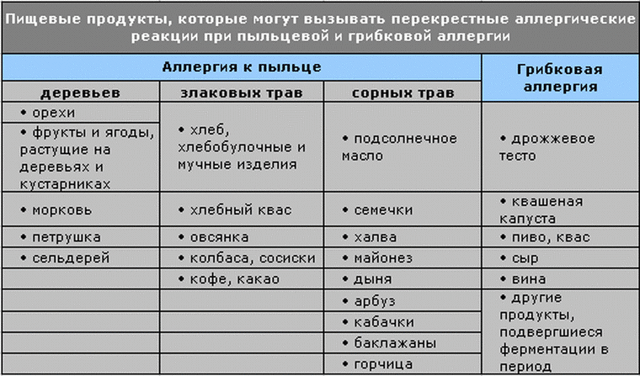
Синдром оральной аллергии
Оральный аллергический синдром — это другой тип перекрёстной реактивности. Этот синдром возникает у детей очень чувствительных, например, к нектару или пыльце растений. В течение периода, когда эти растения опыляются, вы можете обнаружить, что при употреблении фруктов, главным образом дыни и яблока, у ребёнка быстро развивается ощущение зуда во рту и горле. Этот синдром затрагивает 50 % пациентов с аллергическим насморком, спровоцированным пыльцой.

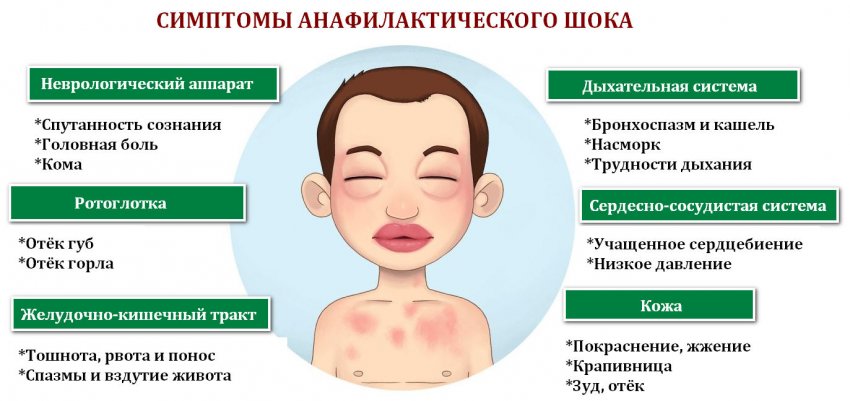
Симптомы обычно уходят спустя несколько минут, хотя у до 10 % людей будут развиваться системные симптомы, а небольшое количество (1 — 2 %) может испытать анафилактический шок. Древесные орехи и арахис имеют тенденцию вызывать более серьёзные реакции, чем другие продукты.
Профилактика детской аллергии в ГУТА КЛИНИК
Вы все делаете правильно и четко соблюдаете все рекомендации, а ребенок все равно страдает от аллергии? Возможно, вам все-таки не удалось точно определить аллергический фактор. В таком случае лучше обратиться за помощью к опытному врачу аллергологу-иммунологу, пройти диагностику, выявить причину аллергии и начать лечение, пока аллергия не перешла в более тяжелую форму, способную серьезно затруднить жизнь малышу.
Мы приглашаем детей и взрослых на диагностику аллергии в ГУТА КЛИНИК. Высококвалифицированный врач аллерголог-иммунолог с большим опытом работы проводит лабораторное аллерготестирование наиболее распространенных аллергенов (домашняя пыль, аллергены животного происхождения, пищевые аллергены, пыльца цветущих растений и др.) на современном оборудовании импортного производства, используя последние достижения отечественной и мировой науки.
По результатам проведенной диагностики составляется индивидуальная схема лечения, включающая профилактические меры (снижение аллергии в быту, индивидуально разработанный режим питания), симптоматическую терапию местными и противовоспалительными лекарственными средствами, а также рекомендации по проведению специфической иммунотерапии (аллерговакцинация – как круглогодичных, так и сезонных форм аллергии).
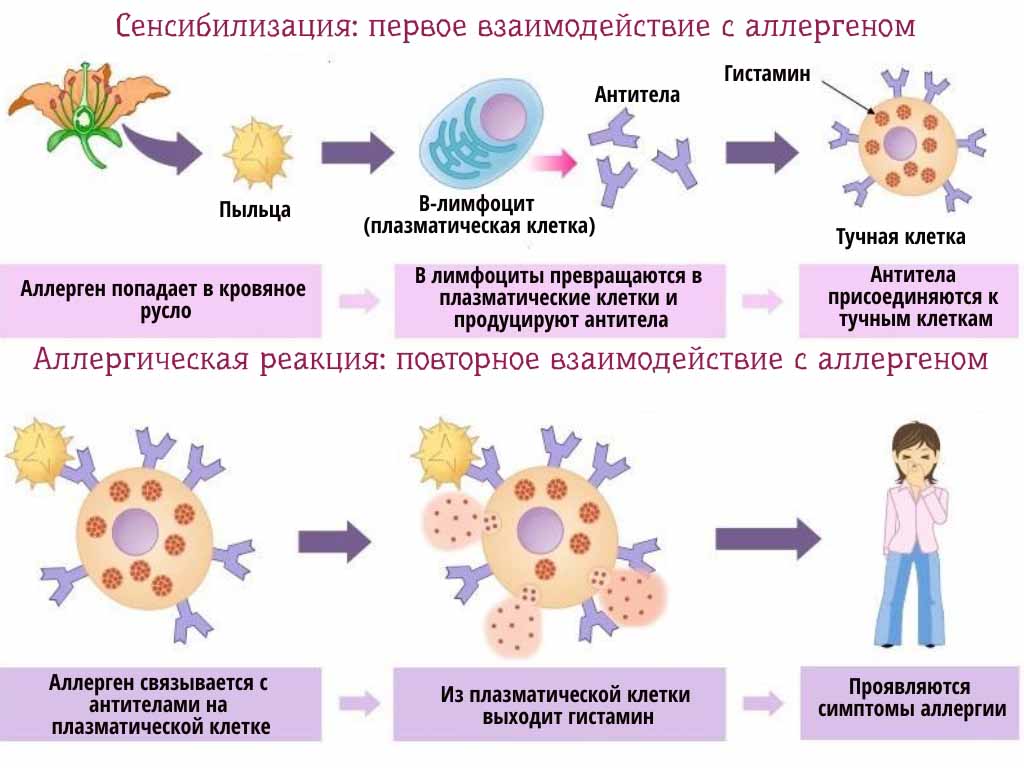
Механизм аллергии на пищу
Аллергическая реакция включает два компонента иммунной системы. Один из компонентов представляет собой тип белка, антитело к аллергии иммуноглобулин E (IgE), которое циркулирует в кровотоке. Другая — тучная клетка, специализированная структура, которая хранит гистамин и находится во всех тканях организма. Тучная клетка в особенно большом количестве встречается в местах тела, которые обычно участвуют в аллергических реакциях (нос и горло, лёгкие, кожа и кишечник).
Когда человек повторно съедает эту определённую пищу, её аллерген удаляет специфическое IgE-антитело с тучных клеток и побуждает клетки выделять вещество гистамин. В зависимости от области, где гистамин высвобождается, возникают различные симптомы пищевой аллергии.
Что такое аллергия
Термин «аллергия» появился в 1906 году для обозначения реакции организма на поступающие извне вполне «безобидные» вещества, состоит из двух греческих слов: иной, чужой и воздействие.
Всего пару сотен лет назад мир не знал этой болезни, а сегодня от аллергии страдает от 10 до 30% взрослого населения планеты и 20 — 50 % детей.
В течении последних тридцати лет число случаев аллергии в мире удваивается каждое десятилетие, прирост идет в основном среди благополучного населения, в больших городах и развитых странах.
Исследования последних лет доказывают, что аллергические реакции — это не «ошибочный» или неправильный ответ организма, а скорее обязательная реакция иммунной системы на проникновение в него аллергенов. Урбанизация планеты, химизация сельского хозяйства, загрязнение воды и воздуха, активное использование антисептиков, глобальное потепление — все эти факторы способствуют распространению заболевания.
Причины аллергии
Большей частью аллергия обусловлена генетически, то есть иммунная система склонна неправильно распознавать некоторые вещества, если у кого-то из родителей или близких родственников наблюдается аллергическая реакция на что-либо. Таким образом, наследуется не сама болезнь, а предрасположенность к ней.
Вероятность возникновения аллергии во многом зависит от таких причин как питание и окружающая среда — микрофлора (бактерии, вирусы, грибы), экологические факторы, лекарства, животные, антисептики.
В заключении
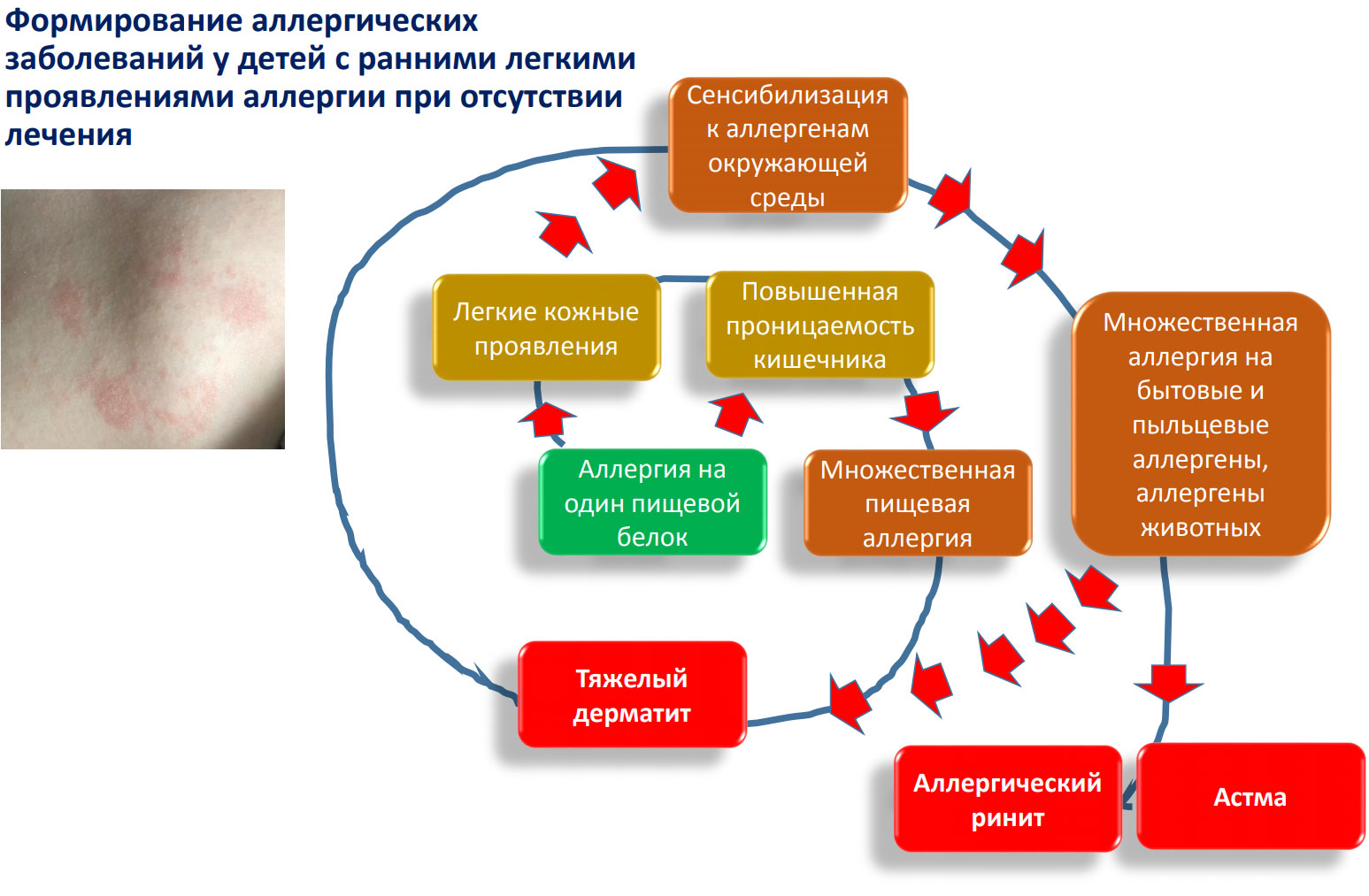
Аллергия – это системный воспалительный процесс. Протекает он во всём организме ребёнка, охватывая все его органы и ткани. Те проявления, которые мы видим – это лишь малая часть айсберга.
Страдает весь организм малыша! Если вы думаете, что ограничительная мера в питании – это блажь, прихоть врачей, то вы глубоко ошибаетесь. Единожды возникнув, гиперчувствительность никуда не девается, по волшебству не исчезает. Она может затаиться на годы, набирая силу, и вылиться во взрослом возрасте в хроническую патологию, которую уже ни диетой, ни препаратами не исправишь. Постепенно иммунную систему можно обучить воспринимать БКМ как друга и сформировать толерантность к бывшему аллергену. Такое возможно, но путь этот долгий и только в партнёрстве мамы и врача. Всё, что требуется от вас – это терпение, а от природы – время. Вместе – это величайшая целительная сила для малыша.
(28
оценок; рейтинг статьи 3.9)
Наследственность и аллергия: защитите ребенка ещё до беременности
Один из важнейших факторов риска возникновения аллергии у ребенка — наличие наследственного предрасположения
Поэтому особое внимание должно быть обращено на рациональную систему профилактических мероприятий в семьях, где родители или родственники страдают аллергическими заболеваниями
Действие аллергена на ребенка может осуществляться не только после его рождения, но и задолго до рождения, отсюда злоупотребление некоторыми продуктами питания во время беременности матери может привести к развитию активной аллергизации плода.
Эта возможность должна заставлять женщину, ожидающую рождение ребенка в семье с неблагоприятной наследственностью и даже без таковой, строго соблюдать рациональный режим питания, который предусматривает резкое ограничение явных пищевых аллергенов.