Лечение пилоростеноза
В данном случае возможен единственный вариант лечения – оперативное вмешательство, которое предполагает несколько этапов:
- Подготовка новорожденного к операции проводится в течение 2-3 дней. Все это время ему вводят раствор глюкозы и электролитов. Кроме того, это делается с целью поддержания маленького организма во время голодания и от обезвоживания.
- Производится сама операция. Для этого хирург рассекает привратник, и корректирует выходное отверстие до оптимальных размеров.
- Этап восстановления. Процесс реабилитации, главным образом, заключается в кормлении. Начинают кормить новорожденного очень маленькими порциями, постепенно увеличивая до нужной дозировки.
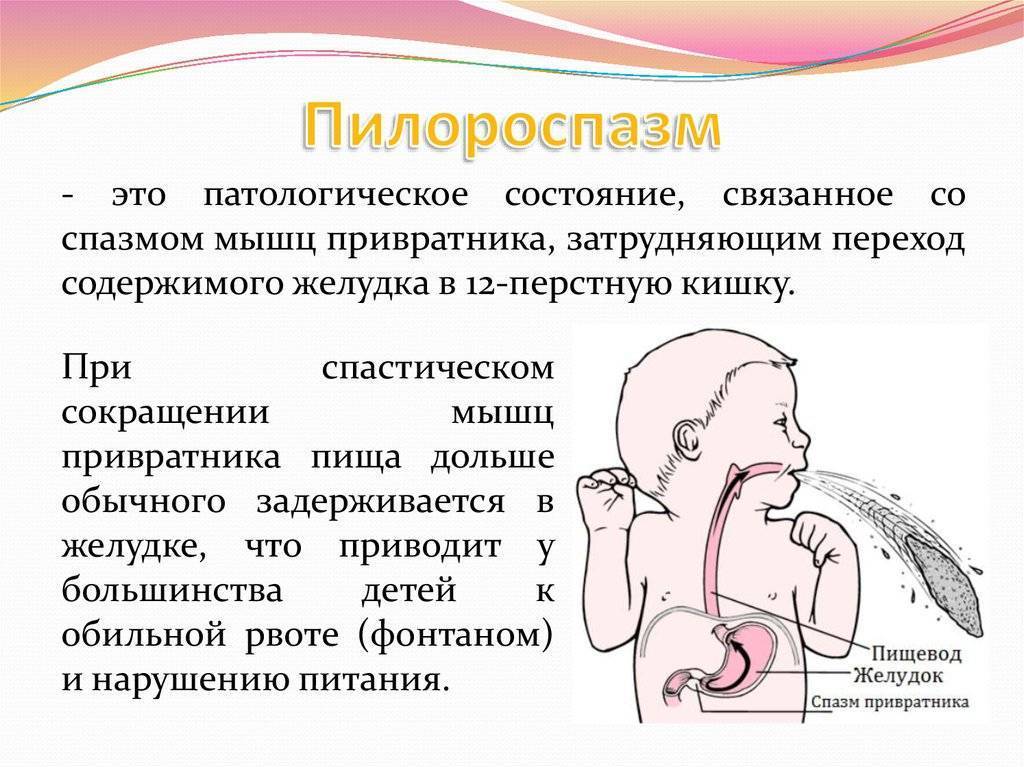
Пилоростеноз у новорожденного – описание заболевания
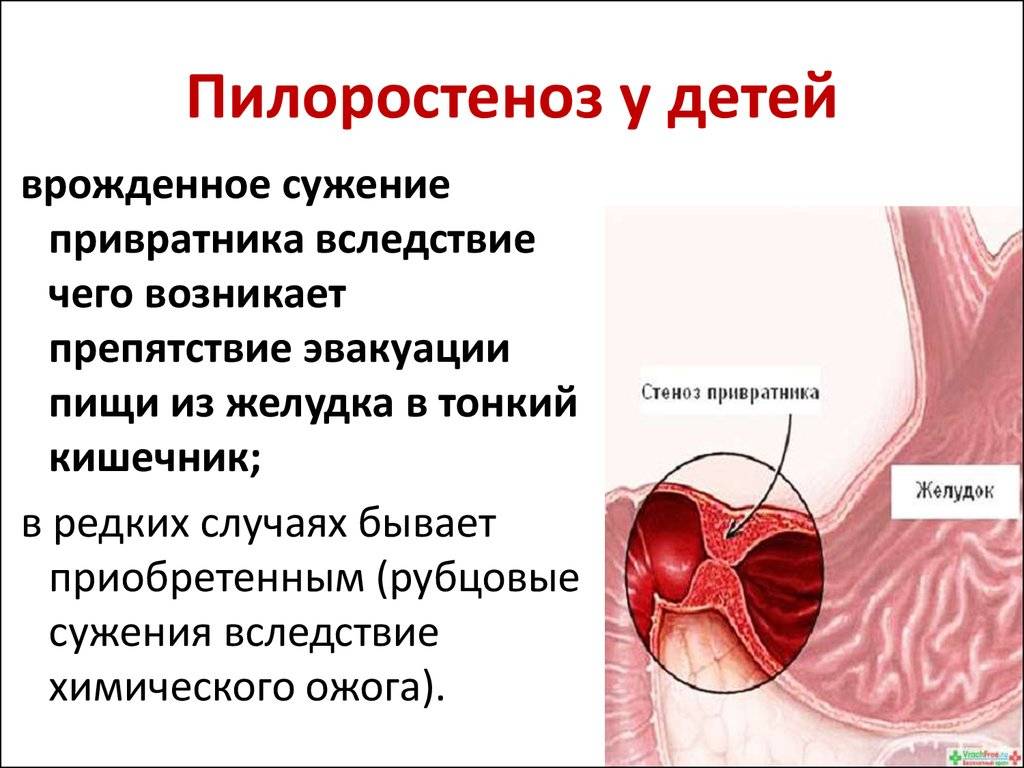
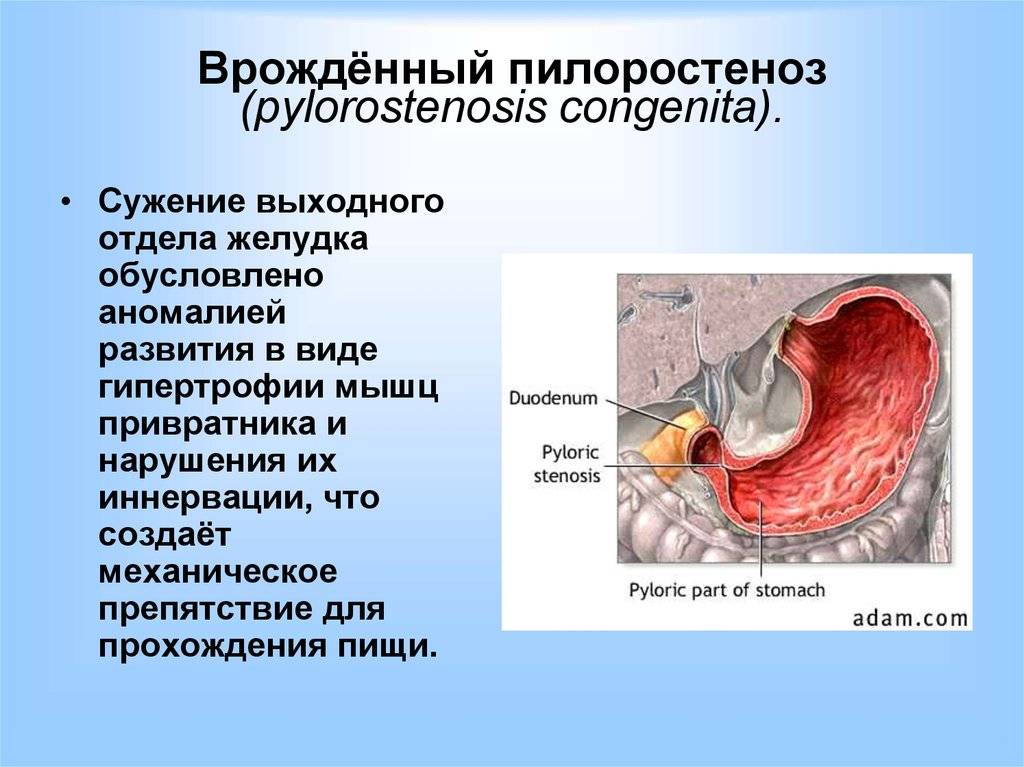
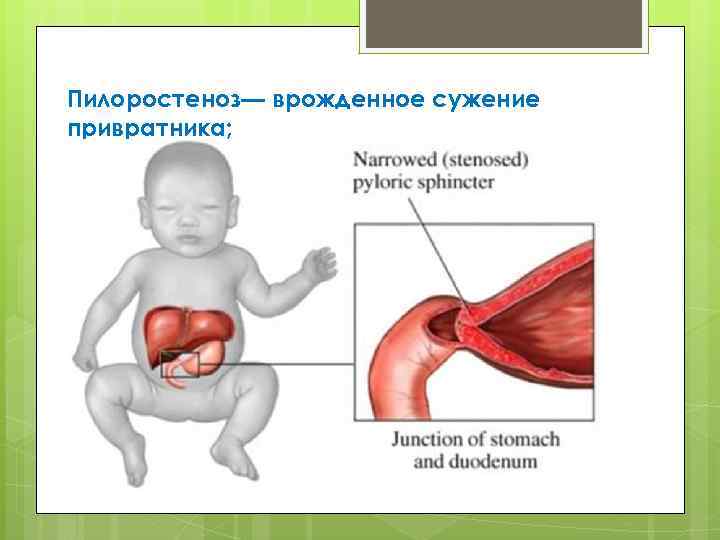
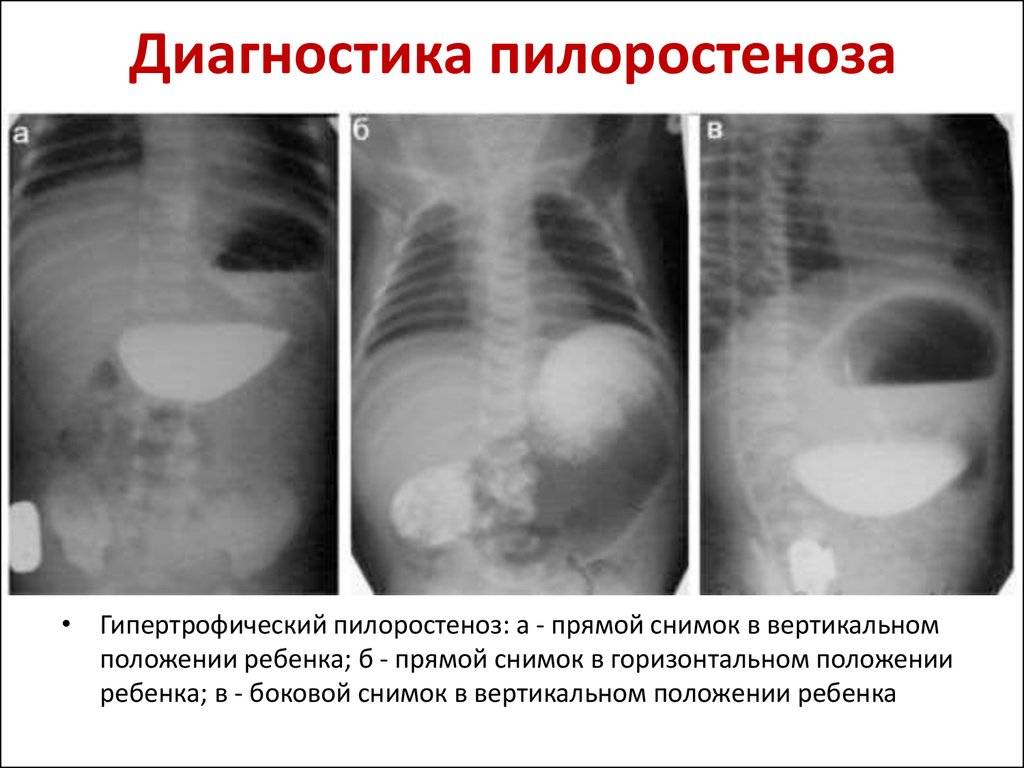
Пилоростеноз у детей – врожденный порок пилорического отдела желудка (привратника), который возникает из-за влияния генетических факторов. Это заболевание, при котором происходит сужение одного из желудочных отделов. Как следствие наблюдается затруднение транспортировки пищи в тонкий кишечник. Пилоростеноз чаще возникает у младенцев мужского пола.
Среди малышей это заболевание встречается у 3-4 детей из 1000. Привратник – конечный отдел желудка. Сфинктер обеспечивает регулирование перемещения химуса (практически переваренной пищи), продвигая ее отдельными порциями в область двенадцатиперстной кишки, а затем – непосредственно в кишечник.
Важно: сфинктер пропускает только те продукты (переваренные), которые не могут нанести вред слизистой оболочке толстого кишечника. При отсутствии отклонений от нормы содержимое желудка продвигается по одной траектории (сверху вниз), но сужение стеноза (привратникого канала) негативно влияет на обменные процесс
Методы лечения
Врожденный пилоростеноз у детей лечится только с помощью хирургии. При пилоротомии (рассечении увеличенных мышц привратника) восстанавливается проходимость сфинктера, и пища без труда проходит в двенадцатиперстную кишку.
Сколько будет длиться предоперационная подготовка зависит от степени тяжести пациента: чаще всего это 2-4 суток. Перед вмешательством врачам нужно:
- Скорректировать водно-электролитный баланс, восполнить потерю жидкости и ионов.
- Добавить парентеральное питание (внутривенное введение витаминов, глюкозы и др. необходимых веществ).
- Начать лечение аспирационной пневмонии (если она развилась).
- Обеспечить дополнительную терапию других болезней и аномалий (если они есть).
Пилоростеноз не лечится травами, заговорами и другими методами народной медицины. Если откладывать визит к врачу, возможен летальный исход от обезвоживания.
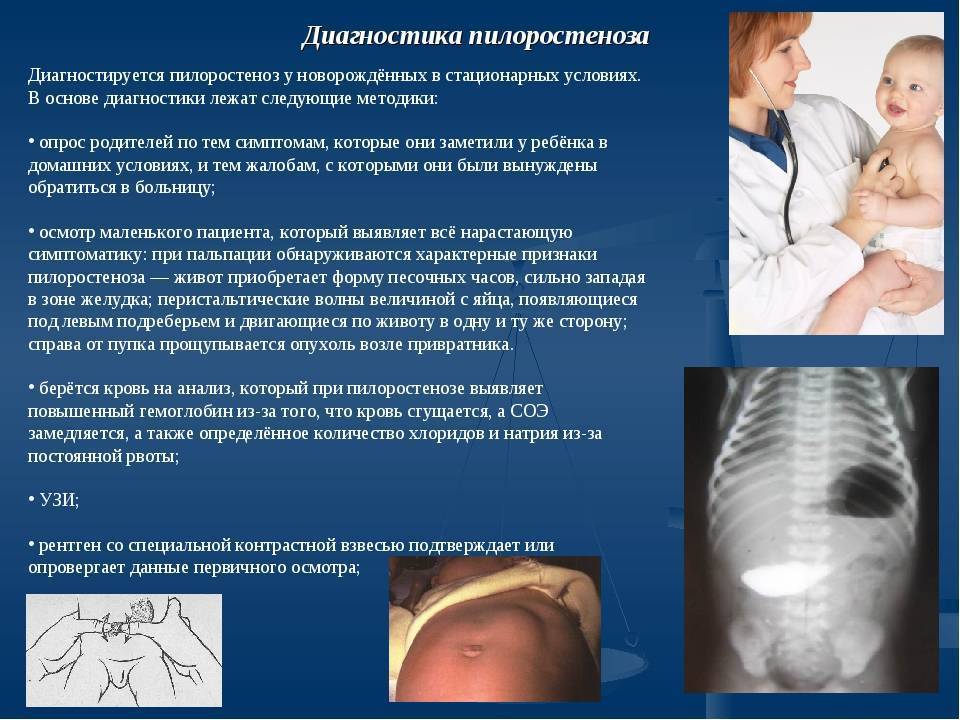
Диагностика
Диагностика синдрома вертебральной артерии представляет определенные сложности и Нередко происходит как гипердиагностика, так и гиподиагностика синдрома вертебральной артерии. Гипердиагностика синдрома часто обусловлена недостаточным обследованием пациентов особенно при наличии вестибуло-атактического и/или кохлеарного синдрома, когда врачу не удается диагностировать заболевания лабиринта.
Для установления диагноза синдрома позвоночной артерии необходимо наличие 3 критериев.
- Наличие в клинике симптомов одного из 9 клинических вариантов или сочетание вариантов
- Визуализация морфологических изменений в шейном отделе позвоночника с помощью МРТ или МСКТ которые могут быть основными причинами развития этого синдрома.
- Наличие при УЗИ исследовании изменений кровотока при выполнении функциональных проб со сгибанием – разгибанием головы ротацией головы.
Симптомы перианального венозного тромбоза
Перианальный тромбоз проявляется:
- внезапной болью и ощутимой выпуклостью на краю ануса;
- сильным жжением в области заднего прохода;
- отеком перианальных тканей.
Боль беспокоит постоянно, при ходьбе, дефекации, в покое. Она будет наиболее сильной в течение первых 24-48 часов. По истечении этого времени, сгусток крови медленно реабсорбируется, боль постепенно стихает
Важно своевременно показаться проктологу, поскольку отек, давление, изменение окружающих тканей может закончиться развитием осложнений
Некоторые пациенты сообщают о неспецифических предвестниках симптомов (продромах) за один-два дня до начала заболевания. Их беспокоят легкий зуд и/или покалывание.
Самостоятельно перианальный венозный тромбоз не всегда легко распознать. Размер тромбированной вены может быть очень маленьким: с булавочную головку. В других случаях увеличивается до размера сливы. Нередко встречается не один, а несколько узлов.
Повышение температуры – тревожный сигнал присоединения инфекции. Особенно, если такие шишки на ощупь теплые, а окружающие ткани гиперемированы. Нужно быстро обратиться за медицинской помощью, чтобы не развился перианальный абсцесс.
Симптоматика
Симптомы врожденного пилоростеноза проявляются в течение первого месяца жизни, основная опасность патологии заключается в их стремительном развитии. Состояние ребенка ухудшается с каждым днем. Основными симптомами являются:
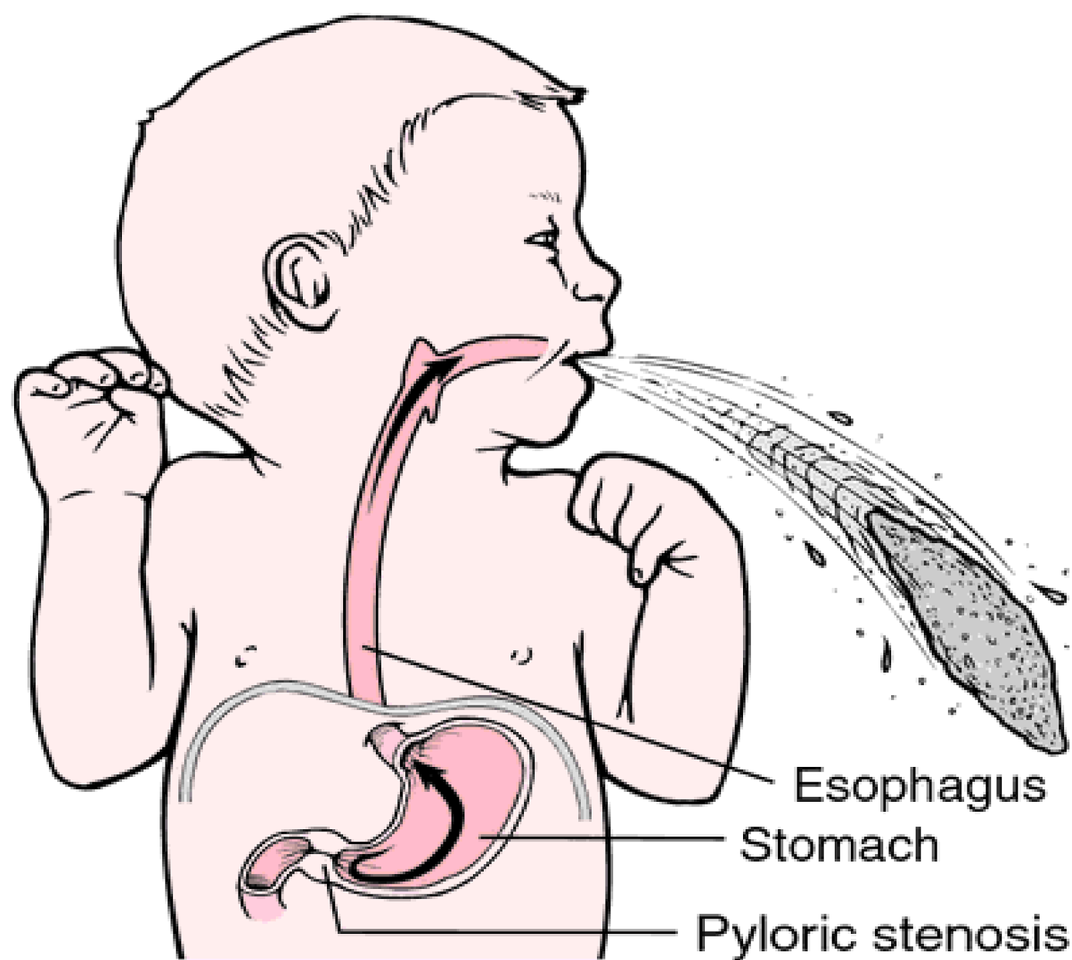
- интенсивная рвота «фонтаном», которая с каждым последующим разом усиливается;
- отсутствие аппетита, резкая потеря веса – грудничок не развивается согласно установленным по возрасту показателям;
- обезвоживание организма;
- запоры;
- сильные боли в области живота;
- сухость, бледность кожного покрова на фоне обезвоживания.
Характерный симптом пилоростеноза у грудных детей, отличающий патологию от других болезней ЖКТ – кислый запах рвотных масс
При патологии у детей ухудшается настроение, появляется апатия. Груднички становятся капризными, нарушается сон, из-за сильных болей в желудке и запоров они постоянно плачут, беспокойное состояние приводит к нервным срывам и истерикам.
Основным признаком пилоростеноза у грудных детей является рвота. По мере прогрессирования патологии она меняет свой характер. Сначала появляется рвота съеденной пищей, из-за того, что желудок заполнен, когда новая порция еды поступает в пищевод, она тут же возвращается обратно в не переваренном виде. Наблюдается периодичность.
Затем рвота случается после каждого приема пищи, причем выходит больше, чем ребенок съел. Это объясняется тем, что через пищевод эвакуируются остатки непереваренных продуктов, которые «застряли в желудке». Из-за застоев съеденного начинаются гнилостные процессы, поэтому со временем развивается рвота фонтаном.
Симптомы Пилоростеноза у детей:
Стадии пилоростеноза:
- компенсация
- субкомпенсация
- декомпенсация
Для данного заболевания характерно прогрессирование симптомов. После еды в эпигастральной области возникает стойкое ощущение переполнения. В начале болезни случается периодическая рвота съеденной пищей. Далее рвота становится более обильной, в рвотных массах четко просматривается еда, которую ребенок принимал накануне. В желудке сохраняется еда, которая не может из него выйти, начинаются процессы брожения и гниения.
Когда пилоростеноз прогрессирует, общее состояние ребенка становится всё хуже. Он теряет в весе, нет нормально прибавки, которая характерна месяцам или неделям его жизни. Организм обезвоживается, развивается гипокалиемический алкалоз, что приводит к гастрогенной тетании.
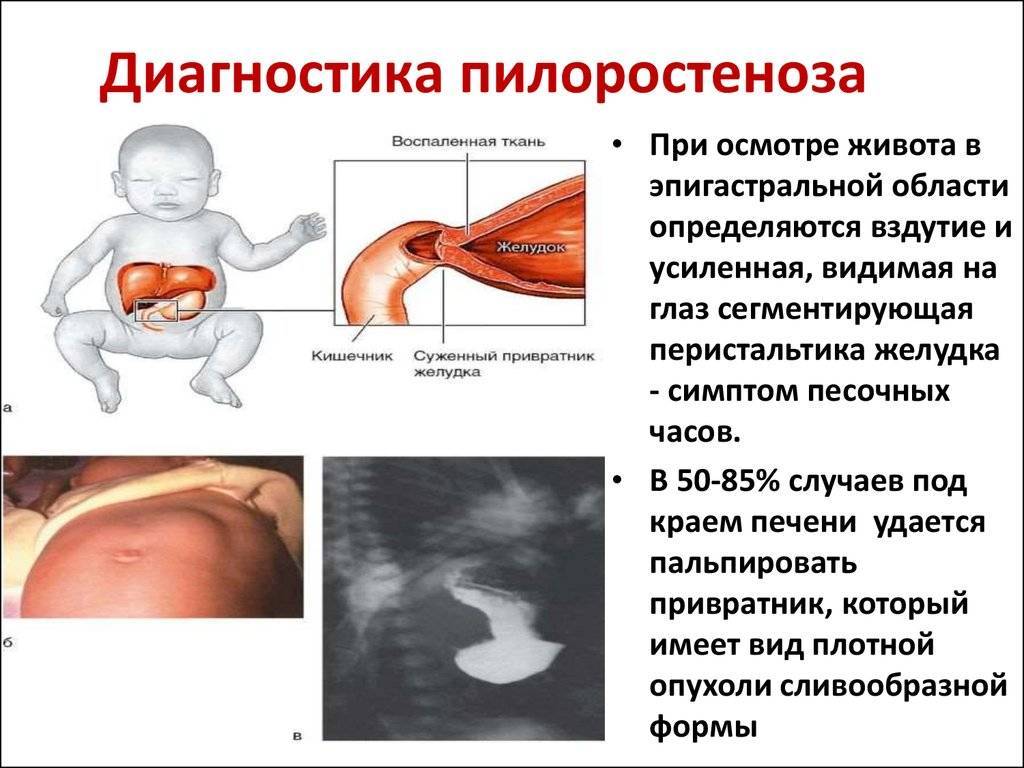
Осмотр показывает ненормальное похудение ребенка, есть симптомы обезвоживания: сухость языка, сниженная кожная эластичность. Если пилоростеноз имеет раковую природу, что иногда случается, то при осмотре выявляют признаки раковой интоксикации. На животе ребенка видны контуры резко растянутого желудка и перистальтическая волна.
Клинические проявления стеноза привратника
Симптомы пилоростеноза у младенцев обычно проявляются через 3–6 недель после рождения, очень редко после 3 месяцев жизни.
При заболевании у ребенка фиксируется:
- сильная рвота — сначала небольшая, со временем усиливается и бьет фонтаном, возникает примерно через 30 минут после еды, иногда может содержать кровь из-за раздражения желудка;
- обезвоживание — подгузники легче и менее влажные, чем обычно, ребенок плачет без слез;
- постоянный голод и сопутствующее похудание — из-за потери съеденной пищи ребенок очень часто требует еды, но в наборе веса это не проявляется: он худеет, происходит задержка роста;
- слабый тонус и тургор кожи, эластичность снижена;
- запор.
Причины развития пузырно-мочеточникового рефлюкса
ПМР принято разделять на первичный и вторичный. Причиной первичного заболевания являются нарушения расположения мочеточникового устья, врожденный порок клапана, который препятствует обратному забросу мочи . Вторичный ПМР развивается на фоне нейрогенного мочевого пузыря, то есть нарушения его иннервации, что вызывает ряд заболеваний мочевыделительной системы, а также по причине инфекции.
Общие причины появления пузырно-мочеточникового рефлюкса:
- Нарушение развития мочевыделительной системы.
- Повышенное давление мочи внутри мочевого пузыря.
- Воспалительные процессы.
- Перенесенные операции на выделительной системе.
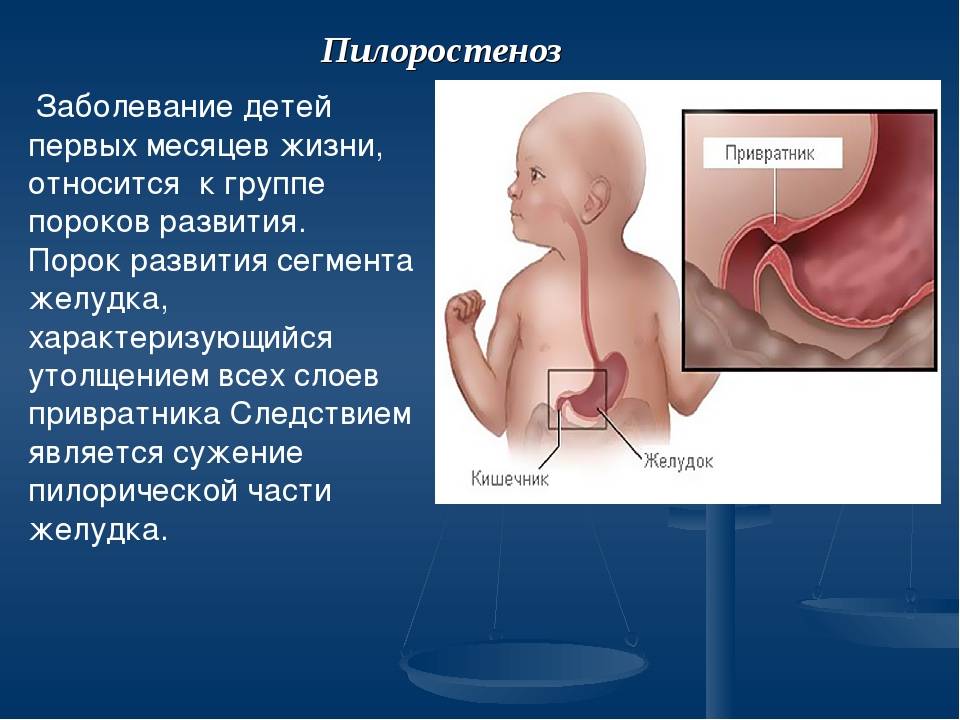
Пилоростеноз у детей
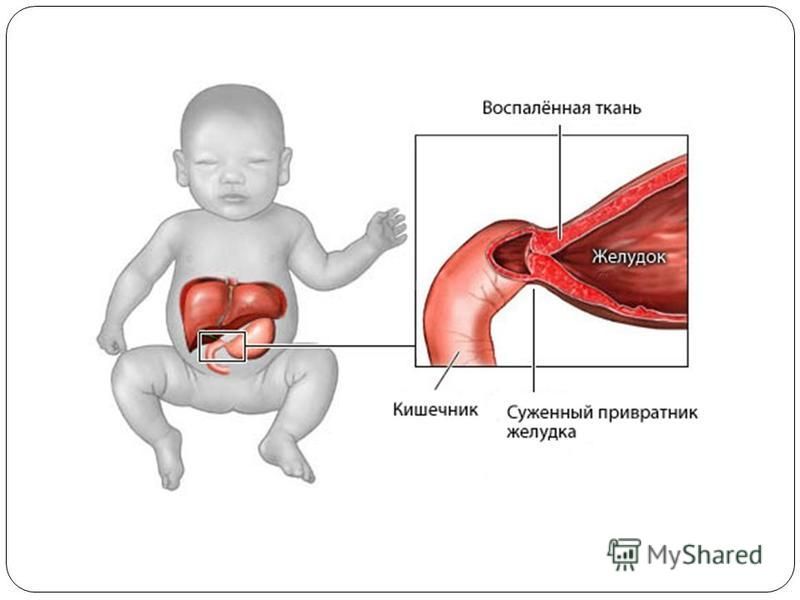
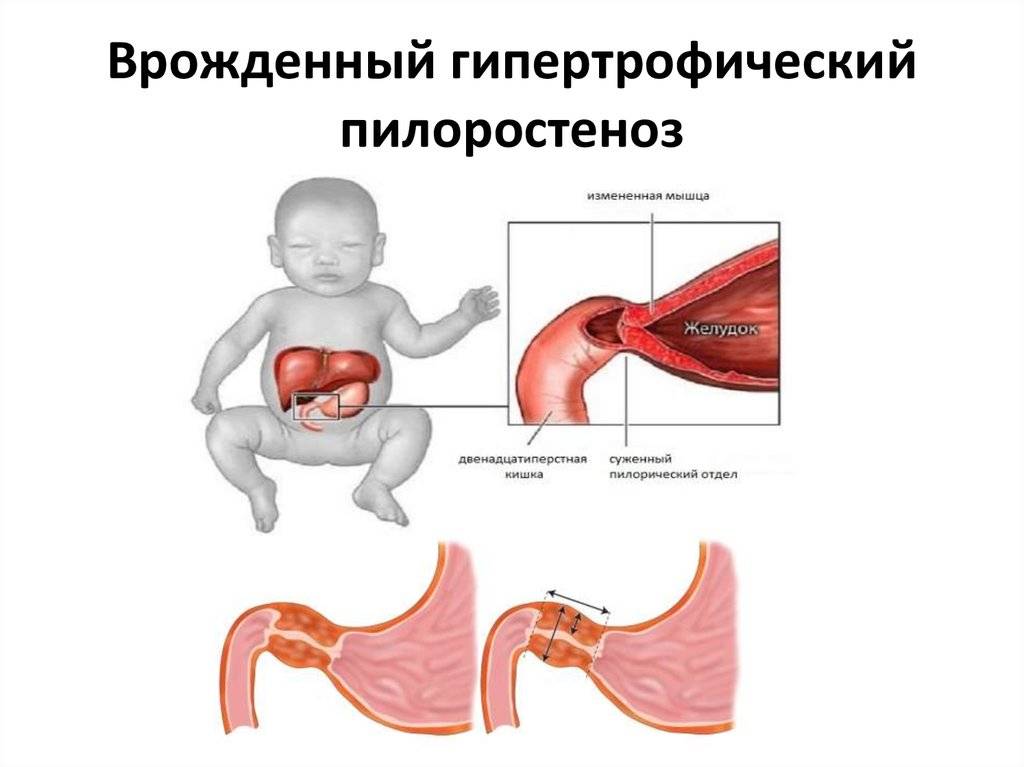
Избыточный рост мышечного слоя привратника во внутриутробном периоде приводит к тому, что пилорический отдел резко утолщается, приобретая хрящевидную плотность. При этом слизистая собирается в продольные складки и резко суживает просвет. Пилоростеноз у новорожденных мальчиков встречается в 87%. Время возникновения симптомов зависит от степени сужения привратника.
Наиболее характерным считается постепенное начало заболевания с усилением симптомов. Общее состояние ребенка в начале заболевания не страдает. Первое время малыш получает мало пищи, поэтому сужение преодолевается мышечной силой желудка. Родители не обращаются к врачу до 3-4 недели. С увеличением количества пищи, присоединением вторичного спазма и ослаблением силы желудка к проталкиванию пищи появляются признаки болезни — срыгивания и рвота. Вторичный спазм при стенозе способствует тому, что клиническая картина проявляется более ярко.
Рвота фонтаном становится постоянным симптомом и появляется после каждого кормления.
У 72% детей появление ее приходится на 2-4 неделю жизни, а у 7% — на первую неделю. При изучении анамнеза становится ясно, что у всех детей сначала отмечалось упорное срыгивание в первые дни после рождения и периодическая рвота. Со временем частота рвоты за сутки достигает 4-5 раз (меньше, чем число кормлений). Длительная рвота приводит к потере веса и развитию гипотрофии. Показателем тяжести заболевания считают ежедневную потерю веса — она выражается в процентах по отношению к весу при рождении. В тяжелых случаях заболевания нарушается водно-электролитный обмен и развивается метаболический алкалоз. Изменяется внешний вид ребенка — бросается в глаза резкое истощение, бледная морщинистая кожа и «состарившееся» лицо с морщинами. Ребенок беспокоен и имеет «сердитое» лицо.
В отличие от пилороспазма, когда имеется непостоянная непроходимость привратника, которую можно устранить консервативным лечением, при пилоростенозе сужение привратника постоянное и устранить его можно только хирургическим путем.
Осложнения и последствия заболевания для ребенка
Пилоростеноз имеет ряд тяжелых последствий для человеческого организма при отсутствии грамотного, а главное, своевременного лечения.
Постоянная фонтанирующая рвота приводит к таким последствиям, как:
- организм теряет огромное количество жидкости, что приводит к развитию обезвоживания;
- сгущается кровь;
- организм не получает необходимое для поддержания нормальной жизнедеятельности количество витаминов, минералов, макро и микроэлементов;
- происходит ощелачивание крови, иными словами – алкалоз;
- из-за возможного попадания рвоты в дыхательные пути может начаться воспаление легких, что способно привести к аспирационной пневмонии;
- нарушается баланс электролитного состава крови;
- на слизистой оболочке желудка могут образовываться язвы;
- в результате нарушенного графика питания, а также неправильной работы обменных систем организма может развиться дистрофия;
- возникновение сепсиса.
Абсолютно каждое из перечисленных последствий может привести к летальному исходу, поэтому важно вовремя начать правильное лечение. Помните, что только компетентный специалист может назначать препараты, исходя из анамнеза пациента
Причины возникновения
Выявить точные причины патологии в большинстве случаев невозможно. Медицина выделяет наследственную предрасположенность и проблемы, связанные с течением беременности. Пилоростеноз рассматривают как многофакторную патологию, которая закладывается при внутриутробном развитии при стечении ряда условий.
Сильный токсикоз
Одним из провоцирующих факторов развития врожденной патологии считают токсикоз первого триместра или конечных сроков беременности.
Наличие вирусных инфекций
Риск развития пилоростеноза возрастает, если имелись внутриутробные инфекции – цитомегаловирус, герпес, краснуха.
Нарушение гормонального фона
При эндокринных расстройствах у матери вероятность развития врожденных патологий у плода возрастает. Выявлена связь пилоростеноза с высоким уровнем гастрина у беременной.
Употребление лекарственных средств в период вынашивания
Действие многих лекарств, принимаемых во время беременности, до конца не изучено. Исследованиями выявлено опасное влияние эритромицина, которым лечилась мать в последние недели гестации. Риск развития пилоростеноза увеличивается, если младенцу вводили этот препарат сразу после рождения.
Наследственная предрасположенность
У 7 % заболевших пилоростенозом детей выявлен наследственный фактор, причем заболевание может проявиться через несколько поколений.

Выявленная связь патологии у детей с заболеваниями у родителей:
| При пилоростенозе у матери | При пилоростенозе у отца | |
| Пилоростеноз у новорожденных | Мальчики – 15 %, девочки – 6 % | Мальчики – 5 %, девочки – 2 % |
Патология чаще встречается у первых детей, причем у мальчиков в 2.5-3 раза чаще, чем у девочек.
Причины возникновения болезни у детей
Причины возникновения полиростеноза до конца не известны. Специалисты утверждают, что главными факторами являются: генетическая предрасположенность (передается через несколько поколений) и неблагоприятное течение беременности.
К проблемам последнего относятся:
- Сильный токсикоз, а также поздний гестоз беременных. Особенно негативно сказывается утренняя рвота в первом триместре.
- Наличие вирусных инфекций и осложнений на первых этапах беременности.
- Нарушения гормонального фона, дисбаланс эстрогенов в организме матери.
- Употребление лекарственных средств отдельных групп в период вынашивания малыша.
- При наличии этого заболевания у одного из родителей риск наследственной предрасположенности увеличивается в 100 раз.

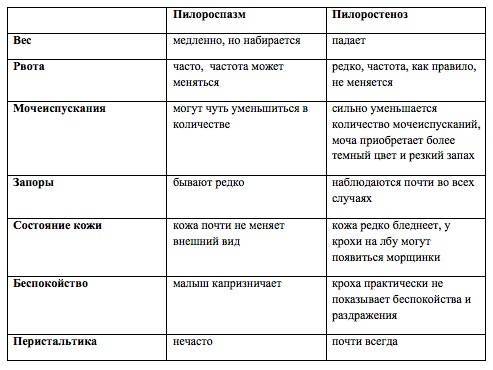
Отличия от пилороспазма
С обильными срыгиваниями и рвотой после кормления младенца сталкиваются многие родители. Некоторые патологии развития имеют похожую клиническую картину. Наибольшее сходство наблюдается с пилороспазмом – патологией, вызванной спазмом мышечных структур привратника.
Отличить пилороспазм можно по следующим признакам:
- рвота наблюдается с рождения, но не постоянно;
- рвотные массы по объему – 2-3 столовых ложки, меньше, чем младенец съел;
- кожа естественного цвета, без бледности;
- младенец медленно прибавляет в весе;
- стул нерегулярный, но самостоятельный;
- мочеиспускания чуть меньше нормы;
- младенец беспокойный, крикливый;
- перистальтика желудка не заметна, как при пилоростенозе.
Родителям не следует самостоятельно определять диагноз, оба состояния нуждаются в помощи врачей.
Реабилитация
При своевременном оказании медицинской помощи и проведении операции, если малыш чувствует себя хорошо, его выписывают на 8-9 сутки. В постреабилитационный промежуток времени грудничка кормят молоком матери или специальными, адаптированными смесями.
Постепенно увеличивается количество кормлений, масса тела ребенка приходит в норму. Операция не сказывается никаким образом на дальнейшем развитии организма малыша
Важно следить за тем, чтобы питание было правильным, стул регулярным. Желательно планово посещать врача, следовать его рекомендациям
Loading…
Поделитесь с друьями!
Лечение полинейропатии конечностей
Лечение направлено на устранение основной причины поражения нервных волокон, восстановление их нормальной работы, а также устранение неприятной для пациента симптоматики.

Экспертное мнение врача
Кельбялиев Эмил Загидинович
Заместитель главного врача, врач-невролог, иглорефлексотерапевт
В зависимости от причины заболевания может назначаться:
- препараты для коррекции уровня сахара в крови;
- антигистаминные средств;
- иммуноглобулины и глюкокортикостероиды для устранения воспаления и аутоиммунного поражения;
- плазмаферез и препараты для детоксикации;
- антибиотики при инфекциях.
Для восстановления нервных волокон используются:
- витамины группы В (мильгамма, нейромультивит);
- препараты, улучшающие кровообращение, обмен веществ и регенерацию тканей: актовигин, церебролизин, берлитион (особенно эффективен при сахарном диабете);
- ангиопротекторы: трентал, пентоксифиллин;
- средства для усиления проведения нервных импульсов к мышцам: нейромидин.
Симптоматическая терапия включает:
- нестероидные противовоспалительные средства (ибупрофен, диклофенак, кеторолак), глюкокортикостероиды (гидрокортизон, дексаметазон), анальгетики (анальгин, лидокаин) в виде таблеток, инъекций или местных форм для устранения боли;
- противосудорожные средства: тебантин, катэна;
- антидепрессанты при хронической боли;
- снотворные средства по показаниям.
Большое значение в лечении полинейропатии имеет немедикаментозная терапия. Она включает:
- общеукрепляющий и лечебный массаж для стимуляции кровообращения в тканях, их питания и регенерации, а также укрепления мышц;
- электрофорез и фонофорез с анальгетиками, витаминами группы В и другими препаратами (использование электрического тока или ультразвуковых волн облегчает доставку лекарственных средств к пораженной области);
- электростимуляция мышц;
- магнитотерапия, УВЧ-терапия, облучение ультрафиолетом;
- дарсонвализация: воздействие переменного тока высокой частоты для улучшения метаболизма и регенерации тканей;
- грязелечение: грязевые аппликации на пораженную область;
- лечебные ванны с минеральными водами или морской солью;
- лечебная физкультура: дозированная физическая нагрузка обеспечивает укрепление мышц и улучшает кровообращение в них; при запущенной стадии заболевания необходимо начать с самого легкого комплекса и постепенно его усложнять.
- классическая иглорефлексотерапия и электроакупунктура: стимулируют работу мышечной ткани и нервных волокон;
- занятия с эрготерапевтом: необходимы, когда не удается полностью восстановить функцию конечности; упражнения направлены на формирование новых движений, адаптированных под возможности руки или ноги.
Для полноценного лечения требуется длительное комплексное воздействие на пораженную область. Только если пациент досконально выполняет все назначения врача, удается добиться успеха, но даже в этом случае полноценное восстановление функций нервных волокон не гарантировано.
Патогенез
Привратник — это мышца на переходе от желудка к двенадцатиперстной кишке. Его работа, с одной стороны, состоит в том, чтобы позволить химусу попасть в кишечник, а с другой стороны — предотвратить попадание переваренной пищи обратно в желудок. При влиянии неблагоприятных факторов или генетической предрасположенности нарушается процесс иннервации в этой области, что и вызывает признаки пилоростеноза.
В случае стеноза снова и снова возникают судороги в кольцеобразной мышце желудка. При нарушенной иннервации страдает и кровоснабжение участка, что провоцирует дистрофию мышечных волокон. В результате в кишечник попадает лишь небольшая часть пищи. Большая часть содержимого желудка при пилоростенозе рефлекторно уйдет со рвотой. Чем дольше судороги мышцы привратника, тем она толще. Симптомы пилорического стеноза ухудшаются по мере его прогрессирования.
Симптомы пилороспазма у новорожденных
Клиническая картина заболевания проявляется с рождения. При отсутствии лечения происходит постепенное нарастание интенсивности симптомов. По мере совершенствования нервной регуляции, развития органов и систем явления пилороспазма уменьшаются, а к полугоду исчезают без остаточных явлений. Грамотное лечение ускоряет процесс выздоровления.
Характерными признаками пилороспазма у новорожденных считаются упорные срыгивания неизмененным или створоженным молоком. Они непостоянные, возникают после кормления. Их появление связано со стрессом в процессе адаптации ребенка к внеутробной жизни, перееданием. Объем рвотных масс не превышает количество съеденного молока при кормлении.
Рвота фонтаном у новорожденных детей возникает реже. Чувство насыщения приходит с запозданием, так как часть пищи эвакуируется наружу: это проявляется беспокойством, плачем и криком, нарушением сна. Из-за малого объема питания отмечается склонность новорожденного ребенка к запорам. Уменьшается частота и объем мочеиспусканий.
Выраженное сокращение мышц привратника препятствует попаданию в кишечник питательных веществ и жидкости, что проявляется уменьшением массы тела, развитием обезвоживания организма. Возникает дефицит минеральных веществ, витаминов. В тяжелых ситуациях наблюдается западение родничка, снижается тургор кожи, тонус мышц, появляются симптомы поражения центральной нервной системы.
Симптомы паркинсонизма
У паркинсонизма есть ряд характерных симптомов, которые позволяют четко дифференцировать это заболевание:
- Дрожание конечностей и головы. Особенность в том, что тремор возникает в состоянии покоя и затихает при попытках движения.
- Мышечная скованность, напряжение, гипертонус. Усиливается при повторных однообразных движениях, пациенту сложно выполнять их длительное время.
- Характерная для паркинсонизма поза: спина сгорблена, конечности поджаты к туловищу, голова все время наклонена вперед.
- Нетвердая семенящая походка – пациент передвигается мелкими шажками, плохо отрывает стопу от пола.
- При паркинсонизме пациенты часто падают, теряют равновесие.
- Двигательная бедность – сложно начать движение, они замедленны.
- Снижается мимическая активность.
- Речь становится тихой, монотонной.
- У пациента заметно беднеет память, есть нарушения мышления.
- Психологические расстройства – сниженное настроение, склонность к критике.
- Кожа становится сальной.
- Повышается слюноотделение, у некоторых пациентов можно заметить выраженное слюнотечение.
- Есть еще одна характерная особенность – склонность к запорам, редкий стул, нарушение перистальтики.
Даже характерные симптомы не гарантируют достоверную диагностику. Поэтому необходимо пройти полноценное обследование.
Операция при пилоростенозе у новорожденных
Самое распространенное вмешательство — пилоротомия по Фреде — Рамстеду. Ее особенность в том, что рассекается наружная серозная оболочка на всю длину привратника. Затем увеличенные мышцы разъединяются (без рассечения!), пока в ране не покажется слизистая оболочка желудка. Ранения этой оболочки стараются избегать, так как возникшее кровотечение сложнее остановить и после операции возможно вытекание желудочного содержимого в брюшную полость.
Если рассечение слизистой произошло, то рану ушивают (послойно), и делают новый разрез в одном см от старого. После вмешательства больному вводят дренажи (специальные трубки, по которым вытекает жидкость из брюшной полости) и назначают курс антибиотиков.
На восстановление после операции уходит 7-8 дней. Пилоростеноз у новорожденных, операция при котором проведена вовремя, имеет благоприятный прогноз. С возрастом о проблеме будет напоминать только шрам на животе.
Симптомы Пилоростеноза у детей:
Стадии пилоростеноза:
- компенсация
- субкомпенсация
- декомпенсация
Для данного заболевания характерно прогрессирование симптомов. После еды в эпигастральной области возникает стойкое ощущение переполнения. В начале болезни случается периодическая рвота съеденной пищей. Далее рвота становится более обильной, в рвотных массах четко просматривается еда, которую ребенок принимал накануне. В желудке сохраняется еда, которая не может из него выйти, начинаются процессы брожения и гниения.
Когда пилоростеноз прогрессирует, общее состояние ребенка становится всё хуже. Он теряет в весе, нет нормально прибавки, которая характерна месяцам или неделям его жизни. Организм обезвоживается, развивается гипокалиемический алкалоз, что приводит к гастрогенной тетании.
Осмотр показывает ненормальное похудение ребенка, есть симптомы обезвоживания: сухость языка, сниженная кожная эластичность. Если пилоростеноз имеет раковую природу, что иногда случается, то при осмотре выявляют признаки раковой интоксикации. На животе ребенка видны контуры резко растянутого желудка и перистальтическая волна.
Осложнения и последствия заболевания для ребенка
Пилоростеноз имеет ряд тяжелых последствий для человеческого организма при отсутствии грамотного, а главное, своевременного лечения.
Постоянная фонтанирующая рвота приводит к таким последствиям, как:
- организм теряет огромное количество жидкости, что приводит к развитию обезвоживания;
- сгущается кровь;
- организм не получает необходимое для поддержания нормальной жизнедеятельности количество витаминов, минералов, макро и микроэлементов;
- происходит ощелачивание крови, иными словами – алкалоз;
- из-за возможного попадания рвоты в дыхательные пути может начаться воспаление легких, что способно привести к аспирационной пневмонии;
- нарушается баланс электролитного состава крови;
- на слизистой оболочке желудка могут образовываться язвы;
- в результате нарушенного графика питания, а также неправильной работы обменных систем организма может развиться дистрофия;
- возникновение сепсиса.
Абсолютно каждое из перечисленных последствий может привести к летальному исходу, поэтому важно вовремя начать правильное лечение. Помните, что только компетентный специалист может назначать препараты, исходя из анамнеза пациента
Информация о полинейропатии
Слово «полинейропатия» переводится с греческого языка как «поражение многих нервов». Этот термин очень точно описывает суть патологии. Все структуры организма опутаны сетью тонких нервных волокон, которые делятся на три группы:
- моторные: отвечают за двигательные функции;
- сенсорные: обеспечивают чувствительность тканей;
- автономные (вегетативные): необходимы для неосознанной регуляции деятельности тех или иных структур, например, сосудов или внутренних органов.
Поражение тех или иных волокон неизбежно влечет за собой нарушение их функций. Наиболее распространена смешанная полинейропатия нижних конечностей, при которой проявляются симптомы дисфункции чувствительных и двигательных нервов.
Лечение Пилоростеноза у детей:
Эффективен для лечения пилоростеноза у детей хирургический метод. Операцию проводят через 1-3 суток после установления точного диагноза. Противопоказанием не является слишком большое истощение ребенка, поскольку без операции наиболее вероятен летальный исход.
Если ребенок очень истощен, важно перед проведением операции восстановить водный и солевой обмен. На протяжении 2-4 суток ребенку делают от 2 до 4 переливаний крови или плазмы (количество 10 мл на 1 кг). Растворы Рингера, физиологический и 5% глюкозы вводят подкожно, внутривенно, в клизмах
В сутки больной ребенок должен получать минимум 500—600 мл жидкости
Растворы Рингера, физиологический и 5% глюкозы вводят подкожно, внутривенно, в клизмах. В сутки больной ребенок должен получать минимум 500—600 мл жидкости.
Если у малыша есть сопутствующие болезни (отит, пневмония), для лечения также важны антибиотики. Перед операцией проводят переливание крови, общую ванну, с 24:00 ребенку не дают воду и пищу. Если схемы придерживаться до конца, то перед операцией не нужно будет промывать желудок ребенку. Наилучший подход к желудку и привратнику осуществляют через срединный разрез от мечевидного отростка грудины длиной 4—5 см. При правильно сделанном разрезе печень препятствует эвентрации кишечника.
Операция рассечения привратника у детей называется пилоротомия. Она проводится по способу Фреде — Рамштедта. Суть операции – в продольном рассечении серозно-мышечного слоя привратника по бессосудистой линии без вскрытия слизистой оболочки. После разреза края раны привратника раздвигают пинцетами до полного освобождения слизистой оболочки и выбухания ее в рану привратника. Кровотечение, как правило, незначительное. Края раны привратника не сшивают.
На брюшину вместе с апоневрозом накладывают узловые кетгутовые швы с добавлением 2—3 шелковых. Кожу зашивают непрерывным обвивным кетгутовым швом, который способствует лучшему гемостазу. После операции производят переливание крови. Через 2 часа после операции ребенку нужно дать 10 мл 5% раствора глюкозы, еще через 1 час после этого начинают кормление сцеженным грудным молоком через каждые 2 часа с шестичасовым перерывом на ночь.
В первые сутки разовая доза молока ребенку должна составлять от 20 до 30 мл. Если есть рвота или ранение слизистой оболочки, количество молока составляет 5-10 мл. Каждый день суточную дозировку молока для больного ребенка увеличивают на 100 мл. Если на пятые или шестые сутки нет рвоты, ребенка два раза по 5 минут прикладывают к груди. С 7-х суток можно кормить грудью с перерывами длиной в 3 часа.
После операции важна терапия по борьбе с обезвоживанием, истощением и нарушением солевого обмена. Очень скоро после операции исчезают все симптомы – как те, что видны на рентгенограмме, так и те, что ощущаются физически. Прогноз благоприятный при правильном проведении операции. Ребенок развивается согласно возрасту, нарушений в ЖКТ не наблюдается.
Вероятные осложнения (до операции):
- аспирационный синдром
- язвенные поражения слизистой желудка
- нарушение электролитного состава крови и обезвоживание (в организме нехватка натрия, калия, хлора, кальция)
Если вовремя не проведена диагностика и операция, то может быть летальный исход. Дети задыхаются, закупоривая дыхательные проходы рвотными массами, или получают тяжелую форму обезвоживания, при которой организм уже не в состоянии функционировать. Если поздно начать лечение, ребенок может задержаться в росте и развитии, поскольку организму не будет хватать витаминов, питательных веществ, минералов.
Симптомы стеноза позвоночного канала
Развитие позвоночного стеноза происходит медленно и может занимать долгие годы. Симптомы стеноза позвоночного канала в поясничном и грудном отделах — постепенно нарастающая боль в спине, в ногах, возникающие поначалу иключительно при ходьбе. Болезненные ощущения без четкой локализации часто обозначаются больным человеком как неприятное ощущение. При ходьбе происходит нарастание слабости в ногах (нейрогенная перемежающая хромота), которая вынуждает человека остановиться, сесть или даже лечь. Облегчает ходьбу легкое сгибание в коленях и тазобедренных суставах, а также если одновременно наклонить корпус вперед. Этим можно объяснить и то обстоятельство, что человек с позвоночным стенозом не жалуется на недомогание, если длительно находится за рулем.
Характерны чувствительные расстройства — онемение, ощущение мурашек и снижение чувствительности в нижних конечностях.
Симптомы проявляются с одной либо с двух сторон. Часто нарушается функция тазовых органов (задержка или внезапные позывы на мочеиспускание, дефекацию, снижение потенции). Если длительно сдавливаются нервные корешки на поясничном уровне, постепенно худеют нижние конечности.
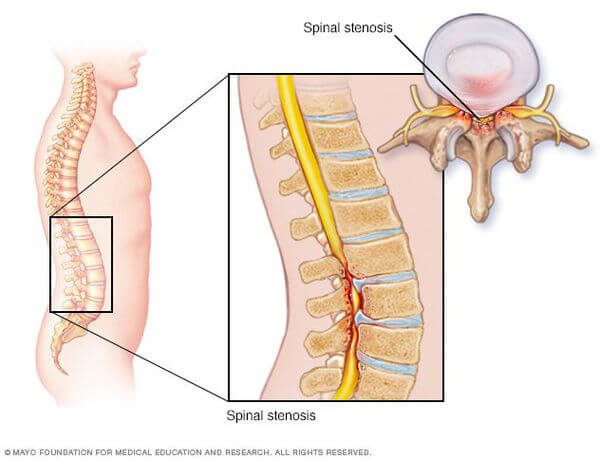
Если стеноз развился на грудном уровне, то в ногах нарастают спастические явления.
Стеноз позвоночного канала на шейном уровне протекает чаще всего незаметно, симптомы болезни появляются уже в запущенной стадии заболевания. Это сильные боли в шее, как односторонние, так и двусторонние, отдающие в лопатки, плечи, руки, затылок. Боли могут проявляться во всем теле в виде болезненных спазмов. Боли усиливаются при определенных движениях шеей, при этом появляется слабость и онемение в руках, ощущение мурашек. В ногах может возникать ощущение «ватности», человек часто спотыкается. Характерны запоры и задержки мочеиспускания. Прогрессирующее сдавление спинного мозга на нижне-шейном уровне приводит к развитию вялости в руках и спастического состояния мышц в ногах. Если сдавление на уровне 3-4 шейного позвонка, то может наблюдаться нарушение функции дыхания и спастические явления в руках и ногах.
Механизм развития
Привратник – это особая мышца системы пищеварения, она постоянно сокращается вне зависимости от процесса пищеварения. Однако тонус привратника чутко реагирует на активную работу всех отделов пищеварения и импульсов нервной системы, а также на изменения концентрации пищеварительных соков.
В результате слишком сильных раздражителей возникает судорожное сокращение привратника – возникает его спазм. Длительные спазмы нарушают внутреннее строение привратника – это может привести с более тяжелому состоянию – пилоростенозу (органические нарушения мышц).
Из-за спазма желудок начинает сокращаться сильнее, пытаясь перебороть силу сокращения привратника и протолкнуть пищу далее, в кишку. Возникают неприятные симптомы пилороспазма.
Выделяется 2 формы пилороспазма:
- компенсированная, спазм преодолевается усилиями желудка, пища проталкивается через суженное пространство привратника,
- некомпенсированная – стенки желудка утомляются и перестают сокращаться, пища застаивается.
Спазм привратника может быть абсолютным или полным, при этом отверстие полностью перекрывается мышцами, и относительным – остается небольшое отверстие для прохождения пищи.
Прогноз
Большой опыт оперативного лечения врожденного пилоростеноза позволяет добиваться хороших отдаленных результатов и полного выздоровления детей. После операции дети нуждаются в диспансерном наблюдении педиатра, детского хирурга, детского гастроэнтеролога с целью коррекции гипотрофии, гиповитаминоза и анемии.
Без своевременного оперативного лечения ребенок с врожденным пилоростенозом может погибнуть от метаболических нарушений, дистрофии, присоединения гнойно-септических осложнений (пневмонии, сепсиса).
Стеноз позвоночного канала (спинальный стеноз) — симптомы и лечение
Что такое стеноз позвоночного канала (спинальный стеноз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мажейко Людмилы Ивановны, невролога со стажем в 42 года.
Над статьей доктора Мажейко Людмилы Ивановны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов