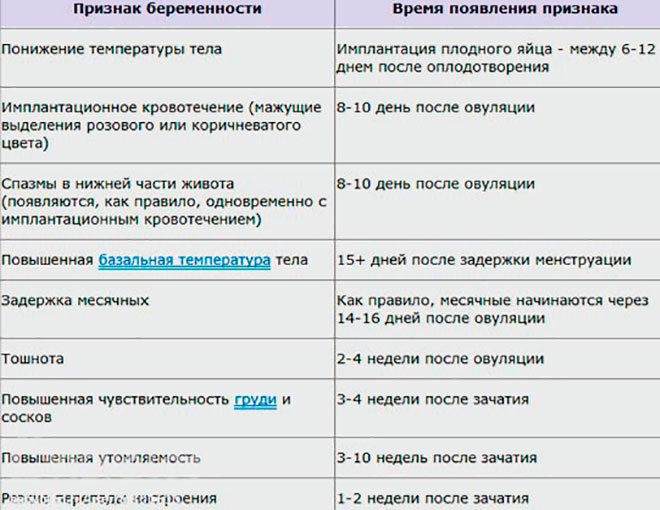
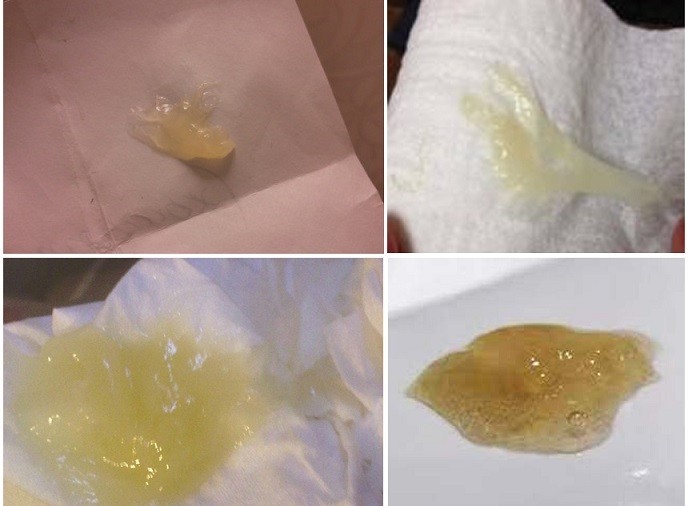
Коричневые на ранних сроках беременности
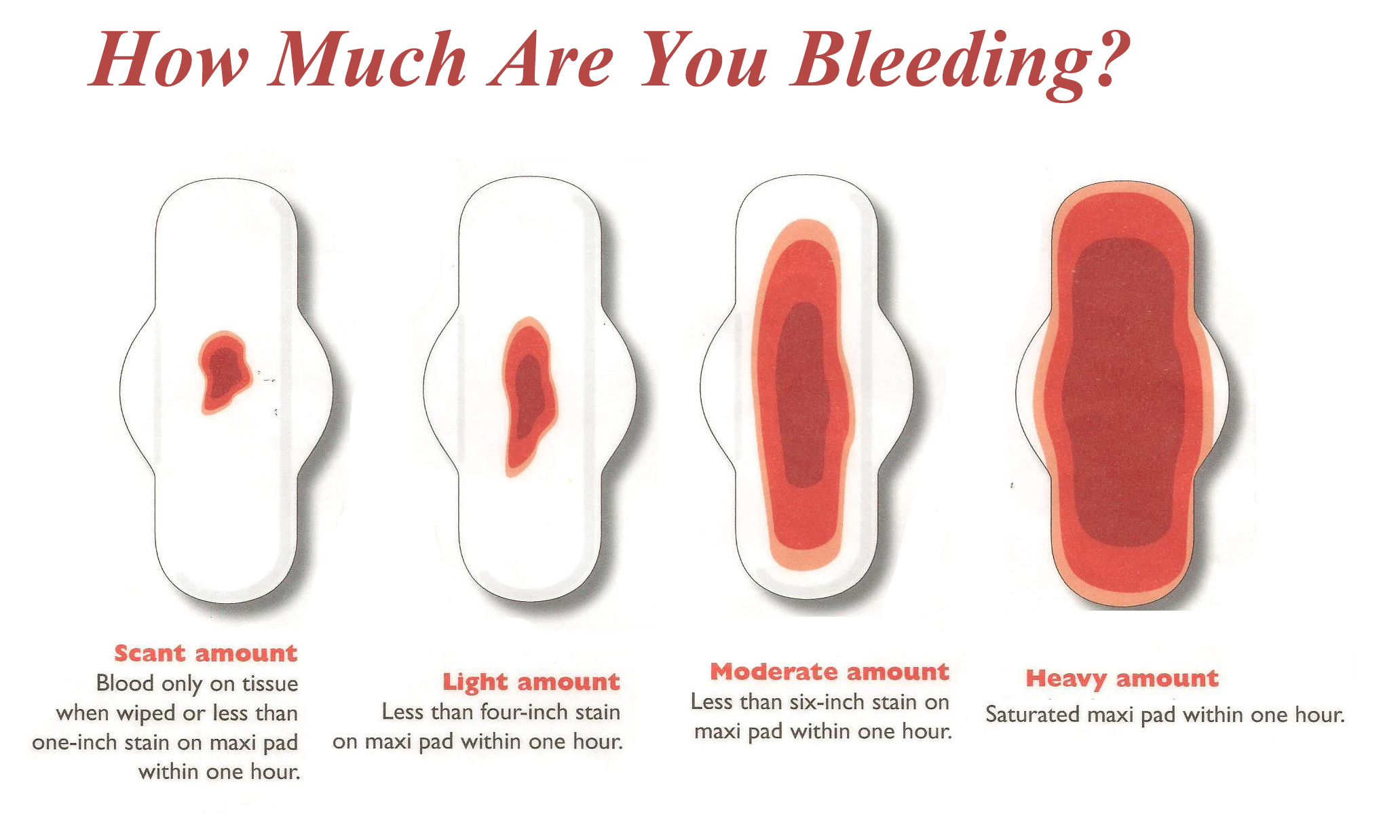
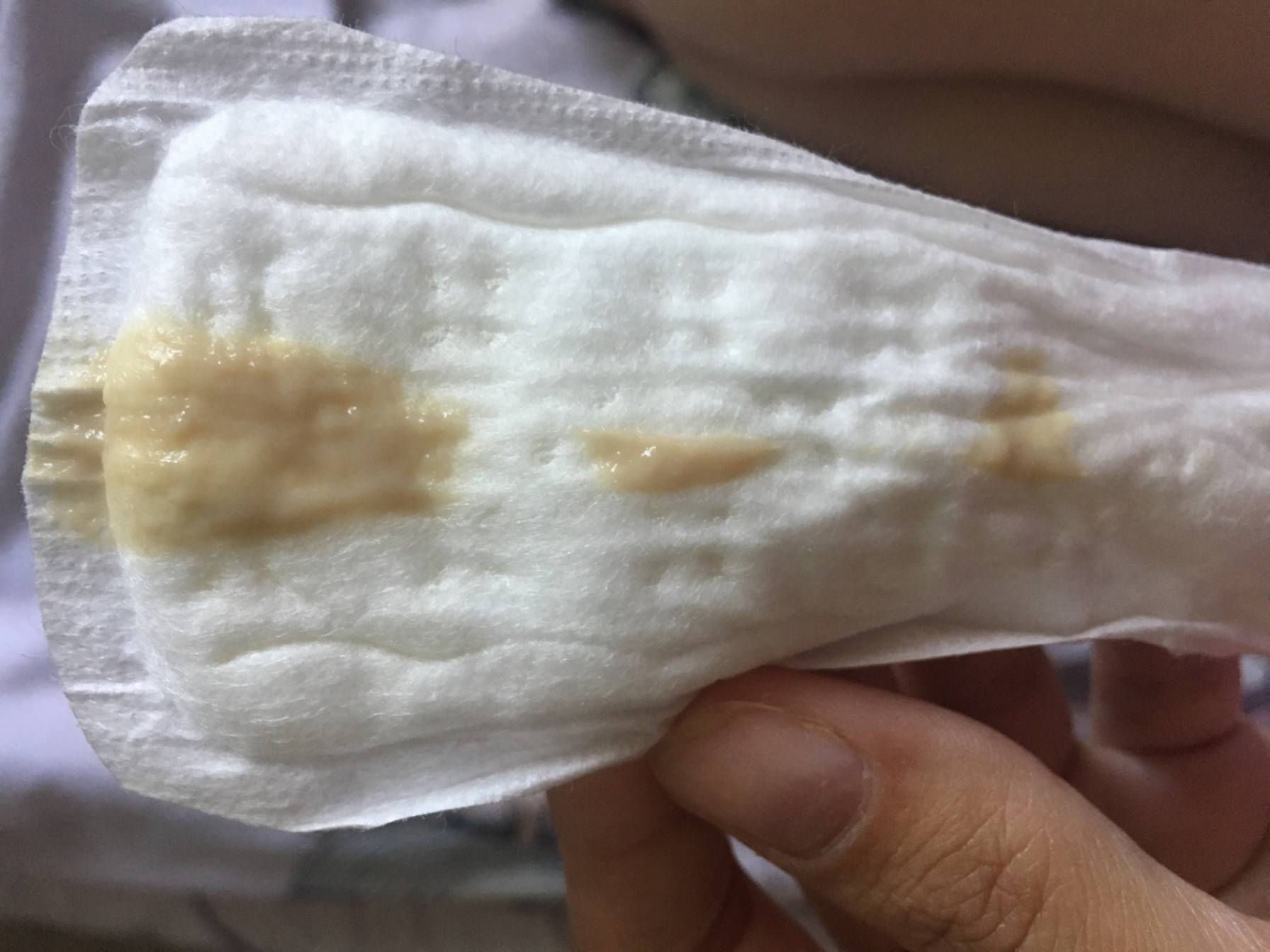
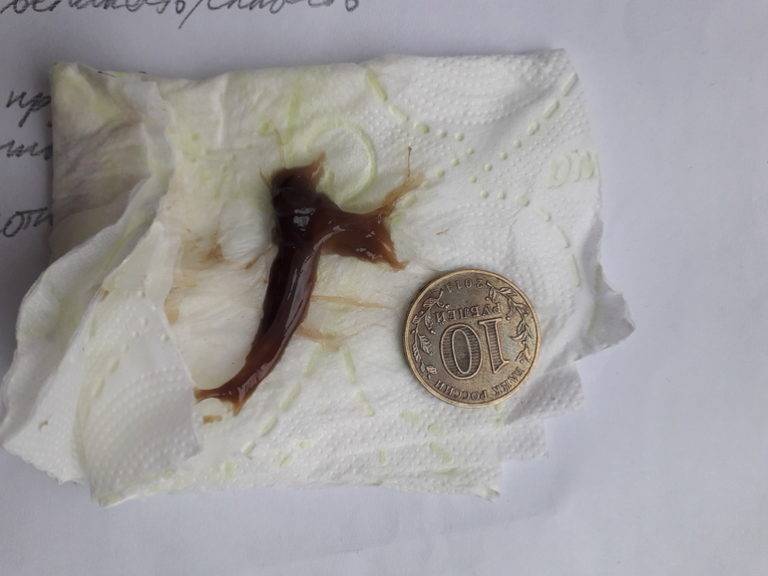
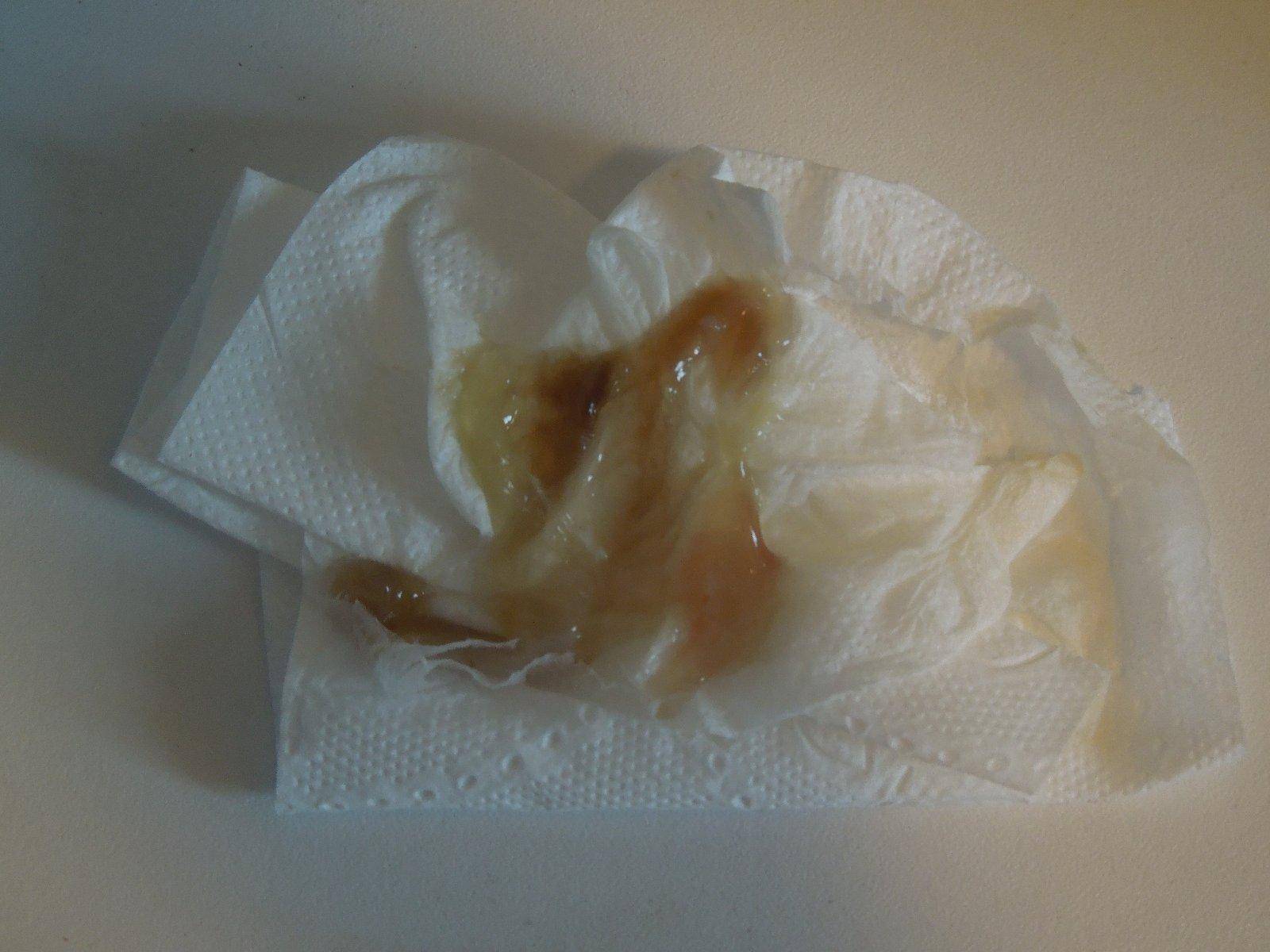
Коричневые выделения – это смесь слизи из цервикального канала и «старой» крови, в которых разрушаются эритроциты. Коричневатые или бурые выделения в дни, соответствующие пропущенной менструации, считаются допустимым явлением. Как правило, их объем не превышает обычных выделений (достаточно ежедневной прокладки), а продолжительность не более 2-х дней.
Коричневатые выделения в первый месяц беременности – это отголосок гормональных изменений связанных с менструальным циклом. Они не должны пугать женщину, но для исключения других причин, рекомендовано сообщить о них своему гинекологу.
Признаки патологии:
- Коричневые выделения, не соответствующие имплантационному (18-22 дня от начала прошлых месячных) или менструальному кровотечению (25-28 день от начала последних месячных) могут говорить об угрозе выкидыша. Об их появлении необходимо срочно сообщить врачу.
- Желтовато-коричневатые выделения с неприятным запахом могут быть признаком бактериального вагиноза – инфекции, развившейся во влагалище. Это состояние также требует обращения к гинекологу.
Что может быть причиной возникновения пятнистости в начале беременности?
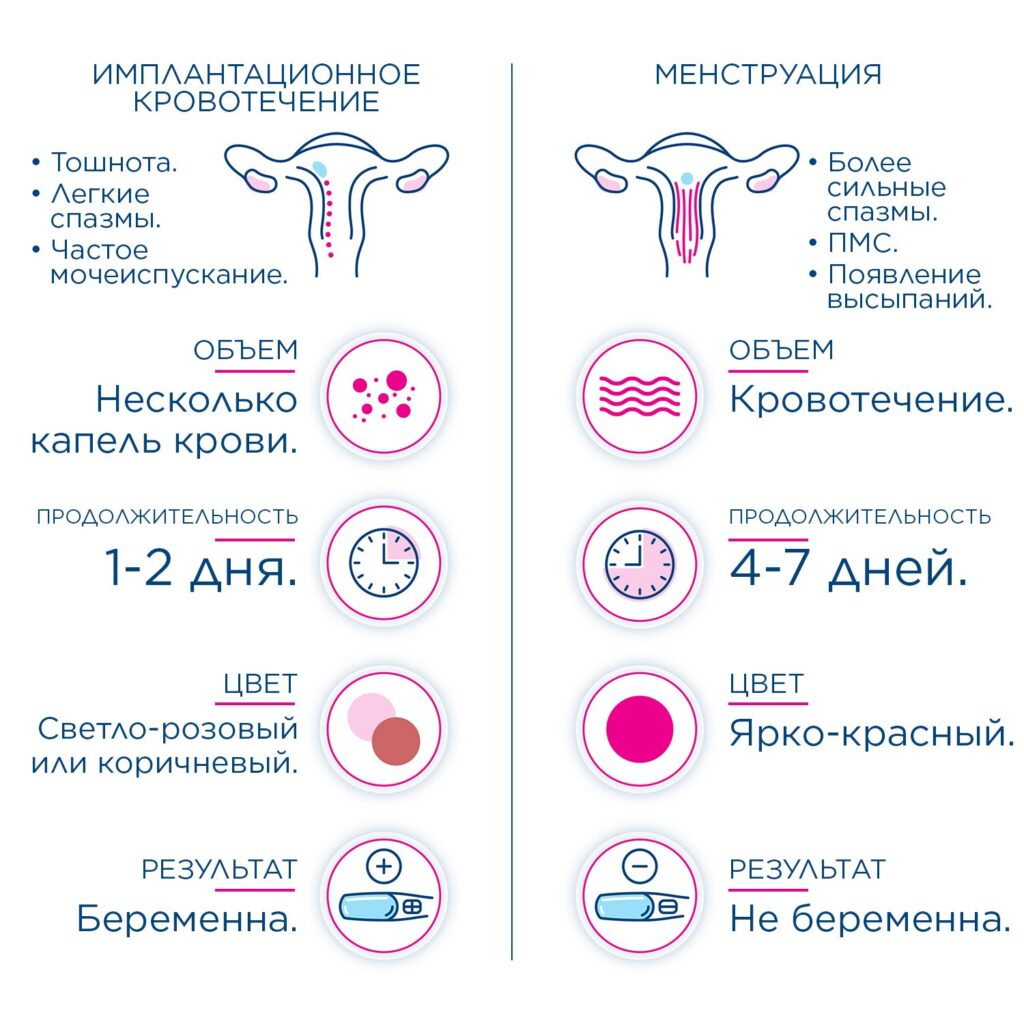
Кровянистые выделения или вагинальное кровотечение всегда — тревожный симптом. Особенно пугают такие выделения при беременности. Но не стоит сразу паниковать — это не всегда означает угрозу здоровью матери и ребенка, особенно если выделения возникают в самом начале беременности. Такие пятна чаще всего — симптом имплантации плодного яйца в матку.
С другой стороны, мажущие выделения на ранних сроках беременности могут быть симптомом внематочной беременности. Поэтому любое кровотечение на ранних сроках беременности требует диагностики.
Период беременности – это особое время для каждой женщины, в том числе и с точки зрения необходимости уделять особое внимание личному здоровью и здоровью развивающегося малыша. Поэтому любой тревожный симптом является поводом для врачебной консультации. Один из таких симптомов — пятна крови, выделяющейся из половых путей
Один из таких симптомов — пятна крови, выделяющейся из половых путей.
Что увеличивает риски выкидыша
Потеря беременности может произойти у любой женщиной, независимо от возраста и состояния здоровья. Однако, как и в случае любого нарушения или болезни, есть факторы, которые стимулируют выкидыши.
- Возраст. Чем старше женщина, тем больше вероятность, что оплодотворенная яйцеклетка будет дефектной. Риск самопроизвольного прерывания на ранних сроках беременности значительно возрастает после 35 лет. В то время как для женщин в возрасте до 29 лет риск составляет менее 10%, а в диапазоне 30-34 лет — 11,7%. Для женщин старше 40 лет риски патологий превышают 50%. У зрелых женщин количество аномальных яйцеклеток выше, и чаще встречаются гормональные нарушения и хронические заболевания, такие как диабет и гипертония. Исследования также подтвердили, что возраст отца тоже имеет значение. Выкидышу способствует низкое качество спермы, а также ее повреждения, например, в результате воздействия токсических веществ.
- Некоторые хронические заболевания. Диабет, заболевания крови, а также гормональные нарушения (например, синдром поликистозных яичников) могут не только препятствовать зачатию, но и прекращать беременность.
- Изменения в репродуктивных органах. Наиболее распространенные патологии: гипоплазия матки, аномальная структура органа, полипы, опухоли, миомы, дефекты шейки матки, эрозии и воспаление.
- Генетические проблемы. Если в семье женщины или ее партнера были случаи генетического заболевания или женщина уже родила ребенка с таким заболеванием, риск выкидыша выше.
- Лекарственные препараты. Некоторые из них, даже те, которые использовались ранее и хорошо переносились, могут быть опасны для плода.
- Вирусы и бактерии. Исследования показали, что риск выкидыша возрастает при наличии эпидемического паротита, краснухи, кори, цитомегаловируса, ВИЧ. Риск увеличивается при венерических заболеваниях, инфекциях и состояниях с высокой температурой. Проблемы с вынашиванием также создают диабет, заболевания щитовидной железы, гормональные нарушения, травмы.
- Контакт с токсинами. Могут нарушить развитие новой жизни следующие вещества (включая испарения): свинец, мышьяк, этиленоксид, формальдегид, бензол и т.д. Будьте осторожны с радиацией и анестетиками.
- Нездоровый образ жизни. Для беременных опасны алкоголь, курение и другие стимуляторы. Также к выкидышу приводят: переутомление, ношение тяжестей , стресс. Большую угрозу представляет недостаток железа и фолиевой кислоты.
- Психическое состояние будущей мамы. Угрозу беременности создают: страх беременности, беспокойства, депрессивные состояния или постоянный стресс.
- Гормональные состояния. Риск выкидышей выше у женщин, лечившихся от бесплодия, а также в случае многоплодной беременности.
- Дефекты развития. Может случиться, что остановка развития зародыша вызвана, например, дефектом пуповины или хориона, гипоплазией плаценты (acinar oblongata).
- Повторная беременность. Если с момента предыдущего родов не прошло 3 месяца, существует высокий риск того, что организм не справится с такой нагрузкой.

Курящая девушка

Диабет

Депрессивное состояние
Причины кровянистых выделений у беременных
Кровь или содержание эритроцитов в слизи во время первого триместра беременности – это всегда признак опасного состояния. В зависимости от консистенции, интенсивности окраса и запаха, такие отделения расскажут о наличии той или иной причине. Наиболее частые причины возникновения крововыделений в первые три месяца после зачатия:
- Менструации. Особо актуален такой вопрос у тех женщин, которые имеют наследственность крововыделений на первых месяцах. Для уточнения диагноза проводится доплер диагностика, которая покажет течение беременности, при норме плод будет «омываться» кровью, но такое течение не приносит вреда его росту.
- Эрозии шейки матки провоцируют слабое выделение крови темного коричневого или розоватого цвета. При обострении или излишнем давлении на дно матки может возникать кровотечение или пастообразные мажущие консистенции.
- Отслоение плодного яйца, плаценты после 11-й недели. Алые крововыделения на сроках в первые месяцы вынашивания также могут быть причиной выкидыша. Такая ситуация случается из-за отслоения детского места, которое должно быть прикреплено к матке. Гормональное нестабильное состояние женщины – наиболее частая причина такого осложнения. Рекомендована гормональная заместительная терапия на протяжении всего срока вынашивания;
- Резус конфликт. Также может послужить причиной крововыделений как на раннем сроке, так и на более поздних периодах вынашивания. В зависимости от того, какая беременность по счету (не зависит количество родов), резус конфликт выступает на сроке от 7 до 15 недели. В данном случае своевременная терапия антигенов матери поможет устранить кровотечение, и как, последствие – выкидыш.
Первый триместр и выделения прозрачного цвета
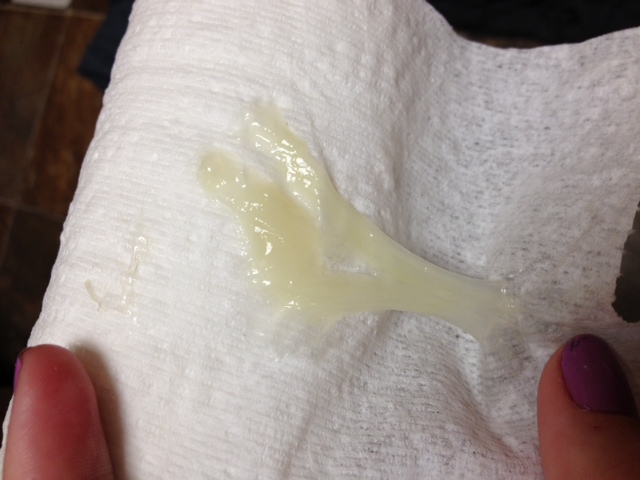
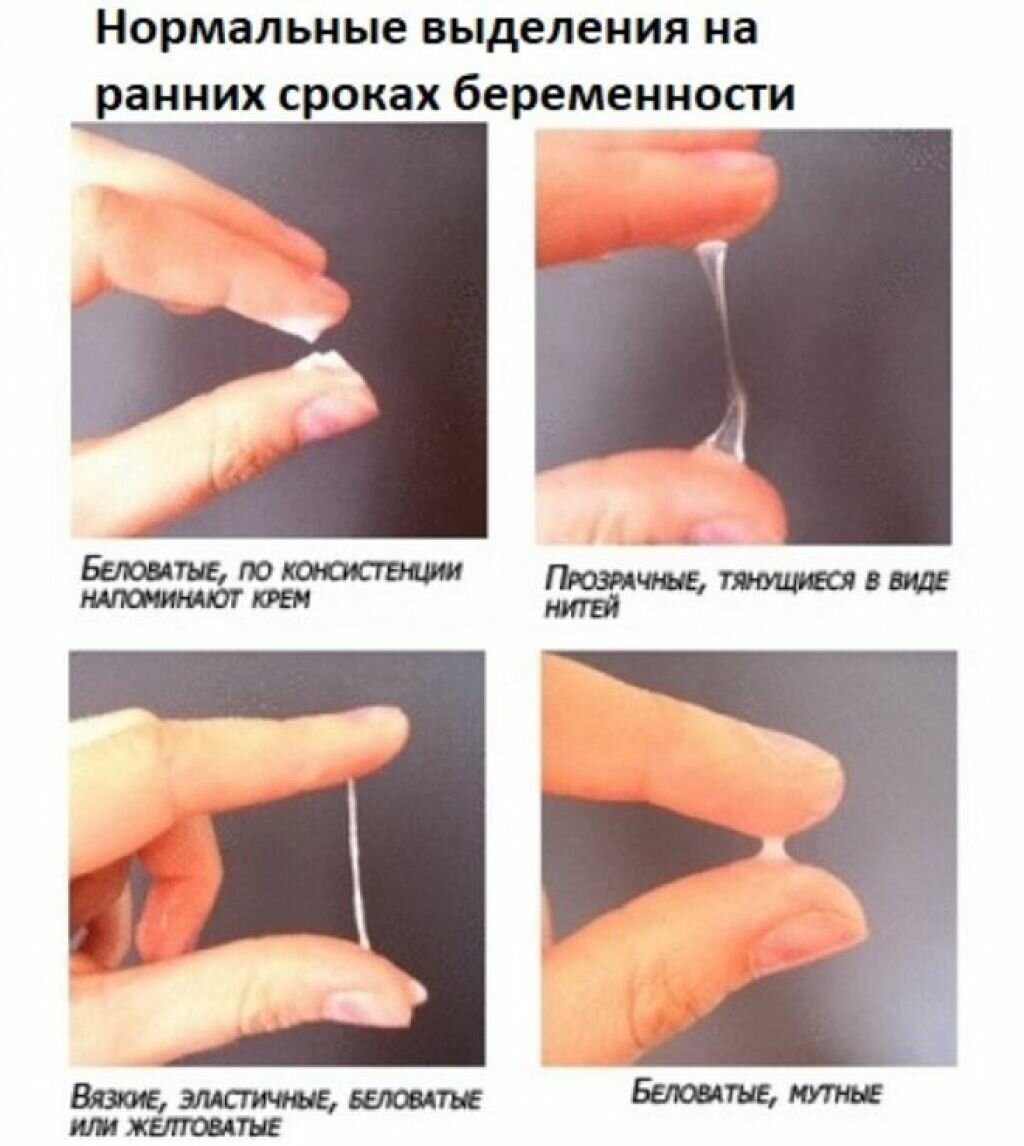
Прозрачная слизь или бели в любом количестве – это норма на всех периодах развития ребенка внутриутробно. Характерные слизистые образования – результат гормональной активности в организме женщины. Прогестерон и далее эстроген вызывают повышенное количество образования слизи, которая по своему характеру схожа с периодом овуляции.
Такое количество слизи необходимо на первых месяцах беременности для образования в верхней части цервикального канала слизистой пробки, которая благодаря своему составу, защищает плод от негативных факторов и инфекций с внешней среды. Однако даже такая пробка не сможет защитить от опасных заболеваний – краснухи, ветрянки, оспы и гепатита.
После ЭКО: тщательное наблюдение
Существуют особенности ведения беременных после применения ЭКО.
Важный момент — так называемая поддержка, которая начинается сразу после переноса эмбрионов в матку женщины. В нее входят, как правило, несколько гормональных препаратов, препараты, препятствующие свертыванию крови (антикоагулянты), в обязательном порядке курс индивидуально подобранной витаминотерапии. В некоторых случаях в поддержку приходится добавлять препараты женских гормонов (эстрадиола), для более адекватного роста эндометрия и повышения шансов на имплантацию, в некоторых случаях необходим прием препаратов преднизолона (метипред), небходимых, чтобы загасить возможную иммунную агрессию организма; применяются усиленные дозы прогестерона, чтобы оптимизировать изменения слизистой оболочки матки и помочь ей удержать малыша.
Из витаминов для беременности особенно важна фолиевая кислота, ее дефицит может не только привести к потере плода, но и вызвать пороки его развития. Поэтому прием ее должен быть регулярный, адекватный, не менее 400 мкг в сутки.
Поддержку, назначенную после переноса, нужно отменять постепенно под контролем врача, тогда это будет безопасно. При появлении любых жалоб во время беременности, особенно если речь идет о наличии болей или кровянистых выделений из половых путей — нужно немедленно обращаться к доктору для коррекции терапии. Иногда лечение должно проводиться в условиях стационара, об этом доктор немедленно поставит Вас в известность. Учитывая возможные риски осложнений, связанных с нарушениями со стороны свертывающей системы крови после гормональной стимуляции, осуществляется регулярный контроль факторов свертываемости крови и при необходимости проводится лечение.
Бояться препаратов, которые врач назначает после переноса эмбрионов, не стоит: абсолютно все доктора в лечении своих пациентов в первую очередь руководствуются принципами «не навреди». Часто женщины пугаются, прочитав в инструкции к лекарствам о том, что они противопоказаны при беременности. Но все применяемые сегодня схемы поддержки разработаны с учетом научных данных об эффективности и безопасности тех или иных лекарств в момент имплантации эмбриона, многочисленные исследования подтвердили, что применение этих препаратов не навредит малышу при правильном индивидуальном подходе.
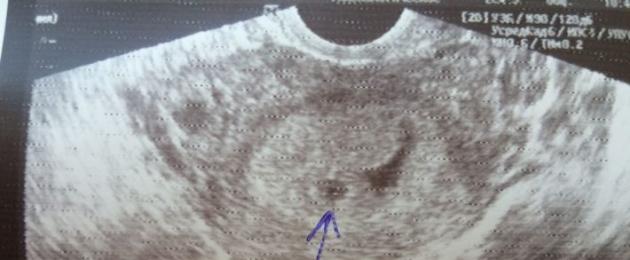
Через 10-14 дней после положительного анализа крови на ХГЧ нужно сделать УЗИ органов малого таза, чтобы подтвердить наличие беременности.
Как правило, с 5-6 недель акушерского срока беременности в полости матки возможно определить наличие плодного яйца с эмбрионом. При этом отмечается и его сердечная деятельность, что является признаком развивающейся беременности. После того, как было зафиксировано сердцебиение у плода, можно вставать на учет по беременности, т. е. наблюдаться в условиях женской консультации или иного лицензированного медицинского учреждения, чтобы своевременно проводить необходимое обследование, составить индивидуальный план ведения беременности.
Как отходят воды в идеале?
Каждая беременность индивидуальна, поэтому невозможно заранее определить, что произойдет сначала – отойдут воды или начнутся схватки. Однако врачи во всем мире сходятся во мнении, что в идеале сначала должны начаться истинные родовые схватки.
Мамы, беременные первенцем, еще не знакомы с истинными родовыми схватками, которые важно не спутать с тренировочными (схватками Брэкстона-Хикса). Следует помнить главные отличия истинных схваток от тренировочных – это уменьшение временного промежутка между ними, увеличение их продолжительности и выраженности. Вначале у женщины появляются неприятные ощущения в животе и пояснице, позже возникают боли тянущего характера
С каждой следующей схваткой интенсивность боли нарастает, а временные промежутки между ними уменьшаются. При этом облегчить боли невозможно ни сменой положения тела, ни приемом спазмолитика. Роженица не может контролировать истинные схватки, и остановить их нарастание невозможно. Во время истинных схваток происходит раскрытие шейки матки
Вначале у женщины появляются неприятные ощущения в животе и пояснице, позже возникают боли тянущего характера. С каждой следующей схваткой интенсивность боли нарастает, а временные промежутки между ними уменьшаются. При этом облегчить боли невозможно ни сменой положения тела, ни приемом спазмолитика. Роженица не может контролировать истинные схватки, и остановить их нарастание невозможно. Во время истинных схваток происходит раскрытие шейки матки.
Когда временной промежуток между схватками сократился до 10-15 мин., будущая мама может не сомневаться в том, что роды начались. Излились при этом воды или нет, необходимо срочно везти роженицу в родильный дом.
В идеале, с точки зрения классического акушерства, воды должны излиться без помощи врачей во время регулярных схваток при раскрытии шейки матки не менее, чем на 4 см, но до наступления периода изгнания плода. На пике схватки давление на плодный пузырь, создаваемое сокращением мышц матки, приводит к разрыву амниотического мешка и отхождению вод. Затем наступает период изгнания плода.
Что делать при постоянных выкидышах
Если в одном партнерстве было как минимум три случая непроизвольного прерывания беременности, мы имеем дело с повторными выкидышами. Это случается у 1-2% пар детородного возраста.
Чтобы найти причины, нужно сделать ряд тестов, в том числе оба партнера должны пройти генетический тест на кариотип. Если обнаружены какие-либо нарушения, необходима консультация генетика, который предложит соответствующие меры.
Генетический тест
Важно оценить строение репродуктивного органа у женщины. В этом случае базовым обследованием будет УЗИ матки
В случае подозрения на дефект матки диагностика расширяется и включает гистеросальпингоскопию (УЗГСС) и гистероскопию, которая позволяет просматривать внутреннюю часть матки и удалять аномалии (например, перегородку в матке).
Из чего состоят влагалищные выделения
Влагалищные выделения помогают поддерживать здоровье половых органов. Они защищают слизистую от раздражений, проникновения бактерий и травмирования во время полового акта, устраняют ощущение сухости и дискомфорта, способствует самоочищению.
В норме в состав влагалищных выделений входит:
- слизь канала шейки матки;
- секрет влагалищных желез;
- слущенные клетки слизистой влагалища;
- лейкоциты;
- микроорганизмы, входящие в состав микрофлоры влагалища.
На густоту выделений влияют гормоны. Прогестерон, который доминирует во второй фазе цикла и на ранних этапах беременности, делает влагалищный секрет более густым. Под его влиянием в шейке матки формируется слизистая пробка, которая помогает защитить матку от проникновения инфекций. Эстроген делает выделения жидкими и тягучими, как яичный белок.
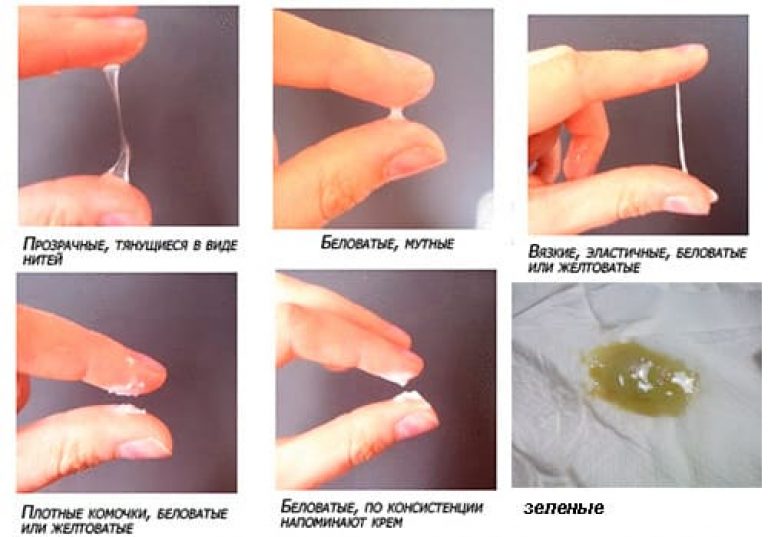
Секреция зеленого цвета
Кира Д. (г. Севастополь): «Я на седьмой неделе беременности. У меня появилась необычная секреция зеленоватого цвета с каким-то противным запахом. Больно ходить в туалет, все чешется и болит. Что это могут быть за выделения на 7 неделе беременности?»
Появление зеленого секрета (гноя) может быть признаком таких заболеваний, как трихомониаз или гонорея. Эти половые инфекции могут вызвать самопроизвольный аборт. При возникновении подобных симптомов во время беременности (зуда, жжения, отечности половых губ, следов гноя, отталкивающего запаха) нужно скорее обратиться к врачу и пройти соответствующее обследование и лечение.
Зеленые
Гнойные
От чего стоит отказаться в первом триместре
С первого триместра необходимо отказаться от некоторых привычек, если они могут принести вред будущей маме и малышу
Поэтому важно знать, что нельзя делать во время беременности.. Необходимо исключить:
Необходимо исключить:
Алкоголь и сигареты. Отказаться от спиртного и бросить курить рекомендуется ещё во время планирования беременности. Это поможет очистить организм от токсинов и легче перенести первый триместр. Курение и употребление алкоголя во время беременности может привести к нарушению развития плода и врождённым порокам у малыша
Поэтому категорически важно отказаться от этих пагубных привычек. Нет понятия допустимой дозы алкоголя, нет понимания «бокал красного вина для здоровья» — алкоголь под строгим запретом.
Высокие каблуки
Туфли на высоком каблуке — это красиво, но небезопасно во время беременности. Из-за нестабильного самочувствия ухудшается устойчивость, так что с первых недель обувь лучше выбирать максимально удобную, на невысоком каблуке. Нагрузка во время движения может привести к нежелательным последствиям — болям в спине, проблемам с суставами и варикозу.
Тяжести. Врачи не рекомендуют беременным женщинам поднимать предметы тяжелее 3 кг. Такие ограничения связаны с тем, что при поднятии тяжестей происходит чрезмерная нагрузка на нижний маточный сегмент, что может привести к к угрозе прерывания беременности.
Солярий. Ультрафиолетовые лучи в умеренных количествах приносят будущей маме и малышу только пользу. Однако в солярии воздействие ультрафиолета слишком агрессивное, поэтому он противопоказан при беременности. К тому же могут появиться новые пигментные пятна и подсушиться кожа.
Баня и сауна. Несмотря на общую пользу банных процедур, во время беременности они могут привести к перегреву, повышению давления и ухудшению состояния. Во избежание неприятного исхода, следует воздержаться от горячих температур.
А вот запреты стричь и окрашивать волосы, пить кофе и летать на самолёте — всего лишь миф. И если нет противопоказаний, то наслаждайтесь жизнью и этим особенным периодом. Ведь беременность — не повод запираться дома. Это время для общения с партнёром, долгих прогулок и хорошего настроения. Главное — не рисковать лишний раз и соблюдать рекомендации врача.
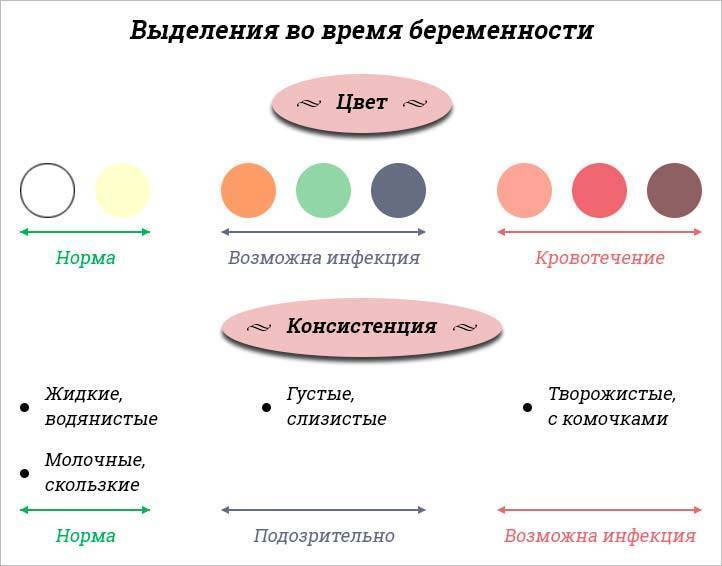
Какие выделения при беременности требуют внимания врача?
В некоторых случаях цвет влагалищного секрета меняется. Это происходит под воздействием гормонов, инфекции, патологий шейки матки и так далее.
Белые выделения при беременности. Творожистая структура, резкий кислый запах — признаки молочницы. Эта заболевание довольно часто отмечается у беременных, поскольку возникает на фоне снижения иммунитета. Водянистый полупрозрачный секрет с неприятным запахом свидетельствует о бактериальной инфекции.
Коричневые выделения при беременности. Чаще всего сопровождают патологии, которые требуют хирургического либо консервативного лечения. В их число входят внематочная беременность, отслойка плаценты, угроза выкидыша.
Если коричневатый полупрозрачный секрет отделяется в небольшом количестве и имеет жидкую консистенцию, скорее всего, причиной является эрозия шейки матки. Избавиться от этой проблемы можно будет только после родов.
Желтые выделения при беременности. В норме вагинальный секрет имеет желтоватый оттенок. Однако при наличии патологического процесса цвет выделений становится более выраженным.
Темно-желтый секрет говорит об аллергической реакции либо возможности самопроизвольного аборта. Если цвет меняется на зеленый, то в сочетании с жжением и зудом в области половых органов это заставляет заподозрить венерическое заболевание. Ярко-желтые выделения — симптом бактериальной инфекции, которая развилась в маточных трубах, яичниках и придатках.
Тревожным знаком является обильное истечение жидкости светло-желтого цвета. Скорее всего, это околоплодные воды. Если срок родов еще не подошел, требуется немедленная госпитализация, чтобы спасти плод.
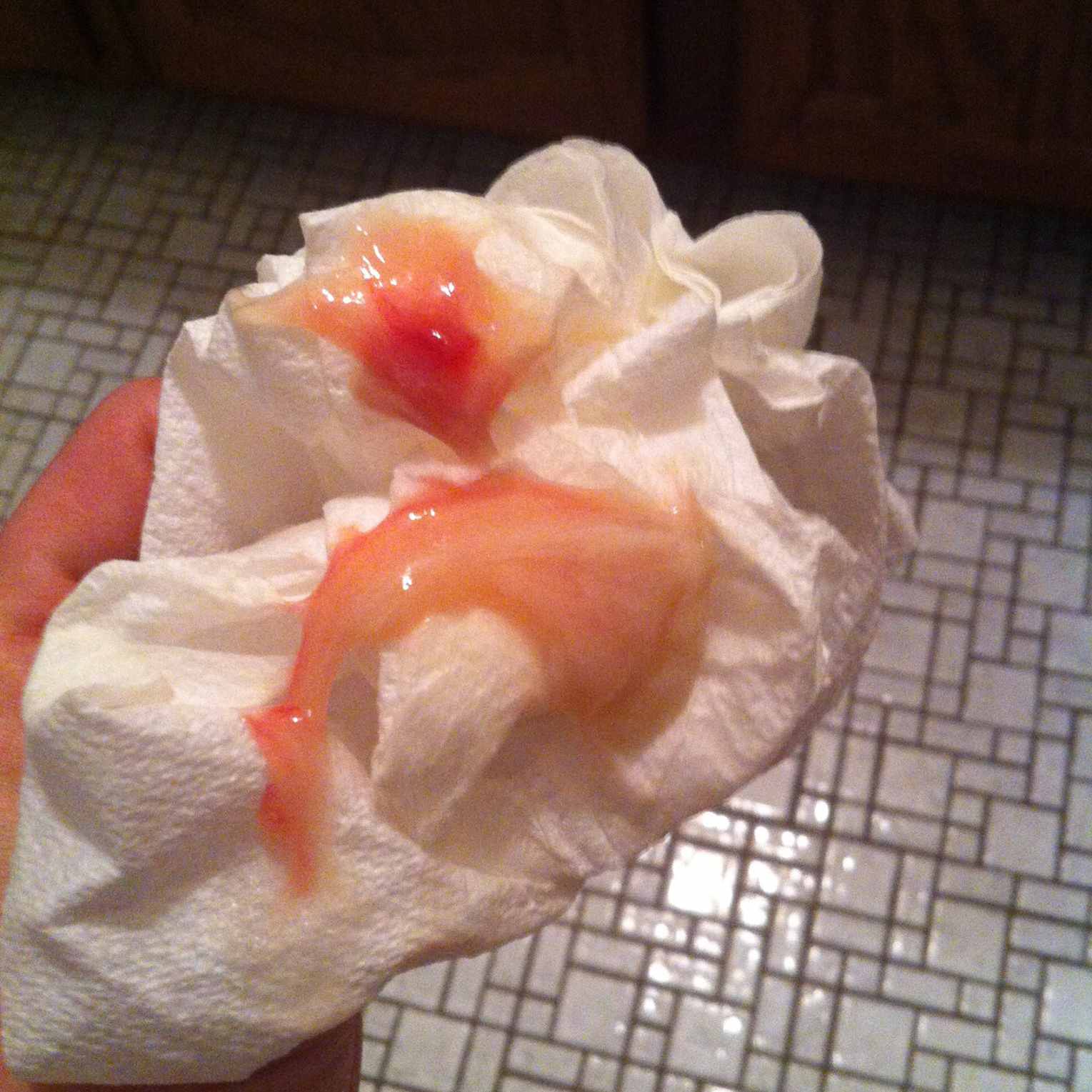
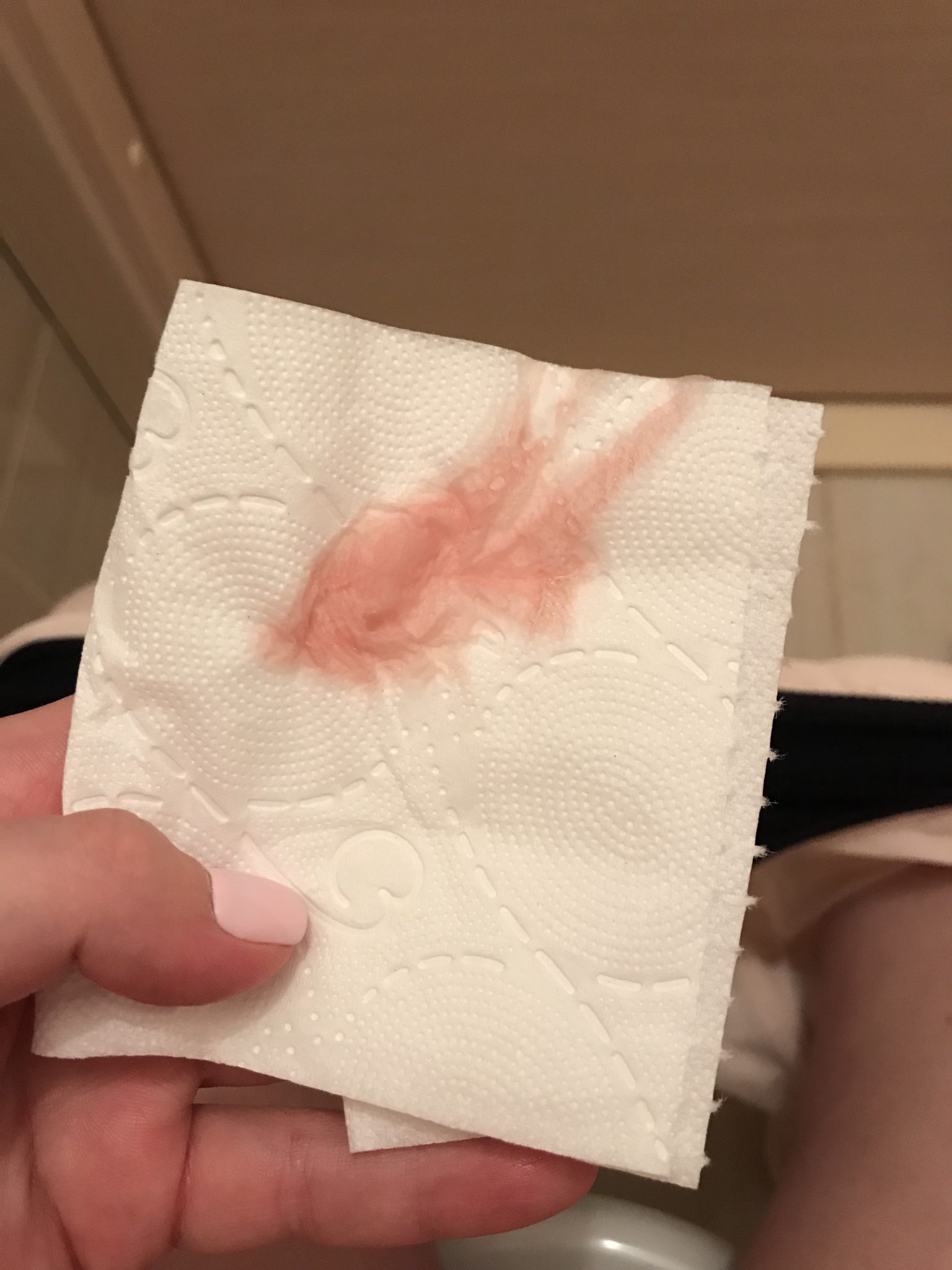
Кровянистые выделения при беременности. В первом триместре это явление встречается довольно часто. Оно носит физиологический характер и связано с изменениями гормонального фона. Кровоснабжение половых органов активизируется, а эпителий маточной полости становится более рыхлым. Если нет сгустков крови и болевых ощущений, можно не беспокоиться.
Но на средних и больших сроках беременности розовые выделения средней интенсивности могут быть признаком отслойки плаценты. Появление слизи и сгустков крови говорит о маточной гематоме или гибели плода.
Если выделения при беременности приобрели неестественный цвет, обязательно посетите врача. Специалисты клиники «Поликлиника+1» проведут диагностику, установят заболевание и назначат щадящее, но эффективное лечение.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники “Поликлиника+1”, дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
Основные симптомы первого месяца беременности
Главное событие: менструация.
Главное событие: овуляция.
Фактически в первую и вторую неделю вы еще не беременны.
Дни вашей последней менструации и овуляции засчитываются как первые две недели вашей беременности даже с учетом того факта, что новая жизнь внутри вас пока еще не зародилась.
3-я неделя беременности
Главное событие: оплодотворение.
Это неделя, с которой беременность по-настоящему начинается.
Сперматозоид и яйцеклетка встречаются и сливаются воедино в одной из фаллопиевых труб. Оплодотворенная яйцеклетка называется «зигота». Если оплодотворено более одной яйцеклетки, беременность будет многоплодной (два ребенка и более).
В норме зигота состоит из 46 хромосом: 23 хромосомы от вас и 23 — от отца. Хромосомы определяют пол будущего ребенка, который зависит от половой хромосомы папы: если сперматозоид несет в себе Y-хромосому — родится мальчик, если Х-хромосому — девочка.
Также хромосомы определяют и такие характерные черты, как цвет глаз и волос, наследственный психотип, особенности поведенческих реакций и — в каком-то смысле — личность ребенка.
Через 24 часа после оплодотворения яйцеклетки зигота начинает делиться на две клетки. В течение следующих 72 часов продолжается клеточное деление, и в результате образуется маленькая группа клеток, внешне напоминающая ягоду малины и именуемая «морулой». Во время своего внутреннего дробления на новые клетки морула движется по фаллопиевой трубе по направлению к матке.
4-я неделя беременности
Главное событие: имплантация.
В течение примерно трех суток с момента оплодотворения яйцеклетки морула достигает матки и проникает в нее. Теперь группа клеток, продолжающих свое деление, называется «бластоцистой». Ее можно увидеть даже невооруженным глазом.
Бластоциста находится в свободном плавании в полости матки около двух-трех суток, отращивая на своей поверхности крохотные выступы, которые помогут ей прикрепиться к слизистой оболочке матки. Ее окружает амниотическая жидкость — биологически активная среда, которая и надежно защищает ребенка, и является для него источником питательных веществ на протяжении всей беременности.
К седьмым суткам после оплодотворения яйцеклетки бластоциста оказывается готовой к «имплантации» — так называют процесс прикрепления плодного яйца к стенке матки. Длится он примерно двое суток.
Бластоциста прикрепляется к стенкам матки в оптимальном с точки зрения развития беременности месте. Обычно это происходит в области передней или задней стенки.
Уже к моменту, когда яйцеклетка только начинает опускаться в полость матки, бластоциста делится на две части.
Одна часть, внутренняя группа клеток, образует эмбриобласт, который впоследствии становится эмбрионом.
Внешняя группа клеток служит питательной оболочкой — трофобластом, часть которого идет на начинающееся строительство плаценты.
Плацента будет питать и защищать плодное яйцо, эмбрион, плод и наконец будущего ребенка на протяжении всего внутриутробного периода развития.
Как только имплантация произошла, зачатие можно считать совершившимся. Именно факт имплантации оплодотворенной яйцеклетки в матке и все последующие гормональные процессы в женском организме предотвращают приход очередной менструации.
Женщины, хорошо знающие свой организм или обладающие повышенной чувствительностью (как физиологической, так и психологической), уже на этом сроке могут заметить первые признаки наступившей беременности.
Какие же изменения происходят сейчас в женском организме, с какими новыми для себя ощущениями может столкнуться будущая мама?
Характеристика выделений при угрозе выкидыша
Самопроизвольный аборт – это отторжение эмбриона на ранних сроках после зачатия. Если при первых признаках беременности, вы заметили кровянистые выделения – большая вероятность того, что начинается выкидыш.
Также к симптомам выкидыша относят:
- тянет или давит нижнюю часть живота, крестец, поясницу;
- мышцы матки напряжены.
Женщина может ощущать схваткообразные спазмы. Так продолжается постоянно или периодически. Из влагалища идут алые или коричневые выделения при беременности, которая ранее подтвердилась. Иногда срок может быть еще маленький, и первые признаки не успели проявиться.
После 22 недель такое явление называют преждевременными родами. Ребенок в этом случае еще слабый, органы недостаточно развиты, а шансов на выживание мало.
Риск выкидыша повышают такие факторы:
- различные заболевания;
- дефицит прогестерона;
- нервное и физическое перенапряжение;
- патологии в половых органах;
- дефекты развития плода.
Для подтверждения диагноза врач назначает УЗИ. Если оно показывает, что сердечный ритм плода нарушен, тонус матки повышен, ее размеры отличаются от нормальных для этого срока, для сохранения беременности будет рекомендована госпитализация.
Диагностика
На столь раннем сроке далеко не все женщины знают о своем новом положении, а иногда явные признаки и симптомы вовсе отсутствуют. Для подтверждения успешного оплодотворения и прикрепления зародыша к матке чаще всего проводят стандартный тест на беременность, исследуют кровь на уровень ХГЧ, в некоторых случаях дополнительно делают УЗИ.
Тест на беременность – это один из первых и доступных способов определения беременности еще до появления первых признаков и симптомов зачатия. Вторая полоска различной степени выраженности указывает на наличие беременности. Некоторые тестовые системы могут показывать предполагаемый срок.
Однако наличие всего лишь одной полоски не всегда является явным признаком отсутствия беременности. Возможно, была поздняя овуляция, поэтому с момента оплодотворения яйцеклетки прошло недостаточно времени для накопления ХГЧ в моче.
Исследование уровня ХГЧ в крови позволит определить беременность уже спустя неделю после зачатия. На второй эмбриональной неделе одним из признаков является концентрация ХГЧ в крови минимум 25 мМЕ/мл, при этом средние значения данного лабораторного теста находятся в пределах 100-120 мМЕ/мл.
УЗИ
Если женщина замечает у себя первые признаки и симптомы беременности, но тесты отрицательные, то врачи чаще всего назначают ультразвуковое исследование. На столь раннем сроке можно заметить лишь косвенные признаки наступления беременности и развития эмбриона, а именно:
- различается плодный мешок;
- отмечается расширение сосудов матки, связанное с необходимостью доставки питательных веществ к оплодотворенной яйцеклетке;
- можно заметить желточный мешок, представляющий собой кольцевое образование.
Ощущения
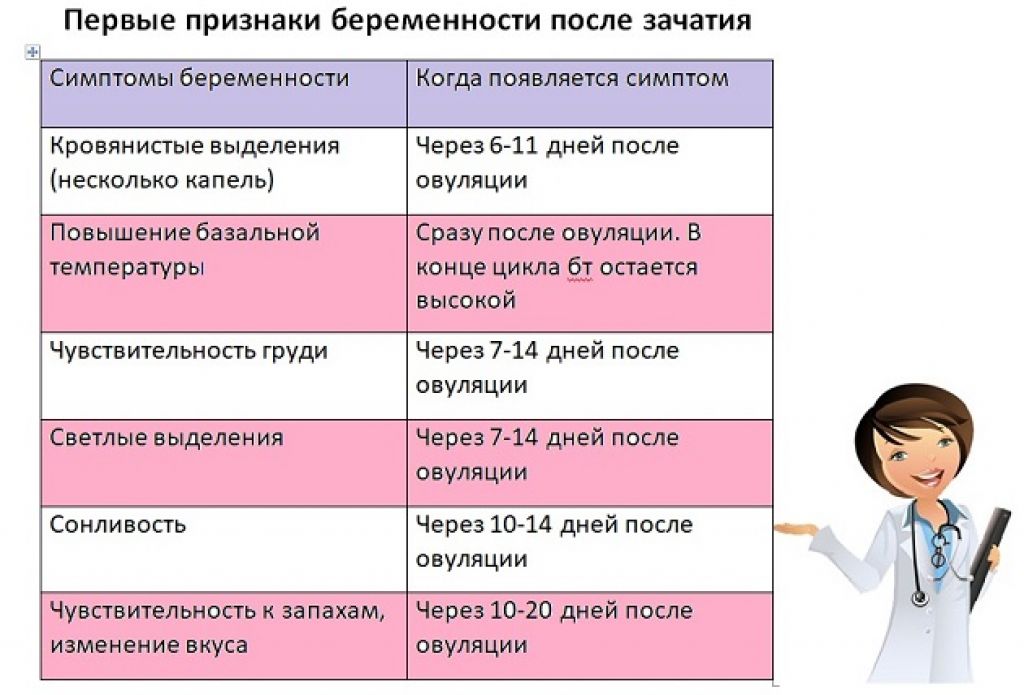
Из-за сильного изменения гормонального фона у беременной женщины на 4 акушерской неделе могут возникать следующие признаки и симптомы:
- повышенная чувствительность груди;
- тянущие боли в пояснице и нижней области живота;
- раздражительность и плаксивость;
- иногда возникающее чувство тошноты;
- сильная чувствительность к резким запахам;
- повышенное слюноотделение.
Выраженность вышеперечисленных симптомов у каждой женщины носит индивидуальный характер. Кто-то не почувствует никаких изменений и даже не будет подозревать о том, что наступила беременность, а другие сразу же ощутят в себе изменения даже на столь раннем сроке.
Явным признаком беременности на 2 неделе является задержка. Успешное оплодотворение приводит прекращению выработки гормонов яичниками, а именно эстрогена. При предполагаемом наступлении нового цикла не происходило отторжения эндометрия и начала менструации. С этого момента до окончания беременности в яичниках не будут созревать новые фолликулы.
Прозрачный цвет выделений
Прозрачно-светлый цвет выделений при беременности считается нормой: это говорит о здоровом состоянии микрофлоры влагалища. Прозрачные выделения могут иметь обильный объем, что свидетельствует о том, что при вынашивании малыша повышается секреторная функция влагалища. Однако так бывает не всегда, ведь обильные выделения также могут быть связаны с аллергией на гигиенические средства (мыло, прокладки и т. д.) и предметы нижнего белья. Даже если раньше подобного не происходило, возникновение аллергии в период беременности далеко не редкость, поскольку чувствительность организма сейчас находится на пике, и он реагирует даже на малейшие раздражители.
Но даже если с выделениями все в порядке, наблюдать за их запахом, консистенцией и цветом необходимо ежедневно, чтобы не пропустить возможной патологии
Это особенно важно на первых сроках беременности, когда о любых изменениях необходимо информировать гинеколога. К примеру, в первые недели после наступления беременности могут появляться мажущие коричневатые выделения (редкие и незначительные), которые не влияют на самочувствие беременной. Такие выделения возникают в момент прикрепления к маточной стенке плодного яйца и являются нормальными
Такие выделения возникают в момент прикрепления к маточной стенке плодного яйца и являются нормальными.
Более густых и длительных коричневатых выделений быть не должно. Если такое все же происходит — как правило, врач предполагает наличие патологии беременности (отслойку плаценты, угрозу невынашивания, внематочную беременность). А вот в последние недели перед родами коричневые выделения становятся нормой, поскольку с ними отходит слизистая пробка. Это признак того, что роды уже начались.
Когда делать тест на беременность
Если женщине удалось самостоятельно определить ИК по отличиям от месячных, то важно выяснить, когда необходимо делать тест на беременность. Оптимальным сроком для этого будет время, когда кровянистые выделения полностью прошли
Однако лучшим временем для теста является 10 день после овуляции. В этом поможет менструальный календарь, который должна вести каждая женщина.
Дополнительными факторами, побуждающими девушку сделать тест, будут:
- тошнота;
- набухание груди;
- позывы к частому мочеиспусканию;
- усталость;
- головокружения;
- сонливость;
- перепады настроения и раздражительность.
Все эти аспекты указывают на наличие беременности. Тест поможет подтвердить зачатие: если он оказался положительным, стоит в скором времени обратиться к гинекологу.