Профилактика простудных заболеваний во время беременности
Простуда во время беременности может прийти к каждой женщине, от подобного не застрахован никто. Однако снизить шансы на возникновение подобных заболеваний вполне возможно, нужно только придерживаться простых и логичных рекомендаций, которые даст любой врач5:
Свежий воздух полезен для здоровья, особенно когда дело касается будущих мам. Легкие и неспешные прогулки крайне положительно влияют на организм беременной женщины, главное гулять не вдоль автомобильной дороги
Проветривание помещений также важно.
Переохлаждению бой! Закаливание хорошо само по себе, но не во время беременности. Беременной женщине необходимо максимально обезопасить организм от любого переохлаждения.
Качественный рацион питания
Употребление овощей, фруктов положительно сказывается на беременности и защитных силах организма. Природные витамины полезны – это факт. Необходимо снизить потребление жирной, соленой, острой и сладкой пищи.
Затворничество. ОРВИ передается воздушно-капельным путем от человека к человеку. Поэтому нужно минимизировать нахождение в людных местах, особенно в зимний период и во время эпидемий.
Если организм подвергся атаке вирусов или бактерий, то стоит сразу обратиться за врачебной помощью. Самолечение исключено, так как большинство препаратов, успешно работающих вне беременности, не применяются из-за угрозы влияния на будущего ребенка. Простуда во время беременности не приговор, главное подойти к решению проблемы сознательно и со всей ответственностью.
- Салов, И. Проблема ОРВИ и гриппа A (H1N1SWIN) в современном акушерстве / И.А. Салов, А.В. Романовская, Е.В. Михайлова // Саратовский научно-медицинский журнал – 2012 г. – Т. 8 – №. 2.
- И.В. Сергеева, Иммунологические аспекты острых респираторных вирусных инфекций и гриппа // И.В. Сергеева, Н.И. Камзалакова, Е.П. Тихонова, Г.В. Булыгин, Сибирское медицинское обозрение – 2012. – С. 1-16
- Санина, И. Фармакоэпидемиология лекарственных средств, применяемых для лечения ОРВИ в период беременности / И.И. Санина, Д.М. Делюкина, А.А. Сенин // Бюллетень медицинских интернет-конференций – Общество с ограниченной ответственностью «Наука и инновации» – 2014 г. – Т. 4 – № 5 – С. 796-798.
- Зазирняя, Н. Особенности влияния ОРВИ на состояние фетоплацентарного комплекса и развитие осложнений для матери и плода / Н.И. Зазирняя, О.К. Федорович // Кубанский научный медицинский вестник – 2011 г. – № 3 – С. 73-78.
- Афиногенова, В. Грипп и беременность / В.П. Афиногенова, О.В. Кытько // Лечащий врач – 2010 г.. – № 11 – С. 9-10.
Как развивается беременность в первом триместре
Беременность делится на три периода по три месяца каждый, которые называются триместрами. В первом триместре формируются основные системы жизнедеятельности будущего человека, поэтому он считается очень важным. – Чуть больше суток требуется от оплодотворения до образования многоклеточного эмбриона. С каждым днём его форма усложняется. – Через две недели у эмбриона уже есть нервная трубка, которая дает начало головному и спинному мозгу. Скоро в ее центральной части разовьётся и забьется сердце. – На двадцать первый день начинается формирование головного и спинного мозга. К концу первого месяца начинается закладка таких важных органов как печень, почки, пищеварительной и выделительной систем. – На пятой неделе формируется дыхательная система эмбриона, на ручках появляются подобия кистей, начинают формироваться половые железы. – На шестой неделе формируются черты лица, ручки и ножки могут сгибаться. Формируется сетчатка глаз, растет кишечник. – На седьмой неделе появляется плацента, которая в дальнейшем будет производить необходимые для роста и развития плода гормоны. Сердце ребёнка становится четырёхкамерным, формируются крупные кровеносные сосуды, происходит развитие эндокринных желез, развивается мозг. – С восьмой недели зародыш «обретает» половую принадлежность, так Y-хромосома начинает руководить процессом образования яичек у мальчиков. Наружные гениталии у детей обоих полов сформируются к концу 9-й недели. Зарождается зрительный нерв. – К одиннадцатой неделе у зародыша развиваются вкусовые рецепторы, мозг разделен на полушария. Начинается развитие мозжечка, ответственного за координацию движений, определяется группа крови
Для будущего иммунитета важно то, что вилочковая железа ребенка преобразует стволовые клетки в Т-лимфоциты. – К тринадцатой-четырнадцатой неделе закладываются зубки
В это же время костный мозг производит лейкоциты, которые будут справляться с инфекциями после рождения. Внешне зародыш уже напоминает маленького человека. С 14-17-й недели костный мозг производит кровяные клетки, печень секретирует желчь, а поджелудочная железа продуцирует инсулин.
Профилактика ОРВИ при беременности
1. Ограничение контактов. Если есть возможность, беременной следует избегать мест массового скопления людей и общения с заболевшими.
2. Промывание носа. По возвращении домой необходимо промывать нос солевым раствором. Это помогает смыть вирусы и бактерии до того, как они проникли в слизистую и начали размножаться.
3. Полоскание горла. В конце дня можно прополоскать горло слабым солевым раствором, чтобы очистить его от слизи и микроорганизмов.
4. Мытье рук с мылом. Частое мытье рук позволяет избежать занесения на слизистые вирусов и бактерий.
5. Изолирование больного. Если кто-то из членов семьи заболел, то его желательно поместить в отдельную комнату. Выходя из нее, больной должен надевать маску.
Укрепление иммунитета. У беременных оно сводится к ежедневным прогулкам и полноценному питанию, включающему овощи, фрукты, мясо и молочные продукты.
Лечение насморка при беременности
Беременность — особое состояние в жизни женщины, и многие рядовые события приобретают в это время иные масштабы. Особенно это касается заболеваний.
Насморк во время беременности в большинстве случаев имеет те же причины, что и у любого взрослого или маленького человека. Однако существует специфический термин «ринит беременных», под которым подразумевается ответ организма на происходящие в нем гормональные изменения. Этот вид заболевания лечить достаточно трудно, но в большинстве случаев он проходит без последствий сам по себе либо еще до родов, либо в скором времени после них. Следует отметить, что от ринита страдает примерно каждая третья будущая мать, то есть ничем из ряда вон выходящим эта проблема не является.
К другим причинам можно отнести:
- аллергию;
- вирусные или бактериальные инфекции;
- неблагоприятный микроклимат в помещении;
- переохлаждение;
- травмы слизистой оболочки носа;
- снижение иммунитета в силу перенесенных ранее заболеваний;
- попадание в нос инородного тела;
- агрессивные запахи.
ВИЧ
ВИЧ-инфекция — это одно из наиболее тяжелых заболеваний, однако она не является противопоказанием к беременности, если уже присутствует у женщины на момент зачатия. Мать заражается половым путем. Ребенку ВИЧ передается внутриутробным способом, а также при родах или грудном вскармливании. Наибольшие риски неприятных последствий есть, если заражение матери произошло за 6 месяцев или во время беременности.
Каждая женщина при постановке на учет в женской консультации обязательно сдает анализ на ВИЧ. Если вирус выявлен, но никаких действий для профилактики его передачи плоду не проведено, риск внутриутробного заражения составляет 30%. При проведении профилактических мер он снижается до 2%. К таким мерам относят антиретровирусную терапию, роды с помощью кесарева сечения и отказ от грудного вскармливания.
Диагностика ВИЧ-инфекции – это отдельное исследование HIV Ag/Ab Combo на наличие/отсутствие антител и антигенов.
Осложнения ОРВИ
В большинстве случаев грипп является самоограничивающимся. Угроза для больного — постгриппозные осложнения, возникающие в 6% случаев. В группах риска, включающих людей с нарушенной, как правило, вторичной, приспособленностью иммунной системы, больных с хроническими заболеваниями органов дыхания, кровообращения и почек, пациентов в возрасте до 5 и старше 65 лет – этот показатель еще выше.
Осложнения после гриппа:
- В основном легочные: пневмония, бронхит, отит;
- Реже кардиологические: миокардит, эндокардит, перикардит;
- Неврологические: миелит, энцефалит, менингит;
- Приводящие к обострению хронических заболеваний. Например, бронхиальной астмы, хронической обструктивной болезни легких, недостаточности кровообращения, обострению симптомов болезни Паркинсона, ухудшению гликемического контроля при сахарном диабете.
У пациентов из групп риска грипп чаще всего приводит к опасным для жизни осложнениям: пневмонии, реже миокардиту, энцефалиту и менингиту. Почти 90% смертей от гриппа и его осложнений приходится на людей старше 60 лет.
Лечение ОРВИ на ранних сроках беременности
Лечение ОРВИ в гестационном периоде имеет свои особенности. В большинстве случаев врачи отдают предпочтение немедикаментозной терапии. Если же течение болезни неблагоприятное, женщине назначают препараты для устранения симптомов (жаропонижающие и отхаркивающие средства), или же для лечения осложнений (антибактериальные препараты).
Немедикаментозная терапия ОРВИ при беременности
До 12 недели гестации прием практически всех препаратов является потенциальной угрозой нормальному развитию малыша в утробе. На протяжении этих первых недель своего существования, эмбрион активно формируется. У него стремительно закладываются абсолютно все зачатки будущих органов. На этот процесс может повлиять все что угодно: от вредных продуктов питания и стресса до токсичных противовирусных лекарств для лечения ОРВИ. По этой причине врачи предпочитают наблюдать женщин с ОРВИ без назначения сильнодействующих препаратов. И лишь в тех случаях, когда ослабленный женский организм не справляется с вирусами, назначают лекарства.
Лечение ОРВИ без лекарств сводится к следующим пунктам:
- Частое проветривание комнаты, в которой находится беременная женщина.
- Влажная уборка помещения.
- Поддержание комфортных климатических условий в комнате: 18-22⁰С тепла, 65% влажности.
- Если температура тела не выше 37⁰С, ежедневные прогулки на свежем воздухе (не дольше 1 часа).
- Полноценное питание с преобладанием легкоусвояемых белков и углеводов. Количество животных жиров ограничивается.
- Обильное теплое питье. Это могут быть ягодные морсы, сладкий чай, минеральные воды.
- Ночной сон 8-9 часов, дневной сон по желанию.

Медикаментозная терапия ОРВИ при беременности
Если женский организм в течение недели не поборол вирусы и развились осложнения, врач назначает медикаментозное лечение.
Препараты, применяющиеся при ОРВИ на ранних сроках беременности:
Иммуномодуляторы. В случае тяжелого течения ОРВИ с высоким риском развития бактериальной инфекции (пневмонии, бронхита), женщине назначают препараты интерферона. К группе этих средств относится Гриппферон, Виферон. Эти препараты способствуют уничтожению вирусов, обеспечивают быстрое выздоровление без осложнений. Могут применяться для профилактики ОРВИ в период эпидемии. Тем не менее все иммуномодулирующие препараты не рекомендуется принимать до 14 недели гестации, поскольку искусственное повышение иммунитета может спровоцировать выкидыш.
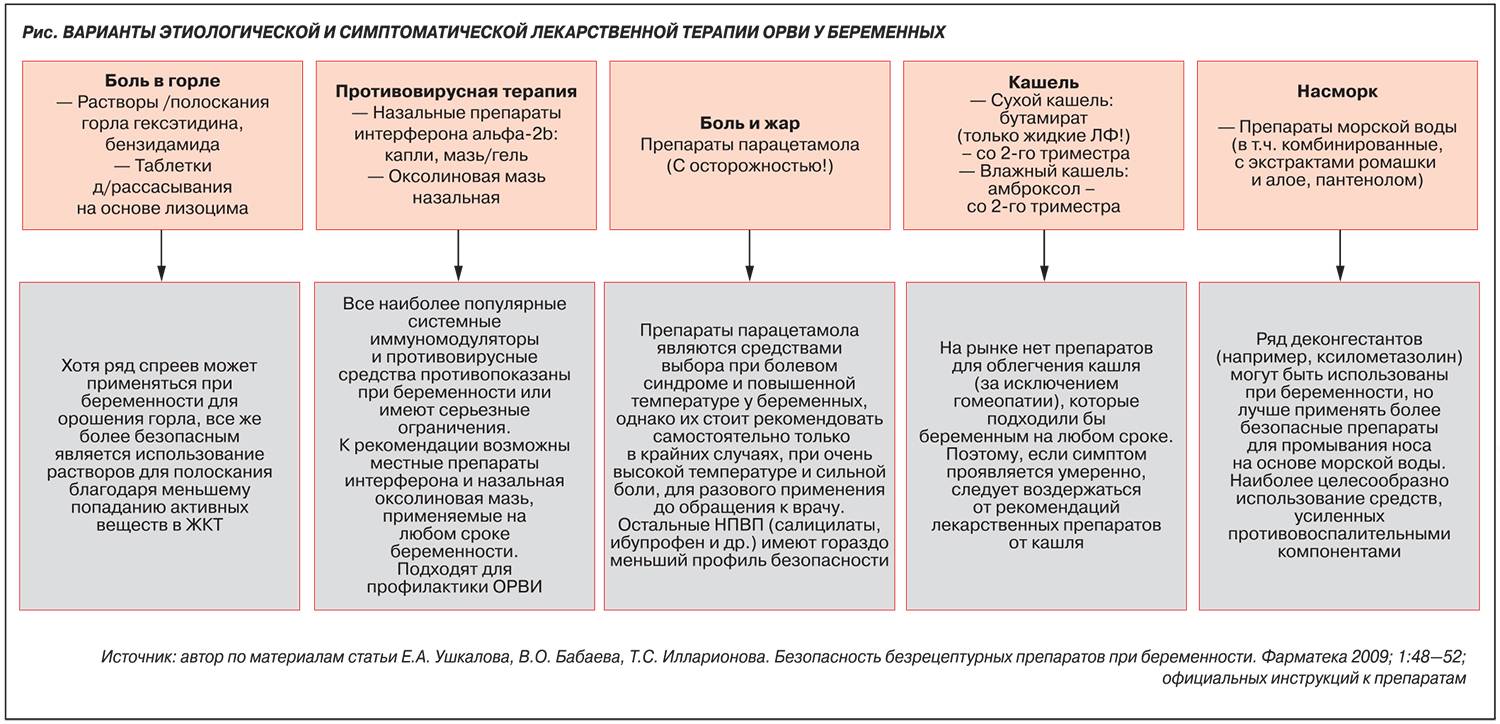
Препараты против насморка на основе морской соли. При ОРВИ почти всегда присутствует заложенность носа и обильные слизистые выделения. Для нормализации дыхания беременной женщине назначают различные препараты на основе морской соли, например, Аква Марис, Долфин, Маример. Эти препараты отлично очищают слизистую носа, смывают все вирусы, уменьшают количество выделений. Более того, солевые растворы абсолютно безопасны во время беременности, поэтому могут применяться каждые два часа в течение длительного времени.
Сосудосуживающие препараты. Если восстановить носовое дыхание не удается, женщине назначают капли в нос с сосудосуживающим эффектом. Это может быть Пиносол или Виброцил. Капли назначают короткими курсами (не более 5 дней)
Важно строго придерживаться дозировки, поскольку их применение может вызвать много побочных эффектов.
Препараты от кашля и воспаления горла. Кашель и дискомфорт во время глотания в 1 триместре лечат при помощи простых препаратов, которые не способны нарушить развитие плода
Это может быть Мукалтин, корень Алтея, Стодаль, Лисобакт. Принимать эти препараты можно только по рекомендации врача с обязательным выполнением всех правил приема.
Травяные отвары. От боли в горле рекомендовано делать полоскания отварами трав. Для приготовления средства используют ромашку, соцветия календулы и шалфей.
Жаропонижающие препараты. Если температура превышает 38⁰С, женщине рекомендуется принять жаропонижающую таблетку. Это может быть любой препарат на основе парацетамола или ибупрофена. Принимать такие препараты дольше трех дней запрещено. Прием жаропонижающих всегда таит в себе угрозу выкидыша, поэтому желательно обойтись без их помощи.

Простуда при беременности на ранних сроках
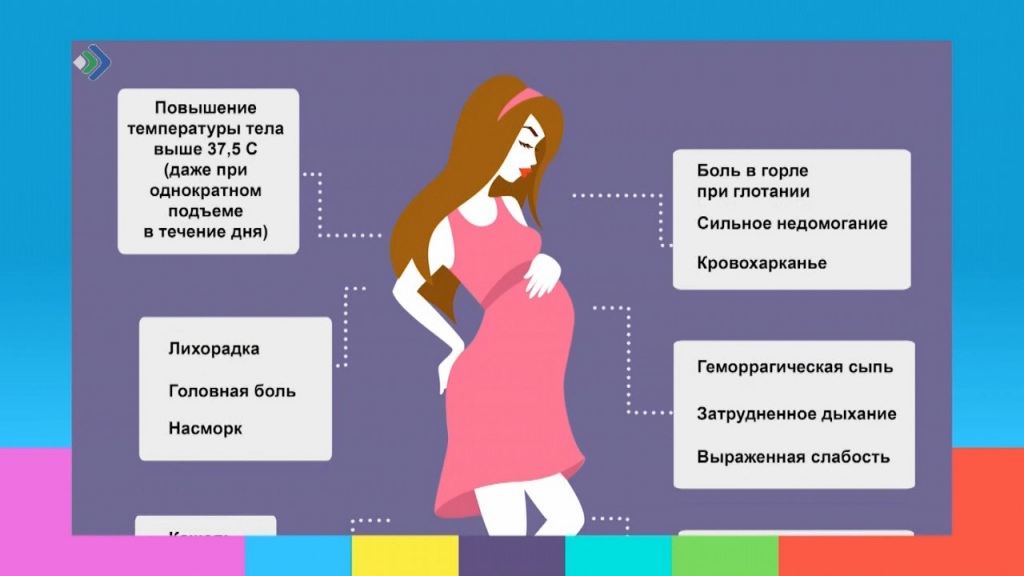
Чем опасна простуда на ранних сроках беременности? – Вирусы атакуют чаще всего слизистые оболочки верхних дыхательных путей. Обычно ОРВИ сопровождают симптомы интоксикации: головная боль, боль в мышцах, вялость, слабость. Заражение происходит при вдыхании капелек мокроты, содержащих вирусы, попадающих в воздух от больных людей при кашле, чихании и разговоре. В организме вирусы быстро размножаются в слизистой оболочке верхних дыхательных путей. В результате развивается отечность, воспаление слизистых оболочек затронутого инфекцией отдела дыхательных путей. Оттуда вирусы поступают в кровь и разносятся по различным органам. Восприимчивость к ОРЗ у беременных очень высока: их органы дыхания постоянно работают с высокой нагрузкой, так как адаптация организма требует больших энергозатрат. ОРВИ, особенно грипп, опасны своими осложнениями. Они обостряют хронические заболевания, в том числе тлеющие очаги инфекции. Поэтому нельзя пренебрегать лечением, даже если простуда переносится легко.
Чем опасна простуда при беременности
Во время ожидания малыша любое лечение должно быть рекомендовано врачом. На состояние женщины в период вынашивания и на внутриутробное состояние ребенка могут оказать негативное влияние как народные методы, так и лекарственные препараты.
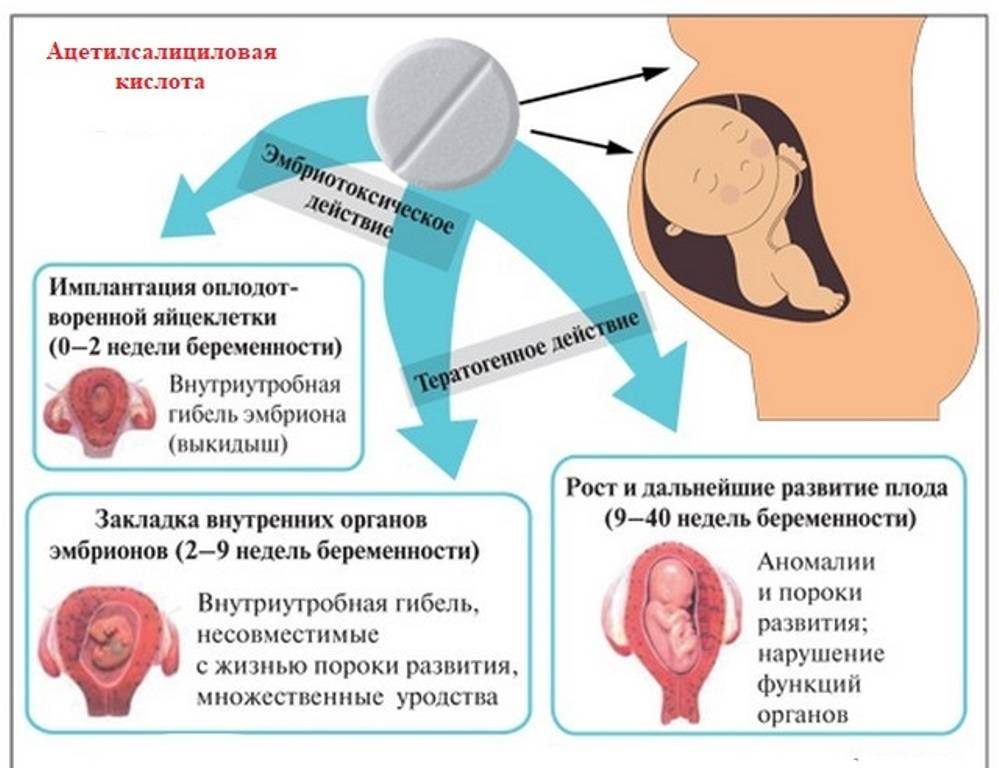
Чтобы сбить температуру иногда назначают ацетоминофен (парацетамол). Ввиду многолетнего использования данного препарата были сделаны предположения об его относительной безопасности. Это верно, только в том случае, если не превышать рекомендованные врачом суточные дозы. Повышение температуры важный сигнал организма, который позволяет своевременно реагировать на развитие бактериального осложнения.
До третьего триместра некоторые врачи не исключают назначение препаратов из группы нестероидных противовоспалительных препаратов (НПВП), например ацетилсалициловой кислоты и ибупрофена. Однако, уже к третьему триместру прием нестероидных противовоспалительных препаратов лучше прекратить, так как они могут негативно повлиять на развитие плода и здоровье новорожденного. В этом периоде как правило запрещены любые обезболивающие препараты.
Для уменьшения кашля назначают отхаркивающие средства, разжижающие мокроту, Препараты, основным действующим веществом которых является бромгексин, кормящим и беременным женщинам противопоказаны
Растительные препараты назначаются с большой осторожностью, так как содержат алкалоиды, которые могут быть токсичны для плода и оказывать абортивное действие.
При боли в горле возможно применение антисептических (противомикробных) препаратов местного действия.
При заложенности носа большинство врачей не рекомендуют сосудосуживающие спреи, капли. Причем это требование особенно актуально в первом триместре и для тех женщин, которые не предохраняются во вторую половину менструального цикла и могут вскоре забеременеть
Допускается применение аптечных изотонических растворов на основе очищенной морской воды для промывания носа и разжижения слизи.
В симптоматическую терапию входит назначение обильного теплого питья. Это предотвращает высыхание слизистых оболочек носа и горла и способствует разжижению мокроты, потоотделению и снижению уровня интоксикации. Симптоматическая терапия направлена на уменьшение интоксикации и поддержку защитных сил организма.
Большинство специалистов рекомендуют в первом триместре обходиться местными формами лекарственных средств. Есть препараты, способные оказывать действие непосредственно в воротах инфекции (на слизистой оболочке в носу). Так, мазь и гель ВИФЕРОН могут использоваться у беременных, начиная с первой недели. Интерферон, входящий в состав этих препаратов, вещество белковой природы, он синтезируется естественным образом в организме в ответ на проникновение возбудителя.
ОРВИ при беременности последствия
Последствия ОРВИ на ранних сроках беременности не всегда бывают очень тяжелыми, чаще инфекция практически не влияет на здоровье будущего ребенка.
Тем не менее, ОРВИ при беременности 1 триместр, последствия для малыша могут приносить самые негативные. Особенно опасным считается перенесение респираторных инфекций, ОРВИ и беременность на ранних сроках. Первые недели после зачатия в материнском организме проходят сложные процессы по закладке основ тканей, органов и клеток будущего человечка. Вирусное воздействие способно нарушить нормальное течение этого процесса, из-за чего могут развиваться разные патологические состояния.
Последствия ОРВИ, которые может нести заболевание для женщины, вынашивающей младенца:
- выкидыш (преждевременные роды);
- дефицит кислорода для малыша;
- развитие фитоплацентарной недостаточности;
- низкие показатели здоровья крохи после появления на свет (слабый крик, трудности с самостоятельным дыханием, побледнение кожных покровов, вялое состояние);
- рождение малыша инфицированным вирусом, что затруднит процесс его адаптации в мире (когда мама заболела ОРВИ на поздних сроках).
Статистика по ОРВИ
Симптомы респираторной инфекции — одна из наиболее распространенных причин посещения терапевтов. По статистике, взрослый человек имеет в среднем 4 эпизода ОРЗ в год, и до 8 у детей. Также стоит подчеркнуть сезонность этих заболеваний, с пиком в период с осени до весны (в месяцах ноябрь – апрель). При этом можно последовательно переболеть разными вирусными инфекциями или одновременно несколькими, включая сочетание вирусной и бактериальной.
Респираторные инфекции — основная причина невыхода в детсад, школу и на работу. Это связано со значительными экономическими потерями, к которым следует добавить значительные затраты на медицинские услуги.
По данным ВОЗ, респираторные вирусы — причина подавляющего большинства случаев острого воспаления верхних дыхательных путей (60-90% случаев в разных регионах), независимо от возраста пациента. Их высокая заразность обусловлена непосредственно легкостью передачи, особенно в учебных заведениях, автотранспорте, медицинских учреждениях, торговых центрах.
Цитомегаловирус
Болезнь передается контактным путем — через жидкости, выделяемые организмом: слюну, кровь, грудное молоко, сперму, вагинальные выделения. Заразиться им можно, в основном, половым путем. Бытовой путь, например, через поцелуи, возможен только от носителя с явными симптомами. Возможно также заражение через переливание донорской крови.
При заражении женщины в I триместре вирус передается внутриутробно. В 30% случаев это приводит к гибели плода. В остальных — к тяжелым поражениям центральной нервной системы. Если инфекция попала к матери в III триместре, опасности для жизни плода она не представляет. У новорожденного могут отсутствовать любые симптомы, однако иногда они проявляются со временем⁵.
Наличие специфических антител IgG к цитомегаловирусу говорит о том, что женщина уже сталкивалась с возбудителем и риск острой инфекции во время беременности минимален.
Лечение инфекций во время беременности
Если женщина подхватила вирус уже во время вынашивания ребенка или случилось обострение хронического заболевания, лечение начинают как можно раньше и только под наблюдением опытных врачей — акушера-гинеколога, инфекциониста. Течение инфекционных болезней при беременности можно контролировать и тем самым снизить риски осложнений у ребенка. Разработаны эффективные протоколы ведения пациенток с различными вирусными инфекциями.
Назначение препаратов зависит от срока беременности (многие лекарства запрещено применять в I триместре), выраженности симптомов, состояния здоровья пациентки. Например, для купирования обострения различных форм герпеса назначают ациклические нуклеотиды — ацикловир, валацикловир, фамцикловир⁷. Если мать является носителем гепатита B, новорожденному в первые часы после родов вводят вакцину и иммуноглобулин.
Микоплазмоз можно лечить на ранних сроках с помощью антибиотиков широкого спектра действия⁶. При лечении бактериального вагиноза со II триместра разрешены препараты на основе действующих веществ метронидазол и клиндамицин⁴. При инфекциях мочевыводящих путей назначают пенициллины и цефалоспорины, которые считаются относительно безвредными.
Какие анализы на инфекции нужно сдать во время беременности
Список анализов стандартный. На 8-10 неделе проходит плановая сдача анализов на ВИЧ, гепатиты В и С, сифилис, ToRCH-инфекции. Делается мазок на флору и онкоцитологию из шейки матки.
Температура во время простуды
Возможное влияние ОРВИ на беременность иногда рискует быть следующим:
- Первый триместр – время непростое и чем-то даже опасное. Плод практически ничто не защищает, а потому есть риски отклонений в развитии, которые в отдельных случаях даже приводят к выкидышу. Второй и третий месяц — время, когда формируются ткани и органы плода, но когда беременность протекает хорошо, то плод находится под защитой плаценты. Она достаточно эффективно препятствует проникновению любых инфекций. Когда же имеют место быть сопутствующие заболеванию осложнения беременности, то возможность серьезных последствий есть даже несмотря на плацентарную защиту.
- Второй триместр может быть опасен тем, что болезнь способна вызвать изменения в формировании органов ЦНС. Также есть риск нарушения питания плода. Последствие такого отклонения — отставание в развитии.
 Температура во время простуды
Температура во время простуды
Когда беременная женщина подхватывает простуду на большом сроке, то существует риск гипоксии: новорожденный вялый и бледный, кричит слабо, возможны нарушения дыхания. Такой ребенок нуждается в лечении, есть даже возможность его пребывания в палате интенсивной терапии. После того, как ребенок перенес гипоксию, он более уязвим и подвержен родовым травмам.
Как бы то ни было, пугаться не следует, простудиться во время беременности – вполне нормально, вы ни в чем не виноваты. Статистика позитивна – до 80% женщин заболевает простудой во время беременности. При этом почти у всех беременность протекает и заканчивается удачно. Чтобы не волноваться лишний раз, сделайте все анализы и обследования, которые предложит вам доктор, это позволит вам убедиться, что с ребенком все в порядке. Если не заниматься бездумным самолечением, вовремя взяться за борьбу с простудой и беречь свое здоровье, все будет в полном порядке.
Простуда при беременности во 2 триместре
Второй триместр беременности более устойчив к респираторным вирусным или бактериальным инфекциям. Плацента уже полностью сформирована, и будущий малыш получает полную иммунную защиту от матери. Как правило, легкие формы простуды, и даже грипп, переносятся относительно спокойно.
Однако, если после простудного заболевания возникли тяжелые осложнения, то они могут повлиять на здоровье будущего ребенка – может развиться плацентарная недостаточность, следствием которой будет недостаточное питание ребенка, включая кислородное голодание. На фоне подобной патологии ребенок также может приобрести врожденные пороки4.
Именно поэтому основной задачей при простуде во время беременности на втором триместре является профилактика осложнений. Обращение к врачу по-прежнему очень желательно. Таким образом, удастся подобрать действенное лечение, ведь применения мощных лекарственных препаратов, таких как антибиотики и жаропонижающие средства, крайне нежелательно при беременности.
Инфекции мочевыводящих путей (ИМП)
ИМП выделяют в отдельную группу инфекционных заболеваний, влияющих на беременность. В основном, опасность заключается в высоком риске:
- преждевременных родов (15-20% случаев при заражении);
- гипотрофии плода (дефицит массы тела, 12-15%);
- хронической внутриутробной гипоксии плода (кислородного голодания, 25-30%)³.
Чаще всего заражение происходит одновременно несколькими видами бактерий. Наиболее распространены энтеробактерии (около 90% клинических случаев) и стафилококки (около 10%). У матери они вызывают заболевания нижних мочевых путей (уретрит, цистит, бессимптомная бактериурия) и верхних (абсцесс или карбункул почки, пиелонефрит).