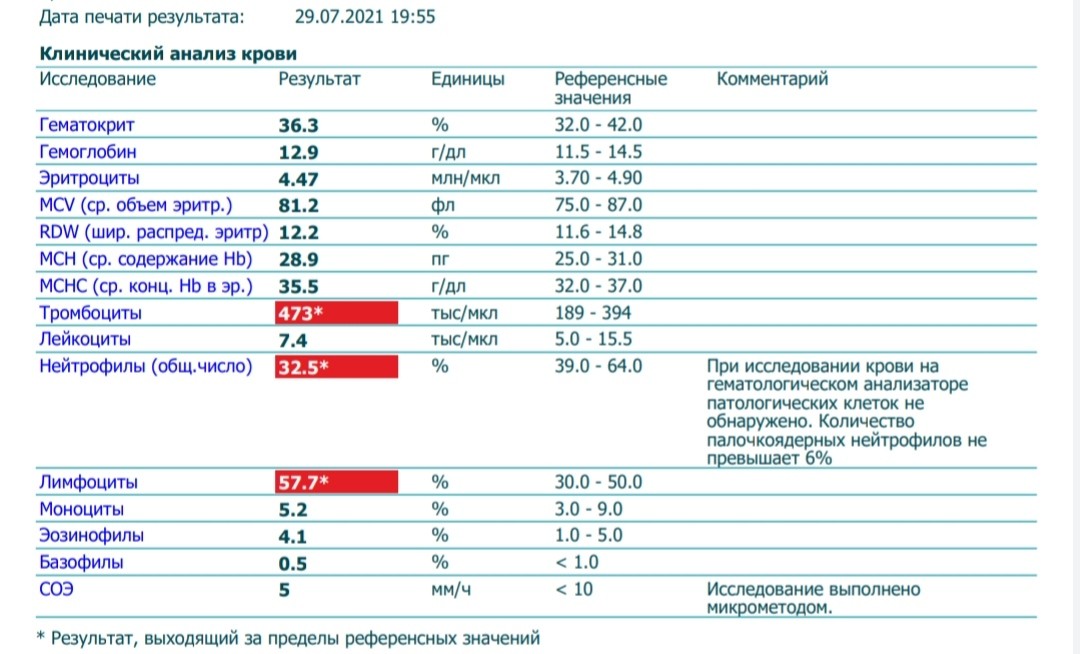
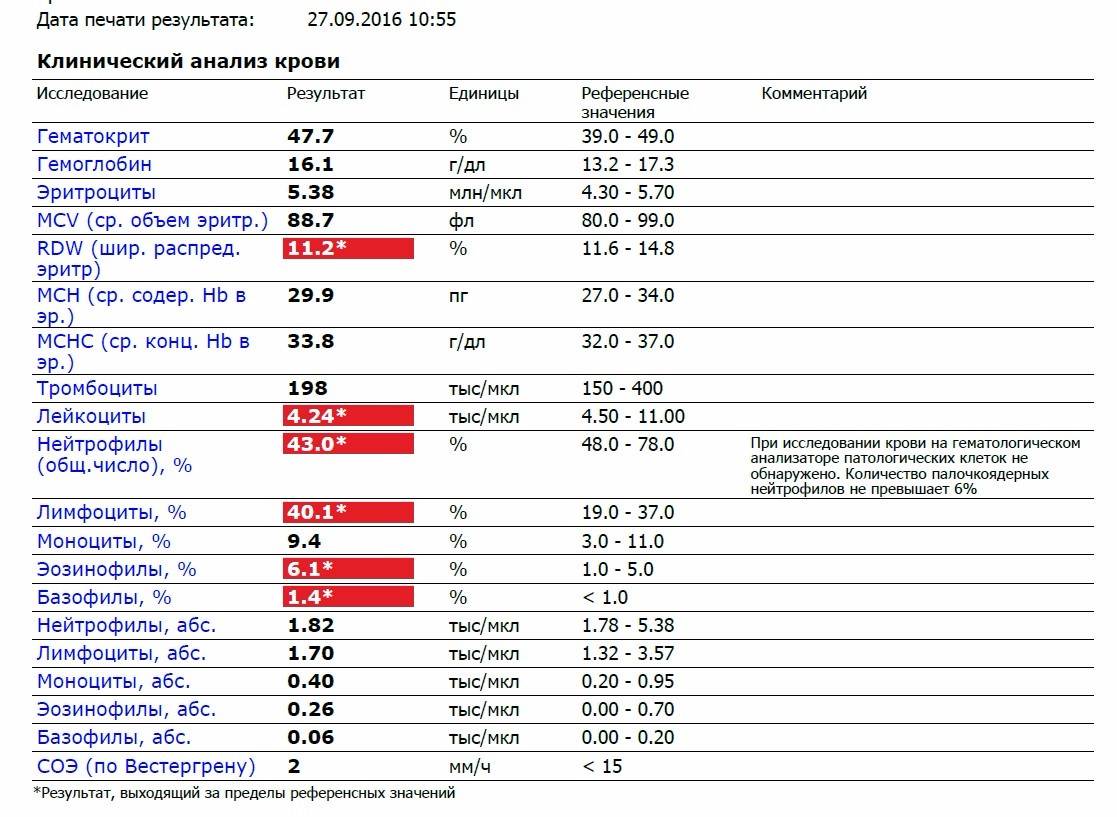
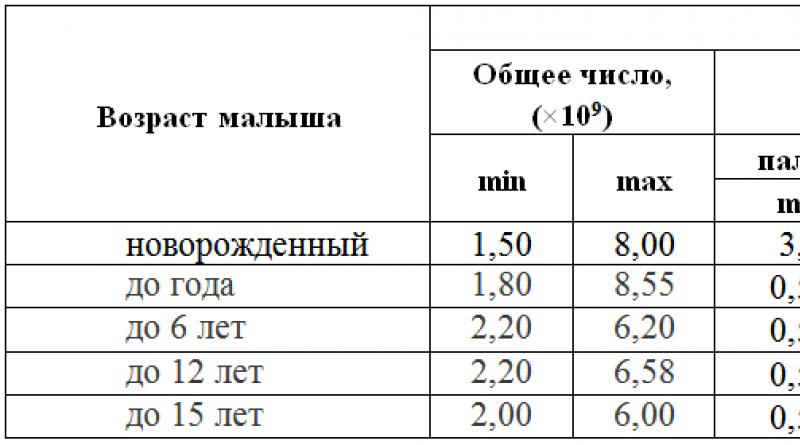
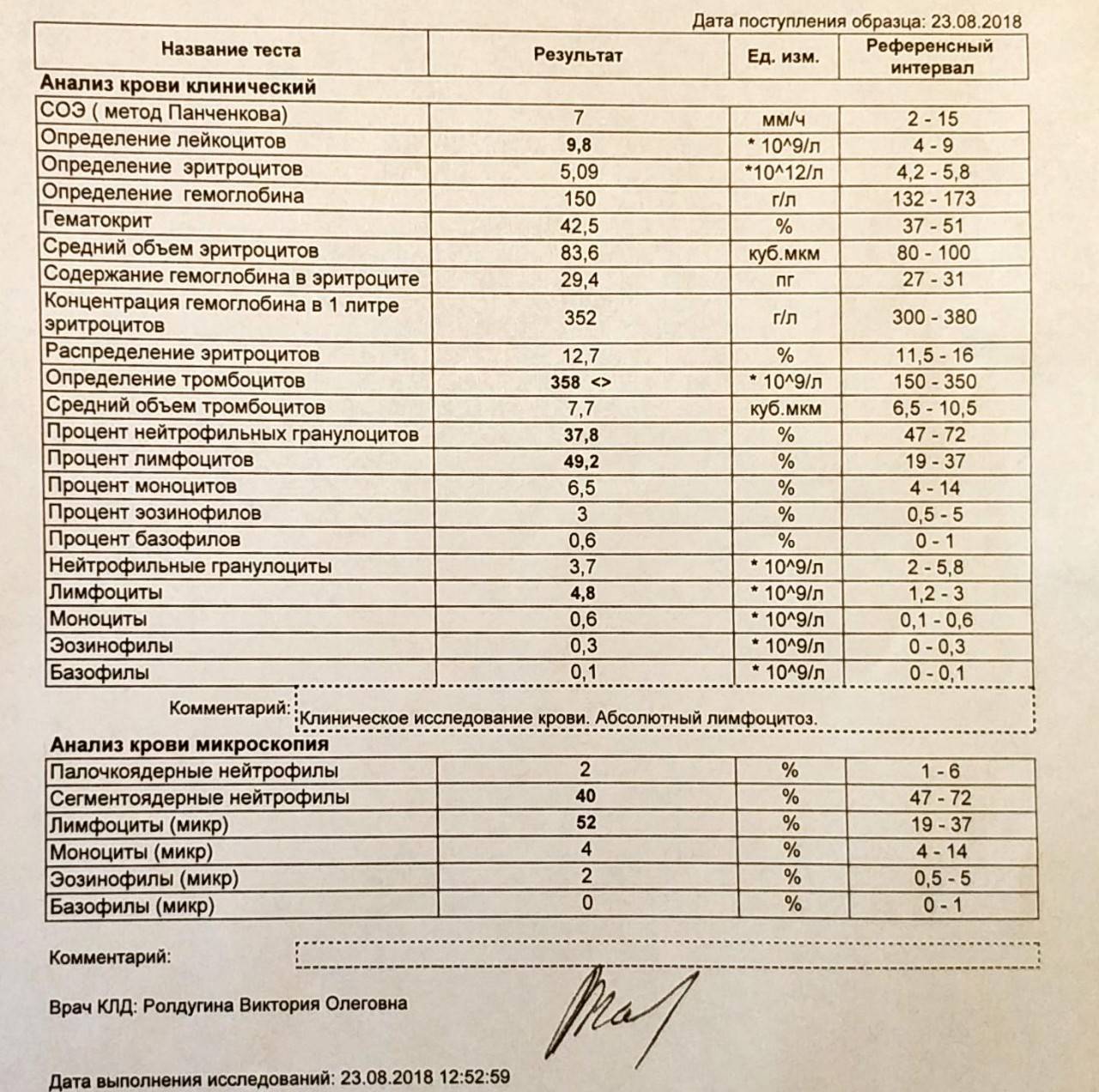
Разновидности лейкоцитоза
Лейкоциты — это группа клеток, которые отличаются по строению, функциям, содержанию в крови. При патологических причинах лейкоцитоза врач определяет, какие именно клетки превысили нормы. По этому критерию различают пять разновидностей лейкоцитоза:
базофильный;
моноцитарный;
эозинофильный;
нейтрофильный;
лимфоцитарный.
У каждого типа – свои причины. К увеличению базофилов приводят аллергические реакции, неспецифический язвенный колит. Превышением считается содержание таких клеток выше 1%.
При гранулемах, септическом эндокардите, протозойных инфекциях содержание моноцитов превышает 10%. Если при анализе крови выявлено содержание нейтрофилов выше 75%, это может быть признаком бактериальной инфекции, гнойного процесса.
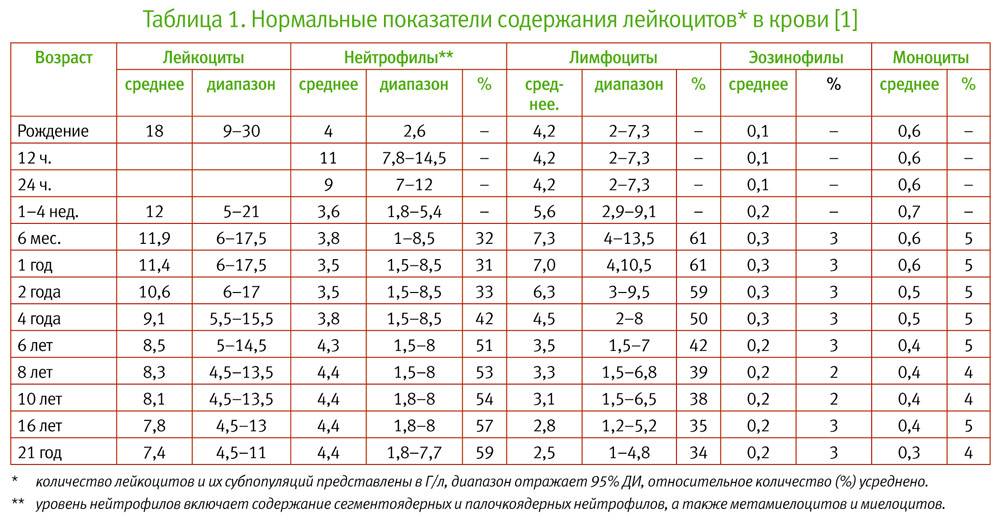
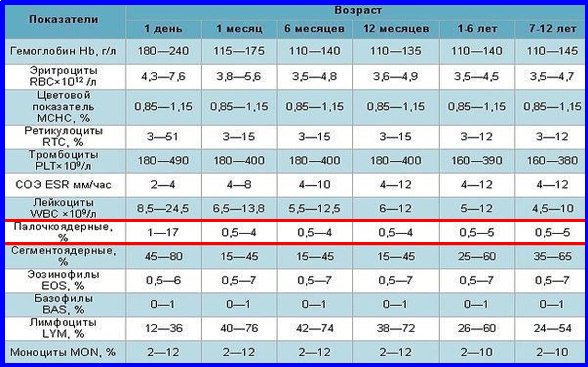
Нормы содержания лимфоцитов отличается в зависимости от возраста пациента. У новорожденных и детей до 7 лет норма – в пределах 55%. Если это значение выше, речь идет о лимфоцитарном лейкоцитозе. У пациентов старше 7 лет норма лимфоцитов находится в пределах 38%, то есть значение выше этой цифры будет являться патологией. Причина лимфоцитоза – вирусные заболевания, злокачественные болезни крови.
Превышение нормы эозинофилов (выше 5%) происходит при заражении глистами, аллергиях.
Благодаря различию в реакциях организма на патоген по типу лейкоцитоза можно установить предварительный диагноз, определить характер патологии.
Принципы лечения
Нейтрофилия не относится к самостоятельным патологиям, поэтому лечения повышенного количества клеток не существует. Прежде всего, педиатр определяет, чем вызвано отклонение и назначает повторное исследование.
Нередко основная причина — несоблюдение правил при сдаче крови. Например, мама не проследила, и ребенок перед анализом поел.
Также если перед сдачей крови дети перенесли эмоциональное потрясение или усиленно готовятся к спортивным соревнованиям, беспокоиться о результате анализа не стоит. Вероятнее всего, это и является фактором, повлиявшим на активное производство нейтрофилов костным мозгом. Однако проведение повторного анализа обязательно. В других случаях методы лечения зависят непосредственно от заболевания:
- при болезнях инфекционной природы, сопровождаемых высокой температурой тела и гнойными выделениями, назначаются антибиотики;
- при вирусах — противовирусные средства и мероприятия, направленные на повышение иммунитета;
- если на рост нейтрофилов повлияло несбалансированное питание малыша, необходима коррекция меню, а также прием витаминных комплексов;
- при грибках – противомикозные медикаменты;
- при патологиях костного мозга – препараты, угнетающие чрезмерное производство данных клеток;
- если причиной является прием определенных лекарств, меняется курс лечения;
- при инфаркте мозга, миокарда, легких или почек – реанимационные мероприятия.
Причины повышенных нейтрофилов
Если уровень нейтрофилов у детей превышает норму незначительно, скорее всего, повода для беспокойства нет. Такое состояние может наблюдаться после физической активности.
Если наблюдается существенное и стойкое повышение, тогда ребенка необходимо обследовать. Причины могут быть разные, в том числе острые процессы, злокачественные опухоли, некроз тканей. О причинах повышения уровня нейтрофилов у взрослых можно почитать тут.
Обычно нейтрофилез объясняется следующими заболеваниями:
- гемолитическая анемия;
- лейкоз;
- абсцессы;
- аппендицит;
- сахарный диабет;
- острые воспалительные заболевания, такие как тонзиллит, пневмония, отит, сепсис, перитонит, бронхит и т.п.;
- трофические язвы;
- ожоги тяжелой степени (третьей и четвертой).
Уровень этих клеток напрямую зависит от интенсивности протекания патологического процесса. Если нейтрофилы повышены значительно, нужна быстрая диагностика и своевременное лечение.
Повышение нейтрофилов в крови у ребенка наблюдается при многих заболеваниях. Чтобы выяснить причину, требуется тщательное обследование
Общее количество нейтрофилов у ребенка может быть нормальным, но при этом повышены сегментоядерные формы, то есть наблюдается сдвиг лейкограммы вправо. Это может свидетельствовать о следующих процессах в организме:
- инфекционные заболевания, иногда протекающие без клинических проявлений;
- острые воспаления;
- опухоли (доброкачественные и злокачественные).
Нормативные значения показателей
В медицинской сфере нет точного показателя, какая норма лимфоцитов, это зависит от самого пациента: его пола, возраста, способа жизни. К примеру, у детей наблюдается высокое количество элементов, которые могут снизиться в период его взросления. Также больше лимфоцитов наблюдается у женщин, в независимости от их возраста. Такая особенность вызвана больше активностью организма, его постоянной перестройкой, а также деятельностью лимфатической системы.
Повышенные лимфоциты
Зачастую повышены лимфоциты в крови появляются из-за появления различных вирусных инфекций в организме человека. Среди них можно отметить такие моменты: коклюш, сифилис или туберкулез. Также к высоким может приводить и другие болезни, например малярия. Помимо проблем, что связаны с подобными проблемами, высокий уровень элементов может появиться при обнаружении в организме таких факторов, как:
- Аутоиммунные виды заболеваний.
- Появление проблем с органами дыхания.
- Сильные стрессовые ситуации, в которых был пациент.
- Увеличение некоторых внутренних органов: почек: печени, поджелудочной.
- Развитие злокачественных опухолей или предопухолевые процессы в организме.
- Гиперчувствительность на определенные продукты, препараты или компоненты.
- Нарушение работы органов эндокринной системы, например увеличение щитовитки.
Однако важно помнить, что проблема не всегда появляется через определенные, ярко выраженные симптомы. Они могут меняться в зависимости от организма человека или наоборот могут быть скрытыми и незаметными
Чтобы убрать повышение лимфоцитов, необходимо вылечить появившееся заболевание, после этого уровень компонентов в крови будет восстановлен.
Пониженные лимфоциты
Когда лимфоциты понижены, врачи ставят диагноз лимфопения, которая может характеризоваться уменьшением некоторых органов, а так же ухудшением состояния иммунной системы, когда организм перестает вырабатывать нужное количество определенных компонентов. Такая проблема может появиться из-за таких факторов:
- СПИД или ВИЧ инфекции.
- Появление опухолей в лимфатических тканях.
- Если у человека произошло облучение радиацией.
- Патологические проблемы, заболевания костного мозга.
- После того, как человек долго принимал определенные препараты.
- Долгие инфекционные заболевания, которые очень сложно протекают.
Как и в предыдущем варианте, исправить ситуацию можно пройдя нужный курс лечения, который поможет избавиться от очага появления проблемы. Стоит знать и то, что понижение лейкоцитов может возникнуть у беременных женщин из-за ухудшения иммуннитета. Принимать определенные меры в данной ситуации не нужно, следует только повысить уровень наблюдения за состоянием девушки и развитием плода. А вот если изменение показателей произошло очень резко, тогда нужно пройти дополнительное обследование.
Какими симптомами сопровождается нейтрофилия?
Зачастую нейтрофилия начинается бессимптомно. Обусловлено это с тем, что палочки появляются в момент заражения вирусом или другой болезнью, а на их дозревание требуется время.
По мере созревания нейтрофилов начинают проявляться симптомы. Нейтрофильные гранулоциты активно устраняют патогенные клетки в месте воспаления, при этом продукт их распада становится причиной размягчения и начала гнойного процесса.
Главным признаком активной деятельности данных клеток является нагноение. Характерными признаками нейтрофилеза также являются: головная боль и повышение температуры тела у малыша, ринит и кашель, недомогание и быстрая утомляемость, отек и покраснение пораженных участков кожи, возможно наличие хрипов в легких и присутствие гноя в носоглотке.
Причины понижения
Понижение количества нейтрофилов в крови по сравнению с нормой называется сдвигом лейкоцитарной формулы влево. Причин такому состоянию несколько:
- ВИЧ;
- апластическая анемия;
- инфекции в тяжелом варианте;
- период после перенесенного тяжелого заболевания, длительное голодание, кахексия;
- алкоголизм;
- гепатит;
- сепсис;
- лучевая болезнь;
- интоксикации разной этиологии, прием лекарств (антибиотики, противовирусные противовоспалительные препараты, лекарственные средства для лечения гипертиреоза, для химиотерапии);
- дефицит минералов, витаминов группы В;
- повреждения костного мозга;
- увеличение селезенки;
- метастазирование рака любой локализации в костный мозг или миелопролиферативные процессы;
- генетическая предрасположенность;
- гипергликемия;
- идиосинкразия, когда неясна причина понижения концентрации нейтрофилов в кровотоке.
Функция нейтрофилов
Основная роль нейтрофилов заключается в защите организма от инфекционных агентов. Взаимодействие бактерий с антителами и системой комплемента приводит к образованию различных хемотаксических агентов. Первоначальный ответ нейтрофилов заключается в миграции в направлении источника раздражения. По прибытии на место инфекции или воспаления нейтрофилы прилипают к стенкам сосудов.
Следующим этапом является миграция через сосудистую матрицу, затем нейтрофилы мигрируют к источнику раздражения тканей. Во время миграции присутствие особых соединений активирует нейтрофилы на борьбу с инфекцией и воспалением.
Лимфоциты понижены
Понижение лимфоцитов называется лимфопенией. Такое состояние характерно для следующих заболеваний:
- СПИД.
- Длительные, тяжело протекающие инфекции.
- Патологии костного мозга.
- Опухоли лимфатических тканей.
- Облучение радиацией.
- Прием некоторых групп препаратов, таких как цитостатики.
- Беременность.
Лимфопения редко проявляется характерными симптомами. К наиболее частым признакам этого состояния относятся:
- Уменьшение либо полное отсутствие миндали и других периферических лимфоузлов.
- Заболевания кожи – экзема, пиодермия.
- Общие признаки болезней крови – язвы слизистой оболочки рта, петехии, бледность, желтуха.
- Увеличение печени и селезенки.
Как и в случае с лимфоцитозом, для нормализации уровня этих клеток нужно устранить причину, которая привела к патологическому состоянию. Нужно обратиться к врачу, который сможет установить точный диагноз и назначить правильную схему лечения.
В случае лимфопении беременных, при умеренном снижении уровня лимфоцитов особых мер принимать нет необходимости. Достаточно усиленного контроля за состоянием здоровья и регулярного прохождения всех нужных обследований. Если произошло резкое падение лимфоцитов – стоит обратиться за медицинской помощью для дополнительной диагностики.
Как образуются нейтрофилы у детей
Общий предшественник стволовых клеток в костном мозге дает начало всем ядросодержащим лейкоцитам и эритроцитам через сложный, но организованный, цикл роста. Общая стволовая клетка постепенно дифференцируется в гранулоцитарные и мононуклеарные предшественники, а также в предшественники эритроцитов, причем каждое деление производит более зрелые клетки, менее способные к самообновлению, в отличие от стволовых клеток. Во время этого процесса созревания, многочисленные факторы роста действуют на различные развивающиеся клетки и влияют на конечный их тип. Например, гранулоцитарный колониестимулирующий фактор (G-CSF) стимулирует нейтрофильные предшественники. Костный мозг обладает огромной способностью к клеточному производству, примером чему является синтез примерно 1011 нейтрофилов в день.
Полностью зрелые нейтрофилы могут храниться в костном мозге или выделяться в общий оборот. Стимулы, способствующие высвобождению зрелых нейтрофилов, включают лихорадку, некроз тканей, повышенный уровень катехоламинов, гипоксию, кровотечение и высвобождение различных цитокинов, которые могут повышаться при различных болезненных состояниях. Как только клетки выпущены в кровь, они мигрируют в ткани в течение шести-двенадцати часов. Таким образом, для того, чтобы количество лейкоцитов оставалось нормальным или повышенным, необходимо постоянно синтезировать и высвобождать клетки из костного мозга с высокой скоростью.
Причины снижения моноцитов в крови
Моноцитопения – это снижение моноцитов в крови ниже порогового значения. Подобный симптом встречается при таких состояниях:
- Гнойные бактериальные инфекции.
- Апластическая анемия.
- Онкогематологические заболевания (поздние стадии).
- Прием некоторых лекарственных средств.
Пониженные моноциты встречаются несколько реже, чем увеличение их количества в периферической крови, и зачастую этот симптом связан с тяжелыми заболеваниями и состояниями.
Гнойные бактериальные инфекции
Под этим термином понимают заболевания, при которых происходит внедрение гноеродных бактерий и развитие воспаления. Речь идет обычно о стрептококковой и стафилококковой инфекции. Среди самых распространенных гнойных заболеваний стоит выделить:
- Инфекции кожи: фурункул, карбункул, флегмона.
- Поражение костей: остеомиелит.
- Бактериальная пневмония.
- Сепсис – попадание болезнетворных бактерий в кровь с одновременным снижением общей реактивности организма.
Некоторые гнойные инфекции имеют тенденцию к саморазрушению, другие требуют обязательного врачебного вмешательства. В анализе крови, помимо моноцитопении, отмечается увеличение концентрации нейтрофильных лейкоцитов – клеток, отвечающих за быструю атаку в очаге гнойного воспаления.
Апластическая анемия
Низкие моноциты у взрослых могут встречаться при разных формах анемии – состояния, при котором выявляется нехватка эритроцитов и гемоглобина. Но если железодефицитная и иные варианты этой патологии хорошо поддаются терапии, то апластическая анемия заслуживает особого внимания. При этой патологии происходит резкое торможение или полное прекращение роста и созревания всех кровяных клеток в костном мозге, и моноциты не являются исключением.
Симптомы апластической анемии:
- Анемический синдром: головокружение, упадок сил, слабость, тахикардия, бледность кожи.
- Кровотечения различной локализации.
- Снижение иммунитета и инфекционные осложнения.
Апластическая анемия – это тяжелое расстройство кроветворения. Без лечения больные погибают за несколько месяцев. Терапия предполагает устранение причины анемии, прием гормонов и цитостатиков. Хороший эффект дает пересадка костного мозга.
Онкогематологические заболевания
В поздних стадиях лейкоза отмечается угнетение всех ростков кроветворения и развитие панцитопении. Страдают не только моноциты, но и другие клетки крови. Отмечается значительное снижение иммунитета, развитие тяжелых инфекционных заболеваний. Возникают беспричинные кровотечения. Трансплантация костного мозга является оптимальным вариантом лечения в этой ситуации, и чем раньше будет сделана операция, тем больше шансов на благоприятный исход.
Прием лекарственных препаратов
Некоторые медикаменты (кортикостероиды, цитостатики) угнетают работу костного мозга и приводят к снижению концентрации всех клеток крови (панцитопении). При своевременном оказании помощи и отмене лекарственного препарата функция костного мозга восстанавливается.
Моноциты – это не просто профессиональные фагоциты, дворники нашего организма, безжалостные убийцы вирусов и иных опасных элементов. Эти белые кровяные клетки являются маркером состояния здоровья наряду с другими показателями общего анализа крови. При повышении или снижении уровня моноцитов следует обязательно показаться врачу и пройти обследование для поиска причины такого состояния. Выставление диагноза и подбор схемы терапии проводится с учетом не только лабораторных данных, но и клинической картины выявленного заболевания.
О каких заболеваниях говорят повышенные показатели?
Уровень СОЭ и эозинофилов у детей выше нормы:
- гельминтоз;
- аллергия на медицинские препараты;
- бронхиальная астма;
- дерматит, вызванный аллергией;
- онкозаболевания.
Количество нейтрофилов и скорость СОЭ выше нормы:
- менингит;
- сепсис;
- воспаление легких;
- ангина;
- пиелонефрит;
- абсцесс;
- воспаление аппендикса.
Повышенное количество базофилов в крови — редкое явление, которое говорит о:
- лимфогранулематозе;
- некоторых видах лейкоза;
- заболеваниях щитовидки;
- аллергических реакциях.
Количество моноцитов и скорость СОЭ выше нормы:
- красная волчанка;
- туберкулез легких;
- сифилис;
- бруцеллез;
- лейкоз.
Лимфоциты и СОЭ могут быть повышены при:
- кори;
- мононуклеозе, вызванном инфекцией;
- цитомегаловирусе;
- гриппе;
- ОРВИ;
- коклюше;
- краснухе;
- гепатитах;
- туберкулезе.
Важно: отклонения лимфоцитов от нормы в большую сторону для детей в возрасте до 5 лет может быть физиологическим. Для подтверждения возможной причины необходимо пройти дополнительное обследование

Расшифровка лейкоцитарной формулы
При расшифровке лейкограммы учитывают ее сдвиг в сторону увеличения или уменьшения сегментоядерных или палочкоядерных клеток. Сдвиг влево свидетельствуют о росте уровня юных форм, сдвиг вправо – о повышении зрелых.
Поступление в кровь палочкоядерных форм характерно для тяжелых воспалений и злокачественных опухолей. При сдвиге вправо можно судить о наличии таких патологий:
- анемия;
- заболевания печени и почек;
- лучевая болезнь.
При расшифровке анализа крови учитывают все показатели, и рассматривают их в совокупности. Если лимфоциты повышены, нейтрофилы понижены, скорее всего, болезнь, например, ОРВИ или грипп, уже отступает. Если понижены нейтрофилы и понижены лимфоциты, или последние находятся в норме, это говорит о хронической вирусной инфекции, при этом ребенок часто болеет, иммунитет снижен.
Почему лейкоциты в крови повышены
Лейкоциты повышены в крови при воспалительных инфекционных, аутоиммунных процессах, уровень повышения соответствует реактивности иммунитета, его способности противостоять вторжению инфекции в организм. От чего повышаются лейкоциты в крови, почему развивается лейкоцитоз при воспалительных заболеваниях, рассматривается в данной статье.
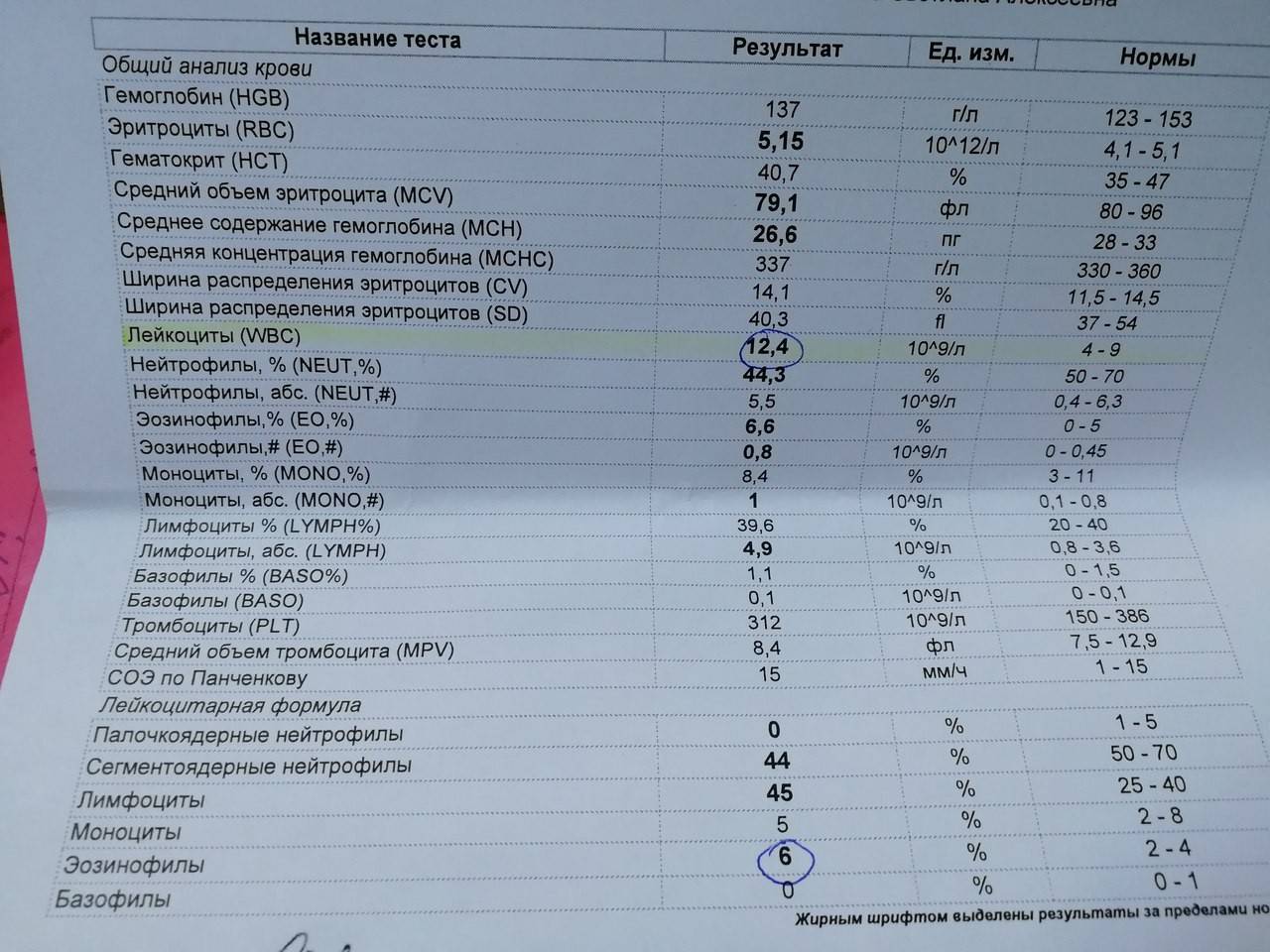
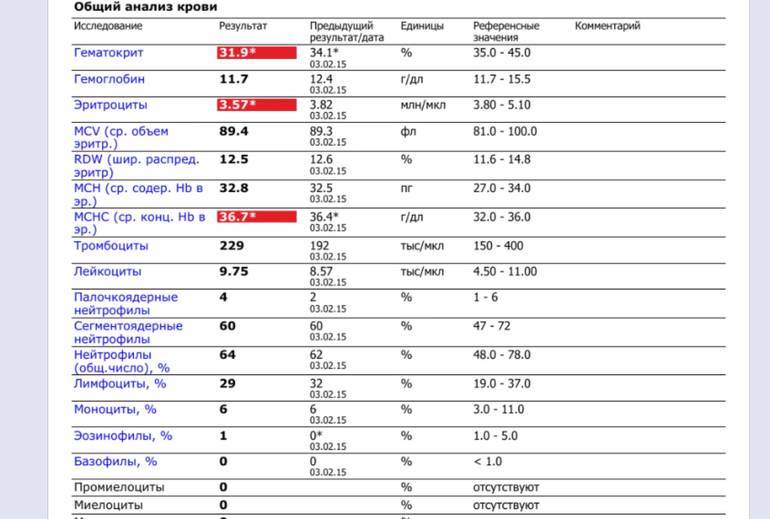
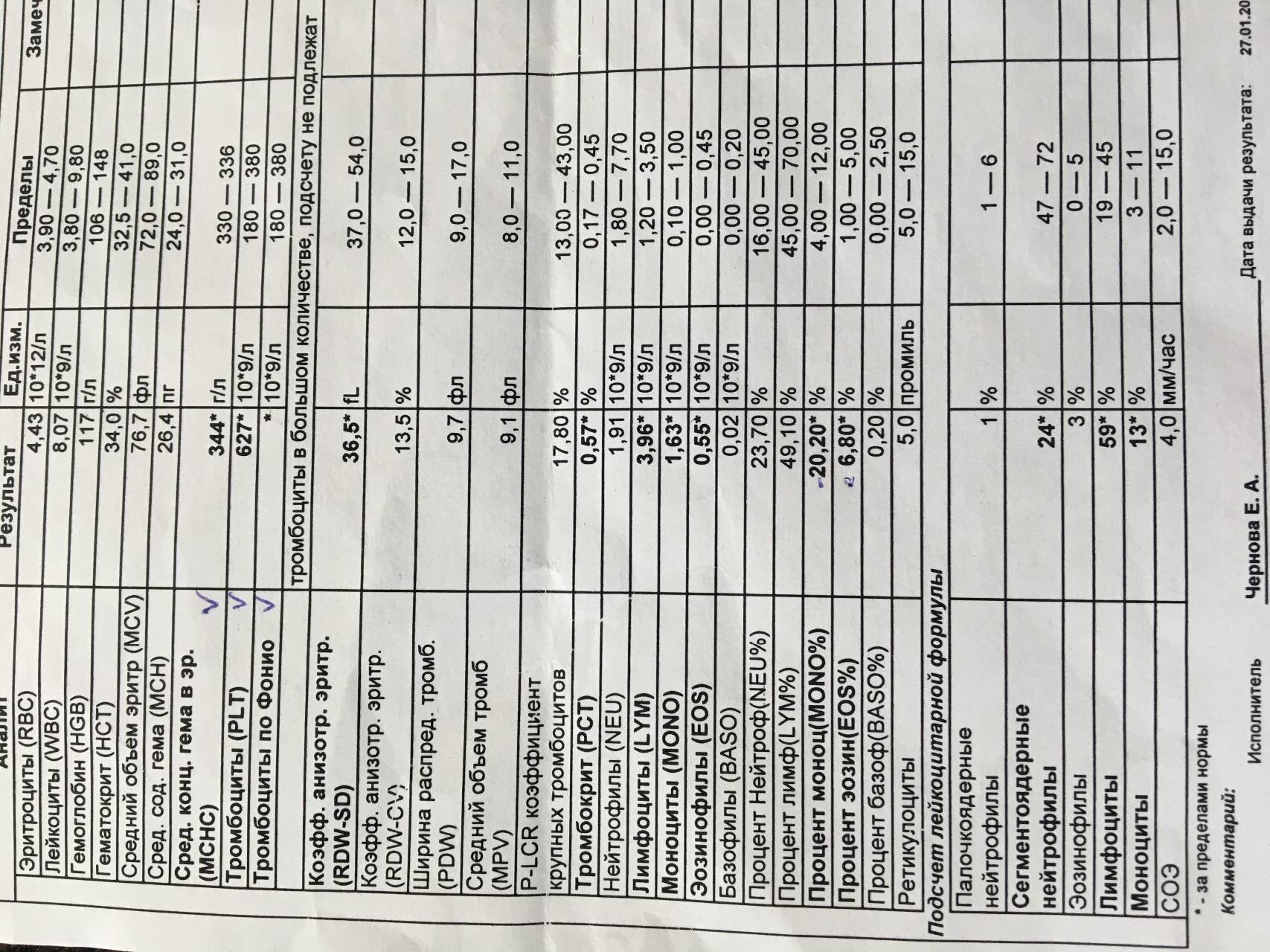
Уровень лейкоцитов в анализе обозначается WBC – от англ. white blood cell или белые кровяные клетки. Подсчет клеток в отобранном образце производят под микроскопом. Сравнивая результат с нормальными значениями лейкоцитов, узнают уровень превышения нормы или степень их понижения в плазме крови.
Для проведения анализа исследуют венозный или капиллярный образец, взятый натощак в утреннее время. Накануне проведения анализа не рекомендуются тепловые процедуры, занятия спортом, переохлаждение, переедание.
Лейкоциты – что это
Лейкоциты – это живые клетки иммунной системы, вырабатывающиеся в костном мозге, созревающие в лимфоузлах, селезенке, тимусе. Они отвечают за клеточный иммунитет и выработку гуморальных факторов иммунной защиты.
Благодаря повышенному содержанию лейкоцитов в крови, организм защищается от внедрения инфекции, чужеродных антигенов, избавляется от собственных видоизмененных клеток, что служит защитой от рака.
В иммунной системе человека 5 видов белых клеток:
Как снизить лимфоциты ребёнку в домашних условиях?
Много лимфоцитов в крови у ребёнка указывает на серьёзное заболевание, которое не следует пытаться лечить самостоятельно. Врач назначает комплексное обследование с целью определения конкретного диагноза и точной причины, вызвавшей увеличение лимфоцитов в крови у ребёнка.
В случае обнаружения бактериальной инфекции проводится тест антибиотикограмма по определению класса наиболее эффективных антибактериальных препаратов
Важно учитывать возраст малыша, поскольку данный фактор является ограничением при выборе лекарства. При назначении терапии совсем маленьким пациентам предпочтение отдаётся бактериофагам, которые избирательно уничтожают исключительно патогенные штаммы бактерий
Для терапии вирусных заболеваний подбирают препараты, механизм действия которых с одной стороны направлен на угнетение жизнедеятельности возбудителя
А с другой – на активацию естественных защитных сил организма ребёнка
Для терапии вирусных заболеваний подбирают препараты, механизм действия которых с одной стороны направлен на угнетение жизнедеятельности возбудителя. А с другой – на активацию естественных защитных сил организма ребёнка.
Функции и виды клеток
Нейтрофилы – это разновидность лейкоцитов – белых кровяных телец, которые жизненно необходимы иммунной системе. Эти клетки неоднородны, всего существует 4 типа нейтрофилов, которые отличаются по своему узкому предназначению:
- миелоциты – это преднейтрофилы, максимально незрелые клетки без дифференциации, которые могут со временем превратиться не только в нейтрофил, а любой форменный элемент крови: от тромбоцита до эозинофила;
- юные нейтрофилы – это незрелый вариант именно нейтрофилов, условный резерв клеток, которые начинают работать в условиях повышенной потребности организма в иммунных клетках, в критических ситуациях минимальное количество таких клеток может фиксироваться в кровотоке (не более 1%);
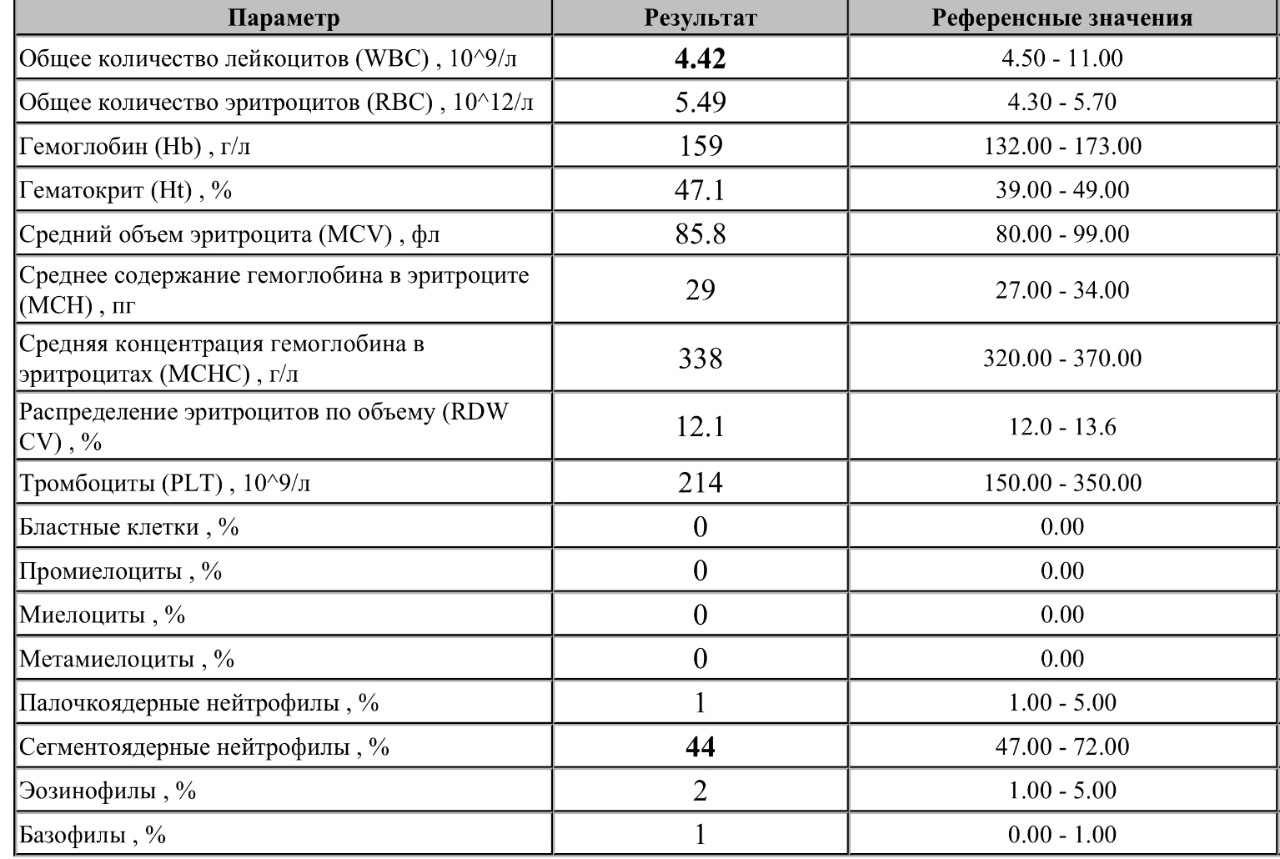
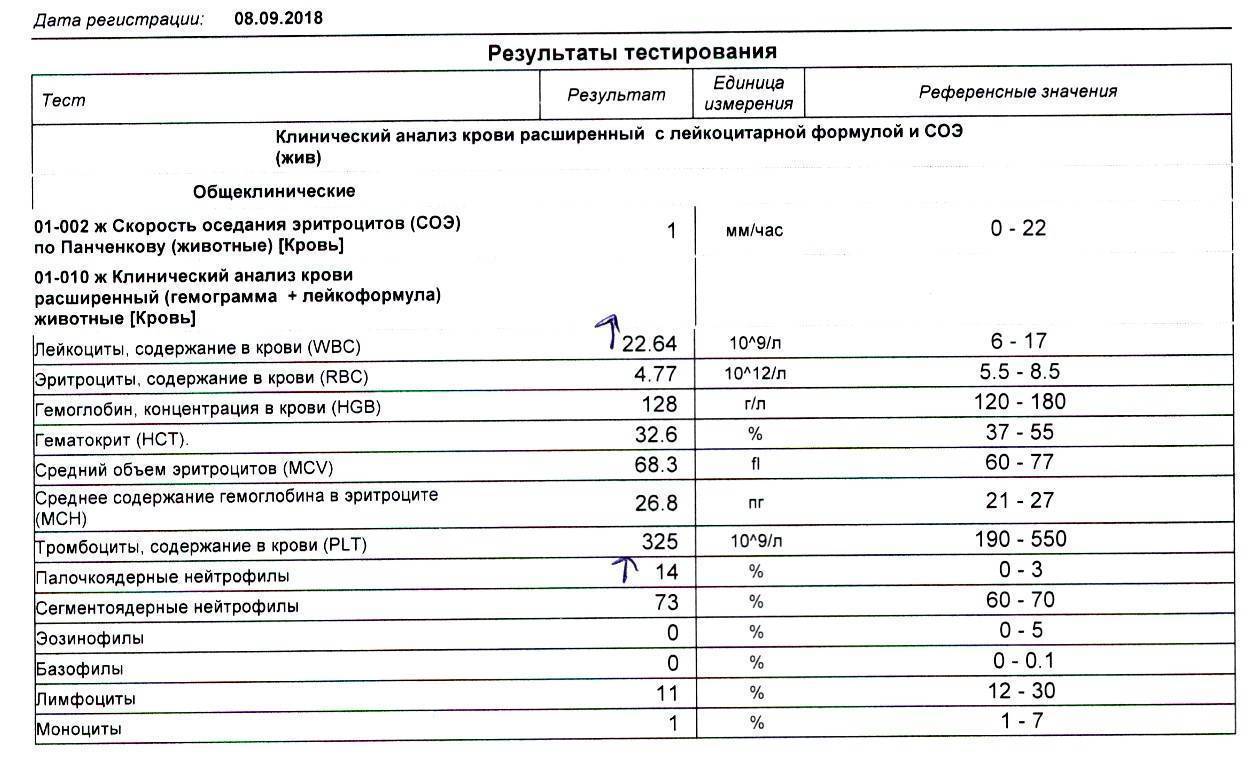
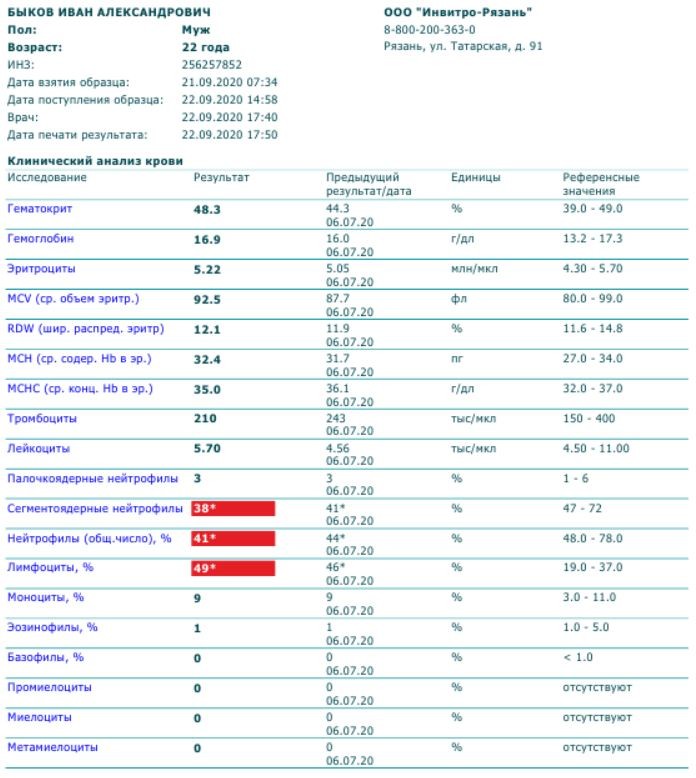
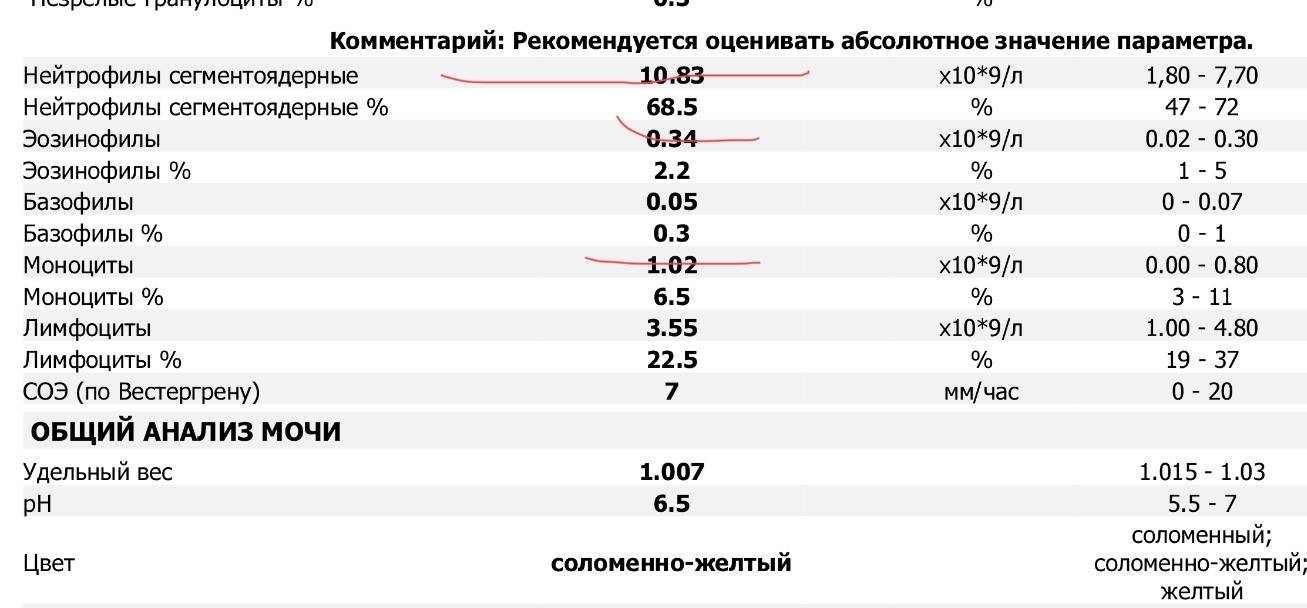
- палочкоядерные нейтрофилы – составляют не более 5% от общего количества нейтрофилов, это уже частично специализированная клетка иммунной системы, в кровотоке работает в том случае, если остальные нейтрофилы не справляются со своими функциями;
- сегментоядерные нейтрофилы – основа нейтрофильных клеток, в кровотоке постоянно работают до 70% от общего количества структур, максимально проявляют себя при инфекционно-воспалительном процессе в организме.
Таким образом, активных, то есть способных действовать нейтрофилов, всего два вида: сегменто- и палочкоядерные. Именно они решают основные задачи, которые ставит перед нейтрофилами организм:
- лизируют клеточную мембрану патогена, убивая вирусы, бактерии, грибки, другую патогенную микрофлору;
- вступают с микробами в реакцию антиген-антитело, связывая патогенную флору, ускоряя купирование воспаления;
- поглощают микробы и переваривают их (фагоцитоз): одна клетка способна уничтожить до 30 «чужаков»;
- инактивируют вирусы, понижая скорость репликации возбудителей, помогая купировать воспаление вирусной природы.