Аллергический насморк
Как определить, что насморк именно аллергический?
- Выделения из носа обильные и прозрачные.
- Насморк не сопровождается никакими другими симптомами ОРВИ, в том числе и температурой.
- Может быть зуд, желание чихнуть.
- Могут слезиться глаза.
- У ребёнка раньше были похожие эпизоды насморка.
- Ринорея протекает достаточно долго и не проходит при использовании солевых растворов и противовирусных препаратов.
- В анамнезе у ребёнка есть другие аллергические заболевания (пищевая аллергия, атопический дерматит).
Как лечить такой насморк?
- Нос можно промывать солевым раствором, как и при ОРВИ. Лекарство поможет смыть аллерген со слизистой оболочки носовой полости, и тогда проявления аллергии снизятся.
- При этом не получится обойтись без антигистаминных препаратов, которые остановят аллергический процесс. Назначать такие препараты должен врач.
Что важно знать при лечении аллергического насморка?
- Пока аллерген присутствует в непосредственной близости от ребёнка, аллергия будет продолжаться и снижать качество жизни малыша. Поэтому необходимо выяснить, что именно провоцирует развитие аллергического ринита.
- В период обострения необходима гипоаллергенная диета, чтобы снизить аллергенную нагрузку на организм.
- Дома не должно быть старых перьевых подушек, ковров, больших мягких игрушек – скапливающаяся в них пыль может провоцировать аллергию.
- Необходимо проводить регулярную влажную уборку, не забывая обо всех горизонтальных поверхностях, на которых тоже может оседать пыль.
- Если вы понимаете, что насморк продолжается, несмотря на все ваши усилия, обратитесь к аллергологу.
Проявления болезни
Обычно насморк протекает в три стадии.
1. Стадия раздражения слизистой оболочки (сухая) (от нескольких часов до двух суток).
- Могут быть ощущение жжения, раздражения, саднения, ухудшение обоняния, изменение голоса (гнусавость).
- Если насморк развивается на фоне общего инфекционного процесса, то также отмечается нарушение общего самочувствия (вялость, снижение аппетита), повышение температуры тела, головная боль.
2. Стадия серозных выделений (24-72 часа).
- Чихание может усилиться.
- Появляется заложенность не только носа, но и уха.
- Затруднение носового дыхания и, как следствие, беспокойный сон и затруднение сосания.
- Появляются выделения – жидкий, бесцветный, прозрачный секрет.
- Постепенно объём отделяемого увеличивается и становится гуще.
- На коже верхней губы и вокруг крыльев носа может появляться покраснение, зуд, раздражение.
3. Стадия слизисто-гнойных выделений (от 3 до 10 дней).
- Секрет становится гуще, мутнее, приобретает тягучесть и различные оттеки серого, жёлтого и зелёного.
- Выделения постепенно уменьшаются и исчезают.
- Общее состояние ребенка улучшается.
В случае травматической природы и попадании инородных предметов отмечается асимметричность процесса. Также редко можно выделить первую и третью стадии.
При аллергическом рините третья стадия практически отсутствует, и является скорее осложнением или вторичной патологией.
Другие варианты течения
a) С быстрым выздоровлением (на 2-3-й день).
b) Затяжное, особенно у часто болеющих детей.
Сколько дней держатся симптомы ОРВИ?
Длительность симптомов зависит от вида возбудителя и иммунитета больного, но можно выделить их среднюю продолжительность.
- Воспаление в горле и чихание появляются на ранних стадиях заболевания. И обычно проходят через 3-6 дней.
- Повышенная температура (легкая лихорадка) и мышечные боли — обычно первичные симптомы ОРВИ. Температура держится около недели.
- Заложенность носа и другие общие симптомы обычно сохраняются в течение первой недели у трети всех больных и проходят через 7-10 дней.
Отличительная особенность ОРВИ: обычно первые несколько дней носовые пазухи не забиты. В носу выделяется обильная водянистая слизь, которая постепенно густеет и приобретает зеленый или желтый цвет. В большинстве случаев насморк проходит через 5-7 Дней.
Кашель возникает в большинстве случаев ОРВИ. Мокрота имеет цвет от прозрачной до желто-зеленой. Кашель обычно проходит через 2-3 недели, но может сохраняться в течение 4 недель.
Как и чем лечить насморк у ребёнка в 1 месяц?
Итак, если ребёнку месяц, чем лечить насморк? В первую очередь мы будем рассматривать методы борьбы с насморком, вызванным вирусной инфекцией. В медикаментозном лечении ринореи выделяют следующие шаги:
- Орошение носовой полости солевым раствором.
- Удаление избыточной слизи, сгустков и корочек.
- Применение лекарственных препаратов, обладающих противовирусной активностью и направленных на ускорение заживления эпителия.
Промывание носовой полости
С этой задачей справляются солевые растворы. Они размягчают корочки, скопившиеся в носу, способствуют более лёгкому их отделению от стенок носовой полости, а также разжижают слизь.
В домашних условиях возможно использование как физиологического раствора, который можно найти в любой аптеке, так и солевого раствора собственного приготовления.
Удаление избыточной слизи, сгустков и корочек
Если говорить о грудничках, сложность заключается в том, что сморкаться малыши ещё не умеют. Но при этом их носовую полость всё равно необходимо очищать, чтобы в скопившейся слизи не начали размножаться бактерии.
Простые корочки можно устранить ватной турундой. Мягкими круговыми движениями, без излишнего давления на стенки носа. Причём не стоит долго проводить эту манипуляцию, чтобы не повредить нежную слизистую оболочку носа.
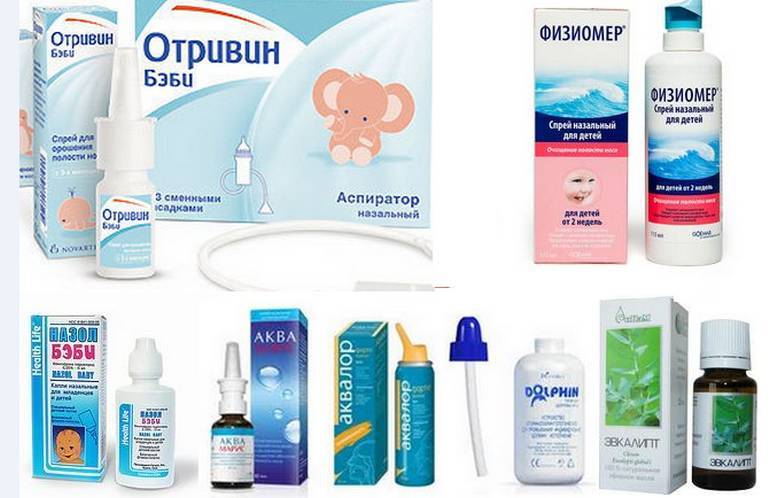
Чем удалить избыток слизи из носа, если ребёнок сам не высмаркивается? Для этого можно воспользоваться назальным аспиратором. Из всех аспираторов наибольшей популярностью пользуются следующие виды:
- Грушевый аспиратор. Он действует по принципу обычной спринцовки и помогает удалить достаточно жидкие сопли. Но когда слизь начинает загустевать, он становится малоэффективным.
- Механический и электронный аспираторы. Они работают при создании обратной тяги воздуха. При использовании механического аспиратора родитель сам отсасывает сопли из носа ребёнка. Если же аспиратор электронный, «тягу» создаёт аппарат. Такие аспираторы хорошо работают и в случае с более густыми соплями. Главное – предварительно размягчить содержимое носовой полости с помощью солевого раствора.
Кстати, назальный аспиратор рекомендуется не только тем детям, которые самостоятельно не могут сморкаться. Но и когда есть склонность к отиту. Использование аспиратора предотвращает ситуацию, когда слизь при высмаркивании попадает в евстахиеву трубу, соединяющую носовую полость с ухом.
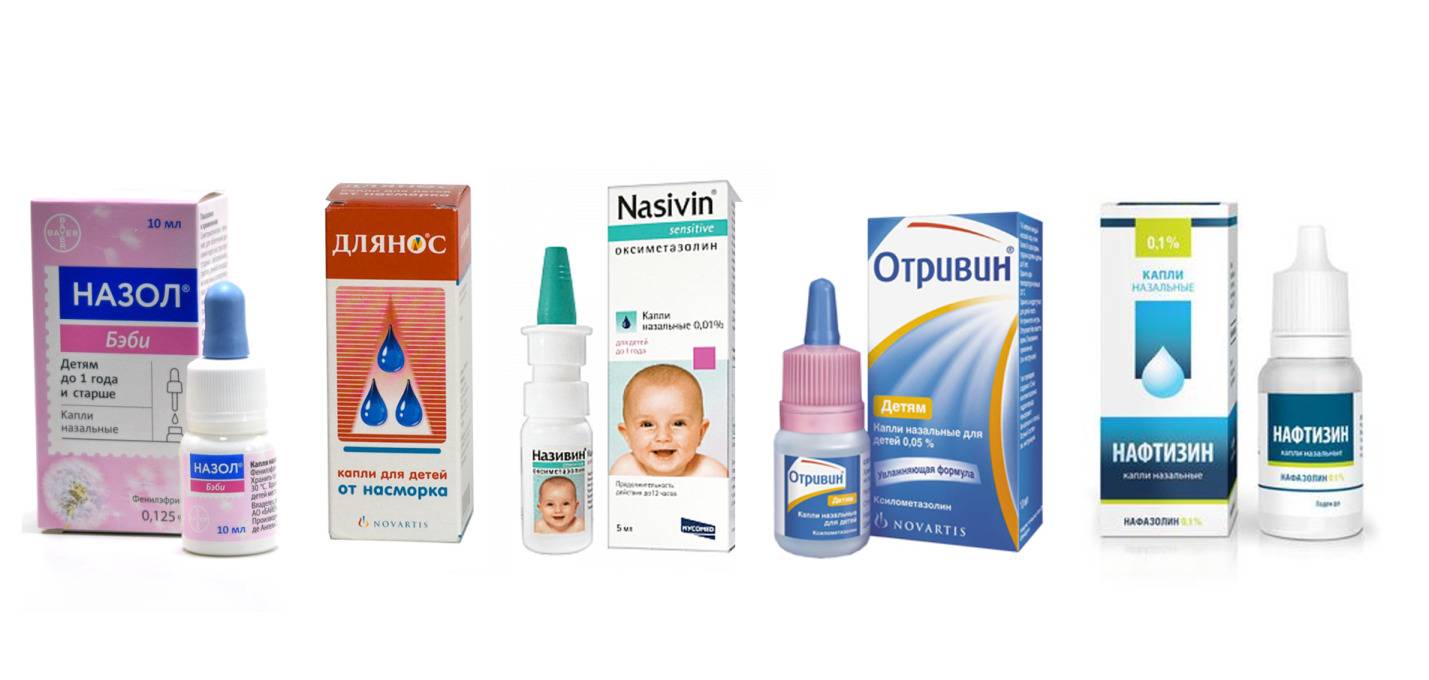
Если нос заложен
Вообще использование сосудосуживающих средств не рекомендовано при насморке, который сопровождает ОРВИ, и зачастую имеет ограничения по возрасту ребёнка. Но порой малыш не может уснуть из-за того, что заложен нос. В таком случае можно воспользоваться сосудосуживающим препаратом, но только после консультации с врачом
Важно помнить, что длительность и кратность приёма таких средств ограничены
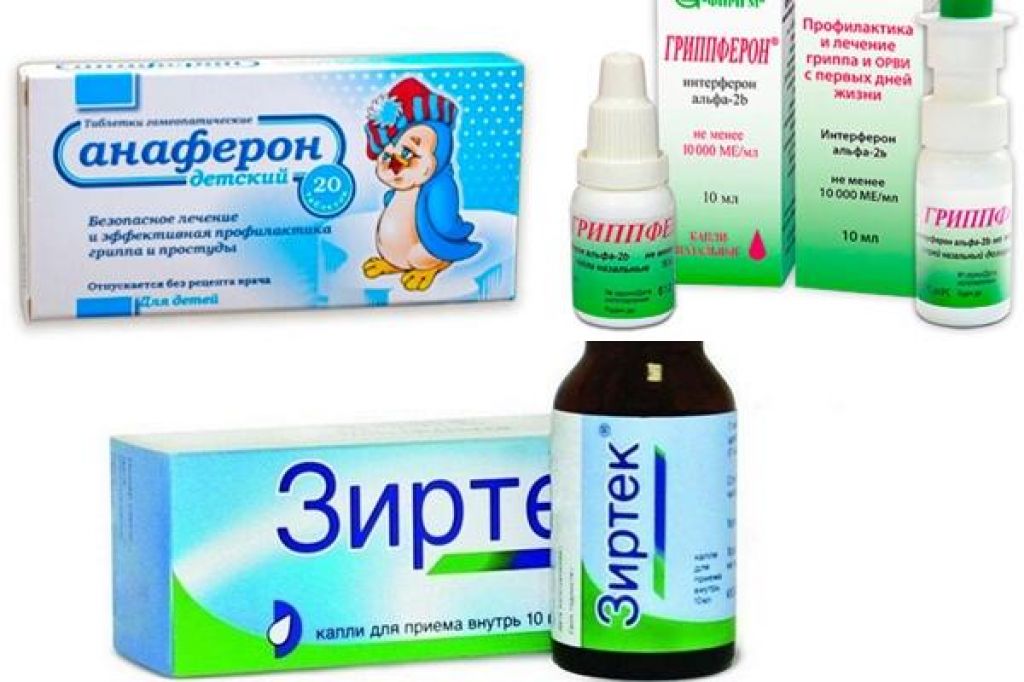
Использование противовирусных препаратов
Если врач видит, что насморк вызван вирусами, он может назначить ребёнку препарат, обладающий противовирусной активностью. Это нужно для того, чтобы насморк не затянулся и не осложнился присоединением бактериальной инфекции. К сожалению, большая часть таких лекарств противопоказана детям грудного возраста. В таком случае чем лечить насморк у ребёнка 1 месяца жизни?
Один из препаратов, который рекомендуется педиатрами для лечения ОРВИ с первых лет жизни – Это Деринат! Средство обладает противовирусным, восстанавливающим и иммуномодулирующим действиями.
Симптомы простуды у ребенка
Практически каждый из нас не раз в жизни сталкивались с простудой и все мы хорошо знаем как она проявляется: лихорадка, слабость, боль в горле, кашель и насморк. Дело в том, что когда речь идет о грудном ребенке, появляется такая проблема: по внешним признакам родители не всегда могут определить, что малыш болен. Ситуация осложняется тем, что он еще не умеет говорить и не в состоянии рассказать о своем самочувствии.
Лихорадка не всегда возникает у детей. Чаще всего отмечается незначительное повышение температуры у детей грудного возраста. Родители могут заметить изменения в общем состоянии и поведении малыша: он становится вялым или, наоборот, беспокойным. Ребенок начинает много плакать и его трудно успокоить. Также могут отмечаться нарушения режима дневного и ночного сна: ребенок может постоянно просыпается или, наоборот, слишком много спать.
При простуде у младенцев нередко ухудшается аппетит: это связано с затруднением дыхания через нос и общей интоксикации. Возможны обильные срыгивания и рвота. Недоедание и обезвоживание усугубляют тяжесть состояния ребенка.
Через несколько дней после начала заболевания клиническая картина уже не вызывает сомнений. Но в этот период, если лечение не было начато вовремя, к указанным симптомам могут добавиться и бактериальные осложнения
Поэтому родители должны внимательно следить за состоянием ребенка и обращать внимание на любые, даже незначительные отклонения от нормы
Понять, что ребенок простыл, можно по следующим симптомам:
- заложенности носа;
- кашлю;
- рыхлому горлу;
- затрудненному дыханию;
- чрезмерному слюноотделению;
- беспокойному сну;
- вялому состоянию;
- повышенной капризности;
- подъему температуры тела.
ОРВИ у грудничков начинается внезапно. Вечером малыш улыбается и чувствует себя хорошо, а с утра капризничает, потому что не может нормально дышать и сосать грудь из-за насморка. Чаще всего вирусы затрагивают горло и пазухи носа, что причиняет сильный дискомфорт маленькому ребенку.
Признаки аллергического ринита
Если выделения возникли из-за аллергии, то могут не подействовать ни капли, ни растирания, ни другие процедуры. Заболевание обладает другой природой, поэтому подходы к терапии также отличаются.
Как понять, что у ребенка аллергический ринит:
- выделения в основном прозрачные;
- нет никаких симптомов ОРВИ и простуды (кашля, температуры);
- появилась сыпь, зуд и отек;
- симптомы возникают при контакте с определенными веществами или при включении в пищу конкретных продуктов.
Если причина заболевания — аллергия, то родителям следует внимательно следить за здоровьем грудничка.

Подобный ринит требует следующего лечения:
- Первоначально устраняют контакт с аллергеном. Его вычисляют самостоятельно или с помощью лабораторных исследований.
- Промывание и орошение. Это позволяет уменьшить негативное воздействие на слизистую.
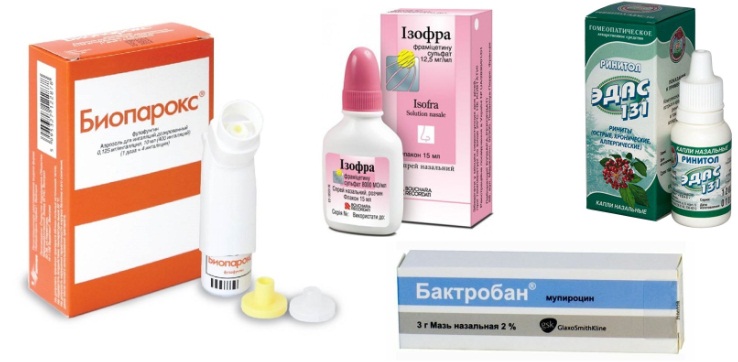
- Противоаллергические капли — «Виброцил». Их разрешают применять для детей до года.
- Антигистаминные препараты в виде капель. «Фенистил», по инструкции, разрешен к приему детям после 1 месяца. Используют капли по назначению специалиста.
Ринит приносит страдания не только самому младенцу, но и родителям
Поэтому важно помочь ему пережить это заболевание
Как проводить профилактику насморка?
- Даже после того, как ваш малыш выздоровел, старайтесь отслеживать температуру (18-20 градусов) и влажность воздуха (50-70 процентов) дома. Всё-таки от них зависит поддержание защитной функции слизистых оболочек, а значит, устойчивость организма по отношению к вирусным инфекциям.
- Регулярно гуляйте с ребёнком на свежем воздухе и следите, чтобы он был одет по погоде: не перегревался и не переохлаждался.
- Избегайте контакта с больными родственниками и друзьями. Всё-таки в самом раннем возрасте стоит поберечь иммунную систему малыша.
- Обговорите с педиатром возможность проведения профилактики ОРВИ с использованием Дерината.
Используйте проверенные средства
Народная медицина, которая когда-то была чуть ли не основой для врачей различных специальностей, уходит в прошлое. Научные исследования позволяют оценить истинные эффекты тех или иных средств для лечения разных патологий. Так, например, было установлено, что употребление чеснока, возможно, и позволяет оказать полезный эффект в профилактике простудных заболеваний, но научных подтверждений этому мало. Поэтому я призываю относиться с настороженностью к народным средствам, так как большая часть из них не была проверена научными исследованиями либо было доказано, что они не эффективны.
Осложнения гриппа у детей
Каждый десятый случай заболевания имеет осложненное течение. Вирус гриппа разрушает эпителий дыхательных путей и ослабляет иммунитет. Уже имеющаяся в организме условно-патогенная флора (стрептококк, золотистый стафилококк, гемофильная палочка) выходит из-под контроля и «атакует» легочную ткань. Около 90% осложнений связано именно с развитием пневмонии.
Сначала бактерии вызывают воспаление трахеи и бронхов (трахеобронхит). Затем инфекция «спускается» в легкие. Клинически это проявляется в виде кашля (сначала сухой, затем влажный), одышки. При рентгеновском исследовании видны воспалительные инфильтраты в легких. Очаги поражения могут формировать ограниченные гнойники – (абсцессы) или расплавлять ткань (гангрена легкого), поражать плевру с развитием эмпиемы.
На втором месте по частоте находятся другие инфекционно-воспалительные заболевания:
- гнойный ринит;
- гнойный синусит;
- ангина;
- гнойный менингит;
- пиелонефрит.
Эти осложнения развиваются с течением времени, но существуют и состояния, которые могут угрожать ребенку в первые дни болезни. Они связаны с действием вирусных токсинов на нервную и сердечно-сосудистую систему. В учебниках по педиатрии перечислены следующие варианты осложнений:
- отек мозга;
- отек легких;
- синдром диссеминированного внутрисосудистого свертывания (или ДВС);
- интерстициальная пневмония (воспаление соединительной ткани легких);
- отит;
- энцефалит;
- синдром Рея (острая печеночная недостаточность с поражением головного мозга);
- синдром Уотерхауза–Фридериксена (недостаточность надпочечников).
Антигены вируса в организме ребенка могут привести к аллергизации и аутоиммунному воспалению. Среди наиболее распространенных состояний – миокардит, менингоэнцефалит, синдром острой коронарной недостаточности, гемолитико-уремический синдром.
Лечение аллергического насморка
Для того чтобы вылечить насморк аллергической природы, прежде всего необходимо устранить контакт ребёнка с аллергеном. Если это реакция на пыль, то следует каждый день проводить влажную уборку и убрать все предметы, которые могут её накапливать. В случае, если реакция вызвана шерстью животного, придётся найти ему новых хозяев. Кроме того, рекомендуется наладить гипоаллергенный быт. К примеру, заменить подушку с пухом на синтетическую, устранить ковровые покрытия и мягкие игрушки, применять экологическую бытовую химию при стирке и проведении уборки, контролировать влажность воздуха. Применение специальных увлажнителей одобряется. При подозрении на аллергическую природу насморка следует обратиться для уточнения диагноза к .
Диагностические мероприятия при затяжном насморке
При
затяжном насморке у ребенка постановка диагноза осуществляется на основании
данных эпидемиологического анамнеза, клинической картины и риноскопии.
Лабораторные методы диагностики
При
тяжелом течении ринита у детей ранних лет, а также в случае госпитализации
ребенка в стационар в обязательном порядке проводится клинический анализ крови
с подсчетом лейкоцитарной формулы. Параллельно, по врачебным показаниям, может
быть назначен иммунофлуоресцентный анализ отпечатков слизистой оболочки носа
для определения вирусных антигенов, или полимеразная цепная реакция (ПЦР),
позволяющая идентифицировать широкий спектр возбудителей вирусной природы.
Методы этиологической диагностики при затяжном рините у детей
В
том случае, если проведенное в полной мере рекомендованное лечение насморка у ребенка
оказывается неэффективным, может возникнуть необходимость идентифицировать
хламидийную или микоплазменную инфекцию. Для этого назначается бакпосев
отделяемого из полости носа, или ПЦР мазков из носа и зева.
Инструментальные методы диагностики при затяжном насморке
1.
Риноскопия. Это один из наиболее информативных методов диагностики заболеваний
носовой полости и придаточных пазух носа. В настоящий момент в клинической
практике применяется передняя и задняя риноскопия. В первом случае для осмотра
носовой перегородки, части носоглотки, средней и нижней носовых раковин
используется носовое зеркало и лобный рефлектор. Задняя риноскопия
предусматривает применение шпателя и носоглоточного зеркала. При этом
исследуется носоглотка, нижние носовые раковины, задние края носовой
перегородки и отверстия евстахиевых труб. Иногда для осмотра переднего отдела
носовой полости используется ушная воронка (после предварительного закапывания
носа сосудосуживающим средством, снимающим отек слизистой оболочки).
2.
Эндоскопическая риноскопия – это инновационная, весьма чувствительная методика,
которая назначается при подозрении на развитие синусита и предусматривает
использование жесткого или гибкого эндоскопа. Следует отметить, что это
достаточно дорогой метод диагностики, а поэтому его проведение оправдано только
в случае крайней необходимости.
3.
Диафаноскопия (просвечивание придаточных пазух носа). Это, пожалуй, самая
простая диагностическая методика, использующаяся при выяснении причин затяжного
насморка. В ходе процедуры к верхнечелюстной или лобной пазухе пациента в
темной комнате прикладывается мощный источник света. В норме или при
незначительном утолщении слизистой оболочки воздухоносная пазуха хорошо
пропускает свет. Если же развивается воспаление, сопровождающееся сильным
отеком и заполнением пазухи патологической жидкостью, отмечается затемнение.
Данное исследование в настоящее время рекомендуется проводить вместо
рентгенографии при подозрении на развитии острого синусита.
Дифференциальная диагностика затяжного насморка
Необходимость
в дифференциальной диагностике возникает тогда, когда при длительно текущем
насморке следует исключить неинфекционную природу заболевания (поллиноз,
вазомоторный или аллергический ринит, инородное тело или дифтерию носа).
Чем и как лечить простуду у ребенка-грудничка?
Если младенец простудился, ему в первую очередь необходим правильный уход. Постарайтесь обеспечить малышу максимально комфортные условия в помещении. Вопреки советам некоторых бабушек не стоит наглухо закрывать окна и поддерживать максимально высокую температуру воздуха в квартире. Помните, что вирусы очень «любят» теплый и сухой воздух, это самые благоприятные условия для их усиленного размножения. Поэтому во время отопительного сезона обязательно регулярно увлажняйте воздух, это способствует улучшению самочувствия ребенка и его более легкому дыханию. Чаще проветривайте комнату.
Лечение ОРВИ у грудничка – это в первую очередь отсутствие паники у родителей и спокойное и ласковое общение с малышом. Если у ребенка отсутствует лихорадка, с ним можно гулять на улице. Не поддавайтесь соблазну одеть малыша как можно теплее, перегрев во время прогулки только ухудшит его состояние. Что касается питания, то, разумеется, лучшей пищей для грудничков является материнское молоко, оно содержит иммуноглобулины и само по себе является лекарством от ОРВИ. Поскольку у болеющего ребенка часто снижен аппетит, прикладывайте его к груди как можно чаще. Перед кормлением обязательно аккуратно очищайте его нос от слизи, с алгоритмом этой процедуры вас ознакомит врач-педиатр в поликлинике или на дому.
Не давайте грудничку препараты от простуды, которые принимаете вы сами или старшие дети. Анатомо-физиологические особенности новорожденных требуют применения препаратов, над которыми проводились соответствующие исследования и было получено разрешение на применение конкретного препарата для лечения новорожденных. Недопустимо использовать эмпирический подход – пропорциональное уменьшение взрослых дозировок первого попавшегося препарата от ОРВИ, который вам предложили в аптеке. Давайте ребенку только те лекарства, в инструкции которых указано, что препарат допустим в применении для лечения даже самых маленьких детей.
Соль — лучшее средство от насморка
Солевые растворы — это одно из древнейших средств, которое использовалось человечеством для борьбы с насморком. Первые упоминания о таком методе лечения датируются III веком до нашей эры, когда племена хинду разработали специальные чайнички для носа, в которые добавляли морскую воду. Солевые растворы обладают целым рядом полезных свойств и способствуют снижению отека, а также облегчают отхождение слизи. Уменьшение количества выделений происходит за счет повышения защитных свойств слизистой оболочки и ее способности к самоочищению. Солевые растворы можно применять с самого раннего возраста, они выпускаются в форме спреев или специальных флаконов для промывания.
Почему дети так часто болеют? Особенности детского иммунитета
Иммунная система детей развивается на протяжении всего периода детства.
Иммунитет у детей грудного возраста является несовершенным и обладает специальным механизмом, который защищает организм от слишком бурных иммунных реакций на инфекции.
В первые недели жизни малыша защищают антитела, которые он получил от мамы и дальше продолжает их получать с грудным молоком. Но такой защиты иногда недостаточно.
Более того, в процессе развития иммунитета возникают периоды максимального риска развития инфекционных заболеваний, они называются критическими периодами:
1. Первый критический период
Это период уязвимости новорожденных, который приходится на первые 28 дней жизни. В этот отрезок времени организм ребенка защищен только благодаря антителам, полученным от мамы через плаценту и с грудным молоком. Риск заболеть бактериальными и вирусными инфекциями в этот период очень высок. Недоношенные новорожденные составляют особую группу риска.
2. Второй критический период
Продолжается с 4 по 6 месяц жизни и сопровождается снижением количества материнских антител. В этот период уже идет выработка собственных антител, но механизмы еще развиты слабо и антител пока недостаточно для защиты малыша. Поэтому восприимчивость организма к воздушно-капельным и кишечным инфекциям в данный период тоже высока.
Таким образом, у детей до года ослаблены все основные механизмы защиты организма от бактерий и вирусов.
3. Третий критический период
Приходится на 2 год жизни. Именно с этого возраста ребенок начинает все больше контактировать с внешним миром и, как следствие, с различными инфекциями. Чувствительность ребенка к респираторным и кишечным инфекциям все еще высока. Механизмы иммунной защиты малыша еще развиты не полностью.
4. Четвертый критический период
Наступает к 6-7 годам. Дети данного возраста тоже склоны к инфекционным заболеваниям, так как меняются некоторые показатели иммунной системы.
5. Пятый критический период
Подростковый возраст с 12-15 лет, причем у мальчиков и у девочек возраст может чуть различаться. Это связано с повышением секреции половых гормонов, что немного ослабляет иммунитет. Для детей этого возраста характерна высокая чувствительность к вирусным инфекциям.
Первые симптомы заболевания
Часто обнаружить, что грудной ребёнок заболел, бывает сложно, ведь он не может рассказать, что его беспокоит. Однако в случае насморка есть довольно очевидные внешние симптомы, которые помогут взрослым своевременно выявить заболевание и начать лечение.
У вашего малыша насморк, если:
он начал часто чихать, при этом у него слезятся глаза; вы замечаете, что ребёнок перестал свободно дышать — это говорит о заложенности носа. Не стоит игнорировать этот симптом, ведь заложенность носа и, как следствие, затруднённое дыхание в ночное время снижает качество сна и может привести к гипоксии — кислородному голоданию клеток и тканей растущего детского организма; из ноздрей выделяется слизь
Если вы обратите внимание на цвет и характер выделений, можно сделать предположение о природе заболевания ещё до консультации врача: прозрачная слизь говорит о попавшем в организм вирусе, а густой белый, желтоватый или зеленоватый секрет говорит о бактериальной природе болезни; в случае инфекционного ринита у малышей до года может подняться температура, и тогда лечение насморка не должно происходить без участия врача-педиатра
Стадии насморка и характер носового секрета
По мере развития насморка секрет, выделяемый из носа, тоже видоизменяется согласно его стадиям:
- Первая стадия – сухое раздражение полости носа. В этот период отмечается ощущение жжения и щекотания в носу, ухудшение общего самочувствия, возможно повышение температуры тела, при этом носовые выделения пока отсутствуют.
- Второй этап – обильное выделение носового секрета и нарастание гиперемии и отека полости носа, вплоть до полного блокирования носовых ходов. Отделяемое из носа совершенно прозрачное и имеет водянистую консистенцию, ввиду чего очень раздражает область входа в нос, образуя трещины и раздражение кожи.
- Третий этап – характер отделяемой слизи меняется: сначала она мутнеет и густеет, затем желтеет, после чего отделяемое приобретает вид вязкого слизисто-гнойного секрета, которое отходит с большим трудом. В этот период может попеременно закладывать ту или иную половину носа, отечность слизистой постепенно снижается. Со временем количество выделений уменьшается и проходимость носовых ходов восстанавливается.
Средняя продолжительность острого насморка составляет 8-12 дней. Однако, при затяжном течении может длиться до 3 недель, если ситуацию осложняет слабый иммунитет, искривление носовой перегородки или наличие хронического очага инфекции в организме.
Таким образом, носовой секрет бывает трех видов: водянистый, слизистый и гнойный. Однако, не всё так просто, как кажется… Выделения могут иметь различный цвет, и красноречиво свидетельствовать об определенных проблемах.
ТОП-7 ошибок, которые допускают родители при лечении насморка
Как правило, ничем не осложненный детский насморк проходит в течении недели. Затягивание сроков обычно происходит по нескольким причинам:
- Не правильно подобранные лекарства. При выборе лечебных препаратов родителям необходимо выявить причину выделений.
- Злоупотребление сосудосуживающими каплями. При использовании таких препаратов свыше 3–5 дней ребенок рискует получить медикаментозный ринит и атрофические изменения слизистой.
- Народные методы лечения. Такие средства как сок лука, лимона, свеклы и т. д. агрессивно воздействуют на слизистую оболочку носа и могут усугубить ситуацию.
- Очень сухой воздух в помещении. Если влажность воздуха составляет 15-20%, поверхность носа становится более уязвимой к инфекциям, местный иммунитет снижается. Норма – не ниже 40%.
- Игнорирование простудных симптомов. Если ребенок простудился, а лечение было не своевременным и неадекватным, болезнь неминуемо перейдет в хроническую форму.
- Скрытые патологии. Усугубить ситуацию может наличие скрытых лор-патологий: полипов, искривления носовой перегородки и т.д. Самостоятельно их выявить не возможно.
- Ребенок неправильно сморкается. Слишком вялое сморкание оставляет слизь в полости носа, а чересчур активное – перенаправляет секрет в пазухи носа и грозит развитием синусита.
Особенности детского насморка
Полость носа выполняет важнейшие функции в организме ребёнка. Она согревает, увлажняет и очищает воздух, поступающий во время дыхания. Нос также сообщается с ротоглоткой, и болезнетворные микроорганизмы из него без эффективного своевременного лечения быстро переходят в нижние дыхательные пути.
В детском возрасте слизистую оболочку пронизывают большое количество кровеносных сосудов, поэтому при взаимодействии с болезнетворными микроорганизмами и инородными частицами отёчность возникает быстрее, чем у взрослого человека, слизистые массы вырабатываются гораздо активнее и отличаются своей обильностью. Носовые ходы у маленького ребёнка более узкие, поэтому появившаяся отёчность быстро провоцирует заложенность носа. Соответственно, лечение детского насморка должно начинаться в короткое время после появления первых симптомов.
Если насморк у ребёнка не начать лечить вовремя, простой вирусный ринит может спровоцировать развитие более тяжёлых заболеваний, лечение которых будет проходить гораздо сложнее.
К вирусной инфекции очень часто присоединяется бактериальная инфекция, и в воспаление вовлекаются околоносовые пазухи. В результате банальный детский насморк может быстро перейти в синусит (гайморит, сфеноидит, фронтит, этмоидит).
Носоглотка ребёнка сообщается с ухом посредством евстахиевой трубы. В детском возрасте она гораздо короче, что обеспечивает лёгкое проникновение болезнетворных микроорганизмов в ушную полость. В итоге воспалению подвергается среднее ухо, и возникает отит.
Лечение насморка
Местная ирригационно-элиминационная терапия является базисной и неотъемлемой частью лечения риносинуситов любой природы. Применение противомикробных и других средств возможно только по назначению врача.
Можно ли продолжать посещать дошкольные учреждения, кружки и ходить в гости?
Зависит от причины появления насморка.
Можно, если:
- общее состояние ребенка не нарушено,
- носовое дыхание свободное,
- насморк аллергической природы.
Нельзя, если:
- повышена температура тела,
- у ребенка есть слабость,
- малыш предъявляет какие-либо жалобы (детям до трёх лет это не свойственно),
- носовое дыхание затруднено.
Как долго сидеть дома?
До полного выздоровления и восстановления носового дыхания.
Что ещё полезно знать?
Не все микроорганизмы, живущие с нами, являются вредоносными. Есть немало и полезных, особенно обитающих в кишечнике. Многие исследования доказали их значимость для здоровья детей и взрослых. Когда собственных сил недостаточно, на помощь могут прийти проверенные помощники – пробиотики. Во всем мире LGG и ВВ-12 имеют документально подтверждённые эффекты в профилактике развития инфекций верхних дыхательных путей и отитов у детей, посещающих детские учреждения.
Резюме
- Насморк – это воспалительный процесс.
- Причины определяют течение и степень выраженности.
- Лечение строго по согласованию с врачом!
- Промывание и аспирация – рутинные слагаемые успеха.
Свободное носовое дыхание – ключевой фактор быстрого выздоровления.
( оценок; рейтинг статьи )
Что же происходит?
Попадая вместе с вдыхаемым воздухом на слизистую оболочку носа, вирусы проникают в поверхностные клетки, имеющие реснички, и там развиваются в течение 1-3 дней. Некоторые дети начинают чихать в этот период, у кого-то меняется общее самочувствие — ребенок становится капризным, плаксивым, отказывается от еды, отмечается небольшой подъем температуры тела. Научно такой период называется «продромальным».
А тем временем в полости носа… В норме реснички совершают колебательные движения, благодаря которым происходит механическое очищение носа от чужеродных агентов. Вследствие гибели этих клеток слизистая оболочка отекает. Это первая «сухая» стадия воспаления: дыхание затруднено, но отделяемое из носа отсутствует. Затем слизистая оболочка становится более проницаемой. При этом жидкая часть крови «пропотевает» через нее и возникает явление, которое описывается как «из носа «течет»». Это вторая, катаральная стадия, характеризуется заложенным носом и обильными прозрачными выделениями.
«Текущий нос» приносит определенную пользу. Это специально созданный природой защитный механизм. Он помогает очистить организм от вирусов, бактерий, раздражающих веществ и остатков органических тканей, связанных с воспалительными процессами.
Если из носа течет слишком много и слишком часто, это раздражает и причиняет беспокойство и родителям и ребенку.
При длительном течении создаются условия для присоединения бактериальной инфекции. Это третья стадия ринита: начинается бактериальное воспаление слизистой, выделения из носа приобретают густую консистенцию и желто-зеленый оттенок. На этом этапе чаще развиваются осложнения насморка: синуситы (например, гайморит), отит, бронхит, пневмония и др.
Если насморк вызван прорезыванием зубов
Что делать, если ринорея вызвана не острым респираторным вирусным заболеванием? К примеру, у ребёнка режутся зубы, и повышенное образование слизи связано с увеличением притока крови. В такой ситуации не нужно применять какие-либо лекарственные средства. Насморк пройдёт, когда процесс прорезывания зубов закончится.
Но в этот период следите за состоянием ребёнка. И если вы замечаете, что к насморку присоединились такие симптомы, как температура или покашливание, обратитесь к педиатру. Возможно, ваш малыш подхватил вирусную инфекцию. В таком случае стоит провести соответствующее лечение.
Как часто болеют дети?
Дети до 5 лет в среднем переносят до 8 эпизодов ОРВИ в год. В детских садах особенно высока заболеваемость на первом и втором году посещения – на 10-15% выше, чем в другое время.
Количество обращений к педиатрам с ОРВИ увеличивается с сентября по апрель, а на период с февраля по март приходится пик заболеваемости. В летние месяцы заболеваемость снижается примерно в 3-5 раз.
Дети особенно уязвимы к гриппу. Причиной тому является недостаточно сформированный иммунитет. Распространение вируса в детских коллективах (в школах, в детских садах, в интернатах) происходит очень стремительно.
Лечение простудных заболеваний у детей
Основным методом лечения ОРВИ и гриппа у детей является симптоматическая терапия, то есть терапия, которая уменьшает определенные симптомы в виде высокой температуры, кашля, насморка, боли в горле:
- прием жаропонижающих
- сосудосуживающие капли в нос
- промывания носа солевым раствором
- полоскания горла антисептическими растворами
- местная терапия в виде спреев и таблеток от боли в горле (для разного возраста разные формы выпуска препаратов)
- физические методы снижения температуры
При высокой лихорадке необходимо раздеть ребенка, убрать лишние одеяла, одежда не должна затруднять дыхание. Также по возможности нужно обеспечить доступ свежего воздуха. При необходимости проводятся обтирания водой комнатной температуры, так как во время обтирания водой улучшается теплоотдача. Настоятельно не рекомендуется обтирать ребенка спиртом, так как возможно всасывание спирта (особенно у маленьких детей) и отравление организма ребенка.
Противовирусная терапия применима только в отношении гриппа, но детям противовирусные препараты назначаются строго врачом-педиатром!
Антибактериальная терапия назначается строго по показаниям. Антибиотики оправданы только при тяжелых бактериальных осложнениях, присоединившихся к ОРВИ и гриппу. Антибиотик не работает против вируса!
Общетерапевтические меры:
- питание ребенка должно быть полноценным, богатым витаминами
- ребенок должен пить достаточное количество жидкости (вода, чай с лимоном, отвары шиповника, малины, черной смородины, земляники, клюквы, брусники), так как обильное питье предотвращает обезвоживание организма и снижает интоксикацию при высокой температуре
- соблюдение постельного режима
- проветривание помещений
- влажная уборка помещений
Повышение температуры тела в пределах 38 – 39 °C не требует назначения жаропонижающих лекарств. При этом можно ограничиться физическими методами охлаждения. Но возраст до 2 месяцев, тяжелые заболевания органов дыхания, кровообращения, центральной нервной системы, фебрильные судороги в анамнезе являются показанием для применения жаропонижающих, даже если температура поднимается до 38 °C.
В любом случае маме сперва стоит оценить реакцию ребенка на повышение температуры, проанализировав его поведение: есть ли вялость, отказывается ли ребенок от воды и питья, какого цвета его кожа и какая она на ощупь. Если ребенок активен, кожа розовая, конечности теплые, то можно ограничиться физическими методами снижения температуры. Если есть проявления “белой” лихорадки, то жаропонижающие лекарства стоит дать ребенку незамедлительно.
Несмотря на большой выбор эффективных жаропонижающих лекарственных средств, лучшими препаратами для детей остаются парацетамол и ибупрофен.