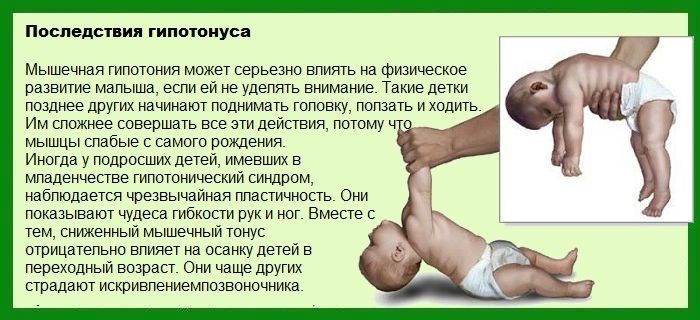
СИНДРОМ МЫШЕЧНОЙ ГИПЕРТОНИИ, ГИПЕРТОНУС У РЕБЕНКА, У ДЕТЕЙ, У ГРУДНИЧКА, У НОВОРОЖДЕННЫХ
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности, повышением сухожильных рефлексов, расширением их зоны, клонусами стоп. Повышение мышечного тонуса может превалировать во флексорных или экстензорных группах мышц, в приводящих мышцах бедер, что выражается в определенной специфике клинической картины, однако является лишь относительным критерием для топической диагностики у детей раннего возраста. В связи с незаконченностью процессов миелинизации симптомы Бабинского, Оппенгейма, Гордона нельзя считать всегда патологическими. В норме они выражены нерезко, непостоянны и по мере развития ребенка ослабевают, но при повышении мышечного тонуса становятся яркими и не имеют тенденции к угасанию.
Выраженность синдрома мышечной гипертонии может варьировать от легкого повышения сопротивления пассивным движениям до полной скованности (поза децеребрационной ригидности), когда практически невозможны какие-либо движения. В этих случаях даже мышечные релаксанты не в состоянии вызвать мышечное расслабление, а тем более пассивные движения. Если синдром мышечной гипертонии выражен нерезко, не сочетается с патологическими тоническими рефлексами и другими неврологическими нарушениями, его влияние на развитие статических и локомоторных функций может проявиться в их легкой задержке на различных этапах первого года жизни. В зависимости от того, в каких мышечных группах больше повышен тонус, будет запаздывать дифференциация и окончательное закрепление определенных двигательных навыков. Так, при повышении мышечного тонуса в руках отмечают задержку развития направления рук к объекту, захвата игрушки, манипулирования предметами. Особенно нарушается развитие хватательной способности рук. Наряду с тем, что ребенок позже начинает брать игрушку, у него длительное время сохраняется ульнарный захват, или захват всей кистью. Захват пальцами (пинцетный захват) формируется медленно, а иногда требует дополнительной стимуляции. Может задерживаться развитие защитной функции рук, тогда запаздывают соответственно и реакции равновесия в положении на животе, сидя, стоя и при ходьбе. При повышении мышечного тонуса в ногах задерживается становление опорной реакции ног и самостоятельного стояния. Дети неохотно встают на ноги, предпочитают ползать, на опоре становятся на пальчики (на цыпочках) – это очень плохо.
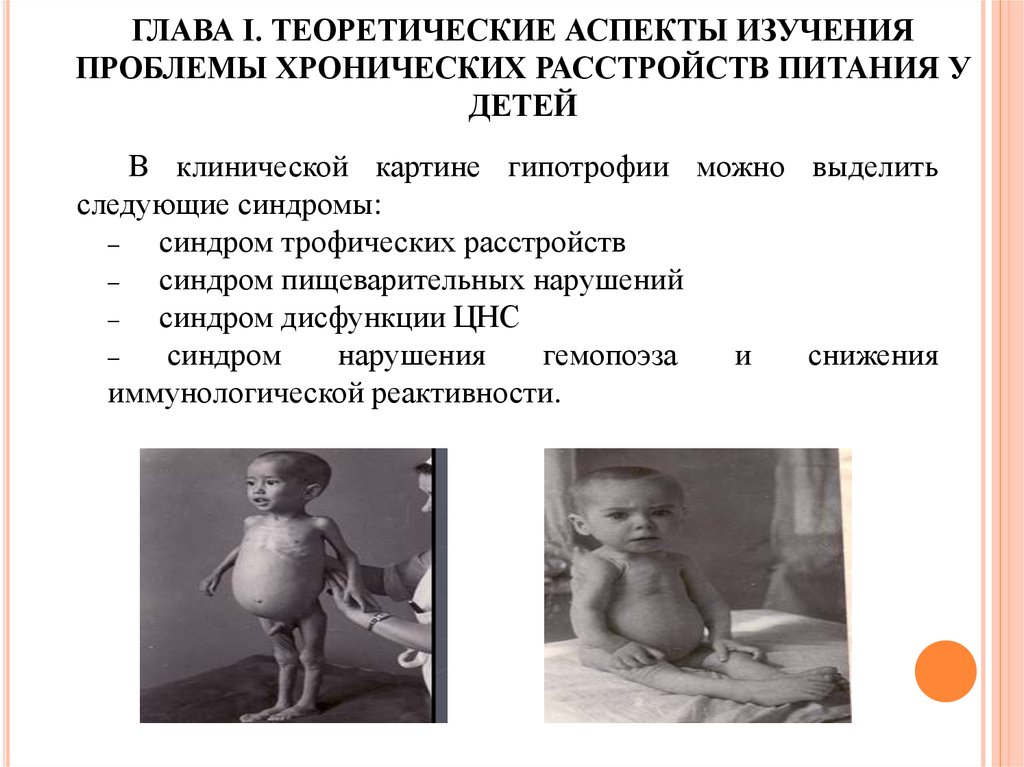
Симптомы Гипотрофии у ребенка:
Приобретенная гипотрофия у ребенка характеризуется такими симптомами:
- ненормально маленький вес тела
- дефицит подкожной клетчатки
- потеря активности в отличие от недавнего времени
- пониженный тургор подкожной жировой прослойки
- сухость кожи и явный недостаток влаги на слизистых оболочках
- изменения лица и тела ребенка
- визуально голова кажется больше остального тела
- стягивание кожи и образование на ней морщин
- уменьшение мышечной массы
- на теле «прорисовываются» косточки
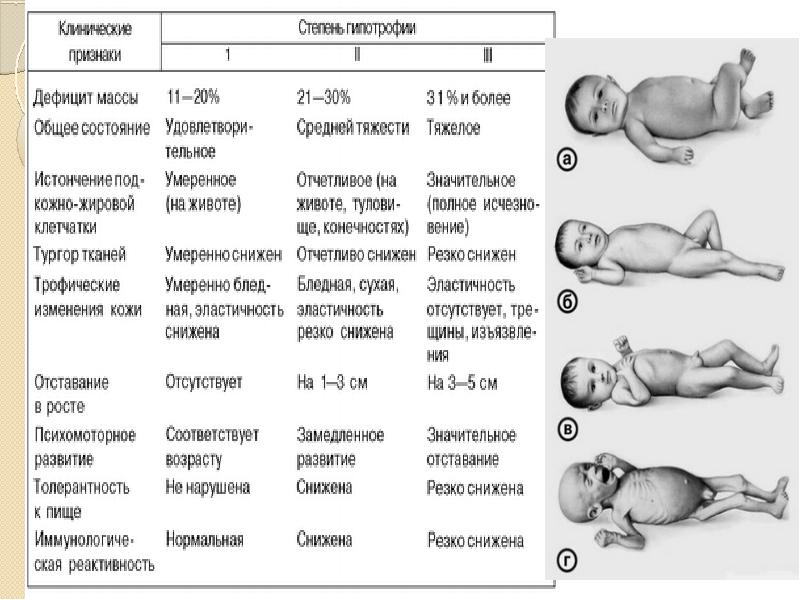
Недостаточность веса бывает трех степеней: первой, второй, третьей. Изменения при первой степени видны в первую очередь на животе. Заметно снижается мышечный тонус. Отмечается бледность кожи. Под глазками появляются большие синяки, кроме того, кожа очень сохнет и теряет эластичность. При первой степени гипотрофии вес ребенка отстает от нормы на 15-20%, рост в норме, развитие в норме. Ребенок может капризничать, быть излишне раздражительным, плохо спит. Может быть частое срыгивание и анемия.
При второй степени полностью отсутствует жир под кожей на животике, руках и ногах, но на щечках он еще есть. Кожа становится сероватой, дряблой, со складками. В уголках рта появляются трещины, развивается хрупкость ногтей и ломкость волос, а также их выпадение. Груднички становятся не просто раздражительными, а постоянно плачущими. Наблюдается отставание в развитии. Наблюдаются такие симптомы как анемия, понс (не во всех случаях). Снижение веса – до 30%.
Третья степень гипотрофии у ребенка самая тяжелая. По всему телу нет жировой прослойки. Кожа бледная и сухая, на сгибах могут быть трещины. Вес потерян более чем на 30%. Может наблюдаться вздутие живота.
Как вылечить расстройство
Только после того, как врачи установили причину, можно начинать лечение ВСД у детей.
Для начала специалисты стараются не назначать малышу таблетки и лекарства. В первую очередь неврологи дают родителям следующие рекомендации по уходу за маленьким пациентом:
- Дать ребенку выспаться. Подростку требуется восстановление организма.
- Обеспечить нормальное питание. Ребенку необходимо есть минимум четыре раза в день.
- Избавить его на время от тяжелых физических нагрузок, например, спортивных секций. Противопоказаны прыжки в воду.
- Записать подростка на расслабляющий массаж. Особенно полезен массаж шейных отделов. Необходимо убрать зажимы и дать организму отдохнуть.
- Сделать ему хвойные, а также скипидарные ванны.
Кроме немедикаментозной терапии, в ряде случаев врачи назначают лекарственные препараты. Как правило, для лечения применяются седативные, поливитаминные, а также ноотропные медицинские средства. Часто врачи советуют пить таблетки с содержанием глицина, поскольку через него в организм попадают недостающие аминокислоты.
Как проявляется мышечная дистония?
Клиническая картина зависит от преобладания признаков гипер- или гипотонуса мышц. Симптомы дистонии у детей могут быть односторонними или ассиметричными.
Мышечная дистония по гипертоническому типу проявляется такими признаками:
- расстройствами сна;
- беспокойством, чрезмерной возбудимостью, немотивированными капризами;
- частыми срыгиваниями;
- дрожанием подбородка;
- медленным развитием моторных навыков;
- плачем при воздействии внешних раздражителей (яркий свет, звуки);
- поворотом головки лишь в одну сторону или переворотом тела только на один бок;
- ограниченной подвижностью ребенка или полной скованностью;
- выкручиванием, выгибанием конечностей и туловища;
- неестественной походкой или аномальным положением тела и конечностей.
При гипотоническом типе дистонуса дети вялые, апатичные, много спят, долго сосут грудь или соску.
Диагностика мышечной дистонии
Чтобы обнаружить мышечную дистонию и установить причину ее развития, необходимо провести ряд диагностических мероприятий:
- консультация невролога (определение при клиническом осмотре типичных для дистонии движений, вынужденных поз);
- сбор анамнестических сведений о беременности, родах, особенностях раннего развития малыша (учитывается информация, представленная матерью, и полученная из медицинской карты ребенка);
- уточнение факта приема матерью или ребенком некоторых медикаментов, а также наличия патологий, которые могли спровоцировать появление дискинезий (двигательных расстройств);
- исследование обмена меди в организме ребенка (ее избыток приводит к развитию гепатолентикулярной дегенерации и появлению дистонии);
- электроэнцефалография для определения патологических процессов в головном мозге и оценки его электрической активности;
- УЗИ сосудов головы и шеи;
- рентгенографическое исследование позвоночника;
- компьютерная и магнитно-резонансная томография для оценки состояния головного и спинного мозга.
При необходимости ребенка консультируют специалисты других профилей (эндокринолог, онколог, нейрохирург, окулист) и назначают дополнительные исследования.
В рамках комплексного обследования обязательно проводится дифференциальная диагностика мышечного дистонуса с эпилепсией и детским церебральным параличом.
Online-консультации врачей
| Консультация аллерголога |
| Консультация оториноларинголога |
| Консультация офтальмолога (окулиста) |
| Консультация неонатолога |
| Консультация педиатра |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация педиатра-аллерголога |
| Консультация гастроэнтеролога |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
| Консультация доктора-УЗИ |
| Консультация эндокринолога |
| Консультация психоневролога |
| Консультация диетолога-нутрициониста |
| Консультация сурдолога (аудиолога) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение при ознобе
Лечение будет напрямую зависеть от причины, вызвавшей озноб. При простудных заболеваниях лечение симптоматическое и общеукрепляющее. При выявлении инфекционных заболеваний назначаются антибиотики (этим должен заниматься исключительно врач, основываясь на результатах анализов).
Если озноб стал следствием гипертонии, пациенту подбирают курс гипотензивных препаратов (при гипертоническом кризе назначают мочегонные). Эндокринные заболевания лечат гормональными препаратами, а при сахарном диабете подбирается гипогликемическая терапия (коррекция уровня сахара в крови).
При ознобе, ставшем следствием стресса, достаточно просто принять седативный сбор, выспаться и постараться в дальнейшем всеми силами избегать ненужных стрессовых ситуаций. Если же чувство озноба возникает при генерализованном тревожном расстройстве, врач назначает антидепрессанты и анксиолитики (противотревожные средства).
Лечение онкологических заболеваний выполняют хирургическим, лучевым, лекарственным способами или их сочетанием. Хирургическое лечение предполагает оперативное вмешательство — опухоль удаляют механически или лазерным методом (в зависимости от ее размера, стадии и локализации). У химиотерапии много неприятных побочных эффектов (вплоть до выпадения волос), однако ее важность в борьбе со злокачественными опухолями нельзя недооценивать. При ознобе лучше остаться дома
Фото: dmitrytph / Depositphotos
 При ознобе лучше остаться дома. Фото: dmitrytph / Depositphotos
При ознобе лучше остаться дома. Фото: dmitrytph / Depositphotos
Диагностика при ознобе
Круг заболеваний, при которых возникает чувство озноба, очень широк, поэтому методы диагностики будут напрямую зависеть от того, какую именно болезнь заподозрит специалист. Практически наверняка будут назначены следующие исследования:
- общий клинический анализ крови (позволяет выявить воспалительные процессы, исключить анемию);
- биохимический анализ крови (актуален при оценке состояния внутренних органов);
- анализ крови на гормоны щитовидной железы (при подозрении на гипотиреоз или гипертиреоз);
- бактериологический посев отделяемого верхних дыхательных путей (при подозрении на инфекционные процессы)³;
- общий анализ мочи + посев на микрофлору (для выявления заболеваний почек и мочеполовой системы).
Помимо лабораторных анализов могут быть назначены и аппаратные исследования.
Сниженный мышечный тонус у малоподвижный людей
Слабый мышечный тонус может возникнуть не только из-за серьезного расстройства в работе систем организма, но и на фоне малоподвижного образа жизни, отсутствия достаточной тренировки мускулатуры. Именно это является причиной сниженного тонуса у большинства здоровых людей. Другими словами, такое состояние можно охарактеризовать, как дряблость мышц. В таком случае улучшить физическую подготовку (а еще лучше – предотвратить дряблость) куда легче, чем лечить гипотонию, вызванную неврологическими или другими проблемами.
Очевидно, что наиболее эффективный способ улучшить тонус мышц – это спорт. Но некоторые виды тренировок, помогают восстановить мускулы быстрее, чем другие. К тому же такие упражнения особенно полезны тем, кто желает повысить тонус мышц, но при этом не наращивать их объем. Тогда полезно заняться следующими видами спорта:
- силовые тренировки с использованием легкого веса, но большего числа повторений упражнения;
- занятия с использованием фитнес-резинок;
- йога;
- пилатес.
Однако список тренировок, полезных для повышения тонуса мышц, не ограничивается названными выше. Для мышц полезна любая физическая активность, даже обычная пешая прогулка (но делать ее надо регулярно, хотя бы по 2 часа в день).
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Причины развития синдрома
Как и признаков, причин для возникновения вегетососудистой дистонии в детском возрасте немало. В ряде случаев патология носит наследственный характер и обусловлена врожденными нарушениями функций вегетативной системы. Как правило, подобные отклонения предаются ребенку по линии матери.
В каждом конкретном случае для эффективного лечения ВСД у подростков и детей необходимо достоверно выявить первичное заболевание или комплекс патологий, которые вызвали вегетативные расстройства. Наиболее частыми причинами стали:
- заболевания центральной нервной системы;
- резкое изменение гормонального фона;
- аллергические патологии;
- острые и хронические инфекции;
- особенности созревания и развития вегетативной системы ребенка;
- патологии эндокринной системы;
- травмы головы и шеи;
- заболевания сосудов.
В подростковом возрасте причиной ухудшения работы вегетативной системы может стать курение, в том числе и пассивное. Нередко механизм ВСД запускают стрессы, умственное и физическое перенапряжение, бурные ссоры с громким проявлением чувств.
У дошкольников и учеников начальных классов нарушения могут быть спровоцированы чрезмерной нагрузкой, неблагоприятным экологическим фоном, заболеваниями, перенесенными в период внутриутробного развития или в раннем детстве.
Осложнения вегетососудистой дистонии у детей
Прогрессирование заболевания без адекватного терапевтического лечения приводит к следующим осложнениям ВСД у детей:
- вторичной астении;
- развитию депрессивного настроения и депрессии;
- повышенной тревожности, появлению фобий;
- учащению кризов (панических атак);
- снижению успеваемости в школе, конфликтам в семье и школе;
- расстройствам сна.
Если вы заметили, что у вашего ребенка болезненный вид, он быстро устает, испытывает слабость, головокружения и головные боли, нужно обязательно обратиться к опытному неврологу в специализированной клинике.
Вовремя принятые меры гарантируют благоприятный прогноз для заболевания. А при выполнении всех указаний врача удается достаточно быстро добиться улучшения общего состояния больного.
Лечение Гипотрофии у ребенка:
В комнате, где большую часть дня находится ребенок с гипотрофией, нужно поддерживать температуру 24-27°С. Следует контролировать одежду ребенка при прогулках, а также время нахождения вне квартиры. Если на улице температура ниже 5°С, ребенка с гипотрофией не следует выносить из помещения.
Следует уделять большое внимание гигиене гипотрофиков, потому что у них очень снижен иммунитет. После стула ребенка моют и обрабатывают кожу детским увлажняющим кремом
Тщательно выбирают одежду, обращая внимания на ее состав. К телу не должны прилегать грубые швы. Предпочтение отдают натуральным тканям. В иных случаях у ребенка может быть аллергия и раздражения на коже.
Создавайте ребенку каждый день позитивные эмоции. Чаще играйте с ними. Ребенок должен правильно, сбалансировано и регулярно питаться. Используйте для питания новорожденных материнское молоко или специальные смеси, которые адаптированы для больных деток и малышей с недовесом. Добавьте в рацион витамины и полезные вещества, которые необходимы организму грудничка.
Питание делят на 2 фазы. Организм нужно приучить, что количество углеводов, жиров и белков будет расти. После привыкания организма малыша можно переводить на стандартное детское питание в дозах, соответствующих возрасту здорового ребенка. Не смотря на принятые меры гипотрофия может развиваться, если в ее основе лежит врожденный тяжелый порок или аномальное нарушение обмена веществ.
Прогноз гипотрофии
Прогноз хороший при обычной гипотрофии и адекватном лечении. При тяжелых формах гипотрофии прогноз зависит от того, насколько малыш защищен от вторичных инфекций, в особенности от плазмоцеллюлярной пневмонии, коли-энтерита, повторных банальных инфекций.
Ухудшает прогноз симптоматическая гипогликемия, которая говорит о том, что гипотрофия находится в третьей степени. Шансы выжить у ребенка зависят в этом случае от его возраста. Прогноз хуже при сопутствующих пороках развития. Улучшает прогноз благоприятная среда, в которой ребенок находится после проведения лечения в условиях стационара. После затяжной гипотрофии у грудничков может нарушиться умственное развитие.
Профилактика ВСД
Предупредить возникновение вегетососудистой дистонии в детском и подростковом возрасте позволят общеукрепляющие мероприятия, своевременная вакцинация, предотвращение потенциальных факторов риска. Специалисты рекомендуют не нагружать маленьких детей чрезмерными занятиями, а подросткам оказывать всестороннюю помощь в учебе и творчестве.
Важно внимательно следить за детским здоровьем, не испытывать в терапии ребенка непроверенные или сомнительные методики, не давать в порядке самолечения препараты узкого спектра действия. При подозрении на ВСД обращайтесь к профессионалам: наши специалисты найдут причину вегетативных нарушений, подберут индивидуальную схему терапии и коррекционных методик с учетом всех особенностей вашего ребенка
При подозрении на ВСД обращайтесь к профессионалам: наши специалисты найдут причину вегетативных нарушений, подберут индивидуальную схему терапии и коррекционных методик с учетом всех особенностей вашего ребенка.
Х
Х
Лечебные методики
Важно! Чем раньше начать лечить ребенка, тем больше у него шансов на достаточно высокое качество жизни. Лечение сводится к следующим мероприятиям:
Лечение сводится к следующим мероприятиям:
- инъекционное введение аденозинтрифосфорной кислоты (АТФ) курсами;
- ионофорез;
- витаминизация;
- препараты для улучшения кровообращения;
- массаж;
- использование больным ортопедических средств коррекции;
- применение препаратов для лучшей нервно-мышечной проводимости;
- терапия гормонами;
- и др.
Наследственная форма заболевания полностью не вылечивается, но возможно направленно устранить основные симптомы путем:
- ортопедической коррекции;
- обычной и дыхательной гимнастики.
Иногда требуется хирургическое вмешательство. Оно направлено на коррекцию сколиоза, возникающего на фоне основного недуга.
Перспективными методиками лечения миопатии являются: использование стволовых клеток и генотерапия.
Профилактика и рекомендации при болезни
Для профилактики вегетососудистой дистонии у детей необходимо придерживаться следующих рекомендаций:
- устранить различные возбуждающие факторы, чтобы ребенок находился в спокойной обстановке;
- уменьшить влияния стрессовых и школьных нагрузок;
- больше гулять на свежем воздухе, особенно перед сном;
- правильно питаться, в частности есть больше овощей и фруктов;
- заниматься спортом (умеренная физическая нагрузка).
Что касается рациона ребенка, страдающего ВСД, прежде всего, важно, чтобы он был сбалансированным. Все продукты, используемые для питания, должны быть обогащены минеральными веществами и витаминами
Предпочтение следует отдавать натуральным продуктам. Количество потребления соли, мучных изделий и сахара рекомендуется уменьшить.
Список литературы:
- Повереннова, И. Е. Вегетативная дисфункция – актуальная проблема современности. Современная терапия и профилактика вегетососудистой дистонии / И. Е. Повереннова, А. В. Захаров // Ремедиум Приволжье: журн. — 2014.
- Абдуева Ф. М., Каменская Э. П. Вегетососудистая дистония или соматоформная дисфункция вегетативной нервной системы сердца? // Вестник Харьковского национального университета имени В. Н. Каразина. Серия «Медицина». — 2012. — № 23
- Воробьева, О. В. Вегетативная дисфункция, ассоциируемая с тревожными расстройствами / О. В. Воробьева, В. В. Русая // Эффективная фармакотерапия. — 2011
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
- гиперактивный мочевой пузырь, излечимое заболевание, которое часто проходит по мере взросления ребенка;
- неполное опорожнение мочевого пузыря;
- слишком долгое ожидание, чтобы помочиться;
- запор – менее двух испражнений в неделю или жесткие фекалии, которые болезненны или трудны для прохождения;
- пузырно-мочеточниковый рефлюкс (ПМР) – обратный поток некоторого количества мочи из мочевого пузыря по направлению к почкам во время мочеиспускания;
- сужение уретры – проблему, которая ограничивает нормальный поток мочи, например, камень или слишком узкий канал (стриктура). В некоторых случаях это может быть связано с врожденным дефектом;
- нарушения правил гигиены, дефекты ухода за маленьким ребенком;
- семейный анамнез цистита.
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Лечение
При лечении вегето-сосудистой дистонии важен индивидуальный подход, терапия должна быть комплексной и учитывать этиологию заболевания. Сложность лечения вегетативного невроза связана с тем, что это заболевание обычно диагностируется у пациентов поздно.
Наиболее эффективна в лечении вегетативного невроза психотерапия, усиленная фармакологическими средствами. Пациентам с вегетативным неврозом в первую очередь дают анксиолитики и антидепрессанты.
На ранних стадиях ВСД проводят щадящую терапию, в которую входит:
- нормализация режима питания;
- устранение гиподинамии;
- психотерапевтические методы;
- лечебная физкультура;
- устранение эмоционального дисбаланса;
- рефлексотерапия, иглоукалывание;
- фитотерапия.
Важное место отводится лечению сопутствующей соматической патологии (патология внутренних органов).Независимо от формы ВСД, а тем более при запущенных случаях, лечение проводят длительным курсом, и срок терапии подбирается индивидуально. При неэффективности немедикаментозной терапии, прибегают к применению лекарственных препаратов
Больному может требоваться:
- санация хронических очагов инфекций — антибактериальная терапия;
- нормализация психического статуса — транквилизаторы, антидепресанты;
- улучшение кровообращения головного мозга 3 кавинтон, пентоксифиллин;
- улучшение метаболических процессов в головном мозге — ноотропил, пирацетам;
- общеукрепляющая терапия — адаптогенная (элеутерококк, эхинацея).
В зависимости от синдромов преобладающих при ВСД назначают следующую симптоматическую терапию:
- кардиалгический синдром купируется применением метопролола, диазепама;
- тахикардический синдром — метопролол, успокоительные, например, барбовал;
- брадикардический синдром — препараты содержащие атропин — капли Зеленина;
- аритмический синдром — препараты зависят от вида аритмии и подбираются индивидуально.
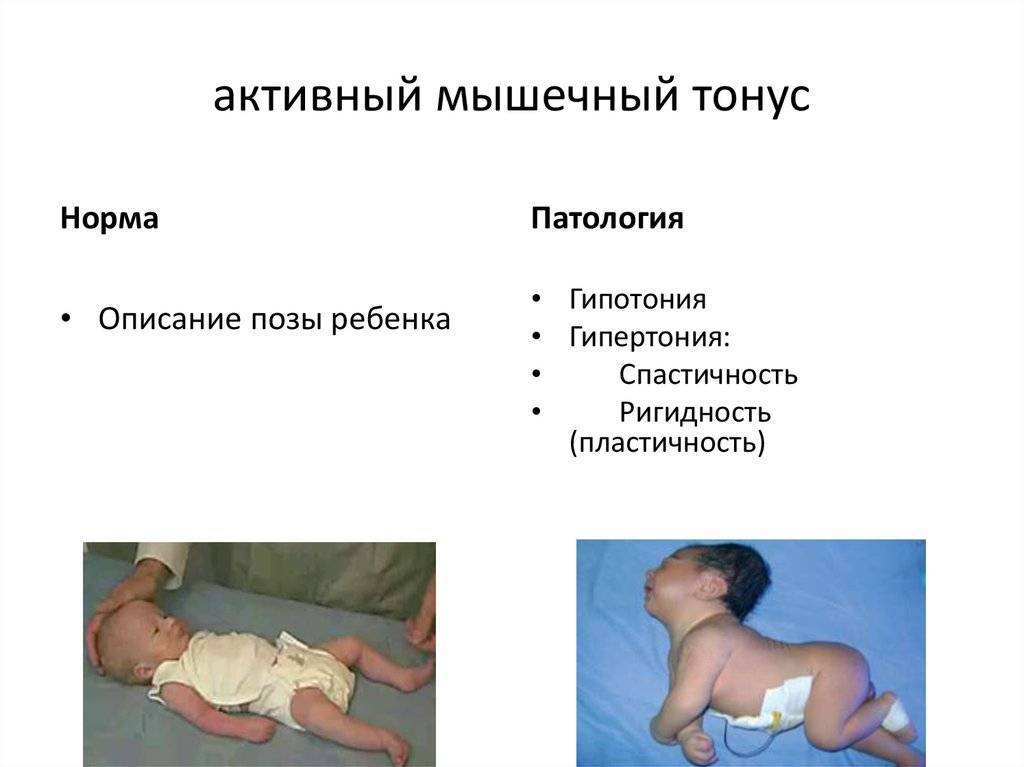
Что такое мышечный тонус
Большинство людей хорошо понимают, что такое сила мускул, а вот с объяснением термина «тонус мышц» могут возникать трудности. Сила – это способность мышцы (или группы мышц) работать под нагрузкой. Этот критерий может быть объективно измерим. А вот тонус – это весьма субъективная характеристика, которая определяет функциональность мускул в состоянии покоя. Но даже когда наше тело пребывает в состоянии покоя (то есть мы не двигаемся, и никакая отдельная мышца, ни их группа не напрягаются), наши мускулы все равно не переходят в абсолютное спокойствие. Существует такое понятие, как базовый уровень активности, который можно ощутить, но измерить его проблематично. Это состояние и называется мышечным тонусом. Именно мышечный тонус позволяет человеку удерживать ту или иную статическую позу, а также отвечает за поддержку костей скелета (грубо говоря, без поддержки мышц скелет просто бы рассыпался).
То есть здоровые мышцы никогда не расслабляются полностью. Они постоянно сохраняют определенное напряжение и жесткость, которые могут ощущаться как сопротивление движению. Например, тонус спины и шейных мышц позволяет человеку поддерживать свое положение, когда стоит или сидит. В здоровом организме тонус мышц немного уменьшается, когда человек спит. Поэтому, когда кто-то засыпает сидя, то его голова обычно падает на одну сторону.
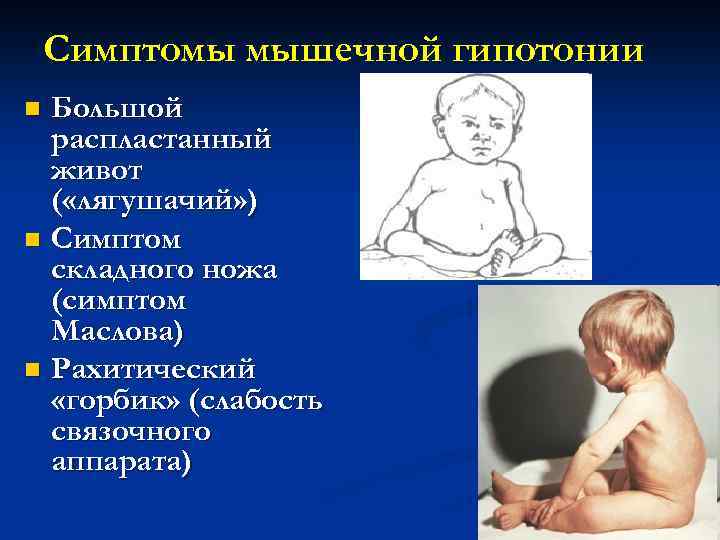
Мышечный тонус может быть нормальным, низким или высоким. Сниженный тонус еще называют гипотонией мышц или мышечным гипотонусом. Людям с таким нарушением трудно держать голову, самостоятельно стоять и передвигаться, а при любом движении они легко могут повредить скелет. Повышенный тонус в медицине принято называть мышечным гипертонусом или спастичностью. При таком состоянии мышцы постоянно остаются сжатыми, у человека постоянно возникают спазмы. Людям с таким нарушением трудно принимать естественное положение тела. Многие из них не могут ходить на всей стопе, а только на пальцах, также у них может нарушаться гибкость коленных или тазобедренных суставов.
В заключение
Рост заболеваемости вазомоторным ринитом — не только медицинская, но и социальная проблема. Больной становится нетрудоспособным, его физическая активность падает, снижается концентрация внимания, ухудшаются показатели интеллектуальной деятельности.
Чтобы начать лечение вазомоторного ринита, необходимо вовремя установить его симптомы. Это поможет избежать осложнений и повысить качество жизни.
Около пяти-семи сеансов консервативной терапии способствуют восстановлению состояния у 85 % больных. Остальные 15 % проходит повторный курс в течение последующего месяца, после чего чувствуют значительное улучшение. Лечение вазомоторного ринита проводится под строгим наблюдением лечащего врача.