Причины возникновения тромбоза
- избыточная масса тела пациента;
- высокий или низкий рост;
- заболевания крови (чаще всего излишняя свертываемость);
- генетическая предрасположенность к тромбозу;
- недостаточная физическая нагрузка на мышцы ног в течение дня;
- беременность;
- наличие вредных привычек.
Чаще всего тромб возникает у обездвиженных больных, вынужденных все время проводить в лежачем положении. Кроме того, ученые провели исследование, которое выявило связь между частыми авиаперелетами и тромбозом. Половая принадлежность также имеет значение: именно женщины чаще всего подвержены тромбозу ног как последствие перенесенной беременности.
Симптомы возникновения тромба в нижних конечностях
Из-за глубокого расположения вен в бедре и голени, первые симптомы тромба могут остаться незамеченными. Его невозможно заметить невооруженным взглядом
Однако при этом можно обратить свое внимание на некоторые признаки, которые могут свидетельствовать о раннем возникновении тромбоза. Обычно это:
- болезненные ощущения и повышение чувствительности в районе поврежденного сосуда;
- приобретенная скованность движений;
- чувство тяжести в мышцах. При этом может ощущаться некоторое давление в области голеностопа или икроножной мышцы.
Дальнейшее развитие болезни делает признаки тромба более очевидными:
- кожа на поврежденных участках тела приобретает нездоровый оттенок;
- появляется отёчность в районе стоп;
- вены становятся значительно крупнее, их хорошо видно под кожей;
- в местах расширения и увеличения вен повышается температура кожных покровов.
Классификация
По типу скарлатину разделяют на:
- типичную – болезнь протекает классически, с проявлением всех симптомов;
- атипичную – может проходить без характерных симптомов.
Типичная форма
Разделяют по тяжести и течению болезни. Она может протекать в легкой, среднетяжелой и тяжелой формах (токсической, септической и токсико-септической). По течению заболевания различают скарлатину:
- без аллергии и осложнений;
- с аллергическими волнами;
- с осложнениями (синовит, нефрит, лимфаденит, септикопиемия, гнойные образования);
- абортивную.
Атипичные формы
Стертое течение проходит в легкой форме и без последствий, такая форма свойственна больше взрослым. Сыпь быстро проходит, наблюдается легкое недомогание, покраснение горла, температура слегка повышена, тошнота.
Атипичные формы с аггравированной симптоматикой: гипертоксическая и геморрагическая скарлатина.
Экстрабуккальная форма протекает без общих симптомов. У больного наблюдается сыпь в месте, где проникла инфекция, и слабость.
Токсико-септическая развивается преимущественно у взрослых, сопровождается быстрым развитием сосудистой недостаточности, возникают осложнения в виде поражения суставов, сердца, отита, ангины.
Если других симптомов нет
Главное, на что обращается внимание – регулярность возникновения ливедо у ребенка. Мама, как человек, постоянно находящийся возле грудничка, довольно быстро может определить, перегрелся малыш, замерз или ненадолго раскапризничался
В таких случаях и может проявиться мраморная кожа нерегулярного характера. Если же возникновение данного явления имеет определенную периодичность или подолгу не проходит, проконсультируйтесь с педиатром и пройдите необходимые обследования, Обычно, это:
- ОАК (общий анализ крови);
- коагулограмма;
- реовазография;
- УЗИ сосудов с допплерографией.
«Мраморность» физиологическая
Иными словами, именно это и является незрелостью организма малыша. Сердечно-сосудистая система еще не может полноценно выполнять свою функцию, а тонкая кожа моментально сигнализирует о «сбоях» в работе капилляров.
Особенно часто мраморность кожи можно заметить при смене температурного режима. Например, при смене одежды (особенно, если дома прохладно) можно увидеть, как оголенные участки тела приобретают характерный узор. Как только малыш будет одет и согреется, цвет кожи вновь станет равномерным телесным.
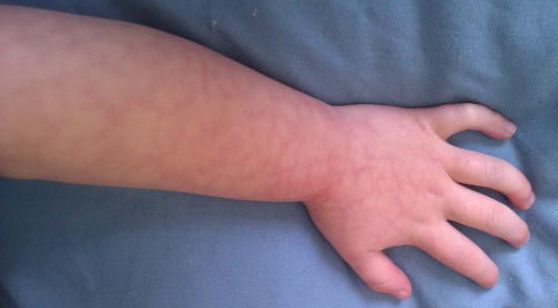
Также если кроха на грудном вскармливании, мраморный узор может проявляться во время еды: чтобы добыть молоко, малышу приходится потрудиться, его мышцы в области рта, кожа и сосуды активно работают, капилляры перегружаются — и появляется такой вот видимый невооруженным взглядом результат.
Методы диагностики меланомы кожи у детей
Термография основана на разнице температур кожи окружающей опухоль и самой опухоли.
Повышение температуры кожи при меланоме связано с интенсивным обменным процессом в ппигментных клетках. В настоящее время этот метод используется в сочетании с глюкозной нагрузкой, что повышает эффективность исследования.
Радиофосфорная проба помогает уточнить природу опухоли и выявить степень воспалительных явлений. Для меланомы кожи характерен показатель относительного накопления изотопа более 200% и медленное его выведение из опухоли. Фосфорный тест применяется как дополнительный метод диагностики в трудных случаях.
Цитологическое и гистологическое исследование позволяет уточнить диагноз, стадию меланомы и прогноз заболевания, что важно для определения тактики лечения больного
Причины
Физиологические причины такого состояния кожи и сосудов обусловлены тем, что вегето-сосудистая система грудных детей еще только развивается. Некоторое время после рождения она не выполняет свои функции в полном объеме. Из-за этого кожный покров ребенка подвержен различным воздействиям.
Оттенок дермы меняется тогда, когда организм регулирует обогрев тех участков тела, которые не покрыты одеждой. Характерная мраморность особенно заметна в холодную погоду. Чтобы нормализовать состояние кожи, нужно согреть малыша. Также на окраску эпидермиса влияют и другие факторы:
- Преждевременное рождение.
- Резкое охлаждение тела (при переодевании в холодной комнате).
- Травмы сосудов во время родов.
- Избыточное кормление (в результате увеличивается объем крови, что негативно влияет на эластичность кровеносных сосудов).
- Маленькая жировая прослойка.
- Тонкий кожный покров.
- Напряжение малыша при плаче.
Мраморность может иметь не только физиологическое происхождение, а и патологическое. Насторожиться нужно уже тогда, когда сетка не исчезает спустя 7 месяцев после родов. Также тревожным звоночком является ярко выраженный мраморный узор, который не меняется даже тогда, когда ребенок спокоен. Проявление на теле сосудной сетки может свидетельствовать о таких патологиях:
- Перинатальная энцефалопатия.
- Вегето-сосудистая дистония у отца или матери грудничка.
- Анемия.
- Порок сердца.
- Дефицит кислорода в процессе внутриутробного развития.
- Сбой терморегуляции, который возникает при повышении температуры тела.
- Генетическая предрасположенность.
- Долгие роды, во время которых голова плода была стиснута в родовых путях.
- Врожденная генерализованная флебэктазия.
- Водянка, синдром Дауна, киста головного мозга, синдром Эдвардса, гидроцефалия.
- Рахит.
- Болезни органов дыхания, вызывающие недостаток кислорода (пневмония, обструктивный бронхит). В этом случае сетка проявляется на груди.
https://youtube.com/watch?v=SO_vDHTmDUY
Что такое мраморная кожа
Мраморность кожи у новорожденного — нередкое явление. Терморегуляция у малышей, только появившихся на свет, несовершенна. Кровеносная система только перестраивается на самостоятельную работу без материнской плаценты. Сосуды и мелкие капилляры расположены слишком близко к поверхности кожи. Под воздействием самых разнообразных внешних факторов (к примеру, перепады температур) некоторые сосуды могут расширяться, другие — сужаться. Через кожу расширенные сосуды выглядят красными, суженные — синими. Цвет покрова может быть бледным либо красноватым. Так образуется мраморный рисунок.
Чаще всего мраморная сеточка проявляется при прохладной температуре в комнате в момент переодевания.
У некоторых детей такой цвет кожи может говорить и о серьезных отклонениях (внутричерепное давление, водянка головного мозга или нарушения центральной нервной системы).
Мраморность может быть как на всей площади тела, так и на отдельных участках (щечки, ручки или ножки).
Наиболее часто мраморность наблюдается у детей, унаследовавших от родителей светлую, бледную кожу. Смуглые малыши редко обладают такой особенностью.

Симптомы
Сама по себе мраморность не считается патологией. Такое состояние всегда оценивают в сочетании с другими возможными патологиями и состояниями.
Насторожить маму должны сопутствующие симптомы, которые свидетельствуют о различных патологиях внутренних органов:
- повышение или снижение температуры тела;
- повышенное потоотделение;
- повышенная возбудимость;
- вялость;
- запрокидывание головки;
- посинение носогубного треугольника;
- бледная кожа с бардово-фиолетовым сосудистым рисунком;
- нарушения сна;
- тяжелое дыхание;
- рвота;
- отсутствие аппетита.
Если мраморность у малыша присутствует постоянно, то в сочетании с другими симптомами она может быть признаком серьезных заболеваний.
Среди них могут быть:
- анемия;
- врожденные патологии;
- генетические отклонения;
- перинатальная энцефалопатия;
- повышенное внутричерепное давление;
- пороки сердца, врожденные сосудистые отклонения;
- рахит.
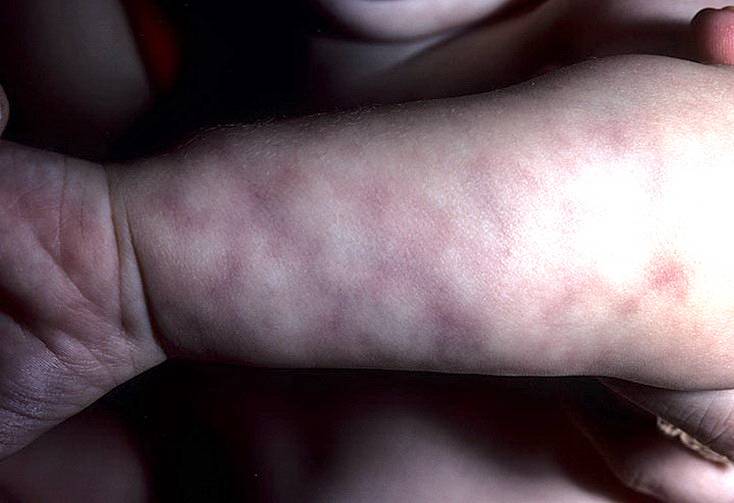
Обильное отделение слюны
Кожа у новорожденных очень нежная. Она постепенно приспосабливается к условиям окружающей среды. Из-за большого выделения слюны у грудничков в области рта появляется раздражение. Эта зона постоянно увлажняется слюной из-за того, что малыши подолгу сосут пустышки. В результате на коже появляются красные пятна с нечеткими контурами.
Появление раздражения по таким причинам не относится к патологическим. Длительное воздействие слюны способно вызвать раздражение и у взрослого человека. Помимо покраснений во время прорезывания зубов у малышей может появляться сыпь вокруг губ.
Купание
Используйте для купания теплую воду 32-36 С, но с учетом индивидуальной чувствительности ребенка. Купание в горячей воде вызывает обострение дерматита и усиление зуда!
Купать ребёнка в среднем 1 раз в день. Ванна лучше, чем душ. Продолжительность купания не более 5-10 минут.
После водных процедур вытирайте кожу аккуратными промокательными движениями. Тереть нельзя! Нанесите смягчающий крем СРАЗУ после мытья (не позднее 3х минут после мытья) для удержания влаги в коже.
Пользуйтесь специальными средствами для купания детей с нейтральным pH 5,5, которые не пересушивают кожу, не содержат в составе мыла и сульфатов. Пятиминутного купания достаточно для насыщения верхнего слоя кожи водой. Мыть ребёнка со специальными средствами для очищения кожи достаточно 1-2 раза в неделю.
ВАЖНО! Купание в отварах трав, череды, ромашки, березы, коры дуба и других растительных компонентов детям с аллергическим дерматитом не рекомендуется! Все фитокомпоненты не только сушат кожу, но и сами по себе могут быть аллергенами и приводить к обострению. Это относиться и к купанию в «марганцовке», которая также сушит кожу
Кожу детей с аллергическим дерматитом необходимо УВЛАЖНЯТЬ, не допуская её сухости.
Вакцинируйте ребенка с аллергическим дерматитом согласно национальному календарю. Но в период сильного обострения вакцинацию проводить не следует, дождитесь стихания проявлений заболевания не менее 2х недель.
При обострении аллергического дерматита одних эмолентов может быть недостаточно. В такой ситуации вы должны обратиться к своему врачу педиатру, или к узкому специалисту дерматологу или аллергологу. Так как в такой ситуации должны применяться специальные противовоспалительные препараты в виде наружных кремов, мазей, а также противоаллергические препараты для приема внутрь.
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.
Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
Ранняя реабилитация после абдоминопластики живота
Как правило, абдоминопластика – это стандартная операция. Пациент остается в стационаре на 3-4 дня, а после выписки регулярно приходит к врачу для осмотров и обработки швов.
Когда снимают швы после абдоминопластики?
Если швы накладывались нерассасывающимися нитями, то их снимают через 5-10 дней. Однако врач может принять решение оставить швы на две недели или даже больше. При этом одни зоны могут заживать быстрее, другие медленнее, поэтому швы могут снимать постепенно – сначала в одном месте, потом в другом, и так постепенно, пока все не заживет. Процедура снятия полностью безболезненна, после нее место разреза уже не нужно обрабатывать.
Обработка швов
Швы нужно обрабатывать два раза в день и регулярно менять повязку, чтобы рана быстрее зажила и был исключен риск попадания инфекции. Нельзя самостоятельно удалять корочки – они должны постепенно отвалиться сами. Если их повредить, то на коже останутся углубления и шрамы.
Дренаж после абдоминопластики удаляют через 2-4 дня. Если были введены резиновые выпускники, то их могут оставить на 10 дней. Все зависит от объема отходящей жидкости.
Отеки после абдоминопластики
Отечность – это нормальное явление, реакция организма на хирургическое вмешательство. В первые дни отек может нарастать, а затем он постепенно исчезнет. Это может занять несколько недель. Чтобы облегчить дискомфорт и скорее снять отечность, можно прикладывать сухой холодный компресс, если нет противопоказаний врача. Иногда доктор может назначить другие рекомендации.
Если у пациента есть заболевания сердечно-сосудистой системы, то отек будет больше. Также на него влияет фаза менструального цикла, рацион, режим физических нагрузок и общая активность пациента. Чтобы отек быстрее сходил, нужно соблюдать водно-солевой баланс, рекомендованный врачом.
Что такое мраморная кожа?
Мраморная кожа у ребенка встречается довольно часто. На фото в интернете можно увидеть разные формы рисунка. Родители могут столкнуться с таким явлением с рождения малыша. В возрасте 3 – 6 месяцев все симптомы исчезают и эпидермис принимает свой природный оттенок. Возникновение своеобразного рисунка врачи объясняют незавершенной отладкой иннервации капилляров у новорожденных. При перепаде температуры происходит расширение и сужение капилляров, на теле младенца формируется сетчатый узор.
После того, как у малыша развивается подкожный жир и созревают нервная и сосудистая системы, синюшность кожных покровов проходит. В особых случаях сетчатый рисунок может сигнализировать о серьезных нарушениях (высокое внутричерепное давление, водянка головного мозга). Для точного диагноза требуется провести тщательное обследование маленького пациента у нескольких специалистов.
Причины мраморной кожи у грудничка
 После рождения ребенка начинается усиленная работа всех структур и органов по адаптации к внешней среде. Постепенно регулируется работа сосудов (сокращение, расширение), обеспечивающая их равномерное наполнение кровью, контроль тонуса стенок капилляров вегетативной системой.
После рождения ребенка начинается усиленная работа всех структур и органов по адаптации к внешней среде. Постепенно регулируется работа сосудов (сокращение, расширение), обеспечивающая их равномерное наполнение кровью, контроль тонуса стенок капилляров вегетативной системой.
Слабо развитая кровеносная система не может обеспечить равномерный кровоток. Одна часть сосудов расширяется, другая сужается. Расширенная часть сосудов просвечивает через кожу с очень низкой плотностью внешнего слоя.
Характерный мраморный рисунок кожи усиливается под влиянием экзогенных факторов, которые считаются вторичными причинами. В основном это физическое напряжение и перепады температуры.
Основные факторы:
- воздействие холодного воздуха (низкая t воздуха помещения, купание в холодной воде);
- перегрев организма (инсоляция, высокая t воздуха помещения, горячая вода);
- длительное кормление (перегрузка сосудов кровью из-за напряжения во время сосательных движений, повышения объема жидкости);
- длительный, надрывный плач (физическое напряжение);
- субфебрильная температура тела.
Мраморный рисунок кожи чаще отмечается у слабых детей, родившихся раньше положенного срока с малым весом. Физиологическое ливедо — норма, не вызывающая опасения. Состояние кожных покровов новорожденного ребенка стабилизируется к 3-5 месяцам.
Опасения вызывает стойкий мраморный рисунок на коже, появляющийся на 5-6 месяцах после рождения или после устранения физиологических факторов. Это сигнализирует о врожденных или приобретенных патологиях в органах и системах ребенка.
Ливедо симптом патологий:
- генерализованной флебэктазии;
- пороков сердца, сосудов;
- вегетативной дисфункции;
- глаукомы, анемии, рахита;
- перинатальной энцефалопатии;
- атопического дерматита;
- врожденного сифилиса;
- синдромов Дауна, Эдвардса.
Большинству этих патологий подвержены дети с асфиксией при родах, внутриутробной гипоксией. Определенную роль играет наследственность детей, чьи родители имеют в анамнезе вегето-сосудистую дистонию.
Средства при раздражении
Быстро устранить покраснение и раздражение кожи у ребенка можно при помощи эмолентов. Активные вещества в составе этих косметических продуктов способствуют смягчению, увлажнению, снятию воспаления и регенерации кожи.
Эмоленты, которые подходят для чувствительной и нежной кожи в любом возрасте, представлены в косметической серии «Эмолиум». Их регулярное применение позволяет успешно бороться с такими явлениями как чрезмерная сухость, шершавость, воспаление и покраснение кожи. В разработке серии «Эмолиум» принимали участие ведущие дерматологи и педиатры.
Средства «Эмолиум» успешно используются в уходе за кожей, склонной к таким заболеваниям как атопический дерматит, крапивница, себорейный дерматит. Их можно рекомендовать детям, чья кожа склонна к появлению сыпи, пузырьков и корочек.
Большое значение имеет увлажнение кожи и поддержка ее водно-липидного барьера. Для этого применяют эмульсию для купания серии «Эмолиум». Средство можно назначать с первых дней жизни малыша с целью смягчения жесткой воды и профилактики сухости и раздражения.
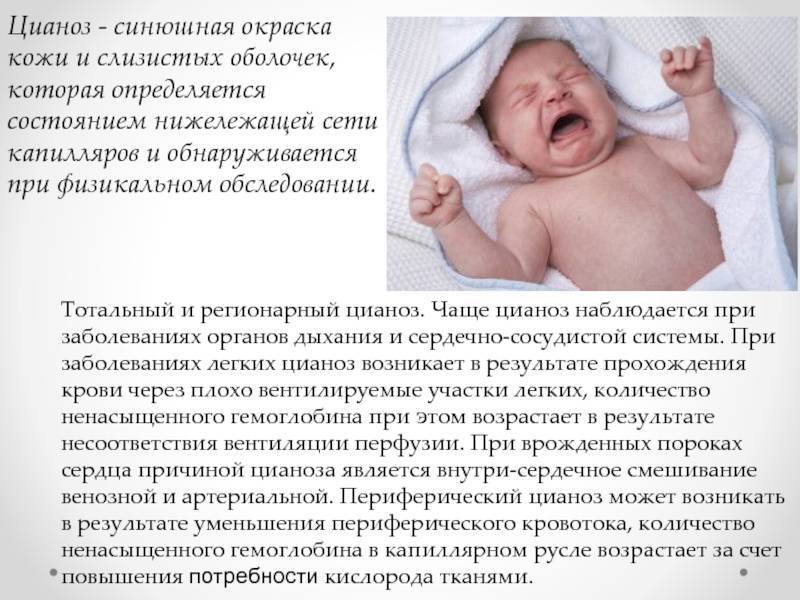
Синеет носогубный треугольник у грудничка: причины и последствия
Для всех молодых родителей любое изменение в состоянии ребенка – сигнал тревоги. И конечно вызывает сильное беспокойство ситуация, когда синеет носогубный треугольник у грудничка. Поскольку подобное состояние может наблюдаться как у здорового, так и болеющего ребенка, подробнее рассмотрим возможные ситуации.
Причины появления синего оттенка
Носогубный треугольник – это зона на лице, ограничивающаяся ртом, носом и носогубными складками. У новорожденных эта зона синеет в случае снижения уровня кислорода в крови. В медицине подобное явление имеет название цианоз, снижение уровня О2 в крови до уровня меньше 95%. Все причины появления синюшности можно разделить на патологические и физиологические.
Физиологические причины
К этому пункту относятся показатели, которые являются нормой и не подразумевают под собой никакого диагноза. Синий носогубный треугольник у грудничка может быть следствием:
- Продолжительного плача, в это время продолжительность выдоха значительно превышает продолжительность вдоха, соответственно кислорода в организм поступает меньше.
- Во время грудного кормления малыш прикладывает значительные усилия, сосуды расширяются и могут становиться заметными.
- Если ребенок некоторое время находится на большой высоте по отношению к уровню моря, то уровень кислорода в его крови снижается. Это же происходит и со взрослыми людьми и не влечет за собой опасности.
- При переохлаждении в числе первых синеет носогубный треугольник. Если после ванны или во время переодевания вы заметили подобные изменения, просто согрейте карапуза. Нездоровый оттенок пропал? Значит, беспокоиться не стоит, цианоз является физиологическим.
Важно! Посинение, относящееся к норме, быстро проходит. Если же вы наблюдаете изменение цвета кожного покрова в других местах, незамедлительно обращайтесь к педиатру
Патологические факторы
К числу данных причин относятся состояния несвойственные организму, говорящие о заболеваниях. Их разделяют на три группы:
- Состояния центрального происхождения. В этом случае носогубная область у грудных детей часто синеет, сопровождается вялостью сосательного рефлекса. Часто наблюдается после тяжелых родов, при повышенных показателях давления, травмах головы, неразвитости сосудодвигательного отдела головного мозга.
- Легочного происхождения. Дополняется общей бледностью ребенка, синим цветом кожного покрова вокруг верхнего и нижнего века. Причиной могут быть любые заболевания легких и бронх, попадания в носоглотку инородного предмета или пассивное курение.
- Сердечно – сосудистого происхождения. Цианоз – один из первых симптомов при врожденных пороках сердца. Он проявляется уже в первые дни после рождения, в то время как услышать шумы в сердечном ритме еще невозможно.
Как видите, причины появления недуга могут иметь абсолютно разное происхождение, требовать незамедлительного или терапевтического лечения
Но если до посещения педиатра еще есть время, а фантазия рисует в голове самые страшные диагнозы, стоит обратить внимание на общее состояние ребенка и симптоматику
На что обращать внимание
Анализ состояния малыша – неотъемлемая часть жизни молодой мамы, ведь от ее внимательности часто зависит здоровье младенца, а также ее собственное спокойствие. Но не спешите паниковать, если у карапуза посинела область вокруг рта, ответьте себе на следующие вопросы:
- Не было ли отставания в развития малыша, как проходили роды.
- Были ли ранее обнаружены проблемы в работе сердца или сосудистой системы.
- Сохраняется ли привычный ритм дыхания при изменении цвета носогубного треугольника, есть ли кашель.
- Какого цвета остальные участки кожного покрова.
- Какого общее состояние малыша, нет ли вялости или постоянной сонливости.
Если все вопросы не вызывают у вас опасения, то можно понаблюдать за ребенком. Если же хотя бы один из пунктов имеет место, то необходимо проконсультироваться с педиатром.
Когда бить тревогу
Все же у грудныхдетей любое аномальное состояние развивается и прогрессирует быстрее, поэтому необходимо всегда быть начеку. Вызывать скорую помощь необходимо в ситуациях:
- Если ребенок ведет себя вяло и безразлично.
- Если синий цвет распространяется на все тело.
- Если явно затруднено дыхание.
Помните, что самолечения здесь быть не может. Понаблюдайте за состоянием малыша, но в любом случае обратитесь к педиатру, ведь в вопросе детского здоровья лучше перестраховаться.
Каковы причины подобного эффекта у взрослого человека?
Взрослым кожа с мраморным рисунком практически всегда является предметом наблюдения врача, так как в зрелом возрасте фиолетовое проступающее полотно сосудов или по-другому ливедо не может быть нормой. Зачастую такое проявление связано с наличием в организме каких-либо негативных процессов.
Ретикулярная асфиксия появляется по ряду причин:
- Мраморность кожи.
- Отклонения развития.
- Синдром Снеддона – взаимосвязь васкулита и системных заболеваний сосудов, таких, как инсульт. Этот синдром возникает вследствие некоторых генетических заболеваний.
Мраморность кожи у взрослого может вызвать ряд внешних и внутренних факторов. В зависимости от них выделяют несколько видов этого состояния. Синдром мраморного рисунка кожи или ливедо у людей зрелого возраста обусловлен рядом факторов:
- Livedo racemose. Наличие данного синдрома зачастую обусловлено одним из серьезных сопутствующих болезней: туберкулез, сифилис, атеросклероз, малярия и т. п. Из-за нарушений функционирования систем организма сосуды реагируют выступающей разветвляющейся пурпурной сеткой. При запущенной стадии заболеваний мраморный узор распространяется по всей поверхности кожного покрова. Если тело больного охлаждается, то фиолетовая пятнистость выступает ярче.
- Livedo lenticularis. Сопутствующий недуг туберкулеза. Проявление локализуется на голенях в виде бледно-голубых разводов. В случае усиления цвета пятен возможны некротические образования.
- Livedo reticularisa frigore. Форма мраморности кожи, не требующая опасений. Возникают характерные пятна при понижении температуры и исчезают при надавливании.
- Livedo reticularis a calore. В некоторых случаях организм может реагировать мраморным рисунком при перегреве тела. Спровоцировать подобную реакцию могут согревающие приспособления типа грелок, расширяющие капилляры.
Природа появления ретикулярной асфиксии у подростка такая же как и у людей более старшего возраста. Эффект мраморной кожи способно вызвать расстройство центральной нервной системы, вегето-сосудистая дистония, новообразования в виде кист или водянки.
Если обобщить все причины ливедо у взрослых, то выделяются три основных фактора:
- резкое повышение или понижение температуры тела,
- сбой циркуляции крови по сосудам,
- сопутствующий симптом серьезных заболеваний.
Ретикулярная асфиксия в качестве отдельного заболевания не изучена.
На руках
Самый простой вариант мраморной кожи рук – переизбыток попадающего УФ излучения на кожу, расширение сосудов, к примеру, после бани, либо переохлаждение кожи. На руках и на ладонях мраморность выражается ажурным пурпурным узором.
Такое проявление поражает преимущественно людей после 60 лет. Также данному недугу подвержены курильщики или люди, потребляющие другие химические вещества способствующие сужению сосудов.
Никотин не дает сосудам расширяться и кровь циркулирует не в полной мере, что вызывает мраморность кожи.
На ногах
Ступни, голени и бедра очень часто подвержены ретикулярной асфиксии, хотя появиться она может в любой зоне вне зависимости от возраста человека. Выступающий сетчатый рисунок «,украшает», ноги при нарушении работы сосудов, возможно ,волчанки, низком уровне тромбоцитов.
Крапивница
Симптомы
У малыша может возникать сыпь в виде волдырей размером от нескольких миллиметров до нескольких сантиметров. На фоне острой аллергической реакции может развиться отек. Иногда отдельные волдыри сливаются между собой и поражают большие участки кожи.
Лечение
Врач выбирает курс лечения в зависимости от причины этого состояния. Так, крапивница нередко выступает как реакция на укусы насекомых, лекарственные средства, пыльцу, продукты и пр. Это состояние может быть тесно связано с системными болезнями, а иногда возникает спонтанно. В основе терапии лежит исключение фактора, провоцирующего эту специфическую реакцию. Врач может рекомендовать гипоаллергенную диету, даже если крапивница возникла не из-за продуктов питания. При возникновении реакции на холод, тепло, ультрафиолет нужно надежно защищать кожу малыша от этого фактора. Врач может назначить лечить аллергию на щеках ребенка антигистаминными препаратами.