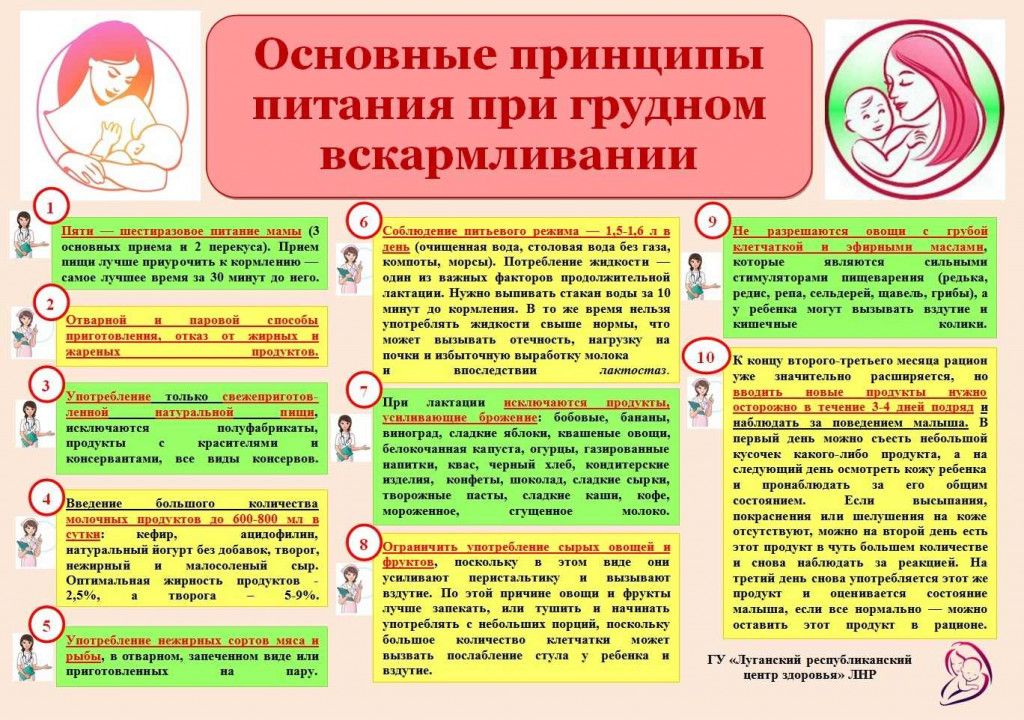
Профилактика
Мигрень зачастую начинает сигнализировать о себе за пару дней до появления настоящей боли.
Для профилактики в это время необходимо:
- выспаться — если нет возможности нормально спать днем, то обязательно устроить себе «тихий час»;
- гулять — не менее трех раз в день;
- сделать самомассаж шеи и воротниковой зоны;
- дать глазам отдых — исключить работу на компьютере и сократить пользование смартфоном;
- сделать несколько физических упражнений (повороты шеи и головы, наклоны, «мостик», 5-6 приседаний);
- выпить свежевыжатый сок с медом;
- не переохлаждаться — в осенне-зимний период одеваться тепло, на прогулку надевать шапку и шарф.
Если выполнять данные рекомендации — можно забыть о мигренях или снизить их интенсивность в несколько раз.
Не забывайте — малышу нужна здоровая, полная сил мама. Мигрени нельзя терпеть — без должного лечения и профилактики боли появляются чаще, а их интенсивность усиливается. Если же приступы становятся регулярными и мучительными — обязательно пройдите полное обследование для того, чтобы выявить основную причину мигрени и начать грамотное лечение.
Разновидности головной боли у молодых мам
 Головная боль у молодых мам может быть самой разной. Все зависит от причины развития мигрени. Это может быть:
Головная боль у молодых мам может быть самой разной. Все зависит от причины развития мигрени. Это может быть:
- наличие патологий нервной и дыхательной системы;
- травмы;
- проблемы с сосудами;
- перенапряжение, усталость;
- изменение атмосферного фронта.
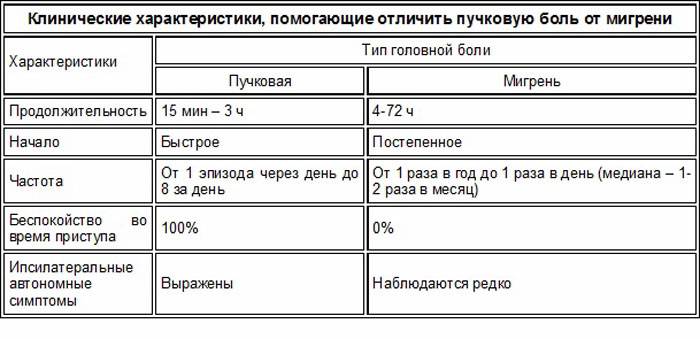
Поставить диагноз можно только при условии правильного описания симптомов самой больной. К примеру, мигрень может проявляться в слабой или сильной форме, быть длительной или краткосрочной, постоянной или приступообразной
Кроме того, важно, где именно отдает боль – в висках, в области лба или в глубине черепа
Если мигрень у молодой мамы в период лактации вызвана стрессом или перенапряжением, она характеризуется сдавливающим, сжимающим череп ощущением. Подобная ситуация может повторяться периодически и пройти только после отдыха в горизонтальном положении (лучше всего – сна).
Может у кормящей матери появиться и хроническая мигрень. Она является следствием гормональной перестройки организма кормящей женщины. В такой ситуации боль может вызвать что угодно, даже некоторые продукты питания или, наоборот, голодание. Головная боль сопровождается неприятным «букетом» из тошноты, боязни света и слабости.
Препараты для профилактики мигрени
Профилактическая терапия рассматривается у пациентов, страдающих:
- рецидивирующими мигренями, приводящими к значительному снижению активности;
- частыми мигренями, требующими лечения более двух раз в неделю;
- мигренями, не реагирующими или плохо реагирующими на симптоматическое лечение.
В настоящее время не существует препаратов, специально направленных на предотвращение мигрени. Но доказано, что некоторые лекарства от артериального давления, антидепрессанты, противосудорожные средства и лекарственные растения оказывают благотворное влияние на профилактику мигренозных головных болей.
Важно понимать, что профилактические препараты могут не приносить немедленной значительной пользы и максимальный эффект может не наблюдаться неделями, порой до 6 месяцев. Есть лекарства, доказавшие эффективность в контролируемых клинических испытаниях
Они рекомендованы Американским обществом головных болей и Американской академией неврологии (AAN) для профилактики мигрени:
Есть лекарства, доказавшие эффективность в контролируемых клинических испытаниях. Они рекомендованы Американским обществом головных болей и Американской академией неврологии (AAN) для профилактики мигрени:
- Дивальпроекс натрия / вальпроат натрия;
- Топирамат (Топамакс);
- Метопролол (Лопрессор, Топрол XL);
- Пропранолол (Индерал);
- Тимолол (Блокаден).
Другие лекарства, используемые для предотвращения головных болей мигрени, включают:
- Ингибиторы АПФ: Лизиноприл (Принивил);
- Антагонисты рецепторов ангиотензина II (ARBS): Кандесартан;
- Бета-адреноблокаторы: Атенолол (Тенормин), Надолол.
- Блокаторы кальциевых каналов: Дилтиазем (Кардизем), Нимодипин (Нимотоп), Верапамил (Изоптин, Калан);
- Трициклические антидепрессанты: Амитриптилин, Нортриптилин (Нортриптилин гидрохлорид, Памелор), Имипрамин, Доксепин (Силенор).
- Другие антидепрессанты: Пароксетин (Паксил), Флуоксетин (Прозак), Сертралин (Золофт).
- Противоэпилептические препараты: Топирамат (Топамакс), Габапентин (Нейронтин), Дивалпроекс натрия.
- Коэнзим Q10 (CoQ10), добавки магния.
Запор
Как понять, что у новорожденного запор
В течение первого месяца жизни малыш способен опорожнять кишечник после каждого кормления. Однако уже к 4-му месяцу частота стула снижается до 2 – 4 раз в сутки. При этом «грудничок» пачкает подгузники чаще, чем «искусственник», так как материнское молоко усваивается быстрее. Случается, однако, и так, что малыш, находящийся на грудном вскармливании, испражняется через день, а то и реже. Если при этом его стул мягкий и ничего не тревожит малыша, то причин для беспокойства нет. Это значит, что молоко хорошо усваивается его организмом.
Симптомы:
- Ребенок много капризничает, плачет;
- Малыш часто тужится, но «результат» нулевой;
- Любая попытка опорожнить кишечник сопровождается криком;
- Кал твердый, либо имеет вид горошка, либо первая его порция похожа на «пробку», а за ней следует кашицеобразная масса.
Причины запора у грудничка
- При грудном вскармливании запоры может вызвать пристрастие мамы к белковой пище (творог, мясо), к мучным изделиям (белый хлеб, выпечка), к кофе или чаю;
- При искусственном вскармливании — неправильный выбор или неправильное приготовление смеси.
Как помочь малышу:
- Маме следует свести к минимуму потребление перечисленных выше продуктов (кроме мяса, которое необходимо съедать в количестве не меньше 100 г в сутки);
- Есть больше продуктов с клетчаткой (овощи и зелень);
- Делать массаж животика;
- Если причина в смеси — согласовать новую с педиатром;
- Изредка ребенку можно ставить клизму. А вот слабительное — даже в минимальных дозах — давать младенцам нельзя! В любом случае, если состояние малыша вызывает у вас беспокойство, следует проконсультироваться с врачом.
Когда следует беспокоиться:
- Уменьшается количество мокрых подгузников;
- Уменьшается вес ребенка.
Все это говорит о том, что малыш не получает питания в достаточном количестве.
Что такое геморрой – виды, симптомы, особенности у беременных
Геморрой развивается под действием определенных факторов. Беременность, наряду с другими факторами риска, способствует развитию геморроя. Частота заболевания у беременных женщин увеличивается во II, III триместрах беременности, а также непосредственно после родов.
Растущая матка с плодом и малоподвижный образ жизни приводят к нарушению оттока крови из малого таза, хронические запоры у беременных способствуют чрезмерному натуживанию во время дефекации, что в свою очередь способствует выпадению узлов из заднего прохода.
Симптомы геморроя могут варьировать: кровотечение после дефекации, боль, выпадение узлов, ощущение инородного тела в прямой кишке. Помимо этого, для геморроя может быть характерно как хроническое течение (хронический геморрой): с незначительными, неярко выраженными симптомами; так и острое, при котором отмечается резкая боль в заднем проходе и появляется быстро набухающий болезненный узел, или несколько узлов, которые под действием определенных факторов тромбируются. Тромбоз геморроидального узла является показанием к хирургическому лечению (при давности заболевания не более 3 суток). Также это показание для лечения обострения хронического геморроя. Другие симптомы острого геморроя подлежат лечению путем коррекции режима терапии и назначения медикаментозных препаратов.

Что делать кормящим мамам при возникновении мигрени?
Если приступ мигрени возник впервые, перед любым методом лечения следует обратиться к врачу
Очень важно убедиться в правильности диагноза. Головная боль в виде приступов может быть и по другим причинам (внутричерепная гипертензия, опухоли).
Самоназначение лекарственных средств или по совету фармацевта в аптеке не допустимо.
Если женщина уже знакома с мигренью, она в первую очередь должна воспользоваться немедикаментозными методами лечения, которые могут заменить прием средств от мигрени.
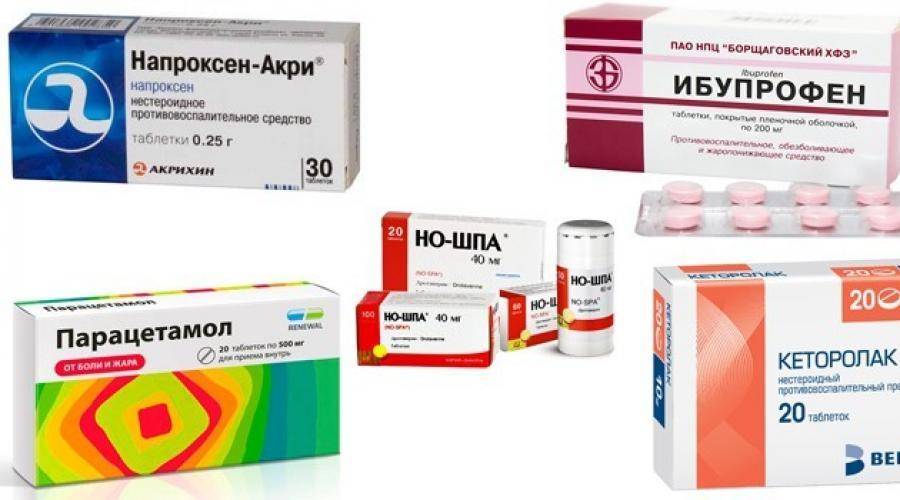
Во время приступа головной боли самостоятельно можно принять те средства, в аннотации у которых нет противопоказний к приему во время вскармливания
Перед началом специфической фармакологической терапии следует проконсультироваться с врачом.
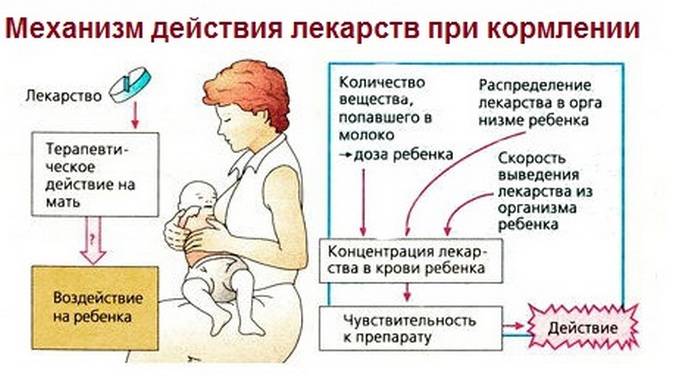
Принимать препараты при мигрени следует по определенным принципам, свойственным для периода грудного вскармливания. Во всех случаях необходимость лекарственного вмешательства должна рассматриваться индивидуально.
Когда и как следует отлучать ребенка от груди
В идеальной ситуации к отлучению от груди можно приступать тогда, когда в течение суток у ребенка получается 1-3 прикладывания к груди днем, и связаны они, главным образом, со сном. Малыш, готовый к отлучению практически не прикладывается к груди днем. Ночью спит, не прикладываясь к груди, или прикладывается, разок-другой перед пробуждением, причем от этого прикладывания ребенка можно легко отвлечь.
Иногда, беспокоясь о том, готов ли ребенок к отлучению, мама забывает о своей собственной физической готовности к этому. Речь идет об инволюции лактации, которая должна предшествовать отлучению ребенка от груди.
Определить инволюцию можно по наполняемости груди в отсутствие прикладываний ребенка. Если за весь день ребенок не прикладывался к груди, а грудь в течение дня остается мягкой – значит, инволюция наступила. Когда отлучение происходит на фоне лактации, маме приходится терпеть неприятные ощущения, подцеживать грудь, часто возникают лактостазы, возможно развитие мастита. Если отлучение груди происходит на фоне инволюции, длящейся не менее двух месяцев, то никаких неприятностей с грудью она не испытывает.
Бывают ситуации, когда отлучение от груди желательно совершить в ближайшем будущем, но ребенок явно к этому не готов. Тогда в течение нескольких недель или месяцев можно готовить малыша к отлучению. Сначала приходиться постепенно ограничивать малыша от прикладываний во время бодрствования, отвлекая его. Постепенно ребенок прикладывается днем все меньше, от утреннего прикладывания малыша также нужно чаще отвлекать. Оставляя при этом только прикладывания, связанные с засыпаниями малыша.
Нельзя отлучать ребенка от груди если:
- Ребенок болен.
- Жаркое время года.
- Смена условий жизни.
Особенности лечения
Лечащий врач расскажет, что делать при запоре после кесарева сечения. Первоочередная рекомендация — прием слабительного препарата
Важно быстро справиться с проблемой и не допустить тяжелой интоксикации. Выбор препарата должен основываться на таких факторах, как состояние здоровья, индивидуальные особенности, причины запора, наличие или отсутствие лактации. Есть средства, которые разрешено применять при грудном вскармливании
Одним из таких препаратов является английский биокомплекс «Фитомуцил Норм». Он имеет абсолютно натуральный состав, в нем нет консервантов и красителей. «Фитомуцил Норм» содержит мякоть плодов сливы домашней и оболочку семян подорожника. Натуральные растительные волокна впитывают воду. Средство превращается в слизистый гель, за счет чего происходит мягкое и комфортное выведение застоявшихся каловых масс
Есть средства, которые разрешено применять при грудном вскармливании. Одним из таких препаратов является английский биокомплекс «Фитомуцил Норм». Он имеет абсолютно натуральный состав, в нем нет консервантов и красителей. «Фитомуцил Норм» содержит мякоть плодов сливы домашней и оболочку семян подорожника. Натуральные растительные волокна впитывают воду. Средство превращается в слизистый гель, за счет чего происходит мягкое и комфортное выведение застоявшихся каловых масс.
Препарат стимулирует перистальтику кишечника без спазмов и вздутия, не вызывает привыкания, действует безболезненно. Он не имеет побочных эффектов и разрешен к применению в течение длительного времени. Кроме того, препарат стимулирует рост полезной микрофлоры, что способствует долгосрочной профилактике запоров.
Повышенное давление
Если головную боль у лактирующей женщины спровоцировала артериальная гипертензия, то без медикаментов не обойтись. А все антигипертензивные лекарства опасны для младенца.
При повышении давления разрешён однократный приём Эналиприла или Каптоприла, их концентрация в молоке минимальна. Длительный приём противопоказан, так как отсутствует информация о влиянии этих медикаментов на грудничка. Дибазол разрешено принимать кормящим мамам, так как этот препарат совместим с лактацией.
При грудном вскармливании категорически противопоказаны следующие медикаменты:
- Резерпин;
- Кордафлекс;
- Допегит.
Диазоксид провоцирует повышение концентрации глюкозы в крови. Под контролем врача принимают Верапамил.
Во время приёма антигипертензивных лекарств рекомендуется перевести младенца на искусственное кормление, чтобы защитить его от возможного негативного влияния медикаментов. Для поддержки лактации молоко сцеживают с груди.
Лечение кормящей мамы при инфекциях
Что делать и как лечиться, если вы все же заболели? В первую очередь, нужно обратиться к врачу и понять, какого рода этот недуг.
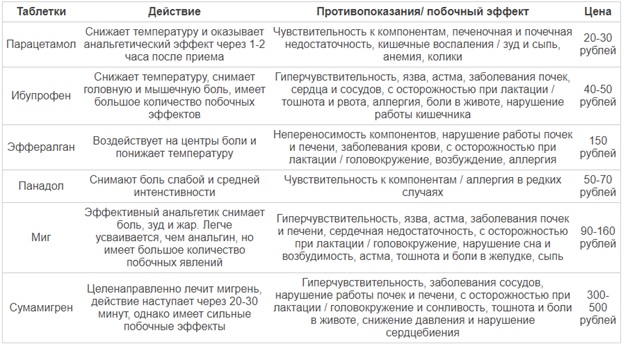
Если болезнь имеет вирусный характер, то здесь важно знать, что наука не разработала лекарств, улучшающих течение ОРВИ. Необходимо дать организму время на выработку антител и облегчить ему жизнь в этой нелегкой работе
Важен постельный режим, прохладное, хорошо проветриваемое помещение с влажностью воздуха не менее 45-50%, обильное питье и сон.
Облегчить состояние при высокой температуре могут жаропонижающие препараты. Многие из них совместимы с грудным вскармливанием и не представляют угрозу для малыша.
Если это бактериальная инфекция, в том числе часто распространенные ангина, цистит, гайморит, может потребоваться прием антибиотиков (как и в случае инфицированного мастита, послеродового воспаления матки, послеоперационных осложнений). К счастью, сейчас есть много современных антибактериальных препаратов, совместимых с кормлением.
Как понять, что малыш готов к отлучению от груди
- Когда малыш попросит грудь, предложите крохе подождать и отвлеките его интересной игрой или игрушкой. Если ребенок надолго забудет о своем желании, это хороший знак.
- Днем ребенок засыпает без прикладывания к груди.
- Вечером малыша может уложить спать другой человек, и ваше отсутствие он воспринимает спокойно. А ночью кроха просыпается редко.
Как это делать
- Отлучайте малыша от груди постепенно. Сначала пропустите одно кормление (утрет и замените его молочной смесью, а через несколько дней отмените и последнее (вечернее). Если кормить ребенка грудью только один раз в день, лактация резко снизится.
- Пейте меньше жидкости. Придерживайтесь диеты с низким содержанием соли.
- Исключите из рациона пищу, которая способствует поддержанию лактации.
- Не сцеживайте молоко после кормления.
- Принимайте специальные препараты, проконсультировавшись с врачом.
- Полезно заниматься спортом. Ежедневные физические нагрузки способствуют снижению выработки молока.
Если малыш не готов отказаться от груди
- Подберите для бутылочки удобную соску с несколькими отверстиями.
- Замените грудные кормления утренними прогулками, дневными играми, вечерними сказками, беседами.
- Не пробуждайте воспоминаний: не садитесь с малышом на привычное место, где вы кормили его грудью. Не переодевайтесь при ребенке.
- Если малыш с трудом засыпает и отказывается ложиться в кроватку, пока вы не приложите его к груди, погладьте его по спинке, положите рядом любимую игрушку, прочитайте сказку. Попросите кого-нибудь из родных уложить ребенка спать.
- Когда плачущий кроха прибежит к вам за утешением — не отталкивайте его. Вы всегда будете для ребенка самым надежным защитником и источником психологического комфорта. При каждом удобном случае говорите малышу, что он скоро станет совсем взрослым, что только самые маленькие дети сосут грудь. Как можно чаще берите кроху на руки, целуйте его, играйте с ним. Ваш малыш должен чувствовать, что мама не забыла о нем, что мама любит его так же, как и раньше.
- Порой очень сложно угадать, в каком возрасте лучше переводить малыша с грудного кормления на кормление из рожка. Это зависит не только от малыша, его готовности к отлучению от груди, но и от вас, его мамы: от вашего здоровья, вашего желания прекратить грудное кормление и даже вашей работы.
- Дорогие мамы, когда отлучать малыша от груди — решать вам, только материнское сердце поможет найти правильное решение.
- Если в процессе отлучения от груди малыш заболеет, возможно, придется вернуться к грудному вскармливанию.
- Нельзя отнимать ребенка от груди, если он недавно переболел или перенес кишечную инфекцию.
- Отлучать от груди лучше в нежаркое время года.
- Не уезжайте от ребенка на время прекращения лактации. Такой поступок может ухудшить психологическое состояние малыша.
Профилактика
Не секрет, что предупредить головную боль легче, чем лечить. Для профилактики мигрени кормящим мамам нужно соблюдать следующие правила:
- Соблюдать режим сна и бодрствования. Рекомендуется спать вместе с ребенком.
- Ежедневно прогуливаться пешком на свежем воздухе.
- Полноценно питаться. В рационе кормящей грудью женщины должны содержаться белки, жиры и углеводы. О диетах можно будет подумать после.
- Соблюдать спокойствие, избегать стрессов.
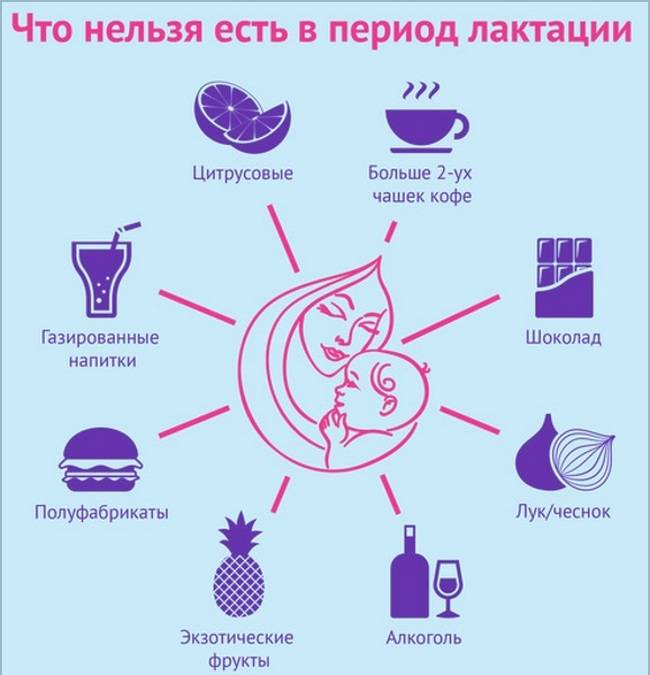
- Отказаться от шоколада и тонизирующих напитков, а также от продуктов, которые содержат кофеин. Делать это нужно постепенно.
- Исключить вредные привычки. Сигареты и спиртное – табу для беременных и кормящих мам. Отказаться от них лучше еще до беременности.
Различные виды головной боли при лактации требуют предварительной диагностики. Только выяснив причину врач сможет подобрать оптимальное лечение, которое принесет матери максимальную пользу и не навредит ребенку. В свою очередь, женщина должна соблюдать предписания доктора. Помните, что головная боль – сигнал о нахождении организма на грани истощения, потому нужно принять радикальные меры.
Причины дряблости живота после родов
Изменению физических данных после беременности, в том числе появлению висячего живота и растяжек на коже способствует множество факторов:
- Увеличение массы тела до родов. На это влияет рост плода и матки, задержка жидкости в тканях, перестроение метаболических процессов. Например, во время беременности обмен веществ ускоряется на 30%.
- Смещение центра тяжести. Изменение осанки в период вынашивания малыша возникают еще в первом триместре. Это происходит под действием гормона релаксина, который размягчает связки позвоночника и пахового кольца. Одновременно с ростом плода смещается центр тяжести, что приводит к выпячиванию живота вперед, накоплению жидкости и жира.
- Диастаз (растяжение мышц брюшной стенки). С этой проблемой после родов сталкивается примерно 3-4 женщины из 10. Главными причинами расхождения “белой” линии живота (сухожильных волокон, соединяющих прямые мышцы живота) являются увеличение матки, уменьшение выработки коллагена и эластина, врожденная слабость соединительной ткани.
- Стресс. Некоторые женщины оказываются не готовы к изменению своей фигуры во время и после беременности. Новый ритм жизни, посвящение всего времени ребенку, недосып могут стать причиной послеродовой депрессии, которая негативно сказывается на внутреннем и внешнем состоянии молодой мамы.
- Хирургическое вмешательство. Восстановительный период после кесарева сечения сопровождается отечностью, что, в свою очередь, визуально увеличивает объем талии.
Также на дряблость кожных покров после родов влияют:
- Генетика.
- Наличие осложнений при родах.
- Возраст мамы.
- Хронические заболевания.
- Индивидуальные особенности физических данных женщины.
- Малоподвижный образ жизни, обусловленный спецификой кесарева сечения.
Учитывая такое многообразие факторов, у каждой женщины восстановительный период протекает индивидуально.
Операции по удалению геморроя у беременных в нашей клинике
Отделение обладает техническим оснащением для выполнения всех видов оперативного вмешательства при геморроидальной болезни, начиная от латексного лигирования до ультразвукового удаления геморроидальных узлов.
Лигирование геморроидальных узлов. Данный метод применяется для лечения внутреннего геморроя, когда проявления геморроя заключаются в выпадении во время дефекации самостоятельно вправляющихся геморроидальных узлов и умеренных кровотечений. Суть метода заключается в том, что на геморроидальный узел накладывают небольшое латексное колечко, которое пережимает его основание с проходящими в нем сосудами, прекращая кровоток в узле. По прошествии нескольких дней узел вместе с кольцом отпадают, образовавшаяся ранка заживает в течение1-2 недель. Эта процедура чаще всего практически безболезненна.
- Склеротерапия и инфракрасная фотокоагуляция. Эти методы подходят для лечения геморроидальной болезни, проявляющейся только кровотечением без выпадения узлов.
- Геморроидэктомия – это хирургическая операция, направленная на удаление геморроидальных узлов. Это лучший способ достижения полного исчезновения всех симптомов. Хирургическое удаление внутренних геморроидальных узлов применяется при выпадающих и невправляющихся узлах, или когда не наблюдается эффект от амбулаторного лечения, или когда амбулаторное лечение невозможно. Во время операции удаляется избыточная ткань, являющаяся источником кровотечения. Для более комфортного состояния пациента операцию проводят в условиях спинальной анестезии с седацией.
Фото геморроя у беременной ПОСЛЕ
С учетом проведенных исследований, разработаны стандарты ведения пациенток с геморроем в период беременности и лактации, позволяющие максимально безопасно провести хирургическое вмешательство и обеспечить адекватное послеоперационное обезболивание. Клиника колопроктологии и малоинвазивной хирургии находится в одном учреждении с клиникой акушерства и гинекологии. Это позволяет совместно с гинекологами наблюдать пациенток после оперативного лечения.
Всегда следует помнить, что беременность – особое состояние, требующее тщательного наблюдения и индивидуального подхода. Поэтому даже медикаментозное лечение и коррекция режима требуют консультации квалифицированного специалиста.
Повышенное давление
Если головную боль у лактирующей женщины спровоцировала артериальная гипертензия, то без медикаментов не обойтись. А все антигипертензивные лекарства опасны для младенца.
При повышении давления разрешён однократный приём Эналиприла или Каптоприла, их концентрация в молоке минимальна. Длительный приём противопоказан, так как отсутствует информация о влиянии этих медикаментов на грудничка. Дибазол разрешено принимать кормящим мамам, так как этот препарат совместим с лактацией.
При грудном вскармливании категорически противопоказаны следующие медикаменты:
- Резерпин;
- Кордафлекс;
- Допегит.
Диазоксид провоцирует повышение концентрации глюкозы в крови. Под контролем врача принимают Верапамил.
Во время приёма антигипертензивных лекарств рекомендуется перевести младенца на искусственное кормление, чтобы защитить его от возможного негативного влияния медикаментов. Для поддержки лактации молоко сцеживают с груди.
Препараты от мигрени, безопасные для применения во время беременности
Головные боли мигрени могут учащаться во время беременности. Мигрень также может появиться во время беременности впервые. Наиболее безопасные для беременных немедикаментозные методы, их следует попробовать в первую очередь. Помогают при мигренях:
- сон;
- легкий массаж головы;
- пакеты со льдом к месту боли;
- изменения образа жизни.
Если требуется лечение препаратами, то обычно назначаются:
- 1 линия — ацетаминофен (Тайленол). При правильном применении ацетаминофен не влияет на протекание беременности и плод.
- 2 линия — нестероидные противовоспалительные препараты (НПВП). Их можно принимать по назначению врача во втором триместре, и нельзя — в третьем.
- 3 линия — опиоиды. Но длительное использование опиоидов приводит к зависимости и наркомании.
Триптаны назначают при умеренных и тяжелых симптомах у женщин, не реагирующих на другие методы лечения. Суматриптан — старейший и наиболее изученный триптан, допустимый во время беременности. В исследованиях он не показал повышенного риска врожденных дефектов или выкидыша в реестре беременностей у 600 пациенток, получавших суматриптан во время беременности.
Эрготамины не следует использовать во время беременности, так как они могут вызвать сокращения матки и спазм сосудов.
Женщинам, страдающим частыми мигренозными головными болями, полезна профилактическая терапия. Для этого применяются бета-блокаторы: пропранолол, метопролол и атенолол. Верапамил — предпочтительный блокатор кальциевых каналов, так как он относительно безопасен и обладает хорошей переносимостью.
Также могут рассматриваться у некоторых пациенток, особенно с депрессией, низкие дозы антидепрессантов — селективных ингибиторов обратного захвата серотонина (СИОЗС), ингибиторов обратного захвата серотонина норадреналина (ИОЗН) или трициклических антидепрессантов (ТЦА).