Содержание статьи
Потница у детей возникает в любом возрасте, но чаще всего появляется у новорожденных. Это дерматологическое заболевание, при котором на коже формируются характерные высыпания. Главная причина развития патологии – это местный перегрев кожного покрова, в результате которого ребенок чрезмерно потеет, а секрет застаивается в потовых железах и создает благоприятную среду для развития инфекции.
При появлении признаков потницы необходимо обратиться к педиатру или детскому дерматологу. Специалисты детского центра «СМ-Клиники» проведут дифференциальную диагностику, сделают необходимые анализы и назначат эффективное лечение маленькому пациенту.
Патогенез
Патогенез опрелостей связан с воздействием ряда факторов повреждающих, предрасполагающих и провоцирующих. Основную роль играет сочетание химических (ферменты кала, продукты мочи), механических (трение) и микробных (из кала и мочи) повреждающих факторов на фоне нарушения ухода за кожей и снижения ее защитной функции.
Длительный контакт с влагой повышает влажность кожи, за счет чего возрастает трение о подгузник (увлажненная кожа легко повреждается трению). Энзимы (ферменты) кала раздражают кожу, вызывают разрыхление эпидермиса и увеличивают его проницаемость. Моча усиливает агрессивное действие ферментов кала. Частота опрелостей ниже у младенцев, получающих грудное молоко, поскольку кишечник детей, употребляющих коровье молоко, содержит уреазопродуцирующие бактерии. Повышение влажности кожи и ее сдвиг рН в щелочную сторону способствуют размножению Candida albicans и бактерий, поэтому воспаление «под подгузником» усиливается. Активность ферментов кала повышается при диарее, поэтому пеленочный дерматит очень часто встречается у малышей с нарушением стула.
Как выглядит опрелость на шее?
Изначально мама отмечает незначительные покраснения в области естественных складочек шеи у малыша, совершенно никак не беспокоящих ребенка.
Затем кожа подвергается видимым изменениям — мама уже отмечает появление микротрещин, мелких эрозий, иногда прыщичков и даже гнойничков. Обычно это состояние беспокоит малыша легким зудом и жжением, что может проявляться плаксивостью и плохим сном.
В тяжелых случаях в местах опрелостей возникают трещины, эрозии и язвы, а также можно увидеть участки с отслоением эпидермиса. В этой ситуации часто происходит присоединение бактериальной или грибковой инфекции, и тогда банальная опрелость выглядит очень пугающе. К тому же, присоединение вторичной инфекции сопровождается повышением температуры тела, снижением аппетита и другими симптомами общего характера.
Но спешу вас успокоить — в области шеи тяжелая форма опрелостей бывает крайне редко, т.к родители чаще всего вовремя замечают изменения кожного покрова и предпринимают определенные меры.
Стоит отметить, что кожа новорожденного является одним из самых уязвимых органов. Эпидермис у детей рыхлый и тонкий, верхний слой защитную и барьерную функции не может выполнять полноценно, поэтому пенетрация аллергенов и микроорганизмов происходит достаточно легко. Также, кожа подвержена легкому травмированию, даже при минимальных механических воздействиях (таких как: пеленание, купание, трение одежды и подгузников) и склонна к мокнутию. Именно поэтом причинам кожа младенцев нуждается в особом уходе и защите с первых дней жизни, а иначе появление опрелостей у ребенка неизбежно.
Понятие потницы
Она характеризуется образованием точечных пятнышек, которые затем превращаются в маленькие прыщики розового цвета. Чаще всего появляются они у новорожденных в кожных складках или у детей до года, которым не оказывается должный гигиенический уход.
Никаких тяжелых симптомов у младенцев не наблюдается. Однако, при поражении больших участков малыш крайне беспокойно себя ведет, отказывается от еды. У маленьких деток может возникать зуд, отечность, возможно незначительное повышение температуры тела.
В некоторых случаях сыпь представляется в виде мелких пузырьков, наполненных жидкостью, которые самостоятельно вскрываются, образуя сухую корочку. Она со временем самостоятельно отпадает, не оставляя следов.
Симптомы
Главный и самый очевидный симптом патологии – это сыпь. Чаще всего высыпания появляются на голове, груди, спине, в области паха, подмышек, ягодиц. Сыпь выглядит как рассеянные пузырьки с прозрачным, белым или желтым содержимом, либо как мелкие зернышка с воспалительным контуром.
В течение дня сыпь может усиливаться или уменьшаться, а сила ее проявления зависит от смены температуры и ухода за кожей малыша. В некоторых случаях ребенок не выказывает беспокойства, но иногда может испытывать зуд, боль и демонстрировать дискомфорт капризами, нестабильным сном, отсутствием аппетита.
При легких формах заболевания другие симптомы могут не возникать. Но в более запущенных вариантах, которые сопровождаются осложнениями и инфекцией, клинические проявления могут дополняться:
- повышенной температурой до 38 градусов;
- появлением светлого налета, гнойников, язвочек;
- формированием мокнущих трещин с неприятным запахом;
- общим ухудшением состояния.
Профилактика опрелостей
Для предотвращения возникновения пеленочного дерматита рекомендуется при каждой смене подгузника наносить на чистую сухую кожу ребенка специальное средство от опрелостей.
При купании можно добавлять в воду отвары подсушивающих трав (коры дуба, череды, ромашки). Травы способствуют снятию воспаления, но могут вызвать аллергическую реакцию. Тест на аллергию проводят так: наносят отвар на небольшой участок кожи малыша и наблюдают за реакцией.
Как профилактический уход рекомендуется использовать присыпку и крем под подгузник.
Присыпка смешается с кремом, образуются катышки (как песок), которые вызовут механическое повреждение тканей
Малыш будет двигаться, катышки попадут в складочки и натрут.
При уходе за девочками важно следить, чтобы крем и присыпка не попадали на слизистую между половыми губами. Действуем так: присыпку на руку, а потом на кожу.
Крем под подгузник обеспечивает создание защитной пленки, оказывая профилактический эффект
Но если опрелости уже появились, то пленка может удлинить сроки заживления. В состав крема и присыпки входит цинк, который обладает подсушивающим эффектом. Но не рекомендуется увлекаться средствами с цинком, чтобы не пересушить кожу.
Золотое правило ухода за кожей гласит: мокрое — высушить, сухое – увлажнить! Поддерживайте кожу малыша здоровой и чистой, давайте ей дышать и опрелости не будут докучать вашему крохе.
Подгузники также оказывают влияние на состояние кожи малыша, о том как правильно их выбирать читайте в статье Детские подгузники: как выбрать. Результаты премии «Выбор мам — 2019».
comments powered by HyperComments
Какие степени опрелостей бывают
Врачи выделяют 3 степени пеленочного дерматита:
- 1 степень. Самая легкая стадия, при которой заметны лишь небольшие покраснения или сыпь. На коже отсутствуют повреждения, а малыш не проявляет никаких признаков беспокойства.
- 2 степень. Покраснения становятся ярче, в дополнение к ним появляются микротрещины и небольшие гнойнички. Ребенок пытается тянуться руками к поврежденным участкам кожи, капризничает, плачет, когда вы меняете подгузник или одежду.
- 3 степень. Покраснение очень интенсивное, место опрелости покрыто гнойниками и язвами, из трещин на коже выделяется жидкость. Малыш постоянно плачет, становится чрезмерно беспокойным, так как боль мешает ему спать, кушать, бодрствовать.
Если с опрелостями легкой формы родители справляются самостоятельно, то при появлении более серьезных симптомов следует немедленно обратиться к педиатру. Только он сможет точно поставить диагноз, определить степень развития заболевания и назначить лечение. Пожалуйста, никогда не выполняйте функции врача самостоятельно, иначе можете столкнуться с осложнениями и ненужными побочными эффектами.
Профилактика кожных высыпаний
У малыша красные или розовые высыпания на участках кожи, которые больше всего потеют, — на складках в районе шеи, локтях, коленях, а также на ягодицах, спине и щеках? Это может быть потница. Сыпь этого рода не причиняет малышу и малейшего дискомфорта, однако она немало расстраивает маму. Чтобы научиться распознавать и предотвращать потницу, надо принять некоторые меры:
- Не держите малыша весь день в подгузниках, по возможности используйте их только на прогулках и для ночного сна;
- Подмывайте после каждого испражнения проточной водой;
- Не перегревайте малыша, следите за тем, чтобы температура в помещении была комфортной (оптимально — 20 – 22°), на прогулку одевайте по погоде (определить, замерз ребенок или нет, можно потрогав его плечики и носик);
- Убедитесь, что одежда и постельное белье малыша из натуральных тканей;
- Купайте ребенка каждый день, используйте для купания отвары трав;
- Обязательно устраивайте воздушные ванны на одноразовой пеленке или многоразовой с обычной хлопчатобумажной пеленкой поверх — это замечательная закаливающая процедура и отличная профилактика потницы;
- Применяйте специальные кремы в зоне под подгузником.
Именно профилактика, то есть правильный уход за кожей, — лучшее средство борьбы с потницей. Напомним вам общие рекомендации, которые могут предотвратить появление кожных высыпаний:
- Задумайтесь о питании: если вы кормите грудью — скорректируйте свою диету, убрав из нее все продукты, которые могут вызвать аллергию; если ребенок на искусственном вскармливании — следите за реакцией на смесь;
- Помните о правильной гигиене и уходе за ребенком (мы подробно пишем об этом здесь);
- Попробуйте другие подгузники и дезинфицирующие салфетки;
- Стирайте детскую одежду и постельное белье гипоаллергенными детскими порошками;
- Уберите все возможные аллергены из квартиры.
Если вы применяете все методы лечения и профилактики, но сыпь не проходит, размер пятен увеличивается, жидкость меняет цвет, значит заболевание осложнилось и нужно обязательно обратиться к врачу. Он подберет для вашего новорожденного малыша специальные медикаменты и назначит лечение.
Причины появления опрелости на коже новорожденного
Опрелость проявляется в основном на участках кожи которые чаще подвергаются перепадам температур, влаге и трению, например: паховая и межъягодичная область, подмышки, складки за ушками и шейные, нижняя часть животика.
Очень часто опрелости могут проявляться у новорожденных на попе, так как именно попа часто терпит перепады температур и влияние испражнений. Сами посудите: новорожденный продолжительное время находится в подгузниках, при этом попке не только жарко, но и мокро после опорожнения и соответственно возникает парниковый эффект.
Не все мамы сразу меняют подгузник, ведь он предназначен для более длительного использования. Однако, не все подгузники выдерживают такое количество часов, которое указано на упаковке, да и дети все разные — частота испражнения у каждого грудничка своя.
Главные причины возникновения опрелостей:
Испражнения (мочеиспускания). Нежная кожа новорожденного после частого контакта с мочой и калом, краснеет и может сильно воспаляться. Мочевая кислота и протеаз каловых масс, при длительном контакте с нежной кожей, вызывает сильное раздражение и зуд;
Мокрый подгузник. Не все могут пользоваться дорогими подгузниками, которые качественно впитывают детскую мочу. А также не всегда получается вовремя поменять мокрый подгузник. Из-за длительного нахождения в жарком и влажном подгузнике, попка малыша оказывается словно в парнике, что способствует появлению опрелости;
Некачественный подгузник. Иногда у новорожденного могут возникать аллергические реакции на составляющую впитывающей основы. В таком случае опрелость формируется четко в зоне подгузника;
Недостаточный уход за новорожденным. Ухаживая за малышом, вы должны не забывать про все складочки, следить, чтобы кожа не была слишком сухой, а также насухо вытирать кожу после купания. При обнаружении опрелости на теле новорожденного – принимать меры для устранения проблемы;
Частое трение
Следите, чтобы подгузник был правильно одет, а его складочки расправлены, также обратите внимание на удобство одежды, например, ярлычки на одежде у новорожденных лучше убирать сразу, чтобы они не натерли кожу. Так как раздраженная кожа теряет свои защитные свойства, а со временем на ней возникают высыпания и опрелость;
Питание мамы и малыша
Пища которую вы употребляете, находясь на грудном вскармливании, также влияет на состав стула новорожденного. Следите за тем, что вы кушаете, правильно вводите новые продукты в питание малыша, это поможет избежать аллергической реакции, которая может спровоцировать опрелость. Подробнее в курсе Безопасное питание кормящей мамы>>>
Потничка. В случае неправильно подобранной одежды, а также в особо жаркие дни, у малышей появляется так называемая потничка. Если вовремя не обработать ее – возникнет опрелость.
Важно! Опрелость, в первую очередь возникает на участках кожи, которым недоступно поступление достаточного количества воздуха. Присутствие влаги способствует активному развитию бактерий. Поэтому необходимо не только знать, как избежать опрелости у новорожденных, но и чем правильней ее лечить
Чем лечить опрелость в домашних условиях?
Чтобы быстро избавиться от опрелостей на нежной коже грудничка, опытные мамы используют аптечные и народные средства лечения.
Первая степень
Опрелости I степени не нуждаются в специализированном лечении: достаточно соблюдать правила гигиены, регулярно менять подгузники, практиковать воздушные ванны.
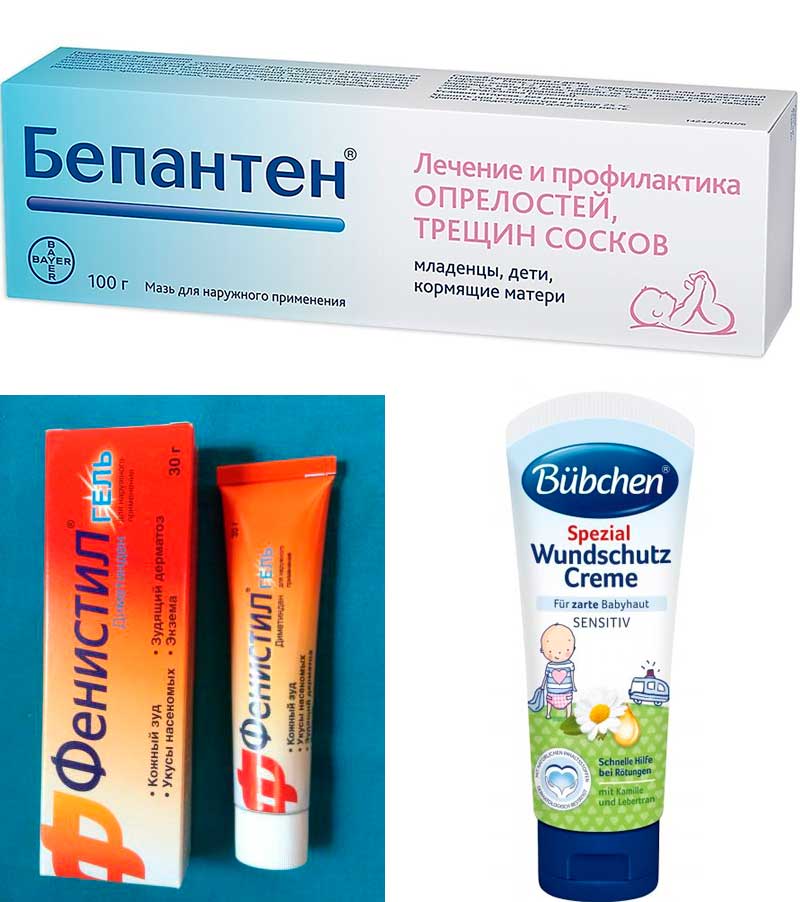
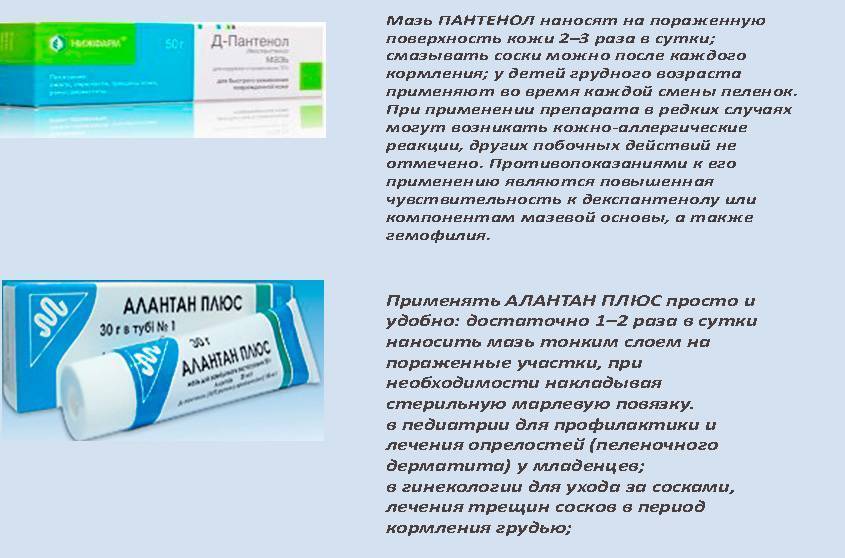
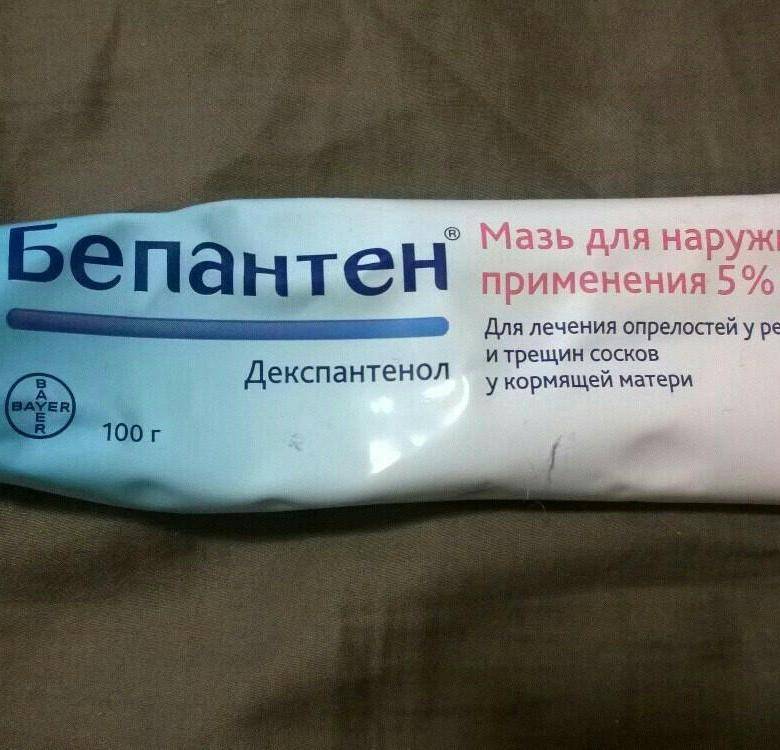
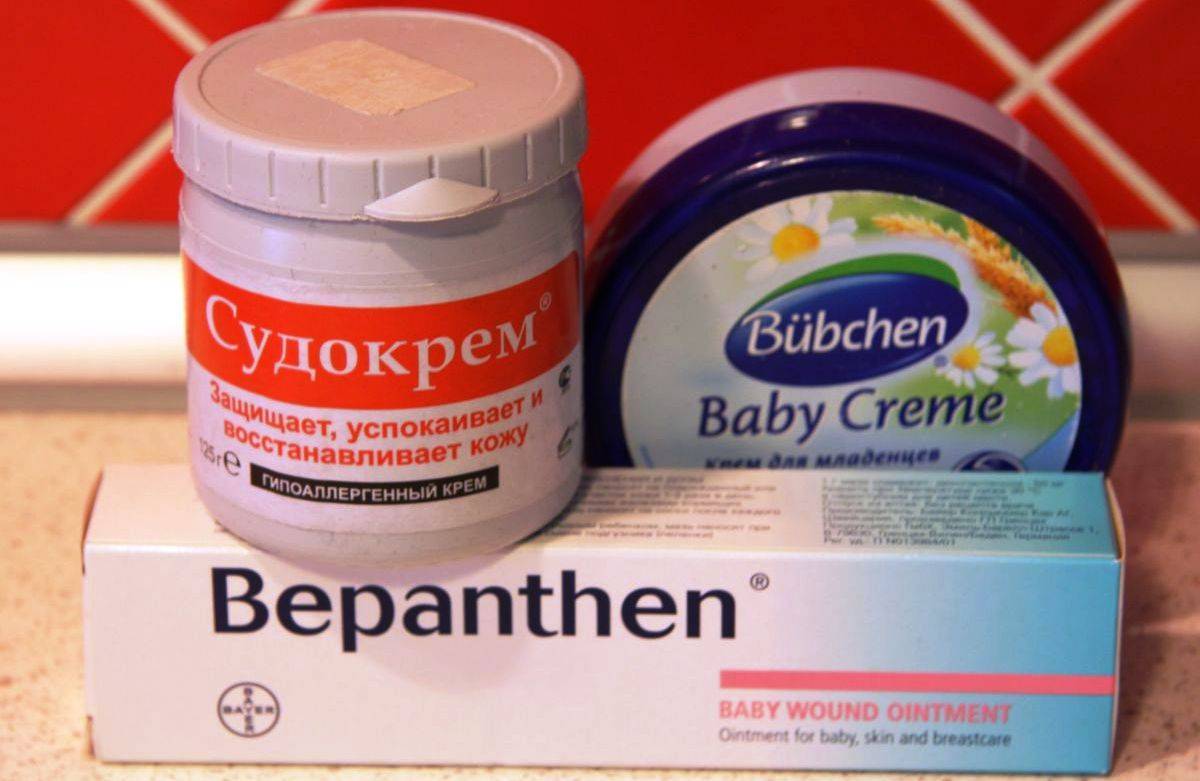
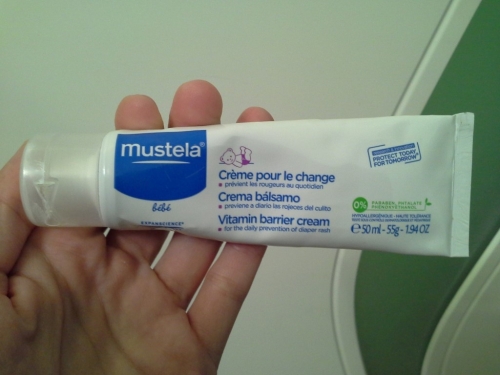
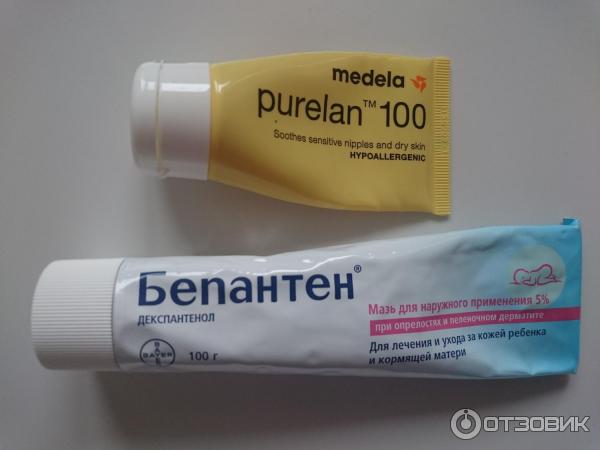
Важно! Чтобы убрать красноту и предотвратить дальнейшее развитие раздражения, смазывайте покрасневшие участки заживляющими мазями и кремами (Бепантен, Пантенол, Пурелан). При каждой смене подгузника используйте присыпку
Детской присыпкой при опрелостях необходимо обрабатывать не только покрасневшие участки, но и все складочки на теле грудничка
При каждой смене подгузника используйте присыпку. Детской присыпкой при опрелостях необходимо обрабатывать не только покрасневшие участки, но и все складочки на теле грудничка.

Присыпка — обязательный компонент при пеленании ребёнка
Если у ребенка аллергия на промышленную присыпку, то обрабатывайте кожу кукурузным крахмалом.
Или приготовьте домашнюю присыпку с лечебными травами:
- смешайте 60 г картофельного крахмала;
- 10 г оксида цинка;
- 30 г размолотого в кофемолке до порошкообразного вида лекарственного растения (календулы, крапивы, лопуха).
Порошок поместите в стеклянную ёмкость с плотно закрывающейся крышкой и используйте как обычно.
Перед применением народных средств для лечения опрелостей убедитесь, что у ребёнка нет аллергии на компоненты рецепта. В противном случае терапия приведёт к усилению воспаления.
Вторая степень
При опрелостях II степени к вышеописанному уходу добавляют подсушивающие и заживляющие средства: Цинковую пасту, Метилурациловую мазь, Деситин.
Метилурацил используют для избавления от опрелостей
Эффективные народные средства:
- Марганцовка. Растворите несколько кристаллов марганцовки в воде и вылейте раствор в ванну перед купанием ребёнка. Марганец способствует быстрому заживлению и подсушиванию.
- Травяные ванночки. В эмалированную кастрюлю всыпьте по 1 ст. л. тысячелистника, ромашки и чистотела, залейте 2 л воды, прокипятите 10 минут и дайте настояться полчаса. Остудите отвар, процедите через марлю и вылейте в ванну перед купанием. Температура воды в ванне – 37-38 °С.
- Настой. Воспаленные участки 3-4 раза в день рекомендуется протирать настоем ромашки. Залейте 2 фильтр-пакета аптечной ромашки 200 мл кипятка, дайте настояться 20 минут. После остывания раствора при помощи ватного диска обработайте пострадавшую область.
Третья степень
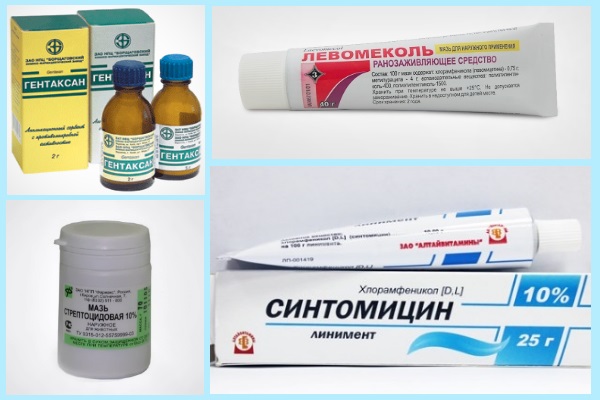
Опрелости III степени требуют особого ухода. Чтобы убрать мокнущие образования, на пораженные участки накладывают примочки с противовоспалительным и подсушивающим раствором. Для детской кожи эффективны растворы нитрата серебра и Танина. Когда ранки перестанут мокнуть, их обрабатывают антибактериальными мазями (Банеоцин, Бактробан) и Цинковой пастой.
Банеоцин — антибактериальная мазь при опрелостях у детей
Присыпку или крем наносят на чистую сухую кожу ребёнка. Заживляющий крем нужно мазать тонким слоем 3-5 раз в день. Присыпку растирают в руках и только потом обрабатывают кожу младенца.
Не сыпьте средство из тюбика сразу на ребёнка – так на кожу попадает слишком много средства, и оно замедляет заживление. Используйте присыпку при каждой смене подгузника.
Не рекомендуется бороться с опрелостями III степени при помощи народных средств.
Масло не подходит для лечения опрелостей – оно создаёт плёнку на поверхности кожи и препятствует заживлению.
Что делать если потеет под грудью: профилактика неприятности
Чтобы предупредить появление опрелостей под молочными железами в жаркое время нужно соблюдать ряд простых правил:
- Носить удобное «дышащее» белье без жестких элементов.
- Использовать детские присыпки при обильном потении.
- Принимать душ 2 раза в день.
- Тщательно вытирать складки под грудью после купания.
- Не менять часто косметические средства.
- Менять белье после обильного потоотделения.
Эти простые советы помогут сделать маловероятными даже опрелости под грудями у пожилых женщин. Если заболевание всё же возникло и прогрессирует, то стоит немедленно обратиться к врачу.
Лечение опрелостей кожи под подгузником у новорожденных
Лечение уже появившихся опрелостей заключается использование:
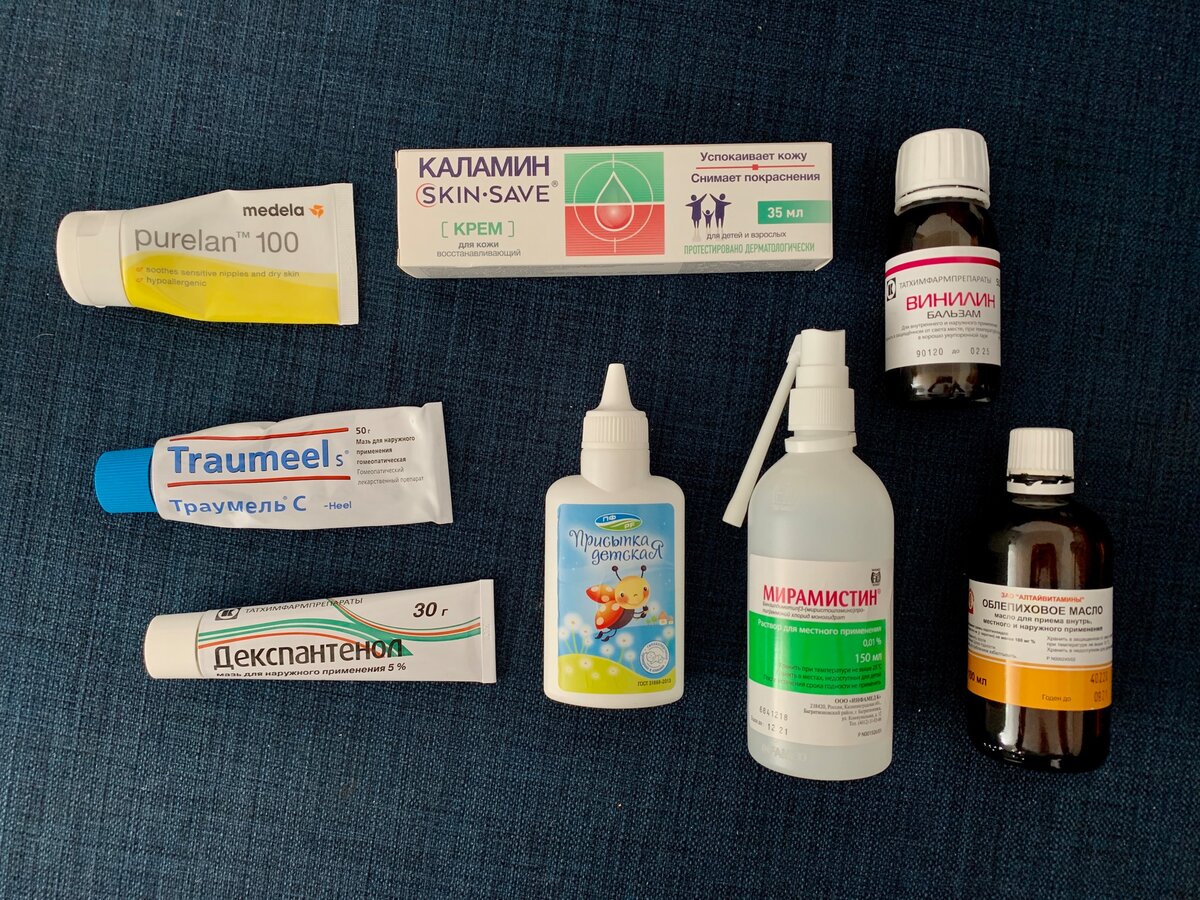
Наружной терапии с дексапантенолом, а также бензалконием, цетримидом.
Примочек с различными растворами (например: танина, нитрата серебра).
Цинкосодержащих препаратов.
Антибактериальных мазей при присоединении бак инфекций.
Противогрибковых мазей при присоединении грибковой флоры.
Заключение
Соблюдение основных правил профилактики и ухода, в большинстве случаев, позволяет предотвратить развитие кожных недугов у младенцев. Перечисленные выше средства, служат препаратами выбора в профилактических мероприятиях, направленных на предотвращение появления опрелостей в области подгузника. Использование этих средств на ранних стадиях позволяет быстро и эффективно купировать высыпания и предотвратить развитие осложнений.
Важно помнить, что никакая информация не заменит очный прием врача педиатра или дерматолога, поэтому при появлении высыпаний у ребенка, обратитесь к специалисту и не занимайтесь самолечением
Литература:
Мурашкин Н. Н., Амбарчян Э. Т., Епишев Р. В., Материкин А. И., Фёдоров Д. В. Современные представления о структурно-функциональных особенностях кожи, правилах ухода и профилактике дерматологической патологии у детей первого года жизни. Вопросы современной педиатрии. 2018; 17 (4): 341–345. doi: 10.15690/ vsp.v17i4.1929).
Беляева И.А. Современные рекомендации по уходу за кожей новорожденного: традиции и инновации (обзор литературы). РМЖ. 2018;2(ll):125-128.
Касихина Е.И. Пеленочный дерматит: факторы риска, особенности течения, лечения и профилактики. РМЖ. 2017; 5:368-372.
Как начать лечение?
Сыпь при потничке возникает из-за длительного контакта кожи с потом. Если ребенка кутают или одевают в вещи из синтетических тканей, это препятствует его испарению. Несмотря на то, что это состояние не опасно, лечение нужно начинать как можно скорее.
На раннем этапе потничка у новорожденных на спине, под волосами и в складках тела легко устраняется с помощью гигиенических процедур. Чаще всего даже не требуется применять лекарственные препараты. Так как появляется такая сыпь из-за перегревания, то нужно наладить температурный режим в помещении, правильно одевать малыша, чаще купать его.
Температурный режим
У новорожденных плохо развита терморегуляция, взрослые об этом часто забывают. Они стараются уберечь малыша от сквозняков и переохлаждения, но это часто приводит к перегреванию. Температура воздуха в детской комнате должна быть ночью в районе 18-20, днем – 20-22.
Чтобы этого добиться, желательно использовать регуляторы на систему отопления, чаще проветривать помещение. Не рекомендуется держать дверь в комнату новорожденного постоянно закрытой. Необходимо также поддерживать нормальный уровень влажности, который для ребенка должен быть не ниже 60%
Купание младенца
Новорожденного обязательно купать минимум раз в день. Родители часто об этом забывают, заменяя купание влажными салфетками и другими косметическими средствами.
При обнаружении потнички у новорожденного в области шеи, под волосами, на спине нужно купать его 3-4 раза в день. Но соблюдать при этом такие правила:
- мыло использовать не чаще 1 раза в день, желательно вечером, можно брать только детское гипоаллергенное;
- вода должна быть кипяченой;
- разрешается искупать малыша в слабом растворе марганцовки, но не чаще 1 раза в 2-3 дня;
- хорошо помогают ванночки на основе отваров лекарственных трав – ромашки, череды, шалфея, зверобоя.
Ванночку с травами или марганцовкой можно принимать не дольше 5-10 минут. После ванны аккуратно промокнуть кожу ребенка мягким полотенцем, лучше бумажным
Особенно важно хорошо просушить все складочки. Желательно не надевать сразу подгузник и не пеленать младенца
Воздушные ванны – это тоже эффективное средство от потницы.
Как одевать ребенка?
Часто потница у ребенка на ногах и руках появляется, если его неправильно одевают. Многие родители с рождения не пеленают младенца, надевают ему штанишки, кофточки. Если одежда сделана из синтетики, она препятствует нормальному теплообмену. Пот не испаряется, вызывая появление раздражения.
Одевая новорожденного, нужно следовать рекомендациям врачей:
- вся одежда должна быть из натуральных материалов;
- отказаться от плотных, сдавливающих вещей, которые мешают воздухообмену;
- при температуре 20-22 достаточно одного слоя легкой одежды;
не надевать дома шапочки, чепчики;
- обязательно несколько раз в день устраивать малышу воздушные ванны, оставляя его без одежды и без подгузника;
- нательное белье менять ежедневно, даже если оно кажется чистым.
Основная причина потницы – это перегревание. Часто родителям кажется, что холодно, поэтому они кутают ребенка. Но у детей ускоренный метаболизм, и выделяется много тепла. Если малыш замерзнет, это будет видно сразу. Он начнет беспокоиться, двигать ручками. Можно определить, холодно ли новорожденному, потрогав носик – если он теплый, все в порядке.
Поэтому на прогулку лучше одеть малыша легко, по погоде. Но взять с собой шапочку, кофточку, одеяльце. Так можно будет избежать перегревания и переохлаждения.
Правила использования подгузника
Особенно часто появляется потничка у новорожденных в области подгузника. Несмотря на заверения производителей, все подгузники нарушают теплообмен, препятствуют доступу воздуха. Особенно, если малыш уже сходил в него.
Чтобы избежать раздражения на ягодицах и в паху, подгузник рекомендуется менять как можно чаще. Сняв его, нужно обязательно подмыть малыша, потом просушить кожу.
Если уже появилась потничка, желательно не надевать сразу подгузник. Летом рекомендуется использовать его только ночью и при длительных прогулках.
Если не удается избежать использования подгузника, надевать его обязательно на чистую сухую кожу. Предварительно складочки обработать присыпкой или смазать гипоаллергенным кремом под подгузник. Это может быть «Джонсон Бэби» или «Бюбхен». Такие средства пропускают воздух, не создавая пленки. Нежелательно пользовать жирными кремами или маслами. Они не дают испаряться поту, приводя к усилению проявлений потницы.
Симптомы
Понять, что у ребенка появилось раздражение и воспаление на теле, связанное с опрелостями, не сложно. Достаточно раздеть его, повнимательней присмотреться к кожным покровам, определить, где именно произошло нарушение и как оно выглядит.
Поражение паховой области
Паховая зона приобретает красный оттенок, появляются мелкие прыщики, распространенные по всей проблемной области. Между ножек может образоваться болезненная трещина. Младенец капризничает, плохо спит, теряет аппетит.
Опрелости на попе
К типичным проявлениям подобных воспалений относят:
- эритему;
- поверхностные трещины в зоне ягодиц;
- кровоточащие язвочки;
- серый налет на ранках;
- наличие гнойничков.
Поражение кожи шеи
Если образовалась опрелость на шее у ребенка, то в зоне поражения возникают:
- покраснение;
- сыпь с четкими очертаниями;
- прыщики, эрозии, трещины.
Чем запущенней патологический процесс, тем серьезней его проявления.
Опрелости подмышками
Зачастую опрелости под мышками у малышей выглядят как сильное покраснение. Эти участки крайне болезненны. Они зудят, покрываются высыпаниями, изъязвлениями.
Поражение кожи за ушами
Опрелости в этом месте практически не отличаются от воспалительного процесса на другой поверхности тела. Появляются они, если коже за ушками не уделяют достаточно внимания. В этом месте скапливаются частички эпителия, пота, соринок. В итоге эпителий под слоем скопившейся грязи начинает краснеть и покрываться сыпью.
Мокнущие очаги
На более тяжелых стадиях появляются мокнущие опрелости. Они образуются из высыпаний, трещинок, язвочек. В этом случае домашнее лечение нецелесообразно, так как кожные покровы подвергаются инфицированию грибками и бактериями. Родителям нужно срочно обратиться за врачебной консультацией.
Классификация заболевания
Существует четыре основных вида потницы, которые отличаются между собой характером сыпи, продолжительностью развития и тяжестью проявления симптоматики:
- Кристаллическая. Сопровождается развитием пузырьковой сыпи, которая чаще всего проявляется на голове, за ушами, на шее. Возможна и другая локализация высыпаний. Спустя 2-3 дня после появления пузырьки подсыхают и начинают шелушиться. Так как раздражение не сопровождается воспалением или инфекцией, кристаллическая форма является самой простой и безобидной.
- Красная. Более сложный вид, при котором пот воздействует на кожу более длительное время и, соответственно, вызывает более сильное раздражение. Сыпь в виде небольших воспаленных бугорков провоцирует небольшой отек и сопровождается зудом, жжением, дискомфортом. Длится около двух недель.
- Белая потница, или везикулопустулез. При таком типе на коже появляются пузырьки с беловатым или желтоватым заполнением. Когда пузырек лопается, после него остается светлый налет. Наличие окраса в пузырьковой жидкости говорит о том, что к высыпаниям присоединилась инфекция, зачастую – стафилококковая.
- Глубокая. В большинстве случаев потница вызывает только поверхностное поражение кожного покрова. При глубокой форме патологии страдают глубинные слои кожи. Болезнь сопровождается волдырями, наполненными светлым содержимым, которые рассасываются или самопроизвольно лопаются.
Болезнь Педжета (рак соска)
Этот тип рака кожи развивается в околососковой области и на соске. Заболевание имеет высокую степень злокачественности и очень рано дает метастазы. Причины появления опухоли до конца не известны, но выявлено, что ее провоцируют кожные заболевания в области соска, трещины и папилломы.
Различают несколько типов этой формы рака:
- Острый экзематоид – на околососковой слизистой возникает мелкая сыпь, которая может изъязвляться. Заболевание протекает остро, с болью и воспалением.
- Хронический экзематоид – эта форма имеет стертое течение. В околососковой зоне появляются корочки, при снятии которых обнаруживается мокнущая поверхность.
- Псориатический – на ареоле образуются участки, покрытые корками и чешуйками. Больную беспокоит зуд.
- Язвенная – возле соска появляется язва с плотным основанием, увеличивающаяся в размере.
- Опухолевая – выглядит как плотное образование. При распаде возникают кровоточащие язвы.
- Пигментный рак – при этом типе заболевания на ареоле появляется большое коричневое пятно неправильной формы. Патологический очаг постепенно увеличивается, переходя на кожу железы.
У больных раком Педжета наблюдаются увеличение лимфоузлов, ухудшение общего состояния, постоянное незначительное повышение температуры, слабость, потеря веса и аппетита. Из железы могут выделяться гной или кровянистая жидкость.
Поскольку заболевание очень быстро развивается и прогрессирует, самое главное – вовремя его выявить и начать лечение.
Диагностика и лечение
Для выяснения причины боли и высыпаний женщине назначают:
- УЗИ молочных желез, выявляющее мастит, воспалительные процессы и опухоли.
- Бакпосев выделений из железы. Исследование позволяет обнаружить возбудителя, вызвавшего болезнь, и провести тест на чувствительность к антибиотикам.
- Анализы на гормоны – поскольку функция молочной железы связана с эндокринной системой, женщине назначаются анализы на пролактин, гормоны щитовидной железы, надпочечников, половые.
- Кровь на онкомаркеры СА 15–3, СА 27–29 сдается при подозрении на рак Педжета.
При лечении заболеваний применяются:
- Местные препараты, снимающие боль, воспаление и уничтожающие инфекцию.
- Антибактериальные средства, используемые в таблетках и уколах. При их применении в период грудного вскармливания молоко нужно сцеживать. Кормить ребенка можно будет только по окончании антибиотикотерапии.
- Противогрибковые лекарства, назначаемые при молочнице внутрь и наружно.
- Противовоспалительные и гормональные препараты, применяемые для лечения экземы и других кожных патологий.
- Общеукрепляющие и иммуностимулирующие средства, усиливающие естественную защиту организма.
- Удаление папиллом с помощью лазера. Процедура избавляет от наростов, не оставляя следов на груди.
При обнаружении злокачественной опухоли проводится операция с удалением патологического очага или всей молочной железы. При распространенном раке в дальнейшем назначаются химиотерапия, лучевое и гормональное лечение.
Степени опрелости у детей
По степени тяжести выделяют 3 последовательно развивающиеся стадии пеленочного дерматита (критерии F. Germozo, 1984):
- При легкой степени появляется незначительная гиперемия и легкая сухость на очень небольшой площади (<2%). Воспалительные изменения при этом носят ограниченный характер и находятся преимущественно в области промежности, ягодиц и верхней трети бедер;
- Средняя степень тяжести развивается, если воздействие раздражающих факторов не устранено. При средней степени уже появляются выраженные покраснения на большой области, возможно наличие нескольких папул, пустул или небольшое количество гнойничков, которые вызывают дискомфорт или боль у ребенка. Могут отмечаться небольшие шелушения или отек;
- При тяжелой степени тяжести развивается выраженное покраснение на большой площади или сильные шелушения. Характеризуется выраженным отеком и наличием глубоких эрозий, обширных инфильтратов или язв. Могут встречаться большие площади сливающихся папул или многочисленные гнойнички/пузырьки. Для успешного лечения этой степени необходима комплексная местная терапия, включающая антибиотики широкого спектра, под контролем врача.
Подводя итоги
Для получения квалифицированной консультации необходимо обращаться за помощью в ведущие клиники, где работают опытные специалисты. Только они быстро и качественно помогут решить вопрос и вылечить даже острый вульвит. Благодаря современному оснащению гинекологических отделений можно в одном месте пройти все необходимые обследования и не ездить в несколько мест, тратя свое время и деньги. Опытные специалисты назначают эффективное лечение после проведения консультации и осмотра.
Не стоит пытаться справиться с вульвитом самостоятельно. Информации в интернете много, полным-полно народных средств. Но применение любого из них чревато необратимыми последствиями. Если заболевание перейдет в вялотекущую хроническую форму, то его сложнее выявить и диагностировать. Когда симптоматику заглушают, воспаление остается. Лучший вариант — это комплексный подход.
Не следует применять таблетки бесконтрольно. Только доктор может назначать лекарства и тем более антибиотики. Если у патогенной микрофлоры появится устойчивость к препаратам, то очень сложно помочь такой пациентке в будущем. Аллергические реакции и ожог слизистой — стандартный исход развития событий при самолечении. Нет ничего стыдного в обращении к гинекологу. Совсем не обязательно, что вульвит приобретен от полового контакта. Причин возникновения множество и их придется выявить.