Если рвота не прекращается?
Если рвота не прекращается в течение 12 часов и более, то необходима помощь профессионалов. Скорее всего, ребенка необходимо госпитализировать с целью предотвращения дальнейшего обезвоживания и постановки точного диагноза.
Детям до года постоянная рвота опасна, особенно в сочетании с температурой и диареей. Неотложную помощь в этом случае следует вызвать в течение первых трех часов после начала болезни.
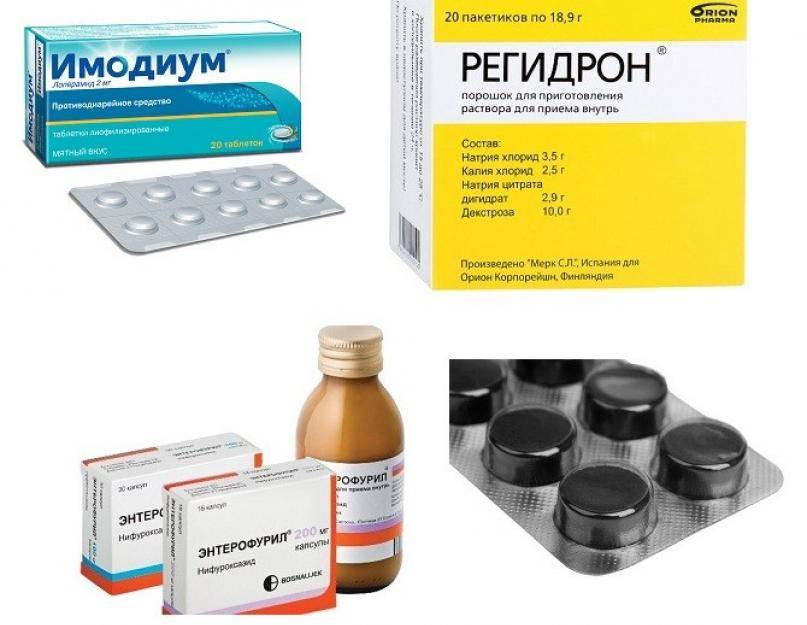
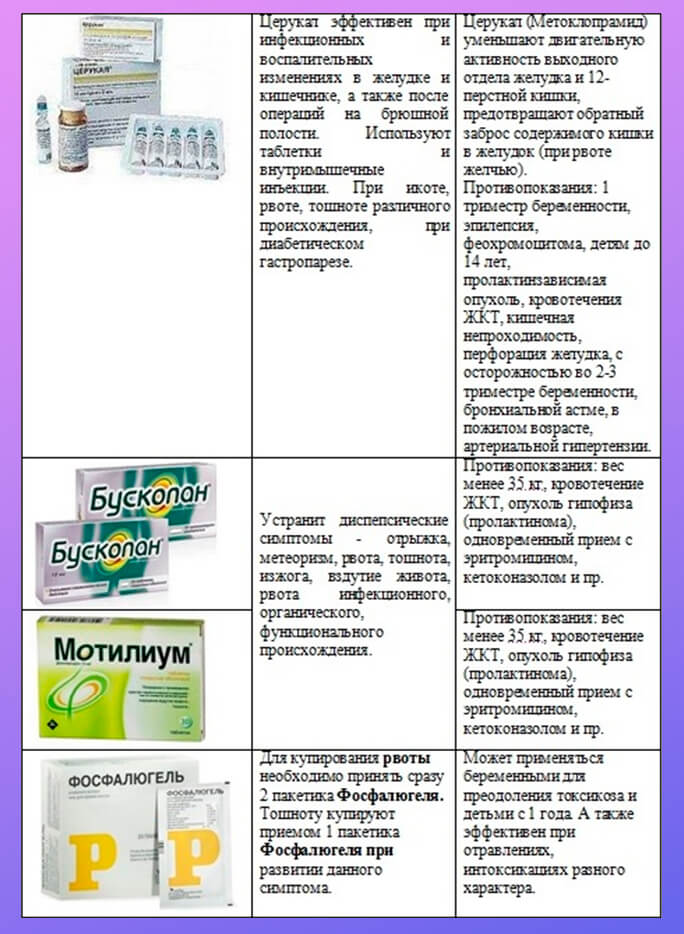
В стационаре, как правило, ставят капельницу с 5%-м раствором глюкозы, а перед диагностикой снимают рвотный рефлекс следующими препаратами или их аналогами:
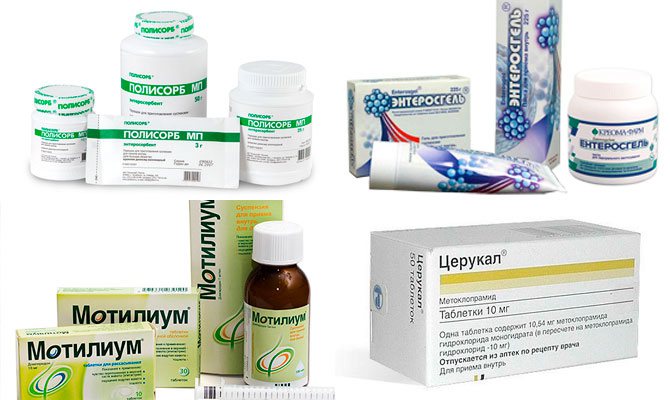
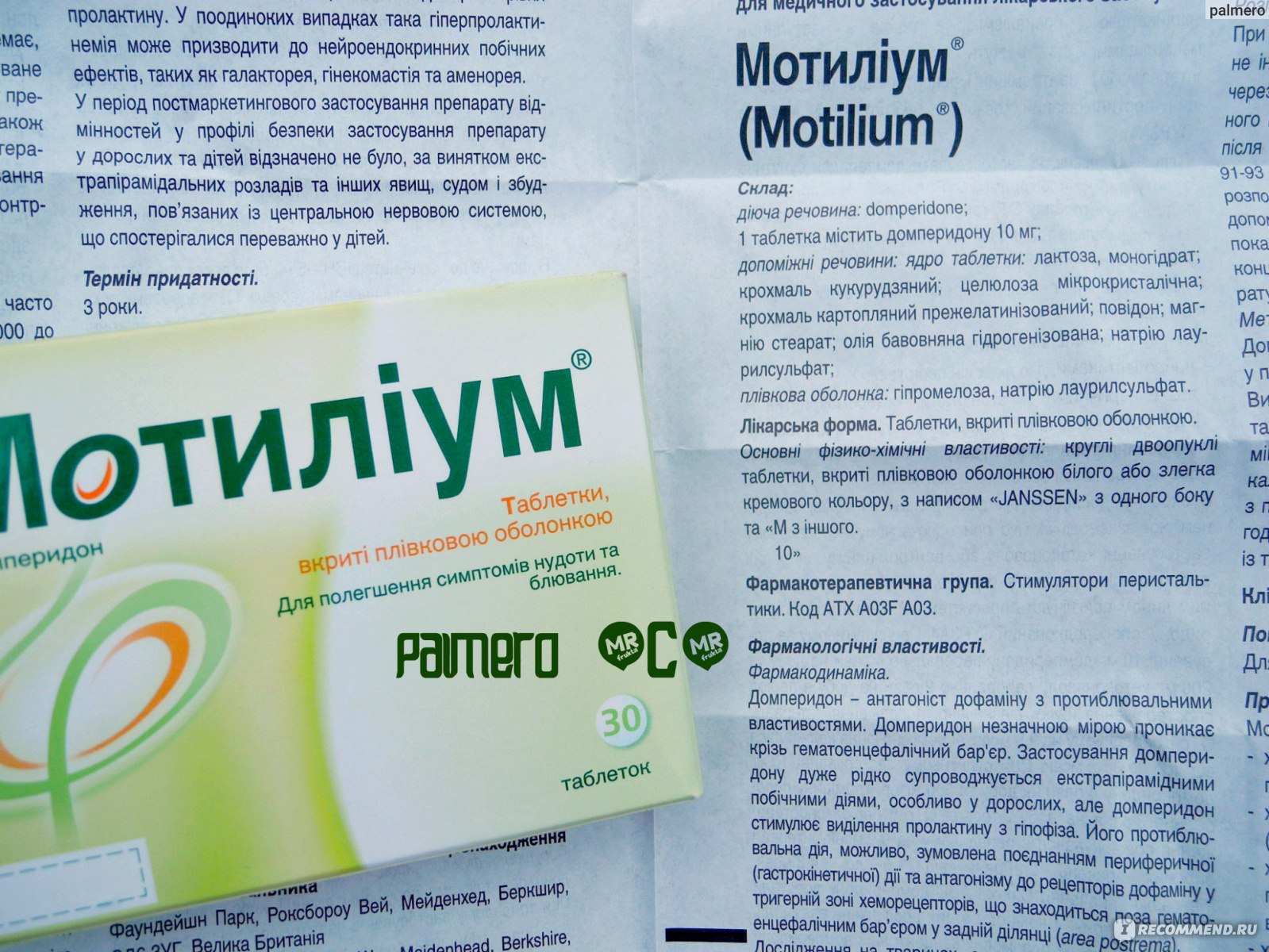
- Мотилиум — при подозрении на отравление или нарушение работы ЖКТ;
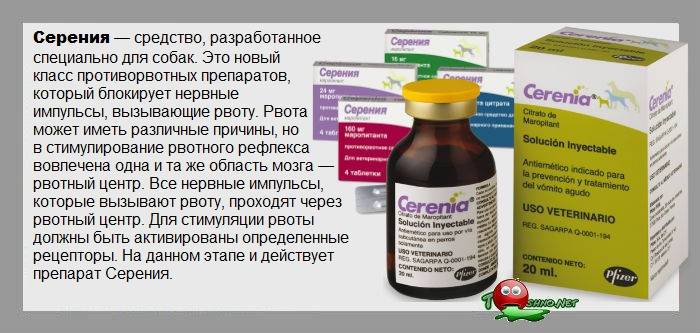
- Атропин (в виде инъекций) — для расслабления мышц, отвечающих за рвоту;
- Диакарб при повышенном внутричерепном давлении.
Детям от 2-х лет могут назначить Церукал в виде инъекций. Препарат очень эффективен, но имеет большое количество противопоказаний и побочных эффектов. Его ни в коем случае нельзя применять детям без контроля медицинских работников.
Как отпаивать ребенка при обезвоживании.
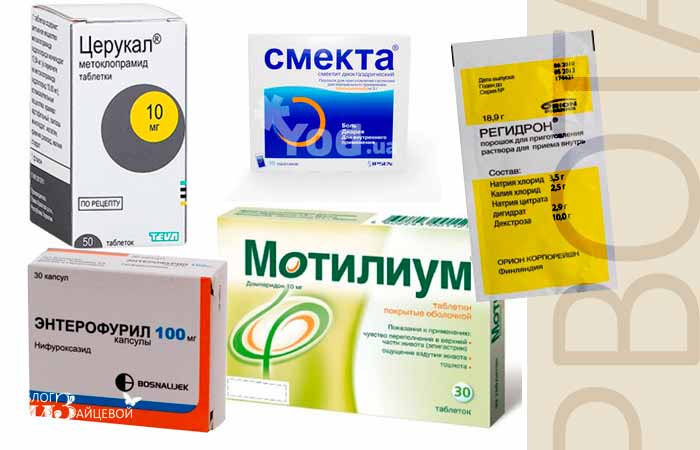
При первых симптомах дегидратации нужно немедленно начать дробное выпаивание. Правильнее приобрести в аптеке солевые растворы, сухие порошки для приготовления. Солевые растворы следует чередовать с кипяченой водой. Для предотвращения рвотного рефлекса следует давать жидкость маленькими порциями. Грудничку – по 1 чайной ложке, более старшего возраста детям – по 1 столовой ложке, чередуя с водой. Младенцев можно выпаивать шприцом. Выпаивать следует каждые пять минут, не реже и не чаще. В противном случае, жидкость не усвоится и можно снова спровоцировать рвотный позыв.
При «запавшем родничке» у младенца необходимо капельное введение жидкости в стационарных условиях.
Интересный факт, что при таком выпаивании, а именно при переходе со стакана на ложку, рвота в большинстве случаев прекращается.
Признаками того, что лечение ребенку помогает, будет исчезновение всех характерных симптомов болезни.
Во всех ситуациях, связанных со здоровьем малыша нужно помнить, что первым делом необходимо проконсультироваться с врачом. Доктор осмотрит ребенка, послушает жалобы и на основании лабораторных и диагностических данных назначит лечение.
Только строгое соблюдение рекомендаций приведет к быстрому исцелению вашего ребенка.
Цены на прием врача-педиатра
Врач приедет в день обращения либо в любой удобный для вас день.
Специалисты выезжают по адресу как в Екатеринбурге, так и за город.
- Выезд и консультация врача педиатра (1 зона)
3 400 руб. - Выезд и консультация врача – детского хирурга в выходные и праздничные дни (5 зона)
6 000 руб. - Выезд и консультация врача педиатра (2 зона)
3 800 руб. - Выезд и консультация врача педиатра (3 зона)
4 000 руб. - Выезд и консультация врача педиатра (4 зона)
4 500 руб. - Выезд и консультация врача педиатра (5 зона)
5 600 руб. - Выезд медицинской сестры (1, 2 зоны) (без манипуляций)
2 000 руб. - Выезд медицинской сестры (3 зона) (без манипуляций)
3 000 руб.
- Назад
- 1
- Вперед
Стоимость выезда за пределы Екатеринбурга – по прайсу, в зависимости от удаленности территории.
1 зона: Микрорайоны – Центральный, Автовокзал (Южный), Ботанический, Юго-Западный,Заречный ВИЗ, Широкая речка, Академический (до ул Амундсена) 2 зона: Микрорайоны – Семь ключей, Сортировка, Новая Сортировка, Вокзальный, Завокзальный, Пионерский, Втузгородок, Европейский, Академический, Широкая речка 3 зона: Микрорайоны – Мичуринский, Медный, Веер, Уралмаш, Эльмаш, , Уктус, Чусовское озеро, Аппаратный, Шарташ, ЖБИ, Комсомольский, Синие камни, Сибирский, Лечебный, УНЦ 4 зона: Микрорайоны – Шинный, Елизавет, Солнечный, Елизавет , Вторчермет, РТИ, Совхоз, Птицефабрика, Химмаш, Компрессорный, Калиновский, Изоплит, Технопарк (часть), Кольцово, Рудный, Нижне-Исетский 5 зона (до 60 км): Верхняя Пышма, Среднеуральск, Балтым, Залесье, Зеленый бор, Калина красная, Березовский, Новоберезовский, Новый исток, Растущий, Косулино, Арамиль, Патруши, Бородулино, Малый и Большой исток, Большое и Малое Седельниково, Курганово, Верхнемакарово, Решёты, Старые Решеты, Северка, Исеть, Коптяки, Кирпичный, Первоуральск, Ревда, Таватуй, Монетный, Лосиный, Старопышминск, Сарапулка, Заречный, Белоярский, Верхнее Дуброво, Бобровский, Уральский, Двуреченск, Сысерть, Кашино, Октябрьский, Полевской, Дегтярск, Горный щит, Полеводство, Медный, Палкинский торфянник, Палкино, Шувакиш
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Как помочь
Прежде всего, родителям следует успокоиться и обязательно вызвать скорую помощь
Обращение к врачу особенно важно при кровавых рвотных массах, когда счёт времени может идти на минуты
Затем взрослым следует оказать первую помощь:
- Малыша успокаивают и укладывают на предварительно застеленную пелёнкой или простынёй кровать. Рядом ставится тазик или пластиковое ведро. Грудничков необходимо держать вертикально! При этом мама накидывает на плечо пелёнку и держит в руках тканевые салфетки для вытирания лица крохи.
- Одна из основных опасностей в такой ситуации – это быстрая потеря жизненно необходимой влаги. Чтобы исключить обезвоживание малышам из пипетки или чайной ложки даётся охлаждённая кипячёная вода. Дети старше года пьют из чашки, но мелкими глотками и небольшими порциями. Чтобы поддержать водно-солевой баланс лучше давать щелочную минеральную воду или растворённый порошок «Ригедрона».
- Если присутствует кровь, запрещено давать любое питьё! До приезда скорой помощи ребёнку предлагаются только небольшие кусочки льда, а на живот помещается прохладная грелка. Это поможет остановить начавшееся кровотечение (сосуды сузятся).
- После каждого рвотного позыва необходимо умыть лицо и дать прополоскать рот, так как жёлчь и желудочный сок могут вызвать раздражение кожных покровов.
- Без врачебного предписания запрещено давать любые лекарственные препараты!
- Кормить малыша также нельзя.
Послушайте рекомендации и советы врача-педиатра:
Что такое лактазная недостаточность
В грудном молоке есть все, что нужно малышу: и легкоусвояемый белок, и кальций, и жирорастворимые витамины, и жиры с углеводами.
Однако не все детки хорошо усваивают молоко. Чаще всего причиной является лактазная недостаточность, когда ЖКТ не может переваривать лактозу — молочный сахар, комплекс глюкозы и галактозы, составляющий около 85 % всех углеводов грудного молока.
Зачем нужна лактоза ребенку?
Лактоза — это основной сахар в питании новорожденного, который обеспечивает около 40 % всех его энергетических затрат.
ЛактОза и лактАза
ЛактОза не может всасываться в кишечнике в чистом виде. Сначала ее нужно расщепить на молекулы глюкозы и галактозы с помощью фермента лактАзы. Его недостаток приводит к нарушению расщепления лактОзы. Это и становится причиной непереносимости молока и называется «лактАзная недостаточность».
Причины лактазной недостаточности у грудничков
- Врожденная лактазная недостаточность — полная неспособность кишечника новорожденного вырабатывать лактазу. Это очень редкое заболевание, которое развивается вследствие мутации генов, ответственных за выработку лактазы.
- Транзиторная лактазная недостаточность — временная неспособность вырабатывать лактазу, характерна для многих недоношенных детей. Как правило, это проходит в течение нескольких месяцев после рождения.
- Приобретенная лактазная недостаточность вызвана заболеваниями кишечника. Обычно развивается у детей, страдающих аллергией на продукты питания, кишечными инфекциями, непереносимостью глютена. После того, как болезнь излечена, способность кишечника вырабатывать лактазу полностью восстанавливается.
Как распознать лактазную недостаточность? Симптомы лактазной недостаточности:
- Очень частый водянистый стул;
- Аллергическая сыпь на коже;
- Настоящий запор (плотный кал, который выделяется с затруднением);
- Вздутие живота;
- Избыточное газообразование и колики.
Следует обратиться к педиатру и сделать ряд анализов, на основе которых он назначит лечение.
Общие симптомы
Рвота у малыша, протекающая без параллельных симптомов – достаточно редкая клиническая ситуация. Обычно рвота сопровождается угнетением самочувствия, снижением активности, температурой, поносом, покраснением кожи и возбуждением. Именно сопутствующие патологии помогают максимально точно приблизиться к источнику рвотного рефлекса, выявить возможную причину еще перед лабораторной и инструментальной диагностикой.
Рвота без повышения температуры
Бестемпературная рвота у детей в любом возрасте, неважно в 4 года, в 7 лет, 8 лет или 10 лет, не считается отдельным недугом. Иногда встречается сильная тошнота без рвоты
Это тоже считается эпизодом, достойным внимания врачей. Терапия, направленная на устранение только рвоты, рано или поздно вновь приведет к возобновлению состояния. К возможным заболеваниям, вызывающим рвоту без гипертермических проявлений, относят:
- болезни органов эпигастрии (сильная диарея, боль, отрыжка);
- выраженные метаболические нарушения (нет аппетита, вялость);
- интоксикация (пища, лекарства, стойкие патологии внутренних органов):
- заболевания ЦНС (беспокойство, рвота по утрам, потеря аппетита, неуправляемость, нарушение психосоматики);
- травма головы любой природы.
Многие родители успокаиваются, когда эпизоды рвоты не сопровождаются температурой, появляются без причины. Кажется, что ребенку ничего не угрожает. Но особенно внимательные понимают, что такой приступ не является нормальной реакцией организма на фоне абсолютного здоровья малыша. При любых подозрениях на различные заболевания при рвоте необходимо обратиться к врачу.
Рвота при температуре
Температурой сопровождается течение воспалительного процесса, инфекционное поражение организма. Рвота при температуре требует незамедлительного обращения к врачу из-за высокого риска развития осложнений (сильная интоксикация, генерализованный сепсис). Обычно лечение такой патологии проводится в стационаре. Одновременное повышение температуры и появление рвоты может быть связано с кишечными инфекциями. Если же температура с лихорадкой началась первой, а рвота через 1-2 дня, то именно такое состояние и может спровоцировать выделение рвотных масс. Если рвота возникает задолго перед повышенной температурой, например, за день до события, то это может быть как симптомом обыкновенного ОРЗ, так и признаком начинающегося менингита.
Спрей Тантум® Верде при местном лечении ОРВИ и простуды у детей
Для лечения симптомов ОРВИ и простуды у детей рекомендован спрей Тантум Верде. Он снимает воспаление и помогает в борьбе против сезонных вирусных инфекций благодаря активному веществу бензидамину.Тантум Верде оказывает противовоспалительное, местное обезболивающее и антимикробное действие.Это означает, что лекарство помогает не только облегчить боль, но и действует на ее причину – воспаление.
Рекомендуемые дозировки спрея Тантум Верде:
- детям 3–6 лет – по 1 впрыскиванию на каждые 4 кг массы тела, но не более 4 впрыскиваний (максимальная разовая доза) 2 – 6 раз в день
- детям 6–12 лет − по 4 впрыскивания 2 – 6 раз в день
- детям старше 12 лет, взрослым и больным пожилого возраста − по 4 – 8 впрыскиваний 2 – 6 раз в сутки
Спрей Тантум Верде
подробнее
Раствор Тантум Верде
подробнее
Таблетки Тантум Верде
подробнее
Лекарства от тошноты при беременности

Узнав о наступившей беременности, многие женщины начинают ждать ухудшения самочувствия, которое чаще всего проявляется в тошноте и рвотных рефлексах.
Во многих случаях при раннем токсикозе эти неприятности становятся на время спутниками будущих мам.
Если симптомы тошноты и рвоты случаются не чаще 5 раз в день, это считается нормой. При более частых позывах беременных женщин обычно кладут в стационар. Это обусловлено тем, что на ранней стадии беременности многие медикаменты запрещены к приему, так как они могут оказать негативное влияние на формирование плода. Поэтому назначения может дать только врач.
Среди щадящих препаратов разрешены:
- Коккулин — гомеопатические рассасывающиеся таблетки.
- Бонин — противорвотный препарат с антигистаминным действием.
- Спленин — внутримышечная инъекция основанная на вытяжке селезенки крупных рогатых скотов.
- Хофитол. Основным компонентом таблеток являются листья артишока.
- Сборы трав с успокоительным эффектом в состав которых входят: перечная мята, календула, пустырник, мелисса, зверобой, валериана.
Медикаментозное лечение должно быть направлено на причину развития токсикоза и уменьшение симптомов, а также на снижение риска патологического действия на плод. Препараты делятся на основные группы:
Гепатопротекторы, защищающие печень от негативного действия продуктов метаболизма. К ним относятся:
- Хофитол;
- Метионин;
- Эссенциале.
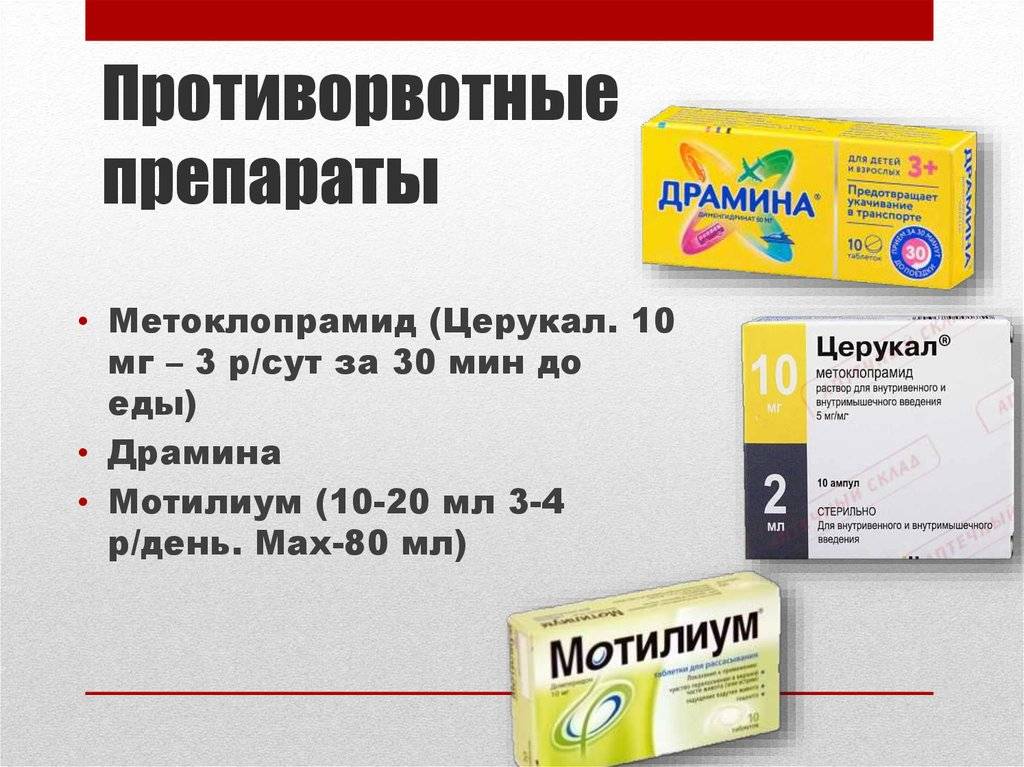
Блокирующие рвотный процесс и регулирующие работу ЦНС:
- Церукал;
- Пипольфен;
- Дроперидол.
Препараты для восполнения потери жидкости:
- Растворы аминокислот;
- Реополиглюкин;
- Раствор Рингера.
Лекарственные средства для нормализации и улучшения метаболизма:
- Фолиевая кислота;
- Рибоксин;
- Кокарбоксилаза;
- Витамин C.
При токсикозе комплексную терапию необходимо продолжать до исчезновения позывов рвоты.
Механизмы развития
При акте рвоты происходит стремительное опорожнение желудочной полости через полость рта. Рвотный центр локализуется в продолговатом мозге, возбуждается от малейших поступлений импульсов из полости желудка, почечных структур, печени, вестибулярного аппарата, матки, придатков, при любом раздражении нервных центров. Например, многие люди испытывают сильный рвотный позыв при ощущении мерзких запахов. Часто возбуждение рвотного центра может происходить под воздействием принимаемых лекарств, витаминов, токсических препаратов. Перед самим актом рвоты у человека подкатывает тошнота, дыхание становится учащенным, поверхностным, усиливается отделение слюны. Анатомический механизм рвоты выглядит так:
- опущение диафрагмы:
- смыкание голосовой щели (для исключения попадания содержимого желудка в органы дыхания);
- спазм нижнего отдела желудочной полости;
- расслабление верхнего отдела желудка.
Из-за быстрых сократительных движений мышц брюшины все содержимое из желудка выбрасывается наружу через рот, производя акт рвоты. Рвота помогает человеку избавиться от опасных веществ, ускорить выведение токсических соединений, предотвратить отравление. Рвотный позыв заложен природой и выполняет защитную функцию для всего организма.
Как оказать первую помощь ребенку при отравлении?
Каждый родитель в домашних условиях может оказать первую помощь своему ребенку. Оказывается помощь в 4 этапа:
Промывание желудка

Промывание желудка поможет избавиться от остатков вредной еды.
Что значит промыть желудок? – Это значит, что вам нужно как можно скорее очистить его от остатков той вредной еды, которой ребенок отравился.
Конечно дома у вас нет медицинского зонда, а ребенка и так одолевает усталость от частых позывов рвоты, но ничего не поделаешь – избавляться от провокатора пищевого отравления надо в срочном порядке.
Итак, сделать это можно следующим образом: нужно убедить малыша выпить 1 – 2 литра теплой кипяченой воды, после чего засунув пальцы в рот, и нажав на корень языка, вызвать рвоту. В идеале данная процедура должна проводиться 2 – 3 раза. Короче говоря, делать это надо до тех пор, пока в не появятся чистые промывшие воды при рвоте.
Кстати! Хочется развеять миф о антидотных свойствах молока. Это ошибочное мнение, молоко никак не поможет вашему ребенку. Ведь отравленный организм ребенка устал и не имеет сил на переваривание пищи.
Также для промывания желудка от остатков вредной пищи можно использовать пищевую соду. Порция: 1 сл. л./1 л питьевой воды. Для промывания желудка можно применить марганцовку, но имейте в виду, что применять марганцовку можно в виде ее насыщенного раствора, а не в кристаллическом виде.
В любом случае, промывание желудка вышеперечисленными способами можно только в возрасте от 5 лет!Маленьким детям промывают желудок только при помощи медицинского зонда и только в больнице под наблюдением лечащего врача.
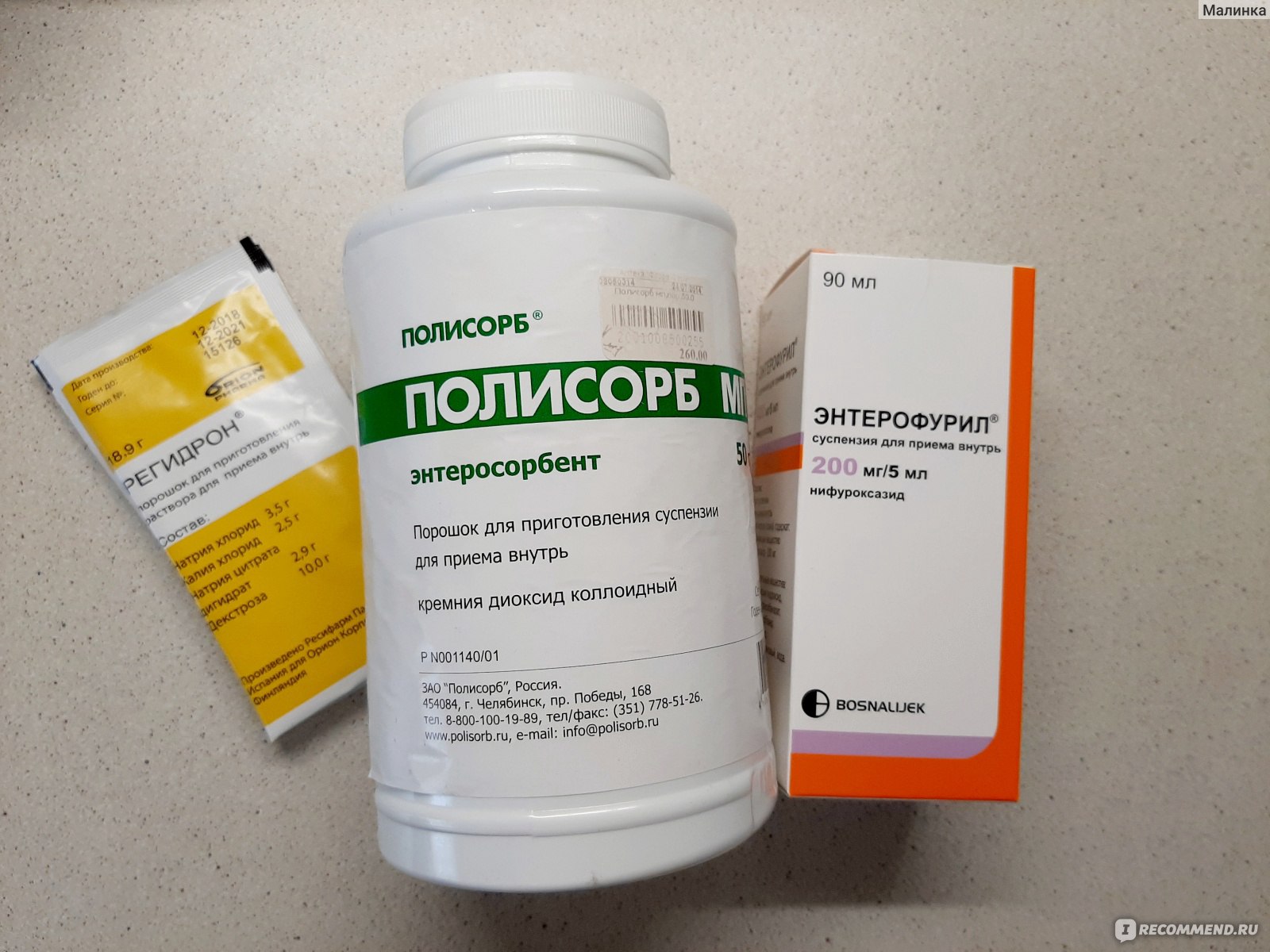
Прием энтеросорбентов
Промыть желудок не достаточная мера. Дальше придется воспользоваться энтеросорбентами. Это необходимо для снижения количества токсичных веществ в кишечнике. Маленьким детям лучше давать энтеросорбенты, выпускаемые в виде суспензий, т.к. суспензию можно развести водой и ребенку будет это приятнее пить.
Однако, если вы не нашли такого энтеросорбента, то покупайте в форме таблеток. Их можно измельчить и также разбавить в питьевой воде. Перед приемом энтеросорбента ознакомьтесь с прилагаемой к препарату инструкцией, поскольку у каждого препарата есть индивидуальные дозировки, условия применения и хранения.
Борьба с обезвоживанием

Рисовый отвар — отличное средство в борьбе с обезвоживанием.
Не забывайте бороться с обезвоживанием организма вашего малыша. Давайте ему пить как можно чаще (например, каждые 15 минут хотя бы по пару глотков). Пить ребенку можно следующее:
- Чай (черный или зеленый, но не крепкий)
- Негазированная минеральная вода
- Рисовый отвар
- Специальные солевые растворы
Применение клизмы
Над целесообразностью применения клизмы бытует много споров. Однако, решение остается за вами. Однозначно, простая клизма не сможет вам ничем помочь. Понадобится именно сифонная клизма. Но, не имея навыков, лучше не беритесь. Иначе напугаете ребенка и сами перенервничаете.
Методы лечения ротавирусной инфекции
При наличии иммунных нарушений из-за ротавируса могут развиваться такие заболевания, как гепатит, пневмония, энцефалит и т. д. Однако главная опасность ротавирусной инфекции — это обезвоживание и потеря минеральных солей: из 138 млн. детей, страдающих каждый год из-за этого заболевания, более полумиллиона погибают от обезвоживания. Лечение ротавирусной инфекции направлено прежде всего на обеспечение организма жидкостью (это называется регидратация), выведение из желудочно-кишечного тракта вредных веществ (энтеросорбция) и «заселение» его полезными микроорганизмами (пробиотикотерапия), обеспечение ферментами, непосредственная борьба с самим вирусом. Каждый родитель хотел бы иметь в домашней аптечке идеальное противовирусное при ротовирусе для детей. Однако терапию должен назначить врач, к которому нужно обращаться при первых же симптомах, особенно если заболел ребенок. Еще до прихода врача нужно как можно чаще пить, а если болеет ребенок, то отпаивать его: давать воду маленькими порциями. Распознать сильное обезвоживание у грудного малыша можно по нескольким признакам: это заметная сухость языка и слизистых, плач без слез, ребенок не потеет, тяжело дышит и не мочится дольше трех часов. В этом случае нужно срочно вызывать скорую помощь.
Баланс жидкости и минералов в организме восстанавливается с помощью солевых растворов — электролитов, которые продаются в аптеках (младенцам моложе года необходимо материнское молоко или специальные молочные смеси). Кишечник очищается с помощью сорбентов: к ним относится активированный уголь, адсорбирующие порошки и т. п
Очень важно контролировать температуру, если она высокая — использовать жаропонижающие препараты (при частой рвоте применять ректальные суппозитории). Для снятия спазмов кишечника используются спазмолитики, для ослабления рвоты — противорвотные препараты
В качестве противовирусных препаратов могут использоваться лекарственные средства на основе интерферона, в соответствии с клиническими рекомендациями, разработанными ФГБУ НИИДИ ФМБА России. Смысла в применении антибиотиков при ротавирусной инфекции нет, они даже могут принести вред, поскольку никак не воздействуют на вирус, зато еще больше нарушают кишечную микрофлору.
Когда опасность миновала и началось восстановление организма, важно соблюдать диету: употреблять перетертую пищу, ограничить сырые фрукты и овощи, исключить острое, жирное, сладкое, все продукты с повышенным содержанием клетчатки и способствующие газообразованию. Рекомендуются овощные супы, каши на воде, отварной рис, компот из сухофруктов
Любую болезнь лучше предотвратить, чем лечить, и к ротавирусной инфекции это также относится. Первоочередная профилактика ротавируса — это гигиена, поддержание чистоты в доме (с использованием антисептиков), употребление только чистой воды для питья и бытовых нужд, тщательная обработка продуктов, грудное вскармливание новорожденных. В 2006 году появилась вакцина против ротавирусов, которая предотвращает тяжелое протекание болезни и предназначена для грудничков в возрасте от шести до 32 недель. Однако она имеет противопоказания, а максимально эффективные и безопасные вакцины все еще разрабатываются.
Какие противовирусные эффективны при ротавирусе
Как уже было сказано, главная задача при лечении ротавирусной инфекции — устранить обезвоживание, не допустить осложнений и помочь организму восстановить нормальную работу желудочно-кишечного тракта. Применение противовирусных препаратов необходимо для борьбы с изначальной причиной заболевания — вирусами Reoviridae.
В частности, для лечения вирусных кишечных инфекций используются препараты рекомбинантного интерферона. Они способны повысить неспецифический иммунный ответ организма благодаря тому, что их действующие компоненты положительно влияют на клеточные мембраны и клетки эпителия кишечника, которые, как мы помним, страдают от ротавируса в первую очередь. Интерфероны — это специальные белки, выделяемые нашим организмом в ответ на вторжение вирусов и стимулирующие различные противовирусные функции. Если собственных интерферонов в организме недостаточно (так бывает, например, в детском возрасте, когда система интерферонов еще не полностью сформирована, или при ослабленном иммунитете), врачи могут назначать рекомбинантный интерферон, например, в форме ректальных суппозиториев.
Какие еще бывают неврозы
Различными неврозами, согласно мировой статистике, страдают от 15 до 25% детей, преимущественно мужского пола. Возрастные рамки – начиная от полутора лет и до совершеннолетия.
Неврастения – далеко не единственное расстройство нервной системы, настигающее людей в раннем возрасте. Известно довольно большое количество неврозов, симптомы и признаки которых схожи, но существуют и кардинальные отличия.
Дети дошкольного возраста и подростки могут быть подвержены таким видам нервных расстройств, как:
- невроз страха – больной начинает панически бояться темноты, огня, одиночества, смерти и т. п.;
- истерия – чаще проявляется в детском возрасте в виде криков, плача, падений на пол;
- ипохондрия – более характерна для подростков. Болезненный страх за свое здоровье, придумывание несуществующих болезней;
- невроз навязчивых движений – различные фобии сопровождаются нервными тиками: моргание, передергивание плечами, облизывание губ и др.;
- депрессивный невроз – подавленность, стремление к уединению;
- логоневроз – заикание, происходит из-за судорог мышц речевого аппарата;
- энурез – непроизвольное мочеиспускание;
- сомнамбулизм – расстройство сна, снохождение, ночные кошмары;
- анорексия – невротическое нарушение пищевого поведения.
Как уже упоминалось, к сожалению не все родители считают, что неврастения, развивающаяся у детей и подростков, может нести серьезную угрозу здоровью. Одни думают, что это временные возрастные трудности или капризы, другие вообще не замечают изменений в поведении чада.
Классификация рвоты
В зависимости от механизма возникновения выделяют следующую классификацию рвоты:
- Центральная (мозговая рвота), о которой рассказано выше.
- Висцеральная:
- пищеводная рвота может быть симптомом атрезии и стеноза пищевода, ахалазии. Такая рвота происходит вскоре после еды, кислый запах у неё отсутствует, а состав представлен непереваренной пищей;
- желудочная рвота встречается при кишечных инфекциях, пищевых токсикоинфекциях, острой и хронической патологии желудочно-кишечного тракта (гастродуоденит, язвенная болезнь желудка). Для этого вида рвоты характерны наличие связи с приёмом пищи, кислый запах и, как правило, улучшение состояния ребёнка после. Она может носить упорный характер;
- кишечная рвота чаще связана с непроходимостью кишечника (инвагинация, например). Рвота имеет упорный характер, может быть каловый запах, выраженные боли в животе.
- Кровавая рвота всегда является поводом для экстренной госпитализации в стационар. Она может быть вызвана кровотечениями из различных отделов желудочно-кишечного тракта, синдромом Меллори-Вейса и другими. У детей до 3 мес жизни такая рвота может быть признаком поздней геморрагической болезни. Примеси крови в рвотных массах могут иметь различный цвет (от ярко-алого до цвета кофейной гущи) в зависимости от локализации кровотечения.
Для детей первого года жизни нужно понимать, как выглядит срыгивание. Оно происходит без дополнительного напряжения ребёнка, общее состояние и поведение его не страдает при этом.

Факторы риска
Характер и степень связи между мигренью и синдромом циклической рвоты до сих пор неясны. Однако у многих детей с СЦР в семейном анамнезе имеются случаи мигрени или СЦР. У многих детей с возрастом приступы СЦР сменяются приступами мигрени. Однако, у взрослых людей связь между синдромом циклической рвоты и мигренью обычно слабая. Хроническое употребление марихуаны (конопли) также является важным фактором, провоцирующим синдром циклической рвоты.
Осложнения
Синдром циклической рвоты может вызывать следующие осложнения:
- Обезвоживание. Многократная рвота приводит к массивным потерям воды и солей из организма. В тяжелых случаях дегидратация может потребовать госпитализации в отделение интенсивной терапии.
- Поражение пищевода (эзофагит). Желудочная кислота, которая содержится в рвотных массах, способна повреждать трубку, соединяющую рот и желудок (пищевод). Иногда повреждения пищевода настолько сильны, что он начинает кровоточить.
- Кариес. Кислота в рвотных массах может разъедать зубную эмаль, приводя к кариесу и хроническому дурному запаху изо рта.
Как подготовиться к приему у врача?
Это заболевание может лечить как терапевт (педиатр), так и гастроэнтеролог. Если у Вас или у Вашего ребенка в настоящее время имеется приступ СЦР, это может потребовать немедленной госпитализации. В остальных случаях у Вас будет время подготовиться к визиту к врачу заранее.
Вот некоторая информация, которая поможет Вам подготовиться к встрече с доктором и сориентироваться, каких действий вам следует от него ожидать.
Что вы можете сделать, чтобы помочь Вашему врачу:
Вопросы врачу
- Какова наиболее вероятная причина возникновения этих симптомов?
- Нужны ли какие-либо дополнительные обследования, чтобы исключить другие причины повторной рвоты?
- Как Вы думаете, эта болезнь скоро пройдет, или она будет беспокоить меня длительное время?
- Какие лечебные процедуры вы рекомендуете?
- Какие лекарственные препараты могут помочь?
- Какие диетические ограничения и изменения образа жизни могут быть полезны?
Не стесняйтесь задавать вопросы своему врачу.
Что можно ожидать от врача
Будьте готовы ответить на вопросы Вашего врача, например:
- Как давно у Вас (у Вашего ребенка) начались эти симптомы?
- Как часто повторяются эпизоды тяжелой рвоты, сколько эпизодов рвоты обычно случается за приступ?
- Какова была продолжительность последнего приступа?
- Испытываете ли Вы (Ваш ребенок) боли в животе во время приступа?
- Есть ли какие-либо признаки, по которым Вы можете определить, что очень скоро начнется новый приступ: потеря аппетита, ощущение необычной усталости; есть ли какие-либо провоцирующие факторы – такие, как сильные эмоции, другие заболевания или начало менструации?
- Не было ли у Вас (у Вашего ребенка) или в Вашей семье случаев психических заболеваний? Случаев тяжелых соматических заболеваний?
- Какое лечение принимаете Вы (или Ваш ребенок) по причине других заболеваний, в том числе – безрецептурные препараты, БАДы, народные средства, фитотерапию и гомеопатию?
- Какие средства и способы облегчения симптомов приступа СЦР Вы обычно используете, и насколько они эффективны?
- Имелись ли у Вас или у Вашего ребенка эпизоды сильных головных болей?
- Имеются ли случаи СЦР и/или мигрени в Вашей семье?
Что Вы можете сделать в ожидании врача
Если Вы обратитесь с этой проблемой к врачу в момент приступа рвоты, то врач, скорее всего, запишет вас на прием в кратчайшие сроки. Если же в данный момент обострения нет, то может быть показана выжидательная тактика.
В это время Вам следует по возможности больше отдыхать, увеличить потребление жидкости и калорийной пищи (после многодневного эпизода рвоты и отсутствия аппетита), а также избегать напитков, содержащих кофеин.
Эффективные гомеопатические средства при рвоте у детей
Гомеопатическими называют препараты, которые изготовлены из натуральных компонентов. Такие средства почти не имеют противопоказаний и используются для лечения грудничков и детей постарше, однако перед их приемом необходимо внимательно прочитать инструкцию.
От рвоты ребёнку можно дать следующие препараты:
- Нукс Вомика. Имеет вид гранул, которые предварительно растворяют в воде. Препарат эффективен при рвоте, вызванной употреблением жирной пищи.
- Аэтуза. Назначается детям, у которых наблюдается рвота на фоне непереносимости коровьего молока.
- Арсеникум. Применяется при отравлениях пищей, сопровождающихся рвотой и поносом.
- Пульсатилла. Эффективен при вздутии живота и сильных коликах.
- Вератрум альбум. Используют для устранения рвоты, сопровождающейся сильными болями в области живота.
- Пирогениум. Эффективен при отравлении мясом и любыми мясными продуктами.
Любой гомеопатический препарат следует давать детям только после согласования с врачом. Если ребенок страдает серьезной инфекцией, курс лечения должен включать и другие медикаменты.
Как лечить отравление у ребёнка?
Терапия состоит из основных направлений:
- Предотвратить всасывание яда в кровь;
- Применение противоядия (антидота);
- Выведение ядовитого соединения из организма;
- Лечение симптомов отравления.
Трудности лечения детей до года связаны с недостаточной функцией почек и печени — органов, отвечающих за обезвреживание токсинов и их выведение из организма.
Объем воды, необходимой для промывания: 3 года – 6 лет: берётся 16 мл воды на килограмм веса ребёнка, 7 лет и старше — 14 мл на килограмм веса. После очищения желудка от остатков пищи дать ребёнку сорбент Энтеросгель.
Лечить отравление у детей надо как можно быстрее. До прихода врача необходимо компенсировать утерянную со рвотой и диареей жидкость — отпаивать малыша. Это также позволит быстро вывести токсины из организма. Питье даётся по несколько чайных ложек каждые 5-10 минут.
Применяются аптечные растворы (регидрон и другие), кипячёная вода, морковно-рисовый или изюмный отвары.
Температура при отравлении у ребёнка ликвидируется приёмом жаропонижающих средств.
Если кроха находится на грудном вскармливании, помимо молока следует поить его кипячёной водой. А спустя какое-то время после пищевого отравления, можно вернуться к обычному режиму кормления.
Пищевое отравление у ребёнка грибами, ядовитыми растениями, химическими веществами лечится в условиях стационара.
Как действовать в случае рвоты?
Действия родителей зависят от причин развития и характеристик рвотных масс. Если рвота однократная и не сопровождается другими симптомами, особых действий от родителей не требуется. В противном случае рекомендуется выполнять следующие рекомендации:
- Постоянно наблюдать за ребенком. Младенца нужно удерживать на руках вертикально, детей более старшего возраста следует уложить на бок или привести в полусидячее положение. Это позволит избежать вдыхания рвотных масс.
- После приступа рвоты промыть младенцу ротовую полость чистой водой с помощью груши или большого шприца. Старшим детям стоит помочь прополоскать рот.
- Избегать использования каких-либо медикаментов самостоятельно, не зная причины появления рвоты. В лучшем случае таблетки просто выйдут вместе с новой порцией рвотных масс, в худшем – могут навредить и осложнить диагностику.
Обильная рвота у детей сопровождается обезвоживанием из-за значительной потери жидкости вместе со рвотными массами
Поэтому важно восстанавливать потери при помощи минеральных вод, специальных растворов, а при их отсутствии – обычной воды. . Если возможно, ребенку при рвоте следует давать пить
Фото: AndrewLozovyi / Depositphotos
Если возможно, ребенку при рвоте следует давать пить. Фото: AndrewLozovyi / Depositphotos